 |
 |
| Korean J Med > Volume 82(1); 2012 > Article |
|
Abstract
Ascites is the most common complication of liver cirrhosis, but its pharmacological management is unsatisfactory in some patients because of a lack of response to treatment with conventional diuretics. Patients with cirrhosis and ascites generally have increased non-osmotic secretion of vasopressin which participates in the pathogenesis of fluid retention. Vaptans are a new family of orally active drugs that increase urine volume by antagonizing specifically the vasopressin receptors in the principal cells of the collecting ducts that have been shown to correct dilutional hyponatremia effectively. They also seem to be promising in the management of ascites by reducing the increased extracellular fluid volume in conditions associated with water retention including liver cirrhosis. However, there is a paucity of information on whether vaptans might have beneficial effect in enhancing ascites reduction in patients with cirrhosis. This review addresses the pharmacological actions of vaptans, their clinical applications, and future potential roles in managing patients with liver cirrhosis and ascites. (Korean J Med 2012;82:22-31)
ļ│ĄņłśļŖö Ļ░äĻ▓Įļ│Ćņ”ØņØś Ļ░Ćņן ĒØöĒĢ£ ĒĢ®ļ│æņ”Øņ£╝ļĪ£, ļīĆņāüņä▒ Ļ░äĻ▓Įļ│Ćņ”Ø ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ 10ļģä ņØ┤ļé┤ņŚÉ ņĢĮ 60%ņØś ĒÖśņ×ÉņŚÉņä£ ļ░£ņāØĒĢ£ļŗż[1]. ļ░£ņāØĻĖ░ņĀäņØĆ Ļ░äĻ▓Įļ│Ćņ£╝ļĪ£ Ļ░äļé┤ ĒśłĻ┤Ć ņĀĆĒĢŁ(intrahepatic vascular resistance)ņØ┤ ņ”ØĻ░ĆĒĢśņŚ¼ ļ¼Ėļ¦źņĢĢņØ┤ ĒĢŁņ¦äļÉśļ®┤, ņĀäņŗĀ ļśÉļŖö ļé┤ņן ļÅÖļ¦źĒśłĻ┤Ć ļé┤Ēö╝Ļ░Ć ņŗĀņן(stretching)ĒĢśĻ▓ī ļÉśņ¢┤, nitric oxideņÖĆ Ļ░ÖņØĆ Ļ░ĢļĀźĒĢ£ ĒśłĻ┤ĆĒÖĢņן ļ¼╝ņ¦ł ņāØņä▒ņØä ņ┤ēņ¦äĒĢ£ļŗż[2-4]. ņ”ØĻ░ĆļÉ£ ĒśłĻ┤ĆĒÖĢņן ļ¼╝ņ¦łņØĆ ļé┤ņןĒśłĻ┤Ć ĒÖĢņן(splanchnic vessel vasodilatation)ņØä ņ£Āļ░£ĒĢśĻ│Ā, ļé┤ņן ĒśłĻ┤ĆņØś ĒśłņĢĪļ¤ē ņ”ØĻ░Ćļź╝ ņ┤łļלĒĢśņ¦Ćļ¦ī, ņāüļīĆņĀüņ£╝ļĪ£ ņĀäņŗĀ ņ£ĀĒÜ© Ēśłļźśļ¤ē(effective circulating volume)ņØĆ Ļ░ÉņåīĒĢśĻ▓ī ļÉ£ļŗż[5-7]. ņØ┤ņŚÉ ļīĆĒĢ£ ļ│┤ņāüĻĖ░ņĀäņ£╝ļĪ£ ļĀłļŗī-ņĢłņ¦ĆņśżĒģÉņŗĀ-ņĢīļÅäņŖżĒģīļĪĀ ņ▓┤Ļ│ä(rennin angiotensin aldosterone system, RAAS), ņĢäļź┤ĻĖ░ļŗī-ļ░öņåīĒöäļĀłņŗĀ(arginine-vasopressin, AVP), ĻĄÉĻ░ÉņŗĀĻ▓ĮĻ│ä ļō▒ņØ┤ ĒÖ£ņä▒ĒÖöļÉśĻ│Ā, ņØ┤ļōżņØĆ ņŗĀņןņŚÉņä£ ļéśĒŖĖļź© ņĀĆļźśņÖĆ ņłśļČä ņ×¼ĒØĪņłśļź╝ ņ┤ēņ¦äĒĢśņŚ¼, ņ×äņāüņĀüņ£╝ļĪ£ ļ│Ąņłś, ĒĢśņ¦Ć ļČĆņóģ ļ░Å ņĀĆļéśĒŖĖļź©Ēśłņ”Ø(hyponatremia)ņØä ņ£Āļ░£ĒĢ£ļŗż(Fig. 1).
ļ│Ąņłś ņ╣śļŻīļŖö ņŚ╝ļČä ņäŁņĘ© ņĀ£ĒĢ£Ļ│╝ ĒĢ©Ļ╗ś ņĢīļÅäņŖżĒģīļĪĀ ĻĖĖĒĢŁņĀ£ņØĖ spironolactone, ļŻ©ĒöäņØ┤ļć©ņĀ£ņØĖ furosemide ļō▒ņØś ņØ┤ļć©ņĀ£ Ēł¼ņŚ¼ļź╝ ņøÉņ╣Öņ£╝ļĪ£ ĒĢ£ļŗż[8]. ĒĢśņ¦Ćļ¦ī ņĄ£ļīĆ ņÜ®ļ¤ēņØś ņØ┤ļć©ņĀ£ ļ│ĄņÜ®ņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā, ņĪ░ņĀłļÉśņ¦Ć ņĢŖļŖö ļé£ņ╣śņä▒ ļ│Ąņłś(refractory ascites)Ļ░Ć ļ░£ņāØĒĢśļŖö Ļ▓ĮņÜ░, ņ╣śļŻī ļ¬®ņĀüņ£╝ļĪ£ ļīĆļ¤ēļ│Ąņłśņ▓£ņ×É(large volume paracentesis, LVP)ļź╝ ņŗ£Ē¢ēĒĢ£ļŗż[9-11]. ĻĘĖļ¤╝ņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ņāüļŗ╣ņłś ĒÖśņ×ÉļŖö ļ│ĄņłśĻ░Ć ļ░öļĪ£ ņ×¼ļ░£ĒĢśņŚ¼, ļ│Ąņłś ņ▓£ņ×Éļź╝ ņ×ÉņŻ╝ ņŗ£Ē¢ē ļ░øņĢäņĢ╝ļ¦ī ĒĢśļŖöļŹ░, ļ░śļ│ĄņĀü ļ│Ąņłś ņ▓£ņ×ÉļŖö Ļ░ÉņŚ╝ņØś ņ£äĒŚś ņ”ØĻ░Ć, ļŗ©ļ░▒ņ¦ł ņåīņŗżļĪ£ ņØĖĒĢ£ ņśüņ¢æ Ļ▓░ĒĢŹ, ņéČņØś ņ¦ł ņĀĆĒĢś ļō▒ņØä ņ┤łļלĒĢĀ ņłś ņ׳ļŗż[12]. ņØ┤ļ¤░ Ļ▓ĮņÜ░ Ļ░äļé┤ļ¼Ėļ¦źņĀäņŗĀ ļŗ©ļØĮņłĀ(transjugular intrahepatic portosystemic shunt, TIPS), Ļ░äņØ┤ņŗØ ļō▒ņØä Ļ│ĀļĀżĒĢśņ¦Ćļ¦ī[13,14], TIPSņØś Ļ▓ĮņÜ░ Ļ░äņä▒Ēś╝ņłś, ņŗĀĻĖ░ļŖź ņןņĢĀ ļō▒ņØś ļČĆņ×æņÜ®ņ£╝ļĪ£ ļé£ņ╣śņä▒ ļ│Ąņłś ĒÖśņ×ÉņØś ņĢĮ ņĀłļ░ś ņĀĢļÅäņŚÉņä£ļ¦ī ņŗ£Ē¢ē Ļ░ĆļŖźĒĢśļ®░[15], ĻĘ╝ļ│ĖņĀü ņ╣śļŻīĻ░Ć Ļ░ĆļŖźĒĢ£ Ļ░äņØ┤ņŗØņłĀļÅä Ļ│ĄņŚ¼ņ×É ļČĆņĪ▒, ļ╣äņÜ® ļō▒ņØś ņØ┤ņ£ĀļĪ£ ļ¦żņÜ░ ņĀ£ĒĢ£ļÉ£ ĒÖśņ×ÉņŚÉņä£ļ¦ī ņŗ£Ē¢ēĒĢśĻ│Ā ņ׳ļŗż.
ņĄ£ĻĘ╝ ņŗĀņןņØś ņ¦æĒĢ®Ļ┤Ć(collecting tubule)ņŚÉņä£ ņØ┤ļŻ©ņ¢┤ņ¦ĆļŖö ņłśļČä ņ×¼ĒØĪņłś Ļ│╝ņĀĢņØä ņ░©ļŗ©ĒĢ©ņ£╝ļĪ£ņŹ©, ļéśĒŖĖļź©, ņ╣╝ļź© ļō▒ ņĀäĒĢ┤ņ¦łņŚÉļŖö ņśüĒ¢źņØä ļ»Ėņ╣śņ¦Ć ņĢŖĻ│Ā ņåīļ│Ćņ£╝ļĪ£ ņśżļĪ£ņ¦Ć ņłśļČä(electrolyte-free water)ļ¦īņØä ļ░░ņČ£ĒĢśļÅäļĪØ ņ£ĀļÅäĒĢśļŖö vaptanĻ│äņŚ┤ ņĢĮņĀ£Ļ░Ć Ļ░£ļ░£ļÉśņŚłļŗż[16,17]. ļīĆĒæ£ņĀü ņĢĮņĀ£ļĪ£ conivaptanĻ│╝ tolvaptanņØ┤ ņ׳ņ£╝ļ®░[18,19], ņØ┤ļōż ņĢĮņĀ£ļŖö ņŗ¼ļČĆņĀä, ĒĢŁņØ┤ļć©ĒśĖļź┤ļ¬¼ ļČäļ╣äņØ┤ņāü ņ”ØĒøäĻĄ░(syndrome of inappropriate antidiuretic hormone secretion, SIADH) ļ░Å Ļ░äĻ▓Įļ│Ćņ”Ø ĒÖśņ×ÉņŚÉņä£ ņĀĆļéśĒŖĖļź©Ēśłņ”ØņØś ņ╣śļŻīņĀ£ļĪ£ ļ»ĖĻĄŁĻ│╝ ņ£Āļ¤Į ļō▒ņŚÉņä£ ņŖ╣ņØĖ ļ░øņĢä ņØ┤ļōż ņ¦ĆņŚŁņŚÉņä£ļŖö Ēśäņ×¼ ņ×äņāüņŚÉ ņé¼ņÜ®ĒĢśĻ│Ā ņ׳ļŗż. ļ│Ė ņóģņäżņŚÉņä£ļŖö Ēśäņ×¼Ļ╣īņ¦Ć ļ░£Ēæ£ļÉ£ ļ¼ĖĒŚīļōżņØä ĒåĀļīĆļĪ£ vaptanĻ│äņŚ┤ ņĢĮņĀ£ņØś ņ×æņÜ® ĻĖ░ņĀäĻ│╝ ņĀĆļéśĒŖĖļź©Ēśłņ”ØņŚÉ ļīĆĒĢ£ ņ×äņāü ĒÜ©Ļ│╝ ļ░Å ņāłļĪ£ņÜ┤ Ļ░äĻ▓Įļ│Ćņä▒ ļ│Ąņłś ņ╣śļŻīņĀ£ļĪ£ņŹ©ņØś Ļ░ĆļŖźņä▒ņŚÉ ļīĆĒĢ┤ Ļ│Āņ░░ĒĢ┤ ļ│┤Ļ│Āņ×É ĒĢ£ļŗż.
ĒĢŁņØ┤ļć©ĒśĖļź┤ļ¬¼(antidiuretic hormone, ADH)ņ£╝ļĪ£ļÅä ļČłļ”¼ļŖö AVPļŖö ņĀäņŗĀ ņ▓┤ņĢĪ ņĪ░ņĀłņØś ĒĢŁņāüņä▒(homeostasis) ņ£Āņ¦ĆņŚÉ ņżæņÜöĒĢ£ ņŚŁĒĢĀņØä ļŗ┤ļŗ╣ĒĢ£ļŗż. ņØ┤ņÖĆ Ļ▓░ĒĢ®ĒĢśļŖö AVP ņłśņÜ®ņ▓┤(AVP receptor, VR)ļŖö ņäĖ ņóģļźśņØś ņĢäĒśĢ(subtype)ņØ┤ ņ׳ļŖöļŹ░, ņØ┤ ņżæ V1a ņłśņÜ®ņ▓┤(V1aR)ļŖö ĒśłĻ┤Ć ĒÅēĒÖ£ĻĘ╝ ņäĖĒż(smooth muscle cells), ĒśłņåīĒīÉ, Ļ░äņäĖĒż ļō▒ņŚÉ ļČäĒżĒĢśņŚ¼ ĒśłĻ┤Ć ņłśņČĢ, ĒśłņåīĒīÉ ņØæņ¦æ, ĻĖĆļ”¼ņĮöĻ▓É ļČäĒĢ┤ ļō▒ņŚÉ Ļ┤ĆņŚ¼ĒĢ£ļŗż. V1b ņłśņÜ®ņ▓┤(ļśÉļŖö V3 ņłśņÜ®ņ▓┤ļØ╝Ļ│ĀļÅä ĒĢ©)ļŖö ļćīĒĢśņłśņ▓┤ ņĀäņŚĮ, ļćī, ņĘīņן ļō▒ņŚÉ ļČäĒżĒĢśņŚ¼ ļČĆņŗĀĒö╝ņ¦łņ×ÉĻĘ╣ ĒśĖļź┤ļ¬¼(adenocorticotropic hormone, ACTH) ļ░®ņČ£, ņŖżĒŖĖļĀłņŖż ņĀüņØæ ļ░Å ņØĖņŖÉļ”░ ļČäļ╣ä ļō▒Ļ│╝ Ļ┤ĆļĀ©ņØ┤ ņ׳ļŗż[20,21]. V2 ņłśņÜ®ņ▓┤ļŖö ņŻ╝ļĪ£ ņŗĀņןņŚÉ ļČäĒżĒĢśņŚ¼ ņłśļČäņØś ņ×¼ĒØĪņłśņŚÉ Ļ┤ĆņŚ¼ļź╝ ĒĢ£ļŗż(Table 1).
AVPņŚÉ ņØśĒĢ£ ņłśļČä ņ×¼ĒØĪņłś Ļ│╝ņĀĢņØĆ AVPĻ░Ć ņŗĀņןņØś ņ¦æĒĢ®Ļ┤ĆņŚÉ ļČäĒżļÉśņ¢┤ ņ׳ļŖö V2 ņłśņÜ®ņ▓┤ņÖĆ Ļ▓░ĒĢ®ĒĢśļ®┤ G-proteinņØä Ļ▓Įņ£ĀĒĢśļŖö adenylyl cyclaseĻ░Ć ĒÖ£ņä▒ĒÖöļÉśĻ│Ā, cAMPņØś ņāØņä▒ņØä ņ£Āļ░£ĒĢśņŚ¼ ņäĖĒżļé┤ cAMP ļåŹļÅäĻ░Ć ņ”ØĻ░ĆĒĢ£ļŗż. ņ”ØĻ░ĆļÉ£ cAMPļŖö protein kinase A (PKA)ļź╝ Ļ▓Įņ£ĀĒĢśņŚ¼ ņłśļČä ĒåĄļĪ£ņØĖ aquaporin-2 (AQP2)ļź╝ ņØĖņé░ĒÖö(phosporylation)ĒĢśļ®░, ņØĖņé░ĒÖöļÉ£ AQP-2ļź╝ ĒĢ©ņ£ĀĒĢ£ ņåīĒż(AQP2 containing vesicle)Ļ░Ć ņ×Éņ£Āļ¦ēņŚÉ ņéĮņ×ģĒĢśņŚ¼ ņłśļČä ĒåĄļĪ£Ļ░Ć ņŚ┤ļ”╝ņ£╝ļĪ£ņŹ© ņłśļČä ņ×¼ĒØĪņłś Ļ│╝ņĀĢņØä ņ┤ēņ¦äĒĢ£ļŗż(Fig. 2) [22]. ļö░ļØ╝ņä£ V2 ņłśņÜ®ņ▓┤Ļ░Ć ņ░©ļŗ©ļÉśļ®┤, ņłśļČä ņ×¼ĒØĪņłśļÅä ņ░©ļŗ©ļÉśļ®░, Ļ▓░Ļ│╝ņĀüņ£╝ļĪ£ ņłśļČä ņä▒ļČäļ¦ī ņåīļ│Ćņ£╝ļĪ£ ļ░░ņäżĒĢśļŖö aquaresis ĒÜ©Ļ│╝Ļ░Ć ļéśĒāĆļéśļŖöļŹ░, ņØ┤ļ¤¼ĒĢ£ ņ×æņÜ®ņØä ĒĢśļŖö V2 ņłśņÜ®ņ▓┤ ĻĖĖĒĢŁņĀ£(antagonist)ļź╝ aquareticsļØ╝Ļ│ĀļÅä ĒĢ£ļŗż[16].
V2 ņłśņÜ®ņ▓┤ ĻĖĖĒĢŁņĀ£ ņżæ peptide Ļ│äņŚ┤ ņĢĮņĀ£ļŖö ņØ┤ļ»Ė 1960ļģäļīĆ Ļ░£ļ░£ļÉśņŚłņ£╝ļéś, ļ░śĻ░ÉĻĖ░Ļ░Ć ņ¦¦Ļ│Ā, ņןĻĖ░Ļ░ä Ēł¼ņĢĮņŗ£ ņśżĒ׳ļĀż ļČĆļČäņĀü ņ×æņÜ®ņĀ£(partial agonist) ņŚŁĒĢĀņØä ĒĢśļ®░, ņāØņ▓┤ņØ┤ņÜ®ļźĀ(bioavailability)ņØ┤ ļ¦żņÜ░ ļé«ņĢä Ļ▓ĮĻĄ¼ņÜ®ņ£╝ļĪ£ļŖö ņé¼ņÜ®ĒĢĀ ņłś ņŚåļŗżļŖö ļŗ©ņĀÉņØ┤ ņ׳ņ¢┤ņä£ ņŗżņĀ£ļĪ£ ņ×äņāüņĀü ņ£ĀņÜ®ņä▒ņØĆ ļ¦żņÜ░ ņĀüņŚłļŗż[23]. ĒĢśņ¦Ćļ¦ī Ēśäņ×¼ ņØ┤ņÜ®ļÉśļŖö V2 ņłśņÜ®ņ▓┤ ĻĖĖĒĢŁņĀ£ļŖö non-peptide Ļ│äņŚ┤ļĪ£ ŌĆśvaptanĻ│äņŚ┤ ņĢĮņĀ£ŌĆÖļĪ£ ļ¬ģļ¬ģĒĢśĻĖ░ļÅä ĒĢśļ®░, ņןĻĖ░Ļ░ä Ēł¼ņĢĮņØ┤ Ļ░ĆļŖźĒĢśĻ│Ā, Ļ▓ĮĻĄ¼ņÜ®ņ£╝ļĪ£ Ļ░£ļ░£ļÉśņ¢┤ ņ׳ņ¢┤ ņ×äņāüņäØ ņ£ĀņÜ®ņä▒ņØ┤ ļåÆļŗż[19,24,25]. ņØ┤ļōż ņĢĮņĀ£ļŖö Ēśäņ×¼ ļ¦łņØ┤ļäłņŖż ņłśļČä ĻĘĀĒśĢ(negative water balance)ļź╝ ĒåĄĒĢ┤ ņĀĆļéśĒŖĖļź©Ēśłņ”ØņØä Ļ░£ņäĀĒĢśĻĖ░ ņ£äĒĢ£ ļ¬®ņĀüņ£╝ļĪ£ ņé¼ņÜ®ĒĢĀ ņłś ņ׳ņ¦Ćļ¦ī, ņ▓┤ņĢĪļ¤ē ņĪ░ņĀł ņ×Éņ▓┤ļź╝ ļ¬®ņĀüņ£╝ļĪ£ ņé¼ņÜ®ĒĢśļŖö Ļ▓āņØĆ Ļ│ĄņØĖļÉśņ¦Ć ņĢŖļŗż. Ēāłņłś ļō▒ ņĀĆĒśłļ¤ēņä▒ ņĀĆļéśĒŖĖļź©Ēśłņ”Ø(hypovolemic hyponatremia) ĒÖśņ×ÉņŚÉņä£ ņé¼ņÜ®ĒĢśļ®┤ ņĢłļÉśļ®░, cytochrome P450 3AņŚÉ ņØśĒĢ┤ ņĢĮļ¼╝ņØ┤ ļīĆņé¼ļÉśļ»ĆļĪ£, Ļ░ĢļĀźĒĢ£ cytochrome P450 3A ņ¢ĄņĀ£ņĀ£ņØĖ ketoconazole, clarithromycin, itraconazole ļō▒Ļ│╝ ļ│æņÜ® Ēł¼ņŚ¼ļŖö ĻĖłĻĖ░ņØ┤ļŗż[26]. Ļ░ĆļŖźņä▒ņØĆ ĻĘ╣Ē׳ Ēؼļ░ĢĒĢśņ¦Ćļ¦ī ņŗ¼ņŗżļČĆņĀĢļ¦źņØä ņ£Āļ░£ĒĢĀ ņłś ņ׳ņ£╝ļ»ĆļĪ£ Ēł¼ņŚ¼ĻĖ░Ļ░ä ņżæ ņŗ¼ņĀäļÅäņØś QTĻ░äĻ▓® ļ│ĆĒÖöļź╝ ņŻ╝ĻĖ░ņĀüņ£╝ļĪ£ Ļ┤Ćņ░░ĒĢśņŚ¼ņĢ╝ ĒĢ£ļŗż. Ļ░łņ”Ø, ĻĄ¼Ļ░ĢĻ▒┤ņĪ░ņ”Ø, ĻĖ░ļ”Įņä▒ ņĀĆĒśłņĢĢ, Ēö╝ļĪ£Ļ░É ļō▒ņØś ļČĆņ×æņÜ®ņØ┤ ļ░£ņāØĒĢĀ ņłś ņ׳ņ£╝ļ®░, ļ╣łļ¦ź, Ļ│ĀļéśĒŖĖļź©Ēśłņ”Ø, Ēü¼ļĀłņĢäĒŗ░ļŗī ņāüņŖ╣ ļō▒ņ£╝ļĪ£ ņĢĮņĀ£ Ēł¼ņŚ¼Ļ░Ć ņżæļŗ©ļÉśļŖö Ļ▓ĮņÜ░ļÅä ņ׳ļŗż[27]. ĒśłņĢĪņØæĻ│ĀņØĖņ×ÉņŚÉ ņśüĒ¢źņØä ņŻ╝ņ¢┤ ņČ£ĒśłņØä ņ£Āļ░£ĒĢĀ ņłś ņ׳ļŗżļŖö ļ│┤Ļ│ĀĻ░Ć ņ׳ņ£╝ļ»ĆļĪ£ ņČ£Ēśł ņåīņØĖņØ┤ ņ׳ļŖö Ļ░äĻ▓Įļ│Ćņ”Ø ĒÖśņ×ÉņŚÉņä£ļŖö ņØ┤ ņĀÉņŚÉ ļīĆĒĢ£ Ļ░üļ│äĒĢ£ ņŻ╝ņØśĻ░Ć ĒĢäņÜöĒĢśļŗż[28,29].
Ēśäņ×¼Ļ╣īņ¦Ć ņ×äņāüņŚ░ĻĄ¼Ļ░Ć ņ¦äĒ¢ēļÉ£ vaptanĻ│äņŚ┤ ņĢĮņĀ£ļĪ£ļŖö V2 ņłśņÜ®ņ▓┤ļź╝ ĻĖĖĒĢŁĒĢśļŖö tolvaptan, lixivaptan, satavaptan, mozavaptan ļō▒ņØ┤ ņ׳ņ£╝ļ®░, V1a ņłśņÜ®ņ▓┤ņÖĆ V2 ņłśņÜ®ņ▓┤ļź╝ ļÅÖņŗ£ņŚÉ ĻĖĖĒĢŁĒĢśļŖö conivaptanņØ┤ ņ׳ļŗż(Table 2). ņØ┤ ņżæ conivaptanņØĆ ļ»ĖĻĄŁ ņŗØņĢĮņ▓Ł(US Food and Drug Administration, US FDA)ņ£╝ļĪ£ļČĆĒä░ 2005ļģä, 2007ļģäņŚÉ Ļ░üĻ░ü ņĀĢņāüĒśłļ¤ēņä▒ ņĀĆļéśĒŖĖļź©Ēśłņ”Ø(euvolemic hyponatremia)Ļ│╝ Ļ│╝Ēśłļ¤ēņä▒ ļéśĒŖĖļź©Ēśłņ”Ø(hypervolemic hyponatremia)ņØś ņ╣śļŻīņĀ£ļĪ£ Ļ│ĄņØĖļ░øņĢśļŗż. TolvaptanņØĆ 2008ļģäņŚÉ ļ»ĖĻĄŁ ņŗØņĢĮņ▓Łņ£╝ļĪ£ļČĆĒä░ ņĀĆļéśĒŖĖļź©Ēśłņ”Ø ņ╣śļŻīņĀ£ļĪ£ Ļ│ĄņØĖļ░øņĢśņ£╝ļ®░, 2009ļģäņŚÉļŖö ņ£Āļ¤ĮņØśņĢĮņĢłņĀĢņ▓Ł(European Medicines Agency, EMEA)ņ£╝ļĪ£ļČĆĒä░ SIADH ĒÖśņ×ÉņØś ņĀĆļéśĒŖĖļź©Ēśłņ”Ø ņ╣śļŻīņĀ£ļĪ£ Ļ│ĄņØĖļ░øņĢśļŗż[26]. MozavaptanņØś Ļ▓ĮņÜ░ 2006ļģä ņØ╝ļ│ĖņŚÉņä£ SIADH ĒÖśņ×ÉņØś ņ╣śļŻīņĀ£ļĪ£ Ļ│ĄņØĖļ░øņĢśļŗż[30]. ĻĘĖ ņÖĖ lixivaptan, satavaptan ļō▒ņŚÉ ļīĆĒĢ£ ņ×äņāüņŚ░ĻĄ¼Ļ░Ć ņ¦äĒ¢ēļÉśĻ│Ā ņ׳ļŗż.
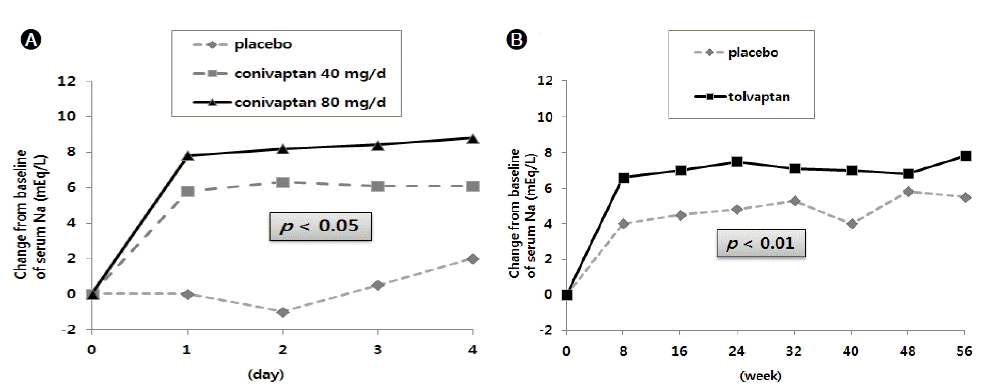
Ļ│ĄņØĖļÉ£ ņĢĮņĀ£ļź╝ ņżæņŗ¼ņ£╝ļĪ£ ņé┤ĒÄ┤ļ│┤ļ®┤ conivaptanņØś Ļ▓ĮņÜ░ Ļ▓ĮĻĄ¼ņÜ®, ņŻ╝ņé¼ņÜ® ņĀ£ņĀ£Ļ░Ć ļ¬©ļæÉ ņ׳ņ£╝ļéś, ļ»ĖĻĄŁņŗØņĢĮņ▓ŁņŚÉņä£ ĒŚłĻ░ĆļÉ£ ĻĖ░ņżĆņØĆ ņĀĆļéśĒŖĖļź©Ēśłņ”Ø ņ╣śļŻī ļ¬®ņĀüņ£╝ļĪ£ Ēśłņ▓ŁļéśĒŖĖļź© ļ¬©ļŗłĒä░ļ¦üņØ┤ Ļ░ĆļŖźĒĢ£ ņ×ģņøÉ ĒÖśņ×ÉņŚÉņä£ 4ņØ╝ ņØ┤ļé┤ņØś ņŻ╝ņé¼ņĀ£ļź╝ Ēł¼ņĢĮĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĀ£ĒĢ£ĒĢśĻ│Ā ņ׳ļŗż. ļČĆņóģ ļō▒ ņ▓┤ņĢĪ ņĪ░ņĀł ļ¬®ņĀüņ£╝ļĪ£ļŖö ņŖ╣ņØĖļÉśņ¢┤ ņ׳ņ¦Ć ņĢŖļŗż. ņŗ¼ļČĆņĀä ĒÖśņ×ÉņÖĆ SIADH ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢ£ ļŗżĻĖ░Ļ┤Ć ņ×äņāüņŚ░ĻĄ¼ņŚÉņä£ ņŻ╝ņé¼ņĀ£ conivaptanņØä 20 mg ļČĆĒĢśņÜ®ļ¤ē(loading dose) Ēł¼ņŚ¼ĒĢ£ Ēøä 4ņØ╝Ļ░ä ļ¦żņØ╝ 40 ļé┤ņ¦Ć 80 mgņ£╝ļĪ£ ņĀĢņŻ╝ĒĢśļ®┤ ļīĆļץ 6ņŚÉņä£ 9 mEq/L ņĀĢļÅäņØś Ēśłņ▓Ł ļéśĒŖĖļź© ņāüņŖ╣ ĒÜ©Ļ│╝Ļ░Ć ņ׳ņŚłļŗż(Fig. 3A) [31]. ļŗ©ĻĖ░Ļ░ä(4ņØ╝ ļé┤ņ¦Ć 5ņØ╝) ņé¼ņÜ®ĒĢ£ Ļ▓ĮĻĄ¼ņÜ® ņĀ£ņĀ£ņŚÉņä£ļÅä ĒÜ©Ļ│╝ņĀüņ£╝ļĪ£ ņĀĆļéśĒŖĖļź©Ēśłņ”ØņØ┤ ĻĄÉņĀĢļÉśņŚłļŗż[18]. ĒĢśņ¦Ćļ¦ī ņŗ¼ļČĆņĀä ĒÖśņ×ÉņŚÉņä£ ņŗ¼ļ░ĢņČ£ļ¤ē ņ”ØĻ░Ć, ĒÖ£ļÅÖļĀź ņ”ØĻ░Ć, ņéČņØś ņ¦ł Ē¢źņāü ļō▒ņØś ņ×äņāü ņ¦ĆĒæ£ņŚÉ ļīĆĒĢ£ Ļ░£ņäĀ ĒÜ©Ļ│╝ļŖö ļÜ£ļĀĘĒĢśņ¦Ć ņĢŖņĢśļŗż[18,32]. TolvaptanņØś Ļ▓ĮņÜ░ ņĀĆļéśĒŖĖļź©Ēśłņ”Ø ņ╣śļŻī ĒÜ©Ļ│╝ļź╝ ĒÅēĻ░ĆĒĢśĻĖ░ ņ£äĒĢ£ ļīĆĻĘ£ļ¬© ļŗżĻĖ░Ļ░ä ņ×äņāüņŚ░ĻĄ¼Ļ░Ć ņ¦äĒ¢ēļÉśņŚłļŗż. ņØ┤ ņżæ 15 mg ļČĆĒĢśņÜ®ļ¤ēņ£╝ļĪ£ ņŗ£ņ×æĒĢśņŚ¼ ļ¦żņØ╝ 30 ļé┤ņ¦Ć 60 mg ņÜ®ļ¤ēņ£╝ļĪ£ 1Ļ░£ņøö ļÅÖņĢł Ēł¼ņŚ¼ĒĢ£ ņŚ░ĻĄ¼(SALT-1/SALT-2ņŚ░ĻĄ¼)ņŚÉņä£ļŖö ņŗ¼Ļ░üĒĢ£ ļČĆņ×æņÜ® ņŚåņØ┤ ĒÜ©Ļ│╝ņĀüņ£╝ļĪ£ ņĀĆļéśĒŖĖļź©Ēśłņ”ØņØ┤ ĻĄÉņĀĢļÉśņŚłļŗż[19]. ņŗ¼ļČĆņĀä ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ 1ļģä ņØ┤ņāü ņןĻĖ░ Ēł¼ņŚ¼ĒĢ£ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝(EVEREST ņŚ░ĻĄ¼)ņŚÉņä£ļÅä ņĀĆļéśĒŖĖļź©Ēśłņ”ØņØ┤ ĒÜ©Ļ│╝ņĀüņ£╝ļĪ£ ĻĄÉņĀĢļÉśņŚłĻ│Ā(Fig. 3B), ĒśĖĒØĪĻ│żļ×Ć, ļČĆņóģ, ņ▓┤ņżæ ļ│ĆĒÖö ļō▒ņØś ņ×äņāü ņ¦ĆĒæ£ļÅä ņ¢┤ļŖÉ ņĀĢļÅä Ļ░£ņäĀ ĒÜ©Ļ│╝ļź╝ ļ│┤ņśĆļŗż[33,34]. ĒĢśņ¦Ćļ¦ī EVEREST ņŚ░ĻĄ¼ņŚÉņä£ ņØ╝ņ░©ĒÅēĻ░Ćņ¦ĆĒæ£(primary endpoint)ļĪ£ ĒīÉļŗ©ĒĢśĻ│Āņ×É Ē¢łļŹś ņé¼ļ¦ØļźĀ Ļ░Éņåī, ņ×ģņøÉĻĖ░Ļ░ä ļŗ©ņČĢ ļō▒ņØĆ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ĒÜ©Ļ│╝ļź╝ ļ│┤ņØ┤ņ¦Ć ļ¬╗Ē¢łļŗż. ņØ╝ļ│ĖņŚÉņä£ Ļ│ĄņØĖļÉ£ mozavaptanņØś Ļ▓ĮņÜ░, SIADH ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ 7ņØ╝Ļ░ä 30 mg ļŗ©ņØ╝ ņÜ®ļ¤ēņ£╝ļĪ£ Ēł¼ņĢĮĒĢ£ ņ×äņāüņŚ░ĻĄ¼ņŚÉņä£ ņĀĆļéśĒŖĖļź©Ēśłņ”ØņØ┤ ĒÜ©Ļ│╝ņĀüņ£╝ļĪ£ Ļ░£ņäĀļÉśņŚłņØīņØä ļ│┤Ļ│ĀĒĢśņśĆĻ│Ā, Ēł¼ņĢĮ ĻĖ░Ļ░ä ļÅÖņĢł ņĢĮņĀ£ļĪ£ ņØĖĒĢ£ ņŗ¼Ļ░üĒĢ£ ļČĆņ×æņÜ®ņØĆ ļ░£ņāØĒĢśņ¦Ć ņĢŖņĢśļŗż[30].
Ļ░äĻ▓Įļ│Ćņ”Ø ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢ£ vaptanĻ│äņŚ┤ ņĢĮņĀ£ņØś ņ×äņāüņŚ░ĻĄ¼ļź╝ ļČäņäØĒĢ┤ ļ│┤ļ®┤(Table 3), tolvaptanĻ│╝ lixivaptanņØĆ ņŻ╝ļĪ£ ļ│Ąņłś ņĪ░ņĀł ļ¬®ņĀüļ│┤ļŗżļŖö ņĀĆļéśĒŖĖļź©Ēśłņ”Ø Ļ░£ņäĀņØä ņØ╝ņ░© ĒÅēĻ░Ćņ¦ĆĒæ£ļĪ£ ņŚ░ĻĄ¼Ļ░Ć ņ¦äĒ¢ēļÉśņŚłļŗż. TolvaptanņØś ļīĆĻĘ£ļ¬© ņ×äņāüņŚ░ĻĄ¼ ņżæ ĒĢśļéśņØĖ SALTņŚ░ĻĄ¼ņŚÉņä£ļŖö 63ļ¬ģņØś Ļ░äĻ▓Įļ│Ćņ”Ø ĒÖśņ×ÉĻ░Ć ĒżĒĢ©ļÉśņ¢┤ ņ׳ļŗż. ņØ┤ļōżņŚÉ ļīĆĒĢ£ ĒĢśņ£ä ļČäņäØ(subgroupŌĆÖs analysis)ņØ┤ ņĄ£ĻĘ╝ ļ░£Ēæ£ļÉśņŚłļŖöļŹ░, ļ│Ąņłś ņĪ░ņĀłņŚÉ ļīĆĒĢ┤ņä£ļŖö ĒÅēĻ░Ć ņ¦ĆĒæ£ņŚÉ ĒżĒĢ©ļÉśņ¢┤ ņ׳ņ¦Ć ņĢŖņĢä ņØ┤ņŚÉ ļīĆĒĢ┤ņä£ļŖö ĒīīņĢģĒĢĀ ņłś ņŚåļŗż. ļŗżļ¦ī ņØ┤ļć©ņĀ£ņÖĆ ĒĢ©Ļ╗ś ļ│æņÜ® Ēł¼ņŚ¼ĒĢśņŚ¼ļÅä ņŗĀĻĖ░ļŖźņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņØĆ ņĀüņØĆ Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀĒĢśņśĆļŗż[35]. ņĄ£ĻĘ╝ ņØ╝ļ│ĖņŚÉņä£ ņåīĻĘ£ļ¬©(18ļ¬ģ) ļ╣äļīĆņāüņä▒ Ļ░äĻ▓Įļ│Ćņä▒ ļ│Ąņłś ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ņ¦äĒ¢ēļÉ£ ļŗżĻĖ░Ļ┤Ć ņ×äņāüņŚ░ĻĄ¼ņŚÉņä£ļŖö 15 ļé┤ņ¦Ć 60 mgņØś tolvaptanņØä 3ņØ╝Ļ░ä Ēł¼ņŚ¼ĒĢ£ Ļ▓░Ļ│╝ ĒÜ©Ļ│╝ņĀüņ£╝ļĪ£ ļ│ĄļČĆ ļæśļĀł, ĒĢśņ¦Ć ļČĆņóģĻ│╝ ņ▓┤ņżæņØ┤ Ļ░ÉņåīĒĢśņśĆļŗż[36]. ņØ┤ļ¤░ ĒÜ©Ļ│╝ļŖö ņ▓śņØī ļČĆĒĢśņÜ®ļ¤ēņŚÉņä£ļČĆĒä░ ļéśĒāĆļéśĻĖ░ ņŗ£ņ×æĒ¢łņ£╝ļ®░, tolvaptan ņÜ®ļ¤ēņØä ņ”Øļ¤ēĒĢĀņłśļĪØ ļŹö ĒÜ©Ļ│╝ņĀüņØ┤ņŚłļŗż.
LixivaptanņØĆ 60ļ¬ģņØś Ļ░äĻ▓Įļ│Ćņ”Ø ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ņŗ£Ē¢ēĒĢ£ ļŗżĻĖ░Ļ┤Ć, ņ£äņĢĮļīĆņĪ░ ņ×äņāüņŚ░ĻĄ¼ņŚÉņä£ 7ņØ╝Ļ░ä 100 ļśÉļŖö 200 mg ņÜ®ļ¤ēņ£╝ļĪ£ Ēł¼ņŚ¼ĒĢ£ Ļ▓░Ļ│╝ ņĀĆļéśĒŖĖļź©Ēśłņ”Ø Ļ░£ņäĀĻ│╝ ņ▓┤ņżæ Ļ░ÉņåīņØś ĒÜ©Ļ│╝ļź╝ ļ│┤ņśĆļŗż. ņØ┤ ņŚ░ĻĄ¼ņŚÉņä£ lixivaptanņØś ņÜ®ļ¤ēņØä ņ”Øļ¤ēĒĢ©ņŚÉ ļö░ļØ╝ ņ▓┤ņżæ Ļ░Éņåī ĒÜ©Ļ│╝ļÅä ļÜ£ļĀĘĒ¢łņ¦Ćļ¦ī, ļÅÖņŗ£ņŚÉ Ļ░łņ”Ø ļō▒ņØś ļČĆņ×æņÜ® ļ░£ņāØ ļ╣łļÅäļÅä ļŹö ņ”ØĻ░ĆĒĢśņśĆļŗż. ļśÉĒĢ£ ņ£äņĢĮļīĆņĪ░ĻĄ░ņŚÉ ļ╣äĒĢ┤ ĒåĄĻ│äņĀü ņ£ĀņØśņä▒ņØĆ ņŚåņŚłņ¦Ćļ¦ī, ņØ╝ļČĆ ĒÖśņ×ÉņŚÉņä£ ņŗĀĻĖ░ļŖź ņןņĢĀ, ņ£äņןĻ┤Ć ņČ£Ēśł ļō▒ņØ┤ ļ░£ņāØĒ¢łļŗż[37]. 25ļ¬ģņØś Ļ░äĻ▓Įļ│Ćņ”Ø ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ņŗ£Ē¢ēĒĢ£ ļśÉ ļŗżļźĖ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņŚÉņä£ļÅä ņĀĆļéśĒŖĖļź©Ēśłņ”Ø Ļ░£ņäĀņŚÉļŖö ļÅäņøĆņØ┤ ļÉśņŚłņ¦Ćļ¦ī, ņØ╝ļČĆ ĒÖśņ×ÉņŚÉņä£ Ēāłņłś, ņ×Éļ░£ņä▒ ņäĖĻĘĀņä▒ ļ│Ąļ¦ēņŚ╝, ņāüļČĆņ£äņןĻ┤Ć ņČ£ĒśłņØ┤ ļ░£ņāØĒĢśņśĆĻ│Ā, 2ļ¬ģņØś ĒÖśņ×ÉņŚÉņä£ Ļ░äņä▒ Ēś╝ņłśĻ░Ć ļ░£ņāØĒĢśņśĆņ£╝ļ®░, ņØ┤ ņŚ░ĻĄ¼ņØś ĒÅēĻ░Ćņ¦ĆĒæ£ļŖö ņĢäļŗłņ¦Ćļ¦ī ļ│ĄņłśĻ░Ć Ļ░ÉņåīĒĢśļŖö ĒÖśņ×ÉļŖö ņŚåļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż[38]. LixivaptanņØś Ļ▓ĮņÜ░ 2000ļģäļīĆ ņ┤łļ░śņŚÉļŖö ņŻ╝ļĪ£ Ļ░äĻ▓Įļ│Ćņ”Ø, SIADH ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ņŚ░ĻĄ¼Ļ░Ć ņ¦äĒ¢ēļÉśņŚłņ¦Ćļ¦ī, ņĄ£ĻĘ╝ņŚÉļŖö THE BALANCE ņŚ░ĻĄ¼ļØ╝ļŖö ļ¬ģņ╣Łņ£╝ļĪ£ ņŗ¼ļČĆņĀä ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ļīĆĻĘ£ļ¬© ņ×äņāüņŚ░ĻĄ¼Ļ░Ć ņ¦äĒ¢ē ņżæņØ┤ļ®░[39], Ļ░äĻ▓Įļ│Ćņ”Ø ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢ£ ņČöĻ░Ć ņŚ░ĻĄ¼ļŖö ņ¦äĒ¢ēļÉśņ¦Ć ņĢŖĻ│Ā ņ׳ļŗż.
ConivaptanņØĆ V1a ņłśņÜ®ņ▓┤ļÅä ĒĢ©Ļ╗ś ĻĖĖĒĢŁĒĢśļŖöļŹ░, ņØ┤ļ¤░ Ļ▓ĮņÜ░ ļé┤ņןĒśłĻ┤ĆņØ┤ ĒÖĢņןļÉśņ¢┤ ļ¼Ėļ¦źņĢĢņØ┤ ņ”ØĻ░ĆĒĢśĻ│Ā ĒśłņåīĒīÉ ņØæņ¦æņØä ņĀĆĒĢ┤ĒĢĀ ņłś ņ׳ĻĖ░ ļĢīļ¼ĖņŚÉ ļ¼Ėļ¦źņĢĢ ĒĢŁņ¦äņ”ØĻ│╝ ņĀĢļ¦źļźś ņČ£Ēśł ļō▒ņØś Ļ░ĆļŖźņä▒ņØ┤ ņ׳ļŖö Ļ░äĻ▓Įļ│Ćņ”Ø ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ņé¼ņÜ®ĒĢśĻĖ░ņŚÉļŖö ļČĆņĀüņĀłĒĢśļŗżĻ│Ā ĒÅēĻ░Ćļ░øĻ│Ā ņ׳ļŗż[40]. MozavaptanņØś Ļ▓ĮņÜ░ Ļ░ÖņØĆ ņĀ£ņĪ░ņé¼(ņśżņĖĀņ╣┤ ņĀ£ņĢĮĒÜīņé¼)ņŚÉņä£ ņāØņé░ĒĢśļŖö tolvaptanņŚÉ ļ╣äĒĢ┤ ņŚŁĻ░Ć(potency)Ļ░Ć ļ¢©ņ¢┤ņ¦ĆļŖö Ļ▓āņ£╝ļĪ£ ņ×Éņ▓┤ ĒÅēĻ░ĆļÉśĻ│Ā ņ׳ņ£╝ļ®░, ļö░ļØ╝ņä£ ļīĆĻĘ£ļ¬© ņ×äņāüņŚ░ĻĄ¼Ļ░Ć ņ¦äĒ¢ēļÉśĻĖ░ļŖö ņ¢┤ļĀżņÜĖ Ļ▓āņ£╝ļĪ£ ĒīÉļŗ©ļÉ£ļŗż.
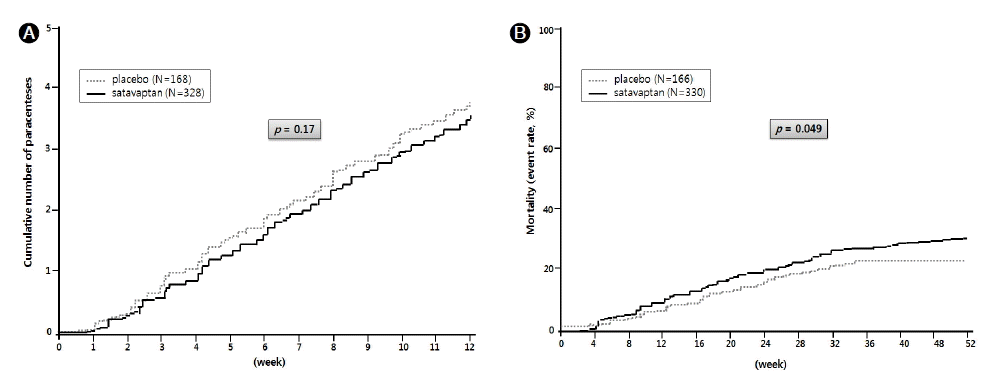
Ēśäņ×¼Ļ╣īņ¦Ć ņĀĆļéśĒŖĖļź©Ēśłņ”Ø ļÅÖļ░ś ņ£Āļ¼┤ņÖĆ ņāüĻ┤ĆņŚåņØ┤ Ļ░äĻ▓Įļ│Ćņä▒ ļ│Ąņłśļź╝ ņ╣śļŻī ļ¬®ņĀüņ£╝ļĪ£ ņ×äņāüņŚ░ĻĄ¼Ļ░Ć ņ¦äĒ¢ēļÉ£ vaptanĻ│äņŚ┤ ņĢĮņĀ£ļŖö satavaptanņØ┤ ņ£ĀņØ╝ĒĢśļŗż[25,41-43]. HypoCAT trialļĪ£ ļ¬ģļ¬ģļÉ£ ļŗżĻĖ░Ļ┤Ć, ņØ┤ņżæļ¦╣Ļ▓Ć, ļ¼┤ņ×æņ£äļ░░ņĀĢ, ņ£äņĢĮļīĆņĪ░ ņ×äņāüņŚ░ĻĄ¼ņŚÉņä£ļŖö ņĀĆļéśĒŖĖļź©Ēśłņ”ØņØ┤ ļÅÖļ░śļÉ£ Ļ░äĻ▓Įļ│Ćņä▒ ļ│Ąņłś ĒÖśņ×É 110ļ¬ģņØä ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆņ£╝ļ®░, ļ¬©ļōĀ ĒÖśņ×ÉņŚÉņä£ spironolactone 100 mgņØä Ēł¼ņĢĮĒĢśņśĆĻ│Ā, ļīĆņāüĻĄ░ņŚÉĻ▓īļŖö ņČöĻ░ĆņĀüņ£╝ļĪ£ satavaptan 5, 12.5, 25 mgņØä 14ņØ╝Ļ░ä Ēł¼ņĢĮĒĢśņśĆļŗż[25]. ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ ņĀĆļéśĒŖĖļź©Ēśłņ”Ø Ļ░£ņäĀļ┐É ņĢäļŗłļØ╝, ņ▓┤ņżæ Ļ░Éņåī ļ░Å ļ│ĄļČĆ ļæśļĀłĻ░Ć Ļ░ÉņåīĒĢśņśĆĻ│Ā, Ļ░łņ”ØņØä ņĀ£ņÖĖĒĢ£ ļČĆņ×æņÜ®ņØĆ ņ£äņĢĮļīĆņĪ░ĻĄ░ņŚÉ ļ╣äĒĢ┤ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. ņØ┤ ņŚ░ĻĄ¼ņÖĆ ļ╣äņŖĘĒĢ£ ņŗ£ĻĖ░ņŚÉ ļÅÖņØ╝ĒĢ£ ņ▒ģņ×äņŚ░ĻĄ¼ņ×ÉļōżņØ┤ ņŻ╝ļÅäĒĢ£ ļŗżĻĖ░Ļ┤Ć ņØ┤ņāü(phase II) ņ×äņāüņŚ░ĻĄ¼ņŚÉņä£ļŖö ņĀĆļéśĒŖĖļź©Ēśłņ”Ø ņ£Āļ¼┤ņÖĆ ļ¼┤Ļ┤ĆĒĢśĻ▓ī Ļ░äĻ▓Įļ│Ćņä▒ ļ│ĄņłśĻ░Ć ņ׳ļŖö 173ļ¬ģņØś ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ satavaptan 5, 12, 5, 25 mgņØä 12ņŻ╝ ļÅÖņĢł Ēł¼ņĢĮĒĢśņśĆĻ│Ā, ļīĆņāü ĒÖśņ×ÉĻĄ░ ļ░Å ņ£äņĢĮļīĆņĪ░ĻĄ░ ļ¬©ļæÉņŚÉĻ▓ī spironolactone 100 mgņØä Ēł¼ņĢĮĒĢśņśĆļŗż[42]. ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ ņØ╝ņ░©ĒÅēĻ░Ćņ¦ĆĒæ£ņØĖ ņØ╝ņŻ╝ņØ╝Ļ░ä ļ│Ąņłś ņ”ØĻ░Ćļ¤ēņØĆ ņ£äņĢĮļīĆņĪ░ĻĄ░ņŚÉ ļ╣äĒĢ┤ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņä▒ņĀüņØä ļ│┤ņØ┤ņ¦Ć ļ¬╗Ē¢łņ¦Ćļ¦ī, ņØ┤ņ░©ĒÅēĻ░Ćņ¦ĆĒæ£ņØĖ 12ņŻ╝Ļ░äņØś ļ│Ąņłśņ▓£ņ×É ĒܤņłśļŖö satavaptan Ēł¼ņĢĮĻĄ░ņŚÉņä£ ļ│Ąņłśņ▓£ņ×É ĒܤņłśĻ░Ć ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśĻ▓ī ņĀüņŚłļŗż. ņĀäņ▓┤ ļČĆņ×æņÜ® ļ░£ņāØ ļ╣łļÅäļŖö satavaptan Ēł¼ņĢĮĻĄ░Ļ│╝ ņ£äņĢĮļīĆņĪ░ĻĄ░ņØ┤ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśņ¦Ćļ¦ī, ĻĖ░ļ”Įņä▒ ņĀĆĒśłņĢĢ, Ļ░äņä▒Ēś╝ņłś, ĻĘ╝ņ£Ī Ļ▓ĮļĀ©(muscle cramp), Ļ│Āņ╣╝ļź©Ēśłņ”Ø, Ļ░łņ”Ø ļō▒ņØś ļČĆņ×æņÜ® ļ░£ņāØ ļ╣łļÅäļŖö satavaptan Ēł¼ņĢĮĻĄ░ņŚÉņä£ ļåÆņØĆ Ļ▓ĮĒ¢źņØä ļ│┤ņśĆļŗż. ņØ┤ĒøäņŚÉļÅä Ļ░ÖņØĆ ņ▒ģņ×äņŚ░ĻĄ¼ņ×ÉļōżņØĆ 1,200ļ¬ģņØś ļīĆĻĘ£ļ¬© ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ satavaptan 5 mg, 10 mgņØä ņןĻĖ░Ļ░ä(52ņŻ╝) Ēł¼ņĢĮĒĢśļŖö ļŗżĻĖ░Ļ┤Ć, ņ£äņĢĮļīĆņĪ░ ņé╝ņāü(phase III) ņŚ░ĻĄ¼ļź╝ ņ¦äĒ¢ēĒĢśņśĆļŗż[41]. ļīĆņāü ĒÖśņ×ÉļŖö Ļ░äĻ▓Įļ│Ćņä▒ ļ│Ąņłś ĒÖśņ×ÉļĪ£, ļīĆņāü ĒÖśņ×ÉņØś ĒÅēĻĘĀ Ēśłņ▓ŁļéśĒŖĖļź© ļåŹļÅäĻ░Ć 137 mmol/L ņĀĢļÅäļĪ£ ņĀĆļéśĒŖĖļź©Ēśłņ”Ø ĒÖśņ×ÉļŖö ļ¦Äņ¦Ć ņĢŖņĢśļŗż. ņŚ░ĻĄ¼ļŖö ļ│Ąņłś ņ¢æņāüņŚÉ ļö░ļØ╝ ņäĖ ĻĄ░ņ£╝ļĪ£ ļéśļłäņ¢┤ ņŚ░ĻĄ¼Ļ░Ć ņ¦äĒ¢ēļÉśņŚłļŖöļŹ░, ņ▓½ ļ▓łņ¦Ė ĻĄ░ņØĆ ņØ┤ļć©ņĀ£(ĒÅēĻĘĀ ņØ┤ļć©ņĀ£ ļ│ĄņÜ®ļ¤ē; spironolactone 100 mg, furosemide 40 mg ļ│æņÜ® Ēł¼ņŚ¼)ļŖö ļ│ĄņÜ®ĒĢśņ¦Ćļ¦ī ļīĆļ¤ēļ│Ąņłśņ▓£ņ×ÉĻ░Ć ĒĢäņÜö ņŚåļŖö ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆņ£╝ļ®░, ļæÉ ļ▓łņ¦Ė ĻĄ░ņØĆ ņØ┤ļć©ņĀ£ļź╝ ļ│ĄņÜ®ĒĢśļ®┤ņä£ ļīĆļ¤ēļ│Ąņłśņ▓£ņ×ÉĻ░Ć ĒĢäņÜöĒĢ£ ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆļŗż. ņäĖ ļ▓łņ¦Ė ĻĄ░ņØĆ ļīĆļ¤ēļ│Ąņłśņ▓£ņ×ÉĻ░Ć ĒĢäņÜöĒĢ£ ĒÖśņ×ÉņŚÉņä£ satavaptan ņØ┤ņÖĖņØś ņØ┤ļć©ņĀ£ļź╝ 12ņŻ╝Ļ░ä Ēł¼ņĢĮĒĢśņ¦Ć ņĢŖļŖö ņāüĒā£ļĪ£ ņŚ░ĻĄ¼Ļ░Ć ņ¦äĒ¢ēļÉśņŚłļŗż. ņØ╝ņ░©ĒÅēĻ░Ćņ¦ĆĒæ£ļŖö ņ▓½ ļ▓łņ¦Ė ĻĄ░ņØś Ļ▓ĮņÜ░ ņ▓½ 12ņŻ╝ ļÅÖņĢł ļ│ĄņłśņØś ņĢģĒÖö ņŚ¼ļČĆņŚÉ ļö░ļØ╝ ĒÅēĻ░ĆĒĢśņśĆĻ│Ā, ļæÉ ļ▓łņ¦Ė ĻĄ░Ļ│╝ ņäĖ ļ▓łņ¦Ė ĻĄ░ņŚÉņä£ļŖö ļ│ĄņłśņØś ņ×¼ļ░£ ņŚ¼ļČĆ, ņ”ē ņĢĮļ¼╝ Ēł¼ņŚ¼ ņ¦üņĀä ļ│Ąņłś ņ▓£ņ×É Ēøä, 12ņŻ╝ ļÅÖņĢł ļ│Ąņłśņ▓£ņ×É ĒܤņłśļĪ£ ĒÅēĻ░ĆĒĢśņśĆļŗż. ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ Ļ░ü ĻĄ░ņŚÉņä£ ļ¬©ļæÉ satavaptan Ēł¼ņĢĮĻĄ░ņØ┤ ņ£äņĢĮļīĆņĪ░ĻĄ░ņŚÉ ļ╣äĒĢ┤ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ╣śļŻīņä▒ņĀüņØä ļ│┤ņØ┤ņ¦Ć ļ¬╗Ē¢łļŗż(Fig. 4A). ļŗżļ¦ī ņ▓½ ļ▓łņ¦Ė ĻĄ░ņŚÉņä£ ņØ┤ņ░©ĒÅēĻ░Ćņ¦ĆĒæ£ ņżæ ĒĢśļéśņØĖ ļ│Ąņłśņ▓£ņ×Éļ¤ēņØĆ satavaptan Ēł¼ņĢĮĻĄ░ņØ┤ ņ£äņĢĮļīĆņĪ░ĻĄ░ņŚÉ ļ╣äĒĢ┤ ņ£ĀņØśĒĢśĻ▓ī ņżäņŚłņ£╝ļ®░, ļæÉ ļ▓łņ¦Ė, ņäĖ ļ▓łņ¦Ė ĻĄ░ņŚÉņä£ ņĢĮļ¼╝ Ēł¼ņĢĮ Ēøä ņ▓½ ļ▓łņ¦Ė ļ│Ąņłśņ▓£ņ×ÉĻ░Ć ĒĢäņÜöĒĢ£ ņŗ£ņĀÉņØ┤ satavaptan Ēł¼ņŚ¼ĻĄ░ņØ┤ ņ£äņĢĮļīĆņĪ░ĻĄ░ņŚÉ ļ╣äĒĢ┤ ņ£ĀņØśĒĢśĻ▓ī ļŖ”Ļ▓ī ļ░£ņāØĒĢśņśĆļŗż. ĒĢśņ¦Ćļ¦ī Ļ▓░Ļ│╝ņĀüņ£╝ļĪ£ ņØ╝ņ░©ĒÅēĻ░Ćņ¦ĆĒæ£ ĒÅēĻ░ĆņŚÉņä£ ĒÜ©Ļ│╝ņĀüņØĖ ņ╣śļŻīņä▒ņĀüņØä ļ│┤ņØ┤ņ¦Ć ļ¬╗ĒĢ©ņ£╝ļĪ£ņŹ©, satavaptan Ēł¼ņŚ¼Ļ░Ć ļ│Ąņłś ņĪ░ņĀłņŚÉ ņ׳ņ¢┤ ņ×äņāüņĀüņ£╝ļĪ£ ĒÜ©Ļ│╝ņĀüņØ┤ņ¦Ć ņĢŖļŗżĻ│Ā Ļ▓░ļĪĀņ¦ĆņŚłļŗż. ļŹöņÜ▒ņØ┤ Ļ▓░ņĀĢņĀüņ£╝ļĪ£ ļæÉ ļ▓łņ¦Ė ĻĄ░ņŚÉņä£ satavaptan Ēł¼ņŚ¼ĻĄ░ņØ┤ ņ£äņĢĮļīĆņĪ░ĻĄ░ņŚÉ ļ╣äĒĢ┤ 52ņŻ╝ ņØ┤ļé┤ ņé¼ļ¦ØļźĀņØ┤ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśĻ▓ī ļåÆņØĆ Ļ▓░Ļ│╝ļź╝ ļ│┤ņŚ¼ ņŻ╝ņŚłļŗż(Fig. 4B). ņØ┤ņÖĆ Ļ░ÖņØĆ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļĪ£ ņØĖĒĢ┤ Sanofi-Aventis ĒÜīņé¼Ļ░Ć AquildaļØ╝ļŖö ņāüĒÆłļ¬ģņ£╝ļĪ£ satavaptanņØäņĀĆļéśĒŖĖļź©Ēśłņ”Ø ņ╣śļŻī ņØ┤ņÖĖņŚÉļÅä Ļ░äĻ▓Įļ│Ćņ”Ø ĒÖśņ×ÉņØś ļ│Ąņłś ņ╣śļŻī ļō▒ ņóĆ ļŹö ĒÅŁ ļäōņØĆ ņĀüņØæņ”Øņ£╝ļĪ£ ņŗ£ĒīÉĒĢśĻ│Āņ×É Ē¢łļŹś ņĢ╝ņŗ¼ņ░¼ Ļ│äĒÜŹņØĆ ņ░©ņ¦łņØ┤ ļČłĻ░ĆĒö╝ĒĢ┤ņĪīņ£╝ļ®░, Ļ▓░ĻĄŁ ņ£Āļ¤ĮņØśņĢĮņĢłņĀĢņ▓ŁņŚÉ ņĀ£ņČ£ļÉ£ ĒīÉļ¦żņŖ╣ņØĖ ņŗĀņ▓ŁļÅä ņ▓ĀĒÜīļÉ£ ņāüĒā£ņØ┤ļŗż[28].
Ēśäņ×¼Ļ╣īņ¦Ć ņ×äņāü Ļ▓░Ļ│╝ ņżæ Ļ░äĻ▓Įļ│Ćņä▒ ļ│Ąņłś ĒÖśņ×ÉņŚÉņä£ vaptanĻ│äņŚ┤ ņĢĮņĀ£Ļ░Ć ņĀĆļéśĒŖĖļź©Ēśłņ”ØņØś ņ╣śļŻī ņØ┤ņÖĖņŚÉ ĒÜ©Ļ│╝ņĀüņØĖ ļ│Ąņłś ņĪ░ņĀł, ņāØņĪ┤ļźĀ Ē¢źņāü ļō▒ ļÜ£ļĀĘĒĢ£ ņ×äņāü ņ¦ĆĒæ£ņØś Ļ░£ņäĀņØä ļ│┤ņŚ¼ņŻ╝ņ¦ĆļŖö ļ¬╗Ē¢łļŗż. ļö░ļØ╝ņä£ ņĢäņ¦üĻ╣īņ¦Ć ņĀĆļéśĒŖĖļź©Ēśłņ”ØņØś Ļ░£ņäĀņØ┤ ļ¬®ņĀüņØ┤ ņĢäļŗī, ļ│Ąņłśļéś ļČĆņóģ ļō▒ ņ▓┤ņĢĪļ¤ē ņĪ░ņĀłņØä ņ£äĒĢ£ ņ╣śļŻīņĀ£ļĪ£ vaptanĻ│äņŚ┤ ņĢĮņĀ£ņØś ņĀüņØæņ”ØņØä ļäōĒ׳ĻĖ░ļŖö ĻĘĖ ĻĘ╝Ļ▒░Ļ░Ć ļČĆņĪ▒ĒĢśļŗż. Ē¢źĒøä ļ│Ąņłś ņĪ░ņĀłņØś ņ╣śļŻī ļō▒ņØä ļ¬®ņĀüņ£╝ļĪ£ ņĢĮņĀ£ņØś ņ£ĀņÜ®ņä▒ņØä ļäōĒ׳ĻĖ░ ņ£äĒĢ┤ņä£ļŖö Ļ░äĻ▓Įļ│Ćņä▒ ļ│Ąņłś ĒÖśņ×ÉņØś ņ×äņāüņĀü ĒŖ╣ņä▒ņØä Ļ│ĀļĀżĒĢ£ ļŗ©Ļ│äņĀü ņĀæĻĘ╝Ļ│╝ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢśļŗż.
ņĢłņĀĢņä▒ ļ®┤ņŚÉņä£ ļ│┤ļ®┤, Ļ░äĻ▓Įļ│Ćņä▒ ļ│Ąņłś ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ ņØ┤ļć©ņĀ£ļź╝ ļ│ĄņÜ®ĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ļīĆļČĆļČäņØ┤ĻĖ░ ļĢīļ¼ĖņŚÉ vaptanĻ│äņŚ┤ ņĢĮņĀ£ņØś ņČöĻ░Ć Ēł¼ņŚ¼, ļśÉļŖö ļ│ĆĻ▓Į Ēł¼ņŚ¼Ļ░Ć ņ╣śļŻīņØś ņāüņŖ╣ ĒÜ©Ļ│╝(synergistic effect)ļé┤ņ¦ĆļŖö ļČĆĻ░Ć ĒÜ©Ļ│╝(additional effect)ļź╝ Ļ░ĆņĀĖņś¼ņ¦Ć, ņĢäļŗłļ®┤ ņśżĒ׳ļĀż Ēāłņłś, ņŗĀĻĖ░ļŖź ņĀĆĒĢś ļō▒ ļČĆņ×æņÜ® ļ░£ņāØ ļ╣łļÅäļź╝ ļåÆņØ╝ņ¦ĆņŚÉ ļīĆĒĢ£ ĒÅēĻ░ĆĻ░Ć ņ¦äĒ¢ēļÉśņ¢┤ņĢ╝ ĒĢ£ļŗż. Ēśäņ×¼Ļ╣īņ¦Ć ņ¦äĒ¢ēļÉśņŚłļŹś ņ×äņāüņŚ░ĻĄ¼ ņżæ ņןĻĖ░Ļ░ä ņĢĮļ¼╝ņØä Ēł¼ņĢĮĒĢ£ ņ×äņāüņŚ░ĻĄ¼ļŖö ņāüļŗ╣ņłśņØś ĒÖśņ×ÉņŚÉņä£ ļČĆņ×æņÜ®ņ£╝ļĪ£ ņØĖĒĢ£ ņżæļÅä ĒāłļØĮņØä ļ│┤ņØ┤ļŖöļŹ░, ņØ┤ļōż ļČĆņ×æņÜ®ņØś ņĢĮņĀ£ Ļ┤ĆļĀ©ņä▒ ņŚ¼ļČĆņÖĆ ņżæņ”Ø ņĀĢļÅäņŚÉ ļīĆĒĢ£ ļ®┤ļ░ĆĒĢ£ Ļ▓ĆĒåĀĻ░Ć ņ¦äĒ¢ēļÉśņ¢┤ņĢ╝ ĒĢ£ļŗż. ĒŖ╣Ē׳ ņĀĢļ¦źļźś ņČ£Ēśł ļō▒ ņČ£Ēśł ņåīņØĖņØ┤ ļåÆņØĆ Ļ░äĻ▓Įļ│Ćņ”Ø ĒÖśņ×ÉņŚÉņä£ vaptanĻ│äņŚ┤ ņĢĮņĀ£Ļ░Ć ņČ£ĒśłņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņŚÉ ļīĆĒĢ£ ņČöĻ░ĆņĀüņØĖ ņĀĢļ│┤ ņłśņ¦æņØ┤ ĒĢäņÜöĒĢśļŗż. ņĄ£ĻĘ╝ ļ»ĖĻĄŁņŗØņĢĮņ▓ŁņØś Ļ▓ĆĒåĀ ļé┤ņÜ® ņżæņŚÉņä£ tolvaptanņØ┤ ļ╣äĒāĆļ»╝ K ņØśņĪ┤ņä▒ ĒśłņĢĪņØæĻ│ĀņØĖņ×ÉņÖĆ ĒśłņåīĒīÉņØś ĻĖ░ļŖźņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣Ā ņłś ņ׳ļŗżĻ│Ā ļģ╝ņØśļÉśņŚłļŗż[28]. Ļ░äĻ▓Įļ│Ćņä▒ ļ│Ąņłś ĒÖśņ×ÉņØś ņāüļŗ╣ņłśļŖö Child-Pugh class C ĒÖśņ×ÉņŚÉ ĒĢ┤ļŗ╣ĒĢśļ®░ ņØ┤ļōż ĒÖśņ×ÉņŚÉĻ▓ī vaptanĻ│äņŚ┤ ņĢĮņĀ£ņØś ņןĻĖ░Ļ░ä Ēł¼ņĢĮņØ┤ ņĢłņĀäĒĢ£ņ¦ĆņŚÉ ļīĆĒĢ£ Ļ│Āņ░░ļÅä ĒĢäņÜöĒĢśļŗż.
ņ£ĀņÜ®ņä▒ ļ®┤ņŚÉņä£ ļ│┤ļ®┤, Ļ░äĻ▓Įļ│Ćņä▒ ļ│ĄņłśņØś ļ░£ņāØ ĻĖ░ņĀäņØĆ AVP ĒśĖļź┤ļ¬¼ ņØ┤ņÖĖņŚÉ ļ│ĄĒĢ®ņĀü ņÜöņØĖņØ┤ ņ×æņÜ®ĒĢśļ»ĆļĪ£, AVP ņłśņÜ®ņ▓┤ ĻĖĖĒĢŁņĀ£ Ēł¼ņŚ¼ļĪ£ ņ×äņāü ĒÜ©Ļ│╝ Ļ░£ņäĀņØä ļ│┤ņØ╝ ņłś ņ׳ļŖö ĒÖśņ×ÉĻĄ░ņØä ņäĀļ│äĒĢśļŖö Ļ│╝ņĀĢņØ┤ ĒĢäņÜöĒĢśĻ│Ā, ņ╣śļŻī ĒÜ©Ļ│╝ļź╝ ņĄ£ļīĆĒÖöĒĢśļ®┤ņä£ ņןĻĖ░Ļ░ä Ēł¼ņĢĮĒĢśņŚ¼ļÅä ļČĆņ×æņÜ®ņØä ņĄ£ņåīĒÖö ĒĢĀ ņłś ņ׳ļŖö ņĀüņĀĢ ņÜ®ļ¤ēņŚÉ ļīĆĒĢ£ ļČäņäØņØ┤ ņäĀĒ¢ēļÉśņ¢┤ņĢ╝ ĒĢ£ļŗż. Ļ░äĻ▓Įļ│Ćņ”Ø ĒÖśņ×ÉņŚÉņä£ ņĀĆļéśĒŖĖļź©Ēśłņ”ØņØĆ Ļ░äņä▒ļćīņ”ØņØä ņ£Āļ░£ĒĢśĻ│Ā, Ļ░äņØ┤ņŗØņŚÉ ļČĆņĀĢņĀü ņśüĒ¢źņØä ļ»Ėņ╣Ā ņłś ņ׳ņ£╝ļ®░, ņāØņĪ┤ļźĀ ņĀĆĒĢśņÖĆ Ļ┤ĆļĀ©ļÉ£ Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀĒĢśĻ│Ā ņ׳ļŗż. ļö░ļØ╝ņä£ ņĢĮņĀ£ņŚÉ ņØśĒĢ£ ņØĖņ£äņĀüņØĖ Ēśłņ▓Ł ļéśĒŖĖļź© Ļ░£ņäĀĻ│╝ ļ│Ąņłś ņĪ░ņĀłņØ┤ ņןĻĖ░ņĀüņ£╝ļĪ£ ņāØņĪ┤ļźĀņŚÉ ņ¢┤ļ¢ĀĒĢ£ ņśüĒ¢źņØä ļ»Ėņ╣śļ®░, ņ×äņāü ņ”Øņāü Ļ░£ņäĀ ļō▒ ņéČņØś ņ¦ł Ē¢źņāüņŚÉ ņ¢┤ļ¢ż ĻĖ░ņŚ¼ļź╝ ĒĢĀ ņłś ņ׳ļŖöņ¦ĆņŚÉ ļīĆĒĢ┤ņä£ļÅä ņĀæĻĘ╝ļÉśņ¢┤ņĢ╝ ĒĢ£ļŗż. ļ¦łņ¦Ćļ¦ēņ£╝ļĪ£ vaptanĻ│äņŚ┤ ņĢĮņĀ£ņØś ņןĻĖ░Ļ░ä Ēł¼ņĢĮņŗ£ ļ╣äņÜ®-ĒÜ©Ļ│╝(cost effectiveness)ļ®┤ņŚÉņä£ ņČ®ļČäĒĢ£ ņØ┤ļōØņØ┤ ņ׳ļŖöņ¦ĆņŚÉ ļīĆĒĢ£ ĒÅēĻ░ĆļÅä ņØ┤ļżäņĀĖņĢ╝ ĒĢĀ Ļ▓āņØ┤ļŗż.
Ļ░äĻ▓Įļ│Ćņ”Ø ĒÖśņ×ÉņŚÉņä£ ļ│ĄņłśņÖĆ ņĀĆļéśĒŖĖļź©Ēśłņ”Ø ļ░£ņāØņØś ļ│æĒā£ņāØļ”¼ĒĢÖņĀü Ļ│╝ņĀĢņØĆ ļŗżņ¢æĒĢ£ ņÜöņåīĻ░Ć ņ×æņÜ®ĒĢśņ¦Ćļ¦ī, ņØ┤ļōż Ļ│╝ņĀĢ ņżæ AVPņØś ņ”ØĻ░ĆĻ░Ć ļ│Ąņłś, ņĀĆļéśĒŖĖļź©Ēśłņ”Ø ļ░£ņāØ ļ¬©ļæÉņŚÉ ņ׳ņ¢┤ ņżæņÜöĒĢ£ ņÜöņØĖņ£╝ļĪ£ ņČöņĀĢļÉśĻ│Ā ņ׳ļŗż. ĒĢśņ¦Ćļ¦ī AVP ņłśņÜ®ņ▓┤ ĻĖĖĒĢŁņĀ£ņØĖ vaptanĻ│äņŚ┤ ņĢĮņĀ£ņØś ņ×äņāüņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņŚÉņä£ ņĀĆļéśĒŖĖļź©Ēśłņ”Ø ņ╣śļŻīņĀ£ļĪ£ļŖö ļÜ£ļĀĘĒĢ£ ņ×äņāü ĒÜ©Ļ│╝ļź╝ ļ│┤ņØ┤ļŖö ļ░śļ®┤, Ļ░äĻ▓Įļ│Ćņä▒ ļ│Ąņłś ņ╣śļŻīņĀ£ļĪ£ņŹ©ņØś ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļŖö ļ¦żņÜ░ ļČĆņĪ▒ĒĢśĻ▒░ļéś, ņØ╝ļČĆ Ļ▓░Ļ│╝ļŖö ļ»ĖĒØĪĒĢ£ ņ╣śļŻīņä▒ņĀüņØä ļ│┤ņŚ¼ņŻ╝Ļ│Ā ņ׳ļŗż. ĻĘĖļ¤╝ņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ņāüļŗ╣ņłś Ļ░äĻ▓Įļ│Ćņä▒ ļ│Ąņłś ĒÖśņ×ÉļŖö Ēśäņ×¼ņØś Ēæ£ņżĆ ņ╣śļŻīņŚÉ ĒĢ£Ļ│äĻ░Ć ņ׳ņ£╝ļ®░, vaptanĻ│äņŚ┤ ņĢĮņĀ£ ļō▒ ņāłļĪ£ņÜ┤ ņ╣śļŻīņĀ£ņØś ļÅäņøĆņØ┤ ĒĢäņÜöĒĢ£ ņāüĒÖ®ņØ┤ļŗż. ņĢäņ¦üĻ╣īņ¦Ć ņ¢┤ļŖÉ ņŗ£ņĀÉņŚÉņä£ ņ¢┤ļ¢ż ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£, ņ¢┤ļŖÉ ņĀĢļÅäņØś ņĀüņĀĢ ņÜ®ļ¤ēņ£╝ļĪ£, ņ¢╝ļ¦łļ¦īĒü╝ņØś ĻĖ░Ļ░ä ļÅÖņĢł Ēł¼ņĢĮĒĢśĻ│Ā ņ╣śļŻīĒĢ┤ņĢ╝ ĒĢĀņ¦ĆņŚÉ ļīĆĒĢ£ ņ×ÉļŻīĻ░Ć ļ¦żņÜ░ ļČĆņĪ▒ĒĢ£ ņŗżņĀĢņØ┤ļ®░, Ē¢źĒøä ņØ┤ņŚÉ ļīĆĒĢ£ ņČöĻ░ĆņĀüņØĖ ņ×äņāüņŚ░ĻĄ¼Ļ░Ć ĻĖ░ļīĆļÉ£ļŗż.
REFERENCES
1. Gin├®s P, Quintero E, Arroyo V, et al. Compensated cirrhosis: natural history and prognostic factors. Hepatology 1987;7:122ŌĆō128.


2. Schrier RW, Arroyo V, Bernardi M, Epstein M, Henriksen JH, Rod├®s J. Peripheral arterial vasodilation hypothesis: a proposal for the initiation of renal sodium and water retention in cirrhosis. Hepatology 1988;8:1151ŌĆō1157.


3. Iwakiri Y, Groszmann RJ. The hyperdynamic circulation of chronic liver diseases: from the patient to the molecule. Hepatology 2006;43(2 Suppl 1):S121ŌĆōS131.


4. Iwakiri Y, Groszmann RJ. Vascular endothelial dysfunction in cirrhosis. J Hepatol 2007;46:927ŌĆō934.


5. Ruiz-del-Arbol L, Urman J, Fern├Īndez J, et al. Systemic, renal, and hepatic hemodynamic derangement in cirrhotic patients with spontaneous bacterial peritonitis. Hepatology 2003;38:1210ŌĆō1218.


6. Ruiz-del-Arbol L, Monescillo A, Arocena C, et al. Circulatory function and hepatorenal syndrome in cirrhosis. Hepatology 2005;42:439ŌĆō447.


8. Gin├©s P, C├Īrdenas A, Arroyo V, Rod├®s J. Management of cirrhosis and ascites. N Engl J Med 2004;350:1646ŌĆō1654.


9. Gin├®s P, Arroyo V, Quintero E, et al. Comparison of paracentesis and diuretics in the treatment of cirrhotics with tense ascites: results of a randomized study. Gastroenterology 1987;93:234ŌĆō241.


10. Salerno F, Badalamenti S, Incerti P, et al. Repeated paracentesis and i.v. albumin infusion to treat 'tense' ascites in cirrhotic patients: a safe alternative therapy. J Hepatol 1987;5:102ŌĆō108.


11. Gin├©s P, Tit├│ L, Arroyo V, et al. Randomized comparative study of therapeutic paracentesis with and without intravenous albumin in cirrhosis. Gastroenterology 1988;94:1493ŌĆō1502.


12. Sol├Ā R, Vila MC, Andreu M, et al. Total paracentesis with dextran 40 vs diuretics in the treatment of ascites in cirrhosis: a randomized controlled study. J Hepatol 1994;20:282ŌĆō288.


13. Salerno F, Camm├Ā C, Enea M, R├Čssle M, Wong F. Transjugular intrahepatic portosystemic shunt for refractory ascites: a meta-analysis of individual patient data. Gastroenterology 2007;133:825ŌĆō834.


14. Arroyo V, Gin├©s P. TIPS and refractory ascites: lessons from the recent history of ascites therapy. J Hepatol 1996;25:221ŌĆō223.


15. Gin├©s P, Uriz J, Calahorra B, et al. Transjugular intrahepatic portosystemic shunting versus paracentesis plus albumin for refractory ascites in cirrhosis. Gastroenterology 2002;123:1839ŌĆō1847.


16. Decaux G, Soupart A, Vassart G. Non-peptide argininevasopressin antagonists: the vaptans. Lancet 2008;371:1624ŌĆō1632.


17. Thibonnier M, Coles P, Thibonnier A, Shoham M. The basic and clinical pharmacology of nonpeptide vasopressin receptor antagonists. Annu Rev Pharmacol Toxicol 2001;41:175ŌĆō202.


18. Ghali JK, Koren MJ, Taylor JR, et al. Efficacy and safety of oral conivaptan: a V1A/V2 vasopressin receptor antagonist, assessed in a randomized, placebo-controlled trial in patients with euvolemic or hypervolemic hyponatremia. J Clin Endocrinol Metab 2006;91:2145ŌĆō2152.


19. Schrier RW, Gross P, Gheorghiade M, et al. Tolvaptan, a selective oral vasopressin V2-receptor antagonist, for hyponatremia. N Engl J Med 2006;355:2099ŌĆō2112.


20. Bankir L. Antidiuretic action of vasopressin: quantitative aspects and interaction between V1a and V2 receptormediated effects. Cardiovasc Res 2001;51:372ŌĆō390.


21. Folny V, Raufaste D, Lukovic L, et al. Pancreatic vasopressin V1b receptors: characterization in In-R1-G9 cells and localization in human pancreas. Am J Physiol Endocrinol Metab 2003;285:E566ŌĆōE576.


22. Kumar S, Berl T. Vasopressin antagonists in the treatment of water-retaining disorders. Semin Nephrol 2008;28:279ŌĆō288.


24. Gin├©s P, Guevara M. Hyponatremia in cirrhosis: pathogenesis, clinical significance, and management. Hepatology 2008;48:1002ŌĆō1010.


25. Gin├©s P, Wong F, Watson H, Milutinovic S, del Arbol LR, Olteanu D; HypoCAT Study Investigators. Effects of satavaptan, a selective vasopressin V(2) receptor antagonist, on ascites and serum sodium in cirrhosis with hyponatremia: a randomized trial. Hepatology 2008;48:204ŌĆō213.


26. Ferguson-Myrthil N. Novel agents for the treatment of hyponatremia: a review of conivaptan and tolvaptan. Cardiol Rev 2010;18:313ŌĆō321.


27. Gassanov N, Semmo N, Semmo M, Nia AM, Fuhr U, Er F. Arginine vasopressin (AVP) and treatment with arginine vasopressin receptor antagonists (vaptans) in congestive heart failure, liver cirrhosis and syndrome of inappropriate antidiuretic hormone secretion (SIADH). Eur J Clin Pharmacol 2011;67:333ŌĆō346.


29. Blumenfeld JD, Tepler J, Mauer A, Coller B, Bichet DG, Smith B. Tolvaptan inhibition of desmopressin effects on coagulation factors in a patient with decreased von Willebrand factor and polycystic kidney disease. Blood 2011;118:474ŌĆō476.



30. Yamaguchi K, Shijubo N, Kodama T, et al. Clinical implication of the antidiuretic hormone (ADH) receptor antagonist mozavaptan hydrochloride in patients with ectopic ADH syndrome. Jpn J Clin Oncol 2011;41:148ŌĆō152.


31. Zeltser D, Rosansky S, van Rensburg H, Verbalis JG, Smith N; Conivaptan Study Group. Assessment of the efficacy and safety of intravenous conivaptan in euvolemic and hypervolemic hyponatremia. Am J Nephrol 2007;27:447ŌĆō457.


32. Annane D, Decaux G, Smith N; Conivaptan Study Group. Efficacy and safety of oral conivaptan, a vasopressinreceptor antagonist, evaluated in a randomized, controlled trial in patients with euvolemic or hypervolemic hyponatremia. Am J Med Sci 2009;337:28ŌĆō36.


33. Gheorghiade M, Konstam MA, Burnett JC Jr, et al. Short-term clinical effects of tolvaptan, an oral vasopressin antagonist, in patients hospitalized for heart failure: the EVEREST Clinical Status Trials. JAMA 2007;297:1332ŌĆō1343.


34. Konstam MA, Gheorghiade M, Burnett JC Jr, et al. Effects of oral tolvaptan in patients hospitalized for worsening heart failure: the EVEREST Outcome Trial. JAMA 2007;297:1319ŌĆō1331.


35. C├Īrdenas A, Gin├©s P, Marotta P, et al. Tolvaptan, an oral vasopressin antagonist, in the treatment of hyponatremia in cirrhosis. J Hepatol 2011;Oct 23 [Epub].


36. Okita K, Sakaida I, Okada M, et al. A multicenter, open-label, dose-ranging study to exploratively evaluate the efficacy, safety, and dose-response of tolvaptan in patients with decompensated liver cirrhosis. J Gastroenterol 2010;45:979ŌĆō987.


37. Gerbes AL, G├╝lberg V, Gin├©s P, et al. Therapy of hyponatremia in cirrhosis with a vasopressin receptor antagonist: a randomized double-blind multicenter trial. Gastroenterology 2003;124:933ŌĆō939.


38. Wong F, Blei AT, Blendis LM, Thuluvath PJ. A vasopressin receptor antagonist (VPA-985) improves serum sodium concentration in patients with hyponatremia: a multicenter, randomized, placebo-controlled trial. Hepatology 2003;37:182ŌĆō191.

39. Abraham WT, Aranda JM, Boehmer JP, et al. Rationale and design of the treatment of hyponatremia based on lixivaptan in NYHA class III/IV cardiac patient evaluation (THE BALANCE) study. Clin Transl Sci 2010;3:249ŌĆō253.


40. Gassanov N, Biesenbach E, Caglayan E, Nia A, Fuhr U, Er F. Natriuretic peptides in therapy for decompensated heart failure. Eur J Clin Pharmacol 2011;Sep 8 [Epub].


41. Wong F, Watson H, Gerbes A, et al. Satavaptan for the management of ascites in cirrhosis: efficacy and safety across the spectrum of ascites severity. Gut 2011;Aug 11 [Epub].


42. Wong F, Gines P, Watson H, et al. Effects of a selective vasopressin V2 receptor antagonist, satavaptan, on ascites recurrence after paracentesis in patients with cirrhosis. J Hepatol 2010;53:283ŌĆō290.


43. Gin├©s P, Wong F, Watson H, et al. Clinical trial: short-term effects of combination of satavaptan, a selective vasopressin V2 receptor antagonist, and diuretics on ascites in patients with cirrhosis without hyponatraemia: a randomized, doubleblind, placebo-controlled study. Aliment Pharmacol Ther 2010;31:834ŌĆō845.


Pathogenesis of ascites formation in cirrhosis and site of action of different therapies. TIPS, transjugular intrahepatic portosystemic shunt.
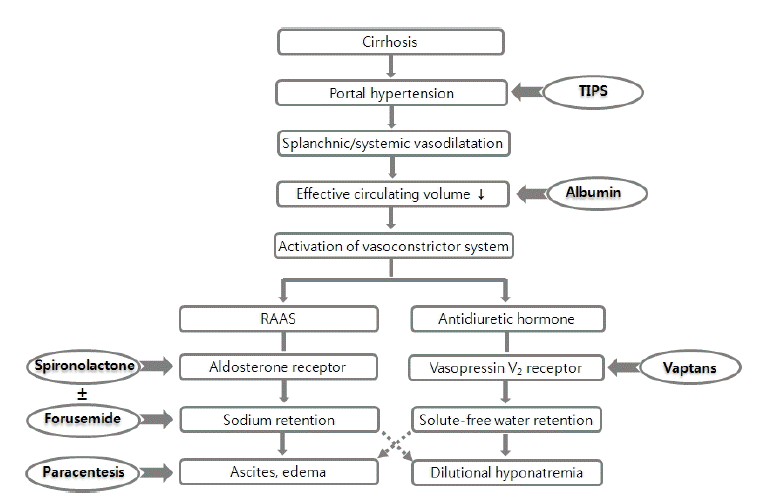
Figure┬Ā1.
Effect of arginine vasopressin on water metabolism by the principal cell of the renal collecting duct. AVP, arginine vasopressin; AQP, aquaporin; G╬▒s, GTP-binding protein (╬▒-subunit); ATP, adenosine triphosphate; cAMP, cyclic adenosine monophosphate; p, phosphorylation; PKA, protein kinas A; V2R, vasopressin V2 receptor.
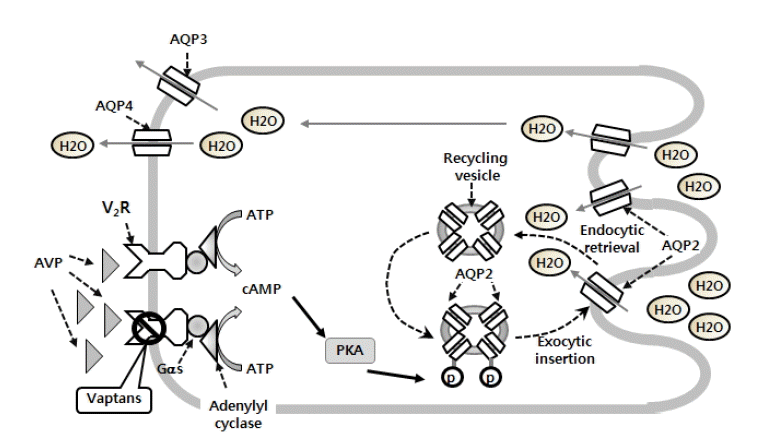
Figure┬Ā2.
(A) Cumulative number of large volume paracenteses during 12 weeks between satavaptan versus placebo groups in combination with diuretics in the prevention of recurrent ascites after large-volume paracentesis. (B) Kaplan-Meier analysis of all-cause mortality up to 52 weeks (adapted from reference 41).
Figure┬Ā4.
Table┬Ā1.
Location and functions of Arginine-vasopressin receptor subtypes (V1a, V1b, and V2) (Adapted from reference 16)
Table┬Ā2.
Vaptans tested in trials
Table┬Ā3.
Clinical trials of vaptans in patients with liver cirrhosis
| Drug | Reference | Design | Patients number (n) | Dosage (mg) | Treatment duration | Primary endpoint | Outcome | Side effects | Comments |
|---|---|---|---|---|---|---|---|---|---|
| Tolvaptan | Cardenas et al. [35] | RCT |
Treatment; 63 Placebo: 57 |
15-60 | 30 days | Change from baseline to days 4 and 30 in mean serum Na | Serum sodium levels increased significantly in treated group | Thirst, dry mouth, GI bleeding et al. | Tolvaptan did not influence on renal function, even when combination with diuretics |
| Okita et al. [36] | Dose ranging study | Treatment; 18 | 15-60 | 3 days | Change of B.W. and A.C. | B.W. and A.C. showed dose-dependent decreases from the baseline with administration of tolvaptan. | Thirst, polyuria et al. | ||
| Lixivaptan | Gerbes AL et al. [37] | RCT |
Treatment; 40 Placebo: 20 |
100 or 200 | 7 days | Normalization of serum sodium (Ōēź136 mm/L) | Normalization of serum sodium was achieved in 0, 27 and 50% of placebo, 100 mg and 200 mg groups, respectively. | Thirst, GI bleeding, renal insufficiency et al. | Adverse events (GI bleeding or renal impairment) occurred in treted group more frequently, even though not significantly |
| Wong F et al. [38] | RCT |
Treatment; 25 Placebo: 9 |
25 - 250 | 7 days | Change of urine output and serum sodium | Urine output and serum sodium were increased significantly in treated group. | Thirst, GI bleeding, hepatic encephalopathy et al. | 1) Higher dose of lixivaptan produced significant dehydration. 2) None of the patients with ascites had reduction in the amount of ascites | |
| Satavaptan | Gines P et al. [25] | RCT |
Treatment; 82 Placebo: 28 |
5, 12.5,25 | 14 days | Change of B.W. and serum sodium | Satavaptan reduced B.W. and increased serum sodium significantly. | Thirst et al. | Spironolactone 100 mg was administrated in all treated and placebo groups |
| Gines P et al. [43] | RCT |
Treatment; 113 Placebo: 35 |
5, 12.5,25 | 14 days | Change of B.W. | Satavaptan reduced B.W. significantly | Thirst et al. | Administration of spironolactone lOOmg + furosemide 20-25 mg were administrated in all treated and placebo groups | |
| Wong F et al. [42] | RCT |
Treatment; 112 Placebo: 36 |
5, 12.5,25 | 12 weeks | time of the first LVP | Median time to the first LVP did not significant different between treated and placebo group | Thirst, GI bleeding, muscle cramp et al. | 1) Serum sodium of all patients were Ōēź130 mmol/L. 2) Cumulative numbers of LVP (secondary endpoint) were decreased in treated group | |
| Wong F et al. [41] | RCT |
Treatment; 720 Placebo: 478 |
5 or 10 | 52 weeks | Worsening of ascites or cumulative number of LVP | Satavaptan was not more effective than placebo in the control of ascites as estimated by the primary endpoints | Thirst, GI bleeding, muscle cramp et al. | Mortality was higher in treated group with satavaptan and diuretics due to tense ascites compared with placebo |



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




