 |
 |
| Korean J Med > Volume 85(3); 2013 > Article |
|
요약
목적:
내시경 점막하 박리술(endoscopic submucosal dissection, ESD)은 림프절 전이가 없는 조기위암에서 널리 시행되고 있는 치료 방법이다. 하지만 국소 재발과 관련된 위험인자에 관한 연구는 부족하다. 본 연구에서는 조기위암에서 ESD 후 국소 재발의 위험인자를 알아보고자 하였다.
방법:
2008년 2월부터 2011년 7월까지 가천대 길병원에서 조기위암으로 진단받고 ESD를 시행받은 214명의 환자, 222예의 병변을 대상으로 의무기록을 후향적으로 검토하였다. ESD 후 추가적인 치료를 시행한 경우와 동일 부위 조기위암 재발로 ESD를 2차로 시행한 경우 그리고 12개월 이내의 추적관찰이 시행된 경우를 제외하여 총 150예가 연구에 포함되었다.
결과:
평균연령은 63.9 ± 9.8이었으며 74.3%가 남자였다. 일괄 절제율은 139/150 (92.7%)이고 완전 절제율은 131/150(87.3%)이었다. ESD 시행 부위에서 국소 재발은 5예(3.3%)에서 발생하였으며 평균 추적관찰기간은 24개월이었다. 다변량 분석에서 수평 절제면 양성[HR: 13.12 (1.19-145.10); p = 0.036], 분할 절제[HR: 25.31 (1.24-517.57); p = 0.036], 그리고 맥관 침습[HR: 485.06 (2.30-102449.79); p = 0.024]이 국소 재발의 독립적인 위험인자로 확인되었다.
Abstract
Background/Aims:
Endoscopic submucosal dissection (ESD) is a widely accepted method of treatment for early gastric cancer(EGC) without lymph node metastasis. However, there have been few studies about factors associated with local recurrence. Theaim of our study was to evaluate the risk factors for local recurrence in patients with EGC after ESD.
Methods:
We retrospectively analyzed medical records of patients who underwent ESD of EGC at Gachon University Gil MedicalCenter. From February 2008 to July 2011, ESD for EGC was performed in 222 cases involving 214 patients. Patients withadditional treatment after ESD, patients with recurred EGC, and patients with endoscopic follow-up of < 12 months were excluded.After exclusions, a total of 150 cases were included.
Results:
The mean age of the patients was 63.9 ± 9.8 years, and 74.3% were male. The en bloc resection rate was 139/150 (92.7%),and the complete resection rate was 131/150 (87.3%). Local recurrence at the ESD site was found in 5 cases (5/150, 3.3%) during amean follow-up period of 24 months. In multivariate analysis, tumor involvement at the lateral resection margin [HR: 13.12 (1.19 -145.10); p = 0.036], piecemeal resection [HR: 25.31 (1.24 - 517.57); p = 0.036], and lymphovascular invasion [HR: 485.06 (2.30 -102449.79); p = 0.024] were associated with local recurrence after ESD.
Conclusions:
Local recurrence after ESD was significantly associated with involvement of the lateral resection margin, piecemealresection, and lymphovascular invasion. Therefore, patients who have these risk factors should be followed up more carefully todetect local recurrence. (Korean J Med 2013;85:285-293)
내시경 절제술은 최근 위의 전암성 병변 및 림프절 전이가 없는 조기위암의 표준치료 방법으로 많이 사용되고 있으며 내시경 점막 절제술(endoscopic mucosal resection, EMR)과 내시경 점막하 박리술(endoscopic submucosal dissection, ESD)로 나눌 수 있다[1].
ESD는 내시경 절제술의 가장 발전된 형태로, 병변 주위 점막의 절제와 점막하박리가 특징적이다. 병변의 크기와 위치에 상관없이 일괄 절제가 가능하다는 장점이 있으며 일괄 절제율은 EMR의 52.1%에 비해서 91.7%로 높으며 절제면이 음성으로 일괄 절제되는 완전 절제율도 EMR의 36.7%에 비해서 92.1%로 우수하다[2]. 최근 조기위암 치료에서 ESD의 경험이 축적되면서 높은 일괄 절제율, 완전 절제율 및 우수한 장기 성적이 보고됨에 따라 확대 적응증이 점차 보편화되고 있다[1,3]. 하지만 시술 시간이 오래 걸리고 시술에 의한 출혈, 천공 등의 합병증 발생 가능성이 높다[2]. 또한 내시경 시술자의 숙련도가 필요한 제한점이 있으며 불완전 절제에 의한 추가적인 치료 방법이 요구될 수 있다[1].
ESD가 EMR에 비해 완전 절제율은 높고 국소 재발률은 적지만[4] 궤양을 동반하거나 점막하층 침윤이 있거나 크기가 큰 조기위암으로 적응증이 확대되고 있어[2-5] 일괄 절제의 실패 및 불완전 절제 등에 의한 국소 재발이 점차 문제가 될 것으로 판단된다. 그러므로 ESD 시행 후 추적관찰기간과 방법의 수립을 위해서 재발 위험성을 예측할 수 있는 인자의 확인은 중요하다. 최근 조기위암의 ESD 후 국소 재발을 예측할 수 있는 인자에 관한 보고가 일부 있다[6-9]. 하지만 국소 재발의 범위가 동시성(synchronous) 또는 이시성(metachronous)재발과 같은 다발암에 의한 경우를 포함하고 있거나 일정 기간 동안 국소 재발이 없는 것이 확인되지 않은 예가 포함된 연구들이 있다. 그래서 이번 연구에서는 ESD 후 초기에는 국소 재발의 증거가 없었던 예를 대상으로, 12개월 이상 추적관찰을 시행할 경우 선행 치료 부위의 위 점막에서 국소 재발을 일으키는 위험인자를 알아보고자 하였다.
2008년 2월부터 2011년 7월까지 가천대 길병원에서 림프절 전이의 증거가 없는 조기위암으로 진단받은 환자들 중, ESD를 시행받은 환자를 대상으로 연구를 시행하였다. ESD는 다음과 같은 확대 적응증을 포함하여 시행하였다[5]. 1) 크기에 상관없이 궤양이 없는 분화형 점막암, 2) 30 mm 이하 크기의 림프관과 혈관의 침범이 없는 궤양이 있는 분화형 점막암, 그리고 3) 20 mm 이하 크기의 궤양이 없는 미분화형 점막암, 적응증의 대상은 벗어나더라도 전신 상태가 좋지 않아 수술을 시행할 수 없거나 환자가 수술을 거부하는 경우에도 ESD를 시행하였다.
총 214명의 환자에서 222예의 병변을 ESD로 치료하였다. ESD 후 즉각적인 추가적인 치료로 수술을 시행한 18예의 경우는 제외하였다[맥관침습(n = 6), 점막하 침윤(n = 3), 수직 절제면 양성(n = 5), 수평 절제면 양성(n = 4)]. 또한 동일 부위 조기위암 재발로 ESD를 2차로 시행한 경우(n = 2)와 절제면 양성으로 아르곤 플라즈마 응고(argon plasma coagulation, APC)를 시행한 경우(n = 1)도 제외하였다. 12개월 이내의 추적관찰이 시행된 51예를 제외하여 총 144명의 환자에서 150예가 연구에 포함되었으며 각각의 예를 개별적인 사건으로 분석을 하였다(Fig. 1). 12개월 이내의 추적관찰로 제외된 51예 중에서 1예는 추척관찰 3개월에 동시성 다발암이 발견되었고 1예는 추척관찰 6개월에 내시경 이상 소견(발적 및 궤양) 및 조직 검사에서 재발암이 확인되어 2예 모두 수술을 시행하였다. 12개월 이상 추적관찰을 시행하여 연구에 포함된 150예에서는 총 5예에서 국소 재발이 확인이 되었다(Figs. 1 and 2).
연구에 포함된 모든 예는 ESD 후 12개월 이내에 최소 1회 이상 조직 검사를 포함한 상부위장관 내시경(esophagogastroduodenoscopy; EGD)과 복부 전산화 단층 촬영 추적관찰에서 재발의 증거가 없었다. 동일 환자에서 다발성 병변의 ESD가 시행된 경우 각각의 병변을 구분하여 추적관찰기간 및 재발을 개별적인 예로 분석하였다.
0.1-0.5% 인디고 칼민을 도포하는 색소내시경을 이용하여 병변의 경계부위를 확인하고 경계로부터 2-3 mm 떨어진 정상 점막에 시술자의 선호도와 판단에 따라 APC 또는 fixed flexible snare (Kachu Technology, Seoul, Korea), hook knife (KD-620LR; Olympus Co., Ltd., Tokyo, Japan) 또는 dual knife (KD-650L; Olympus)를 이용하여 절제 경계부를 적절한 간격으로 표시를 하였다. 그리고 내시경(GIF Q260 or H260; Olympus) 첨단에 투명 플라스틱 캡(D-201-10704 (Q260) or D-201-11304 (H260); Olympus)을 장착한 후 에피네프린(1: 1,000), 인디고 칼민 희석액, 그리고 생리 식염수 또는 고장성 식염수 혼합용액으로 점막하 국소 주입을 하였다. 이후 fixed flexible snare, hook knife 또는 insulated-tipped2 (IT2) knife (KD-611L; Olympus)를 이용하여 점막 절개와 점막하층 박리를 시행하였다. 경계부위 표시, 변연 절개, 그리고 점막하박리, 지혈과정에서 고주파 전원장치(VIO APC2 or VIO 300D; ERBE, Tubingen, Germany)를 이용하였다.
절제된 병변은 코르크판에 핀을 이용하여 고정하였으며 10% 포르말린 용액에 넣어 병리 검사실로 보내졌다. 병리과 전문의 1명이 조직의 크기, 암의 분화도, 침윤 깊이, 맥관 침습을 평가하였다. 반지세포암종(signet ring cell carcinoma)과 암의 분화도가 미분화인 경우 분화도가 좋지 않은 암(undifferentiated cancer)으로 정의하였다. 판독을 위해 조직을 병변의 가장자리에서부터 2 mm 간격으로 절편을 하였고 2 mm 이상의 수평 절제면이 확보된 경우와 0.5 mm의 수직 절제면이 확보된 경우 종양의 절제면 음성이라고 판단하였다[4,10].
재발 여부를 확인하기 위한 EGD를 처음 12개월 동안은 ESD 시행 후 1-3, 6, 12개월에 시행하였다. 국소 재발 및 동시성 및 이시성 암의 증거가 없을 때는 이후 1년마다 EGD를 시행하였다. EGD 추적관찰에서는 ESD 후 발생한 궤양 반흔 및 의심되는 비정상 부위에서 내시경 겸자 생검을 시행하였다. 복부 전산화 단층 촬영은 첫 1년간은 6-12개월마다 시행하였으며 이상 소견이 없는 경우 이후 1년마다 시행하였다. 대부분 상기 일정에 따라 추적관찰을 하였지만 담당의의 판단에 따라 내시경 또는 복부 전산화 단층 촬영의 추적관찰 시기가 조절되기도 하였다.
파리 분류에 따라 병변의 육안적 분류를 시행하였다. 융기형(elevated type; 0-I, 0-IIa, 0-I+IIa, 0-IIa+IIb, 0-IIa+IIc), 평탄형(flat type; 0-IIb), 함몰형(depressed type; 0-IIc, 0-III, 0-IIc+IIa, 0-III+IIa)으로 분류하였으며 육안적으로 혼합 형태인 경우 병변을 주로 이루는 형태로 대표하였다[13]. 일본 위암 학회에서 제시한 기준에 따라 해부학적인 병변의 위치와 병리학적 진단을 하였으며 조기위암은 점막 내에 국한된 경우 점막암(mucosal cancer, M cancer), 점막하 침윤이 있는 경우 점막하암(submucosal cancer, SM cancer)으로 구분하였다. 그리고 SM cancer는 SM1 (점막하 침윤 < 500 um)과 SM2 (점막하 침윤 ≥ 500 um)로 구분하였다[11,13,14].
출혈과 천공이 있는 경우를 합병증으로 정의하였다. 출혈은 시술 후 토혈, 흑변, 혈변 등을 보이거나 임상적으로 수축기 혈압이 90 mmHg 이하로 감소, 혈색소가 하루에 2 g/dL 이상 감소 또는 농축 적혈구를 2 unit 이상 수혈하는 경우로 출혈이 의심되어 내시경 치료가 필요한 경우로 정의하였다. 천공은 EGD에서 확인되거나 흉부 단순 촬영 및 복부 전산화 단층 촬영에서 자유 공기가 확인되는 경우로 정의하였다.
임상적 특성 및 조직병리학적 특성은 표 1에 나타내었다. 150예의 임상적 특성으로 남자는 107명(74.3%)이었고 평균 나이는 63.9 ± 9.8였다. 병변의 세로축 위치는 하부가 129예(86.0%)로 가장 많았으며 가로축 위치는 소만부가 50예(33.3%)로 상대적으로 가장 많았다. 병변의 육안적 형태는 함몰형 병변이 97예(64.7%)로 가장 많았으며 침윤 정도는 M cancer가 135예(90.0%)로 대부분을 차지하고 있었다. 분화도가 좋지 않은 경우는 8예(5.3%)였으며 2예는 확대 적응증에 포함되지 않았다[궤양동반(n = 1), 크기가 30 mm이면서 500 μm의 SM 침윤(n = 1)]. 일괄 절제는 139예(92.7%)에서 시행되었으며 완전 절제는 131예(87.3%)에서 시행되었다.
EGD를 시행하면서 궤양 반흔의 조직 검사를 시행한 기간을 기준으로 한 추적관찰기간은 평균 24.1 ± 11.3개월이다. 5예(3.3%)에서 재발을 하였으며 재발한 5예의 추적관찰기간은 21.0 ± 10.7개월이었다(Fig. 2). 국소 재발의 위험요인으로 성별, 나이, 병변의 형태 및 위치, 절제된 조직의 조직학적 특성을 분석하였고 결과는 다음과 같았다(Table 2).
단변량 분석에서 성별과 60세 이상의 고령 유무 및 병변의 육안적 형태와 위치는 국소 재발의 위험인자가 아니었다. 또한 수직 절제면 양성 또는 판정 불가능한 경우, 분화도가 좋지 않은 암과 그렇지 않은 경우, 점막하 침윤 유무도 국소 재발의 위험인자는 아니었다. 하지만 절제된 조직의 크기가 20 mm 이상인 경우, 수평 절제면 양성인 경우, 분할 절제인 경우, 맥관 침습이 있는 경우는 국소 재발의 위험인자로 확인이 되었다.
다변량 분석에서 수평 절제면이 양성인 경우[OR = 13.12(1.19-145.10); p = 0.036], 분할 절제를 시행한 경우[OR = 25.31(1.24-517.57); p = 0.036], 맥관 침습이 있는 경우[OR = 485.06(2.30-102449.79); p = 0.024]가 국소 재발과 관련 있는 독립적인 위험인자로 확인이 되었다.
재발한 병변을 갖고 있는 환자의 특성은 표 3에 나타내었다. 각각 2예에서 수술과 추가적인 ESD를 시행하였으며 1예에서는 추가적인 치료를 거부하였다. 수평 절제면이 3예에서 양성이었으며 1차 ESD 후 추가적인 수술적 치료를 거부하고 2차 ESD를 시행하였던 1예에서 맥관 침습이 있었다. 다변량 분석에서 확인된 국소 재발의 위험인자는 2예에서는 2개를 갖고 있었으며 나머지 3예 중에서 2예에서는 1개를 갖고 있었다. 마지막 1예에서는 국소 재발의 위험 인자가 없는 M cancer이었으나 12개월에 국소재발이 확인되었다(Table 3).
조기위암에서 ESD 후 국소 재발 인자로는 분할 절제, 큰 병변, 병변의 위치, 경계면 양성인 경우 등이 알려져 있다[6-9]. 본 연구와 유사하게 1년 이상의 추적관찰 이후 재발한 환자를 대상으로 한 연구에서 크기가 큰 병변(> 3 cm), 상부에 병변이 위치한 경우가 국소 재발의 위험인자라고 보고한 바 있으나 크기나 위치는 국소 재발의 위험인자가 아니라는 상반된 보고도 있다[6,8]. 본 연구에서는 분할 절제, 수평 절제면 양성, 맥관 침습이 재발의 독립적인 예측인자로 확인이 되었다. 하지만 병변의 크기와 위치는 재발을 예측하는 인자가 아닌 것으로 나타났다.
Imagawa 등[15]의 보고에 의하면 병변의 크기와 위치는 ESD를 시행하는 데 있어서 기술적인 어려움에 영향을 주는 인자이다. 즉, 병변의 크기와 위치는 기술적인 측면에 영향을 주어 일괄 절제, 완전 절제, 경계면 양성, 합병증의 발생 등에 영향을 주는 주요 인자일 가능성이 크다고 판단된다. 즉 이러한 영향은 경계면 양성 및 분할 절제가 되는 요인에 이미 영향을 주며, 직접 국소 재발에 관여하는 인자는 아닌 것으로 생각되며 재발을 예측하는 독립적인 인자는 아닌 것으로 판단된다. 또한 수직 절제면 양성의 경우는 재발을 예측하는 인자가 아닌 것으로 결과가 나왔으나 조기에 추가적인 수술적 치료를 시행한 경우가 대부분이어서 이러한 것으로 생각된다.
본 연구에서 일괄 절제율은 92.7%, 완전 절제율은 87.3%로 기존의 보고와 유사하다. 또한 완전 절제를 한 경우 2/131(1.5%), 불완전 절제를 한 경우 3/19 (15.8%)의 국소 재발을 보여, 완전 절제의 경우 0-0.2%, 불완전 절제의 경우 10-15%의 국소 재발률을 보고한 연구들과 큰 차이는 없어 보인다[6,16,17]. 완전 절제를 한 경우 재발한 1예에서는 맥관 침습을 보이는 SM1 caner로 재발의 위험인자를 갖고 있었으나 다른 1예는 점막에 국한된 조기위암으로써 병리 조직을 재검토하여도 재발의 위험요소로 확인된 인자는 갖고 있지 않았다. 이로 인하여 이전의 보고보다 완전 절제의 경우 재발률이 상대적으로 높게 나왔다고 판단된다.
ESD는 최근에 많이 시행되고 있어 재발에 관한 연구는 2-4년 추적관찰 연구가 대부분이다[6-9]. 그리고 본 연구도 평균 24개월(중간값 23개월)의 추적관찰기간을 갖고 있어 비교적 단기간 관찰한 결과이다. 그리고 국소 재발의 범위는 동시성 또는 이시성 재발과 같은 다발암에 의한 재발을 포함 할 수 있으나[18] 본 연구에서는 치료 부위의 위 점막에서 재발한 경우로 하였다. 치료 부위 재발은 잔존 암세포에 의한 잔류암에 의한 재발일 가능성이 가장 높으며 잔류암의 부하량이 적어 진행성 위암에 비해 재발까지 걸리는 시간은 비교적 길다[18]. 즉, ESD를 시행한 경우 잔존 암세포가 있다고 하더라도 부하량은 훨씬 줄어들어 재발까지는 오랜 시간이 소요될 것으로 생각되며 장기간의 관찰이 필요할 것으로 생각된다.
완전 절제가 이루어 졌으나 재발을 한 1예가 본 연구에서 관찰되었다. 완전 절제가 이루어지면 대부분의 경우 재발을 하지 않는 것으로 보고되어 있으나[2], 전기소작 및 비연속적인 종양 분포에 의해 절제면이 위음성으로 판단될 가능성이 있다고 생각된다. 그리고 병리조직에 대한 판독이 복수의 병리의사 간의 확인이 되지 않은 경우 최종 판독 결과의 차이가 있을 수 있다. 즉 절제된 조직의 정확한 조직구축학적병리검사가 ESD 후 예후를 예측하는 데 있어 중요하며 이는 환자의 추가 치료 방법 및 추적관찰 방법을 결정하는 데 중요한 정보로 사용될 것으로 판단된다. 하지만 분할 절제가 된 경우, 절제면 및 침윤 깊이를 정확하게 판단하기 어려운 경우가 많으며 Lee 등[9]은 절제면의 상태를 판단하기 어려운 경우도 국소 재발의 위험인자라고 하였다. 또한 ESD 시행 중 절제면이 전기 소작이 되거나 암의 분포가 연속적이지 않은 경우 등에서는 절제면 음성으로 판단될 가능성이 있어 주의가 필요하다.
즉, 완전 절제라고 하더라도 충분한 추적관찰이 이루어져야 하며 재발에 관한 연구는 추적관찰기간이 충분히 길어야 할 것이다. 현재는 추적관찰기간에 대한 간격 및 검사 방법에 대한 합의가 완전하지 않다. 하지만 초기 잔류암 및 잔존 암세포에 의한 재발 가능성에 대한 검사 및 장기적인 추적관찰검사도 규칙적으로 필요하다고 판단된다. 주로 대부분의 경우 초기에는 짧은 간격으로 EGD를 시행하면서 재발을 확인하기 위해서 ESD를 시행했던 궤양 반흔에서 조직 검사를 시행하며 1년 이후에는 매년 시행을 한다[6,8,9]. 잔존 암세포의 부하량이 적어 재발 초기에는 내시경 소견이 정상처럼 보일 수 있어 정상적인 내시경 소견을 보이는 경우도 규칙적인 조직 검사가 필요하다고 판단되지만 추가적인 연구가 필요하다.
ESD 후 재발한 경우, 시술 받은 부위에 발생한 반흔기의 궤양이나 조직의 섬유화는 2차적인 ESD를 시행하는 데 많은 어려움을 줄 수 있으며 Chung 등[19]은 반흔 양성의 경우가 일괄 절제율이 의미 있게 낮았다고 한다. 또한 조기위암치료에서 APC의 유용성에 대한 보고가 있으나 소규모의 연구이며 아직 전향적이거나 대규모 연구는 없다[20]. 또한 ESD 후 APC를 이용한 경계면 추가 치료의 효과는 현재까지 알려져 있지 않은 상태이다. 본 연구에서는 ESD 후 조기위암 재발의 경우 추가 치료를 거부한 1예를 제외하고 50%는 수술을 하였고 50%는 2차로 ESD를 시행하였다. 아직까지는 ESD 후 재발한 경우 어떤 치료 방법이 더 효과적인가는 합의에 이르지 못한 상태이다.
본 연구는 150예를 대상으로 한 단일기관의 후향적 연구라는 점이 제한점으로 작용한다. 그리고 복수의 병리의사에 의해 교차 판독을 시행하지 못한 점도 제한점으로 작용한다. 최초 판독 결과가 재검토를 해서 번복될 가능성도 있고 병리의사 간의 판독 결과의 차이가 있을 수 있기 때문이다. 또한 평균 추적관찰기간이 약 24개월로 상대적으로 짧으며 150예를 대상으로 하여 5예에서 재발이 발생한 소규모 연구라는 점도 제한점으로 작용할 수 있다. 재발은 총 5예에서 발생하여 실제 의미가 있는 인자가 의미가 없게 분석이 되었을 수도 있으며 일반적으로 적용하기에는 제한점이 있을 것으로 보인다. 향후 장기적인 전향적인 대규모 연구가 필요하며 추적관찰 간격과 방법 그리고 재발한 경우 효과적인 치료 방법에 대한 연구도 필요하다고 생각된다.
본 연구에서는 12개월 이내의 추적관찰기간 동안, 최소한 1회 이상의 조직 검사를 시행하였으나 국소 재발이 없었던 환자들에서 1년 이상 추적관찰을 하였을 때 분할 절제, 수평 절제면 양성, 맥관 침습은 ESD 후 국소 재발의 독립적인 위험인자로 확인이 되었다. 즉, 초기 추적관찰검사에서 내시경 소견이 정상이고 조직 검사에서 암세포가 보이지 않더라도 이와 같은 위험인자를 갖고 있는 환자에서는 주의 깊은 추적관찰이 필요하다.
REFERENCES
1. Gotoda T, Yamamoto H, Soetikno RM. Endoscopic submucosal dissection of early gastric cancer. J Gastroenterol 2006;41:929–942.


2. Park YM, Cho E, Kang HY, Kim JM. The effectiveness and safety of endoscopic submucosal dissection compared with endoscopic mucosal resection for early gastric cancer: a systematic review and metaanalysis. Surg Endosc 2011;25:2666–2677.


3. Chung JW, Jung HY, Choi KD, et al. Extended indication of endoscopic resection for mucosal early gastric cancer: analysis of a single center experience. J Gastroenterol Hepatol 2011;26:884–887.


4. Ahn JY, Jung HY, Choi KD, et al. Endoscopic and oncologic outcomes after endoscopic resection for early gastric cancer: 1370 cases of absolute and extended indications. Gastrointest Endosc 2011;74:485–493.


5. Japanese Gastric Cancer Association. Japanese gastric cancer treatment guidelines 2010 (ver. 3). Gastric Cancer 2011;14:113–123.

6. Takenaka R, Kawahara Y, Okada H, et al. Risk factors associated with local recurrence of early gastric cancers after endoscopic submucosal dissection. Gastrointest Endosc 2008;68:887–894.


7. Jang JS, Choi SR, Qureshi W, et al. Long-term outcomes of endoscopic submucosal dissection in gastric neoplastic lesions at a single institution in South Korea. Scand J Gastroenterol 2009;44:1315–1322.


8. Park JC, Lee SK, Seo JH, et al. Predictive factors for local recurrence after endoscopic resection for early gastric cancer: long-term clinical outcome in a single-center experience. Surg Endosc 2010;24:2842–2849.


9. Lee JY, Choi IJ, Cho SJ, et al. Routine follow-up biopsies after complete endoscopic resection for early gastric cancer may be unnecessary. J Gastric Cancer 2012;12:88–98.



10. Soetikno RM, Gotoda T, Nakanishi Y, Soehendra N. Endoscopic mucosal resection. Gastrointest Endosc 2003;57:567–579.


11. Gotoda T, Yanagisawa A, Sasako M, et al. Incidence of lymph node metastasis from early gastric cancer: estimation with a large number of cases at two large centers. Gastric Cancer 2000;3:219–225.


12. Hoteya S, Iizuka T, Kikuchi D, Yahagi N. Benefits of endoscopic submucosal dissection according to size and location of gastric neoplasm, compared with conventional mucosal resection. J Gastroenterol Hepatol 2009;24:1102–1106.


13. The Paris endoscopic classification of superficial neoplastic lesions: esophagus, stomach, and colon: November 30 to December 1, 2002. Gastrointest Endosc. 2003. 58(6 Suppl):S3–43.
14. Japanese Gastric Cancer Association. Japanese classification of gastric carcinoma-2nd english edition. Gastric Cancer 1998;1:10–24.

15. Imagawa A, Okada H, Kawahara Y, et al. Endoscopic submucosal dissection for early gastric cancer: results and degrees of technical difficulty as well as success. Endoscopy 2006;38:987–990.


16. Isomoto H, Shikuwa S, Yamaguchi N, et al. Endoscopic submucosal dissection for early gastric cancer: a large-scale feasibility study. Gut 2009;58:331–336.


17. Oda I, Saito D, Tada M, et al. A multicenter retrospective study of endoscopic resection for early gastric cancer. Gastric Cancer 2006;9:262–270.


18. Kim JH. Rescue therapy for recurrent gastric cancer after endoscopic resection. Korean J Helicobacter Up Gastrointest Res 2012;12:8–13.

Flowchart showing the patient inclusion in this study. EGC, early gastric cancer; ESD, endoscopic submucosal dissection; APC, argon plasma coagulation.
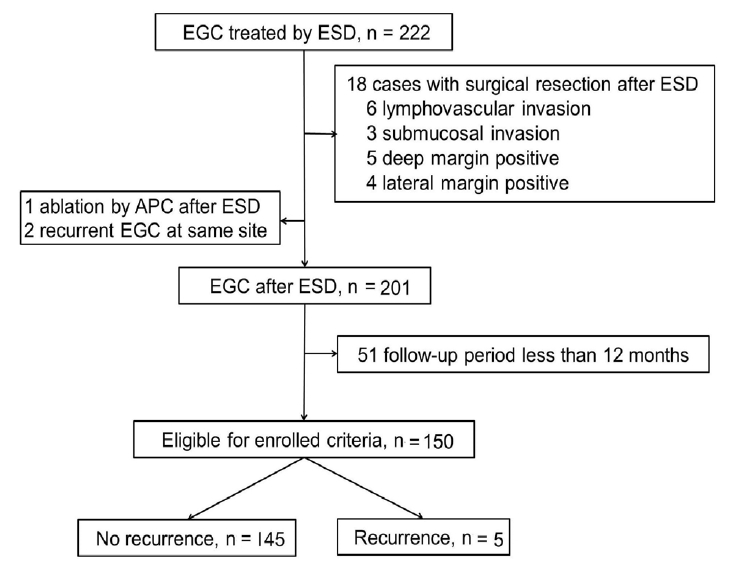
Figure 1.
Overall cumulative recurrence rate during the follow-up period after endoscopic submucosal dissection for early gastric cancer.
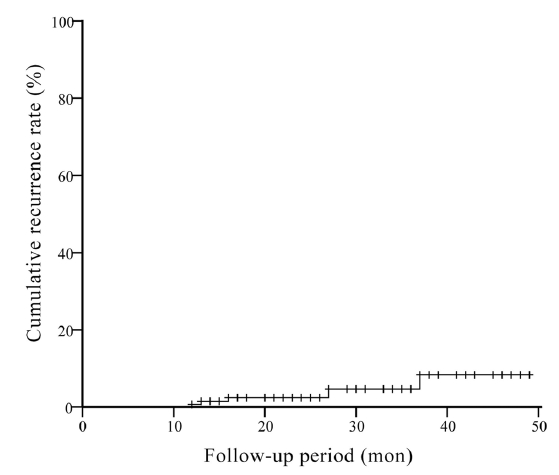
Figure 2.
Table 1.
Table 1. Clinicopathological features of 150 early gastric cancers treated by endoscopic submucosal dissection
Table 2.
Table 2. Risk factors associated with local recurrence after endoscopic submucosal dissection of early gastric cancers
Table 3.
Endoscopic findings and risk factors of patients with local recurrence after endoscopic submucosal dissection of early gastric cancers
-
METRICS

-
- 1 Crossref
- 0 Scopus
- 16,370 View
- 136 Download



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



