 |
 |
| Korean J Med > Volume 84(6); 2013 > Article |
|
Abstract
Autoimmune pancreatitis (AIP) is a unique type of chronic pancreatitis in which pathogenesis involves autoimmune mechanism. During the past decade, several different diagnostic criteria for AIP have been reported from various countries. A set of international consensus diagnostic criteria and algorithm for AIP has recently been proposed by a consensus of expert opinion. The goal of the international consensus diagnostic criteria and algorithm for AIP is to develop criteria that can be applied worldwide, taking into consideration the marked differences in clinical practice patterns between countries. They also aim at diagnosing AIP nonsurgically and avoiding misdiagnosis of pancreatobiliary malignancies as AIP. This review discusses the recent advances in the diagnosis and management of AIP based on the international consensus diagnostic criteria. We also suggest modified algorithm for diagnosing AIP for Korean practice. (Korean J Med 2013;84:789-797)
žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚÄ ŪäĻžĚīŪēú ŪėēŪÉúžĚė ŽßĆžĄĪž∑Ćžě•žóľžúľŽ°ú Ūėąž§Ď IgG4žĚė ž¶ĚÍįÄ, ž∑Ćžě• ž°įžßĀ Žāī Ž¶ľŪĒĄÍĶ¨žôÄ ŪėēžßąžĄłŪŹ¨žĚė žĻ®žú§, žä§ŪÖĆŽ°úžĚīŽďúžĻėŽ£Ćžóź ŽĆÄŪēú žĘčžĚÄ ŽįėžĚĎ ŽďĪžĚĄ ŪäĻžßēžúľŽ°ú ŪēúŽč§[1,2]. ÍĶ≠ž†úž†ĀžúľŽ°úŽäĒ 1961ŽÖĄ Sarles ŽďĪ[3]žĚī Í≥†ÍįźŽßąÍłÄŽ°úŽ∂ąŽ¶įŪėąž¶ĚžĚĄ ŽŹôŽįėŪēėŽäĒ ŪäĻžĚīŪēú ŪėēŪÉúžĚė ž∑Ćžě•žóľžĚĄ Ž≥īÍ≥†ŪēėžėÄÍ≥† 1995ŽÖĄ Yoshida ŽďĪ[4]žĚī žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľ(autoimmune pancreatitis)žĚīŽĚľŽäĒ žö©žĖīŽ•ľ ž≤ėžĚĆžúľŽ°ú žā¨žö©ŪēėžėÄŽč§. žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚÄ ŽďúŽ¨ł žßąŪôėžúľŽ°ú ÍĶ≠ŽāīžóźžĄúŽäĒ 2002ŽÖĄ Kim ŽďĪ[5]žĚī žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚĄ ž≤ėžĚĆžúľŽ°ú Ž≥īÍ≥†Ūēú žĚīŽěė žöįŽ¶¨ŽāėŽĚľ ž†ĄÍĶ≠ž†ĀžúľŽ°úŽäĒ 200žėą ž†ēŽŹĄÍįÄ Ž≥īÍ≥†ŽźėžĖī žěąŽč§.
žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚÄ ž∑Ćžě•žēĒÍ≥ľ ŽĻĄžä∑Ūēú žěĄžÉĀžĖĎžÉĀžĚĄ Ž≥īžĚīžßÄŽßĆ ž†Āž†ąŪēėÍ≤Ć žßĄŽč®ŽźúŽč§Ž©ī žä§ŪÖĆŽ°úžĚīŽďú Ūą¨žó¨Ž°ú Í∑Ļž†ĀžĚł Ūėłž†ĄžĚĄ Ž≥ľ žąė žěąÍłįžóź žěĄžÉĀžĚėžóźÍ≤Ć žßĄŽč®žĚė ÍłįžĀ®žĚĄ ž§Ą žąė žěąŽäĒ žßąŪôėžĚīŽč§. Í∑łŽü¨Žāė ž∑Ćžě•žēĒžĚĄ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžúľŽ°ú žė§žĚłŪēúŽč§Ž©ī Ž≥ĎžĚī žßĄŪĖČŪēėžó¨ žąėžą†žčúÍłįŽ•ľ ŽÜďžĻ† žąė žěąÍłį ŽēĆŽ¨łžóź žė¨ŽįĒŽ•ł žßĄŽč®Í≥ľ žĻėŽ£ĆŽ•ľ žúĄŪēú ŽÖłŽ†•žĚī ŪēĄžöĒŪēėŽč§. žĖīŽĖ§ žßąŪôėžóź ŽĆÄŪēú žė¨ŽįĒŽ•ł žĚīŪēīŽ•ľ ŽŹēÍ≥† ž†Āž†ąŪěą žßĄŽč®ŪēėÍłį žúĄŪēīžĄúŽäĒ žßĄŽč®Íłįž§ÄžĚĄ Ž™ÖŪôēŪěą žĄ§ž†ēŪēėŽäĒ Í≤ÉžĚī ž§ĎžöĒŪēúŽćį žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®Íłįž§ÄžĚė Ž™©ž†ĀžúľŽ°úŽäĒ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚĄ ž†Āž†ąŪēėÍ≤Ć žßĄŽč®ŪēėŽäĒ Í≤ÉŽŅźŽßĆ žēĄŽčąŽĚľ ž∑Ćžě•žēĒžĚĄ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžúľŽ°ú žė§žĚłŪēėŽäĒ Í≤ɞ̥ ŪĒľŪēėŽäĒ Í≤ÉŽŹĄ ž§ĎžöĒŪēėŽč§Í≥† Ūē† žąė žěąŽč§[2].
žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®Íłįž§ÄžĚÄ 2002ŽÖĄ žĚľŽ≥łž∑Ćžě•ŪēôŪöƞ󟞥ú žĶúžīąŽ°ú žßĄŽč®Íłįž§ÄžĚĄ ŽįúŪĎúŪēėžėÄÍ≥†, 2006ŽÖĄ Íįúž†ēŪĆźžĚĄ ŽįúŪĎúŪēėžėÄŽč§[6,7]. žĄúÍĶ¨žóźžĄúŽäĒ Mayo ClinicžóźžĄú 2006ŽÖĄ HISORt žßĄŽč®Íłįž§Ä(histology, imaging, serology, other organ involvement, response to steroid therapy, HISORt)žĚĄ ŽįúŪĎúŪēėžėÄÍ≥†, 2009ŽÖĄžóź Íįúž†ēŽźú HISORt žßĄŽč®Íłįž§ÄžĚĄ ŽįúŪĎúŪēėžó¨žĄú žĄúÍĶ¨žóźžĄú ŽĄźŽ¶¨ žďįžĚīÍ≥† žěąŽč§[8,9]. Í∑ł žôłžóźŽŹĄ žĚīŪÉúŽ¶¨žôÄ ŽŹÖžĚľžóźžĄúŽŹĄ ÍįĀ ŽāėŽĚľžĚė žč§ž†ēžóź ŽßěÍ≤Ć žßĄŽč®Íłįž§ÄžĚĄ ž†úž†ēŪēėžó¨ žā¨žö©ŪēėÍ≥† žěąŽč§[10,11]. ÍĶ≠ŽāīžóźžĄúŽäĒ žĄúžöłžēĄžāįŽ≥ĎžõźžóźžĄú 2006ŽÖĄžóź Kim žßĄŽč®Íłįž§Ä[12,13]žĚĄ ŽįúŪĎúŪēú žĚīŪõĄ 2007ŽÖĄžóź ŽĆÄŪēúž∑ĆŽčīŽŹĄŪēôŪöƞ󟞥ú žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®Íłįž§Ä[14]žĚĄ ž†úž†ēŪēėžėÄŽäĒŽćį žöįŽ¶¨ŽāėŽĚľ žßĄŽč®Íłįž§ÄžĚė ŪäĻžßēžĚÄ žěĄžÉĀžóźžĄú žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®žĚĄ žąėžõĒŪēėÍ≤Ć ŪēėÍ≥† žßĄŽč®žú®žĚĄ ŽÜížĚľ žąė žěąŽŹĄŽ°Ě Ūēú Í≤ÉžĚīŽč§. ÍĶ≠ž†úž†Ā Ūē©žĚėžßĄŽč®Íłįž§ÄžĚė ŪēĄžöĒÍįÄ ŽĆÄŽĎźŽźú žĚīŪõĄ 2008ŽÖĄžóź žöįŽ¶¨ŽāėŽĚľžôÄ žĚľŽ≥łžĚī ž£ľž∂ēžĚī ŽźėžĖī žēĄžčúžēĄ žßĄŽč®Íłįž§Ä[15]žĚĄ ŽįúŪĎúŪēėžėÄÍ≥†, 2011ŽÖĄžóź žĄłÍ≥Ąž∑Ćžě•ŪēôŪöƞ󟞥ú žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžóź ŽĆÄŪēú ÍĶ≠ž†úžßĄŽč®Íłįž§Ä(international consensus diagnostic criteria for autoimmune pancreatitis)žĚĄ ŽįúŪĎúŪēėžėÄŽč§[2]. ÍĶ≠ž†úžßĄŽč®Íłįž§ÄžĚĄ ž†úž†ēŪēėÍłį žúĄŪēėžó¨ žĄłÍ≥Ąž∑Ćžě•ŪēôŪöĆŽäĒ žĚīž†Ąžóź ŽįúŪĎúŽźú ÍįĀ ŽāėŽĚľžĚė žßĄŽč®Íłįž§ÄžĚĄ Ž™®ŽĎź Í≤ÄŪ܆Ūēėžó¨žĄú žĄúŽ°úžĚė žě•ž†źžĚĄ ŽįõžēĄŽď§žėÄÍ≥† ÍĶ≠ÍįÄŽ≥ĄŽ°ú Žč§Ž•ł žěĄžÉĀÍīÄŪĖČžóź Ž™®ŽĎź ž†Āžö©Žź† žąė žěąŽŹĄŽ°Ě ŪēėžėÄŽč§. žĚīžóź ž†ÄžěźŽď§žĚÄ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžóź ŽĆÄŪēú žĶúžč†žßÄÍ≤¨žĚĄ ÍĶ≠ž†úžßĄŽč®Íłįž§ÄžĚĄ ž§Ďžč¨žúľŽ°ú žÜĆÍįúŪēėÍ≥†žěź ŪēúŽč§.
žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚÄ Ž≥ĎŽ¶¨žÜĆÍ≤¨ ŽįŹ žěĄžÉĀžĖĎžÉĀžóź ŽĒįŽĚľžĄú ŽĎź ÍįúžĚė žēĄŪėēžúľŽ°ú ŽāėŽąĆ žąė žěąŽč§. ž†ú 1Ūėē žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚÄ Ž≥ĎŽ¶¨ž†ĀžúľŽ°ú lymphoplasmacytic sclerosing pancreatitis (LPSP)žóź ŪēīŽčĻŪēėŽ©į ž†Ąžč† IgG4 žóįÍīÄžßąŪôė(IgG4-related systemic disease)žĚė žä§ŪéôŪ䳎üľžóź žÜćŪēúŽč§[16]. ž†ú2Ūėē žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚÄ Ž≥ĎŽ¶¨ž†ĀžúľŽ°ú idiopathic duct-centric chronic pancreatitis (IDCP)žóź ŪēīŽčĻŪēėŽ©į ž†Ąžč† IgG4 žóįÍīÄžßąŪôėžĚė žä§ŪéôŪ䳎üľžóź žÜćŪēėžßÄ žēäŽäĒŽč§[17].
ÍĶ≠ž†úžßĄŽč®Íłįž§ÄžóźžĄúŽäĒ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®žĚĄ žúĄŪēú Íłįž§ÄžúľŽ°ú 5ÍįúžĚė ž£ľžöĒŪēú ŪäĻžßē(cardinal features)žĚĄ žĄ†ž†ēŪēėžėÄŽäĒŽćį (1) žėĀžÉĀžÜĆÍ≤¨(ž∑ƞ앞觞߹ ŽįŹ ž∑ĆÍīÄ), (2) Ūėąž≤≠žÜĆÍ≤¨(Ūėąž≤≠ IgG4),(3) ž∑Ćžě• žôł žě•ÍłįžĻ®Ž≤Ē(other organ involvement), (4) ž∑Ćžě•žĚė Ž≥ĎŽ¶¨žÜĆÍ≤¨, Í∑łŽ¶¨Í≥† (5) žä§ŪÖĆŽ°úžĚīŽďúžóź ŽĆÄŪēú ŽįėžĚĎžĚī Í∑łÍ≤Ɏ吏ĚīŽ©į ÍįĀÍįĀ ŪäĻžßēŽď§žóź ŽĆÄŪēėžó¨ žßĄŽč®žóź ŽĆÄŪēú žč†ŽĘįžąėž§ÄžĚĄ 2Žč®Í≥ĄŽ°ú ŽāėŽąĄžóąŽč§(level 1 vs. level 2) [2]. žėĀžÉĀžÜĆÍ≤¨Í≥ľ žä§ŪÖĆŽ°úžĚīŽďúžóź ŽĆÄŪēú ŽįėžĚĎžĚÄ ž†ú1ŪėēÍ≥ľ ž†ú2Ūėē žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžóźžĄú ŽėĎÍįôžĚÄ Í≤ÉžúľŽ°ú žēĆŽ†§ž†ł žěąžúľŽ©į, Ūėąž≤≠žÜĆÍ≤¨, ž∑Ćžě• žôł žě•ÍłįžĻ®Ž≤Ē ŽįŹ ž∑Ćžě•žĚė Ž≥ĎŽ¶¨žÜĆÍ≤¨žĚÄ ÍįĀ žēĄŪėē ÍįĄžóź žį®žĚīŽ•ľ Ž≥īžĚłŽč§(Table 1) [2,18-20]. ŽŹôžĖϞ󟞥úŽäĒ žĄúžĖĎžóź ŽĻĄŪēėžó¨ ž†ú2Ūėē žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚÄ Žćú ŽįúžÉĚŪēėŽäĒ Í≤ÉžúľŽ°ú žēĆŽ†§ž†ł žěąžßÄŽßĆ žöįŽ¶¨ŽāėŽĚľžóźžĄúŽŹĄ ž†ú2Ūėē žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė Ž≥īÍ≥†ÍįÄ ž¶ĚÍįÄŪēėÍ≥† žěąžúľŽĮÄŽ°ú ÍįĀ žēĄŪėē ÍįĄžĚė žį®žĚīžóź ŽĆÄŪēī žēĄŽäĒ Í≤ÉŽŹĄ ŪēĄžöĒŪēėŽč§[20]. ÍĶ≠ž†úžßĄŽč®Íłįž§ÄžóźžĄúŽäĒ ž†ú1ŪėēÍ≥ľ ž†ú2ŪėēžĚė žßĄŽč®Íłįž§ÄžĚĄ ŽĒįŽ°ú ŽßąŽ†®Ūēėžó¨ ÍįĀÍįĀžĚĄ ÍĶ¨Ž∂ĄŪēėžó¨ žßĄŽč®Ūē† žąė žěąŽŹĄŽ°Ě ŪēėžėÄžúľŽ©į žēĄŪėēžĚĄ ÍĶ¨Ž∂ĄŪē† žąė žóÜŽäĒ Í≤ĹžöįŽäĒ ‚ÄėŽč¨Ž¶¨ Ž∂ĄŽ•ėŽźėžßÄ žēäŽäĒ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľ(autoimmune pancreatitisnot otherwise specified)‚ÄôŽ°ú žßĄŽč®ŪēėŽŹĄŽ°Ě ŪēėžėÄŽč§(Tables 2 and 3).
žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė ŪäĻžßēž†ĀžĚł žėĀžÉĀžÜĆÍ≤¨žĚÄ ž∑Ćžě•žĚī žÜĆžčúžßÄ Ž™®žĖĎžúľŽ°ú žĘÖŽĆÄŽźú Í≤ÉÍ≥ľ ž£ľž∑ĆÍīÄžĚė Ž∂ąÍ∑úžĻôŪēú ŪėĎžį©žĚīŽč§[21]. žĚīŽü¨Ūēú žėĀžÉĀžÜĆÍ≤¨žĚÄ CTŽāė žěźÍłįÍ≥ĶŽ™ÖžėĀžÉĀÍ≥ľ ÍįôžĚÄ žėĀžÉĀÍ≤Äžā¨žóź žĚėŪēú ž∑ƞ앞觞߹žóź ŽĆÄŪēú žėĀžÉĀÍ≥ľ ŽāīžčúÍ≤Ĺž†Ā žó≠ŪĖČžĄĪ Žčīž∑ĆÍīÄ ž°įžėĀžą†(endoscopic retrograde cholangiopancreatography, ERCP) ŽėźŽäĒ žěźÍłįÍ≥ĶŽ™Ö Žčīž∑ĆÍīÄ ž°įžėĀžą†žóź žĚėŪēú ž∑ĆÍīÄžóź ŽĆÄŪēú žėĀžÉĀžúľŽ°ú ŽāėŽąĆ žąė žěąŽč§.
CTžôÄ ÍįôžĚÄ Žč®Ž©īžėĀžÉĀ Í≤Äžā¨žóźžĄú žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė ž†ĄŪėēž†ĀžĚł žÜĆÍ≤¨žĚÄ ž∑Ćžě•žĚė ŽĮłŽßĆžĄĪ žĘÖŽĆÄÍįÄ žěąÍ≥† ž†ÄžĚĆžėĀ ŽĚ†ÍįÄ ž∑Ćžě• ÍįĞ앞쟎¶¨žóź ÍīÄžįįŽźėŽ©į Í∑†žĚľŪēú ž°įžėĀž¶ĚÍįē(homogeneous enhancement)žĚī ÍīÄžįįŽźėŽäĒ Í≤ĹžöįžĚīŽč§. žĚīŽü¨Ūēú ž†ĄŪėēž†ĀžĚł žėĀžÉĀžÜĆÍ≤¨žĚī žěąŽäĒ Í≤ĹžöįŽäĒ Ž≥īÍ≥†žóź ŽĒįŽĚľ Žč§Ž•łŽćį 30-80% ž†ēŽŹĄŽ°ú Ž≥īÍ≥†ŽźėŽ©į ŽĻĄÍĶźž†Ā žČĹÍ≤Ć žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚĄ žĚėžč¨Ūē† žąė žěąŽč§[8,22,23]. žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė ŽĻĄž†ĄŪėēž†ĀžĚł žėĀžÉĀžÜĆÍ≤¨žĚÄ ž∑Ćžě•žĚė ÍĶ≠žÜĆžĘÖŽĆÄ, ž∑Ćžě•žĘÖÍīī, ž∑ĆÍīÄŪôēžě• ŽďĪžĚī žěąžúľŽ©į žĚīŽüį Í≤ĹžöįžóźŽäĒ ŪäĻŪěą ž∑Ćžě•žēĒžĚĄ Žįįž†úŪēėŽäĒ Í≤ÉžĚī žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®žóź žěąžĖīžĄú ŪēĄžąėž†ĀžĚīŽč§[9].
ÍĶ≠ž†úžßĄŽč®Íłįž§ÄžóźžĄúŽäĒ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®žóźžĄú ž∑ƞ앞觞߹žĚė žėĀžÉĀžÜĆÍ≤¨žĚī ž†ĄŪėēž†ĀžĚłžßÄ ŽĻĄž†ĄŪėēž†ĀžĚłžßÄžóź ŽĒįŽĚľžĄú žßĄŽč®žóź ŪēĄžöĒŪēú žĚīžį®ž†ĀžĚł ž∑ĆÍīÄžėĀžÉĀ, Ūėąž≤≠žÜĆÍ≤¨, Ž≥ĎŽ¶¨žÜĆÍ≤¨, ž∑Ćžě• žôł žě•ÍłįžĻ®Ž≤ĒžĚė ž†ēŽŹĄÍįÄ Žč§Ž•īŽŹĄŽ°Ě ŪēėžėÄÍ≥† žėĀžÉĀžÜĆÍ≤¨Í≥ľ žēĄŪėēžóź ŽĒįŽĚľžĄú ÍįĀÍįĀ Žč§Ž•ł žēĆÍ≥†Ž¶¨Žď¨žĚĄ ŪÜĶŪēėžó¨ žßĄŽč®žĚĄ ŽŹēŽŹĄŽ°Ě ŪēėžėÄŽč§[2].
žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė ŪäĻžßēž†ĀžĚł ž∑ĆÍīÄ ž°įžėĀžą† žÜĆÍ≤¨žĚÄ Žč§žĚĆÍ≥ľ ÍįôŽč§. ž≤ęžßłŽäĒ ž£ľž∑ĆÍīÄžĚė Íłī ŪėĎžį©(ž†Ąž≤ī ž£ľž∑ĆÍīÄ ÍłłžĚīžĚė 1/3 žĚīžÉĀ ŽėźŽäĒ 3 cm žĚīžÉĀ)žĚīÍ≥†, ŽĎėžßłŽäĒ ŪėĎžį© žÉĀŽ•ė ž£ľž∑ĆÍīÄžĚė Ūôēžě•žĚė Ž∂Äžě¨(ž£ľž∑ĆÍīÄžĚė žßĀÍ≤ĹžĚī 5 mm žĚīŪēė)žĚīŽ©į, žÖčžßłŽäĒ Žč§ŽįúžĄĪ ž£ľž∑ĆÍīÄ ŪėĎžį©žĚī ž°īžě¨ŪēėŽäĒ Í≤ĹžöįžĚīŽč§[24]. žĶúÍ∑ľ ERCPžĚė žßĄŽč®Žä•žóź ŽĆÄŪēú ÍĶ≠ž†úž†Ā Žč§ÍłįÍīÄ žóįÍĶ¨žóź ŽĒįŽ•īŽ©ī žĚīž§Ď ž≤ę Ž≤ąžßłžôÄ ŽĎź Ž≤ąžßł žÜĆÍ≤¨žĚī ÍįôžĚī žěąžúľŽ©ī ŪäĻžĚīŽŹĄÍįÄ 100%Ž°ú Žß§žöį ŪäĻžßēž†ĀžĚł žÜĆÍ≤¨žĚīžóąžúľŽĮÄŽ°ú ž∑Ćžě•žēĒÍ≥ľžĚė ÍįźŽ≥Ąžóź ž§ĎžöĒŪēú ŽŹĄžõÄžĚī Žź† žąė žěąŽč§[25]. žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė ŽĻĄŪäĻžĚīž†ĀžĚł ž∑ĆÍīÄ ž°įžėĀžą† žÜĆÍ≤¨žúľŽ°úŽäĒ ÍĶ≠žÜĆž†Ā ž∑ĆÍīÄŪėĎžį©žĚīŽāė ŪėĎžį© žÉĀŽ•ė ž£ľž∑ĆÍīÄžĚė Ūôēžě•ŽŹĄ ŽďúŽ¨ľÍ≤Ć ÍīÄžįįŽź† žąė žěąŽč§. žĶúÍ∑ľžĚė žóįÍĶ¨žóź ŽĒįŽ•īŽ©ī ž†ú1ŪėēÍ≥ľ ž†ú2Ūėē žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžóźžĄú ERCP žÜĆÍ≤¨žĚÄ žú†žā¨Ūēú Í≤ÉžúľŽ°ú Ž≥īÍ≥†ŽźėžóąŽč§[20]. ž†ú2Ūėē žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚÄ Ūėąž≤≠žÜĆÍ≤¨žĚīŽāė ž∑Ćžě• žôł žě•ÍłįžĻ®Ž≤ĒžóźžĄú žßĄŽč®žóź ŽŹĄžõĞ̥ žĖĽÍłį žĖīŽ†§žöįŽĮÄŽ°ú ERCPÍįÄ žßĄŽč®žóź žěąžĖīžĄú ž§ĎžöĒŪēú žó≠Ūē†žĚĄ Ūē† Í≤ÉžúľŽ°ú žÉĚÍįĀŪēúŽč§[26].
žöįŽ¶¨ŽāėŽĚľžôÄ žĚľŽ≥łžóźžĄúŽäĒ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚī žĚėžč¨ŽźėŽäĒ Í≤Ĺžöį ŽĆÄŽ∂ÄŽ∂Ą ERCPŽ•ľ žčúŪĖČŪēėžßÄŽßĆ žĄúÍĶ¨žóźžĄúŽäĒ ERCPŽ•ľ ŽĆÄŽ∂ÄŽ∂Ą žčúŪĖČŪēėžßÄ žēäŽäĒŽč§[2]. žĚīŽü¨Ūēú žěĄžÉĀÍīÄŪĖČžĚÄ žßĄŽč®Íłįž§ÄžóźŽŹĄ ŽįėžėĀŽźėžĖī žěąŽäĒŽćį žēĄžčúžēĄ žßĄŽč®Íłįž§ÄžóźžĄú ž∑ĆÍīÄ ž°įžėĀžą†žĚÄ žßĄŽč®žóź žěąžĖīžĄú ŪēĄžąėž†Ā Ūē≠Ž™©žĚīžßÄŽßĆ žĄúÍĶ¨žĚė Íįúž†ēŽźú HISORt žßĄŽč®Íłįž§ÄžóźŽäĒ ž∑ĆÍīÄ ž°įžėĀžą†žĚī žßĄŽč®Íłįž§Äžóź žēĄžėą ŪŹ¨Ūē®ŽźėžĖī žěąžßÄ žēäŽč§[9,15]. ÍĶ≠ž†úžßĄŽč®Íłįž§ÄžóźžĄúŽäĒ ž∑ĆÍīÄ ž°įžėĀžą†žĚĄ ŪŹ¨Ūē®ŪēėžėÄžúľŽāė ŪēĄžąėž†ĀžĚīžßÄŽäĒ žēäÍ≤Ć Ūē®žúľŽ°úžć® žěĄžÉĀÍīÄŪĖČžóź žÉĀÍīÄžóÜžĚī žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚĄ žßĄŽč®Ūē† žąė žěąŽŹĄŽ°Ě ŪēėžėÄŽč§. ž∑ĆÍīÄ ž°įžėĀžą†žĚÄ ž∑ƞ앞觞߹žėĀžÉĀžĚī ŽĻĄŪäĻžĚīž†ĀžĚīÍĪįŽāė, Ūėąž≤≠žÜĆÍ≤¨žóź ŪäĻžĚīž†źžĚī žóÜÍ≥† ž∑Ćžě• žôł žě•Íłį žĻ®Ž≤ĒžĚī žóÜŽäĒ Í≤Ĺžöį ŪäĻŪěą žßĄŽč®žóź žú†žö©ŪēėŽč§.
žīąÍłį Ž≥īÍ≥†žóź žĚėŪēėŽ©ī žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė Ūėąž≤≠žÜĆÍ≤¨žúľŽ°ú ŪäĻžßēž†ĀžĚł Í≤ÉžĚÄ ÍįźŽßąÍłÄŽ°úŽ∂ąŽ¶įžĚė ž¶ĚÍįÄžĚīžóąžúľŽāė žĄłŽ∂ĄŪôĒŽźú Í≤Äžā¨Žď§žĚī žóįÍĶ¨ŽźėŽ©īžĄú Í∑ł Žč§žĚĆžóźŽäĒ Ūėąž≤≠ IgGžĚė ž¶ĚÍįÄ, Í∑ł ž§ĎžóźžĄúŽŹĄ Ūėąž≤≠ IgG4žĚė ž¶ĚÍįÄÍįÄ žßĄŽč®žóź žěąžĖīžĄú ŽćĒ ž§ĎžöĒŪēėŽč§ŽäĒ žóįÍĶ¨Í≤įÍ≥ľŽď§žĚī Ž≥īÍ≥†ŽźėžóąŽč§[27]. žßĄŽč®Íłįž§ÄŽŹĄ Í∑łžóź ŽĒįŽĚľ Ž≥ÄŪôĒŪēėžėÄŽäĒŽćį žēĄžčúžēĄ žßĄŽč®Íłįž§ÄžóźžĄúŽäĒ Ūėąž≤≠ IgG ŽėźŽäĒ IgG4žĚė ž¶ĚÍįÄ ŽėźŽäĒ žěźÍįÄŪē≠ž≤ī(autoantibody)žĚė ž°īžě¨žĚīžóąžúľŽ©į Íįúž†ēŽźú HISORt žßĄŽč®Íłįž§ÄžóźžĄúŽäĒ Ūėąž≤≠ IgG4žĚė ž¶ĚÍįÄŽßĆ žĚłž†ēŽźėžóąŽč§. ŽĻĄŽ°Ě žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžóźžĄú Ūėąž≤≠ IgGžĚė ž¶ĚÍįÄ ŽįŹ Ūē≠ŪēĶŪē≠ž≤ī(antinuclear antibody)žôÄ ÍįôžĚÄ žěźÍįÄŪē≠ž≤īžĚė ž°īžě¨ÍįÄ ŪĚĒŪěą ŽįúÍ≤¨ŽźėžßÄŽßĆ, Ūėąž≤≠ IgG, IgG4žôÄ žěźÍįÄŪē≠ž≤īŽ•ľ Ūėąž≤≠žßĄŽč®Íłįž§Äžóź Ž™®ŽĎź ŪŹ¨Ūē®ŪēúŽč§Ž©ī ŪäĻžĚīŽŹĄÍįÄ ŽÜížßÄ žēäžēĄžĄú ž∑Ćžě•žēĒÍ≥ľžĚė ÍįźŽ≥Ąžóź žė§Ū칎†§ žě•žē†ÍįÄ Žź† žąė žěąŽč§[2]. Í≤įÍ≥ľž†ĀžúľŽ°ú ÍĶ≠ž†úžßĄŽč®Íłįž§ÄžóźžĄúŽäĒ Ūėąž≤≠ IgG4žĚė ž¶ĚÍįÄŽßĆžĚī žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė Ūėąž≤≠žÜĆÍ≤¨žúľŽ°ú žĚłž†ēŽźėžóąŽč§. žĚīŽü¨Ūēú Ūėąž≤≠ IgG4žĚė ž¶ĚÍįÄŽäĒ ž†ú1Ūėē žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė ŪäĻžßēžúľŽ°úžĄú ž†ú2Ūėē žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžóźžĄúŽäĒ ŪäĻžßēž†ĀžĚł Ūėąž≤≠žÜĆÍ≤¨žĚī žēĄžßĀ Ž≥īÍ≥†ŽźėžßÄ žēäžēėŽč§. ŽėźŪēú ž∑Ćžě•žēĒžĚīŽāė ŽčīŽŹĄžēĒžóźžĄúŽŹĄ Ūėąž≤≠ IgG4žĚė ž¶ĚÍįÄÍįÄ ŽßéÍ≤ĆŽäĒ 5-10%žóźžĄú Ž≥īÍ≥†ŽźėŽĮÄŽ°ú ŪäĻŪěą ž∑Ćžě•žĚė žĘÖÍīī ÍįôžĚÄ ŽĻĄž†ĄŪėēž†Ā žėĀžÉĀžóźžĄúŽäĒ Ūėąž≤≠ IgG4žĚė ž¶ĚÍįÄŽßĆžúľŽ°úŽäĒ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚĄ žßĄŽč®Ūē† žąė žó܎觎äĒ Í≤ÉŽŹĄ žēĆžēĄžēľ ŪēúŽč§[9,28,29].
ž†ú1Ūėē žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚÄ ž†Ąžč† IgG4 žóįÍīÄžßąŪôėžĚė žä§ŪéôŪ䳎üľžóź žÜćŪēėŽäĒ žßąŪôėžúľŽ°úžĄú ŽčīÍīÄ, ŪÉÄžē°žĄ†, žč†žě•, ŪõĄŽ≥ĶÍįē, ŪŹź, žč¨Žā≠, ž†ĄŽ¶ĹžĄ†, ÍįĎžÉĀžĄ†, žěĄŪĆĆžĄ†, ŽáĆŪēėžąėž≤ī ŽďĪ ž†Ąžč†žĚė ŽĆÄŽ∂ÄŽ∂ĄžĚė žě•ÍłįŽ•ľ žĻ®Ž≤ĒŪē† žąė žěąŽč§[16,30]. žēĄžčúžēĄ žßĄŽč®Íłįž§ÄžóźžĄúŽäĒ ž∑Ćžě•žôł žě•ÍłįžĻ®Ž≤ĒžĚī ŽĻ†ž†ł žěąžóąžúľŽāė ÍĶ≠ž†úžßĄŽč®Íłįž§ÄžóźžĄúŽäĒ ŽįõžēĄŽď§žó¨ž†łžĄú ž∑Ćžě• žôł žě•ÍłįžĻ®Ž≤Ē žó≠žčú žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®žóź žĚīžö©Ūē† žąė žěąŽŹĄŽ°Ě ŪēėžėÄŽč§. ÍĶ≠ž†úžßĄŽč®Íłįž§ÄžóźžĄúŽäĒ ž∑Ćžě• žôł žě•ÍłįžĻ®Ž≤ĒžĚė žßĄŽč®žĚĄ žúĄŪēėžó¨ Ž≥ĎŽ¶¨ž†ĀžúľŽ°úŽäĒ ž†Ąžč† IgG4 žóįÍīÄžßąŪôėžóź Ūē©ŽčĻŪēú žÜĆÍ≤¨žĚĄ Ž≥īžĚľ ŽēĆ, žėĀžÉĀžóź žĚėŪēīžĄúŽäĒ Í∑ľžúĄŽčīÍīÄŪėĎžį©, ŪõĄŽ≥ĶÍįēžĄ¨žú†ŪôĒ, ŪÉÄžē°žĄĪžĘÖŽĆÄ ŽįŹ žč†žě•žĻ®Ž≤ĒžĚĄ žĄ†ž†ēŪēėžó¨ ž∑Ćžě•žēĒÍ≥ľžĚė ÍįźŽ≥Ąžóź ŽŹĄžõÄžĚī ŽźėŽŹĄŽ°Ě ŪēėžėÄŽč§[2].
ž†ú2Ūėē žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžóźžĄúŽäĒ žĚīŽü¨Ūēú ž∑Ćžě• žôł žě•ÍłįžĻ®Ž≤ĒžĚÄ ÍīÄžįįŽźėžßÄ žēäžßÄŽßĆ Í∂§žĖĎžĄĪ ŽĆÄžě•žóľžĚī žěė ŽŹôŽįėŽźėŽäĒ Í≤ÉžúľŽ°ú žēĆŽ†§ž†ł žěąŽč§[19].
ž†ú1Ūėē žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė Ž≥ĎŽ¶¨žÜĆÍ≤¨žĚÄ LPSPŽ°úžĄú žĚīÍ≤ÉžĚė ŪäĻžßēžĚÄ (1) periductal lymphoplasmacytic infiltrate, (2) obliterative phlebitis, (3) storiform fibrosis, Í∑łŽ¶¨Í≥† (4) abundant IgG4-positive cellsžĚīŽč§. ž†ú2Ūėē žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė Ž≥ĎŽ¶¨žÜĆÍ≤¨žĚÄ IDCPŽ°úžĄú žĚīÍ≤ÉžĚė ŪäĻžßēžĚÄ granulocytic infiltration of duct wall (GEL) with or without granulocytic acinar inflammationžĚīŽ©į Žėź Žč§Ž•ł žö©žĖīŽ°úŽäĒ GELžĖĎžĄĪ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚīŽĚľÍ≥†ŽŹĄ ŪēúŽč§. žĚīž†Ą žēĄžčúžēĄ žßĄŽč®Íłįž§ÄžóźžĄúŽäĒ žąėžą†ž†ĀžúľŽ°ú ž†ąž†úŪēú Í≤Äž≤īŽ•ľ ŪÜĶŪēú Ž≥ĎŽ¶¨Í≤Äžā¨žóźžĄúŽßĆ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė ŪôēžßĄžĚĄ žĚłž†ēŪēėžėÄžúľŽāė ÍĶ≠ž†úžßĄŽč®Íłįž§ÄžóźžĄúŽäĒ žąėžą†žĚĄ ŪÜĶŪēú Í≤Äž≤īŽŅźŽßĆ žēĄŽčąŽĚľ žÉĚÍ≤Ğ̥ ŪÜĶŪēėžó¨ žĖĽžĚÄ Í≤Äž≤īŽ•ľ žĚīžö©Ūēú žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė ŪôēžßĄžĚĄ žĚłž†ēŪēėžėÄŽč§.
žä§ŪÖĆŽ°úžĚīŽďú žĻėŽ£Ćžóź ŽĆÄŪēú ŽįėžĚĎ žó¨Ž∂ÄŽäĒ žöįŽ¶¨ŽāėŽĚľžôÄ ŽĮłÍĶ≠žĚė žßĄŽč®Íłįž§ÄžóźŽäĒ ŪŹ¨Ūē®ŽźėžĖī žěąžóąžßÄŽßĆ žĚľŽ≥łžĚė žßĄŽč®Íłįž§ÄžóźŽäĒ ŽĻ†ž†łžěąžóąŽč§. žĚľŽ≥łž∑Ćžě•ŪēôŪöĆÍįÄ Í≤ĹÍ≥ĄŪēėžėÄŽćė Í≤ÉžĚÄ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľÍ≥ľ ž∑Ćžě•žēĒÍ≥ľžĚė ÍįźŽ≥ĄžßĄŽč®žĚĄ žúĄŪēīžĄú ž∑Ćžě•žēĒžĚĄ ÍįźŽ≥ĄŪēėÍłį žúĄŪēú Žč§Ž•ł Í≤Äžā¨Ž•ľ žčúŪĖČŪēėžßÄ žēäÍ≥† ŽĻĄÍĶźž†Ā žČ¨žöī(facile) žä§ŪÖĆŽ°úžĚīŽďú Ūą¨žó¨Ž•ľ ŪÉĚŪēėžó¨ žä§ŪÖĆŽ°úžĚīŽďú ŽįėžĚĎžó¨Ž∂ÄŽ•ľ ÍīÄžįįŪēėŽäĒ ŽŹôžēą žėąŪõĄÍįÄ Í∑ĻŪěą Ž∂ąŽüČŪēú ž∑Ćžě•žēĒžĚė žßĄŽč® ŽįŹ žĻėŽ£ĆÍįÄ Žä¶žĖīžßÄŽäĒ Í≤ÉžĚīžóąŽč§[7]. ÍĶ≠ž†úžßĄŽč®Íłįž§ÄžóźžĄúŽäĒ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®žĚĄ žúĄŪēėžó¨ žä§ŪÖĆŽ°úžĚīŽďú žčúŪóė(steroid trial)žĚĄ žčúŪĖČŪē† ŽēĆžóźŽäĒ ŽįėŽďúžčú žēÖžĄĪžĘÖžĖϞ̥ Žįįž†úŪēėÍłį žúĄŪēėžó¨ ŽāīžčúÍ≤ĹžīąžĚĆŪĆĆ žú†ŽŹĄŪēė žĄłžĻ®ŪĚ°žĚłÍ≤Äžā¨ ŽďĪžĚĄ žä§ŪÖĆŽ°úžĚīŽďú Ūą¨žó¨ ž†Ąžóź Ūēėžó¨žēľ ŪēúŽč§Í≥† žĄ§Ž™ÖŪēėžėÄŽč§. žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®žĚĄ žúĄŪēėžó¨ žä§ŪÖĆŽ°úžĚīŽďúŽ•ľ ž†Āž†ąŪēėÍ≤Ć žĚīžö©ŪēėÍłį žúĄŪēīžĄúŽäĒ (1) ž°įžč¨žä§Žü¨žöī Ūôėžěź žĄ†ŪÉĚ, (2) žä§ŪÖĆŽ°úžĚīŽďú ŽįėžĚĎžóź ŽĆÄŪēú ÍįĚÍīÄž†Ā žßÄŪĎúžĚė žĄ§ž†ē Í∑łŽ¶¨Í≥† (3) 2ž£ľ Ží§ žä§ŪÖĆŽ°úžĚīŽďú ŽįėžĚĎŪŹČÍįÄÍįÄ ŪēĄžöĒŪēėŽč§[26].
žßĄŽč®žĚĄ žúĄŪēėžó¨ žä§ŪÖĆŽ°úžĚīŽďú žĻėŽ£Ćžóź ŽĆÄŪēú ŽįėžĚϞ̥ žĚīžö©ŪēėÍłį žúĄŪēīžĄúŽäĒ Ž®ľž†Ä ŪôėžěźžóźÍ≤Ć žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚĄ žĚėžč¨Ūē† ŽßĆŪēú ž∂©Ž∂ĄŪēú Í∑ľÍĪįÍįÄ žěąžĖīžēľ ŪēúŽč§. žĚī Í∑ľÍĪįŽď§žĚÄ žėĀžÉĀžÜĆÍ≤¨, Ūėąž≤≠žÜĆÍ≤¨, ž∑Ćžě• žôł žě•ÍłįžĻ®Ž≤Ē, Ž≥ĎŽ¶¨žÜĆÍ≤¨žóźžĄú žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚĄ žßĄŽč®Ūē† žąėŽäĒ žóÜžßÄŽßĆ žĚėžč¨Ūē† žąė žěąŽäĒ žÜĆÍ≤¨žĚĄ žĚėŽĮłŪēúŽč§. žĚīŽü¨Ūēú Í∑ľÍĪįŽď§žĚī žěąŽäĒ ŪôėžěźžóźžĄú ž∑ĆŽčīŽŹĄžēĒžĚĄ Žįįž†úŪēėÍłį žúĄŪēú Í≤Äžā¨Žď§žĚĄ žčúŪĖČŪēú ŪõĄ žēĒžĄłŪŹ¨ÍįÄ Ž≥īžĚīžßÄ žēäŽäĒŽč§Ž©ī žä§ŪÖĆŽ°úžĚīŽďúžóź ŽĆÄŪēú žĻėŽ£ĆŽįėžĚϞ̥ žĚīžö©Ūē† žąė žěąŽč§. ŽėźŪēú žěĄžÉĀžĚėŽď§žĚÄ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚī ž∑ĆŽčīŽŹĄžēĒžóź ŽĻĄŪēėžó¨ Ūõ®žĒ¨ ŽďúŽ¨ł žßąŪôėžĚīŽĚľŽäĒ žā¨žč§žĚĄ žĚłžßÄŪēėÍ≥† žěąžĖīžēľ ŪēúŽč§.
ÍĶ≠ž†úžßĄŽč®Íłįž§ÄžóźžĄúŽäĒ žä§ŪÖĆŽ°úžĚīŽďúžóź ŽĆÄŪēú žĖĎžĄĪŽįėžĚϞ̥ ž∑Ćžě• ŽėźŽäĒ ž∑Ćžě• žôł žě•ÍłįžĚė žėĀžÉĀžÜĆÍ≤¨žĚė žÜĆžč§ ŽėźŽäĒ ŪėĄž†ÄŪēú Ūėłž†ĄžĚī žěąŽäĒ Í≤ĹžöįŽ°ú ž†ēžĚėŪēėžėÄŽč§. ž¶ĚÍįÄŽźėžóąŽćė Ūėąž≤≠ IgG4žĚė ÍįźžÜĆŽäĒ žä§ŪÖĆŽ°úžĚīŽďú ŽįėžĚĎžóź ŽĆÄŪēú žßÄŪĎúŽ°ú žĚīžö©ŪēėžßÄ Ž™ĽŪēėŽäĒŽćį ž∑Ćžě•žēĒ ŪôėžěźžóźžĄúŽŹĄ ž¶ĚÍįÄŽźėžóąŽćė Ūėąž≤≠ IgG4žĚė ÍįźžÜĆŽäĒ ÍīÄžįįŽźėÍłį ŽēĆŽ¨łžĚīŽč§[2]. ŽėźŪēú ž∑Ćžě•žēĒÍ≥ľ ŽŹôŽįėŽźú ŪŹźžáĄžĄĪž∑Ćžě•žóľ(obstructive pancreatitis)žóź žĚėŪēú ž∑Ćžě•žĘÖŽĆÄ ŽėźŪēú žä§ŪÖĆŽ°úžĚīŽďú Ūą¨žó¨žóź žĚėŪēėžó¨ Ūėłž†ĄŽź† žąė žěąžúľŽĮÄŽ°ú žä§ŪÖĆŽ°úžĚīŽďú ŽįėžĚĎ ŪĆźž†ē žčúžóź ž£ľžĚėŪēėžó¨žēľŪēúŽč§[2,31]. Í∑łŽü¨ŽĮÄŽ°ú ž∑Ćžě•žēĒÍ≥ľžĚė ÍįźŽ≥ĄžĚī ŪēĄžöĒŪēú Í≤Ĺžöį žä§ŪÖĆŽ°úžĚīŽďú ŽįėžĚĎžóź ŽĆÄŪēú ŪŹČÍįÄžßÄŪĎúŽ°úŽäĒ ž£ľž∑ĆÍīÄ ŪėĎžį©žĚė žÜĆžč§ ŽįŹ ž∑Ćžě•žĘÖÍīīžĚė žÜĆžč§ ŽėźŽäĒ ŪėĄž†ÄŪēú Ūėłž†ĄžúľŽ°ú žóĄÍ≤©ŪēėÍ≤Ć ž†ēžĚėŪēėžó¨žēľ ŪēúŽč§[31].
žä§ŪÖĆŽ°úžĚīŽďú ŽįėžĚĎžóź ŽĆÄŪēú ŪŹČÍįÄŽäĒ žä§ŪÖĆŽ°úžĚīŽďú Ūą¨žó¨ žčúžěĎ ŪõĄ 2ž£ľ Ží§žóź žčúŪĖČŪēėžó¨žēľ ŪēėŽ©į žä§ŪÖĆŽ°úžĚīŽďúžóź ŽĆÄŪēú ŽįėžĚĎžĚī žóÜÍĪįŽāė ŽĮłžēĹŪēėŽč§Ž©ī žąėžą†žĚĄ žčúŪĖČŪēėžó¨žēľ ŪēúŽč§[31]. ŽĻĄŽ°Ě žä§ŪÖĆŽ°úžĚīŽďú Ūą¨žó¨ ž†Ąžóź ŽāīžčúÍ≤ĹžīąžĚĆŪĆĆ žú†ŽŹĄŪēė žĄłžĻ®ŪĚ°žĚł Í≤Äžā¨Žāė ERCP žú†ŽŹĄŪēė žĄłŪŹ¨žßĄ Í≤Äžā¨žóźžĄú žēÖžĄĪžĄłŪŹ¨ÍįÄ žóÜžóąŽč§Í≥† ŪēėŽćĒŽĚľŽŹĄ, žĚīŽü¨Ūēú Í≤Äžā¨Žď§žĚė ŽĮľÍįźŽŹĄŽäĒ 60-85% ž†ēŽŹĄŽ°ú žēĄž£ľ ŽÜížßÄ žēäžúľŽĮÄŽ°ú ŽįėŽďúžčú 2ž£ľÍįĄžĚė žä§ŪÖĆŽ°úžĚīŽďú žĻėŽ£Ć ŪõĄžóź žėĀžÉĀÍ≤Äžā¨Ž•ľ žčúŪĖČŪēėžó¨ žä§ŪÖĆŽ°úžĚīŽďú ŽįėžĚϞ̥ ŪŹČÍįÄŪēėžó¨žēľ ŪēúŽč§[18,26,31].
žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľ žßĄŽč®žĚĄ žúĄŪēú ŽāīžčúÍ≤Ĺ Í≤Äžā¨Žď§ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®žĚĄ žúĄŪēī ž§ĎžöĒŪēú ŽāīžčúÍ≤Ĺ Í≤Äžā¨ŽäĒ ERCPžôÄ ŽāīžčúÍ≤ĹžīąžĚĆŪĆĆ Í≤Äžā¨žĚīŽč§.
žúĄžóźžĄú Íłįžą†Ūēú Í≤ÉÍ≥ľ ÍįôžĚī ERCPŽäĒ ŽŹôžĖϞ󟞥ú ŪäĻŪěą ÍīÄŪĖČž†ĀžúľŽ°ú žčúŪĖČŽźėŽ©į ŪäĻžßēž†ĀžĚł ž∑ĆÍīÄžÜĆÍ≤¨žĚī ÍīÄžįįŽźėŽäĒ Í≤Ĺžöį žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®žóź ŽŹĄžõÄžĚī ŽźúŽč§. ERCPŽäĒ ž∑ĆÍīÄžĚė ž°įžėĀŽŅźŽßĆ žēĄŽčąŽĚľ ŽčīÍīĞ̥ ž°įžėĀŪē† žąė žěąžúľŽ©į ŽėźŪēú ž°įžßĀ Í≤Äžā¨Ž•ľ ÍįôžĚī žčúŪĖČŪē† žąė žěąžĖīžĄú Žß§žöį ž§ĎžöĒŪēú žó≠Ūē†žĚĄ ŪēúŽč§. ŽčīÍīÄžēĒÍ≥ľžĚė ÍįźŽ≥ĄžĚī ŪēĄžöĒŪēú Í≤ĹžöįŽäĒ žöįžĄ† ERCPŽ•ľ ŪÜĶŪēėžó¨žĄúŽäĒ ŽčīÍīÄžóź ŽĆÄŪēú žÉĚÍ≤Ä ŽįŹ žáĄžěźžĄłŪŹ¨žßĄ(brush cytology)žĚĄ žčúŪĖČŪēėžó¨žēľ ŪēúŽč§. ERCPŽ•ľ ŪÜĶŪēú žÉĚÍ≤Ä ŽįŹ žáĄžěźžĄłŪŹ¨žßĄ Í≤Äžā¨žĚė ŽĮľÍįźŽŹĄŽäĒ ŪŹČÍ∑† 60-70%ž†ēŽŹĄŽ°ú žēĄž£ľ ŽÜížßÄŽäĒ žēäžßÄŽßĆ ŪŹźžáĄžĄĪ Ūô©Žč¨žĚī ŽŹôŽįėŽźú Í≤ĹžöįžóźŽäĒ ÍįźŪô©(relief of jaundice)žĚĄ žčúŪĖČŪēėÍłį žúĄŪēėžó¨ ERCPŽ•ľ žöįžĄ†ž†ĀžúľŽ°ú žčúŪĖČŪēėŽĮÄŽ°ú ERCPŽ•ľ ŪÜĶŪēú žÉĚÍ≤Ä ŽėźŽäĒ žáĄžěźžĄłŪŹ¨žßĄ Í≤Äžā¨Ž•ľ žöįžĄ†ž†ĀžúľŽ°ú ž∂Ēž≤úŪēúŽč§[26,32]. ŽėźŪēú ŽčīÍīÄ ŽįŹ žč≠žĚīžßÄžě• ž£ľžú†ŽĎźžóź ŽĆÄŪēú žÉĚÍ≤Ğ̥ žčúŪĖČŪēú ŪõĄ IgG4 Ž©īžó≠žóľžÉȞ̥ žčúŪĖČŪēúŽč§Ž©ī žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®žóź ŽŹĄžõĞ̥ ž§Ą žąė žěąŽč§[33,34].
ž†ĄŪėēž†ĀžĚł žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė ŽāīžčúÍ≤ĹžīąžĚĆŪĆĆ žÜĆÍ≤¨žĚÄ ž†ĄŽįėž†ĀžĚł ž∑Ćžě•žĚė žĘÖŽĆÄžôÄ Ūē®ÍĽė ž†ÄžóźžĹĒžÜĆÍ≤¨ ŽįŹ Ž∂ąÍ∑†žĚľŪēėÍ≥† ÍĪįžĻú žÜĆÍ≤¨žĚĄ Ž≥īžĚīŽäĒ Í≤ÉžĚīŽāė žĚīŽüį žÜĆÍ≤¨Žď§žĚÄ Žč§Ž•ł ž∑Ćžě•žóľžóźžĄúŽŹĄ ÍīÄžįįŽź† žąė žěąŽäĒ ŽĻĄŪäĻžĚīž†ĀžĚł žÜĆÍ≤¨žĚīŽč§[35]. žĶúÍ∑ľžóźŽäĒ ž°įžėĀž¶ĚÍįē ŽāīžčúÍ≤ĹžīąžĚĆŪĆĆ(contrast-enhanced endoscopic ultrasonography) ŽėźŽäĒ ŽāīžčúÍ≤ĹžīąžĚĆŪĆĆŽ•ľ žĚīžö©Ūēú ŪÉĄžĄĪžīąžĚĆŪĆĆžėĀžÉĀ(elastography)žĚĄ žĚīžö©Ūēėžó¨žĄú ž∑Ćžě•žēĒÍ≥ľ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚĄ ÍįźŽ≥ĄŪē† žąė žěąŽč§ŽäĒ Ž≥īÍ≥†ÍįÄ žěąžúľŽāė žēĄžßĀ Ž≥īÍ≥†Žźú žā¨Ž°ÄÍįÄ ŽßéžßÄ žēäžēĄžĄú ŽĄźŽ¶¨ žā¨žö©ŽźėÍłį žúĄŪēīžĄúŽäĒ ž∂ĒÍįÄž†ĀžĚł žóįÍĶ¨ÍįÄ ŪēĄžöĒŪēėŽč§[36-38]. ŪėĄžě¨ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®žóźžĄú ŽāīžčúÍ≤ĹžīąžĚĆŪĆĆ Í≤Äžā¨žĚė ÍįÄžě• ŪĀį žó≠Ūē†žĚÄ ž∑Ćžě•Žāī žĘÖÍīīŽ•ľ Ž¨ėž∂úŪēėÍ≥† ž°įžßĀ Í≤Äžā¨Ž•ľ ŪÜĶŪēėžó¨ žßĄŽč®žĚė ž†ēŪôēžĄĪžĚĄ žė¨Ž¶¨ŽäĒ Í≤ÉžĚīŽč§[21]. ŽāīžčúÍ≤ĹžīąžĚĆŪĆĆ žú†ŽŹĄŪēėžóźžĄú žčúŪĖČŪē† žąė žěąŽäĒ ž°įžßĀ Í≤Äžā¨Ž°úŽäĒ ŽĮłžĄłžĻ®žĄłŪŹ¨ŪĚ°žĚł Í≤Äžā¨žôÄ žīĚžÉĚÍ≤Äžą†(core biopsy)žĚī žěąŽč§.
ŪėĄžě¨ ž∑Ćžě•žēĒžĚĄ ÍįźŽ≥ĄŪēėÍłį žúĄŪēī ŪėĄžě¨ ÍįÄžě• žĘčžĚÄ Í≤Äžā¨ŽäĒ ŽāīžčúÍ≤ĹžīąžĚĆŪĆĆ žú†ŽŹĄŪēė žĄłžĻ®žĄłŪŹ¨ŪĚ°žĚł Í≤Äžā¨žĚīŽ©į ž∑Ćžě•žēĒ žßĄŽč®žóź ŽĆÄŪēú ŽĮľÍįźŽŹĄŽäĒ ŪŹČÍ∑† 83%ž†ēŽŹĄžĚīŽč§[39]. Í∑łŽü¨Žāė žĄłŪŹ¨žßĄ Í≤Äžā¨(aspiration cytology)Ž°úŽäĒ ŪĎúŽ≥łžĚė ŪĀ¨ÍłįÍįÄ žěĎÍ≥† ž°įžßĀÍĶ¨ž°įŽ•ľ Ž≥ľ žąė žóÜžĖīžĄú žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚÄ žßĄŽč®Ūē† žąė žóÜŽč§[40]. Í∑łŽü¨ŽĮÄŽ°ú žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė Ž≥ĎŽ¶¨žßĄŽč®žĚĄ žúĄŪēėžó¨žĄúŽäĒ žīĚžÉĚÍ≤Äžą†žĚĄ ŪÜĶŪēėžó¨ ž°įžßĀžĚĄ ŪöćŽďĚŪēėžó¨žēľ ŪēúŽč§. ŽāīžčúÍ≤ĹžīąžĚĆŪĆĆ žú†ŽŹĄŪēė žīĚžÉĚÍ≤Äžą†žĚÄ ŪäĻŪěą ž∑ĆŽĎźŽ∂ÄžĚė Ž≥ĎŽ≥Äžóź ŽĆÄŪēėžó¨ŽäĒ Íłįžą†ž†ĀžĚł žĖīŽ†§žõÄžĚī žěąžóąžßÄŽßĆ žĶúÍ∑ľ ÍįúŽįúŽźú ŽāīžčúÍ≤ĹžīąžĚĆŪĆĆžö© žÉĚÍ≤ÄžĄłžĻ®žúľŽ°ú žĚīŽü¨Ūēú žĖīŽ†§žõÄžĚÄ Í∑ĻŽ≥ĶŽź† žąė žěąžĚĄ Í≤ÉžúľŽ°ú ÍłįŽĆÄŽźúŽč§[40,41]. žīĚžÉĚÍ≤Äžą†žĚė žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®žóź ŽĆÄŪēú ŽĮľÍįźŽŹĄŽäĒ ŪŹČÍ∑† 68% ž†ēŽŹĄžĚīŽ©į ŽāīžčúÍ≤ĹžīąžĚĆŪĆĆ žú†ŽŹĄŪēė žīĚžÉĚÍ≤Äžą†žĚė žčúŪĖČžĚī žö©žĚīŪēėžßÄ žēäžĚÄ žĄľŪĄįžóźžĄúŽäĒ Ž≥ĶŽ∂Ä žīąžĚĆŪĆĆŽāė CTžú†ŽŹĄŪēė žīĚžÉĚÍ≤Äžą†žĚĄ žčúŪĖČŪē† žąė žěąŽč§[26]. ŪäĻŪěą ž†ú2Ūėē žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚÄ ŪäĻžĚīŪēú Ūėąž≤≠žÜĆÍ≤¨žĚīŽāė ž∑Ćžě• žôł žě•ÍłįžĻ®Ž≤ĒžĚī žóÜžĖīžĄú Ž≥ĎŽ¶¨žÜĆÍ≤¨ žóÜžĚīŽäĒ ŪôēžßĄŪē† žąė žóÜžúľŽĮÄŽ°ú ž†ú2Ūėē žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚī žĚėžč¨ŽźėŽ©ī ž∑Ćžě•žóź ŽĆÄŪēú žīĚžÉĚÍ≤Äžą†žĚĄ Ž®ľž†Ä žčúŪĖČŪēėŽäĒ Í≤ÉžĚī ž∂Ēž≤úŽźúŽč§.
ÍĶ≠ž†úžßĄŽč®Íłįž§ÄžĚė ŽįúŪĎúžóź žĚėŪēėŽ©ī ÍįĀ žēĄŪėēÍ≥ľ žėĀžÉĀžÜĆÍ≤¨žĚė ŪäĻžßēžóź ŽĒįŽĚľžĄú žĄł ÍįúžĚė žēĆÍ≥†Ž¶¨Žď¨žúľŽ°ú ÍĶ¨Ž∂ĄŪēėžó¨žĄú žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚĄ žßĄŽč®ŪēėŽŹĄŽ°Ě ŪēėžėÄžúľŽāė žó¨Žü¨ ÍĶ≠ÍįÄžĚė žč§ž†ēžĚĄ Ž™®ŽĎź Í≥†Ž†§ŪēėžėÄÍłį ŽēĆŽ¨łžóź Žß§žöį Ž≥Ķžě°ŪēėÍ≤Ć ŽźėžĖī žěąžĖīžĄú žč§ž†ú žěĄžÉĀžóźžĄúžĚė žā¨žö©žóź žĖīŽ†§žõÄžĚī žěąžĚĄ žąė žěąŽč§. žĚīžóź žöįŽ¶¨ŽāėŽĚľžĚė žěĄžÉĀÍīÄŪĖČžóź ŽßěÍ≤Ć ÍįĄžÜĆŪôĒŽźú žēĆÍ≥†Ž¶¨Žď¨žĚĄ ž†úžčúŪēėÍ≥†žěź ŪēúŽč§(Fig. 1). Žč§ŽßĆ ŽĻĄž†ĄŪėēž†ĀžĚł žėĀžÉĀžÜĆÍ≤¨žĚĄ Ž≥īžĚīŽäĒ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®žĚÄ ŽßéžĚÄ žěĄžÉĀÍ≤ĹŪóėžĚĄ ŪēĄžöĒŽ°ú ŪēėŽĮÄŽ°ú ÍįÄͳȞ†ĀžĚīŽ©ī ž∂ēž†ĀŽźú žßÄžčĚžĚī žěąÍ≥† Žč§žĖĎŪēú Í≤Äžā¨Žį©Ž≤ēžĚĄ Ž≥īžú†Ūēú 3žį® Ž≥ĎžõźžúľŽ°ú ž†ĄžõźŪēėŽäĒ Í≤ɞ̥ Í∂ĆÍ≥†ŪēúŽč§.
žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚÄ žä§ŪÖĆŽ°úžĚīŽďú žĻėŽ£Ćžóź žēĄž£ľ žĘčžĚÄ ŽįėžĚϞ̥ Ž≥īžĚīžßÄŽßĆ 40% ž†ēŽŹĄžĚė ŪôėžěźžóźžĄú žě¨ŽįúžĚĄ ŪēėÍ≤Ć ŽźėŽ©į ŽčīÍīÄÍ≥ľ ÍįôžĚÄ ž∑Ćžě• žôł žě•ÍłįžóźžĄú žě¨ŽįúŪēėŽäĒ Í≤ĹžöįŽŹĄ ŽďúŽ¨ľžßÄ žēäŽč§[42-45]. žě¨ŽįúžĚÄ ž£ľŽ°ú ž†ú1Ūėē žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžóźžĄú ŽįúžÉĚŪēėŽ©į ž†ú2ŪėēžóźžĄúŽäĒ ŽďúŽ¨ł Í≤ÉžúľŽ°ú Ž≥īÍ≥†ŽźėžóąŽč§[20,22]. ŪėĄžě¨ žě¨ŽįúŽźú žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žĻėŽ£ĆžóźŽäĒ žĄł ÍįÄžßÄ Žį©Ž≤ēžĚī žěąŽč§. ž≤ę Ž≤ąžßłŽäĒ Í≤ĹÍĶ¨ žä§ŪÖĆŽ°úžĚīŽďúžĚė žě¨Ūą¨žó¨ÍįÄ žěąÍ≥† ŽĎź Ž≤ąžßłŽäĒ žä§ŪÖĆŽ°úžĚīŽďúžôÄ Ž©īžó≠ ž°įž†ąž†úŽ•ľ ÍįôžĚī žā¨žö©ŪēėŽäĒ Žį©Ž≤ēžĚīŽ©į, žĄł Ž≤ąžßłŽ°úŽäĒ CD20Ūē≠žõźžĚĄ ŪĎúž†ĀžúľŽ°úŪēėŽäĒ rituximabžĚĄ žā¨žö©ŪēėŽäĒ Í≤ÉžĚīŽč§[46]. žě¨ŽįúŽźú ŪôėžěźžóźžĄúžĚė žú†žßÄžöĒŽ≤ēžĚÄ ŪÜĶžÉĀž†ĀžúľŽ°ú žīąžĻėŽ£ĆŽ≥īŽč§ ŽćĒ ŽÜížĚÄ žö©ŽüȞ̥ Ž≥īŽč§ žė§Žěė žā¨žö©ŪēėŽäĒ Í≤ÉžĚī ž∂Ēž≤úŽźúŽč§[47,48].
žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚĄ Ž≥īŽč§ žČĹÍ≤Ć žßĄŽč®ŪēėÍ≥† ž∑Ćžě•žēĒÍ≥ľžĚė ÍįźŽ≥ĄžßĄŽč®žóź ŽŹĄžõĞ̥ ž£ľÍ≥† žó¨Žü¨ žßĄŽč®Íłįž§Äžóź ŽĆÄŪēú ÍĶ≠ž†úž†Ā Ūē©žĚėŽ•ľ žúĄŪēėžó¨ žĶúÍ∑ľ žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė ÍĶ≠ž†úžßĄŽč®Íłįž§ÄžĚī ŽįúŪĎúŽźėžóąŽč§. žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžóźŽäĒ ŽĎź ÍįúžĚė žēĄŪėēžĚī žěąŽäĒŽćį ž†ú1ŪėēŽßĆ ž†Ąžč† IgG4 žóįÍīÄžßąŪôėžĚė žä§ŪéôŪ䳎üľžóź žÜćŪēúŽč§. žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė ž†ĄŪėēž†ĀžĚł žėĀžÉĀžÜĆÍ≤¨žĚī žěąŽäĒ Í≤Ĺžöį Ūėąž≤≠žÜĆÍ≤¨, ž∑Ćžě• žôł ž°įžßĀžĻ®Ž≤Ē ŽďĪžĚė Žį©ž¶Ě(collateral evidence)žĚī žěąžúľŽ©ī žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžúľŽ°ú žßĄŽč®Ūē† žąė žěąŽč§. ŽĻĄž†ĄŪėēž†ĀžĚł žėĀžÉĀžÜĆÍ≤¨žĚė Í≤ĹžöįŽäĒ ž∑Ćžě•žēĒÍ≥ľžĚė ÍįźŽ≥ĄžĚī ŪēĄžöĒŪēėžó¨žĄú žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚė žßĄŽč®žĚĄ žúĄŪēú Í≤Äžā¨Ž•ľ žßĄŪĖČŪēėÍłį žúĄŪēīžĄúŽäĒ ž†Āž†ąŪēú Í≤Äžā¨(ŽĆÄŽ∂ÄŽ∂ĄžĚÄ ŽāīžčúÍ≤ĹžīąžĚĆŪĆĆ)Ž•ľ žĚīžö©Ūēėžó¨ žĄłŪŹ¨žßĄ Í≤Äžā¨ ŽėźŽäĒ žÉĚÍ≤Ğ̥ žĚīžö©Ūēėžó¨ žēÖžĄĪžĘÖžĖĎžĚī žóÜŽäĒ Í≤ɞ̥ ŪôēžĚłŪēėžó¨žēľ ŪēúŽč§. ŽĻĄž†ĄŪėēž†ĀžĚł žėĀžÉĀžÜĆÍ≤¨žĚė Í≤Ĺžöį ž∑Ćžě•žēĒÍ≥ľžĚė ÍįźŽ≥ĄžĚĄ žúĄŪēú Žč§Ž•ł Í≤Äžā¨Žď§žĚĄ žčúŪĖČŪēú žĚīŪõĄ žä§ŪÖĆŽ°úžĚīŽďú žčúŪóėžĚĄ ž°įžč¨žä§ŽüĹÍ≤Ć žčúŪĖČŪē† žąė žěąŽč§. žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚÄ Í≤ĹÍĶ¨ žä§ŪÖĆŽ°úžĚīŽďúžĻėŽ£Ćžóź Í∑Ļž†ĀžĚł Ūėłž†ĄžĚĄ Ž≥īžĚīžßÄŽßĆ 40%žĚė ŪôėžěźžóźžĄú žě¨ŽįúžĚĄ Ž≥īžĚłŽč§. ÍĶ≠ž†úžßĄŽč®Íłįž§ÄžĚÄ ÍĶ≠ž†úž†Ā Ūē©žĚėžóź žĚėŪēī ÍĶ≠ÍįÄŽ≥ĄŽ°ú Žč§Ž•ł žěĄžÉĀÍīÄŪĖČžóź Ž™®ŽĎź ž†Āžö©Žź† žąė žěąÍ≤Ć ŪēėžėÄžßÄŽßĆ Ž≥Ķžě°ŪēėŽč§ŽäĒ Žč®ž†źžĚī žěąŽč§. ŪĖ•ŪõĄ ž∂ĒÍįÄž†ĀžĚł žóįÍĶ¨Žď§žóź žĚėŪēėžó¨ ŽćĒ ÍįĄŽč®ŪēėŽ©īžĄúŽŹĄ ž†Āž†ąŪēėÍ≤Ć žěźÍįÄŽ©īžó≠žĄĪ ž∑Ćžě•žóľžĚĄ žßĄŽč®Ūē† žąė žěąÍłįŽ•ľ ÍłįŽĆÄŪēúŽč§.
REFERENCES
1. Kim KP, Kim MH, Song MH, Lee SS, Seo DW, Lee SK. Autoimmune chronic pancreatitis. Am J Gastroenterol 2004;99:1605‚Äď1616.


2. Shimosegawa T, Chari ST, Frulloni L, et al. International consensus diagnostic criteria for autoimmune pancreatitis: guidelines of the International Association of Pancreatology. Pancreas 2011;40:352‚Äď358.


3. Sarles H, Sarles JC, Muratore R, Guien C. Chronic inflammatory sclerosis of the pancreas: an autonomous pancreatic disease? Am J Dig Dis 1961;6:688-698. Am J Dig Dis 1961;6:688‚Äď698.

4. Yoshida K, Toki F, Takeuchi T, Watanabe S, Shiratori K, Hayashi N. Chronic pancreatitis caused by an autoimmune abnormality: proposal of the concept of autoimmune pancreatitis. Dig Dis Sci 1995;40:1561‚Äď1568.


5. Kim JY, Chang HS, Kim MH, et al. A case of autoimmune chronic pancreatitis improved with oral steroid therapy. Korean J Gastroenterol 2002;39:304‚Äď308.
6. Members of the Criteria Committee for Autoimmune Pancreatitis of the Japan Pancreas Society. Diagnostic criteria for autoimmune pancreatitis by the Japan Pancreas Society. J Jpn Pan Soc (Suizou) 2002;17:585‚Äď587.
7. Okazaki K, Kawa S, Kamisawa T, et al. Clinical diagnostic criteria of autoimmune pancreatitis: revised proposal. J Gastroenterol 2006;41:626‚Äď631.



8. Chari ST, Smyrk TC, Levy MJ, et al. Diagnosis of autoimmune pancreatitis: the Mayo Clinic experience. Clin Gastroenterol Hepatol 2006;4:1010‚Äď1016.


9. Chari ST, Takahashi N, Levy MJ, et al. A diagnostic strategy to distinguish autoimmune pancreatitis from pancreatic cancer. Clin Gastroenterol Hepatol 2009;7:1097‚Äď1103.


10. Pearson RK, Longnecker DS, Chari ST, et al. Controversies in clinical pancreatology: autoimmune pancreatitis: does it exist? Pancreas 2003;27:1‚Äď13.


12. Kim KP, Kim MH, Kim JC, Lee SS, Seo DW, Lee SK. Diagnostic criteria for autoimmune chronic pancreatitis revisited. World J Gastroenterol 2006;12:2487‚Äď2496.


13. Kwon S, Kim MH, Choi EK. The diagnostic criteria for autoimmune chronic pancreatitis: it is time to make a consensus. Pancreas 2007;34:279‚Äď286.


14. Ryu JK, Chung JB, Park SW, et al. Review of 67 patients with autoimmune pancreatitis in Korea: a multicenter nationwide study. Pancreas 2008;37:377‚Äď385.


15. Otsuki M, Chung JB, Okazaki K, et al. Asian diagnostic criteria for autoimmune pancreatitis: consensus of the Japan-Korea symposium on autoimmune pancreatitis. J Gastroenterol 2008;43:403‚Äď408.


18. Moon SH, Kim MH. The role of endoscopy in the diagnosis of autoimmune pancreatitis. Gastrointest Endosc 2012;76:645‚Äď656.


19. Sah RP, Chari ST, Pannala R, et al. Differences in clinical profile and relapse rate of type 1 versus type 2 autoimmune pancreatitis. Gastroenterology 2010;139:140‚Äď148.


20. Song TJ, Kim JH, Kim MH, et al. Comparison of clinical findings between histologically confirmed type 1 and type 2 autoimmune pancreatitis. J Gastroenterol Hepatol 2012;27:700‚Äď708.


21. Moon SH, Kim MH. The role of endoscopic examination for making the diagnosis of autoimmune pancreatitis. Korean J Gastrointest Endosc 2008;37:237‚Äď242.
22. Kamisawa T, Chari ST, Giday SA, et al. Clinical profile of autoimmune pancreatitis and its histological subtypes: an international multicenter survey. Pancreas 2011;40:809‚Äď814.


23. Kamisawa T, Kim MH, Liao WC, et al. Clinical characteristics of 327 Asian patients with autoimmune pancreatitis based on Asian diagnostic criteria. Pancreas 2011;40:200‚Äď205.


24. Kim JH, Kim MH, Byun JH, et al. Diagnostic strategy for differentiating autoimmune pancreatitis from pancreatic cancer: is an endoscopic retrograde pancreatography essential? Pancreas 2012;41:639-647. Pancreas 2012;41:639‚Äď647.


25. Sugumar A, Levy MJ, Kamisawa T, et al. Endoscopic retrograde pancreatography criteria to diagnose autoimmune pancreatitis: an international multicentre study. Gut 2011;60:666‚Äď670.


26. Moon SH, Kim MH. Autoimmune pancreatitis; role of endoscopy in diagnosis and treatment. Gastrointest Endosc Clin N Am 2013;(non-published data).


27. Hamano H, Kawa S, Horiuchi A, et al. High serum IgG4 concentrations in patients with sclerosing pancreatitis. N Engl J Med 2001;344:732‚Äď738.


28. Ghazale A, Chari ST, Smyrk TC, et al. Value of serum IgG4 in the diagnosis of autoimmune pancreatitis and in distinguishing it from pancreatic cancer. Am J Gastroenterol 2007;102:1646‚Äď1653.


29. Raina A, Krasinskas AM, Greer JB, et al. Serum immunoglobulin G fraction 4 levels in pancreatic cancer: elevations not associated with autoimmune pancreatitis. Arch Pathol Lab Med 2008;132:48‚Äď53.


30. Umehara H, Okazaki K, Masaki Y, et al. Comprehensive diagnostic criteria for IgG4-related disease (IgG4-RD), 2011. Mod Rheumatol 2012;22:21‚Äď30.


31. Moon SH, Kim MH, Park DH, et al. Is a 2-week steroid trial after initial negative investigation for malignancy useful in differentiating autoimmune pancreatitis from pancreatic cancer? a prospective outcome study. Gut 2008;57:1704‚Äď1712.


32. Tamada K, Ushio J, Sugano K. Endoscopic diagnosis of extrahepatic bile duct carcinoma: advances and current limitations. World J Clin Oncol 2011;2:203‚Äď216.



33. Kawakami H, Zen Y, Kuwatani M, et al. IgG4-related sclerosing cholangitis and autoimmune pancreatitis: histological assessment of biopsies from Vater's ampulla and the bile duct. J Gastroenterol Hepatol 2010;25:1648‚Äď1655.


34. Moon SH, Kim MH, Park do H, et al. IgG4 immunostaining of duodenal papillary biopsy specimens may be useful for supporting a diagnosis of autoimmune pancreatitis. Gastrointest Endosc 2010;71:960‚Äď966.


35. Hoki N, Mizuno N, Sawaki A, et al. Diagnosis of autoimmune pancreatitis using endoscopic ultrasonography. J Gastroenterol 2009;44:154‚Äď159.


36. Dietrich CF, Hirche TO, Ott M, Ignee A. Real-time tissue elastography in the diagnosis of autoimmune pancreatitis. Endoscopy 2009;41:718‚Äď720.


37. Hocke M, Ignee A, Dietrich CF. Contrast-enhanced endoscopic ultrasound in the diagnosis of autoimmune pancreatitis. Endoscopy 2011;43:163‚Äď165.


38. Kitano M, Kudo M, Yamao K, et al. Characterization of small solid tumors in the pancreas: the value of contrast-enhanced harmonic endoscopic ultrasonography. Am J Gastroenterol 2012;107:303‚Äď310.


39. Hartwig W, Schneider L, Diener MK, Bergmann F, B√ľchler MW, Werner J. Preoperative tissue diagnosis for tumours of the pancreas. Br J Surg 2009;96:5‚Äď20.


40. Levy MJ, Wiersema MJ, Chari ST. Chronic pancreatitis: focal pancreatitis or cancer? is there a role for FNA/biopsy? autoimmune pancreatitis. Endoscopy 2006;38(Suppl 1):S30‚Äď35.


41. Iglesias-Garcia J, Poley JW, Larghi A, et al. Feasibility and yield of a new EUS histology needle: results from a multicenter, pooled, cohort study. Gastrointest Endosc 2011;73:1189‚Äď1196.


42. Chari ST, Murray JA. Autoimmune pancreatitis, part II: the relapse. Gastroenterology 2008;134:625‚Äď628.


43. Ghazale A, Chari ST. Optimising corticosteroid treatment for autoimmune pancreatitis. Gut 2007;56:1650‚Äď1652.



44. Kamisawa T, Shimosegawa T, Okazaki K, et al. Standard steroid treatment for autoimmune pancreatitis. Gut 2009;58:1504‚Äď1507.


45. Hart PA, Kamisawa T, Brugge WR, et al. Long-term outcomes of autoimmune pancreatitis: a multicentre, international analysis. Gut 2012 Dec 11 [Epub]. http://dx.doi.org/10.1136/gutjnl-2012-303617



46. Hart PA, Topazian MD, Witzig TE, et al. Treatment of relapsing autoimmune pancreatitis with immunomodulators and rituximab: the Mayo Clinic experience. Gut 2012 Sep 16 [Epub]. http://dx.doi.org/10.1136/gutjnl-2012-302886


47. Moon SH, Kim MH, Park DH. Treatment and relapse of autoimmune pancreatitis. Gut Liver 2008;2:1‚Äď7.



48. Okazaki K, Kawa S, Kamisawa T, Shimosegawa T, Tanaka M; Research Committee for Intractable Pancreatic Disease and Japan Pancreas Society. Japanese consensus guidelines for management of autoimmune pancreatitis: I. concept and diagnosis of autoimmune pancreatitis. J Gastroenterol 2010;45:249‚Äď265.


A practical approach to the diagnosis of AIP in Korean patients. AIP, autoimmune pancreatitis; MPD, main pancreatic duct; LPSP, lymphoplasmacytic sclerosing pancreatitis; IDCP, idiopathic duct-centric chronic pancreatitis. Adapted from reference [26].
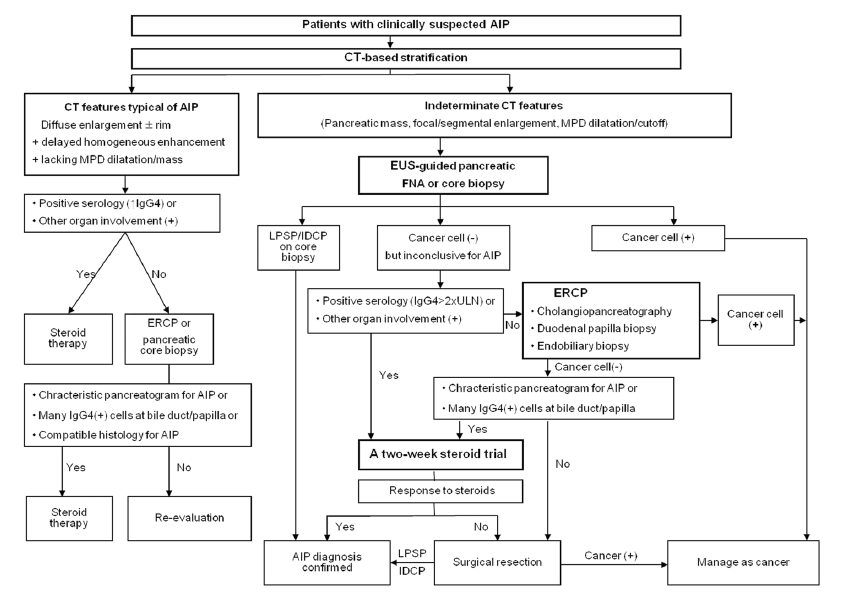
Figure 1.
Table 1.
Differences between clinicopathological profiles of type 1 and type 2 AIP
Table 2.
International consensus diagnostic criteria for type 1 AIP [2]
| Criterion | Level 1 | Level 2 |
|---|---|---|
| ‚ÄÉParenchymal imaging (P) | Typical: Diffuse enlargement with delayed enhancement | Indeterminate (including atypical imaging such as pancreatic mass): |
| Segmental/focal enlargement with delayed enhancement | ||
| ‚ÄÉDuctal imaging (D) | Long (> 1/3 length of the main pancreatic duct) or multiple strictures without marked upstream dilatation | Segmental/focal narrowing without marked upstream dilatation |
| ‚ÄÉSerology (S) | IgG4, > 2 √ó upper limit of normal value | IgG4, 1-2 √ó upper limit of normal value |
| ‚ÄÉOther organ involvement (OOI) | a or b | a or b |
| a. Compatible histology of extrapancreatic organs | a. Suggestive histology of extrapancreatic organs | |
| LPSP like histology | Marked lymphoplasmacytic infiltration with abundant IgG4-positive cells | |
| b. Typical radiological evidence | b. Physical or radiological evidence | |
| (1) Segmental/multiple proximal or proximal and distal bile duct stricture or | (1) Symmetrically enlarged salivary/lachrymal glands or | |
| (2) Retroperitoneal fibrosis | (2) Radiological evidence of renal involvement | |
| ‚ÄÉHistology of the pancreas (H) | LPSP (core biopsy/resection) | LPSP (core biopsy) |
| At least 3 of the characteristics of LPSPa | Any 2 findings of the characteristics of LPSPa | |
| ‚ÄÉResponse to steroid (Rt) | Rapid (‚ȧ 2 weeks) radiologically demonstrable resolution or marked improvement in pancreatic/extrapancreatic manifestations | |
| Diagnosis | Definitive type 1 AIP | 1. Histology based diagnosis |
| „ÜćLevel 1 H | ||
| 2. Imaging based diagnosis | ||
| „ÜćTypical imaging + any non-D level 1/level 2 CE | ||
| „ÜćIndeterminate imaging + two or more from level 1 CE | ||
| „ÜćIndeterminate imaging + level 2 D + level 1 S/OOI | ||
| „ÜćIndeterminate imaging + level 1S/OOI + Rt | ||
| „ÜćIndeterminate imaging + level 1D + level 2 S/OOI/H + Rt | ||
| Probable type 1 AIP | Indeterminate imaging + level 2 S/OOI/H + Rt |
Table 3.
International consensus diagnostic criteria for type 2 AIP and AIP-not otherwise specified [2]



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




