서 론
특발성 막증식성 사구체 신염은 주로 8세 전후의 소아후기와 30세 전후의 성인초기에 호발하는 사구체 신염으로 광학현미경상 메산지움 세포의 증식과 기질의 증가로 인해 모세혈관 내강이 좁아지며 모세혈관벽이 비후되는 소견을 특징으로 한다. 전체 사구체 질환에서 차지하는 빈도는 국내 보고에 따르면 소아에서는 4.4%, 성인에서는 1.6%이다[1,2]. 특발성 막증식성 사구체 신염의 임상양상은 매우 다양하여 50%의 환자에서 신증후군으로 발현하고 25%가 혈뇨 또는 단백뇨를 동반한 무증상성 요이상, 나머지 20-30%가 급성 사구체 신염의 특징을 나타낸다[3].
Nutcracker 증후군이란 좌측 신정맥이 대동맥과 상장간막동맥 사이에서 압박을 받아 발생하는 임상적인 증후군을 지칭한다. 1972년 de Schepper [4]는 혈뇨가 있는 환자에서 신정맥이 대동맥과 상장간막동맥 사이에서 압박을 받는 것을 발견하고 이때 생기는 혈뇨의 기전은 좌측 신정맥의 압력이 증가하여 신원개 혹은 신배로 정맥이 파열되어 생긴다고 주장하였다. 무증상의 혈뇨가 흔한 형태이나 혈뇨 이외에 좌측 요통이나 복통의 형태로 나타날 수도 있다. 또한 좌신정맥압의 증가로 인한 골반정맥의 확장 및 울혈로 인해 만성적인 골반통증과 회음부 통증, 월경곤란증, 배뇨곤란 등을 특징으로 하는 골반울혈증후군이 여성에서 동반할 수 있고 비슷한 형태로 남성에서는 정계정맥류를 동반할 수도 있다[5,6]. Nutcracker 증후군이 IgA 신증, 막성사구체염과 동반된 보고는 있지만 특발성 막증식성 사구체신염과 동반된 예는 아직 보고된 바 없다[7-9].
저자들은 신증후군과 현미경적 혈뇨로 내원하여 Nutcracker 증후군과 동시에 특발성 막증식성 사구체 신염 제1형으로 확진된 1예를 경험하였기에 보고하는 바이다.
증 례
환 자: 44세 여자
주 소: 4개월간의 전신 부종
현병력: 2년 전 고혈압을 진단받았으나 치료받지 않았던 환자로 4개월간 서서히 진행하는 전신부종을 주소로 내원하였다.
과거력: 2년 전 고혈압 진단받았으나 약물 복용하지 않았다.
가족력: 특이사항 없었다.
사회력: 특이사항 없었다.
이학적 소견: 입원 당시 혈압은 140/100 mmHg, 맥박수 80회/분, 호흡수 20회/분, 체온은 36˚C였다. 이학적 검사상 안와부종과 양하지의 함요부종이 관찰되었다. 폐음은 깨끗하였고, 심잡음은 들리지 않았으며 복통이나 요통은 없었다.
검사실 소견: 입원 당시 혈액도말검사상 혈색소 9.9 g/dL, 혈소판 237,000/mm3, 백혈구7790/mm3였고, 혈청생화학검사상 혈액요소질소 14.4 mg/dL, 크레아티닌 1.1 mg/dL, 총 단백 4.9 g/dL, 알부민 2.8 g/dL, 총 빌리루빈 0.48 mg/dL, 직접빌리루빈 0.07 mg/dL, ALP 119 IU/L, AST 17 IU/L, ALT 14 IU/L, LDH 561 IU/L, 총 콜레스테롤 247 mg/dL이었고, 혈청전해질검사상 Na 141.1 mmol/L, K 4.15 mmol/L, Cl 107.3 mmol/L이었고, C-반응단백 0.02 mg/dL, 적혈구침강속도 37 mm/hr이었다. 응고검사에서는 PT 10초, INR 0.9, PTT 33.1초이었다. RA factor 7.0 IU/mL, ANA, ANCA, Anti-DNA, Anti-GBM, Cryoglobulin는 모두 음성이었고, IgA 179.1 mg/dL, IgG 521.0 mg/dL, IgM 34 mg/dL, C3 120.1 mg/dL, C4 37.0 mg/dL, ASO 41.4 IU/mL이었다. 간염 표지자 검사에서 HBsAg 음성, anti-HBs Ab 양성, anti-HCV Ab 음성이었고, anti-HIV Ab 음성이었다. 종양 표지자 검사에서 AFP 4.14 IU/mL, CEA 1.16 ng/mL, CA125 107.1 U/mL, CA 19-9 0.6 U/mL이었다. 소변검사에서 요단백(3+), 24시간 요단백은 3142.4 mg/24 hr, 현미경소견상 RBC 50.3/HPF, 적혈구이형성검사는 음성이었다.
방사선 소견: 소변의 현미경소견상 동형적혈구가 관찰되고 44세 여성으로 혈뇨에 대한 추가적인 원인 감별위해 복부 전산화단층촬영을 시행하였다. 복부 전산화단층촬영에서 양측 신장, 요관, 방광에는 특이소견이 없었으나, 지연기 영상에서 왼쪽 신정맥의 지름이 창자간막축에서는 2 mm이고 신장에서는 12 mm로 6배 정도의 차이를 보이고 좌측난소정맥의 확장소견으로 Nutcracker 증후군으로 진단받았으나 좌측 신정맥과 하대정맥간의 압력 차이는 측정하지 않았다(Fig. 1).
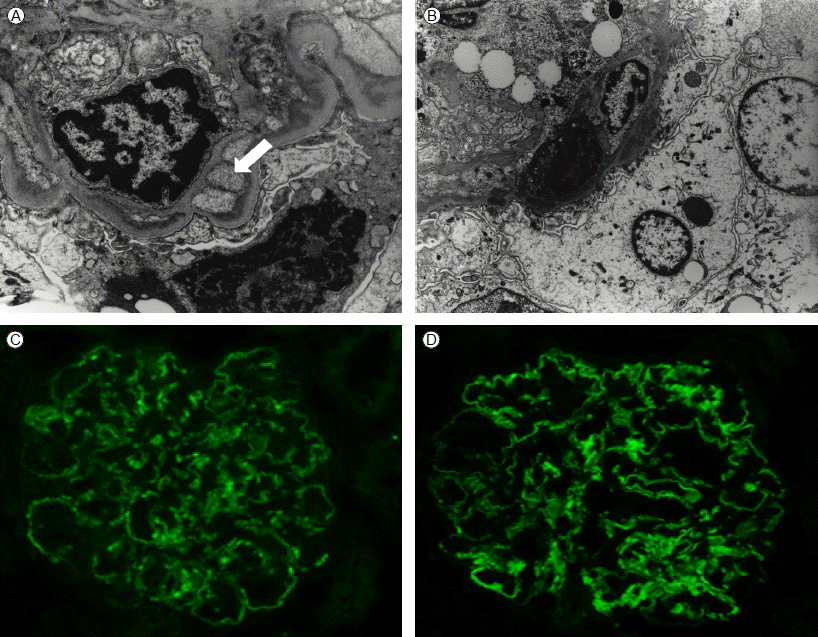
병리 소견: 신조직 검사에서 전자현미경 검사상 혈관내피하 및 메산지움에 전자고밀도가 침착되어 있었고 메산지움 세포질이 기저막을 따라 삽입되고 과립상 침착이 있는 기저막의 단절이 관찰되었다. 면역형광현미경상 메산지움에 IgG와 IgA의 침착이 있어 환자는 막증식성 사구체 신염 제1형으로 확진되었다(Fig. 2).
임상경과: 특발성 막증식성 사구체 신염 진단하에 prednisolone, ACE 억제제를 투여하며 퇴원하였다. 외래에서 시행한 추적 소변검사에서 단백/크레아티닌 비는 290.46 mg/g으로 감소하였고, RBC 11-15/HPF 감소하였다.
고 찰
Nutcracker 증후군이란 좌측 신정맥이 대동맥과 상장간막동맥 사이에서 압박을 받아 발생하는 임상적인 증후군으로 흔히 일측성 육안적 혈뇨를 보이나 혈뇨 이외에 좌측 요통이나 복통의 형태로 나타나기도 하며, 여성에서는 골반울혈증후군이 동반될 수 있고 남성에서는 정계정맥류를 동반할 수도 있으며 거품뇨, 체중감소, 피로감 등이 동반될 수도 있다[7].
진단을 위해서는 요검사상 혈뇨, 단백뇨, 적혈구 원주, 이형적혈구 비율 등으로 비사구체성 혈뇨를 감별해야 하나 Kim 등[10]이 신정맥 조영술로 확진된 Nutcracker 증후군 환자에서 동형적혈구의 빈도가 2-90%로 다양하게 존재한다고 보고한 바 있어 이형적혈구가 보인다하여 Nutcracker 증후군을 배제할 수는 없다. 비사구체성 혈뇨로 추정된다면 경정맥 신우 조영술, 초음파 검사, 전산화단층촬영의 비침습적 검사를 시행하여 좌신정맥 압박 징후를 확인한 뒤 방광경 검사로 좌측에 국한된 일측성 혈뇨임을 확인한다[11,12]. 도플러 초음파 검사나 자기공명영상법이 진단을 위해 유용하기는 하지만[10] 신정맥 조영술을 시행하여 좌측 신정맥과 하대정맥 간의 압력차를 측정하는 것으로 확진을 하며, 체위에 따라 변화할 수 있으나 대개 4.9-14 cmH2O의 압력차를 보인다(정상인: 1.3-10 cmH2O) [13]. 방사선학적인 진단기준은 대동맥과 상장간막동맥 사이의 왼쪽신정맥의 지름의 비율이 1:5 이상이고 신정맥 측부혈관의 확장소견이 보이는 것이며, 확진을 위해서는 신정맥 조영술을 시행하여 신정맥과 하대정맥 간의 압력차가 3 mmHg 이상임을 확인한다[14].
Nutcracker 증후군은 양성 질환으로 경한 혈뇨를 보이는 경우에는 보존적 치료를 하며 빈혈을 초대할 정도의 다량의 혈뇨가 계속되거나 통증이 있는 경우에는 외과적 처치를 시행하게 된다. 외과적 처치로는 정맥류 제거 및 신고정술, 신정맥 우회술 및 좌측 신정맥 전위, 정맥류의 완전제거와 신허혈을 방지하기 위한 자가신이식 등의 방법이 있다[15]. 최근에는 혈관내 스텐트 삽입술을 통해, 침습적인 수술에 비해 부작용은 적고 증상 및 생리적인 면에서 동등한 결과를 얻었다는 보고도 있다[16].
노 등[7]이 Nutcracker 증후군 환자 22명을 대상으로 한 연구에서 24시간 요단백의 평균치가 496.3 ± 387.5 mg/24 hr이었다. 다양한 논문에서 다량의 혈뇨가 동반되더라도 Nutcracker 증후군 환자의 24시간 요단백은 1 g/24 hr를 넘지 않는다고 보고하였다[9,10,17]. 노 등[7]은 Nutcracker로 진단되고 500 mg/24 hr 이상의 단백뇨를 보인 3명에서 신생검을 시행하여 1명은 정상이었고, 막성사구체염과 IgA 신증이 각각 1예였다. 국내의 Shin 등[8]이, 국외에서는 Ozono 등[9]이 Nutcracker 증후군과 IgA 신증이 동반된 경우를 보고하였다. 본 증례에서 환자는 복부 전산화단층촬영으로 Nutcracker 증후군이 진단되었고, 3142.4 mg/24 hr의 단백뇨를 보여 시행한 신생검상 특발성 증식성 막사구체 신염 제1형으로 진단되었다. 특발성 증식성 막사구체 신염은 소아에서는 스테로이드 치료에 효과가 있다고 알려져 있고 치료받지 않을 경우 50-60%가 10년 안에 말기신부전으로 진행한다고 알려져 있다. 따라서 Nutcracker 증후군으로 진단이 되었더라도, 심한 단백뇨를 보일 때는 사구체신염의 동반 가능성도 배제해야 하므로 신생검을 고려해야 하겠다.
저자들은 신증후군과 현미경적 혈뇨로 내원하여 Nutcracker 증후군과 함께 특발성 막증식성 사구체 신염 제1형으로 확진된 1예를 경험하였기에 문헌고찰과 함께 보고하는 바이다.




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






