ņä£ ļĪĀ
ĻĖ░ņ╣©ņØĆ Ļ░Ćņן ĒØöĒĢ£ ĒśĖĒØĪĻĖ░ ņ”Øņāüņ£╝ļĪ£ņä£ ņ£ĀĒĢ┤ ļ¼╝ņ¦łņØ┤ ĻĖ░ļÅäļé┤ļĪ£ ļōżņ¢┤ņśżļŖö Ļ▓āņØä ļ░®ņ¦ĆĒĢśĻ│Ā ĒÅÉņÖĆ ĻĖ░Ļ┤Ćņ¦ĆņŚÉ ņĪ┤ņ×¼ĒĢśļŖö ĒĢ┤ļĪ£ņÜ┤ ļ¼╝ņ¦łņØä ņĀ£Ļ▒░ĒĢśļŖö ņŗĀņ▓┤ļ░®ņ¢┤ ņ×æņÜ®ņØ┤ļŗż. ĻĘĖļ¤¼ļéś ĻĖ░ņ╣©ņØ┤ ņןĻĖ░Ļ░ä ņ¦ĆņåŹļÉśļ®┤ ņØ╝ņāüņāØĒÖ£ņŚÉ ņ¦ĆņןņØä ņżä ņłś ņ׳Ļ│Ā, ĻĄ¼ĒåĀ, ņŗżņŗĀ, ĻĘ╝ņ£ĪĒåĄ, ļŖæĻ│© Ļ│©ņĀłņØä ņ£Āļ░£ĒĢśĻĖ░ļÅä ĒĢśļ®░, ņŗ¼Ļ░üĒĢ£ ņ¦łĒÖśņØś ņ”ØņāüņØ╝ ņłśļÅä ņ׳ņ£╝ļ»ĆļĪ£ ņĀĢĒÖĢĒĢ£ ņøÉņØĖ ņ¦äļŗ©Ļ│╝ ņ╣śļŻīĻ░Ć ĒĢäņÜöĒĢśļŗż. ĻĖ░ņ╣©ņØĆ ņ£Āļ│æ ĻĖ░Ļ░äņŚÉ ļö░ļØ╝ņä£ ĻĖēņä▒, ņĢäĻĖēņä▒, ļ¦īņä▒ ĻĖ░ņ╣©ņ£╝ļĪ£ ļČäļźśĒĢ£ļŗż. ĻĖ░ņ╣©ņØś ņ¦ĆņåŹ ĻĖ░Ļ░äņØ┤ 3ņŻ╝ ņØ┤ĒĢśņØĖ ĻĖēņä▒ ĻĖ░ņ╣©ņØĆ Ļ░ÉņŚ╝, ĒØĪņØĖ, ņ£ĀĒĢ┤ĒÖöĒĢÖļ¼╝ņ¦ł ļśÉļŖö Ļ░ĆņŖż ļģĖņČ£ņØ┤ Ļ░Ćņן ĒØöĒĢ£ ņøÉņØĖņØ┤ļ»ĆļĪ£ ļīĆņ”Ø ņÜöļ▓ĢņØä ņŗ£Ē¢ēĒĢśļ®░ Ļ▓ĮĻ│╝ļź╝ Ļ┤Ćņ░░ĒĢ£ļŗż. 3-8ņŻ╝Ļ░ä ņ¦ĆņåŹļÉśļŖö ņĢäĻĖēņä▒ ĻĖ░ņ╣©ņØĆ ļ░öņØ┤ļ¤¼ņŖżļéś ņäĖĻĘĀ Ļ░ÉņŚ╝ņØś ņ×öņ×¼ņØĖ Ļ▓ĮņÜ░Ļ░Ć Ļ░Ćņן ĒØöĒĢśļŗż. 8ņŻ╝ ņØ┤ņāü ņ¦ĆņåŹļÉśļŖö ļ¦īņä▒ ĻĖ░ņ╣©ņØś Ļ▓ĮņÜ░ņŚÉļŖö Ļ░ÉņŚ╝ņØ┤ ņøÉņØĖņØĖ Ļ▓ĮņÜ░Ļ░Ć ĒØöĒĢśņ¦Ć ņĢŖĻ│Ā ļ¦żņÜ░ ļŗżņ¢æĒĢ£ ņŗ¼ņן, ĒśĖĒØĪĻĖ░ ņ¦łĒÖśņØ┤ ņøÉņØĖņØ╝ ņłś ņ׳ņ£╝ļ»ĆļĪ£ ņĀĢļ░ĆĒĢ£ ĒÅēĻ░ĆĻ░Ć ĒĢäņÜöĒĢśļŗż. ņÜ░ļ”¼ļéśļØ╝ņŚÉņä£ 2010-2012ļģäņŚÉ ņŗżņŗ£ļÉ£ ĻĄŁļ»╝Ļ▒┤Ļ░Ģņśüņ¢æ ņĪ░ņé¼ņŚÉņä£ ļ¦īņä▒ ĻĖ░ņ╣© ĒÖśņ×ÉņØś ņ£Āļ│æļźĀņØĆ 40ņäĖ ņØ┤ņāüņØś ĻĄŁļ»╝ ņżæ 2.5 ┬▒ 0.2%ļĪ£ ņĪ░ņé¼ļÉśņŚłļŗż[1]. ļ│ĖĻ│ĀņŚÉņä£ļŖö ĒØēļČĆ ļ░®ņé¼ņäĀ ņé¼ņ¦äņØ┤ ņĀĢņāüņØĖ ĒÖśņ×ÉļōżņØś ļ¦īņä▒ ĻĖ░ņ╣©ņŚÉ ļīĆĒĢśņŚ¼ ņżæņĀÉņĀüņ£╝ļĪ£ ļģ╝ĒĢĀ Ļ▓āņØ┤ļŗż.
ĻĖ░ņ╣© ļ░śņé¼ Ļ▓ĮļĪ£(cough reflex pathway)
ļ¬©ļōĀ ļ░śņé¼ Ļ▓ĮļĪ£ņÖĆ ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ĻĖ░ņ╣© ļ░śņé¼ļÅä ņ×ÉĻĘ╣ņŚÉ ņØśĒĢ£ ĻĖ░ņ╣© ņłśņÜ®ņ▓┤ ĒØźļČä, ĻĄ¼ņŗ¼ņä▒ ņŗĀĻ▓Į ņĀäļÅäņÖĆ ļćīĻ░ä-ļīĆļćīĒö╝ņ¦łņŚÉņä£ņØś ņŗĀĒśĖ ĒåĄĒĢ®Ļ│╝ ņĪ░ņĀł, ņøÉņŗ¼ņä▒ ņÜ┤ļÅÖņŗĀĻ▓Į(1-4ļ▓ł Ļ▓ĮņČöņŗĀĻ▓Į) ĒÖ£ļÅÖņ£╝ļĪ£ ĻĖ░ņ╣©ņØ┤ ņÖäņä▒ļÉ£ļŗż. ĻĖ░ņ╣© ņłśņÜ®ņ▓┤ļŖö ĻĖ░Ļ┤Ć, ĻĖ░Ļ┤Ćņ¦Ć, ļŖæļ¦ē, ĒÜĪĻ▓®ļ¦ē, ņŗ¼ļéŁ ļō▒ ĒØēĻ│Į ļé┤ņŚÉ ņĪ┤ņ×¼ĒĢśņ¦Ćļ¦ī, ņÖĖņØ┤ļÅä, ņĮö, ļČĆļ╣äļÅÖ, ņØĖļæÉ, ĒøäļæÉ, ĒĢśļČĆ ņŗØļÅä ļō▒ ĒÅÉ ņÖĖņØś ĻĖ░Ļ┤ĆņŚÉļÅä ļČäĒżĒĢ£ļŗż. ĻĖ░ņ╣© ņłśņÜ®ņ▓┤ņŚÉņä£ ļ░£ņāØĒĢ£ ņŗĀĒśĖļŖö ņłśņÜ®ņ▓┤ņØś ņ£äņ╣śņŚÉ ļö░ļØ╝ņä£ ņäżņØĖļæÉņŗĀĻ▓Į, ĒÜĪĻ▓®ļ¦ēņŗĀĻ▓Į, ņé╝ņ░©ņŗĀĻ▓Į, ļ»ĖņŻ╝ņŗĀĻ▓ĮņØä ĒāĆĻ│Ā ļćīĻ░ä ĒśĖĒØĪ ņŗĀĻ▓Įļ¦Øņ£╝ļĪ£ ņĀäļŗ¼ļÉśļŖöļŹ░, ĻĖ░ņ╣© ļ░śņé¼ņØś ņżæņČö ņŚŁĒĢĀņØä ĒĢśļŖö Ļ││ņØĆ ņŚ░ņłśņØś Ļ│Āļ”ĮļĪ£ĒĢĄ(nucleus tractus solitaries)ņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż. ĒŖ╣ņØ┤ĒĢ£ Ļ▓āņØĆ Ļ│Āļ”ĮļĪ£ĒĢĄņ£╝ļĪ£ ņĀäļŗ¼ļÉ£ ņŗĀĒśĖĻ░Ć ļīĆļćīĒö╝ņ¦łĻ│╝ ņŗĀĒśĖļź╝ ĻĄÉļźśĒĢśļ®┤ņä£ ĻĖ░ņ╣©ņØś Ļ░ĢļÅäļź╝ ņĪ░ņĀłĒĢ£ļŗż. ĻĖ░ņ╣©ņØä ņ£Āļ░£ĒĢśļŖö ņ×ÉĻĘ╣ņØś Ļ░ĢļÅäļŖö ĻĄ¼ņŗ¼ņä▒ ņŗĀĻ▓Į ņĀäļÅä, ļćīĻ░äĻ│╝ ļīĆļćīĒö╝ņ¦łņØś ņŗĀĒśĖ ĒĢ┤ņäØ ņĀĢļÅäņŚÉ ļö░ļØ╝ņä£ ļ░śņØæ Ļ░ĢļÅäĻ░Ć ņĪ░ņĀłļÉśļ»ĆļĪ£, Ļ░ÖņØĆ ņ×ÉĻĘ╣ Ļ░ĢļÅäļØ╝Ļ│Ā ĒĢ┤ņä£ Ļ░ÖņØĆ ĻĖ░ņ╣© Ļ░ĢļÅäļź╝ ņ£Āļ░£ĒĢśņ¦Ć ņĢŖļŖöļŗż. ņØ┤ļ¤¼ĒĢ£ ĒśäņāüņØä ŌĆśplasticity of responseŌĆÖļØ╝Ļ│Ā ĒĢ£ļŗż. ĻĖ░ņ╣© ņłśņÜ®ņ▓┤ļŖö ĒÅÉņØś ĒīĮņ░Į, ĻĖ░Ļ┤Ćņ¦Ć ņłśņČĢĻ│╝ Ļ░ÖņØĆ ĻĖ░Ļ│äņĀü ņ×ÉĻĘ╣ņØä Ļ░Éņ¦ĆĒĢśļŖö ņłśņÜ®ņ▓┤(mechanosensor)ņÖĆ ĒÖöĒĢÖļ¼╝ņ¦ł, ņŚ╝ņ”Øņä▒ ļ¦żĻ░£ļ¼╝ņ¦ł Ļ░ÖņØĆ ĒÖöĒĢÖņĀü ņ×ÉĻĘ╣ņØä Ļ░Éņ¦ĆĒĢśļŖö ņłśņÜ®ņ▓┤(chemosensor, nociceptor)ļĪ£ ļČäļźśĒĢ£ļŗż[2]. ĻĄ¼ņŗ¼ņä▒ ņŗĀĻ▓ĮņØś ļ¦Éļŗ©ņŚÉ ĻĖ░ņ╣© ņłśņÜ®ņ▓┤Ļ░Ć ņĪ┤ņ×¼ĒĢĀ Ļ▓āņ£╝ļĪ£ ņČöņĀĢļÉśļŖöļŹ░, mechanosensor ņŚŁņŗ£ ion channelņØś ĒśĢĒā£ļĪ£ ņĪ┤ņ×¼ĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üĒĢśņ¦Ćļ¦ī ĻĘĖ ņŗżņ▓┤ļź╝ ĒÖĢņØĖĒĢśņ¦Ć ļ¬╗ĒĢśĻ│Ā ņ׳ļŖö ļ░śļ®┤, chemosensorļĪ£ļŖö TRPV-1, TRPA-1, P2X3, neurokinin receptorļōżņØ┤ ļīĆĒæ£ņĀüņØĖ ĻĖ░ņ╣© ņłśņÜ®ņ▓┤ņØś ņŚŁĒĢĀņØä ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ĒÖĢņØĖļÉśņŚłļŗż. ĻĘĖļ¤¼ļéś ņØ┤ļ¤¼ĒĢ£ ņłśņÜ®ņ▓┤ļŖö ĒÖöĒĢÖņĀü ņ×ÉĻĘ╣ņŚÉļ¦ī ļ░śņØæĒĢśļŖö Ļ▓āņØ┤ ņĢäļŗłĻ│Ā ņŚ┤, ņé░(acid)Ļ│╝ Ļ░ÖņØĆ ļŗżļźĖ ņóģļźśļÅä ņ×ÉĻĘ╣ņøÉņØ┤ ļÉĀ ņłś ņ׳ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳Ļ│Ā, ĻĖ░ņ╣©Ļ│╝ ļ¼┤Ļ┤ĆĒĢ£ ļŗżņ¢æĒĢ£ ņןĻĖ░, ņĪ░ņ¦üņŚÉ ņé░ņ×¼ĒĢ£ Ļ▓āņØ┤ņ¢┤ņä£ ĻĖ░ņ╣© ĒŖ╣ņØ┤ņĀü ņłśņÜ®ņ▓┤ļŖö ņĪ┤ņ×¼ĒĢśņ¦Ć ņĢŖļŖöļŗżļŖö Ļ▓āņØä ņĢīņĢäņĢ╝ ĒĢ£ļŗż. ņØ┤ļōż ņłśņÜ®ņ▓┤Ļ░Ć ĒØźļČäļÉśļ®┤ ĻĄ¼ņŗ¼ņä▒ ņŗĀĻ▓ĮņØä ĒāĆĻ│Ā ļćīĻ░äņ£╝ļĪ£ ņŗĀĒśĖĻ░Ć ņĀäļŗ¼ļÉśļŖöļŹ░, mechanosensorļŖö ņĀäĻĖ░ņāØļ”¼ĒĢÖņĀüņ£╝ļĪ£ A╬▓ ņä¼ņ£Ā(fiber)ļź╝ ĒåĄĒĢśņŚ¼ ņŗĀĒśĖĻ░Ć ņĀäļŗ¼ļÉśĻ│Ā, chemosensorļŖö A╬┤ ļśÉļŖö Cņä¼ņ£Āļź╝ ĒåĄĒĢśņŚ¼ ņŗĀĒśĖĻ░Ć ņĀäļŗ¼ļÉ£ļŗż. ĻĖ░ņ╣© ņŗĀĻ▓ĮņØś ņĀäĻĖ░ ņāØļ”¼ĒĢÖņĀü ļČäļźśļŖö ņŻ╝ļĪ£ ļÅÖļ¼╝ ņŗżĒŚśņ£╝ļĪ£ ĒÖĢņØĖļÉśļŖö Ļ▓āņ£╝ļĪ£ņä£ ļÅÖļ¼╝ņŚÉ ļö░ļØ╝ ņĢĮĻ░äņØś ņ░©ņØ┤ļź╝ ļ│┤ņØ╝ ņłś ņ׳ļŗż.
ļ¦īņä▒ ĻĖ░ņ╣©ņØś ņøÉņØĖ ņ¦łĒÖś ņŚŁĒĢÖ
ļ¦īņä▒ ĻĖ░ņ╣©ņØś ņøÉņØĖ ļČäĒżļŖö ņ¦ĆņŚŁņé¼ĒÜī, ņĪ░ņé¼ ĻĖ░Ļ░äņŚÉ ļö░ļØ╝ņä£ ļ¦żņÜ░ ļŗżļź┤ļ»ĆļĪ£ ņ¢┤ļŖÉ ļ│æņøÉ, ņ¢┤ļŖÉ ļéśļØ╝ņØś ĒåĄĻ│ä ņ×ÉļŻīļź╝ ĻĘĖļīĆļĪ£ ņØĖņÜ®ĒĢĀ ņłś ņŚåļŗż. ĻĖ░ņ╣© ņ£Āļ░£ ļČĆņ£äņØś ĒĢ┤ļČĆĒĢÖņĀü ņ£äņ╣śņŚÉ ļö░ļźĖ ļČäļźśņŚÉ ņØśĒĢśņŚ¼ ļ¦īņä▒ ĻĖ░ņ╣©ņØś ņĀäĒåĄņĀüņØĖ 3ļīĆ ņøÉņØĖ ņ¦łĒÖśņ£╝ļĪ£ņä£ 1) ņāüĻĖ░ļÅä ĻĖ░ņ╣©ņ”ØĒøäĻĄ░, 2) ĒśĖņé░ĻĄ¼ņä▒ ĻĖ░Ļ┤Ćņ¦ĆņŚ╝ņØ┤ļéś ņ▓£ņŗØ ļō▒ņØś ĒśĖņé░ĻĄ¼ņä▒ĻĖ░ļÅä ņ¦łĒÖś, 3) ņ£äņŗØļÅäņŚŁļźśļ│æņØ┤ Ļ▒░ļĪĀļÉśļŖöļŹ░, ņØ┤ļ¤¼ĒĢ£ ĻĖ░ņĀĆ ņ¦łĒÖśņØä ļģ╝ĒĢśĻĖ░ ņ£äĒĢ┤ņä£ļŖö ļ╣äĒØĪņŚ░ņ×É, ņĀĢņāü ĒØēļČĆ ļ░®ņé¼ņäĀ ņé¼ņ¦ä, angiotensin converting enzyme (ACE) inhibitorņÖĆ Ļ░ÖņØĆ Ļ│ĀĒśłņĢĢ ņ╣śļŻīņĢĮļ¼╝ņØä ļ│ĄņÜ®ĒĢśņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░ļØ╝ļŖö ņĀäņĀ£ ņĪ░Ļ▒┤ņØ┤ ĒĢäņÜöĒĢśļŗż. ĒØĪņŚ░ņ×ÉņŚÉĻ▓īļŖö ļŗ╣ņŚ░Ē׳ ĒØĪņŚ░ņä▒ ļ¦īņä▒ ĻĖ░Ļ┤Ćņ¦ĆņŚ╝ņØ┤ ĒØöĒĢśļ®░, ACE inhibitor ļ│ĄņÜ®ņ×ÉņØś 5-30%ņŚÉņä£ļŖö ļČĆņ×æņÜ®ņ£╝ļĪ£ ĻĖ░ņ╣©ņØ┤ ļ░£ņāØĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż. ļ╣äĒØĪņŚ░ņ×ÉņØś ļ¦īņä▒ ĻĖ░ņ╣© ņøÉņØĖņ£╝ļĪ£ 30ļģä ņØ┤ņāü Ļ▒░ļĪĀļÉ£ 3ļīĆ ņøÉņØĖ ņ¦łĒÖśņŚÉ ļīĆĒĢ£ Ļ░£ļģÉņØĆ ĻĘĖ ĻĘ╝Ļ▒░Ļ░Ć ņØśņŗ¼ļ░øņ£╝ļ®┤ņä£ Ēü¼Ļ▓ī ņĢĮĒÖöļÉśĻ│Ā ņ׳ļŗż. ņĄ£ĻĘ╝ņŚÉ ņĢīļĀżņ¦ĆĻ│Ā ņ׳ļŖö ļ¦īņä▒ ĻĖ░ņ╣© ņŚŁĒĢÖņŚÉ ļīĆĒĢ£ ņé¼ņŗżņØĆ ņĀäĒåĄņĀüņØĖ 3ļīĆ ņøÉņØĖ ņżæņŚÉņä£ ņ£äņŗØļÅäņŚŁļźśļ│æņØś ļ╣łļÅäĻ░Ć ļÅÖņĢäņŗ£ņĢäĻČīņŚÉņä£ļŖö ņä£ņ¢æņŚÉ ļ╣äĒĢśņŚ¼ ĒśäņĀĆĒ׳ ļé«ļŗżļŖö Ļ▓āĻ│╝[3,4] ļ╣äĒØĪņŚ░ņ×É ņżæņŚÉņä£ ĻĖ░ņ╣©ņØś ņøÉņØĖņØä ĻĘ£ļ¬ģĒĢĀ ņłś ņŚåļŖö ĒŖ╣ļ░£ņä▒ ĻĖ░ņ╣©ņØś ļ╣łļÅäĻ░Ć 30%ļź╝ ņāüĒÜīĒĢĀ ņĀĢļÅäļĪ£ ļ¦żņÜ░ ļ¦ÄļŗżļŖö Ļ▓āņØ┤ļŗż. ņÜ░ļ”¼ļéśļØ╝ņŚÉņä£ 2010-2012ļģäņŚÉ ņŗżņŗ£ļÉ£ ĻĄŁļ»╝Ļ▒┤Ļ░Ģņśüņ¢æņĪ░ņé¼ļź╝ ļ│┤ļŹöļØ╝ļÅä ĒØĪņŚ░ņ×Éļź╝ ĒżĒĢ©ĒĢśņŚ¼ ļČäņäØĒĢ£ ņøÉņØĖ ļ»ĖņāüņØś ļ¦īņä▒ ĻĖ░ņ╣©ņØ┤ 14.7 ┬▒ 3.1%ļØ╝ļŖö Ļ▓āĻ│╝ Ēśäņ×¼ ĒØĪņŚ░ņØä ļ¦īņä▒ ĻĖ░ņ╣©ņØś ņøÉņØĖņ£╝ļĪ£ ļČäļźśĒĢ£ Ļ▓ĮņÜ░Ļ░Ć 47.7 ┬▒ 3.8%ļØ╝ļŖö Ļ▓āņØä Ļ│ĀļĀżĒĢśļ®┤ ļ╣äĒØĪņŚ░ņ×Éļōż ņżæņŚÉņä£ ĻĖ░ņ╣©ņØś ņøÉņØĖņØä ņĢī ņłś ņŚåļŖö Ļ▓ĮņÜ░ļŖö 30%ļź╝ Ēø©ņö¼ ņāüĒÜīĒĢĀ Ļ▓āņ£╝ļĪ£ ņČöņĀĢļÉ£ļŗż[1]. 3ļīĆ ņ¦łĒÖś ņżæņŚÉņä£ ņ▓£ņŗØ ļō▒ņØś ĒśĖņé░ĻĄ¼ņä▒ ĻĖ░ļÅä ņ¦łĒÖśņŚÉ ļīĆĒĢ£ ņØ┤ļĪĀņĀü ĻĘ╝Ļ▒░ļéś ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£ņØś 1ņ░© ņ╣śļŻī ņĢĮņĀ£ļĪ£ņä£ņØś ņŚŁĒĢĀņØĆ ļ¦żņÜ░ ņśżļ×£ ņŗ£Ļ░ä ļÅÖņĢł ĒĢÖļ¼ĖņĀü Ļ▓Ćņ”ØņØä ļ░øņ£╝ļ®░ ĒāäĒāäĒĢ£ ņØ┤ļĪĀĻ│╝ ņŗżņ”ØņĀü ņ×ÉļŻīļź╝ Ļ▓Ėļ╣äĒĢśĻ│Ā ņ׳ņ£╝ļ»ĆļĪ£ ņØ┤ļĪĀņØś ņŚ¼ņ¦ĆĻ░Ć ņŚåļŗż. ļŗżļ¦ī ņ▓£ņŗØņØä ņ¦äļŗ©ĒĢśļŖö ņżæņÜöĒĢ£ Ļ▓Ćņé¼ļ▓ĢņØĖ ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ć ņ£Āļ░£ ņŗ£ĒŚśņØĆ ņ▓£ņŗØ ņ¦äļŗ©ņØś ļ»╝Ļ░ÉļÅäĻ░Ć ļ¦żņÜ░ ļåÆņĢäņä£ Ļ▓Ćņé¼ Ļ▓░Ļ│╝Ļ░Ć ņØīņä▒ņØĖ Ļ▓ĮņÜ░ ĒÖĢņŗĀņØä Ļ░Ćņ¦ĆĻ│Ā ņ▓£ņŗØņ¦äļŗ©ņØä ļ░░ņĀ£ĒĢĀ ņłś ņ׳ļŗżĻ│Ā ĻĖ░ņłĀļÉśņ¢┤ ņ׳ļŖö ļ¼ĖĒŚīļōżņØ┤ ļ¦ÄņØ┤ ņ׳ļŖöļŹ░, ņÜ░ļ”¼ļéśļØ╝ņŚÉņä£ ņĪ░ņé¼ļÉ£ ļŗżņłśņØś ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņŚÉņä£ļŖö Ļ▓Ćņé¼ņØś ļ»╝Ļ░ÉļÅäĻ░Ć 38-82%ņŚÉ ļČłĻ│╝ĒĢśņŚ¼ Ļ▓Ćņé¼ Ļ▓░Ļ│╝Ļ░Ć ņØīņä▒ņØ┤ļØ╝Ļ│Ā ĒĢ┤ņä£ ņ▓£ņŗØņØä ļ░░ņĀ£ĒĢĀ ņłś ņŚåļŗżļŖö Ļ▓āņØä ņĢīņĢäņĢ╝ ĒĢ£ļŗż[5-9]. ņÖĖĻĄŁ ļ¼ĖĒŚīĻ│╝ ļ╣äĻĄÉĒĢśņŚ¼ ņÖ£ ņØ┤ļ¤░ ņ░©ņØ┤Ļ░Ć ņāØĻĖ░ļŖöņ¦ĆļŖö ļ¬©ļźĖļŗż. ņāüĻĖ░ļÅäĻĖ░ņ╣©ņ”ØĒøäĻĄ░Ļ│╝ ņ£äņŗØļÅäņŚŁļźśļ│æņŚÉ ļīĆĒĢ┤ņä£ļŖö ņØ┤ļ¤░ Ļ▓āļōżņØ┤ ļ¦īņä▒ ĻĖ░ņ╣©Ļ│╝ ņØĖĻ│╝Ļ┤ĆĻ│äļĪ£ ņ×æņÜ®ĒĢśļŖöņ¦Ć ņĢäļŗłļ®┤ ļŗ©ņł£ĒĢ£ ļÅÖļ░ś ņ¦łĒÖśņØĖņ¦ĆņŚÉ ļīĆĒĢ£ ļČłĒÖĢņŗżņä▒Ļ│╝ ĒĢ┤ļŗ╣ ņ╣śļŻī ņĢĮņĀ£ņØś ņ£ĀĒÜ©ņä▒ņŚÉ ļīĆĒĢ£ ņØśĻĄ¼ņŗ¼ņØ┤ Ēü░ ņāüĒÖ®ņØ┤ļŗż.
ļ¦īņä▒ ĻĖ░ņ╣©ņØś ņøÉņØĖ ņ¦łĒÖśņØä ļČäņäØĒĢ£ ļ¦ÄņØĆ ļģ╝ļ¼ĖļōżņŚÉņä£ ĒØźļ»ĖļĪ£ņÜ┤ Ļ▓āņØĆ ņŚ░ĻĄ¼Ļ░Ć ņŗ£Ē¢ēļÉ£ ļīĆļźÖļ│ä ņŚŁĒĢÖ ņ░©ņØ┤Ļ░Ć ņŗ¼ĒĢśļŗżļŖö Ļ▓āņØ┤ļŗż. ļ»ĖņŻ╝ ņ¦ĆņŚŁņŚÉņä£ ļéśņś© ļģ╝ļ¼ĖļōżņŚÉņä£ ņĀäĒåĄņĀüņØĖ 3ļīĆ ņøÉņØĖ ņ¦łĒÖśļ╣łļÅäļŖö 82-94%ņØ┤Ļ│Ā, ĻĖ░ĒāĆ ņ¦łĒÖśņØ┤ļéś ĻĖ░ņ╣©ņØś ņøÉņØĖņØä ņ░Šņ¦Ć ļ¬╗ĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć 4-9%ņŚÉ ļČłĻ│╝ĒĢśļŗż. ļ░śļ®┤ ņ£Āļ¤Į ļīĆļźÖņŚÉņä£ ļéśņś© ļģ╝ļ¼ĖļōżņØĆ 3ļīĆ ņøÉņØĖ ņ¦łĒÖśņØś ļ╣łļÅäĻ░Ć 34-81%, ĻĖ░ĒāĆ ņ¦łĒÖśņØ┤ļéś ņøÉņØĖļ»ĖņāüņØĖ Ļ▓ĮņÜ░Ļ░Ć 19-49% ņĀĢļÅäņØ┤ļŗż. ņÜ░ļ”¼ļéśļØ╝ ĒĢ£ ļīĆĒĢÖļ│æņøÉņŚÉņä£ ņĪ░ņé¼ĒĢśņŚ¼ ļ│┤Ļ│ĀĒĢ£ ļģ╝ļ¼ĖņŚÉ ļö░ļź┤ļ®┤ 3ļīĆ ņøÉņØĖ ņ¦łĒÖśņØś ļ╣łļÅäĻ░Ć 46-55%, ĻĖ░ņ╣©ņØś ņøÉņØĖņØä ņ░Šņ¦Ć ļ¬╗ĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć 45-54%ņŚÉ ļŗ¼ĒĢ£ļŗż[8,10]. ņØ┤ ļīĆĒĢÖņŚÉņä£ ļ│┤Ļ│ĀĒĢ£ ļģ╝ļ¼ĖņØĆ ņ£äņŗØļÅäņŚŁļźśļ│æņØä ņĀ£ņÖĖĒĢśĻ│Ā ņĪ░ņé¼ļÉ£ Ļ▓āņØ┤ņ¦Ćļ¦ī ņÜ░ļ”¼ļéśļØ╝ņŚÉņä£ ņ£äņŗØļÅäņŚŁļźśļ│æĻ│╝ ļÅÖļ░śļÉ£ ĻĖ░ņ╣©ņØś ļ╣łļÅäĻ░Ć 5%ļź╝ ļäśņ¦Ć ņĢŖņØä Ļ▓āņØ┤ļØ╝ļŖö ņČöņĀĢņ╣śļź╝ Ļ░ÉņĢłĒĢśļŹöļØ╝ļÅä 3ļīĆ ņøÉņØĖ ņ¦łĒÖśĻ│╝ ļ¼┤Ļ┤ĆĒĢ£ ĻĖ░ņ╣©ņØ┤ ļ¦żņÜ░ ļ¦ÄņØīņØä ņĢī ņłś ņ׳ļŗż. ĻĄŁĻ░Ćļ│ä ņøÉņØĖ ņ¦łĒÖśņØś ļ╣łļÅäĻ░Ć ļŗżļź┤Ļ▓ī ņĪ░ņé¼ļÉśļŖö ņØ┤ņ£ĀļŖö ĻĄŁĻ░Ćļ│ä ņ¦łļ│æ ļČäĒż, ņāØĒÖ£ ņ¢æņŗØņØś ņ░©ņØ┤, ņ▓┤ĒśĢņØś ņ░©ņØ┤ļ┐Éļ¦ī ņĢäļŗłļØ╝, ņØ┤ ņ¦łĒÖśļōżņØś ņ¦äļŗ© ĻĖ░ņżĆņØ┤ ļ¬ģĒÖĢĒĢśņ¦Ć ļ¬╗ĒĢ£ Ļ▓āļÅä ņżæņÜöĒĢ£ ņØ┤ņ£ĀņØ╝ Ļ▓āņØ┤ļŗż. ņé¼ņŗż ņāüĻĖ░ļÅäĻĖ░ņ╣©ņ”ØĒøäĻĄ░Ļ│╝ ņ£äņŗØļÅäņŚŁļźśļ│æņŚÉ ņØśĒĢ£ ĻĖ░ņ╣©ņØä ņ¦äļŗ©ĒĢśļŖö ĻĄŁņĀ£ņĀü ĻĖ░ņżĆļÅä ņŚåĻ│Ā, ņäżņé¼ Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢ£ļŗżĻ│Ā ĒĢśļŹöļØ╝ļÅä Ļ▓Ćņé¼ Ļ▓░Ļ│╝ņØś ĒĢ┤ņäØņŚÉ ņ׳ņ¢┤ņä£ļÅä ĒåĄņØ╝ļÉ£ ĻĖ░ņżĆņØ┤ ņĪ┤ņ×¼ĒĢśņ¦Ć ņĢŖļŖö Ļ▓āņØ┤ ĒśäņŗżņØ┤ļŗż. ĒĢÖĻ│äņŚÉļŖö ņ¦Ćļé£ 30ļģä ņØ┤ņāü ļ¦īņä▒ ĻĖ░ņ╣© ņØ┤ļĪĀņØä ņ¦Ćļ░░ĒĢ┤ ņś© 3ļīĆ ņøÉņØĖ ņ¦łĒÖśņŚÉ ļīĆĒĢ£ ĒÜīņØśņĀüņØĖ ņŗ£Ļ░üņØ┤ ĒīĮļ░░ĒĢ┤ ņ׳ļŖö ņāüĒÖ®ņØ┤ļ®░, ĻĖēĻĖ░ņĢ╝ ļé┤Ļ│╝ĒĢÖ ĻĄÉĻ│╝ņä£ņŚÉņä£ļÅä ņØ┤ļ¤¼ĒĢ£ ļ¼ĖņĀ£ņĀÉņØä ņ¦ĆņĀüĒĢśļ®░ ņøÉņØĖ ļ»ĖņāüņØś ļ¦īņä▒ ĻĖ░ņ╣©ņØ┤ ļ¦żņÜ░ ĒØöĒĢśļŗżĻ│Ā ĻĖ░ņłĀĒĢśĻ│Ā ņ׳ļŗż[11].
ņāüĻĖ░ļÅäĻĖ░ņ╣©ņ”ØĒøäĻĄ░(Ēøäļ╣äļŻ©ņ”ØĒøäĻĄ░)
Ļ│╝Ļ▒░ņŚÉļŖö Ēøäļ╣äļŻ©ņ”ØĒøäĻĄ░ņ£╝ļĪ£ ļČłļĀĆņ£╝ļéś, ĻĖ░ņ╣©ņØś ņøÉņØĖ ņØ┤Ēøä ļ╣äļŻ©ņŚÉ ņØśĒĢ£ ĻĖ░ņ╣© ņłśņÜ®ņ▓┤ņØś ņ×ÉĻĘ╣ņØĖņ¦Ć ļ│äļÅäļĪ£ ņĪ┤ņ×¼ĒĢśļŖö ĻĖ░ļÅä ņŚ╝ņ”ØņØĖņ¦Ć ļČłļČäļ¬ģĒĢśļ®░, ĻĘĖļōżņØś ņŗ£Ļ░äņĀü ņäĀĒøä Ļ┤ĆĻ│äļÅä ļ¬©ĒśĖĒĢśņŚ¼ 2006ļģä ļ»ĖĻĄŁĒØēļČĆļé┤Ļ│╝ĒĢÖĒÜī(American college of chest physician)ņŚÉņä£ ĻĖ░ņ╣©Ļ│╝ ņāüĻĖ░ļÅä ņ¦łĒÖśņØä ļÅÖņŗ£ņŚÉ Ļ░Ćņ¦ä ņ¦łĒÖśņØ┤ļØ╝ļŖö ņØśļ»ĖļĪ£ ņāüĻĖ░ļÅäĻĖ░ņ╣©ņ”ØĒøäĻĄ░ņØ┤ļØ╝Ļ│Ā Ļ░£ļ¬ģĒĢĀ Ļ▓āņØä ĻČīĻ│ĀĒĢśņśĆļŗż. ņØ┤ ņāłļĪ£ņÜ┤ Ļ░£ļģÉņŚÉņä£ Ēøäļ╣äļŻ©ņØś ņĪ┤ņ×¼ ņŚ¼ļČĆļŖö ņżæņÜöĒĢśņ¦Ć ņĢŖļŗż. ņāüĻĖ░ļÅä ĻĖ░ņ╣©ņ”ØĒøäĻĄ░ņŚÉņä£ ĻĖ░ņ╣© ņ£Āļ░£ ĻĖ░ņĀäņØĆ ļ╣äņŚ╝-ļČĆļ╣äļÅÖņŚ╝ ļĢīļ¼ĖņŚÉ ņāØĻĖ┤ ļČäļ╣äļ¼╝ņØ┤ ņØĖĒøäļČĆļĪ£ ĒØśļ¤¼Ļ░Ćļ®┤ņä£ ņØ┤ ļČĆĻĘ╝ņŚÉ ņĪ┤ņ×¼ĒĢśļŖö ĻĖ░ņ╣© ņłśņÜ®ņ▓┤ļź╝ ņ×ÉĻĘ╣ĒĢśĻ│Ā, ņØ╝ļČĆ ļČäļ╣äļ¼╝ņØĆ ĻĖ░Ļ┤Ć-ĻĖ░Ļ┤Ćņ¦ĆļĪ£ ĒØĪņØĖļÉśņ¢┤ ĻĖ░Ļ┤Ćņ¦Ć ņŚ╝ņ”ØņØä ņ£Āļ░£ĒĢśĻĖ░ ļĢīļ¼ĖņØ┤ļØ╝Ļ│Ā ņäżļ¬ģĒĢ£ļŗż. ņØ┤ Ļ▓ĮņÜ░ 1ņäĖļīĆ ĒĢŁĒ׳ņŖżĒāĆļ»╝ņĀ£Ļ░Ć 1ņ░© ņäĀĒāØ ņĢĮļ¼╝ļĪ£ ņČöņ▓£ļÉśļŖöļŹ░, ĒĢŁĒ׳ņŖżĒāĆļ»╝ņĀ£Ļ░Ć ļ╣äņŚ╝-ļČĆļ╣äļÅÖņŚ╝ņØä ĒśĖņĀäņŗ£ĒéżĻ│Ā Ēøäļ╣äļŻ©Ļ░Ć ņżäņ¢┤ņä£ ĻĖ░ņ╣©ņØ┤ Ļ░ÉņåīĒĢ£ļŗżĻ│Ā ņŻ╝ņןĒĢ£ļŗż[12]. ĻĘĖļ¤¼ļéś ņØ┤ļ¤¼ĒĢ£ ņØ╝ļĀ©ņØś ņäżļ¬ģ Ļ│╝ņĀĢņŚÉļŖö ļ╣äņĢĮĻ│╝ ĻĘ╝Ļ▒░ ņŚåļŖö ņśżļźśĻ░Ć ņĪ┤ņ×¼ĒĢ£ļŗż. ņ▓½ņ¦Ė, ļ╣äņŚ╝-ļČĆļ╣äļÅÖņŚ╝ņØä Ļ░Ćņ¦ä ĒÖśņ×ÉņØś ņĀłļīĆ ļŗżņłśļŖö ļ¦īņä▒ ĻĖ░ņ╣©ņØä ĒśĖņåīĒĢśņ¦Ć ņĢŖļŖöļŗż. ļ╣äņŚ╝-ļČĆļ╣äļÅÖņŚ╝ ĒÖśņ×ÉņØś ņĢĮ 20% ļé┤ņÖĖņŚÉņä£ļ¦ī ļ¦īņä▒ ĻĖ░ņ╣©ņØä ĒśĖņåīĒĢśļ®░, 80% ņĀĢļÅäņØś ĒÖśņ×ÉļŖö ĻĖ░ņ╣© ņ”ØņāüņØ┤ ņŚåļŗż. Ēøäļ╣äļŻ©Ļ░Ć ĻĖ░ņ╣©ņØś ņŻ╝ņÜöņøÉņØĖņØ┤ļØ╝ļ®┤ ņĀłļīĆ ļŗżņłśņØĖ 80%ņØś ĒÖśņ×ÉĻ░Ć ĻĖ░ņ╣©ņØä ĒĢśņ¦Ć ņĢŖļŖöļŗżļŖö Ļ▓āņØĆ ņ¢┤ļ¢╗Ļ▓ī ņäżļ¬ģĒĢĀ Ļ▓āņØĖĻ░Ć[13]? ļæśņ¦Ė, Ēøäļ╣äļŻ©Ļ░Ć ĻĖ░Ļ┤Ć-ĻĖ░Ļ┤Ćņ¦ĆļĪ£ ĒØśļ¤¼ ļōżņ¢┤Ļ░äļŗżļŖö ņ”ØĻ▒░Ļ░Ć ņŚåļŗż. Ēøäļ╣äļŻ©Ļ░Ć ņ׳ļŗżļ®┤ ņØ┤ļŖö ņŗØļÅä, ņ£äņןņ£╝ļĪ£ ĒØÉļź┤ļ®░, ĻĖ░Ļ┤Ć-ĻĖ░Ļ┤Ćņ¦ĆļĪ£ ĒØśļ¤¼ ļōżņ¢┤Ļ░Ćņ¦Ć ņĢŖļŖöļŗżļŖö ņŗżĒŚśņĀü Ļ▓░Ļ│╝Ļ░Ć ņĪ┤ņ×¼ĒĢ£ļŗż[14]. ņģŗņ¦Ė, ĒĢŁĒ׳ņŖżĒāĆļ»╝ņĀ£Ļ░Ć ļ╣äņŚ╝-ļČĆļ╣äļÅÖņŚ╝ņØä ĒśĖņĀäņŗ£ĒéżĻ│Ā ĻĘĖņŚÉ ļö░ļØ╝ ņØ┤ņ░©ņĀüņ£╝ļĪ£ ĻĖ░ņ╣©ņØ┤ ņóŗņĢäņ¦äļŗżļŖö ņāØĻ░üņØĆ ļäłļ¼┤ ņł£ņ¦äĒĢśļŗż. ĒĢŁĒ׳ņŖżĒāĆļ»╝ņĀ£ļŖö ĻĘĖ ņ×Éņ▓┤Ļ░Ć ĒĢŁņŚ╝ņ”Ø ņ×æņÜ®ņØä Ļ░Ćņ¦Ćļ®░, ņŻ╝ņÜö ĻĖ░ņ╣© ņłśņÜ®ņ▓┤ļĪ£ ņĢīļĀżņ¦ä TRPV-1ņØś ĒÖ£ņä▒ĒÖöļź╝ ĒÜ©Ļ│╝ņĀüņ£╝ļĪ£ ņ¢ĄņĀ£ĒĢĀ ņłś ņ׳ļŗżļŖö ņŗżĒŚśņĀü ņ”ØĻ▒░Ļ░Ć ņ׳ņ£╝ļ®░[15], ņżæņČöņŗĀĻ▓ĮĻ│äņŚÉ ņ×æņÜ®ĒĢśņŚ¼ ĻĖ░ņ╣©ņØä ņ¢ĄņĀ£ĒĢśļŖö ņ×æņÜ®ļÅä Ļ░Ćņ¦ĆĻ│Ā ņ׳ņØä Ļ▓āņ£╝ļĪ£ ņČöņĀĢļÉ£ļŗż. ļö░ļØ╝ņä£ ĒĢŁĒ׳ņŖżĒāĆļ»╝ņĀ£ļŖö ļ╣äņŚ╝-ļČĆļ╣äļÅÖņŚ╝ņØś ĒśĖņĀäĻ│╝ ļ¼┤Ļ┤ĆĒĢśĻ▓ī ĻĘĖ ņ×Éņ▓┤ņĀüņ£╝ļĪ£ ĻĖ░ņ╣© ņ¢ĄņĀ£ ņ×æņÜ®ņØä Ļ░Ćņ¦ĆļŖö ņĢĮļ¼╝ņØĖ Ļ▓āņØ┤ļŗż. 1ņäĖļīĆ ĒĢŁĒ׳ņŖżĒāĆļ»╝ņĀ£ņØĖ loratadineņØ┤ ņāüĻĖ░ļÅä ĻĖ░ņ╣©ņ”ØĒøäĻĄ░ ĒÖśņ×ÉņÖĆ ņøÉņØĖ ļ»ĖņāüņØś ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ ĻĖ░ņ╣© ĒÖśņ×É ļ¬©ļæÉņŚÉĻ▓ī ļÅÖļō▒ĒĢ£ ņĀĢļÅäņØś ĻĖ░ņ╣© ņ¢ĄņĀ£ ĒÜ©Ļ│╝ļź╝ ļ│┤ņØĖļŗżļŖö ļ¼┤ņ×æņ£ä ĻĄÉņ░© ņ×äņāü ņŗ£ĒŚś Ļ▓░Ļ│╝ļÅä ņĪ┤ņ×¼ĒĢ£ļŗż[16]. Ēśäņ×¼ 1ņäĖļīĆ ĒĢŁĒ׳ņŖżĒāĆļ»╝ņĀ£Ļ░Ć ņāüĻĖ░ļÅäĻĖ░ņ╣©ņ”ØĒøäĻĄ░ņØś 1ņ░© ņäĀĒāØ ņĢĮļ¼╝ļĪ£ ņČöņ▓£ļÉśĻ│Ā ņ׳ņ¦Ćļ¦ī ņŚŁņé¼ņĀüņ£╝ļĪ£ ĒĢŁĒ׳ņŖżĒāĆļ»╝ņĀ£ņØś ļ¦īņä▒ ĻĖ░ņ╣©ņŚÉ ļīĆĒĢ£ ņĢĮĒÜ©ņŚÉ ļīĆĒĢ┤ņä£ļŖö ļīĆņĪ░ĻĄ░ ņŚ░ĻĄ¼Ļ░Ć ĒĢ£ ļ▓łļÅä ņŚåņŚłĻ│Ā, ļŗżļ¦ī ņĀäĒåĄņĀüņ£╝ļĪ£ ĻĘĖļĀćĻ▓ī ņ╣śļŻīĒĢ┤ ņÖöĻĖ░ ļĢīļ¼ĖņŚÉ ņĀäļ¼ĖĻ░Ć ņØśĻ▓¼ņ£╝ļĪ£ ņĀ£ņŗ£ļÉĀ ļ┐ÉņØ┤ļŗż. ĒĢ£ĒÄĖ, ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£Ļ░Ć Ēøäļ╣äļŻ©ņ”ØĒøäĻĄ░Ļ│╝ ļÅÖļ░śļÉ£ ļ¦īņä▒ ĻĖ░ņ╣©ņŚÉ ĒÜ©Ļ│╝Ļ░Ć ņ׳ņŚłļŗżļŖö ņŚ░ĻĄ¼ Ļ▓░Ļ│╝Ļ░Ć ņ׳ļŗż[17]. ņØ┤ļŖö ņāüĻĖ░ļÅäĻĖ░ņ╣©ņ”ØĒøäĻĄ░Ļ│╝ ļÅÖļ░śļÉ£ ļ¦īņä▒ ĻĖ░ņ╣©ņŚÉ ĻĖ░Ļ┤Ć-ĻĖ░Ļ┤Ćņ¦ĆņŚ╝ņØ┤ ņĪ┤ņ×¼ĒĢ£ļŗżļŖö ņ”ØĻ▒░Ļ░Ć ļÉ£ļŗż. ņØ┤ļ¤¼ĒĢ£ ĒÖśņ×ÉļōżņØś ĻĖ░Ļ┤Ćņ¦Ć ļé┤ņŗ£Ļ▓Į Ļ▓Ćņé¼ Ļ▓░Ļ│╝ ĻĖ░ļÅä ņĀÉļ¦ēņŚÉ ņĀĢņāüņØĖļ│┤ļŗż Ļ│╝ļÅäĒĢ£ ņŚ╝ņ”Ø ļ░śņØæņØ┤ ņĪ┤ņ×¼ĒĢ£ļŗżļŖö ļ│æļ”¼ĒĢÖņĀü ņŚ░ĻĄ¼Ļ▓░Ļ│╝ļÅä ņ׳ļŗż[18]. ņØ┤ļ¤¼ĒĢ£ ņĀĢĒÖ®ļōżņØä ņóģĒĢ®ĒĢśļ®┤ ņāüĻĖ░ļÅäĻĖ░ņ╣©ņ”ØĒøäĻĄ░ņØĆ ņĮö, ļČĆļ╣äļÅÖ, ņØĖĒøä, ĻĖ░Ļ┤Ć, ĻĖ░Ļ┤Ćņ¦ĆņŚÉ Ļ┤æļ▓öņ£äĒĢśĻ▓ī ļÅÖņØ╝ĒĢ£ ĒÖśĻ▓ĮĻ│╝ ņ▓┤ņ¦łņØś ņśüĒ¢źņØä ļ░øļŖö ņŚ╝ņ”ØņØ┤ ņĪ┤ņ×¼ĒĢ£ļŗżļŖö ņØ┤ļĪĀņØĖ ŌĆśone airway diseaseŌĆÖ ļśÉļŖö ŌĆśunited airway diseaseŌĆÖļĪ£ ņäżļ¬ģĒĢśļŖö Ļ▓āņØ┤ Ļ░Ćņן ĒāĆļŗ╣ĒĢ£ ļ¬©ļŹĖņØ╝ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ņ£äņŗØļÅäņŚŁļźśļ│æ
ņ£äņŗØļÅäņŚŁļźśļ│æņŚÉ ņØśĒĢ£ ĻĖ░ņ╣© ņ£Āļ░£ ĻĖ░ņĀäņØĆ ņŗØļÅäļĪ£ ņŚŁļźśļÉ£ ņ£äņé░ņØ┤ ņŗØļÅä ĒĢśļČĆņŚÉ ņĪ┤ņ×¼ĒĢśļŖö ĻĖ░ņ╣© ņłśņÜ®ņ▓┤ļź╝ ņ×ÉĻĘ╣ĒĢśļ®░ Ļ▓ĮņÜ░ņŚÉ ļö░ļØ╝ņä£ļŖö ņŗØļÅä ņāüļČĆņÖĆ ĒøäļæÉ ļČĆņ£äĻ╣īņ¦Ć ņ£äņé░ņØ┤ ņŚŁļźśĒĢśĻ│Ā ņØ┤ ņżæ ņØ╝ļČĆĻ░Ć ļ»ĖņäĖ ĒØĪņØĖņØä ņØ╝ņ£╝ņ╝£ ĻĖ░ļÅä ņŚ╝ņ”ØņØä ņ£Āļ░£ĒĢśĻĖ░ ļĢīļ¼ĖņØ┤ļØ╝Ļ│Ā ņäżļ¬ģĒĢ£ļŗż[12]. ĻĘĖļ¤¼ļéś ņāüĻĖ░ļÅäĻĖ░ņ╣©ņ”ØĒøäĻĄ░ņ▓śļ¤╝ ņ£äņé░ ņŚŁļźśĻ░Ć ņ׳ļŖö ļīĆļŗżņłśņØś ļ¦ÄņØĆ ĒÖśņ×ÉļōżņØ┤ ļ¦īņä▒ ĻĖ░ņ╣©ņØä ĒśĖņåīĒĢśņ¦Ć ņĢŖļŖöļŗżļŖö Ļ▓āņØä ļ¬ģņŗ¼ĒĢ┤ņĢ╝ ĒĢ£ļŗż. ņ£ä-ņŗØļÅä ņŚŁļźśņŚÉ ņØśĒĢ£ ļ¦īņä▒ ĻĖ░ņ╣©ņŚÉ ļīĆĒĢ£ ļģ╝ļ×ĆņØä ņĀĢļ”¼ĒĢśļ®┤ ļŗżņØīĻ│╝ Ļ░Öļŗż. ņ▓½ņ¦Ė, ĻĖ░ņ╣©ņØś ņøÉņØĖņØ┤ ļ¼┤ņŚćņØ┤Ļ▒┤ Ļ░äņŚÉ ĻĖ░ņ╣©ņØĆ ņ£ä-ņŗØļÅä ņŚŁļźśļź╝ ņĪ░ņןĒĢśĻ│Ā, ņØ┤Ļ▓āņØĆ ļŗżņŗ£ ĻĖ░ņ╣©ņØä ņĢģĒÖöņŗ£ĒéżļŖö ņ×ÉĻ░Ć ņ¦ĆņåŹņä▒ ņł£ĒÖśĻ│Āļ”¼(cough-reflux perpetuating cycle)Ļ░Ć ņĪ┤ņ×¼ĒĢ£ļŗż. ļæśņ¦Ė, ņŗØļÅä ĒĢśļČĆļź╝ ņé░ņ£╝ļĪ£ ņ×ÉĻĘ╣ĒĢśņŚ¼ļÅä(Bernstein test) ĻĖ░ņ╣©ņØ┤ ņ£Āļ░£ļÉśņ¦Ć ņĢŖļŖö ņé¼ļ×īļōżņØ┤ ļīĆļČĆļČäņØ┤ļŗż. ņģŗņ¦Ė, ņŗØļÅäņØś 24ņŗ£Ļ░ä pH monitoring Ļ▓Ćņé¼ ņżæ ĻĖ░ņ╣© ņŗ£ņĀÉĻ│╝ ņ£äņé░ ņŚŁļźś ņŗ£ņĀÉņØ┤ ņŗ£Ļ░äņĀüņ£╝ļĪ£ ņØ╝ņ╣śĒĢśņ¦Ć ņĢŖļŖöļŗż. ļäĘņ¦Ė, ņ╣śļŻī Ēøä ĻĖ░ņ╣©ņØ┤ ņÖäĒÖöļÉ£ ņØ┤ĒøäņŚÉļÅä 24ņŗ£Ļ░ä pH monitoring Ļ▓░Ļ│╝ļŖö ļ│äļŗżļźĖ ļ│ĆĒÖöĻ░Ć ņŚåļŗż. ļŗżņä»ņ¦Ė, ņŚŁņé¼ņĀüņ£╝ļĪ£ ĒöäļĪ£ĒåżĒÄīĒöä ņ¢ĄņĀ£ņĀ£ Ļ░ÖņØĆ Ļ░ĢļĀźĒĢ£ ņ£äņé░ ņ¢ĄņĀ£ņĀ£ļź╝ ņé¼ņÜ®ĒĢśņŚ¼ ļīĆņĪ░ĻĄ░ņŚÉ ļ╣äĒĢśņŚ¼ ĻĖ░ņ╣©ņØ┤ ĒśĖņĀäļÉśņŚłļŗżļŖö ņ×äņāü ņŚ░ĻĄ¼ Ļ▓░Ļ│╝Ļ░Ć ļō£ļ¼╝ļ®░, ņØ┤ļ¤¼ĒĢ£ Ļ▓āļōżņØä ļ®öĒāĆļČäņäØĒĢ£ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļōżņØĆ ĒöäļĪ£ĒåżĒÄīĒöä ņ¢ĄņĀ£ņĀ£Ļ░Ć ĻĖ░ņ╣© ņ╣śļŻīņŚÉ ļÅäņøĆņØ┤ ļÉ£ļŗżļŖö ņ”ØĻ▒░Ļ░Ć ņŚåļŗżĻ│Ā Ļ▓░ļĪĀņ¦ōĻ│Ā ņ׳ļŗż[19,20]. ņ£äņé░ ņŚŁļźśņØś ĻĖ░ņ╣© ņ£Āļ░£ ņŚŁĒĢĀņŚÉ ļīĆĒĢ£ ĒÜīņØśņĀüņØĖ ņŗ£Ļ░üņØ┤ ļ╣äļō▒ĒĢśņ×É ņ£äņé░ ņÖĖņŚÉ ņŚŁļźśņä▒ ļ¼╝ņ¦ł ĻĘĖ ņ×Éņ▓┤(non-acid refluxate)ņŚÉ ņØśĒĢśņŚ¼ ĻĖ░ņ╣©ņØ┤ ņ£Āļ░£ļÉĀ ņłś ņ׳ļŗżļŖö ņ”ØļĪĆļōżņØ┤ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ņ£╝ļéś ņØ┤ļ¤░ ĒÖśņ×ÉļōżņØĆ ļ¦żņÜ░ ņĀüļŗżļŖö Ļ▓āņØä ļ¬ģņŗ¼ĒĢ┤ņĢ╝ ĒĢ£ļŗż. ņÜ░ļ”¼ļéśļØ╝ņÖĆ ņāØĒÖ£, ļ¼ĖĒÖö ĒÖśĻ▓ĮņØ┤ ņ£Āņé¼ĒĢśĻ│Ā, ņ▓┤ĒśĢļÅä ļ╣äņŖĘĒĢ£ ņØ╝ļ│ĖņŚÉņä£ ļ░£Ēæ£ļÉśļŖö ļģ╝ļ¼ĖļōżņØś ņČöņØ┤ļź╝ ņé┤ĒÄ┤ļ│┤ļŖö Ļ▓āņØĆ ĒØźļ»ĖļĪŁļŗż. ņØ╝ļ│ĖņŚÉņä£ ļ░£Ēæ£ļÉ£ ņØ╝ļĀ©ņØś ļģ╝ļ¼ĖļōżņØä ņŗ£ĻĖ░ļ│äļĪ£ ļéśņŚ┤ĒĢśļ®┤, 1995ļģä ņØ╝ļ│ĖņŚÉņä£ ņ£ä-ņŗØļÅä ņŚŁļźśņä▒ ĻĖ░ņ╣©ņØĆ ĻĘ╣Ē׳ ļō£ļ¼╝ļŗżĻ│Ā(ļ¦īņä▒ ĻĖ░ņ╣©ņØś 1% ļ»Ėļ¦ī) ļ░£Ēæ£ļÉ£ļ░ö ņ׳Ļ│Ā[21], 2004ļģäņŚÉ ņØ┤ļź┤ļ¤¼ņä£ņĢ╝ ņØ╝ļ│ĖņŚÉņä£ ņ£äņŗØļÅäņŚŁļźśļ│æņŚÉ ņØśĒĢ£ ĻĖ░ņ╣©ņØ┤ ņ”ØĻ░ĆĒĢśļŖö ņČöņäĖļØ╝Ļ│Ā ļ░£Ēæ£ĒĢśņśĆĻ│Ā[22], 2005ļģä ņØ╝ļ│ĖņØś ļŗżĻĖ░Ļ┤Ć ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ ņ£äņŗØļÅäņŚŁļźśļ│æĻ│╝ ļÅÖļ░śļÉ£ ĻĖ░ņ╣©ņØ┤ 8ņŻ╝ ņØ┤ņāü ņ¦ĆņåŹļÉ£ ļ¦īņä▒ ĻĖ░ņ╣©ņØś 2.4%ļØ╝Ļ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż[4]. 2007ļģä ļé£ņ╣śņä▒ ļ¦īņä▒ ĻĖ░ņ╣© ĒÖśņ×ÉļōżņØ┤ ļ¬░ļ”¼ļŖö ĒŖ╣ņłś Ēü┤ļ”¼ļŗēņŚÉņä£ ņ£äņŗØļÅäņŚŁļźśļ│æĻ│╝ ļÅÖļ░śļÉ£ ĻĖ░ņ╣©ņØ┤ 7.1%ļź╝ ņ░©ņ¦ĆĒĢśņśĆļŗżļŖö ļ│┤Ļ│ĀĻ░Ć ņ׳ņŚłļŗż[23]. ņ£ä-ņŗØļÅä ņŚŁļźśĻ░Ć ĻĖ░ņ╣©ņØś ņ¦äņĀĢĒĢ£ ņøÉņØĖņØĖņ¦ĆņŚÉ ļīĆĒĢ£ ļģ╝ļ×ĆņØĆ ņ░©ņ╣śĒĢśĻ│Ā, ĻĖ░ņĪ┤ņŚÉ ņĢīļĀżņ¦ä Ļ░£ļģÉļīĆļĪ£ ĒīÉļŗ©ĒĢśļŹöļØ╝ļÅä ĻĄŁļé┤ņŚÉņä£ļŖö ņ£äņŗØļÅäņŚŁļźśļ│æņŚÉ ņØśĒĢ£ ĻĖ░ņ╣©ņØ┤ ļ¦īņä▒ ĻĖ░ņ╣© ĒÖśņ×ÉņØś 5%ļź╝ ļäśņ¦Ć ņĢŖņØä Ļ▓āņØ┤ļØ╝Ļ│Ā ņČöņĀĢļÉ£ļŗż. Ēśäņ×¼ ļ¦ÄņØĆ ļ¦īņä▒ ĻĖ░ņ╣© ņ¦äļŻīņ¦Ćņ╣©ņŚÉņä£ļŖö ņāØĒÖ£ Ēī©Ēä┤, ņłśļ®┤ ņ×ÉņäĖņØś ņĪ░ņĀĢ ņÖĖņŚÉ ņĢĮļ¼╝ņØś ĒÜ©Ļ│╝Ļ░Ć ņ×ģņ”ØļÉśņ¦Ć ņĢŖņĢśņØīņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ĒöäļĪ£ĒåżĒÄīĒöä ņ¢ĄņĀ£ņĀ£ļź╝ ņČöņ▓£ĒĢśĻ│Ā ņ׳ņ£╝ļéś, ņĢ×ņä£ ĻĖ░ņłĀĒĢ£ļīĆļĪ£ ĻĘĖ ņĢĮĒÜ©ļŖö ļ»Ėņ¦Ćņłśļŗż. ĻĖ░ņ╣© ļ│ĆņØ┤ĒśĢ ņ▓£ņŗØņØ┤ļéś ņāüĻĖ░ļÅäĻĖ░ņ╣©ņ”ØĒøäĻĄ░ņØś ņ╣śļŻī ĒÜ©Ļ│╝Ļ░Ć 1-2ņŻ╝ ņØ┤ļé┤ņŚÉ ņŗĀņåŹĒ׳ ļéśņśżļŖö ļ░śļ®┤, ņ£äņŗØļÅäņŚŁļźśļ│æņØś ņ╣śļŻī ĒÜ©Ļ│╝ļŖö 2-4ņŻ╝ļĪ£ ņāüļīĆņĀüņ£╝ļĪ£ ļŹöļööĻ▓ī ļéśĒāĆļéśļ®░, Ļ▓ĮņÜ░ņŚÉ ļö░ļØ╝ņä£ļŖö 4-6Ļ░£ņøöĻ░ä ņ╣śļŻī Ēøä ņĢĮĒÜ©ļź╝ ĒīÉļŗ©ĒĢśļØ╝Ļ│Ā ņ¦äļŻīņ¦Ćņ╣©ņä£ņŚÉ ĻĖ░ņłĀļÉśņ¢┤ ņ׳ņ£╝ļéś ņØ┤ ļśÉĒĢ£ ļ¦żņÜ░ ņŗ¼Ļ░üĒĢ£ ņśżļźśļź╝ ļé┤ĒżĒĢ£ļŗż[12]. ĻĖ░ņ╣©ņØś ĒŖ╣ņä▒ņØĆ ņĀĢļÅäņØś ņ░©ņØ┤ļŖö ņ׳ņ£╝ļéś ņŗ£Ļ░äņĀü, Ļ│äņĀłņĀü ļ│ĆļÅÖņä▒ņØ┤ ļ¦żņÜ░ Ļ░ĢĒĢ£ ĒśĖĒØĪĻĖ░ ņ”ØņāüņØ┤Ļ│Ā ņ╣śļŻīļź╝ ĒĢśņ¦Ć ņĢŖļŹöļØ╝ļÅä ņĀĆņĀłļĪ£ ņ”ØņāüņØ┤ Ļ░£ņäĀļÉśļŖö Ļ▓ĮņÜ░Ļ░Ć ĒŚłļŗżĒĢśļŗż. ĻĘĖļ¤¼ļ»ĆļĪ£ 4-6Ļ░£ņøöĻ░ä ļ│ĄņĢĮ Ēøä ĻĖ░ņ╣©ņØ┤ ĒśĖņĀäļÉśņŚłņØä ļĢī ņĢĮļ¼╝ņØś ĒÜ©Ļ│╝ņØĖņ¦Ć, ņĀĆņĀłļĪ£ ņóŗņĢäņ¦ä Ļ▓āņØĖņ¦Ć ĻĄ¼ļ│äĒĢĀ ļ░®ļ▓ĢņØ┤ ņŚåļŗż. ņ£ä-ņŗØļÅä ņŚŁļźśĻ░Ć ņŗØļÅäņØś ĻĖ░ņ╣© ņłśņÜ®ņ▓┤ļź╝ ņ×ÉĻĘ╣ĒĢĀ ņłśļÅä ņ׳Ļ▓Āņ£╝ļéś, ņØ┤ļ¤░ ĒÖśņ×ÉļōżņŚÉĻ▓īļÅä ĻĖ░Ļ┤Ć-ĻĖ░Ļ┤Ćņ¦ĆņŚ╝ņØ┤ ņĪ┤ņ×¼ĒĢ£ļŗżļŖö Ļ▓āņØĆ ņל ņĢīļĀżņ¦ä ņé¼ņŗżņØ┤ļ®░[18], ņØ┤ļōż ĒÖśņ×ÉļōżņŚÉĻ▓īļÅä ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£Ļ░Ć ņ¢┤ļŖÉ ņĀĢļÅä ĒÜ©Ļ│╝ņĀüņØ╝ņ¦Ć ļ¬©ļźĖļŗżļŖö ņŚ░ĻĄ¼ Ļ▓░Ļ│╝Ļ░Ć ņ׳ļŗż[17].
ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ ĻĖ░ņ╣©
ļÅÖņä£ņ¢æņØś ļ¦īņä▒ ĻĖ░ņ╣© ņŚŁĒĢÖ ņŚ░ĻĄ¼ņŚÉņä£ ĻĖ░ņ╣©ņØś ņøÉņØĖņØä ņĢīņ¦Ć ļ¬╗ĒĢśļŖö ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ ĻĖ░ņ╣©ņØ┤ ļ¦żņÜ░ ļ¦ÄļŗżļŖö ņé¼ņŗżņØĆ ņŻ╝ņ¦ĆņØś ņé¼ņŗżņØ┤ļ®░ ņÜ░ļ”¼ļéśļØ╝ņØś Ļ▓ĮņÜ░ ļ╣äĒØĪņŚ░ņ×É ļ¦īņä▒ ĻĖ░ņ╣©ņØś 30%ļź╝ ņāüĒÜīĒĢĀ Ļ▓āņ£╝ļĪ£ ņČöņĀĢļÉ£ļŗż[1]. ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ ĻĖ░ņ╣©ņØś ņĀĢņØśļŖö ņĢäņ¦ü ĒÖĢļ”ĮļÉśņ¦Ć ņĢŖņĢäņä£ ņŚ░ĻĄ¼ņ×Éļ¦łļŗż ņĪ░ĻĖłņö® ļŗżļźĖ ņØśļ»ĖļĪ£ ņé¼ņÜ®ļÉśĻ│Ā ņ׳ņ£╝ļŗł ņØ┤ņŚÉ ļīĆĒĢ£ ĒŖ╣ņĀĢ ļģ╝ļ¼ĖņØä ļ│╝ ļĢī ņ¢┤ļ¢ż ņĀĢņØś ĒĢśņŚÉņä£ ĻĖ░ņłĀļÉśņŚłļŖöņ¦Ć ņĀĢĒÖĢĒ׳ ĒīīņĢģĒĢśĻ│Ā ņ׳ņ¢┤ņĢ╝ ĒĢ£ļŗż. Ēśäņ×¼ ņé¼ņÜ®ļÉśļŖö ņÜ®ņ¢┤ļōżņØĆ ĒŖ╣ļ░£ņä▒(idiopathic), ņäżļ¬ģļÉśņ¦Ć ņĢŖļŖö(unexplained), ļČłņØæņä▒(refractory)ĻĖ░ņ╣© ļō▒ņØĖļŹ░ Ļ▓ĮņÜ░ņŚÉ ļö░ļØ╝ņä£ļŖö ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ņ¦äļŗ©ņĀü Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆņØīņŚÉļÅä ĻĖ░ņ╣©ņØś ņøÉņØĖņØä ņ░Šņ¦Ć ļ¬╗ĒĢśļŖö Ļ▓ĮņÜ░ļź╝ ņ¦Ćņ╣ŁĒĢśĻĖ░ļÅä ĒĢśĻ│Ā, ņ¢┤ļ¢ż Ļ▓ĮņÜ░ņŚÉļŖö ņ¦äļŗ©ņĀü Ļ▓Ćņé¼ņŚÉņä£ ņøÉņØĖņØä ņ░Šņ¦Ć ļ¬╗ĒĢśļ®┤ņä£ ļśÉĒĢ£ ĒĢŁĒ׳ņŖżĒāĆļ»╝ņĀ£, ĒöäļĪ£ĒåżĒÄīĒöä ņ¢ĄņĀ£ņĀ£, ļśÉļŖö ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£ļź╝ Ļ▓ĮĒŚśņĀüņ£╝ļĪ£ ņé¼ņÜ®ĒĢśņśĆņØīņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ĻĖ░ņ╣©ņØ┤ ĒśĖņĀäļÉśņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░ļĪ£ ņ¦äļŗ©Ļ│╝ Ļ▓ĮĒŚśņĀü ņ╣śļŻīņŚÉ ļ¬©ļæÉ ņŗżĒī©ĒĢ£ Ļ▓ĮņÜ░ļź╝ ņ¦Ćņ╣ŁĒĢśĻĖ░ļÅä ĒĢ£ļŗż. ņ£äņŚÉņä£ ņøÉņØĖ ļ»ĖņāüņØś ļ¦īņä▒ ĻĖ░ņ╣© ĒÖśņ×ÉļōżļÅä ĒĢŁĒ׳ņŖżĒāĆļ»╝ņĀ£, ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£ņĀ£ņŚÉ ļ░śņØæĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ņ׳ļŗżĻ│Ā ĻĖ░ņłĀĒĢ£ Ļ▓āņØä Ļ│ĀļĀżĒĢśļ®┤ ņ¦äļŗ©ņŚÉļ¦ī ņŗżĒī©ĒĢ£ Ļ▓ĮņÜ░ņÖĆ ņ¦äļŗ©Ļ│╝ Ļ▓ĮĒŚśņĀü ņ╣śļŻīņŚÉ ļ¬©ļæÉ ņŗżĒī©ĒĢ£ Ļ▓ĮņÜ░ņØś ĒÖśņ×ÉĻĄ░ ņé¼ņØ┤ņŚÉļŖö ļ¦żņÜ░ Ēü░ ņ░©ņØ┤Ļ░Ć ņ׳ņØä ņłś ņ׳ļŗżļŖö Ļ▓āņØä ņśłņāüĒĢĀ ņłś ņ׳ļŗż. ņĄ£ĻĘ╝ ļ»ĖĻĄŁĒØēļČĆļé┤Ļ│╝ĒĢÖĒÜīņŚÉņä£ ĒÄĖņ░¼ĒĢ£ ņóģņäżņØä ļ│┤ļ®┤ ņäżļ¬ģļÉśņ¦Ć ņĢŖļŖö ļ¦īņä▒ ĻĖ░ņ╣©ņØĆ ņ×äņāüņĀüņ£╝ļĪ£ ņäĖ Ļ░Ćņ¦Ć ļŗżļźĖ ņāüĒÖ®ņŚÉņä£ ļ░£ņāØĒĢ£ļŗżĻ│Ā ĻĖ░ņłĀĒĢśĻ│Ā ņ׳ļŖöļŹ░, 1) ņ¦äļŗ©ņĀü Ļ▓Ćņé¼ņŚÉņä£ ņøÉņØĖņØä ņ░ŠņØä ņłś ņŚåļŖö Ļ▓ĮņÜ░, 2) ņ¦äļŗ©ņĀü Ļ▓Ćņé¼ņŚÉņä£ ņøÉņØĖņØä ņ░ŠņĢśņ¦Ćļ¦ī ņ╣śļŻīņŚÉ ļé┤ņä▒ņØä ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░, 3) ņ¦äļŗ©ņĀü Ļ▓Ćņé¼ņŚÉņä£ ņøÉņØĖņØä ņ░Šņ¦ĆļÅä ļ¬╗ĒĢśĻ│Ā, ņ╣śļŻīņŚÉ ļīĆĒĢ£ ļé┤ņä▒ņØä ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░ļØ╝Ļ│Ā ĒĢśņśĆļŗż[24]. ņØ┤ ņäĖ Ļ░Ćņ¦Ć ņżæņŚÉņä£ ņ¢┤ļ¢ż ĻĖ░ņżĆņØä ņĀüņÜ®ĒĢśļŖÉļāÉņŚÉ ļö░ļØ╝ņä£ ĒŖ╣ļ░£ņä▒ ĻĖ░ņ╣©ņØś ĒÖśņ×É ļ▓öņ£äĻ░Ć Ēü¼Ļ▓ī ļŗ¼ļØ╝ņ¦ł Ļ▓āņØ┤ļŗż. ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ ĻĖ░ņ╣© ĒÖśņ×ÉļōżņØĆ ļ│æĒā£ņāØļ”¼ĒĢÖņĀüņ£╝ļĪ£ ĻĖ░ņ╣© ļ░śņé¼ Ļ▓ĮļĪ£Ļ░Ć ļ╣äņĀĢņāüņĀüņ£╝ļĪ£ ĒĢŁņ¦äļÉśņ¢┤ ņ׳Ļ│Ā, ļé©ņä▒ļ│┤ļŗżļŖö ņŚ¼ņä▒ņŚÉ ĒØöĒĢ£ Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż. ņØ┤ļōż ņŚŁņŗ£ ĻĖ░Ļ┤Ćņ¦Ć ņĀÉļ¦ēņŚÉ ļ╣äĒŖ╣ņØ┤ņĀü ņŚ╝ņ”ØņØ┤ ņĪ┤ņ×¼ĒĢ£ļŗż[18].
ļ╣äĒśĖņé░ĻĄ¼ņä▒ ĻĖ░ļÅä ņ¦łĒÖśņŚÉ ļīĆĒĢ£ ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£ņØś ĒÜ©Ļ│╝
ļ¦īņä▒ ĻĖ░ņ╣©ņØś ņøÉņØĖņØä ĒśĖņé░ĻĄ¼ņä▒ ĻĖ░ļÅä ņ¦łĒÖśĻ│╝ ļ╣äĒśĖņé░ĻĄ¼ņä▒ ĻĖ░ļÅä ņ¦łĒÖśņ£╝ļĪ£ ļéśļłäņ¢┤ ņāØĻ░üĒĢ┤ ļ│╝ ņłś ņ׳ļŗż. ĒśĖņé░ĻĄ¼ņä▒ ĻĖ░ļÅä ņ¦łĒÖśņŚÉļŖö ĒśĖņé░ĻĄ¼ņä▒ ĻĖ░Ļ┤Ćņ¦ĆņŚ╝, ĻĖ░ņ╣© ļ│ĆņØ┤ĒśĢ ņ▓£ņŗØ, ĻĖ░Ļ┤Ćņ¦Ć ņ▓£ņŗØ ļō▒ņØś ņ¦łĒÖśņØ┤ ĒżĒĢ©ļÉśļ®░, ņØ┤ļōżņŚÉĻ▓ī ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£Ļ░Ć ļ¦żņÜ░ ĒÜ©Ļ│╝ņĀüņ×äņØĆ ņŻ╝ņ¦ĆņØś ņé¼ņŗżņØ┤ļŗż. ņØ┤ņŚÉ ļ░śĒĢśņŚ¼ ņäżļ¬ģļÉśņ¦Ć ņĢŖļŖö ļ¦īņä▒ĻĖ░ņ╣©ņŚÉ ļīĆĒĢ£ ņ¦äļŻīņ¦Ćņ╣©ņä£ņŚÉļŖö Ļ░Øļŗ┤ ĒśĖņé░ĻĄ¼ ļČäņ£©, ĒśĖĻĖ░ ņØ╝ņé░ĒÖöņ¦łņåī ļČäņ£©, ĻĖ░Ļ┤Ćņ¦Ć ņ£Āļ░£ Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņŚ¼ Ļ▓░Ļ│╝Ļ░Ć ņØīņä▒ņØĖ ļ╣äĒśĖņé░ĻĄ¼ņä▒ ļ¦īņä▒ ĻĖ░ņ╣©ņŚÉļŖö ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£ņŚÉ ĒÜ©Ļ│╝Ļ░Ć ņŚåņ£╝ļŗł ņ▓śļ░®ĒĢśņ¦Ć ļ¦É Ļ▓āņØä ĻČīĻ│ĀĒĢśĻ│Ā ņ׳ļŖöļŹ░, ņŚŁņé¼ņāü ĻĘĖ ņ£ĀņØ╝ĒĢ£ ĻĘ╝Ļ▒░ļŖö Pizzichini ļō▒ņØ┤ ņĀĆņłĀĒĢ£ ļģ╝ļ¼Ė ĒĢ£ ĒÄĖņØ┤ļŗż[24]. Pizzichini ļō▒[25]ņØĆ Ļ░Øļŗ┤ņŚÉ ĒśĖņé░ĻĄ¼ ņ”ØĻ░ĆĻ░Ć ņŚåļŖö ļ╣äņ▓£ņŗØņä▒ ļ¦īņä▒ ĻĖ░ņ╣© ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ budesonideļź╝ 2ņŻ╝Ļ░ä ņ£äņĢĮ ļīĆņĪ░ĻĄ░Ļ│╝ ļ╣äĻĄÉĒĢśņŚ¼ Ēł¼ņŚ¼ĒĢśņśĆļŖöļŹ░, ņ¢æ ĻĄ░ ņé¼ņØ┤ņŚÉ cough visual analogue scale (VAS)ņŚÉ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż. ĻĘĖļ¤¼ļéś ņØ┤ ļģ╝ļ¼ĖņŚÉļŖö ļŗżņłśņØś ņ╣śļ¬ģņĀüņØĖ Ļ▓░ĒĢ©ļōżņØ┤ ņ׳ļŗż. budesonide Ēł¼ņŚ¼ĻĄ░Ļ│╝ ņ£äņĢĮ ļīĆņĪ░ĻĄ░ņØś ĒÖśņ×É ņłśĻ░Ć ļČłĻ│╝ 21ļ¬ģ, 23ļ¬ģņ£╝ļĪ£ ņŚ░ĻĄ¼ ĻĘ£ļ¬©Ļ░Ć ļ¦żņÜ░ ņ×æĻ│Ā, ĻĘĖņÖĆņżæņŚÉ ņŖżĒģīļĪ£ņØ┤ļō£ ņ╣śļŻīņŚÉ ļé┤ņä▒ņØä ļ│┤ņØ┤ļŖö ĒśĖņżæĻĄ¼ņä▒ ĻĖ░ļÅä ņŚ╝ņ”ØņØä Ļ░Ćņ¦ĆĻ│Ā ņ׳ņØä ĒÖĢļźĀņØ┤ ļåÆņØĆ ex-smokerĻ░Ć Ļ░ü ĻĄ░ņŚÉ 29%, 26% Ēżņ¦äĒĢśĻ│Ā ņ׳ņ£╝ļ®░, ņØ┤ļōżņØś ĻĖ░ņ╣© ļ│æļĀźņØ┤ ĒÅēĻĘĀ 9.8ļģä, 11.8ļģäņ£╝ļĪ£ ļ¦żņÜ░ ļ¦īņä▒ņĀüņØ┤ņ¢┤ņä£ 2ņŻ╝Ļ░äņØś ņ╣śļŻīļĪ£ļŖö ņČ®ļČäĒĢ£ ņ╣śļŻī ĒÜ©Ļ│╝Ļ░Ć ļéśņśżņ¦Ć ņĢŖņØä Ļ░ĆļŖźņä▒ņØ┤ ļåÆņØĆ ĒÖśņ×ÉļōżņØ┤ņŚłļŗż. ņ¢┤ņ▓śĻĄ¼ļŗłņŚåĻ▓īļÅä ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£ņØś ĒÜ©Ļ│╝ļź╝ ņŗ£ĒŚśĒĢśļŖö ņĀäĒ¢źņĀü ņ×äņāü ņŗ£ĒŚśņ×äņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā Ļ░ü ĻĄ░ņØś 17%, 14%ņŚÉ ĒĢ┤ļŗ╣ĒĢśļŖö ĒÖśņ×ÉļōżņØĆ ņØ┤ņĀäņŚÉ ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£ļź╝ ņé¼ņÜ®ĒĢśņśĆņŚłļŹś ĒÖśņ×ÉļōżņØ┤ ĒżĒĢ©ļÉśņŚłļŗż. ņØ┤ ņ×äņāü ņŗ£ĒŚśņØś ņØ╝ņ░© ĒÅēĻ░Ć ļ│ĆņłśļŖö cough VASņØś Ļ░£ņäĀņØ┤ļ®░, ņŚ░ĻĄ¼ņ×ÉļōżņØ┤ ļČäņäØ ņĀäņŚÉ ņĀĢĒĢśĻĖ░ļź╝ cough VASĻ░Ć 50% ņØ┤ņāü Ļ░ÉņåīĒĢ£ Ļ▓ĮņÜ░ņŚÉļ¦ī ņ×äņāüņĀüņ£╝ļĪ£ ņżæņÜöĒĢ£ Ļ▓āņ£╝ļĪ£ Ļ░äņŻ╝ĒĢśĻ▓ĀļŗżĻ│Ā ļģ╝ļ¼ĖņŚÉ ĻĖ░ņłĀĒĢśņśĆņØīņŚÉļÅä ņŚ░ĻĄ¼ņ×ÉļōżņØĆ ņ¢æ ĻĄ░ņØś cough VAS ļ│ĆĒÖö ĒÅēĻĘĀņŚÉ ĒåĄĻ│äņĀü ņ░©ņØ┤Ļ░Ć ņŚåņ¢┤ņä£ ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£Ļ░Ć ĒÜ©Ļ│╝Ļ░Ć ņŚåļŗżĻ│Ā Ļ▓░ļĪĀņ¦Ćņ£╝ļ®┤ņä£, 2ņŻ╝ ņ╣śļŻī Ēøä cough VASĻ░Ć ĻĖ░ņĀĆņ╣ś ļīĆļ╣ä 50%ņØ┤ĒĢśļĪ£ ņżäņ¢┤ļō£ļŖö ĒÖśņ×ÉņØś ņł½ņ×ÉļŖö budesonide Ēł¼ņŚ¼ĻĄ░ņŚÉņä£ 19%, ņ£äņĢĮĻĄ░ņŚÉņä£ļŖö 0% ļ╣łļÅäļĪ£ Ļ┤Ćņ░░ļÉśņ¢┤ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśĻ▓ī ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£ ņé¼ņÜ®ĻĄ░ņŚÉņä£ ņ×äņāüņĀüņ£╝ļĪ£ ņżæņÜöĒĢ£ ĻĖ░ņ╣© Ļ░£ņäĀņØä Ļ▓ĮĒŚśĒĢśļŖö ĒÖśņ×ÉļōżņØ┤ ļ¦ÄņĢśļŖöļŹ░ļÅä(p= 0.028, chi-square test) ļģ╝ļ¼ĖņŚÉ ņØ┤ļź╝ ļ¬ģņŗ£ĒĢśņ¦Ć ņĢŖļŖö ņśżļźśļź╝ ļ▓öĒĢśņśĆļŗż. ļö░ļØ╝ņä£ ņØ┤ ļģ╝ļ¼ĖņŚÉņä£ ņŻ╝ņןĒĢśļŖö ļ╣äņ▓£ņŗØņä▒ ļ¦īņä▒ ĻĖ░ņ╣© ĒÖśņ×ÉņŚÉņä£ ņŖżĒģīļĪ£ņØ┤ļō£Ļ░Ć ĒÜ©Ļ│╝Ļ░Ć ņŚåļŗżļŖö ņŻ╝ņןņØĆ ņ×äņāü ņŚ░ĻĄ¼ ņäżĻ│äņØś ņśżļźś, ļīĆņāüņ×É ņäĀņĀĢņśżļźś, ņŗ£ĒŚś Ļ▓░Ļ│╝ ĒĢ┤ņäØ ņśżļźśļōżņØä ļŗżņłś ĒżĒĢ©ĒĢśņŚ¼ ņäżļōØļĀźņØä ņ×āĻ│Ā ņ׳ļŗż. ļ░śļ®┤ņŚÉ ņ▓£ņŗØņØ┤ ņĢäļŗī ļ¦īņä▒ ĻĖ░ņ╣© ĒÖśņ×ÉņŚÉņä£ ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£ ņé¼ņÜ® Ēøä ĻĖ░ņ╣©ņØ┤ ņØśļ»Ė ņ׳Ļ▓ī Ļ░ÉņåīĒĢ£ļŗżļŖö ļģ╝ļ¼ĖļōżņØ┤ ņĪ┤ņ×¼ĒĢ£ļŗż[17,26,27]. Johnstone ļō▒[28]ņØ┤ ļ¦īņä▒ ĒŖ╣ļ░£ņä▒ ĻĖ░ņ╣©ņŚÉ ļīĆĒĢ£ ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£ņØś ĒÜ©Ļ│╝ņŚÉ ļīĆĒĢśņŚ¼ 570ļ¬ģņØ┤ ĒżĒĢ©ļÉ£ 8Ļ░£ņØś ļ¼┤ņ×æņ£ä ņ×äņāü ņŗ£ĒŚśņØä ļ®öĒāĆ ļČäņäØĒĢśņśĆļŖöļŹ░ ĒżĒĢ©ļÉ£ ņ×äņāü ņŗ£ĒŚśļōżņØś ņäżĻ│ä ļé┤ņÜ®ņØ┤ ļ¦īņä▒ ĻĖ░ņ╣©ņØś ĻĖ░Ļ░ä ņĀĢņØś, ļ¦īņä▒ ĻĖ░ņ╣©ņØś ĻĖ░ņĀĆ ņ¦łĒÖśņäĀĒāØ-ņĀ£ņÖĖļź╝ ĒżĒĢ©ĒĢśņŚ¼ ņāüļŗ╣Ē׳ ņØ┤ņ¦łņĀüņØ┤ļØ╝ļŖö ļŗ©ņĀÉņØ┤ ņ׳ņ¦Ćļ¦ī ĻĘĖ Ļ▓░Ļ│╝ļŖö ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£Ļ░Ć ĻĖ░ņ╣©ņØä ņ£äņĢĮĻĄ░ ļīĆļ╣ä ņØśļ»Ė ņ׳Ļ▓ī Ļ░Éņåīņŗ£ĒéżļŖö Ļ▓āņ£╝ļĪ£ ņĪ░ņé¼ļÉśņŚłļŗż. ņŖżĒģīļĪ£ņØ┤ļō£ņØś ĒÜ©Ļ│╝Ļ░Ć ņ▓£ņŗØņØ┤ ņĢäļŗī ļ¦īņä▒ ĻĖ░ņ╣©ņŚÉņä£ ņ▓£ņŗØ ĒÖśņ×Éļ│┤ļŗż ņĀüņØĆ Ļ▓āņØĆ ļ¦×ņ¦Ćļ¦ī ņŖżĒģīļĪ£ņØ┤ļō£ņŚÉ ļé┤ņä▒ņØä ļ│┤ņØĖļŗżļŖö Ēæ£ĒśäņØĆ ņĀüņĀłĒĢśņ¦Ć ņĢŖĻ│Ā, ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£ ņ╣śļŻīļĪ£ ĒśĖņĀäļÉśļŖö ĒÖśņ×ÉļōżņØ┤ ņāüļŗ╣ņłś ņ׳ļŗżļŖö Ļ▓āņØ┤ Ļ░Ćņן ņĀüĒĢ®ĒĢ£ Ēæ£ĒśäņØ╝ Ļ▓āņØ┤ļŗż. ņØ┤ļ¤¼ĒĢ£ ĒśäņāüņØĆ ĻĖ░ļÅä ņŚ╝ņ”ØņØä ĻĄ¼ņä▒ĒĢśļŖö ņŚ╝ņ”ØņäĖĒżņØś ņāüļīĆņĀü ļČäĒżņŚÉ ĻĖ░ņØĖĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ĒśĖĒØĪĻĖ░Ļ│ä ņŚ╝ņ”ØņŚÉļŖö ņ¦łĒÖśņŚÉ ļö░ļØ╝ņä£ ĒśĖņżæĻĄ¼, ļ”╝ĒöäĻĄ¼, ĒśĖņé░ĻĄ¼, ļīĆņŗØņäĖĒż, ļ╣äļ¦īņäĖĒżĻ░Ć ļŗżņ¢æĒĢ£ ļ╣äņ£©ļĪ£ ņä×ņØ┤Ļ▓ī ļÉśļŖöļŹ░, ĒśĖņé░ĻĄ¼, ļ”╝ĒöäĻĄ¼Ļ░Ć ņŻ╝ņÜö ņŚ╝ņ”ØņäĖĒżņØĖ ņ¦łĒÖśņŚÉļŖö ņŖżĒģīļĪ£ņØ┤ļō£ ļ░śņØæņä▒ņØ┤ ņóŗĻ│Ā, ĒśĖņżæĻĄ¼, ļīĆņŗØņäĖĒżĻ░Ć ņŻ╝ņÜö ņŚ╝ņ”ØņäĖĒżņØĖ ņ¦łĒÖśņŚÉļŖö ņŖżĒģīļĪ£ņØ┤ļō£ ļé┤ņä▒ņØä ļ│┤ņØĖļŗżļŖö ņé¼ņŗżņØĆ ņØ┤ļ»Ė ņל ņĢīļĀżņ¦ä ņé¼ņŗżņØ┤ļŗż[29].
ļ¦īņä▒ ĻĖ░ņ╣©ņØś ļ░£ņāØ ĻĖ░ņĀäņŚÉ ļīĆĒĢ£ ņāłļĪ£ņÜ┤ Ļ░£ļģÉļōż
ņ▓£ņŗØĻ│╝ Ļ░ÖņØĆ ĒśĖņé░ĻĄ¼ņä▒ ĻĖ░ļÅä ņ¦łĒÖśņØä ņĀ£ņÖĖĒĢ£ ļ¦īņä▒ ĻĖ░ņ╣©ņØś ļ│æĒā£ņāØļ”¼ļź╝ ņäżļ¬ģĒĢśļŖö ĻĖ░ņĪ┤ņØś ņØ┤ļĪĀļōżņŚÉ ļ¦ÄņØĆ ĒŚłņĀÉņØ┤ ņ׳ņ£╝ļ»ĆļĪ£ ņāłļĪ£ņÜ┤ ļ¬©ļŹĖņØ┤ ņĀ£ņŗ£ļÉśĻ│Ā ņ׳ļŗż(Fig. 1) [30]. ĻĖ░ņ╣©ņØĆ ĻĖ░ņ╣©ļ░śņé¼ Ļ▓ĮļĪ£ņØś ļé┤ņ×¼ņĀü ņØ┤ņāüĻ│╝ ĻĖ░ņ╣© ņ£Āļ░£ ņÜöņØĖņØ┤ Ļ▓░ĒĢ®ĒĢśņŚ¼ ņä▒ļ”ĮļÉ£ļŗżļŖö ļ¬©ļŹĖņØ┤ ņ׳ļŖöļŹ░, ACE inhibitorļéś ĒØĪņŚ░ņŚÉ ņØśĒĢ£ ĻĖ░ņ╣©ņØĆ ņØ┤ļōżņØ┤ ņŻ╝ļÅäņĀü ĻĖ░ņ╣© ņ£Āļ░£ ņÜöņØĖņØ┤ļ»ĆļĪ£ ņØ┤ļ¤¼ĒĢ£ Ļ▓āļōżņØä ņĀ£Ļ▒░ĒĢśļŖö Ļ▓āļ¦īņ£╝ļĪ£ļÅä ĻĖ░ņ╣©ņØ┤ ņāüļŗ╣Ē׳ ņÖäĒÖöļÉĀ ņłś ņ׳ļŖö ļ░śļ®┤ ļ╣äņŚ╝-ļČĆļ╣äļÅÖņŚ╝ ļśÉļŖö ņ£ä-ņŗØļÅä ņŚŁļźśņÖĆ ļÅÖļ░śļÉ£ ĻĖ░ņ╣©ņØĆ ņØ┤ļōżņØ┤ ņĪ░ņŚ░ĻĖēņ£Āļ░£ ņÜöņØĖņŚÉ ļČłĻ│╝ĒĢśļ»ĆļĪ£ ņØ┤ņŚÉ ļīĆĒĢ£ ņ╣śļŻīļĪ£ļŖö ĻĖ░ņ╣©ņØ┤ ņĪ░ĻĖł ļ░¢ņŚÉ ņÖäĒÖöļÉśņ¦Ć ņĢŖĻ│Ā, ĻĖ░ņ╣© ļ░śņé¼ Ļ▓ĮļĪ£ņØś ļé┤ņ×¼ņĀü ņØ┤ņāüņØä ņĀ£ņ¢┤ĒĢ┤ņĢ╝ļ¦ī ĒÖĢņŗżĒĢ£ ņ╣śļŻī ĒÜ©Ļ│╝ļź╝ ļ│╝ ņłś ņ׳ļŗżĻ│Ā ņäżļ¬ģĒĢ£ļŗż. ĻĖ░ņ╣© ļ░śņé¼Ļ▓ĮļĪ£ņØś ļé┤ņ×¼ņĀü ņØ┤ņāüņØ┤ ņāØĻĖ░ļŖö ĻĖ░ņĀäņØĆ ļ¦żņÜ░ ļŗżņ¢æĒĢ£ļŹ░ ņ¦üĻ░äņĀæņĀüņ£╝ļĪ£ ļ╣äĒŖ╣ņØ┤ņĀüņØĖ ņŚ╝ņ”ØĻ│╝ Ļ┤ĆļĀ©ļÉ£ Ļ▓ĮņÜ░Ļ░Ć ļ¦Äļŗż. ņØ┤ļź╝ ņĪ░ņĀłĒĢśĻĖ░ ņ£äĒĢśņŚ¼ Ēśäņ×¼ ņ×äņāüņŚÉņä£ ņé¼ņÜ®ĒĢĀ ņłś ņ׳ļŖö ņĢĮļ¼╝ņØĆ ņ¦äĒĢ┤ņĀ£ņÖĆ ņåīņŚ╝ņĀ£ņØ┤ļŗż. ĻĖ░ņ╣©Ļ│╝ ņ¦äĒĢ┤ņĀ£ņØś Ļ┤ĆĻ│äļŖö ĒåĄņ”ØĻ│╝ ņ¦äĒåĄņĀ£ņØś Ļ┤ĆĻ│äņŚÉņä£ņÖĆ Ļ▒░ņØś Ļ░ÖņØĆ ļ│æĒā£ņāØļ”¼ĒĢÖņĀü ĻĖ░ņĀäņØ┤ ņĀüņÜ®ļÉ£ļŗż. ņé¼ņÜ®ļÉśļŖö ņ¦äĒĢ┤ņĀ£ņŚÉļŖö Ļ░ÉĻ░üņŗĀĻ▓Į ņĀäļÅäļź╝ ņ¢ĄņĀ£ĒĢśļŖö ņĢĮļ”¼ ņ×æņÜ®ņØä Ļ░Ćņ¦ĆĻ│Ā ņ׳ļŖö Ļ▓āļōżņØ┤ ļ¦Äļŗż. ĻĖ░ņ╣© ņøÉņØĖņŚÉ ļö░ļØ╝ ņĀĢļÅäņØś ņ░©ņØ┤ļŖö ņ׳ņØäņ¦Ć ļ¬©ļź┤ļéś ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£Ļ░Ć ĒÜ©Ļ│╝ļź╝ ļ│┤ņØ┤ļŖö ņØ┤ņ£ĀļÅä ņŚ╝ņ”ØņØ┤ ĻĖ░ņ╣© ļ░śņé¼ Ļ▓ĮļĪ£ņØś ļé┤ņ×¼ņĀü ņØ┤ņāüņØä ņ┤łļלĒĢśļŖö ņŻ╝ņÜö ņÜöņØĖņØ┤ĻĖ░ ļĢīļ¼ĖņØ┤ļŗż.
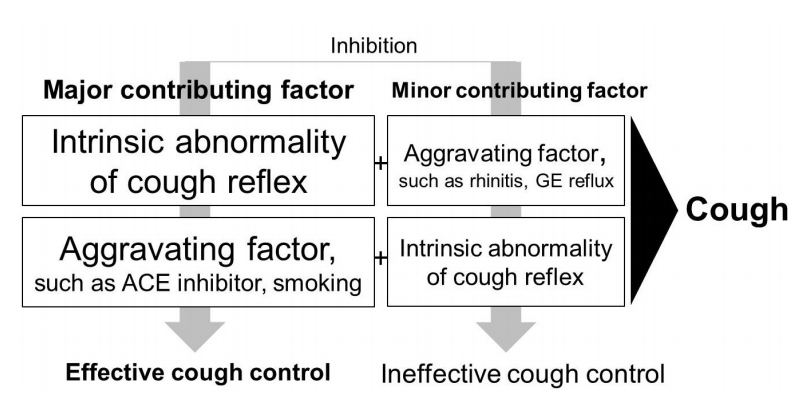
ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ņøÉņØĖņŚÉ ņØśĒĢśņŚ¼ ĻĖ░ņ╣© ļ░śņé¼ Ļ▓ĮļĪ£Ļ░Ć ĒÖ£ņä▒ĒÖöļÉśĻ│Ā, ĻĖ░ļÅä ņŚ╝ņ”ØņØ┤ ļ░£ņāØĒĢśļ®┤ ĻĖ░ņ╣©ņØ┤ ļ░£ņāØĒĢśļŖöļŹ░, ĻĖ░ņ╣©ņØ┤ļØ╝ļŖö ļ░śļ│ĄņĀüņØĖ ĻĖ░Ļ│äņĀü ņ×ÉĻĘ╣ ņ×Éņ▓┤Ļ░Ć ĻĖ░ļÅä ņŚ╝ņ”ØņØä ņ£Āļ░£ĒĢśĻ│Ā ĻĖ░ņ╣© ļ░śņé¼Ļ▓ĮļĪ£ļź╝ ļŹöņÜ▒ ĒÖ£ņä▒ĒÖöņŗ£ņ╝£ņä£ ĻĖ░ņ╣©ņØ┤ ĻĖ░ņ╣©ņØä ņĢģĒÖöņŗ£ĒéżļŖö ņĢģņł£ĒÖś Ļ│Āļ”¼Ļ░Ć ĒśĢņä▒ļÉ£ļŗż(Fig. 2) [31]. ĻĘĖļ¤¼ļ»ĆļĪ£ ĻĖ░ņ╣©ņØś ņĢĀņ┤łņØś ņøÉņØĖņØä ņ╣śļŻīĒĢśļŖö Ļ▓āļÅä ņżæņÜöĒĢśņ¦Ćļ¦ī ĻĖ░ņ╣© ĻĘĖ ņ×Éņ▓┤ļź╝ ņ¢ĄņĀ£ĒĢśļŖö Ļ▓āļÅä ņØ┤ļ¤¼ĒĢ£ ņĢģņł£ĒÖś Ļ│Āļ”¼ļź╝ ņ░©ļŗ©ĒĢśĻĖ░ ņ£äĒĢ┤ņä£ ĒĢäņÜöĒĢśļŗż. ņ”ē, ĒÜ©Ļ│╝ņĀüņØĖ ĻĖ░ņ╣© ņ╣śļŻīļź╝ ņ£äĒĢ┤ņä£ļŖö ņøÉņØĖ ņ╣śļŻīņÖĆ ļīĆņ”Ø ņ╣śļŻīļź╝ ļÅÖņŗ£ņŚÉ ņŗ£Ē¢ēĒĢ┤ņĢ╝ ĒĢśļŖö Ļ▓āņØ┤ļŗż. ĻĖ░ņ╣©ņØä ņ╣śļŻīĒĢśĻĖ░ ņ£äĒĢ┤ņä£ ņĢĮļ¼╝ ņÜöļ▓Ģ ņÖĖņŚÉ Ē¢ēļÅÖ-ņŗ¼ļ”¼ ņ╣śļŻīļÅä ļ│æĒ¢ēĒĢśļ®┤ ĒÜ©Ļ│╝ņĀüņØ╝ Ļ▓āņØ┤ļŗż. 2Ļ░£ņøöņØ┤ņāü ĻĖ░ņ╣©ņØ┤ ņ¦ĆņåŹļÉśĻ│Ā ļé┤Ļ│╝ņĀü ņ╣śļŻīņŚÉ ņŗżĒī©ĒĢ£ ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ŌĆśspeech pathology interventionŌĆÖņØ┤ļØ╝ļŖö Ē¢ēļÅÖ-ņŗ¼ļ”¼ ņ╣śļŻīļź╝ 2Ļ░£ņøöĻ░ä ņŗ£Ē¢ēĒĢ£ ļīĆņĪ░ĻĄ░ ņŚ░ĻĄ¼ņŚÉņä£ Ē¢ēļÅÖ-ņŗ¼ļ”¼ ņ╣śļŻīļź╝ ņŗ£Ē¢ēĒĢ£ ĒÖśņ×ÉĻĄ░ņØś ĻĖ░ņ╣©ņØ┤ ņØ╝ļ░ś Ļ▒┤Ļ░ĢĻ░Ģņóīļź╝ ņŗ£Ē¢ēĒĢ£ ļīĆņĪ░ĻĄ░ļ│┤ļŗż ņØśļ»Ėņ׳Ļ▓ī Ļ░ÉņåīĒĢśņśĆļŗż[32]. ņØ┤ ņŚ░ĻĄ¼ņŚÉņä£ ņŗ£Ē¢ēĒĢ£ ņ╣śļŻī Ē¢ēņ£äļŖö ĒÖśņ×ÉņŚÉĻ▓ī ļŗżņØīĻ│╝ Ļ░ÖņØ┤ ĻĄÉņ£ĪĒĢśĻ│Ā Ļ▓®ļĀżĒĢśļŖö ļé┤ņÜ®ļōżņØ┤ņŚłļŗż: ŌĆ£ĻĖ░ņ╣©ĒĢ┤ļ┤ÉņĢ╝ ņåīņÜ®ņŚåļŗż, ļ¬ĖņŚÉ ĒĢ┤ļĪŁļŗżŌĆØ, ŌĆ£ļäłļŖö ĻĖ░ņ╣©ņØä ņ¢ĄņĀ£ĒĢĀ ņłś ņ׳ļŗżŌĆØ, ŌĆ£ĻĖ░ņ╣©ņØ┤ ļéśņś¼ Ļ▓ā Ļ░Öņ£╝ļ®┤ ļŗżļźĖ ļÅÖņ×æņØä ĒĢ┤ļ┤ÉļØ╝(ņé╝ĒéżĻĖ░, ņ×ģļé┤ļ░ĆĻ│Ā ņł©ņē¼ĻĖ░, ļ¬®ņŚÉ Ēל ļ╣╝ĻĖ░)ŌĆØ, ŌĆ£ĻĖ░ņ╣©ņØ┤ ļéśņśżļĀżĻ│Ā ĒĢśļ®┤ ļ¼╝ņØä ņĪ░ĻĖł ļ¦łņģöļØ╝ŌĆØ, ŌĆ£Ēלļōżņ¦Ć, ņłśĻ│ĀĒ¢łļŗż, ņĪ░ĻĖłļ¦ī ļŹö ļģĖļĀźĒĢśņ×ÉŌĆØ. ĻĖ░ņ╣©ņØä ņśżļלĒĢśļ®┤ ļŗżņåīĻ░äņŚÉ ņŖĄĻ┤Ćņä▒ ņÜöņåīĻ░Ć Ļ▓░ļČĆļÉśļŖö Ļ▓āņØĆ ņל ņĢīļĀżņĀĖ ņ׳ļŗż. Ē¢ēļÅÖ-ņŗ¼ļ”¼ ņ╣śļŻīļŖö ņŖĄĻ┤Ćņä▒ ņÜöņåīļź╝ ĒÜ©Ļ│╝ņĀüņ£╝ļĪ£ ņĀ£ņ¢┤ĒĢĀ ļ┐Éļ¦ī ņĢäļŗłļØ╝ ņĢ×ņä£ ĻĖ░ņłĀĒĢ£ ĻĖ░ņ╣©ņØ┤ ņŚ╝ņ”ØņØä ņ£Āļ░£ĒĢśĻ│Ā ņØ┤Ļ▓āņØ┤ ļŗżņŗ£ ĻĖ░ņ╣© ļ░śņé¼ Ļ▓ĮļĪ£ļź╝ ļŹöņÜ▒ ĒÖ£ņä▒ĒÖöņŗ£ĒéżļŖö ņĢģņł£ĒÖś Ļ│Āļ”¼ļź╝ ņ░©ļŗ©ĒĢśĻĖ░ ļĢīļ¼ĖņŚÉ ĒÜ©Ļ│╝Ļ░Ć ņ׳ņØä Ļ▓āņØ┤ļŗż.
Ļ▓░ ļĪĀ
ļ¦īņä▒ ĻĖ░ņ╣©ņØś ņøÉņØĖņØä ĻĖ░ņ╣© ņ£Āļ░£ ļČĆņ£äņØś ĒĢ┤ļČĆĒĢÖņĀü ņ£äņ╣śņŚÉ ļö░ļØ╝ņä£ ļČäļźśĒĢśļ®┤ ļ¦ÄņØĆ ņśżļźśĻ░Ć ļ░£ņāØĒĢ£ļŗż. ņÜ░ļ”¼ ņŻ╝ļ│ĆņŚÉļŖö ņØ┤ļ¤¼ĒĢ£ Ļ▓āļōżļĪ£ ņäżļ¬ģĒĢĀ ņłś ņŚåļŖö ĒśäļīĆ ņØśĒĢÖ ņłśņżĆņŚÉņä£ ņøÉņØĖ ļ»ĖņāüņØĖ ļ¦īņä▒ ĻĖ░ņ╣© ĒÖśņ×ÉļōżņØ┤ ļ¼┤ņłśĒ׳ ņĪ┤ņ×¼ĒĢ£ļŗż. ņøÉņØĖņØĆ ļ¬©ļź┤ņ¦Ćļ¦ī ļ¦ÄņØĆ ĒÖśņ×ÉļōżņØś ĻĖ░ļÅäņŚÉ ļ╣äĒŖ╣ņØ┤ņĀü ņŚ╝ņ”ØņØ┤ ņĪ┤ņ×¼ĒĢ£ļŗżļŖö ņé¼ņŗżņØä ņŚ╝ļæÉņŚÉ ļæÉņ¢┤ņĢ╝ ĒĢ£ļŗż. ĻĖ░ņ╣©ņØ┤ ņŖĄĻ┤Ćņä▒ņØ┤ļōĀ ņŚ╝ņ”ØņØä ņĪ░ņןĒĢśļōĀ Ļ░äņŚÉ ĻĖ░ņ╣©ņØä ļŹöņÜ▒ ņĢģĒÖöņŗ£Ēé¼ ņłś ņ׳ņ£╝ļ»ĆļĪ£ ļŗżņ¢æĒĢ£ ņ╣śļŻīļ▓ĢņØä ļÅÖņøÉĒĢ£ ĻĖ░ņ╣© ņ¢ĄņĀ£ļź╝ ņŗ£ļÅäĒĢ┤ņĢ╝ ĒÜ©Ļ│╝ņĀüņØĖ ņ╣śļŻīĻ░Ć ļÉĀ ņłś ņ׳ļŗż. ņ¦äĒĢ┤ņĀ£ļŖö ļŗ©ņł£Ē׳ ļīĆņ”ØņÜöļ▓ĢņŚÉ ļČłĻ│╝ĒĢśņ¦Ć ņĢŖņ£╝ļ®░ ĻĘĖ ņ×Éņ▓┤Ļ░Ć ĻĖ░ņ╣©ņŚÉ ņØśĒĢ£ ĻĖ░ļÅä ņ×ÉĻĘ╣ņØä ņśłļ░®ĒĢĀ ņłś ņ׳ļŗżļŖö ļ®┤ņŚÉņä£ ĻĖ░ņ╣© ņ╣śļŻīņŚÉņä£ ņżæņÜöĒĢ£ ņŚŁĒĢĀņØä ĒĢĀ ņłś ņ׳ņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. Ē¢źĒøä ļ│æĒā£ņāØļ”¼ ĻĖ░ņĀäņØä ļ¬ģĒÖĢĒ׳ ņĢī ņłś ņŚåļŖö ļ╣äĒŖ╣ņØ┤ņĀü ņŚ╝ņ”ØņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼ ņä▒Ļ│╝ņŚÉ ĻĘ╝Ļ▒░ĒĢśņŚ¼ ĒŖ╣ņØ┤ņĀü ņĢĮļ¼╝ņØ┤ Ļ░£ļ░£ļÉśļ®┤ ļŹö ņŚåņØ┤ ņóŗĻ▓Āņ£╝ļéś, Ēśäņ×¼ļĪ£ņä£ļŖö ļ╣äĒŖ╣ņØ┤ņĀü ņåīņŚ╝ņĀ£ņØĖ ņŖżĒģīļĪ£ņØ┤ļō£ņŚÉ ĒÜ©Ļ│╝ņĀüņ£╝ļĪ£ ļ░śņØæĒĢśļŖö ņāüļŗ╣ņłś ĻĖ░ņ╣© ĒÖśņ×ÉļōżņØ┤ ņ׳ļŗżļŖö Ļ▓āņØä ņØĖņŗØĒĢśĻ│Ā ņ╣śļŻī Ļ│╝ņĀĢ ņżæ ņŗ£ļÅäĒĢ┤ ļ│╝ ļ¦īĒĢśļŗż. Ļ│╝Ļ▒░ņŚÉ ĻĄÉĻ│╝ņä£ņŚÉ ĻĖ░ņłĀļÉśņ¢┤ ņ׳ļŹś ŌĆśĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£ ļ░śņØæņ×É = ņ▓£ņŗØŌĆÖ, ŌĆśĒĢŁĒ׳ņŖżĒāĆļ»╝ņĀ£ ļ░śņØæņ×É = Ēøäļ╣äļŻ©ņ”ØĒøäĻĄ░ŌĆÖ, ŌĆśņ£äņé░ ņ¢ĄņĀ£ņĀ£ ļ░śņØæņ×É = ņ£äņŗØļÅäņŚŁļźśļ│æņŚÉ ņØśĒĢ£ ĻĖ░ņ╣©ŌĆÖņØ┤ļØ╝ļŖö ņ╣śļŻīņĀü ņ¦äļŗ© Ļ░£ļģÉņØĆ ĒŗĆļ”░ Ļ░£ļģÉņØ┤ļŗż. ņśüĻĄŁ British broadcasting corporation ļØ╝ļööņśżņŚÉņä£ ļ¦īņä▒ ĻĖ░ņ╣©ņ£╝ļĪ£ ņ╣śļŻī ļ░øņØĆ ņ▓ŁņĘ©ņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ĻĖ░ņ╣©ņŚÉ ļīĆĒĢ£ ņŗżĒā£ ņĪ░ņé¼ ņäżļ¼Ėņ¦Ćļź╝ ļ░░ĒżĒĢśĻ▓ĀļŗżĻ│Ā ļ░®ņåĪĒĢśņśĆĻ│Ā, ņ┤Ø 856ļČĆņØś ņäżļ¼Ėņ¦Ćļź╝ ļ░░ņåĪĒĢśĻ│Ā 373Ļ▒┤ņØś ņÖäņä▒ļÉ£ ņäżļ¼Ėņ¦Ć ĒÜīņłśĒĢśņŚ¼ ļČäņäØĒĢ£ ļģ╝ļ¼ĖņØ┤ ņ׳ņŚłļŗż[33]. ņĀäņłś ņĪ░ņé¼Ļ░Ć ņĢäļŗī ņ×Éļ░£ņĀü ņäżļ¼Ėņ¦Ć ņĪ░ņé¼ļ▓ĢņØ┤ Ļ░Ćņ¦ĆļŖö ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ļ╣äļÜżļ”╝ņØ┤ ņ׳Ļ▓Āņ¦Ćļ¦ī, ņäżļ¼Ė ņĪ░ņé¼ Ļ▓░Ļ│╝ļŖö ņ▓£ņŗØ ņ╣śļŻīņÜ® ĒØĪņ×ģņĀ£ņÖĆ ņ¦äĒĢ┤ņĀ£ļź╝ ņ▓śļ░®ļ░øņĢśņØä ļĢī ņ”ØņāüņØ┤ ĒśĖņĀäļÉśņŚłļŗżĻ│Ā ņØæļŗĄĒĢ£ Ļ▓ĮņÜ░Ļ░Ć ņĀ£ņØ╝ ļ¦ÄņĢśļŗż. ļ░śļ®┤ ņĮö ņŖżĒöäļĀłņØ┤, ņ£ä-ņŗØļÅä ņŚŁļźś ņ╣śļŻīņĀ£, ĒĢŁņāØņĀ£, ĒĢŁĒ׳ņŖżĒāĆļ»╝ņĀ£ļĪ£ ļÅäņøĆņØä ļ░øņĢśļŹś Ļ▓ĮņÜ░ļŖö ņåīņłśņŚÉ ļČłĻ│╝ĒĢśņśĆļŗż. ņ▓£ņŗØ ņ╣śļŻīņÜ® ĒØĪņ×ģņĀ£Ļ░Ć ļ¬©ļæÉ ĒØĪņ×ģņÜ® ņŖżĒģīļĪ£ņØ┤ļō£ļŖö ņĢäļŗÉņ¦ĆļØ╝ļÅä ņĄ£ĻĘ╝ ņ▓£ņŗØ ņ╣śļŻīņØś ĻĘ╝Ļ░äņØ┤ ĻĘĖĻ▓āņØ┤ļ»ĆļĪ£, ņ▓£ņŗØ ņ╣śļŻīņÜ® ĒØĪņ×ģņĀ£ņØś ļīĆļŗżņłśĻ░Ć ĒØĪņ×ģ ņŖżĒģīļĪ£ņØ┤ļō£ļØ╝Ļ│Ā ņČöņĀĢĒĢ£ļŗżļ®┤ ņĢ×ņä£ ļģ╝ņłĀĒĢśņśĆļŹś ĻĖ░ņ╣© ņ╣śļŻīņØś ņżæņÜöĒĢ£ ņ¢æļīĆ ņČĢņØ┤ ņåīņŚ╝ņĀ£ņÖĆ ĻĖ░ņ╣©ņĢĮņØ┤ļØ╝ļŖö ņé¼ņŗżņØä ļŗżņŗ£ ĒĢ£ļ▓ł ĒÖĢņØĖĒĢśļŖö Ļ▓░Ļ│╝ļØ╝Ļ│Ā ĒĢĀ ņłś ņ׳ņØä Ļ▓āņØ┤ļŗż.




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






