서 론
국내 human immunodeficiency virus (HIV) 감염자의 40%가 병원 첫 방문시 CD4+ T cell count 200/mm3 미만으로 acquired immune deficiency syndrome (AIDS)로 진단받는다[1]. 고강도 항레트로바이러스 요법의 개발로 유럽 및 영국에서 AIDS 진단 및 HIV로 인한 기회 감염이 감소되고 있는 반면, 국내에서는 초기 진단의 지연으로 병원 첫 방문시 AIDS를 진단받는 환자의 비율이 여전히 높은 상태이다[1]. 미국 및 다른 선진국에서 AIDS 환자의 기회 감염은 조류형 결핵균(Mycobacterium avium complex, MAC) 감염과 주폐포자충 폐렴(Pneumocystis jiroveciipneumonia)이 가장 흔한 반면, 국내 AIDS 환자의 기회 감염은 칸디다증, 결핵, 주폐포자충 폐렴, 거대세포바이러스 감염, 대상포진 순서의 빈도를 가지며, 결핵은 주폐포자충 폐렴과 더불어 주요한 사망원인 중 하나이다[2].
HIV 환자의 감염 질환 중 균혈증은 고강도 항레트로바이러스 요법 도입 후 감소하였으나 여전히 HIV 감염인 사망의 중요한 원인 중 하나이다. 균혈증을 일으키는 원인균은 지역에 따라 다르나 아시아에서는 비장티푸스성 살모넬라(nontyphoid Salmonella), 포도상구균(Staphylococcus aureus), 대장균(Escherichia coli) 등이 흔하다[3]. 하나 이상의 균에 의한 균혈증이 14.5%에서 발생할 수 있는 것으로 알려져 있으나, 조류형 결핵균, 폐렴사슬알균에 의한 동시 균혈증은 흔하지 않고 아직까지 국내에 보고된 바가 없다.
이에 저자들은 AIDS 환자에서 폐렴사슬알균 균혈증에 동반된 파종성 조류형 결핵균 동시 감염증을 경험하여 문헌고찰과 함께 보고하는 바이다.
증 례
환 자: 43세 남자
주 소: 발열, 기침
현병력: 1주일 전부터 발열, 기침, 호흡곤란(medical research council, MRC grade II)이 시작되었고 내원 당일 상기 증상 악화되어(MRC grade III) 입원하였다.
과거력: 결핵성 흉수 외 특이 소견은 없었다.
개인력 및 가족력: 1년 전 금연하였고 20갑년의 흡연력 외 특이 소견은 없었다.
활력 징후: 혈압 100/67 mmHg, 심박수 138회/분, 체온 39.2˚C, 호흡수 22회/분으로 측정되었다.
신체 검사 소견: 심음 청진상 심잡음 소견 없이 규칙적인 심음이었고, 폐음 청진상 오른쪽 상엽에서 수포음이 들렸다. 복부 진찰 및 사지 진찰상 특이 소견은 보이지 않았다.
검사실 소견: 말초혈액 검사에서 백혈구 7,670/μL (호중구 89.7%, 림프구 4.2%), 헤모글로빈 7.7 g/dL, 혈소판 86,000/μL, 적혈구침강속도(erythrocyte sedimentation rate) 120 mm/hr였다. 면역 혈청 검사에서 C-반응단백질(C-reactive protein) 30.34 mg/dL로 상승되어 있었다. 생화학 검사는 혈중요소질소(blood urea nitrogen) 37 mg/dL, creatinine 1.05 mg/dL, AST/ALT 43/19 U/L였다. HIV antibody 양성이었고, 확진을 위하여 시행한 western blot 검사도 양성으로 확인되었다. CD4+ T cell count 8/mm3, HIV RNA titer 430,000 copies/mL였다.
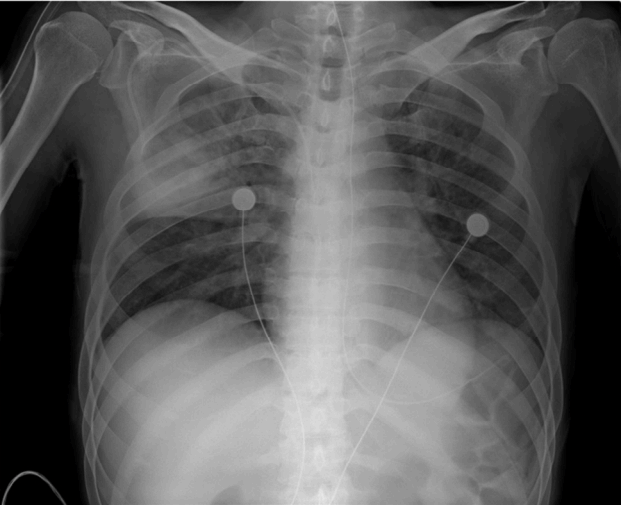
방사선학적 소견: 단순 흉부 방사선 검사상 오른쪽 상엽에 공기 기관지 음영을 동반한 미만성 경화 소견이 보였고(Fig. 1), 흉부 컴퓨터단층촬영(chest computed tomography) 상 양쪽 폐에 미만성 기관지벽 비후와 다발성 초점성 경화와 결절, 간유리 음영이 관찰되었다(Fig. 2).
기관지 내시경 소견: 모든 기관지에서 두꺼운 화농성 분비물이 관찰되며 기관지염 소견이었고, 기관지내 종양 소견은 보이지 않았다.
미생물학적 소견: 혈액 배양 검사에서 Streptococcus pneumoniae (S. pneumoniae)가 VITEK II system (bioMerieux, Marcy l'Etoile, France)에 의해 동정되었고 항산균 혈액 배양 검사에서 MAC가 BACPEC MGIT 960 (Becton Dickinson, San Diego, CA, USA)에 의해 분리되었고, AdvanSure Mycobacteria GenoBlot Assay (LG life sciences, Seoul, Korea)에 의해 Mycobacterium avium이 확인되었다. 동정된 S. pneumoniae는 penicillin, ceftriaxone에 감수성이 있었다.
치료 및 경과: 입원 당시 임상 증상, 검사실 소견과 방사선학적 소견을 바탕으로 AIDS 환자에 동반된 폐렴으로 진단하였고 abacavir 600 mg 1회/일, lamivudine 300 mg 1회/일, darunavir 800 mg 1회/일, ritonavir 100 mg 1회/일로 고강도 항레트로바이러스 요법을 시작하였다. 광범위 항생제로 meropenem 1 g 하루 3회, vancomycin 1 g 하루 2회 사용하였고, 흉부 컴퓨터단층촬영상 비정형 폐렴 소견으로 주폐포자충 폐렴의 가능성이 배제되지 않아 trimethoprim/sulfamethoxazole 1,600/320 mg 하루 3회 병합치료하면서 입원 3일째 발열 증상은 호전되었다. 초기 혈액 배양 검사 결과 S. pneumoniae 동정되어 meropenem과 vancomycin은 중단하고 ceftriaxone 2.0 g 하루 1회 정맥내 투약으로 변경하였다. 재원 중 시행한 항산균 혈액 배양 검사, 기관지 폐포세척액 항산균 배양 검사 모두에서 Mycobacterium avium이 동정되어 경구용 azithromycin 500 mg, rifabutin 300 mg, ethambutol 800 mg로 3제 요법을 시작하였다. Trimethoprime/sulfamethoxazole은 기관지 폐포 세척 검사의 wright giemsa stain 상 특이 소견은 보이지 않아 주폐포자충 폐렴에 대한 예방용량으로 감량하였다. 이후 전신 쇠약감 및 식이량에 호전을 보여 퇴원하였다.
고 찰
HIV 환자의 감염 질환 중 균혈증은 고강도 항레트로바이러스 요법 도입 후 감소하였으나 여전히 HIV 감염인의 사망의 중요한 원인 중 하나이다. HIV 환자의 균혈증을 일으키는 원인 균주는 지역에 따라 다르며, 미국과 유럽, 아프리카에서는 폐렴사슬알균(S. pneumoniae)이 가장 흔하게 균혈증을 일으키지만, 아시아에서는 비장티푸스성 살모넬라(nontyphoid Salmonella)가 47.1%로 가장 흔하며, 포도상구균(Staphylococcus aureus) 14.1%, 대장균(Escherichia coli) 9.2% 순이었다[3]. 특히 AIDS 환자에서 하나 이상의 균에 의한 동시 균혈증에 대한 보고 자료는 매우 부족한 실정이며 특별하게 연관성이 높아 보이는 동시 균혈증은 현재까지는 알려진 바가 없다. 국내 HIV 환자에서의 균혈증에 대한 자료 또한 많이 부족한 실정으로 1990-2011년 사이의 HIV 환자의 사망의 원인 중 세균 감염 및 패혈증에 의한 것이 6-10% 내외로 보고되었으나 어떤 균주에 의한 것인지는 잘 알려져 있지 않다[4].
HIV 감염자에서 세균성 폐렴의 빈도는 비감염자보다 많고 치료 결과는 좋지 않으나 폐렴 원인균의 분포는 비감염자와 비슷하다[5]. 침습성 폐렴사슬알균 감염은 HIV 감염자에서 그 위험도가 일반 사람과 비교하여 100배 이상이며 흥미롭게도 고강도 항레트로바이러스 요법이 도입되어 HIV 환자들의 면역이 회복된 이후 다른 기회 감염은 많이 감소하였으나 침습성 폐렴사슬알균 감염의 빈도는 감소하지 않은 것으로 보고된 바 있다[6].
이에 대한 근거로 AIDS 환자에서 폐렴사슬알균에 특이적인 CD154의 발현이 억제되어 interferon-γ (IFN-γ)의 반응이나 tumor necrosis factor-α, interleukin-2 (IL-2), IFN-γ의 발현에 문제가 생겨 폐렴사슬알균의 군락 형성을 억제시키지 못하고 폐렴사슬알균에 특이적인 면역 형성에 문제를 일으켜서 고강도 항레트로바이러스 요법을 받는 환자에서도 폐렴사슬알균의 감염 및 균혈증이 잘 발생하며 고강도 항레트로바이러스 요법 1년 후까지도 CD154의 회복이 불완전하여 폐렴사슬알균의 감염의 위험은 일반 환자에 비하여 매우 높다고 알려져 있다[7].
HIV 감염인에서 발생하는 대부분의 비정형 결핵균 감염은 CD4+ T세포수가 50개/μL 미만인 경우에 발생하는데 폐를 주로 침범하나 단독 감염보다는 심막염, 골수염, 피부나 연조직 농양, 성기 궤양, 중추신경계 감염 등과 같이 여러 장기를 침범하는 파종성 형태로 나타나는 경우가 많으나 본 증례에서는 균혈증과 폐 이외에 다른 장기 침범의 증거는 명확하지 않았다. 감염 경로는 호흡기 또는 위장관계를 통하여 흡인되거나 섭취됨으로써 감염되며 사람과 사람 사이에서 전파가 이루어질 가능성은 매우 낮다. CD4 양성 T세포수가 50개/μL 미만인 AIDS 환자에서, MAC 감염은 가장 흔한 기회 감염이므로 화학적 예방요법을 권고하고 있다[8]. 예방요법으로는 azithromycin이나 clarithromycin 등이 고려된다. 국내에서는 여전히 CD4 T세포수가 낮은 감염 후기에 진단되는 HIV 감염인이 많으며 국내 비정형 결핵균 기회 감염에 대한 보고는 연구마다 다르나 최근 연구에 따르면 0.2% 정도로 알려져 있다[2].
파종성 MAC와 침습성 폐렴사슬알균 감염 연관성은 명확하지는 않다. HIV 환자에서 HIV와 연관된 단백질이 단핵구에 작용하여 IL-12의 생성을 억제하여 면역 결핍을 일으킨다. IL-12의 결핍으로 인해 신호 전달에 중요한 IL-12 β수용기가 감소하고 IFN-γ의 발현을 억제시켜 IFN-γ/IL-12/23 축의 결함이 발생하여 첫 진단 시에 기회 감염이 동반된 환자들이 많다고 알려져 있다[9]. 이와 유사하게 IL-12 수용기 β1 결핍 선천성 면역 소아 환자에서 HIV와 유사하게 IFN-γ/IL-12/23 축의 결함이 발생되어 있으며 파종성 조류형 결핵균과 침습성 폐렴사슬알균 감염이 동시에 발생한 증례가 보고된 바 있어 두 균주 동시 감염의 연관성에 대해서는 추후 더 연구가 필요한 것으로 보인다[10].
국내 HIV 환자의 기회 감염 이외의 균혈증에 대한 자료는 많지 않은 상태로 이에 대한 연구가 필요할 것으로 생각된다. 또한 특히 CD4 T세포 수치가 낮은 환자에서 적절한 항생제를 사용해도 발열이 지속되는 경우, 하나 이상의 균에 의한 균혈증이나 비정형 결핵의 가능성이 있으므로 항산균을 포함한 혈액 배양 검사 등의 적극적인 검사가 필요할 것으로 생각된다.




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






