 |
 |
| Korean J Med > Volume 83(6); 2012 > Article |
|
요약
목적:
만성 C형 간염 환자들은 HBV 잠재감염의 고위험군이며, HBV 잠재감염이 C형 간염 치료에 미치는 영향에 대한 상반된 결과들이 보고되어 있다. 본 연구는 만성 C형 간질환으로 항 바이러스 치료를 시행한 환자의 혈액과 조직에서 HBV 잠재감염의 임상양상과 잠재감염이 치료에 미치는 영향에 대해 알아보았다.
방법:
만성 C형 간질환자 68명이 대한 간학회 가이드라인에 따라(페길레이티드) 인터페론과 리바비린으로 치료하였다. 혈액 및 간조직에서 HBV DNA의 검출은 Pre-S/S, Pre-core/core, X 유전자에 특이적인 시발체를 Nested PCR 방법으로 검사하였다.
결과:
68명 중 혈청에서 9명(13.2%), 간 생검 조직에서 10명(14.7%), 혈청 또는 간 생검 조직에서 15명(22.1%)에서 B형 간염바이러스가 검출되었다. 대조군 중 9명(12.7%)의 혈청에서 B형 간염바이러스가 검출되어 만성 C형 간염 환자와 대조군에서 혈청 내 B형 간염바이러스 잠재감염률의 차이는 없었다(P = 0.92). HBV 잠재감염군(15명)과 비감염군(53명)군간에 나이, 성별, 유전자 1형, 혈청 HCV RNA 양, Anti-HBc-IgG 양성, Anti-HBs 양성, 페길레이티드 인터페론 치료여부, 조직학적 소견에서 괴사 및 염증의 활성 정도(grade), 섬유화의 정도(stage)에 차이는 없었다. ALT는 잠재감염군에서 중앙값 106 IU/L (17-686)으로 비감염군 66 IU/L (18-844)에 비해 의미있게 높았다(P = 0.03). 치료가 종료된 68명 환자에서 RVR, EVR, ETR, SVR은 각각 61.8%, 94.1%, 95.6%, 80.9%였다. 치료실패는 치료 무반응이 3명, 재발이 10명으로 모두 유전자 1형 환자들이었다. HBV 잠재감염군에서 SVR은 73.3%로 비감염군의 66%와 통계학적 차이는 없었다.
Abstract
Background/Aims:
The prevalence of occult HBV infection (OBI) in patients with chronic hepatitis C (CHC) in Korea has notbeen reported. Additionally, it is unclear whether OBI influences treatment outcome in CHC patients. We investigated theprevalence of OBI and its impact on treatment outcome in patients with CHC.
Methods:
Seventy-six patients with CHC were enrolled and treated with pegylated or conventional interferon and ribavirin.Hepatitis B virus (HBV) DNA was detected by nested polymerase chain reaction.
Results:
Among the 68 patients who completed treatment and follow-up, HBV DNA was detected in serum from nine (13.2%)patients, liver tissue from 10 (14.7%), and serum or liver tissue from 15 (22.1%). OBI was diagnosed in nine (12.7%)control subjects. No difference in the prevalence of OBI between patients with CHC and controls was observed (13.2 vs. 12.0%;p= 0.92). No significant differences in age, sex, genotype 1 frequency, amount of hepatitis C virus RNA, anti-hepatitis B surfaceantigen/anti-hepatitis B core-IgG seropositivity, staging, or histology grading were observed in patients with or without HBV DNA.Sustained virological response was achieved in 73.3% of patients with OBI and 83.0% without OBI (p= 0.46).
HBsAg은 B형 간염 바이러스의 감염을 진단하는 예민한 바이러스 표지자로, HBsAg 소실, anti-HBs 양성은 B형 간염에서 면역획득과 바이러스의 완전 제거를 의미한다. 그러나 보다 정밀한 분자생물학적 검사법이 개발되면서 HBsAg 음성 및 anti-HBs 양성인 경우에도 간혹 혈액 및 간조직에서 지속적으로 저 농도의 HBV가 검출된다[1,2]. 이와 같이 HBsAg 음성인 환자의 혈액, 간조직 혹은 말초 단핵구에 Hepatitis B virus (HBV) DNA가 검출되는 경우를 HBV 잠재감염(occult HBV infection)으로 정의한다[1,3]. HBV 잠재감염의 임상적 중요성은 첫째 원인 미상의 간염이나 간세포암종의 원인으로써[4,5], 둘째 항암화학요법과 같은 면역억제제를 투여 받은 HBsAg 음성인 환자에서 HBV의 재활성화로 인한 간기능 악화의 원인으로써[6,7], 그리고 셋째 HBsAg 음성인 공여자로부터 장기 이식수술이나 수혈을 받은 후 발생하는 HBV의 전염 등이 있다[8,9]. 특히 평균 수명이 길어져 암 발생률이 높아지고, 항암요법, 장기이식이 증가하고 있으므로 HBV 잠재감염으로 인한 간 기능 악화와 HBV 전염 등이 문제가 될 수가 있다.
HBV 잠재감염에 대한 연구는 혈액투석 환자, 혈우병 환자, 마약 투약자 등과 같이 혈액 및 비경구적 전파가 가능한 환자 군에서 활발히 연구되어 왔다[10-12]. C형 간염은 B형 간염과 감염 경로가 유사하기 때문에 만성 C형 간염 환자들은 HBV 잠재감염의 고 위험군으로 알려져 있다. C형 간염에서의 HBV 잠재감염의 빈도는 지역, 인종 및 그 지역의 HBV 유병률과 밀접한 관계가 있다[13-16]. 또한 몇몇 연구에서는 HBV 잠재감염을 동반한 만성 C형 간염 환자들은 항바이러스 치료에 대한 반응이 낮다는 보고도 있고[1,13], 또 차이가 없다는 보고도 있어[16,17], HBV 잠재감염이 만성 C형 간염 치료에 미치는 영향은 아직 명확히 밝혀져 있지 않다.
국내에서 HBV 잠재감염 빈도에 대한 보고는 매우 부족하며 검사방법에 따라 빈도의 차이도 매우 심하다. 더구나 만성 C형 간염 환자를 대상으로 한 연구는 거의 없는 실정이다. 따라서 저자들은 만성 C형 간질환으로 항바이러스 치료를 시행 받은 환자를 대상으로 혈액과 간조직에서 HBV 잠재감염 유무를 조사하였으며, HBV 잠재감염의 임상양상과 만성 C형 간염 치료 결과에 미치는 영향을 연구하였다.
2006년 1월부터 2010년 6월까지 울산대학교병원 소화기 내과에서 만성 C형 간염 또는 대상성 간경변으로 인터페론 또는 페길레이티드 인터페론과 리바비린 병합치료를 받은 76명의 환자를 대상으로 하였다. 이들은 혈청 Anti-hepatitis C virus (HCV), HCV-RNA 양성이며 alanine aminotransferase(ALT)가 정상 이상이고, 항바이러스 치료를 받은 경험이 없는 초 치료 환자들이었다. 18세 미만, HBsAg 양성, Anti-HIV 양성, 알코올을 포함한 다른 만성 간질환, 비대상성 간경변증, 심한 전신질환자 및 임산부는 연구에서 제외하였다. 항바이러스 치료 전 모든 환자에서 간 생검을 시행하였다. 간생검의 판독은 대한 병리학회에서 발표한 만성 간염의 등급 체계에 따라 판독하였다[18].
만성 C형 간염 환자에서 잠재 B형 간염의 유병률을 비교하기 위해 건강검진을 시행한 검진자 중 HBsAg 음성, Anti-HCV 음성이고 혈액 검사, 초음파 및 내시경 검사에서 만성 간질환의 소견을 보이지 않는 71명 검진자의 혈청에서 HBV DNA 검사를 시행하였다. 대상자들의 임상정보 이용, 혈액 및 조직검사에서 HBV DNA 검사를 위해 환자의 동의를 구하였으며 연구계획에 대하여 울산대학교병원 연구윤리위원회의 심의를 통과하였다.
Anti-HCV 검사는 효소면역측정법(HCVⓇ 3.2, Donga Pharm, Seoul, Korea)으로, 혈청 HCV RNA 정성 검사는 Amplicor HCV v2.0 kit (Roche diagnostics system, IN, USA)를 HCV RNA 정량 검사는 Amplicor HCV monitor test (Amplicor HCVTM Roche, Basel, Switzerland)를 사용하여 측정하였다. HCV 유전자형은 MALDI-TOF (Matrix-Assisted Laser Desorption Ionization-time of flight) 질량분석기(Autoflex II, Bruker Daltonics, Germany)를 이용하여 검사하였다. HBsAg, anti-HBs와 anti-HBc은 화학 발광 미세입자 면역 측정법(Chemiluminescence Microparticle Immunoassay; Abbott, Sligo, Ireland)을 이용하여 측정하였다.
항바이러스 치료는 대한 간학회 만성 C형 간염 치료 가이드라인과 국내 의료보험 기준에 준하여 치료하였다[19]. 유전자 1형인 경우 페그인터페론 알파-2a (Pegasys, Roche)는 체중과 무관하게 180 μg을 페그인터페론 알파-2b (Peg-Intron, Schering-Plough)는 kg당 1.5 μg을 주1회 피하 투여하였다. 리바비린은 체중 75 kg 미만이면 1,000 mg/일, 75 kg 이상이면 1,200 mg/일을 투약하였다. 유전자 2, 3형을 포함한 기타 유전자형은 페그인터페론 알파-2a (180 μg/주)또는 기존 인터페론(Intron A, Schering-Plough, 3백만 단위/주3회)과 리바비린 (800 mg/일)으로 치료하였다. 치료기간은 유전자 1형에서 48주, 기타 유전자형에서는 24주 치료하였다.
치료 시작 후 4주에 혈청 HCV 음성인 경우 조기 바이러스 반응(rapid virologic response, RVR), 12주에 바이러스 음전이거나 HCV RNA 정량검사에서 2 log 이상 수치가 감소하는 경우를 초기 바이러스 반응(early virologic response, EVR)으로 정의하였다. 치료 종결반응(end of treatment response, ETR)은 치료 종결 시 HCV RNA가 음전되는 경우로, 지속 바이러스 반응(sustained virologic response, SVR)은 치료 종결반응이 치료 종료 24주 후에도 유지되는 경우로 정의하였다. 재발은 치료 종결반응 후 혈청 HCV RNA가 다시 검출되는 경우로, 무반응은 초기 바이러스 반응이 없는 경우로 정의하였으며 유전자 1형에서 초기 바이러스 반응이 없는 경우 치료를 종료하였다.
혈액 및 간조직에서 HBV DNA의 존재는 nested polymerase chain reaction (PCR) 방법으로 검출하였으며, Pre-S/S, Pre-core/ core, X 유전자에 특이적인 각각의 시발체를 사용하여 2번씩 측정하였고 동일한 유전자에 2번 모두 검출된 경우 잠재감염으로 진단하였다(Table 1). Nested PCR를 이용한 HBV DNA 검출 방법은 다음과 같다. HBV DNA는 혈장 200 uL와간 생검 조직에서 G-spinTM Genomic DNA Extraction Kit (Intron Biotechnology)를 사용하여 최종적으로 50 uL 용리 완충액(elution buffer)으로 추출하여 nested PCR의 주형으로 사용하기 전까지 -20℃에서 보관하였다. Nested PCR은 Bio Rad MycyclerTM thermal cycler (Bio-Rad Laboratories, Hercules, CA)을 사용하여 수행하였다. 첫 번째 단계 nested PCR에서 25 uL의 반응 혼합액은 HBV DNA 주형 3 uL와 10 mM dNTP, 1 U Taq DNA polymerase, HBV Forward 시발체 0.2 μM, HBV Reverse 시발체 0.2 μM를 포함하였다. 첫 번째 nested PCR의 반응 조건은 94℃에서 먼저 5분간 반응을 시켰으며 총 35주기를 진행하는 동안 94℃에서 40초간 denaturation, 30초간 annealing (pre-S/S 유전자 57℃, X 유전자 56℃, pre core/core 유전자 60℃), 72℃에서 40초간 extension을 하였다. 두 번째 단계 nested PCR에서는 첫 번째 단계 nested PCR산물 1 uL를 주형으로 하여 실험을 수행하였다. 두 번째 nested PCR의 반응 조건은 총 30주기를 진행하는 동안 annealing 단계에서 pre-S/S 유전자 55℃, X 유전자 60℃, pre core/core 유전자 58℃로 반응하여 실험을 수행하였다.
대상 환자 76명 중 혈청에서 9명(11.8%), 간 생검 조직에서 11명(14.5%), 혈청 또는 간 생검 조직에서 16명(21%)에서 B형 간염바이러스가 검출되었다. 대조군 71명과 만성 C형 간염 환자군 간에 나이, 성별, Anti-HBs, Anti-HBc-IgG 양성률에서 차이는 없었다(Table 2). 아울러 대조군 중 9명(12.7%)의 혈청에서 B형 간염바이러스가 검출되어 만성 C형 간염 환자와 대조군에서 혈청 내 B형 간염바이러스 잠재감 염률의 차이는 없었다(p= 0.88). 또 사용한 유전자의 시발체 차이에 따른 B형 간염바이러스 양성률도 차이가 없었다.
심한 약물 부작용으로 치료를 중단한 3명과 추적 탈락한 5명을 제외한 68명의 환자가 치료 종료 및 최종 추적 검사를 완료하였다. 치료와 추적 검사를 완료한 68명 중 혈청에서 9명(13.2%), 간 생검 조직에서 10명(14.7%), 혈청 또는 간 생검 조직에서 15명(22.1%)에서 B형 간염바이러스가 검출되었다(Fig. 1).
최종 평가된 68명 환자들의 혈청 또는 간 생검에서 B형 간염바이러스가 검출된 15명을 HBV 잠재감염군으로 정의하고 비감염군과 비교하였을 때, 양 군 간에 나이, 성별, 유전자 1형, 혈청 HCV RNA 양, Anti-HBc-IgG 양성, Anti-HBs 양성, 페길레이티드 인터페론 치료여부, 조직학적 소견에서 괴사 및 염증의 활성 정도(grade), 섬유화의 정도(stage)에 차이는 없었다(Table 3). 유전자 1형 환자를 제외한 기타유전자 환자들에서 페길레이티드 인터페론 치료를 HBV 잠재감염 환자들은 8명 중 3명(37.5%), 비 잠재군 환자들은 36명 중 15명(41.7%)에서 시행하였으며 양 군의 차이는 없었다(p = 0.99). ALT는 잠재감염군에서 중앙값 106 IU/L (17-686)으로 비감염군 66 IU/L (18-844)에 비해 의미 있게 높았다(p = 0.03).
Anti-HBc 항체 양성여부에 따라 HBV 잠재감염 및 임상적 특성을 비교하였다(Table 4). Anti-HBc-IgG 항체 양성 환자가 36명, 음성 환자가 32명으로 양 군 간에 나이, 성별, 간경변 빈도, ALT, HCV RNA 값에 차이가 없었으며, 간조직 소견에서도 괴사 및 염증 활성도와 섬유화 정도에서도 차이는 없었다. HBV DNA는 Anti-HBc-IgG 항체 양성 환자군과 음성 환자군의 혈청에서 5명과 4명, 간 조직에서 각각 5명에서 검출되었으며, 혈액 또는 간조직에서는 9명(25%), 6명(18.8%)에서 검출되어 양 군 간에 차이는 없었다(p = 0.53).
치료가 완료된 68명 전체 환자에서 RVR, EVR, ETR, SVR는 각각 42명(61.8%), 64명(94.1%), 65명(95.6%), 55명(80.9%)에서 나타났다. 치료실패는 치료 무반응이 3명, 재발이 10명으로 모두 유전자 1형 환자들이었다. HBV 잠재감염군에서 SVR은 73.3%로 비감염군의 66%와 통계학적 차이는 없었다. 그 외 RVR, EVR, ETR도 양 군 간에 차이는 없었다(Table 5). 또 RVR, EVR, ETR, SVR을 유전자 1형과 기타 유전자형으로 나누어 HBV 잠재 감염여부에 따라 비교했을 때도 차이는 없었다.
HBV 잠재감염 환자들 중 유전자 1형에서 지속 바이러스 반응률은 42.9%로 기타 유전자 형의 100%에 비해 의미 있게 낮았다(p = 0.03). 그러나 HBV DNA가 검출되지 않은 환자들에서는 유전자 1형과 기타 유전자형에서 지속 바이러스 반응이 12명(70.6%)과 32명(88.9%)으로 차이를 나타내지 않았다(Fig. 2).
우리나라는 B형 간염 유병률이 높은 지역으로 HBV 잠재감염이 흔할 것으로 생각되지만 이에 대한 연구는 많지 않은 실정이다. 1,047명 건강 검진자를 대상으로 혈액에서 HBV 잠재감염을 조사한 결과 0.7%에서 양성을 보였다[20]. 또 HBsAg이 음성인 80명의 만성 간질환 환자를 대상으로 한 연구에서는 15% 환자에서 HBV 잠재감염이 확인되었고 anti-HBc-IgG만 양성인 환자군에서 HBV 잠재감염률이 높다고 보고되었다[21]. 간조직에서 HBV 잠재감염에 대한 연구로, 56명의 HBsAg 음성인 간질환 환자를 대상으로 한 보고에서 34%에서 양성을 나타냈으며[22], 28명의 HBsAg 음성, anti-HBc-IgG와 anti-HBs 모두 양성인 기증자 간의 46.4%의 HBV 잠재감염이 보고된 바 있다[23]. 최근 발표된 연구에서는 C형 간염 환자 32명 중 9명(28.1%)의 간조직에서 HBV 잠재감염을 보고하였다[24]. 이상의 보고들을 종합해보면 검체 종류, 대상 환자 등에 따라 HBV 잠재감염의 빈도는 다양하게 보고되고 있다.
본 연구는 항바이러스 치료 대상인 국내 만성 C형 간염 환자들만을 대상으로 혈액과 간조직에서 HBV 잠재감염률을 최초로 조사하였다. 전체 환자 76명 중 HBV 잠재 감염빈도는 혈청에서 11.8% 간조직에서 14.5% 혈청 또는 간조직에서 21%로 나타났으며, 치료를 완료한 환자군에서는 각각 13.2%, 14.7%, 22.1%를 보였다. 본 결과를 앞서 보고된 국내 연구결과와 비교해 보면 혈액 및 간조직에서 HBV 잠재감염의 빈도는 비슷한 결과를 보였다.
본 연구에서 대조군의 혈청에서 HBV 잠재감염률은 12.7%로 만성 C형 간염 환자들과 비슷한 정도를 보였으나 건강 검진 대상자를 대상으로 한 0.7%에 비해 높은 빈도를 보였다[20]. 이는 검사방법의 차이로 본 연구는 nested PCR법을 사용하였고 Song 등[20]의 연구는 real-time PCR을 이용하였기 때문으로 생각된다. 최근 연구들에서 사용된 real-time PCR은 간 조직 및 혈액에서 HBV 양을 정량화할 수 있다는 장점이 있으나 nested PCR법에 비해 민감도는 낮다. 반면 nested PCR법은 민감도는 높으나 위양성률이 증가할 수 있다. 본 연구에서 nested PCR법의 위양성률을 줄이기 위해 3개의 시발체를 사용하여 같은 검체를 2번 검사하였으며 같은 유전자에서 동시에 양성인 경우만 HBV 잠재감염으로 진단하였다. 음주력이 없고 혈청 ALT가 정상인 검진자에서 nested PCR법을 이용하여 HBV 잠재감염의 빈도를 조사한 국내보고에서는 16%에서 HBV DNA가 검출되어 본 연구의 대조군 보다 약간 높은 빈도를 보였다[25]. 또 본 연구에서 만성 C형 간염 환자들에서 HBV 잠재감염의 빈도가 다른 연구들과 비슷한 정도를 보인 점을 고려하면 본 실험에서 nested PCR법의 위양성률은 높지 않을 것으로 생각된다[21-24].
일반적으로 C형 간염바이러스는 B형 간염과 비슷한 전파 경로로 전염되기 때문에 만성 C형 간염 환자에서 HBV 잠재 감염빈도가 높다고 알려져 있다. 그러나 본 연구에서는 만성 C형 간염 환자의 혈청 내 HBV 잠재감염빈도가 대조군과 차이가 없었다. 이는 국내 B형 간염 유병률이 높기 때문으로 생각된다. 실제로 C형 간염 환자에서 HBV 잠재감염의 빈도는 지역, 인종, 검사 방법 등에 따라 큰 차이를 보여준다. 본 연구와 같은 nested PCR법을 이용하여 C형 간염 환자에서 HBV 잠재감염의 빈도를 보고한 연구들을 보면, 프랑스에서 28% [13], 이탈리아에서 2-26% [15-16], 일본에서 49% [14] 등의 보고들이 있어, 비교적 큰 차이를 보였다. 흥미롭게도 우리나라와 같이 B형 간염의 유병률이 높다고 알려진 타이완의 연구에서는 혈액에서 15%의 HBV 잠재감염 유병률이 보고되어 본 연구와 비슷한 HBV 잠재 감염의 빈도를 나타냈다[26]. 이런 결과들의 차이는 B형 간염 유병률의 차이에 따라 C형 간염 환자에서 HBV 잠재감염 빈도가 다름을 시사한다.
이전 연구에서는 만성 C형 간염 환자들 중 anti-HBc-IgG 항체가 양성일 경우 HBV 잠재감염의 빈도가 높다는 보고들이 있었으나[14,27], 최근에 들어 anti-HBc-IgG 항체 유무와 HBV 잠재감염의 빈도 사이에는 특별한 연관 관계가 없다는 보고들이 많았고[1,13], 이번 연구 결과에서도 역시 anti-HBc-IgG 항체와 anti-HBs 항체 양성여부에 따른 HBV 잠재감염 빈도의 차이는 없었다. 그러나 anti-HBc-IgG 항체 양성이 과거 B형 간염 바이러스 감염을 시사하는 혈청학적 지표이므로 간세포 내에 미량의 HBV DNA 바이러스가 남아 있음을 시사할 수 있다. 실제로 골수이식 환자나 면역억제제 투여 환자들에서 anti-HBc-IgG/anti-HBs 양성임에도 불구하고 B형 간염의 재활성화에 대한 보고들이 있으므로 이들 환자에서 HBV 잠재 감염은 임상적으로 중요하다고 할 수 있다. 따라서 anti-HBc-IgG 항체 유무에 따른 HBV 잠재 감염 빈도 차이는 더 많은 연구가 필요할 것으로 생각된다.
간세포 내 HBV 잠재감염은 임상적으로 확인할 수 없는 정도의 경한 염증을 유발할 수 있으며 C형 간염과 동반된 경우 간경변으로의 진행 등을 포함한 심한 간 손상을 일으킬 가능성이 있다. HBV 잠재감염을 동반한 만성 C형 간염 환자들에서 만성 C형 간염 단독 환자들보다 간경변의 빈도가 높음이 보고되었다[1]. 또 203명의 만성 C형 간염 환자를 대상으로 한 프랑스 연구에서는 HBV 잠재감염을 동반한 환자 군의 간조직 검사소견상 섬유화와 간세포 괴사가 심함이 보고되기도 하였다[13]. 반면 다른 연구들에서는 HBV 잠재감염의 동반여부가 간 섬유화의 진행 정도, 간문맥 염증의 정도와 상관이 없음을 보고하고 있다[15]. 본 연구에서는 혈청 ALT 값은 HBV 잠재감염군에서 비감염군에 비해 의미있게 높았으나, 조직학적 소견에서 섬유화 정도와 문맥 염증정도는 차이를 보이지 않았다. 따라서 만성 C형 간염 환자에서 HBV 잠재감염이 간질환을 더 악화시킨다고 할 수는 없겠다.
HBV 잠재감염이 만성 C형 간염 치료에 미치는 영향에 대해서는 아직 명확한 결론은 없다. 이전 연구에서 인터페론 단독 치료 시 HBV 잠재감염이 C형 간염의 인터페론에 대한 치료 반응을 감소시킨다는 보고가 있었으나[1], 인터페론과 리바비린 병합 치료요법에 대한 연구들은 상반된 결과들이 있는 상태이다[13,16]. 이번 연구에서 RVR, EVR, ETR, SVR가 HBV 잠재 감염 동반군과 HCV 단독군에서 차이를 보이지 않아, HBV 잠재감염이 만성 C형 간염 치료에 영향을 미치지 않음을 알 수 있다. 다만 HBV 잠재감염 환자들에서 유전자 1형 환자들의 SVR이 기타 유전자 형보다 낮았으나 HBV 비잠재 감염 환자들에서는 유전자 1형과 기타유전자 형에서 SVR의 차이가 없어 HBV 잠재 감염이 유전자 1형에서만 항바이러스 치료에 영향을 미칠 수 있음을 시사한다. 따라서 향후 더 많은 수의 환자를 대상으로 연구가 필요할 것이다.
결론적으로 이번 연구를 통해 HBV 유병률이 높은 국내에서 만성 C형 간염 환자의 상당수에서 HBV 잠재감염을 확인할 수 있었으며, HBV 잠재감염이 조직학적 악화와 만성 C형 간염 치료 결과에 영향을 미치지 않음을 알 수 있었다.
REFERENCES
1. Cacciola I, Pollicino T, Squadrito G, Cerenzia G, Orlando ME, Raimondo G. Occult hepatitis B virus infection in patients with chronic hepatitis C liver disease. N Engl J Med 1999;341:22–26.


2. Sánchez-Quijano A, Jauregui JI, Leal M, et al. Hepatitis B virus occult infection in subjects with persistent isolated anti-HBc reactivity. J Hepatol 1993;17:288–293.


3. Chemin I, Trépo C. Clinical impact of occult HBV infections. J Clin Virol 2005;34(Suppl 1):S15–S21.


5. Pollicino T, Squadrito G, Cerenzia G, et al. Hepatitis B virus maintains its pro-oncogenic properties in the case of occult HBV infection. Gastroenterology 2004;126:102–110.


6. Hoofnagle JH, Dusheiko GM, Schafer DF, et al. Reactivation of chronic hepatitis B virus infection by cancer chemotherapy. Ann Intern Med 1982;96:447–449.


7. Degos F, Lugassy C, Degott C, et al. Hepatitis B virus and hepatitis B-related viral infection in renal transplant recipients: a prospective study of 90 patients. Gastroenterology 1988;94:151–156.


8. Yoshiba M, Sekiyama K, Sugata F, Kawamoto Y, Muraoka H, Aoyama M. Post-transfusion fulminant hepatitis B after screening for hepatitis B virus core antibody. Lancet 1992;339:253–254.


9. Larsen J, Hetland G, Skaug K. Posttransfusion hepatitis B transmitted by blood from a hepatitis B surface antigennegative hepatitis B virus carrier. Transfusion 1990;30:431–432.


10. Fabrizi F, Messa PG, Lunghi G, et al. Occult hepatitis B virus infection in dialysis patients: a multicentre survey. Aliment Pharmacol Ther 2005;21:1341–1347.


11. Torbenson M, Kannangai R, Astemborski J, Strathdee SA, Vlahov D, Thomas DL. High prevalence of occult hepatitis B in Baltimore injection drug users. Hepatology 2004;39:51–57.


12. Toyoda H, Hayashi K, Murakami Y, et al. Prevalence and clinical implications of occult hepatitis B viral infection in hemophilia patients in Japan. J Med Virol 2004;73:195–199.


13. Mrani S, Chemin I, Menouar K, et al. Occult HBV infection may represent a major risk factor of non-response to antiviral therapy of chronic hepatitis C. J Med Virol 2007;79:1075–1081.


14. Fukuda R, Ishimura N, Niigaki M, et al. Serologically silent hepatitis B virus coinfection in patients with hepatitis C virus-associated chronic liver disease: clinical and virological significance. J Med Virol 1999;58:201–207.


15. Sagnelli E, Imparato M, Coppola N, et al. Diagnosis and clinical impact of occult hepatitis B infection in patients with biopsy proven chronic hepatitis C: a multicenter study. J Med Virol 2008;80:1547–1553.


16. Fabris P, Brown D, Tositti G, et al. Occult hepatitis B virus infection does not affect liver histology or response to therapy with interferon alpha and ribavirin in intravenous drug users with chronic hepatitis C. J Clin Virol 2004;29:160–166.


17. Levast M, Larrat S, Thelu MA, et al. Prevalence and impact of occult hepatitis B infection in chronic hepatitis C patients treated with pegylated interferon and ribavirin. J Med Virol 2010;82:747–754.


18. Park YN, Kim HG, Chon CY, et al. Histological grading and staging of chronic hepatitis standardized guideline proposed by the Korean Study Group for the Pathology of Digestive Diseases. Korean J Pathol 1999;33:337–346.
19. The Korean Association for The Study of 2004 KASL guideline for management of hepatitis C. Korean J Hepatol 2004;10(Suppl):101S–125S.
20. Song EY, Yun YM, Park MH, Seo DH. Prevalence of occult hepatitis B virus infection in a general adult population in Korea. Intervirology 2009;52:57–62.


21. Lee HS, Yoon JH, Kim W, Kim CY. Relativve etiologic role of hepatitis B virus and hepatitis C virus in HBsAg-negative patients with chronic liver disease in Korea: determination of serum HBV DNA using polymerase chain reaction and of serum anti-HCV using ELISA. Korean J Med 1992;42:8–15.
22. Kim YS, Jang JY, Eun SH, et al. Detection of intrahepatic HBV DNA in HBsAg-negative liver diseases. Korean J Hepatol 2006;12:201–208.

23. Kwon CH, Suh KS, Cho JY, Yi NJ, Jang JJ, Lee KU. Change of hepatitis B virus DNA status in anti-HBc positive liver graft. Korean J Hepatol 2006;12:191–200.

24. Jang JY, Jeong SW, Cheon SR, et al. Clinical significance of occult hepatitis B virus infection in chronic hepatitis C patients. Korean J Hepatol 2011;17:206–212.



25. Kim SM, Lee KS, Park CJ, et al. Prevalence of occult HBV infection among subjects with normal serum ALT levels in Korea. J Infect 2007;54:185–191.


Overall hepatitis B virus (HBV) DNA detection frequencies in serum from controls, all enrolled patients, and patients who underwent the finishing treatment were 12.7, 11.8, and 13.2%, respectively. No significant differences in frequency of HBV DNA positivity among the groups were observed.
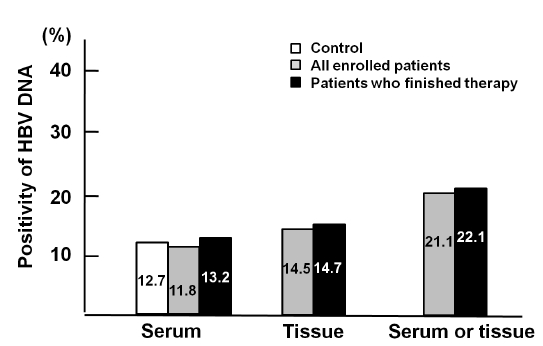
Figure 1.
Comparison of sustained viral response (SVR) rates between genotype-1 and other types according to occult hepatitis B virus (OBI) infection status. The rate of sustained virological response was lower for genotype-1 than for the other types.
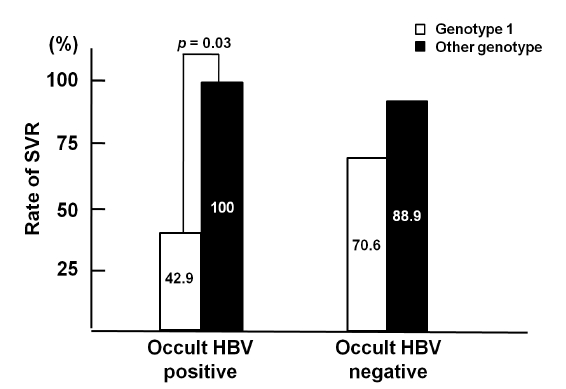
Figure 2.
Table 1.
PCR primers for detecting HBV genome
Table 2.
Clinical characteristics and HBV DNA positivity of all enrolled patients and control
Table 3.
Comparison of characteristics based on the presence or absence of occult HBV infection in patients who finished their scheduled treatment
Table 4.
Clinical characteristics and detection of HBV DNA according to anti-HBc-IgG status
Table 5.
Comparison of virological responses in patients with or without occult HBV infection
-
METRICS

-
- 1 Crossref
- 0 Scopus
- 7,931 View
- 95 Download



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



