서 론
크론병은 위장관을 침범하는 만성 염증성 질환으로 우리나라에서 점차 발병률이 증가하고 있다. 원인은 명확하지 않으나 이상면역반응 및 유전, 환경 요인으로 인하여 발생하고, 질병의 경과 중 호전과 악화를 반복하면서 합병증을 동반하는 경우도 있다. 크론병 환자의 점막에서 tumor necrosis factor (TNF)-α 생산이 증가되어 있는 것이 알려지면서, 1998년부터 TNF에 대한 억제제가 개발되어 크론병의 치료 약제로 사용되고 있다. 현재의 크론병 진료 지침에 따르면 표준 치료에 호전이 없을 경우 TNF 억제제 투약을 고려하도록 되어 있으며[1], 이러한 TNF 길항제의 부작용 중 드물게 루푸스가 발생하는 것으로 알려져 있다. 저자들은 크론병 환자에서 인플릭시맵(infliximab, IFX) 투약 후 루푸스가 발생하였으나 베돌리주맙(vedolizumab)으로 약제 변경 후 루푸스의 활성도가 호전되는 증례를 경험하였기에 이를 보고한다.
증 례
45세 여자가 3개월 전부터 시작된 관절통으로 내원하였다. 양측 무릎, 중족지관절, 어깨 통증이 있었으며, 종창 및 열감을 동반하는 경우도 있었다. 18년 전 크론병을 진단받아 5-amino salicylic acid, azathioprine을 투약하였으나, 창자피부샛길, 창자사이샛길이 발생하여 17년 전 가로잘록창자, 작은 창자 절제 및 샛길절제술을 받은 병력이 있었다. 2년 전 복통 및 설사가 악화되면서 Crohn's disease activity index 451.24점으로 크론병의 중증 활성도를 보였고, 이에 IFX를 시작하였고 200 mg을 2개월 간격으로 유지하였다. 이후 관해 또는 경증 활성도로 호전되면서 안정적인 경과를 유지하였다. 계통 문진에서 구강 궤양, 피부 발진, 열은 없었으며, 이학적 검사에서 활력 징후는 특이 소견을 보이지 않았다. 만성 병색을 보였으나 의식은 명료하였고, 두경부에 촉지되는 림프절은 없었다. 흉부 청진에서 심잡음은 청진되지 않았고, 수포음, 천명음 및 호흡음 감소도 없었다. 복부 촉진에서 간 비대 및 복부 압통은 없었으며, 사지 함요부종 소견은 없었다. 근골격 검사에서 종창과 압통, 발적, 열감은 없었다.
말초혈액 검사에서 백혈구 2,700/uL, 혈색소 7.7 g/dL, 혈소판 276,000/uL, 적혈구침강속도 45 mm/hr였다. 일반 화학검사에서 AST/ALT 18/6 IU/L, 총 단백 8.5 g/dL, 알부민 4.4 g/dL, 크레아티닌 0.52 mg/dL, C-반응 단백 검사 0.77 mg/dL (정상치: < 0.6 mg/dL)였다. 소변 검사에서 단백뇨 trace, 적혈구 0-2/high power field였다. 만성 다발관절염의 원인을 확인하기 위하여 자가면역 질환 검사를 시행하였고, 항핵항체 1:160, speckled, 항dsDNA항체 12.6 IU/mL (정상치: < 7 IU/mL)로 양성이었으며, C3는 83.1 mg/dL (정상치: 88-201 mg/dL)로 감소하였다. 또한, 항SS-A항체 44 U/mL (정상치: < 7.0 U/mL), 항RNP항체 15 U/mL (정상치: < 5.0 U/mL)로 양성이었으며, 류마티스인자, 항CCP항체, 항Smith항체 등은 음성, C4는 정상이었다. 단순 흉부 방사선 사진에서 흉막삼출 및 심장 비대가 의심되는 소견은 없었다. 뼈 스캔에서는 정상 소견을 보였다.
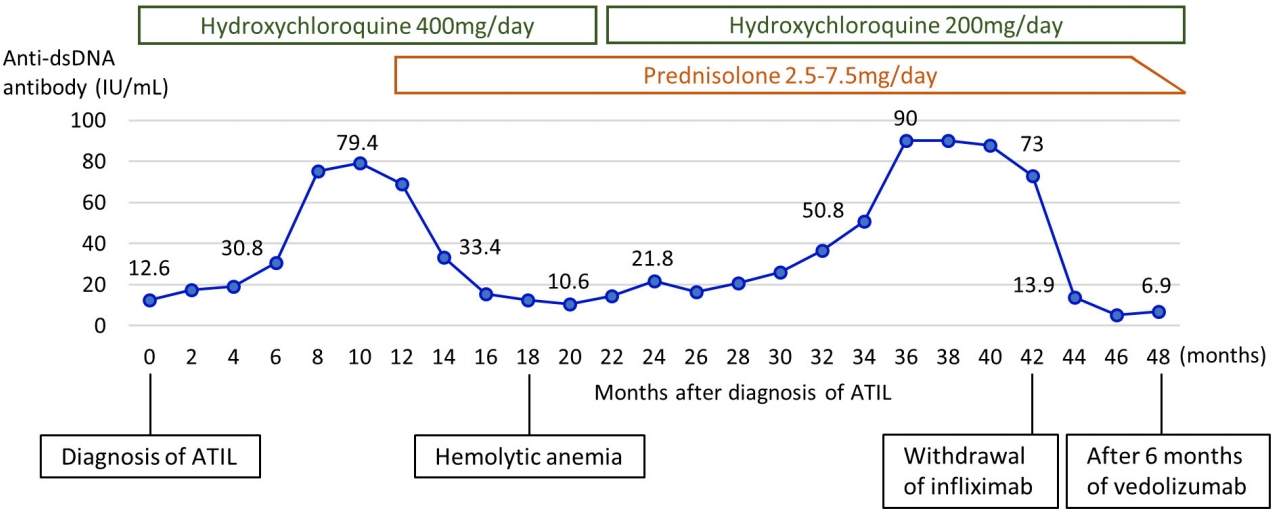
IFX 투약 2년 후 발생한 만성 다발관절염 및 항핵항체 양성, 항dsDNA양성, 백혈구감소증 소견으로 De Bandt 등[2]이 제안한 약제 유발성 루푸스의 진단 기준을 만족하는 것을 확인할 수 있었으며, 크론병 치료를 위하여 투약하였던 IFX에 의하여 발생하였을 가능성이 높을 것으로 보았다. 크론병 활성도 조절을 위하여 IFX를 유지하면서, TNF 억제제 유발 루푸스 치료를 위하여 hydroxychloroquine 400 mg/day 및 celecoxib 200-400 mg/day를 시작하였다. 이후 관절통은 다소 호전되는 듯하였으나, 10개월 후 다시 관절통 악화 및 종창, 압통이 발생하면서 항dsDNA항체가 79.4 IU/mL까지 증가하였다. 루푸스 활성도 조절을 위하여 저용량 prednisolone (7.5 mg/day)을 추가하였으나, 증상은 호전과 악화를 반복하였다. 1년 6개월 후 지속 악화되는 빈혈(혈색소 7.9 g/dL)에 대하여 혈액 검사를 시행하였고, 용혈성 빈혈(망상적혈구수 6.19%, 합토글로빈[haptoglobin] < 7.8 mg/dL, lactate dehydrogenase 274 IU/L, 철 52 ug/dL, 총 철 결합능 218 ug/dL, 페리틴[ferritin] 750.0 ng/mL)이 확인되었다. 당시 크론병은 경증 활성도로 비교적 잘 조절되고 있는 것으로 확인되었으나 용혈성 빈혈 지속과 더불어 관절통 및 항dsDNA항체가 90 IU/mL까지 꾸준히 증가되어 TNF 억제제 유발 루푸스 악화로 판단하여, IFX는 중단하고 vedolizumab 300 mg을 2개월 간격으로 투약하기 시작하였다. Vedolizumab으로 변경 후 관절통이 호전되어 6개월 후 prednisolone을 서서히 감량하여 중단하였고, 항 dsDNA항체도 6.9 IU/mL로 정상 범위까지 감소하는 것을 확인하였다(Fig. 1). 또한 vedolizumab 변경 후 크론병도 경증활성도를 유지하고 있다.
고 찰
TNF 억제제는 류마티스관절염, 강직척추염, 건선관절염, 크론병과 같은 만성 염증성 질환에서 사용되고 있는 생물학제제이다. 그중 IFX는 항TNF-α 단클론항체로서, 크론병 환자에서 글루코코르티코이드, 면역조절제 등 기존 치료에 반응하지 않는 중등도 또는 중증 활성도를 보일 경우 관해 유도 및 유지 치료를 위하여 사용되고 있다[1]. IFX 투약시 결핵과 같은 감염, 심부전, 혈액암 등의 여러 부작용이 발생할 수 있고, 그중에서 드물지만 TNF 억제제 유발 루푸스가 발생할 수 있다.
TNF 억제제 유발 루푸스의 발병률은 높지 않은 것으로 알려져 있으며, De Bandt 등[2]에 따르면 IFX에서 0.19%, etanercept에서 0.18%로 보고된 바가 있다. Anti-TNF-induced lupus의 발생 기전에 대해서는 명확히 알려져 있지 않으나 여러 가설이 있다. 한 가지는 ‘사이토카인 이동(cytokine shift)’ 가설로, TNF-α가 억제되면서 Th1 사이토카인의 분비가 억제되고, 이로 인하여 Th2 사이토카인 생산이 증가하게 되어 결국 자가항체의 생산이 증가하게 된다는 의견이다. 한편 TNF-α는 포식작용에 관여하는 부착물질인 CD44 발현을 증가시키는 것으로 알려져 있다. TNF-α가 감소함으로써 CD44 발현이 감소하게 되면, 세포자멸사 과정에서 발생한 핵 잔해의 제거가 감소하게 되어 DNA와 다른 핵항체에 대한 자가항체 생산이 증가하게 된다는 의견도 있다. 또한 항TNF-α 치료를 할 경우 세포독성 T 세포를 억제하게 되므로, 자가항체를 생산하는 B 세포가 제거되지 않게 됨으로써 루푸스가 발생할 가능성도 고려되고 있다[3,4].
TNF 억제제 유발 루푸스의 경우 일반적인 약제 유발 루푸스와는 자가항체 발현 및 임상 증상의 차이가 있다. 일반적인 약제 유발 루푸스의 경우 항histone항체가 95% 이상 양성이지만, 항dsDNA항체의 경우 1% 미만으로 거의 발견되지 않고, 보체의 감소도 드물다. 반면 TNF 억제제 유발 루푸스의 경우 항dsDNA항체가 91%에서 양성이고, 항ENA항체 양성 및 보체의 감소도 더 많이 동반한다[5]. 임상 증상은 TNF 억제제 유발 루푸스의 경우 피부 증상 67%, 관절염 31%로 약제 유발 루푸스에 비하여 더 많이 나타나며, 사구체신염과 신경계 침범은 각각 7%, 3%로 특발성 루푸스에 비해서는 낮지만, 약제 유발 루푸스에 비해서 더 많이 발생하는 것으로 알려져 있다. 이러한 차이는 일반적인 약제와 TNF 억제제가 루푸스를 유발하는 기전이 다르기 때문으로 생각된다[6]. 본 증례에서는 항dsDNA 항체가 양성으로 확인되었고, 혈청 보체인 C3의 감소도 확인되어, 기존에 알려져 있던 TNF 억제제에 의하여 유발된 루푸스와 일치하는 소견을 보였다.
TNF 억제제 유발 루푸스의 진단 기준은 아직 명확하지 않으나, 조기 진단을 위하여 권고되는 진단 기준은 증상과 TNF 억제제 투약 시기의 연관성이 있고, 전신홍반루푸스의 자가항체 및 자가항체 외 진단 기준이 각각 1개 이상 만족될 때이다[4]. 본 증례에서는 TNF 억제제 투약 후 루푸스 의심 증상이 발생하였고, 항핵항체, 항dsDNA항체 양성 및 관절염을 동반하여 상기 진단 기준을 만족하는 것을 알 수 있다. Williams와 Cohen [7]에 따르면, 증상이 발생하는 평균 나이는 46.2세에서 50.9세 정도이고, 증상 발생 시기는 약제 투약 후 10일 이내에서 4년 이상까지 다양한 것으로 알려져 있다. 증례에서는 IFX 시작 2년째인 45세에 증상이 발생하였다.
TNF 억제제 투약시 루푸스 발생을 미리 예방할 수 있는 방법은 아직 알려져 있지 않다. TNF 억제제 유발 루푸스에서 가장 확실한 치료는 유발 약제를 중단하는 것으로, Ramos-Casals 등[6]에 따르면 약제 중단 후 94%에서 전신홍반루푸스의 특성이 호전되는 것이 확인되었다. 하지만 발생 환자의 40%에서 글루코코르티코이드를 투약하였으며, 12%에서 면역억제제를 투약하였기 때문에, 호전을 위해서는 루푸스의 중증도에 따라 추가적으로 글루코코르티코이드나 면역억제제를 투약해야 할 수도 있다. 약제를 중단하게 되면 일반적으로 3주에서 6개월 이내에 증상이 호전되는 것으로 알려져 있다[2]. Williams와 Cohen [7]은 TNF 억제제 유발 루푸스가 발생하였을 경우 루푸스의 활성도에 따른 치료 방법을 제시하였는데, 피부, 관절 등 비교적 경한 루푸스의 경우에는 TNF 억제제를 유지하면서 증상 완화 치료하면서 주의 깊게 경과 관찰할 수 있겠다. 하지만 폐, 신장, 신장 침범 등 중증 루푸스일 경우에는 즉시 TNF 억제제를 중단하고 글루코코르티코이드 및 다른 면역억제제 치료를 시작하는 것이 좋겠다.
루푸스를 유발한 TNF 억제제를 중단하고 호전된 경우, 동일 약제로 재투약하거나 다른 TNF 억제제로 변경하여 투약하였을 때 재발한 경우들이 보고되어 있지만 아직 이에 대하여 정립되어 있는 바는 없다(Table 1) [5,7-9]. 실제로 크론병의 활성도가 중등도 이상으로 잘 조절되지 않는 경우에는 TNF 억제제를 중단하고 경과 관찰하는 것은 결정하기 어려울 수 있다. 본 증례에서는 TNF 억제제를 중단하고 α4β7 integrin에 대한 단클론항체인 vedolizumab으로 변경하였으며, 6개월 후 항dsDNA항체 및 관절통이 호전되는 것을 확인할 수 있었다. Kang 등[3]은 한국인 류마티스관절염 환자에서 etanercept 투약 후 발생한 루푸스를 보고하였는데, 이들은 루푸스로 발현한 폐 침범 및 혈소판감소증을 치료하기 위하여 etanercept를 중단하고 고용량 글루코코르티코이드를 투약하였으며, 이후 증상은 호전되었으나 항핵항체, 항dsDNA항체 역가는 높게 유지되었다. 본 증례의 경우에는 항dsDNA항체도 정상 범위로 호전되는 것을 확인할 수 있었다. 한편 vedolizumab은 TNF 억제제와는 다른 기전을 가진 약제로서, 장관으로의 림프구 이동을 차단하여 항염증 효과를 나타낸다[10]. 크론병에서 TNF 억제제 치료에 실패하였던 중등도-중증 크론병 환자들에서 vedolizumab 투약시 10주째 관해율이 의미 있게 높은 것이 확인된 바 있다[1]. 증례에서 vedolizumab으로 변경한 후에도 루푸스 및 크론병의 활성도가 잘 조절되는 것을 볼 수 있었고, 이를 통하여 TNF 억제제로 인하여 유발된 루푸스 환자에서 vedolizumab이 좋은 치료 선택이 될 수 있음을 확인하였다.



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






