서 론
적혈구포식성 림프조직구증식증(hemophagocytic lymphohistiocytosis, HLH)은 조직구증 증후군(histiocytosis syndrome)에 속하는 질환[1]으로 드물게 발생하며, 임상적으로는 발열, 간 및 비장비대, 혈구감소증, 림프절비대, 발열, 신경학적 증상 등 전신을 침범하는 염증 반응을 보인다. HLH는 크게 원발성(가족성)과 후천성(이차성)으로 나눌 수 있다[2]. 후천성은 감염, 자가면역, 대사성 질환, 약물, 종양 등과 연관되어 있으며, 후천성 HLH의 유병률은 명확하게 알려져 있지 않지만 이 중 악성 종양과 관련된 HLH가 가장 많은 빈도를 차지한다[3]. HLH와 연관된 종양으로는 주로 T세포림프종, NK/T 세포림프종, 광범위큰B세포림프종 등이 있으며 종양의 치료와 관련된 세균, 바이러스, 진균 등의 감염도 HLH의 발생과 연관이 있다[4]. 급성 골수세포백혈병(acute myelocytic leukemia, AML) 환자에서 HLH는 매우 드물게 보고되는데, AML 자체, AML에 대한 항암제 치료 또는 감염 등과 연관되어 발생하며, 치료 전후, 치료 도중, 어느 때나 발병할 수 있다[5]. 저자들은 AML 환자에게서 항암화학요법 치료 이후에 발생한 HLH를 경험하였기에 이를 보고하는 바이다.
증 례
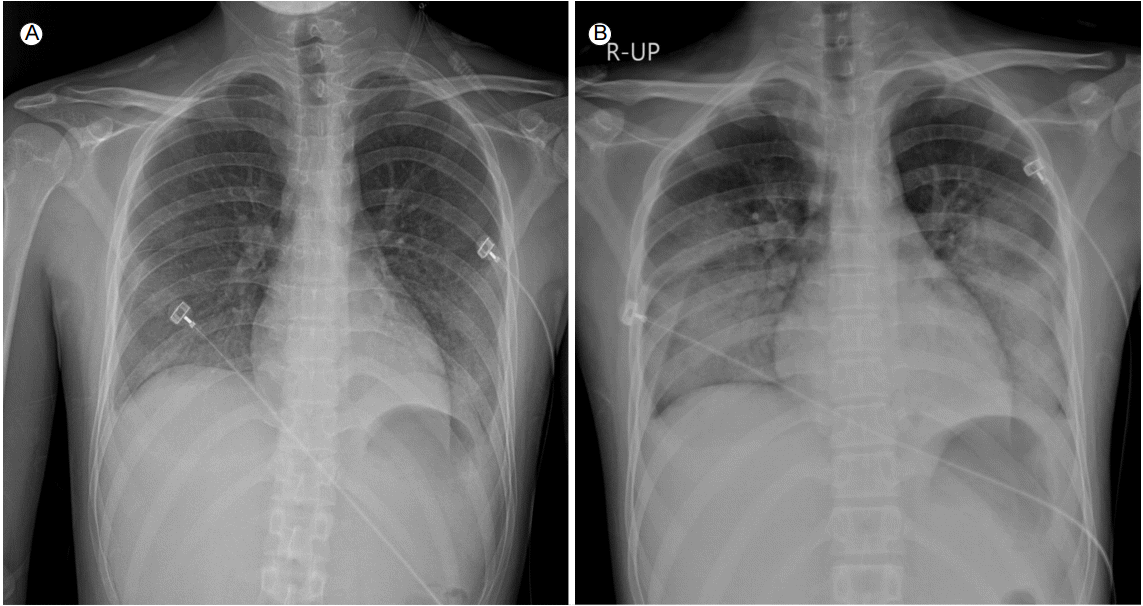
18세 남자가 한달 전부터 시작된 발열, 인두통 등의 증상으로 외부 병원을 방문하여 시행한 혈액 검사상 이상 소견이 발견되어 응급실로 내원하였다. 혈액 검사에서 혈색소 8.6 g/dL, 백혈구 7,500/μL (중성구 0.3%, 림프구 95.7%, 단핵구 3.9%, 호산구 0.0%), 혈소판 257,000/μL였으며 말초 혈액 도말 검사에서 이상 세포가 관찰되지는 않았다. 골수 흡인물 도말 검사에서 모세포가 유핵 세포 중 98.8%에서 관찰되었는데, myeloperoxidase, periodic acidschiff’s, nonspecific esterase 등에 모두 염색되지 않았으나(Fig. 1), 흐름세포측정법을 이용한 면역표현형 검사상 CD33, CD117, CD13, CD10, CD5, CD7 등이 양성 소견을 보여서 AML (FAB M0)로 진단되었다. 염색체 검사는 46,XY[10]의 소견을 보였다. 유도 항암화학요법으로 cytarabine(1일 200 mg/m2 )을 7일, daunorubicin(1일 90 mg/m2)을 3일 동안 각각 정맥으로 지속주입하였다. 치료 시작 후 14일째 시행한 골수 검사에서 모세포가 18.6%로 관찰되어, 추가적으로 cytarabine(1일 200 mg/m2 )을 5일, daunorubicin(1일 45 mg/m2 )을 2일 동안 정맥으로 지속 주입하였다. 추가 항암제 치료 14일째 시행한 골수 검사에서 모세포는 3%로 감소된 소견을 보였고, 과립구집락자극 인자(granulocyte colony-stimulating factor, G-CSF)를 하루 300 μg씩 투여하기 시작하였다. 추가 항암제 치료 후 18일째 섭씨 38도 이상의 중성구감소성 발열이 발생하여 광범위 항생제를 투여하기 시작하였는데, 발열 당시 혈액 배양 검사 한 쌍에서 Staphylococcus epidermidis가 동정되었다. 추가 항암제 치료 후 26일째 중성구가 2,490/μL으로 회복되는 소견을 보이며 발열도 호전되어 광범위 항생제의 투여를 중단하였다. 그러나 추가 항암제 치료 후 28일째 다시 섭씨 39.3도의 발열이 발생하였는데, 혈액에서 C-반응단백질이 23 mg/dL로 증가되어 있었고, 흉부 x선 검사에서 양측 폐침윤의 소견이 관찰되면서(Fig. 2A), 산소포화도가 감소하였다. 혈압이 저하되어 노르에피네프린의 투여를 적용하였고, 광범위 항생제를 다시 투여하기 시작하였다. 그러나 섭씨 39도 이상의 고열이 7일 이상 지속되었고 혈액 배양 검사 결과 동정된 균은 없었으며 흉부·복부 컴퓨터단층촬영에서 양측 폐침윤 이외에는 발열의 원인이 될만한 소견이 관찰되지 않았다. 혈청학적 검사와 각종 바이러스 검사(Epstein-Barr virus, cytomegalovirus, human herpesvirus 6) 및 소변 검사 등에서 발열의 원인이 될만한 소견을 발견할 수 없었다. 혈액 검사에서 백혈구 15,500/μL, 중성구 13,485/μL, 혈소판 65,000/μL, aspartate transaminase 141 IU/L, alanine transaminase 248 IU/L, ferritin 25,329.2 ng/mL, triglyceride 411 mg/dL, LDH 1,216 IU/L의 소견을 보였으며, 다시 시행한 골수 검사에서 모세포는 3%로 증가되어 있지 않았으나 다수의 혈구탐식성조직구(hemophagocytic histiocyte)가 관찰되었다(Fig. 3). HLH의 발병 가능성을 고려하여 NK세포 활성도 및 soluble IL-2 receptor 검사를 시행하였으며, 덱사메타손 20 mg을 1일 1회 정맥주사로 투여하였는데, 이후 발열이 호전되면서 혈압이 안정화되었다. 그러나 덱사메타손 투여 5일째 갑자기 호흡곤란이 발생하면서 흉부 x선에서 양측 폐침윤 소견이 악화되었다(Fig. 2B). 산소 요구량의 증가로 기관내삽관을 시행하였으며 급격히 진행하는 양측 폐침윤의 원인 규명을 위하여 기관지경술과 기관지폐포세척을 시행하였다. 기관지폐포세척 검사 결과 확인된 균은 없었다. 이전에 시행한 NK세포 활성도 검사 결과 0.2%(정상 범위: 11.8-31.9%), soluble IL-2 receptor 4,030 U/mL (정상 범위: 124-466 U/mL)의 소견을 보였다. (1) 지속되는 발열, (2) 고중성지방혈증, (3) 골수 검사에서 혈구포식성조직구증의 소견, (4) 혈청 ferritin의 증가, (5) soluble IL-2 receptor의 증가 (6) NK세포 활성도의 저하 등의 소견으로 HLH-2004 진단 기준[6] 8가지 중 6가지를 만족하여 항암제 치료와 연관된 HLH로 진단하였고, 양측 폐침윤을 HLH의 폐 침범 소견으로 생각하여 덱사메타손과 함께 사이클로스포린 75 mg을 하루 두 번씩 정맥으로 투여하기 시작하였다. 이후 산소 요구량이 점차 감소하여 발관하였다. 혈액 검사에서 백혈구 14,800/μL, 중성구 8,610/μL, 혈소판 316,000/μL로 회복되었고, 이 때 시행한 골수검사에서 세포충실성이 정상이면서 모세포가 2.4%로 관찰되어 AML은 완전관해로 판정할 수 있었으나 혈구탐식성조직구는 아직 남아있었다. 흉부 x선에서 양측 폐 침윤이 약간 호전된 상태로 지속되어 etoposide(1일 100 mg/m2)를 3일 동안 정맥으로 투여하였다. HLH가 병발하고 있는 상태에서 AML에 대하여 추가적인 강화 항암화학요법 없이 동종조혈모세포이식을 시행하기로 결정하였다. 환자의 아버지로부터 HLA 반일치 조혈세포를 공여 받아 조혈모세포이식을 시행 하였으며, 이식 후 시행한 골수검사에서 세포충실성 40%, 모세포 2.6%의 소견을 보였으며, 혈액 검사에서 백혈구 3,200/μL, 중성구 1,152/μL, 혈소판 423,000/μL, ferritin 2,164.9 ng/mL, triglyceride 152 mg/dL, LDH 178 IU/L, NK 세포활성도 17.49%, soluble IL-2 receptor 2,030 U/mL의 소견을 보였으며, 흉부 x선 검사에서 양측 폐침윤이 점차 감소하는 소견을 보였다. 현재 동종조혈모세포이식 후 면역억제제를 점차 감량하며 외래 추적 관찰 중이다.
고 찰
HLH는 이차적 혹은 유전적 요인에 의한 면역체계 이상 반응으로, NK세포 활성도의 감소 또는 소실로 인하여 다량 분비된 시토카인들이 극심한 염증 반응을 일으켜 평정 상태의 이상을 일으키게 된다[6]. 세포독성 T림프구 기능의 활성, 대식세포의 증식과 골수, 간 및 림프절 등의 조직검사에서 림프구의 조직내 침윤과 혈구포식(hemophagocytosis)이 관찰된다. HLH 환자들에서 IL1β, tumor necrosis factor-a, IL6, IL8. interferon gamma 등의 혈중 시토카인의 농도가 증가하며 과도하게 자극된 면역세포가 정상 조직을 침범하여 치명적 장기부전을 일으키는 것으로 생각되고 있다. Histiocyte Society에서 최근에 제시한 HLH-2004 진단기준에 따르면[7], (1) HLH에 부합되는 유전자 돌연변이가 확인되거나, (2) 발열, 혈구감소증 비장비대, 중성지방혈증 또는 피브리노겐 감소증, 골수 또는 비장의 림프구에 의한 혈구포식이 확인된 경우, NK세포 활성도의 저하, 혈청 ferritin의 증가, soluble IL-2 receptor의 증가 등 8개의 기준 중에서 최소 5가지를 만족할 경우 진단할 수 있다. 본 증례의 경우 원인불명의 고열, 중성지방의 증가, 골수내 혈구포식성 조직구의 증가, NK세포 활성도의 0.2%로 감소, 혈청 ferritin 및 soluble IL-2 receptor의 증가 등의 소견으로 HLH의 진단 기준에 합당하였다.
국내 한 보고에서 이차성 HLH의 원인으로는 엡스타인-바바이러스(Epstein-Barr virus)와 관련된 경우가 53.3%였으며, 원인불명 23.3%, 림프종이 13.3%였다[8]. 종양과 관련된 HLH는 대부분 T세포림프종, NK/T세포림프종, 광범위큰B세포림프종과 관련이 있거나 이들의 치료 중 발생한 감염으로 인하여 발생하는데, AML과 연관된 HLH는 매우 드물다[9]. 림프종이나 백혈병과 연관된 HLH는 대부분 나쁜 예후를 나타낸다[5]. 본 증례의 경우에는 각종 바이러스 검사, 혈액 배양 검사에서 동정된 균은 없었으며 감염의 증거가 명확하지 않았다. 또한 AML에 대한 항암제 치료 후 백혈병이 조절된 상태에서 HLH가 병발하여 AML 자체와의 연관성보다는 항암화학요법 또는 G-CSF와의 연관성을 고려할 수 있으나, 아직까지 항암화학요법이나 G-CSF에 의한 HLH의 발생 기전에 대하여서는 밝혀진 바가 없다. AML 환자의 경우 비장비대, 간비대, 혈구감소증 등이 질환 자체와 연관이 있고 감염과 유사한 증상으로 인하여 HLH를 의심하지 않으면 진단하기 매우 어렵다[9]. 항암화학요법을 받은 AML 환자의 10%까지 HLH와 유사한 임상 증상을 나타낼 수 있다고 한다[9]. 성인 HLH에서 치료 성적이 좋지 않은 것은 진단의 지연에 의한 다발성 장기부전의 진행으로 인한 경우가 많으며 진단이 늦어질 경우 매우 치명적일 수 있다. HLH가 의심될 경우 신속히 골수 및 침범이 의심되는 장기에 대한 조직검사가 필요하며 조기에 NK세포 활성도와 soluble IL-2 receptor를 시행하여 진단에 걸리는 시간을 단축하는 것이 중요하다. 항암화학요법을 시행받은 급성 백혈병 환자에서 원인불명의 고열, 혈청 ferritin의 증가, 간 기능 검사 이상의 소견을 보일 경우 감염 질환뿐만 아니라 HLH의 가능성을 고려한 진단적 접근이 필요할 수 있다.
AML과 연관된 HLH에 대한 치료법은 정립되어있지 않다. 일반적인 HLH의 경우 HLH-2004 진료지침에 따르면 초기에 에토포시드, 덱사메타손, 사이클로스포린을 기반으로 한 치료를 시행하고, 경우에 따라 동종조혈모세포이식을 고려할 수 있다[7]. 이차성 HLH의 예후에 관한 국내 보고에 의하면, 진단 당시 혈청 섬유소원이 높았던 경우에 예후가 좋았고, 동종조혈모세포이식을 시행한 경우에 생존 환자가 많았으며, 치료의 시작이 빠를수록 생존율이 높았다[10].
본 증례의 경우 HLH의 8개 기준 중 5가지를 완전히 만족하지 않은 상태에서 질병의 진행 속도가 빠르고 활력 징후의 불안정으로 덱사메타손을 조기에 투여하였으며, 이후 HLH의 진단이 되었고 폐침윤이 증가하는 등의 HLH의 진행 소견이 관찰되어 사이클로스포린과 에토포시드 치료를 추가하였다. HLH와 AML의 공존으로 불량한 예후가 예상되었기에 공고 항암화학요법 없이 동종조혈모세포이식을 서둘러 진행하여 성공적인 임상 경과를 보일 수 있었다.





 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






