ņä£ ļĪĀ
ļ│Ąļ¦ēĒł¼ņäØ ĒÖśņ×ÉņŚÉņä£ ļ│Ąļ¦ēņŚ╝ņØĆ Ēł¼ņäØļ░®ļ▓Ģ ļ░Å ļ│Ąļ¦ēĒł¼ņäØ ļÅäĻ┤ĆņØ┤ļéś ņŚ░Ļ▓░Ļ┤Ć ļō▒ņØś ĻĖ░ņłĀņĀüņØĖ ļ░£ņĀäņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ņŚ¼ņĀäĒ׳ ļ│Ąļ¦ēĒł¼ņäØņØś ĻĖ░ņłĀņĀü ņŗżĒī© ņÜöņØĖĻ│╝ ĒÖśņ×ÉņØś ņé¼ļ¦ØļźĀņŚÉ ņŻ╝ņÜöĒĢ£ ņøÉņØĖņØ┤ļØ╝ ĒĢĀ ņłś ņ׳ļŗż. ļö░ļØ╝ņä£ ņØ┤ļ¤░ ĻĖ░ņłĀņĀü ļ░£ņĀä ņÖĖņŚÉ ĒÖśņ×ÉņØś ļ│Ąļ¦ēĒł¼ņäØ ņłśĒ¢ē ļŖźļĀźņØä ņŻ╝ĻĖ░ņĀüņ£╝ļĪ£ ņ×¼ĒÅēĻ░ĆĒĢśļŖö ĒÖśņ×É ĻĄÉņ£ĪņØ┤ ļ│Ąļ¦ēņŚ╝Ļ│╝ Ļ░ÖņØĆ ļ│Ąļ¦ēĒł¼ņäØ ĒĢ®ļ│æņ”ØņØä ņśłļ░®ĒĢśļŖö ļŹ░ ļ¦żņÜ░ ņżæņÜöĒĢśļŗż. Aeromonas ņóģņØĆ ļŗżņ¢æĒĢ£ ņłśņāØĒÖśĻ▓ĮņŚÉ ņĪ┤ņ×¼ĒĢśļŖö ĻĘĖļ×ī ņØīņä▒ Ļ░äĻĘĀņ£╝ļĪ£ ņé¼ļ×īņŚÉņä£ ļŗżņ¢æĒĢ£ ĒśĢĒā£ņØś Ļ░ÉņŚ╝ņ”ØņØä ņØ╝ņ£╝Ēé¼ ņłś ņ׳ņ¦Ćļ¦ī ņŻ╝ļĪ£ ļ®┤ņŚŁņĀĆĒĢś ĒÖśņ×ÉņŚÉņä£ Ļ░ÉņŚ╝ņØ┤ ļ░£ņāØĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░ ļ│Ąļ¦ēĒł¼ņäØ Ļ┤ĆļĀ© ļ│Ąļ¦ēņŚ╝ņŚÉņä£ļŖö ļ¦żņÜ░ ļō£ļ¼Ė ņøÉņØĖ ĻĘĀņŻ╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż. ļ│Ąļ¦ēĒł¼ņäØ ĒÖśņ×ÉņŚÉņä£ Aeromonas ņóģņŚÉ ņØśĒĢ£ ļ│Ąļ¦ēņŚ╝ņØĆ ĻĄŁņÖĖ ņ”ØļĪĆļŖö ņØ╝ļČĆ ļ│┤Ļ│ĀļÉśņŚłņ£╝ļéś ĻĄŁļé┤ ņ”ØļĪĆļŖö ņĢäņ¦ü ļ│┤Ļ│ĀļÉ£ ņĀüņØ┤ ņŚåļŗż. ņØ┤ņŚÉ ņĀĆņ×ÉļōżņØĆ ļŗ╣ļć©ļ│æņä▒ ļ¦ÉĻĖ░ ņŗĀļČĆņĀäņ£╝ļĪ£ ņ×ÉļÅÖ ļ│Ąļ¦ēĒł¼ņäØņØä ņŗ£Ē¢ēĒĢśĻ│Ā ņ׳ļŖö ĒÖśņ×ÉņŚÉņä£ Aeromonas caviaeņŚÉ ņØśĒĢ£ ļ│Ąļ¦ēņŚ╝ņØä Ļ▓ĮĒŚśĒĢśņśĆĻĖ░ņŚÉ ļ¼ĖĒŚīĻ│Āņ░░Ļ│╝ ĒĢ©Ļ╗ś ņØ┤ļź╝ ļ│┤Ļ│ĀĒĢśĻ│Āņ×É ĒĢ£ļŗż.
ņ”Ø ļĪĆ
ĒÖś ņ×É: ļ░ĢŌŚŗŌŚŗ, ļé©ņ×É, 72ņäĖ, 160 cm, 57.1 kg
ņŻ╝ ņåī: ļ│ĄĒåĄ, ņĀäņŗĀņćĀņĢĮ, ņŗØņÜĢĻ░ÉĒć┤, Ēś╝ĒāüĒĢ£ ļ│Ąļ¦ē Ēł¼ņäØņĢĪ
Ēśäļ│æļĀź: ĒÖśņ×ÉļŖö ļŗ╣ļć©ļ│æņä▒ ņŗĀļČĆņĀäņ£╝ļĪ£ ņØĖĒĢ£ ļ¦ÉĻĖ░ņŗĀļČĆņĀäņ£╝ļĪ£ 1ļģä ņĀäļČĆĒä░ ņ×ÉļÅÖ ļ│Ąļ¦ēĒł¼ņäØ(APD)ņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ļé┤ņøÉ 1ņØ╝ ņĀäļČĆĒä░ ļ│ĄļČĆ ĒåĄņ”ØĻ│╝ Ēś╝ĒāüĒĢ£ ļ│Ąļ¦ē Ēł¼ņäØņĢĪņØä ņŻ╝ņåīļĪ£ ņ×ģņøÉņ╣śļŻīļź╝ ņŗ£ņ×æĒĢśņśĆļŗż.
Ļ│╝Ļ▒░ļĀź: ļŗ╣ļć©, Ļ│ĀĒśłņĢĢ
Ļ░ĆņĪ▒ļĀź: ĒŖ╣ņØ┤ ņé¼ĒĢŁ ņŚåņØī
ņ¦äņ░░ ņåīĻ▓¼: ņØ┤ĒĢÖņĀü Ļ▓Ćņé¼ņŚÉņä£ ļ¦īņä▒ ļ│æņāēņØä ļ│┤ņØ┤Ļ│Ā ņ׳ņŚłņ£╝ļ®░ ņØśņŗØņØĆ ļ¬ģļŻīĒĢśņśĆļŗż. ĒÖ£ļĀźņ¦ĢĒøäļŖö ĒśłņĢĢ 150/80 mmHg, ļ¦źļ░Ģ ļČäļŗ╣ 102ĒÜī, ĒśĖĒØĪņłś 20ĒÜī, ņ▓┤ņś© 36.2ŌäāņØ┤ņŚłļŗż. ļ│ĄļČĆņØś ņĢĢĒåĄņØ┤ ņ׳ņŚłņ£╝ļéś ļ░śļ░£ĒåĄņØĆ ņŚåņŚłĻ│Ā, ņןņØīņØĆ Ļ░ÉņåīļÉśņ¢┤ ņ׳ņŚłņ£╝ļ®░ ļ│Ąļ¦ēĒł¼ņäØ ļÅäĻ┤Ć ņČ£ĻĄ¼ ļČĆņ£äņŚÉ ņŚ╝ņ”ØņåīĻ▓¼ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ĻĖ░ņ╣©, Ļ░Øļŗ┤Ļ│╝ Ļ░ÖņØĆ ĒśĖĒØĪĻĖ░ Ļ░ÉņŚ╝ņØś ņ”ØņāüņØĆ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśĻ│Ā ļæÉļČĆ ļ░Å Ļ▓ĮļČĆņŚÉ ņØ┤ņāü ņåīĻ▓¼ņØĆ ņŚåņŚłņ£╝ļ®░, Ļ▓ĮļČĆ ļ”╝ĒöäņĀł ņóģļīĆļéś Ļ▓ĮļČĆ Ļ░Ģņ¦ü ļō▒ļÅä Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ņŗĀĻ▓ĮĒĢÖņĀü ņåīĻ▓¼ņØĆ ĒŖ╣ņØ┤ņåīĻ▓¼ņØ┤ ļéśĒāĆļéśņ¦Ć ņĢŖņĢśĻ│Ā, ņ¢æņĖĪ ĒĢśņ¦ĆņŚÉ ĒĢ©ņÜö ļČĆņóģ(+2/+2)ņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż.
Ļ▓Ćņé¼ ņåīĻ▓¼: ļ│Ąļ¦ē Ēł¼ņäØņĢĪ ņäĖĒżĻ▓Ćņé¼ņŚÉņä£ ņĀüĒśłĻĄ¼ 0-3/mm3, ļ░▒ĒśłĻĄ¼ 2,722/mm3 (ļŗżĒśĢĒĢĄ ļ░▒ĒśłĻĄ¼ 85%, ļ”╝ĒöäĻĄ¼ 15%)ņØ┤ņŚłļŗż. ņØ╝ļ░ś ĒśłņĢĪĻ▓Ćņé¼ņŚÉņä£ Ēśłņāēņåī 7.7 g/dL, ĒŚżļ¦łĒåĀĒü¼ļ”┐ 23.4%, ļ░▒ĒśłĻĄ¼ 3,700/mm3, CRP 13.3 mg/dL, ĒśłņåīĒīÉ 173,000/mm3ņØ┤ņŚłĻ│Ā, ĒÖöĒĢÖ Ļ▓Ćņé¼ņŚÉņä£ Ēśłņ▓Łņ╣╝ņŖś 7.7 mg/dL, ņØĖ 2.8 mg/dL, Ēśłņ▓ŁņÜöņåīņ¦łņåī 31.9 mg/dL, Ēśłņ▓ŁĒü¼ļĀłņĢäĒŗ░ļŗī 4.8 mg/dL, Ēśłņ▓ŁņĢīļČĆļ»╝ 2.5 g/dL, AST/ALT 14/16 IU/L, alkaline phosphatase 163 IU/L, LDH 360 IU/L, Intact PTH 59.4 pg/mL (ECLIAļ▓Ģ, Electrochemiluminenscence immunoassayļ▓Ģ), Ēśłņ▓Ł ļéśĒŖĖļź© 133 mEq/L, ņ╣╝ļź© 4.15 mEq/Lņ£╝ļĪ£ ņĖĪņĀĢļÉśņŚłļŗż. ļŗ╣ĒÖöĒśłņāēņåī(HbA1c) ņłśņ╣śļŖö 9.2%, Ļ│©ļ░ĆļÅä Ļ▓Ćņé¼ņŚÉņä£ T score -2.5 ņĖĪņĀĢ(Femur neck)ļÉśņŚłņ£╝ļ®░, ļ®┤ņŚŁĒśłņ▓ŁĻ▓Ćņé¼ņŚÉņä£ļŖö HBs Ag ņØīņä▒, Anti-HBs Ab ņ¢æņä▒, Anti-HCV Ab ņØīņä▒, Anti HIV Ab ņØīņä▒, VDRL ņØīņä▒ņØ┤ņŚłļŗż. ĒÖśņ×ÉņØś ĒĢśļŻ© ņåīļ│Ćļ¤ēņØĆ 500 mL ņĀĢļÅäļĪ£ ņĖĪņĀĢļÉśņŚłļŗż.
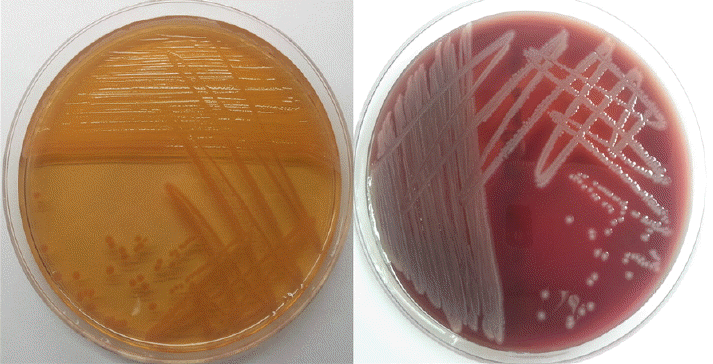
ļ»ĖņāØļ¼╝ ļ░░ņ¢æ Ļ▓Ćņé¼ ņåīĻ▓¼: ņĀ£1ļ│æņØ╝ņŚÉ ņŗ£Ē¢ēĒĢ£ ļ│Ąļ¦ē Ēł¼ņäØņĢĪņØś ĻĘĖļ×ī ņŚ╝ņāēņŚÉņä£ ĻĘĖļ×ī ņØīņä▒ Ļ░äĻĘĀ(gram negative rod)ņØä Ļ┤Ćņ░░ĒĢĀ ņłś ņ׳ņŚłņ£╝ļ®░, ļ│Ąļ¦ē Ēł¼ņäØņĢĪņØä ĒśłņĢĪ ĒĢ£ņ▓£ ļ░░ņ¦Ć(blood agar plate), MacConkey ļ░░ņ¦Ć ļ░Å thioglycollate ļ░░ņ¦ĆņŚÉ Ļ░üĻ░ü ņĀæņóģĒĢśņŚ¼ 37ļÅä ļ░░ņ¢æĻĖ░ņŚÉņä£ 24ņŗ£Ļ░ä ļÅÖņĢł ļ░░ņ¢æĒĢśņśĆļŗż. ņØ┤Ēøä thioglycollate ļ░░ņ¦ĆņŚÉņä£ ņāüņĖĄ ļČĆļČäņØ┤ Ēś╝ĒāüĒĢ┤ņ¦ä Ļ▓āņØ┤ Ļ┤Ćņ░░ļÉśņŚłĻ│Ā, ĒśłņĢĪ ĒĢ£ņ▓£ ļ░░ņ¦ĆņŚÉņä£ ļ╣äņÜ®ĒśłļīĆļź╝ ļ│┤ņØ┤ļŖö 2-3 mm Ēü¼ĻĖ░ņØś ĒÜīļ░▒ņāē ņ¦æļØĮņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż. MacConkey ļ░░ņ¦ĆņŚÉņä£ļÅä 2-3 mm Ēü¼ĻĖ░ņØś ļ¼┤ņāē ņ¦æļØĮņØ┤ Ļ┤Ćņ░░ļÉśņŚłņ£╝ļ®░(Fig. 1) oxidase ļ░Å catalase ņ¢æņä▒ņØ┤ņŚłļŗż. ņāüņŚģĒÖöļÉ£ ļÅÖņĀĢ kitņØĖ Vitek-II GN card (bioMerieux, Marcy l'Etoile, France)ņÖĆ ņ×ÉļÅÖĒÖö ļÅÖņĀĢņןļ╣äņØĖ Vitek-II compact (bioMerieux, Marcy l'Etoile, France)ļź╝ ņØ┤ņÜ®ĒĢ£ Ļ▓░Ļ│╝ Aeromonas hydrophila/caviaeļĪ£ ļÅÖņĀĢļÉśņŚłļŗż. ņØ┤Ēøä ļÅÖņĀĢņ╣┤ļō£ Ļ▓░Ļ│╝ļź╝ ĒÖĢņØĖĒĢśņśĆņ£╝ļ®░ lysine decarboxylase (LDC) ņØīņä▒, lactose ļČäĒĢ┤ ņ¢æņä▒, ĻĘĖļ”¼Ļ│Ā ĒśłņĢĪ ĒĢ£ņ▓£ ļ░░ņ¦ĆņŚÉņä£ ĒÜīļ░▒ņāē ņ¦æļØĮņØ┤ ļ╣äņÜ®ĒśłļīĆļź╝ ļ│┤ņØ┤ļŖö ņåīĻ▓¼ņ£╝ļĪ£ Aeromonas caviaeļĪ£ ĒÖĢņ¦äĒĢśņśĆļŗż[1]. ĒĢŁĻĘĀņĀ£ Ļ░Éņłśņä▒ Ļ▓Ćņé¼ļŖö Vitek-II AST-N132 card (bioMerieux, Marcy l'Etoile, France)ļź╝ ņé¼ņÜ®ĒĢśņŚ¼ ļ»Ėļ¤ēĒÖĢņé░ļ▓Ģ(microdilution)ņ£╝ļĪ£ ņŗ£Ē¢ēĒĢśņśĆļŗż. Clinical and Laboratory Standard Institute (CLSI)ņŚÉ ļö░ļź┤ļŖö ĒĢŁĻĘĀņĀ£ Ļ░Éņłśņä▒ Ļ▓░Ļ│╝ ampicillin, amoxicillin/clavulanic acid, piperacillin, piperacillin/tazobactam, trimethoprim/sulfamethoxazole, cefalotin, cefoxitin, cefotaxime, ceftazidimeņŚÉ ļé┤ņä▒ņØä ļ│┤ņśĆĻ│Ā aztreonam, imipenem, meropenem, amikacin, gentamicin, tobramycin, ciprofloxacin, levofloxacinņŚÉļŖö Ļ░Éņłśņä▒ņØä ļ│┤ņśĆļŗż.
ņ╣śļŻī ļ░Å Ļ▓ĮĻ│╝: ļ│ĄļČĆ ĒåĄņ”Ø, Ēś╝ĒāüĒĢ£ ļ│Ąļ¦ē Ēł¼ņäØņĢĪ, ļ│Ąļ¦ē Ēł¼ņäØņĢĪņŚÉņä£ņØś ļ░▒ĒśłĻĄ¼ ļ░Å ņżæņä▒ĻĄ¼ņØś ņ”ØĻ░Ć ņåīĻ▓¼ņ£╝ļĪ£ ļ│Ąļ¦ēĒł¼ņäØ Ļ┤ĆļĀ© ļ│Ąļ¦ēņŚ╝ņ£╝ļĪ£ ņ¦äļŗ©ĒĢśņśĆļŗż. ļ│Ąļ¦ē Ēł¼ņäØņĢĪņ£╝ļĪ£ 2ĒÜī ļ│ĄĻ░Ģ ļé┤ ņäĖņ▓ÖņØä ĒĢśļŖö ļÅÖņĢł ņŗ£Ē¢ēĒĢ£ ĻĘĖļ×ī ņŚ╝ņāēņŚÉņä£ ĻĘĖļ×ī ņØīņä▒ Ļ░äĻĘĀņØä ĒÖĢņØĖĒĢśĻ│Ā ISPD (International Society for Peritoneal Dialysis) ļ│Ąļ¦ēĒł¼ņäØ Ļ┤ĆļĀ© Ļ░ÉņŚ╝ņ”Ø ņ╣śļŻī ņ¦Ćņ╣©ņŚÉ ļö░ļØ╝ Ļ▓ĮĒŚśņĀü ĒĢŁņāØņĀ£ ņ╣śļŻīļĪ£ 3ņäĖļīĆ cephalosporinņØĖ ceftriaxone (1 g 1ĒÜī, ņØ┤Ēøä 500 mg 1ņØ╝ 4ĒÜī)ņØä ļ│Ąļ¦ē Ēł¼ņäØņĢĪĻ│╝ ņä×ņ¢┤ņä£ ļ│ĄĻ░Ģ ļé┤ļĪ£ Ēł¼ņŚ¼ĒĢśņśĆļŗż. ņĀ£3ļ│æņØ╝ņŚÉ ļ│Ąļ¦ē Ēł¼ņäØņĢĪ ņäĖĒżĻ▓Ćņé¼ņŚÉņä£ ļ░▒ĒśłĻĄ¼ ņłśņ╣śĻ░Ć 2,082/mm3ļĪ£ ņĢĮĻ░ä Ļ░ÉņåīĒĢśņśĆņ£╝ļéś ņ¦ĆņåŹņĀüņØĖ ļ│ĄļČĆ ļČłĒÄĖĻ░ÉĻ│╝ ļ│Ąļ¦ēņĢĪņØś Ēś╝ĒāüņØĆ ņ¦ĆņåŹļÉśņŚłļŗż. ļ│Ąļ¦ē Ēł¼ņäØņĢĪ ļ░░ņ¢æ Ļ▓Ćņé¼ņŚÉņä£ Aeromoas caviaeņØś Ļ▓ĆņČ£Ļ│╝ ĒĢŁĻĘĀņĀ£ Ļ░Éņłśņä▒ Ļ▓Ćņé¼ Ļ▓░Ļ│╝ ĒÖĢņØĖ Ēøä ciprofloxacin (100 mg 1ĒÜī, ņØ┤Ēøä 50 mg 1ņØ╝ 4ĒÜī)ņ£╝ļĪ£ ĒĢŁņāØņĀ£ļź╝ ĻĄÉņ▓┤ĒĢśņŚ¼ Ēł¼ņŚ¼ĒĢśņśĆļŗż. ņØ┤ĒøäļĪ£ ļ│Ąļ¦ē Ēł¼ņäØņĢĪ ņäĖĒżĻ▓Ćņé¼ņŚÉņä£ ļ░▒ĒśłĻĄ¼ ņłśņ╣śĻ░Ć ņĀÉņ░©ļĪ£ Ļ░ÉņåīĒĢśņśĆĻ│Ā ļ│Ąļ¦ē Ēł¼ņäØņĢĪņØś Ēś╝Ēāü ņĀĢļÅäņÖĆ ļ│ĄļČĆ ĒåĄņ”ØņØś ņ×äņāü ņ”ØņāüļÅä ņĀÉņ░©ļĪ£ ĒśĖņĀäļÉśņŚłļŗż. ņĀ£9ļ│æņØ╝ņŚÉ ļ│Ąļ¦ē Ēł¼ņäØņĢĪ ņäĖĒżĻ▓Ćņé¼ņŚÉņä£ ļ░▒ĒśłĻĄ¼ ņłśņ╣śĻ░Ć 59/mm3ļĪ£ ĒÖĢņØĖļÉśņŚłĻ│Ā, ņĀ£10ļ│æņØ╝ņŚÉ ciprofloxacin ļ│ĄĻ░Ģļé┤ Ēł¼ņŚ¼ļź╝ ņØ┤ĒøäļĪ£ 7ņØ╝Ļ░ä ņ£Āņ¦Ć Ļ│äĒÜŹ(ņ×¼ĒāØ ņ×ÉĻ░Ć ļ│ĄĻ░Ģ ļé┤ ņŻ╝ņ×ģ)ņ£╝ļĪ£ Ēć┤ņøÉĒĢśņśĆļŗż. Ēśäņ×¼Ļ╣īņ¦Ć 3Ļ░£ņøöņ¦Ė ņÖĖļל ņČöņĀüĻ┤Ćņ░░ ņżæ ļ│Ąļ¦ēņŚ╝ņØś ņ×¼ļ░£ ņåīĻ▓¼ ņŚåņØ┤ ņ×ÉļÅÖ ļ│Ąļ¦ēĒł¼ņäØņØä ņ£Āņ¦ĆĒĢśĻ│Ā ņ׳ļŗż.
Ļ│Ā ņ░░
ļ│Ąļ¦ēĒł¼ņäØņØĆ ļ¦ÉĻĖ░ņŗĀļČĆņĀä ĒÖśņ×ÉņØś ņŻ╝ļÉ£ ņŗĀļīĆņ▓┤ ņÜöļ▓ĢņØś ĒĢ£ Ļ░Ćņ¦Ć ļ░®ļ▓ĢņØ┤ļŗż. Ēł¼ņäØļ░®ļ▓Ģ ļ░Å Ēł¼ņäØ ļÅäĻ┤Ć ĻĖ░ņłĀņØś ļ░£ņĀä ļō▒ņ£╝ļĪ£ ļ│Ąļ¦ēņŚ╝Ļ│╝ Ļ░ÖņØĆ ĒĢ®ļ│æņ”ØņØś ļ░£ņāØļ╣łļÅäĻ░Ć ņśłņĀäļ│┤ļŗż Ļ░ÉņåīĒĢśņśĆņ£╝ļéś ļ│Ąļ¦ēņŚ╝ņØĆ ņŚ¼ņĀäĒ׳ ļ│Ąļ¦ēĒł¼ņäØ ĒÖśņ×ÉņØś ņ×ģņøÉņé¼ņ£ĀņØś 15-35%, ļ│Ąļ¦ēĒł¼ņäØ ĻĖ░ņłĀ ņŗżĒī©ņØ┤ņ£ĀņØś 40-45%, ņé¼ļ¦ØņøÉņØĖņØś 7-10%ļź╝ ņ░©ņ¦ĆĒĢśĻ│Ā ņ׳ļŗż[2].
Aeromonas ņåŹņØĆ ļäż Ļ░Ćņ¦Ć(Aeromonas hydrophila, caviae, salmonicida and sobria) ņóģņ£╝ļĪ£ ĻĄ¼ņä▒ļÉśļ®░, ļŗżņ¢æĒĢ£ ņłśņāØ ĒÖśĻ▓ĮņŚÉ ĒÅŁļäōĻ▓ī ļČäĒżĒĢśļŖö ĻĘĖļ×ī ņØīņä▒ Ļ░äĻĘĀņØ┤ļŗż[3]. ņŻ╝ļĪ£ ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ņĢĪņ▓┤ņÜ® Ļ┤ĆņØ┤ļéś ņŗ▒Ēü¼ļīĆ, ĒÅÉņłśĻ┤Ć, ņØīņŗØ, ņĢ╝ņ▒ä, ĒØÖņŚÉņä£ ļČäļ”¼ļÉśļ®░ ņé¼ļ×īņØś ļČäļ│ĆņŚÉņä£ļÅä ļČäļ”¼ļÉ£ļŗż. Aeromonas ņóģņØś Ļ░Ćņן ĒØöĒĢ£ Ļ░ÉņŚ╝ņ”ØņØĆ ņ£äņןņŚ╝ņØ┤ņ¦Ćļ¦ī ļ│Ąļ¦ēņŚ╝ņØ┤ļéś ļćīļ¦ēņŚ╝ ĻĘĖļ”¼Ļ│Ā ņ░ĮņāüĻ░ÉņŚ╝Ļ│╝ Ļ░ÖņØĆ ļŗżņ¢æĒĢ£ ņןĻ┤Ć ņÖĖ Ļ░ÉņŚ╝ņ”ØņŚÉņä£ļÅä ļ│┤Ļ│ĀļÉśņŚłņ£╝ļ®░[4], ņĢģņä▒ņóģņ¢æņØ┤ļéś Ļ░äĻ▓Įļ│ĆĻ│╝ Ļ░ÖņØĆ Ļ░äļŗ┤ļÅä ņ¦łĒÖś, ĒśĖņżæĻĄ¼Ļ░Éņåīņ”ØĻ│╝ Ļ░ÖņØĆ ļ®┤ņŚŁ ņ¢ĄņĀ£ ĒÖśņ×ÉņŚÉņä£ Aeromonas Ļ░ÉņŚ╝ņ”ØņØ┤ ņŻ╝ļĪ£ ļ░£ņāØĒĢ£ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż. ļīĆļČĆļČäņØś Aeromonas ņóģņØĆ ĒĢŁņāØņĀ£ Ļ░Éņłśņä▒ Ļ▓Ćņé¼ņŚÉņä£ penicillin, ampicillin, carbenicillin, ticarcillinņŚÉ ņĀĆĒĢŁņä▒ņØä ļ│┤ņØ┤ļ®░ 2ņäĖļīĆ/3ņäĖļīĆ cephalosporins, aminoglycosides, carbapenems, chloramphenicol, tetracyclines, trimethoprim-sulfamethoxazole, quinolonesņŚÉļŖö Ļ░Éņłśņä▒ņØä ļéśĒāĆļé┤ļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[5].
Aeromonas ņóģņØĆ ļ│Ąļ¦ēĒł¼ņäØ Ļ┤ĆļĀ© ļ│Ąļ¦ēņŚ╝ņØś ļ¦żņÜ░ ļō£ļ¼Ė ņøÉņØĖ ĻĘĀņŻ╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░ ņØ┤ ņżæ Aeromonas hydrophilaĻ░Ć Ļ░Ćņן ĒØöĒĢ£ ĻĘĀņŻ╝ļØ╝Ļ│Ā ĒĢĀ ņłś ņ׳ļŗż. Ļ┤ĆļĀ© ļ¼ĖĒŚīņØä ņ░ŠņĢäļ│┤ļ®┤ ņ¦ĆĻĖłĻ╣īņ¦Ć ļ¬ćļ¬ć ņ”ØļĪĆĻ░Ć[5-10] ļ│┤Ļ│ĀļÉśņŚłņ£╝ļ®░(Table 1), ļīĆņ▓┤ņĀüņØĖ Ļ▓ĮĻ│╝ļŖö ņ¢æĒśĖĒĢśņśĆņ£╝ļéś ņóģņóģ ņ×¼ļ░£ņä▒ ļ│Ąļ¦ēņŚ╝ņØ┤ ļ░£ņāØĒĢśĻ▒░ļéś ņé¼ļ¦ØĻ│╝ Ļ░ÖņØĆ ļČłļ¤ēĒĢ£ ņśłĒøäļź╝ ļéśĒāĆļé┤ĻĖ░ļÅä ĒĢśņśĆļŗż. Ļ░äĻ▓Įļ│Ć, ņĢģņä▒ņóģņ¢æ, ņןņ▓£Ļ│Ą ĒÖśņ×ÉņŚÉņä£ ļ│Ąļ¦ēņŚ╝ņØ┤ ļ░£ņāØĒĢśņśĆņØä ļĢī Aeromonasļź╝ ņøÉņØĖĻĘĀņŻ╝ļĪ£ Ļ│ĀļĀżĒĢ┤ ļ│┤ņĢäņĢ╝ ĒĢśĻ│Ā ĻĘ╝ļ│ĖņĀüņ£╝ļĪ£ ļ¦ÉĻĖ░ ņŗĀņ¦łĒÖś, ņןĻĖ░ ņØ┤ņŗØ, SLE, ļŗ╣ļć© ĒÖśņ×ÉņÖĆ Ļ░ÖņØ┤ ļ®┤ņŚŁņĀĆĒĢś ĒÖśņ×ÉņŚÉņä£ ļ│Ąļ¦ēņŚ╝ņØś ņøÉņØĖĻĘĀņŻ╝ļĪ£ ņØśņŗ¼ĒĢ┤ ļ│┤ņĢäņĢ╝ ĒĢśĻ▓Āļŗż.
Aeromonas ņóģņØĆ ĒØÖņŚÉņä£ ņśżļ×½ļÅÖņĢł ņ”ØņŗØĒĢśĻ▒░ļéś ņāØņĪ┤ĒĢśņŚ¼ ļ│æņøÉņä▒ņØä ņ£Āņ¦ĆĒĢ£ļŗż. ĻĘĖļ¤¼ļ»ĆļĪ£ ĒØÖņŚÉņä£ Ļ░ÉņŚ╝ņŚÉ ņĘ©ņĢĮĒĢ£ ĒÖśņ×ÉņŚÉĻ▓īļĪ£ ņśżņŚ╝ļÉ£ ņåÉņØ┤ļéś ņāüņ▓śļź╝ ĒåĄĒĢ┤ ņĀäĒīīļÉĀ ņłś ņ׳ļŗż. ļ│Ė ņ”ØļĪĆņØś ĒÖśņ×ÉņŚÉņä£ļŖö ņĄ£ĻĘ╝ ņåÉņØä ņל ņö╗ĻĖ░ ņĢŖņĢśļŗżĻ│Ā ĒĢśļ®░ Ļ│ĄņןņØä ņÜ┤ņśüĒĢśļŖö ņ¦üņŚģņĀüņØĖ ļ®┤ņØä Ļ│ĀļĀżĒĢĀ ļĢī ļ│Ąļ¦ēĒł¼ņäØņØś ĻĖ░ņłĀņĀüņØĖ ņÜöņØĖ ļ│┤ļŗżļŖö Ļ░£ņØĖ ņ£äņāØ Ļ┤Ćļ”¼ ņĖĪļ®┤ņŚÉņä£ ļ│Ąļ¦ēņŚ╝ņØ┤ ļ░£ņāØĒ¢łņØä Ļ▓āņ£╝ļĪ£ ņČöņĀĢļÉ£ļŗż. ņ¦ĆĻĖłĻ╣īņ¦Ć Ēł¼ņäØļ░®ļ▓Ģ ļ░Å ļ│Ąļ¦ēĒł¼ņäØ ļÅäĻ┤ĆņØ┤ļéś ņŚ░Ļ▓░Ļ┤Ć ļō▒ņØś ĻĖ░ņłĀņĀüņØĖ ļ░£ņĀäņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā Ļ░£ņØĖ ņ£äņāØ ĻĄÉņ£ĪĻ│╝ Ļ░ÖņØĆ ĒÖśņ×É ĻĄÉņ£ĪņØ┤ ļ│Ąļ¦ēņŚ╝ņØś ņśłļ░®ņŚÉ Ļ░Ćņן ĻĘ╝ļ│ĖņĀüņØĖ ņĖĪļ®┤ņØ┤ļØ╝Ļ│Ā ĒĢĀ ņłś ņ׳Ļ▓Āļŗż. ĒÖśņ×ÉņØś ļ│Ąļ¦ēĒł¼ņäØ ņłśĒ¢ē ļŖźļĀźņØä ņŻ╝ĻĖ░ņĀüņ£╝ļĪ£ ņ×¼ĒÅēĻ░Ć ĒĢśļŖö ĒÖśņ×É ĻĄÉņ£ĪņØ┤ ļ│Ąļ¦ēņŚ╝Ļ│╝ Ļ░ÖņØĆ ļ│Ąļ¦ēĒł¼ņäØ ĒĢ®ļ│æņ”ØņØä ņśłļ░®ĒĢśļŖöļŹ░ ĻĘ╝ļ│ĖņĀüņØĖ ļīĆņ▒ģņ×äņØĆ ņØśņŗ¼ņØś ņŚ¼ņ¦ĆĻ░Ć ņŚåļŗż. ļ│Ąļ¦ēĒł¼ņäØ Ļ┤ĆļĀ© Aeromonas ļ│Ąļ¦ēņŚ╝ņØś ņśłĒøäļŖö ļīĆņ▓┤ļĪ£ ņ¢æĒśĖĒĢśļéś ņ╣śļŻī ņŗżĒī©ļéś ņ×¼ļ░£ņØ┤ ļ╣äĻĄÉņĀü ĒØöĒĢśļŗżĻ│Ā ĒĢĀ ņłś ņ׳ņ£╝ļ®░ 3ņäĖļīĆ cephalosporinņØś ņé¼ņÜ®ņØ┤ ņČöņ▓£ļÉśĻ│Ā ņ׳ņ£╝ļéś Ļ░üĻ░üņØś ĒÖśņ×ÉņØś ņāüĒÖ®Ļ│╝ ĒĢŁņāØņĀ£ Ļ░Éņłśņä▒ Ļ▓░Ļ│╝ņŚÉ ļö░ļØ╝ ņĀüņĀłĒĢ£ ĒĢŁņāØņĀ£ļź╝ ņäĀĒāØĒĢśņŚ¼ņĢ╝ ĒĢśĻ▓Āļŗż. ĻĘĖļ”¼Ļ│Ā ļ│Ąļ¦ēĒł¼ņäØ ĒÖśņ×ÉņŚÉņä£ ļ░£ņāØĒĢ£ ļ│Ąļ¦ēņŚ╝ņØĆ ļŗżņ¢æĒĢ£ ņśłĒøäļź╝ ļéśĒāĆļé╝ ņłś ņ׳ņ£╝ļ»ĆļĪ£ ļ│Ąļ¦ēĒł¼ņäØ ĒÖśņ×ÉņØś ļ│Ąļ¦ēņŚ╝ ņ╣śļŻīņŚÉ ņ׳ņ¢┤ ņøÉņØĖĻĘĀņØś ņŗĀņåŹĒĢ£ ļÅÖņĀĢĻ│╝ ĒĢ©Ļ╗ś ĒØöĒĢśĻ▓ī ļ│Ąļ¦ēņŚ╝ņØä ņØ╝ņ£╝ĒéżļŖö ņäĖĻĘĀņØ┤ ņĢäļŗī ļō£ļ¼Ė ĻĘĀņŻ╝ņŚÉ ļīĆĒĢ┤ņä£ļÅä ņČ®ļČäĒ׳ Ļ│ĀļĀżĒĢ┤ņĢ╝ ĒĢĀ Ļ▓āņØ┤ļŗż.
ņĀĆņ×ÉļōżņØĆ ņ×ÉļÅÖ ļ│Ąļ¦ēĒł¼ņäØ ĒÖśņ×ÉņŚÉņä£ ĻĄŁļé┤ ņ”ØļĪĆļĪ£ļŖö ļ│┤Ļ│ĀļÉ£ ņĀüņØ┤ ņŚåļŖö Aeromonas caviaeļĪ£ ņØĖĒĢ┤ ļ│Ąļ¦ēĒł¼ņäØ Ļ┤ĆļĀ© ļ│Ąļ¦ēņŚ╝ņØä Ļ▓ĮĒŚśĒĢśņśĆĻĖ░ņŚÉ ņØ┤ļź╝ ļ│┤Ļ│ĀĒĢśļŖö ļ░öņØ┤ļŗż.



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






