서 론
심방 세동은 꾸준히 증가하고 있는 가장 흔한 심실상성 부정맥으로 심방근이 불규칙적으로 통제 없이 수축하면서 불규칙한 맥박을 만들어내는 상태를 뜻하며, 뇌졸중과 같은 혈전 색전증의 주요한 위험인자이다[1,2]. 따라서 심방 세동 환자의 혈전 색전증의 위험도를 평가하기 위하여 CHADS2 점수체계가 개발되어 오랫동안 유용하게 사용되어 왔으며, 이전의 뇌졸중 병력이 있으면 2점을 부여하고, 고혈압이나 당뇨, 고령, 심부전이 합병되어 있을 경우 각 1점을 부여하여 위험도를 계산하였다[3,4]. 하지만 이러한 요소들 외에도 성별, 혈관질환 등 심방 세동 관련 혈전 색전증에 관여하는 다양한 위험인자들이 보고되고 있다[5-8]. 이에 따라 최근 유럽심장학회(ESC)에서 권고한 2010년 심방 세동 진료지침서에서는 여성, 혈관질환에 각 1점씩 부여하도록 하였고 75세 이상의 고령에서는 2점을 65세 이상 75세 미만의 환자에서는 1점을 부여하도록 권고하였다[9]. 이러한 점수체계를 바탕으로 하여 점수가 2점 이상인 환자들에게는 와파린 투약이, 그리고 점수가 낮은 환자들에서는 아스피린 혹은 와파린 중 한 가지 약제의 투약이 권고되고 있다.
물론 혈전 색전증의 예방에 있어서 와파린이 아스피린보다 우월함은 잘 알려져 있다[10]. 하지만 와파린은 아스피린에 비하여 출혈 가능성이 높을 뿐더러 치료 농도 유지를 위해 꾸준한 프로트롬빈 시간의 INR (international normalized ratio) 측정이 필요한 점 등 와파린 투약이 가진 한계점 때문에 모든 중등도 위험군 환자에게 와파린 투약을 추천할 수는 없다. 따라서 심방 세동 환자들 중 중등도 위험군 환자에서 더 세밀한 혈전 색전증의 위험도 평가를 통해 와파린 투약으로 이익을 얻을 수 있는 집단을 선정하는 것이 중요하다고 할 수 있겠다.
본 연구에서 다루고 있는 만성 신질환은 다른 연구들에서 심방 세동 관련 뇌졸중의 발생에 연관 있음이 밝혀져 있음에도 불구하고 앞서 언급한 점수체계들에는 포함되어 있지 않다[11,12]. 따라서 이 연구에서는 국내 환자를 대상으로 기존의 점수체계에서 중등도 위험군으로 평가 받았으나 만성 신질환이 합병되어 있을 경우 혈전 색전증의 발생이 증가하는지 조사하여, 만성 신질환이 심방 세동과 관련한 독립적인 위험인자로 작용할 수 있는지 여부를 확인하였다. 또한 만성 신질환의 등급(stage)에 따라서 혈전 색전증의 발생 위험이 상승하는지 여부도 분석하였다.
대상 및 방법
대상
서울대학교병원 부정맥 클리닉에 내원하여 심방 세동을 진단받은 1,952명의 환자들 중에서 CHADS2 점수체계에서 1점을 받은 환자들을 대상으로 후향적으로 비교 분석하였다. 경과관찰 기간이 12개월 미만이거나 판막질환이 있는 경우, 혹은 개흉수술을 받거나 심방 세동에 대해 전극도자절제술을 받았던 환자는 연구에서 제외하였다. 최종적으로 총 451명의 환자가 분석되었으며 환자들의 평균 경과관찰 기간은 70.9 ± 39.8개월(범위 12-138개월; 중앙값: 69개월)이었다.
방법
환자를 만성 신질환 유무에 따라 두 군으로 나누어 만성 신질환을 가진 심방 세동 환자는 CKD (+), 만성 신질환이 없는 심방 세동 환자는 CKD (-)로 명명하였다. 만성 신질환은 kidney disease outcomes quality initiative (KDOQI)의 분류에 따라 GFR이 60 mL/min/1.73 m2인 상태가 3개월 이상 지속된 경우 또는 혈액학적, 영상학적 또는 소변검사의 결과에서 확실한 손상의 증거가 확인되는 경우로 정의하였다[13]. 만성 신질환의 등급(stage)은 신장 손상의 증거가 있으며 GFR이 90 mL/min/1.73 m2 이상인 경우 stage 1, GFR이 60 이상 90 미만인 경우 stage 2, 신장 손상의 유무와 상관없이 30 이상 60 미만인 경우 stage 3, 15 이상 30 미만인 경우 stage 4, 15 미만 또는 투석을 진행할 경우 stage 5로 나누었다. 혈전 색전증은 대뇌 또는 소뇌 경색, 일과성 허혈, 전신 색전증으로 정의하였다. 본 연구에서 의미 있는 출혈이란 수혈이나 수술적 처치를 요하는 생명을 위협할 만한 치명적 출혈 혹은 수술이나 상해에 의한 것으로 설명이 되지 않는 급성/아급성 출혈로 정의하였다[14].
두 군에서 혈전 색전증의 발생 빈도를 조사였고, cox-회귀검사를 통하여 비교 분석하였다. 통계 분석 시, CHADS2 점수체계의 항목(고혈압, 심부전, 당뇨, 75세 이상의 고령)에 더하여 여성, 65세 이상 75세 미만의 연령, 혈관질환 보유 여부, 항응고제 사용여부를 보정하였다. 모든 통계 자료는 SPSS 17.0 (SPSS, Chicago, IL, USA)을 사용하여 분석하였다.
본 연구는 서울대학교병원 윤리위원회의 승인을 받았다.
결 과
환자 특성
모집 조건을 만족하는 총 451명 환자의 특성은 표 1에 기술하였다. 이들 중에서 CKD (+) 집단은 94명으로 21%를 차지하였고, CKD (-) 집단은 357명으로 나머지 79%를 차지하였다. 혈전 색전증의 발생에 중요한 변수인 아스피린(n = 270)과 와파린(n = 181) 사용을 비교하였을 때, 두 집단 간 약제 사용에 차이를 보이지 않았다. 또한 와파린을 복용한 환자들만을 비교하여도 두 군 간에 평균 INR의 차이를 보이지 않았다(INR 1.98 ± 0.27 vs. 1.96 ± 0.23, p = 0.69).
만성 신질환 유무에 따른 혈전 색전증의 발생 빈도
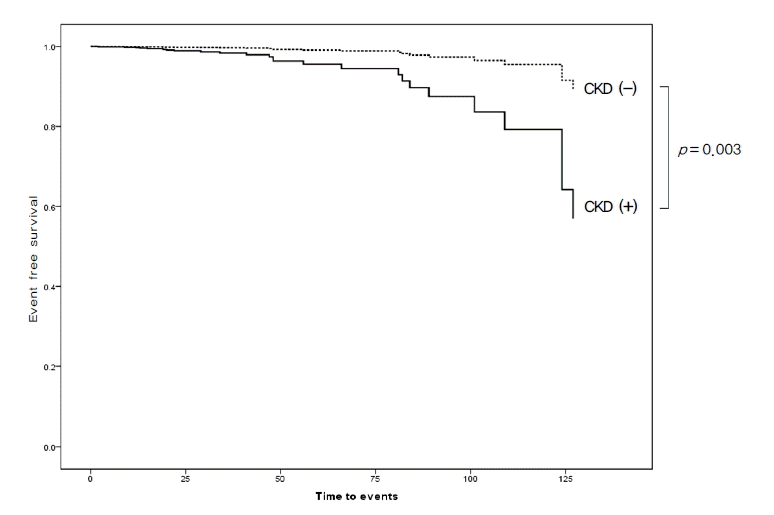
연구에 포함된 총 451명의 환자들 중 5.6%에 해당하는 25명에게 혈전 색전증이 발생하였다. CKD (-)인 357명 중에서는 3.1%에 해당하는 11명에서 혈전 색전증이 발생하였고, 대뇌와 소뇌의 뇌경색 10건과 일과성 허혈성 발작 1건이 이에 포함되었다. CKD (+) 집단에 속하는 94명 중에서는 14.9%에 해당하는 14명에서 혈전 색전증이 발생하였고, 뇌경색 11건, 일과성 허혈성 발작이 2건 그리고 전신 혈관 색전증 1건이 포함되었다(Fig. 1). 두 군은 비교위험도(HR) 3.630 (95% 신뢰구간 1.565-8.422, p = 0.003)로 통계적으로 유의한 차이를 보였다(Table 2).
CKD (+) 집단에 포함된 94명의 환자들을 만성 신질환의 등급에 따라 분류하였을 때 stage 2가 11명, stage 3가 72명, stage 4가 7명, stage 5는 4명이 포함되었다. 그러나 stage 3 환자들에서만 14건의 혈전 색전증이 발생하여, 이번 연구에서 등급(stage)에 따라 혈전 색전증의 빈도 차이는 확인되지 않았다.
만성 신질환 유무에 따른 와파린/아스피린의 비교
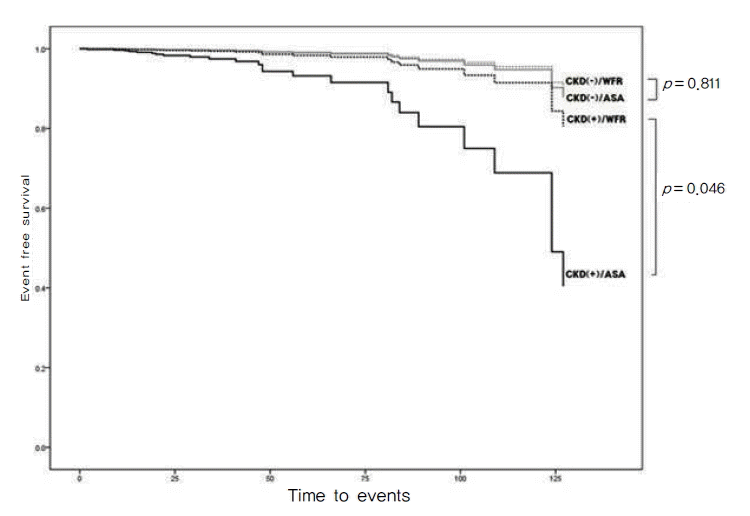
만성 신질환 유무에 따라서 와파린과 아스피린 사용군에 따른 혈전 색전증 발생 빈도를 비교하였다(Fig. 2). 만성 신질환 환자들에서 아스피린을 사용할 경우 와파린 군에 비하여 유의하게 혈전 색전증 발생의 빈도가 높았다(비교위험도[HR] 5.203, 95% 신뢰구간 1.056-25.633, p = 0.043). 반면 만성 신질환이 없는 환자들에서는 아스피린과 와파린의 사용에 따라 혈전 색전증의 발생 빈도에 유의한 차이를 보이지 않았다(비교위험도[HR] 1.171, 95% 신뢰구간 0.322-4.255, p = 0.811).
아스피린 복용군에서 비교위험도(HR) 6.557 (95% 신뢰구간 2.325-18.493)으로 CKD (+) 집단일 경우 높은 혈전 색전증 발생 빈도를 보였다(p< 0.001). 하지만 와파린 복용군에서는 만성 신질환의 유무에 따라 혈전 색전증의 발생 빈도에 유의한 차이를 보이지 않았다(비교위험도[HR] 1.171, 95% 신뢰구간 0.322-4.255, p = 0.811).
만성 신질환 유무에 따른 출혈성 경향의 비교
연구에 포함된 총 451의 환자들 중 4.2%에 해당하는 19명의 환자에서 의미 있는 출혈이 발생하였다. CKD (+)인 94명의 환자 중 6.4%인 6명에서 출혈이 발생하였고, CKD (-)인 357명 중에서는 3.6%인 13명에서 출혈이 발생하였다. 만성 신질환의 유무에 따라 출혈성 경향에 유의한 차이를 보이지 않았다(p = 0.248). 또한 CKD (+), CKD (-)인 환자들 중 아스피린과 와파린 복용 여부에 따라서도 출혈성 경향에 유의한 차이를 보이지 않았다(p = 0.258, p = 0.108).
고 찰
이 연구는 단일기관에서 수행된 후향적 연구로, 통제되지 않은 변수들에 의하여 교란이 발생하였을 가능성이 있으며, 또한 CHADS2 1점의 환자들에게서 아스피린과 와파린의 사용이 랜덤화 되지 못하고 환자의 임상 증상 또는 순응도에 따라 임상 의사의 판단에 의하여 결정된 바 있어, 선택 편향의 가능성이 있겠다. 하지만 이번 연구는 평균 70.9 ± 39.8개월로 비교적 장기간의 경과관찰 기간을 가지고 총 451명의 심방세동 환자를 분석한 연구로, 심방세동과 관련한 기존 국내 연구들에서는 다루어지지 않았던 만성 신질환을 분석하였다는 점에서 중요성을 지닌다.
만성 신질환 등은 다양한 기전에 의하여 전혈전상태(prothrombotic state)를 유지하는 경우가 흔해 결과적으로 혈전의 형성이 증가하게 된다[15]. 따라서 심방 세동 환자에서 만성 신질환이 동반될 경우 혈전 형성의 확률과 빈도가 증가할 것으로 예상되며 이로 인해 심방 세동 관련 혈전 색전증의 위험도가 증가할 것으로 예상된다[11,12].
더불어 만성 신질환이 없는 환자들에서는 와파린 혹은 아스피린 복용 여부에 따라 혈전 색전증의 위험도에 차이를 보이지 않았으나, 만성 신질환을 지닌 환자들에서는 와파린 대신 아스피린을 복용하는 군에서 혈전 색전증의 위험도가 유의하게 상승하였다. 이는 심방 세동에서 비교적 낮은 혈전 색전증 위험도를 가진 CHADS2 점수 1점의 환자들에서 아스피린 혹은 와파린의 사용을 결정할 때 만성 신질환의 병발 여부가 그 기준이 될 가능성이 있음을 뜻한다고 할 수 있겠다. 그러나 만성 신질환이 없는 군의 경우 있는 군에 비하여 혈전 색전증의 위험도가 낮아서 더 많은 수를 대상으로 한 연구가 필요하겠다.
본 연구에서는 만성 신질환의 유무에 따라서 출혈성 경향에 유의한 차이를 보이지 않았으나, 말기 신부전으로 진행하는 환자에게 있어서는 와파린 사용이 출혈 위험성 증가를 일으킬 가능성이 있으므로 그 사용이 조심스럽게 고려되어야 할 것이다.
결론적으로 CHADS2 점수 1점의 한국인 심방 세동 환자에서 만성 신질환은 혈전 색전증 발생의 독립적인 위험인자가 될 수 있으며 아스피린보다 와파린을 처방할 경우 혈전 색전증 발생의 위험도를 낮출 수 있겠다. 따라서 심방 세동 환자 진료 시 만성 신질환의 병발 여부를 주의 깊게 확인하고 금기 사항이 없다면 와파린 처방이 추천될 수 있을 것이다. 이는 향후 전향적인 무작위 배정 연구에서 검증이 되어야 할 내용이다.



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






