입원 환자의 수술 전후 통증 관리
Perioperative Pain Management in Hospital Medicine
Article information
Trans Abstract
Effective pain management for hospitalized individuals plays a crucial role in healthcare, affecting patient outcomes, and emotional and overall health. Successful pain management necessitates understanding the essence of pain and comprehending the efficacy and potential side effects of medications tailored to specific types of pain. This article reviews strategies for assessing pain and outlines principles for managing pain using opioids, non-opioid analgesics, and supplementary analgesics with the aim of improving overall quality of patient care.
서 론
입원 환자들에게 있어 수술 전후 적절한 통증 조절은 신체적, 심리적 스트레스를 완화시킬 뿐 아니라 수술 후 회복을 향상시켜 일상생활로 복귀하는 데에도 중요한 역할을 한다. 통증을 적절하게 관리하려면 통증의 특성에 대한 이해뿐 아니라 다양한 유형의 통증에서 사용 가능한 약물의 효능과 부작용에 대한 이해가 있어야 한다[1]. 국내외 여러 통증 관리 지침 권고안에서는 환자의 통증 평가, 적절한 약물의 선택 및 용량 적정, 진통 효과에 대한 적절성을 반복하여 평가할 것을 제시하고 있다. 입원전담전문의는 다양한 환자를 접하는 상황에 놓이는 경우가 많다. 본고에서는 특별히 수술 전후 입원 환자들에게 있어 적절한 통증의 평가와 통증 조절을 위한 방법들에 대하여 입원의학 교과서의 내용을 바탕으로 기술하고자 한다[2].
본 론
통증의 정의와 병태생리
통증이란 조직에 손상 위험을 주는 유해 자극에 대한 인지가 통각 수용체를 통해 전달되었을 때 느끼는 불쾌한 육체적, 정서적 또는 사회적인 경험이다. 통증은 지각신경을 통해 대뇌피질의 감각 중추에 전달됨으로써 느낄 수 있다. 통증에 관여하는 신경로에는 세로토닌, 노르에피네프린, P물질 등의 신경전달물질이 관여한다.
통증은 지속 기간에 따라 급성 통증과 만성 통증으로 나뉜다. 급성 통증은 조직이나 외상 등의 외부 자극에 의한 생체 방어 반응이다. 만성 통증은 일반적으로 3개월 이상 지속된 통증을 말하며 질환이나 손상의 회복에 충분한 시간이 지난 후에도 계속되는 통증을 의미한다.
통증은 그 생리학적 기전에 따라서는 침해수용성 통증(nociceptive pain)과 비침해수용성 통증(nonnociceptive pain)으로 분류할 수 있다. 침해수용성 통증은 기계적, 온도적, 화학적 유해 자극으로 조직 손상을 받아 활성화된 침해수용체에 의하여 유발된 통증을 말한다. 침해수용성 통증은 체성(somatic) 통증과 내장성(visceral) 통증으로 세분한다. 체성 통증은 조직 손상 부위와 통증 유발 부위가 일치하는 통증으로 수술 후 통증, 근골격계 통증, 관절염 통증과 같이 찌르거나 쑤시는 양상이며 박동성, 압박감 등으로 표현된다. 내장성 통증은 췌장암 통증, 장폐색 통증과 같이 주로 내장 장기의 팽창, 허혈, 긴장으로 유발되며 보통 위치가 불분명하고, 깊고 쥐어짜는 경련성 통증 양상을 보인다. 통증 수용기가 거의 없는 곳에 문제가 발생하기 때문에 염증 조직의 부위와 통증이 느끼는 부위가 다르다는 것이 특징적이다. 때로는 자율신경 반응을 동반하여 구토나 발한 등을 나타내기도 한다[3]. 비침해수용성 통증은 신경병증성(neuropathic) 통증과 심인성(psychogenic) 통증으로 구분한다. 신경병증성 통증은 삼차 신경통, 대상포진 후 신경통, 당뇨병이나 만성 신부전으로 인한 말초신경병증과 같이 신경계통의 일차적 손상이나 자극 또는 기능장애 때문에 발생한다. 주로 발작성 통증, 화끈거리거나 찌르거나 따끔거리거나 톡톡 쏘거나 칼로 베는 듯한 통증, 무감각하거나 허약이 동반되는 통증을 호소한다. 심인성 통증은 신체화 질환(somatoform disorder) 혹은 우울증 등과 관련된 통증과 같이 통증에 침해수용성 요소나 신경병증성 요소가 존재하지 않는 경우에 해당한다. 심인성 통증은 통각 역치의 감소에 따른 통각 과민 현상 등을 보이기도 하므로 정신심리학적 요인이 통증의 증감에 중대한 영향을 미친다[2,3].
통증의 평가
급성 환경에서 가장 일반적으로 사용되는 통증 강도의 측정 방법은 단일 차원 척도이다. 숫자 등급 척도(numerical rating scale, NRS)는 페이지 전체에 0에서부터 10까지 숫자가 균등하게 표시되어 있으며 0은 전혀 통증 없음이고 10은 상상할 수 있는 최악의 통증이다. 의사는 환자에게 현재 통증 강도에 해당하는 0에서 10 사이의 숫자를 구두로 말하도록 하여 측정한다. 노인이나 인지장애가 있는 사람에게는 웃는 얼굴부터 괴로워 보이는 얼굴까지 다양한 통증의 정도를 나타내는 그림을 사용하는 시각 등급(visual analog scale)을 사용하여 환자의 현재 통증과 통증의 변화를 평가한다(Fig. 1).
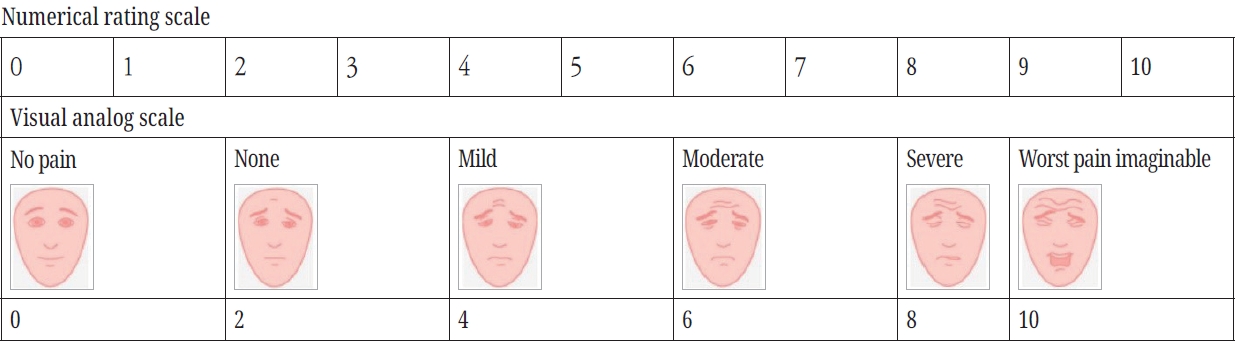
Pain intensity measurement scales. The upper panel shows the numerical rating scale (NRS), where patients verbally rate their pain from 0 (no pain) to 10 (worst pain imaginable). The lower panel displays the visual analog scale (VAS) using facial expressions to evaluate pain intensity and its changes, particularly useful for elderly patients or those with cognitive impairment. Adopted from McKean et al. [2] with permission.
통증 치료 전략
최근 통증 기전에 대한 연구가 활발해짐에 따라 진통제 선택에 있어 질환 자체보다는 통증 기전에 따라 선택하는 것이 중요하다는 점이 강조되고 있다. 따라서 적절한 진통제 선택을 위해서는 통증에 대한 평가 및 통증 기전에 대한 이해가 필수적이다[4,5]. 이미 고용량의 진통제를 복용하고 있는 만성 통증 환자, 수술 전후 불안의 위험이 있는 환자 및 높은 수준의 통증 강도가 예상되는 수술을 앞둔 환자들은 수술 후 통증에 대한 고위험 환자들이기 때문에 적절한 통증 관리 전략을 갖고 접근하는 것이 중요하다. 특별히 고령의 환자들은 마약성 진통제 사용과 관련된 부작용 및 합병증의 위험이 더 높은 것으로 알려져 있다. 따라서 복합적인 진통 요법의 일환으로 비스테로이드성 소염제와 아세트아미노펜, 가바펜틴과 같은 약제들이 수술 후 통증 조절을 위하여 많이 사용되고 있다[5]. 이러한 비마약성 진통제를 복합적으로 사용하면 시너지 효과를 나타내는 것으로 알려져 있어 우수한 통증 완화가 가능하며, 궁극적으로 마약성 진통제의 사용을 최소화할 수 있다는 장점이 있다[6,7].
비마약성 진통제
비스테로이드성 항염증제(nonsteroidal anti-inflammatory drug)
비스테로이드성 항염증제(nonsteroidal anti-inflammatory drug, NSAID) 계열의 약물은 cyclooxygenase (COX)-1 및 COX-2를 억제하여 말초에서 프로스타글란딘 합성을 줄이고 조직 손상과 관련된 염증 및 부종을 완화하여 통증 억제 효과를 나타낸다[3]. 기존 NSAID인 이부프로펜, 나프록센 등과 달리 선택적 COX-2억제제인 celecoxib의 도입으로 비선택적 NSAID와 관련된 수술 후 위장관 출혈 및 문합 누출의 위험이 크게 감소하였다. 따라서 척추 및 정형외과 수술을 포함한 대부분의 비심장 수술에서 수술 전후 사용이 권장된다.
NSAIDs는 메스꺼움, 설사, 점막 손상을 비롯한 다양한 위장관계 독성을 유발할 수 있어 이런 증상의 예방을 위하여 histamin 2수용체길항제나 양성자펌프억제제를 같이 처 방하거나 celecoxib을 사용하면 부작용을 줄일 수 있다. 또 NSAIDs는 신독성과 관련이 있어 고령이나 신기능이 저하된 환자에게는 주의해서 사용해야 하며, 크레아티닌 청소율이 30 mL/min 미만인 환자에게는 NSAIDs를 피하는 것을 권장한다[8].
아세트아미노펜(acetaminophen)
아세트아미노펜의 진통 기전에 대해서는 아직까지 제대로 밝혀지진 않았으나 중추 산화 스트레스와 프로스타글란딘 방출을 감소시키는 동시에 하행 통증 억제 경로에 관여하여 통증과 발열을 감소시키는 것으로 알려져 있다. 주로 약한 통증(NRS 1-3점) 조절을 위해 투여할 때 해열 및 진통 효과를 얻을 수 있다. 아세트아미노펜은 NSAID와 달리 말초에서 프로스타글란딘의 합성을 억제하지 않는다. 그렇기 때문에 위점막과 혈소판에 대한 부작용이 없지만, 이는 항염증의 특성은 부족하다는 의미이기도 하다. 따라서 류마티스관절염과 같이 염증 자체가 통증을 일으키는 경우에는 제한적인 효과만 기대할 수 있다. 아세트아미노펜은 고용량에서 간 독성과 관련이 있으나 적절한 용량에서는 부작용이 거의 없으며 상대적으로 저비용 약제이다. 고령의 입원 환자에게 있어 약물 부작용과 상호작용을 고려할 때 많은 선택을 받고 있다.
마약성 진통제
급성과 만성 통증에서 통증 조절은 대증 요법이나 비마약성 진통제로 시작한다. 입원 환자에게 있어 수술 전후 통증 조절에 비마약성 진통제가 큰 역할을 하고 있으나 만성 통증을 호소하는 환자들이나 수술 후 중등도 이상의 급성 통증을 효과적으로 조절하기에는 분명히 한계가 있다[9]. 마약성 진통제는 중추신경계에 직접적으로 작용하여 침해수용신호(nociceptive signal)를 차단하여 진통 효과를 나타내기 때문에 비마약성 진통제보다 통증을 더 빠르고 강하게 관리할 수 있다는 장점이 있다. 마약성 진통제는 역가에 따라 약한 마약성 진통제와 강한 마약성 진통제로 나뉘며 morphine과 같은 작용제는 천장 효과가 없기 때문에 용량에 비례하는 진통 효과를 기대할 수 있다[10]. 약한 마약성 진통제에는 codeine, dihydrocodeine, tramadol이 있고 강한 마약성 진통제에는 morphine, oxycodone, hydromorphone, hydrocodone, fentanyl 등이 있다. 암 환자와 같이 중등도 이상의 급성, 만성 통증을 호소하며 마약성 진통제의 부작용보다 통증 조절로 오는 효과가 더 좋을 것으로 생각될 경우 약한 마약성 진통제부터 시작할 수 있다.
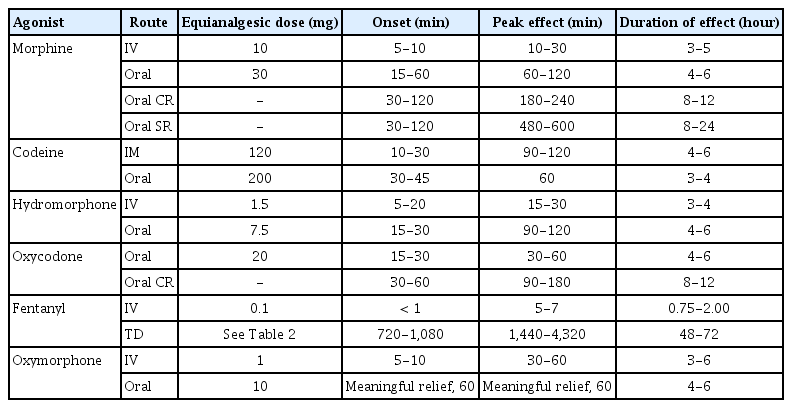
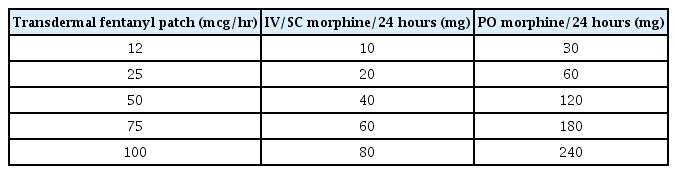
비마약성 진통제와 마찬가지로 마약성 진통제의 투여는 경구 투여가 기본이며 가장 간편하다. 그러나 이는 환자의 전신 상태에 따라 변경될 수 있다. 약제의 시작은 경구용 morphine으로 시작하는 것을 추천하며 저용량으로 시작하여 서서히 용량을 증가해야 한다. 속효성 제제는 서방형 제제에 비해 약물 오남용 및 내성 발생의 가능성이 높기 때문에 돌발성 통증을 조절하는 데 사용하는 것이 좋다[10,11]. 유지 용량에는 서방형 제형을 사용한다. 약물의 적정 용량은 부작용 없이 통증이 조절되는 용량으로 각 환자들마다 통증을 평가하고 개별화하여 약물 용량을 조절하는 것이 중요하다(Table 1, 2).
메스꺼움, 구토, 가려움증, 변비, 진정 및 호흡 억제는 일반적인 마약성 진통제의 부작용이다. 구역과 구토, 졸음과 같은 부작용은 대부분 투약 시작 초기에 일어나는 증상으로 metoclopramide나 ondansetron과 같은 항구토제로 조절할 수 있으며 1-2주 사이에 내성이 생겨 사라지는 경우도 많다. 또한 마약성 진통제는 장의 연동운동을 억제하여 변비를 일으킬 수 있다. 변비에는 일반적으로 내성이 생기지 않기 때문에 마그네슘염(magnesium hydroxide)이나 락툴로스(lactulose)와 같은 삼투성 대변완화제를 같이 투여하면 부작용을 줄일 수 있다. 소양증은 일부 히스타민 분비로 발생할 수 있는데, diphenhydramine과 같은 항히스타민제로 조절할 수 있다. 마약성 진통제는 진정 작용이 있고 인지장애를 악화시킬 수 있어 치매 환자에게 사용에 주의가 필요하다. 또한 장기적인 마약성 진통제의 사용은 허혈성 뇌손상의 위험과 중증도를 악화시킬 수 있는 것으로 알려져 있다[12]. Meperidine (pethidine)은 급성 통증에 쓸 수 있으나 반복 투여 시 독성 대사물인 normeperidine을 생성하여 중추신경을 자극하여 불쾌감, 초조, 경련 등을 일으키기 때문에 일반적으로 암성 통증에는 사용하지 않는다[13].
환자에 따라 특정 아편 유사제에 효과적인 수용체를 갖고 있지 않을 수 있다. 이때 다른 마약성 진통제로 전환하면 환자에게 더 나은 진통 효과를 제공할 수 있다. 또한 환자가 해당 마약성 진통제에 심각한 부작용을 겪고 있는 경우나 내성이 생겼을 때에도 다른 아편 유사제로 교체하였을 때 일반적으로 예상되는 동등 진통제 용량보다 적은 양으로 더 나은 진통 효과를 얻을 수 있다. 뿐만 아니라 적절한 통증 조절을 위하여 비마약성 진통제나 항우울제, 항전간제 등과 같은 보조 약물을 추가해 볼 수 있다. 필요하다면 중재적 통증 치료도 고려해 볼 수 있다.
보조 통증 치료제
보조 진통제는 아편 유사제 내성 환자의 추가 진통 효과에 유용하며 신경병증 증상 및 만성 통증 치료에도 효과적인 것으로 알려져 있다. 가장 일반적으로 사용되는 항간질제로 가바펜틴과 프레가발린이 있다. 이들은 신경병성 통증과 섬유근통에도 효과적인 것으로 알려져 있다. 또한 두 약제는 내약성이 우수하며 어지러움과 졸음의 부작용 외에 다른 심각한 부작용이 드물고 대부분의 부작용도 일시적인 것으로 알려져 있다[14]. 항우울제도 신경병성 통증과 섬유근통에 효과가 있는 것으로 알려져 있다. 삼환계 항우울제(tricyclic antidepressant, TCA)인 아미트립틸린(amitriptyline)은 항콜린 작용이 강하여 구강 건조, 졸음, 변비, 배뇨장애의 부작용이 있으며, 진정 작용으로 인한 낙상의 위험으로 고령의 환자에게 적합하지 않고 심혈관 질환 환자에게도 추천되지 않는 등 제약이 있다. 그러나 오랜 임상 사용 경험과 저렴한 가격으로 수면장애를 동반한 만성 통증 환자에게 사용될 수 있다. 선택적 세로토닌-노르에피네프린 재흡수 억제제(serotonin-norepinephrine reuptake inhibitor)인 둘록세틴(duloxetine)은 노르아드레날린과 세로토닌의 재흡수를 억제하여 중추신경계의 하행성 통증 억제 경로(descending inhibitory pain pathway)를 조절하여 진통 작용을 하는 것으로 알려져 있다. 이 약은 원래 우울, 불안 등의 치료를 위하여 개발되었으나 이후 신경병성 통증, 섬유근통 등 여러 만성 통증에도 효능이 있다고 보고되었다. TCA와 달리 항콜린 작용이 거의 없어 해당 부작용이 적다는 장점이 있으나 구역, 어지럼증 등의 부작용이 있다.
정서 지지
비약물적 통증 치료에 대한 과학적 데이터는 제한적이지만 대부분 위험이 없다는 장점이 있고, 통증에 대한 인지적, 정서적 영향으로 인하여 최소한의 위약 효과가 있다. 대표적으로 근육이나 관절에 염증 감소의 목적으로 냉찜질을 하거나 관절의 강직이나 근육 연축 감소의 목적으로 온찜질을 적용하는 방법 등이 있다. 그러나 이 방법들에 있어 실제 진통 효과의 증거들은 혼합되어 있다. 또 다른 방법들로 이완 기법(relaxation technique)이나 통증에 대한 교육 등 환자가 느끼는 두려움에 대해 불안을 덜어주는 방법, 환자들의 성향에 따라 통증에 대한 주의를 다른 곳으로 돌리게 하는 등의 방법을 사용하여 환자가 주관적으로 느끼는 통증을 줄여줄 수 있다. 그러나 실제 임상에 적용하기 위해서는 특별한 교육이 필요하며, 활용에 있어서 노동 집약적이라는 단점이 있다.
결 론
입원 환자에게서 수술 전후의 통증에 대한 적절한 관리는 질병 자체를 치료하는 것만큼이나 의미가 있고 중요하다. 따라서 입원 환자와 가장 가까이에서 소통하며 환자의 통증을 평가하고 적절한 약물을 선택하여 중재하는 입원전담전문의의 역할이 중요하게 대두되고 있다. 입원전담전문의는 수술 전후 환자 통증에 대한 전반적인 이해를 하고 있어야 한다. 또 통증 조절 약물들에 대한 종합적인 이해가 있어야 하며 환자의 과거력과 전신 상태, 현재 질병에 대한 정보를 바탕으로 최선의 약물을 선택하여 적절히 중재할 수 있어야 한다. 적절하고 적극적인 통증 조절을 통해 입원 환자의 삶의 질을 향상시키고 일상생활로 빠르게 회복하는 데 최선의 도움을 줄 수 있을 것으로 기대한다.
Notes
CONFLICTS OF INTEREST
No potential conflict of interest relevant to this article was reported.
FUNDING
None.
AUTHOR CONTRIBUTIONS
Chang Won conceived the study, collected and analyzed the data, and drafted and revised the manuscript. He has read and approved the final version of the manuscript.
ACKNOWLEDGEMENTS
None.