ņä£ ļĪĀ
ņÜ░ņĖĪ Ļ░ÉņŚ╝ņä▒ ņŗ¼ļé┤ļ¦ēņŚ╝ņØĆ ņĀäņ▓┤ Ļ░ÉņŚ╝ņä▒ ņŗ¼ļé┤ļ¦ēņŚ╝ņØś 5-10% ņĀĢļÅäļĪ£ ļ╣äĻĄÉņĀü ļō£ļ¼Ė ĒÄĖņØ┤ļ®░ ļīĆļČĆļČä ņĀĢņŻ╝ ņĢĮļ¼╝ ļé©ņÜ®ņ×ÉņŚÉņä£ ļ│æļ░£ĒĢ£ļŗż[1]. ĒŖ╣Ē׳ Ēøäņ▓£ņä▒ ļ®┤ņŚŁĻ▓░ĒĢŹ ņ”ØĒøäĻĄ░ņØ┤ ļÅÖļ░śļÉ£ Ļ▓ĮņÜ░ņŚÉņä£ ĒśĖļ░£ĒĢśļ®░ ņäĀņ▓£ņä▒ ņŗ¼ņן, ņØĖĻ│Ąņŗ¼ļ░ĢļÅÖĻĖ░, ņ▓┤ļé┤ ņĀ£ņäĖļÅÖĻĖ░ Ēś╣ņØĆ ņżæņŗ¼ņĀĢļ¦źĻ┤Ć ņéĮņ×ģņØä ņŗ£Ē¢ēĒĢ£ Ļ▓ĮņÜ░, ĒśłņĢĪĒł¼ņäØņØä ĒĢśļŖö Ļ▓ĮņÜ░ļéś Ēö╝ļČĆĻ░ÉņŚ╝Ļ│╝ Ļ░ÖņØĆ ņ£äĒŚśņØĖņ×Éļź╝ Ļ░Ćņ¦ä Ļ▓ĮņÜ░ņŚÉņä£ļÅä ļ░£ņāØĒĢĀ ņłś ņ׳ļŗż[2]. ņØ┤ļ¤¼ĒĢ£ ņ£äĒŚśņØĖņ×ÉĻ░Ć ņŚåļŖö ņÜ░ņĖĪ Ļ░ÉņŚ╝ņä▒ ņŗ¼ļé┤ļ¦ēņŚ╝ņØś ļ░£ļ│æņØĆ ļ¦żņÜ░ ļō£ļ¼╝ļŗż[3]. ņØ┤ļ¤¼ĒĢ£ ņÜ░ņĖĪ Ļ░ÉņŚ╝ņä▒ ņŗ¼ļé┤ļ¦ēņŚ╝ņØĆ ņé╝ņ▓£ĒīÉņŚÉ ņל ļ░£ņāØĒĢśļ®░ ĒÖ®ņāē ĒżļÅäņāüĻĄ¼ĻĘĀņØ┤ ņøÉņØĖĻĘĀņ£╝ļĪ£ ĒØöĒ׳ ļÅÖļ░śļÉśņ¢┤ ņŗ¼ĒĢ£ ņ×äņāüĻ▓ĮĻ│╝ļź╝ ļéśĒāĆļé╝ ņłś ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[4]. ĒĢ£ĒÄĖ, ņÜ░ņĖĪ Ļ░ÉņŚ╝ņä▒ ņŗ¼ļé┤ļ¦ēņŚ╝ņØĆ ļīĆĻ░£ ĒĢŁņāØņĀ£ ņ╣śļŻīņŚÉ ņל ļ░śņØæņØä ĒĢśļ®░ ņóīņĖĪ Ļ░ÉņŚ╝ņä▒ ņŗ¼ļé┤ļ¦ēņŚ╝ņŚÉ ļ╣äĒĢ┤ ņłśņłĀņĀü ņ╣śļŻīļź╝ ņÜöĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ļŹö ņĀüņØĆ Ļ▓āņ£╝ļĪ£ ļÉśņ¢┤ ņ׳ņ¢┤[1], ņĢäņ¦üĻ╣īņ¦Ć ĻĄŁļé┤ņŚÉ ņ£äĒŚśņØĖņ×ÉĻ░Ć ņŚåļŖö Ļ▒┤Ļ░ĢĒĢ£ ņä▒ņØĖņŚÉņä£ ņłśņłĀ ņ╣śļŻīĻ░Ć ĒĢäņÜöĒĢ£ ņÜ░ņĖĪ ņŗ¼ļé┤ļ¦ēņŚ╝ņØ┤ ļ░£ņāØĒĢ£ Ļ▓ĮņÜ░ļŖö Ļ▒░ņØś ļ│┤Ļ│ĀļÉ£ ļ░öĻ░Ć ņŚåņŚłļŗż. ņĀĆņ×ÉļōżņØĆ ĻĖ░ņĀĆņ¦łĒÖśņØ┤ļéś ņ£äĒŚśņØĖņ×ÉĻ░Ć ņŚåļŖö Ļ▒┤Ļ░ĢĒĢ£ ņé¼ļ×īņŚÉņä£Ēī©Ēśłņä▒ ĒÅÉļĀ┤ ļ░Å ĒÅÉļÅÖļ¦ź ņāēņĀäņ”ØņØ┤ ļÅÖļ░śļÉśĻ│Ā ĒĢŁņāØņĀ£ņŚÉ ļ░śņØæĒĢśņ¦Ć ņĢŖņĢä ņłśņłĀņØä ņŗ£Ē¢ēĒĢ£ Methicillin-sensitive Staphylococus aureus (MSSA)ņŚÉ ņØśĒĢ£ ņé╝ņ▓©ĒīÉ ņŗ¼ļé┤ļ¦ēņŚ╝ 1ņśłļź╝ Ļ▓ĮĒŚśĒĢśņŚ¼ ļ¼ĖĒŚīĻ│Āņ░░Ļ│╝ ĒĢ©Ļ╗ś ļ│┤Ļ│ĀĒĢśļŖö ļ░öņØ┤ļŗż.
ņ”Ø ļĪĆ
ĒÖś ņ×É: 25ņäĖ, ļé©ņ×É
ņŻ╝ ņåī: 15ņØ╝Ļ░ä ņ¦ĆņåŹļÉśļŖö ļ░£ņŚ┤ ļ░Å ĻĖ░ņ╣©
Ēśäļ│æļĀź: ļé┤ņøÉ 15ņØ╝ ņĀäļČĆĒä░ ņŚ┤Ļ░É ļ░Å ņśżĒĢ£ņØ┤ ļ░£ņāØĒĢśņśĆņ£╝ļ®░ ņäżņé¼ ļ░Å ĻĄ¼ĒåĀ ņ”ØņāüņØ┤ ĒĢśļŻ© 3-4ņ░©ļĪĆ ņĀĢļÅä ļÅÖļ░śļÉśņŚłļŗż. ļ│äļŗżļźĖ ņ╣śļŻīļź╝ ĒĢśņ¦Ć ņĢŖĻ│Ā ņ¦Ćļé┤ļŗżĻ░Ć ļé┤ņøÉ 4ņØ╝ ņĀäļČĆĒä░ļŖö ļ¦łļźĖ ĻĖ░ņ╣©Ļ│╝ ņÜ░ņĖĪ ĒØēļČĆ ĒåĄņ”ØņØ┤ ņāłļĪ£ņØ┤ ļ░£ņāØĒĢśĻ│Ā, ņŚ┤Ļ░É ļ░Å ņśżĒĢ£ņØ┤ ņŗ¼ĒĢ┤ņĀĖ ļŗżļźĖ ļ│æņøÉņŚÉņä£ ĒĢŁņāØņĀ£ ņŻ╝ņé¼ļĪ£ ņ╣śļŻī ļ░øņĢśņ£╝ļéś ņ”ØņāüņØ┤ ņ¦ĆņåŹļÉśņ¢┤ ņØæĻĖēņŗżļĪ£ ņÖöļŗż.
Ļ│╝Ļ▒░ļĀź: ņ¢┤ļĀĖņØä ņĀüņŚÉ ņĢäĒåĀĒö╝ Ēö╝ļČĆņŚ╝ņ£╝ļĪ£ Ļ░äĒŚÉņĀüņ£╝ļĪ£ ĻĄŁņåī Ēö╝ļČĆ ņ╣śļŻīļź╝ ļ░øņĢśņ£╝ļéś Ēśäņ×¼ļŖö Ēö╝ļČĆļ│æļ│Ć ņŚåņØ┤ Ļ▒┤Ļ░ĢĒĢ£ ņāüĒā£ņśĆļŗż. ņĢĮļ¼╝ ļ│ĄņÜ®ļĀźņØ┤ļéś ņŗ¼ņן ņØ┤ņāü ļō▒ņØś ĻĖ░ņĀĆņ¦łĒÖśņØĆ ņŚåņŚłļŗż.
Ļ░£ņØĖļĀź: ĒØĪņŚ░ļĀź, ņØīņŻ╝ļĀź ņŚåņØī.
ņØ┤ĒĢÖņĀü ņåīĻ▓¼: ņØæĻĖēņŗż ļ░®ļ¼Ė ņŗ£ņŚÉ ĒśłņĢĢņØĆ 105/53 mmHg, ļ¦źļ░Ģņłś 120ĒÜī/ļČä, ĒśĖĒØĪņłś 20ĒÜī/ļČä, ņ▓┤ņś©ņØĆ 38.5ŌäāņśĆņ£╝ļ®░ ņØśņŗØņØĆ ļ¬ģļŻīĒĢśņśĆļŗż. ļ¦Éņ┤łļÅÖļ¦źĒśłņØś ņé░ņåī ĒżĒÖöļÅäĻ░Ć 91%ļĪ£ Ļ░ÉņåīĒĢśņśĆĻ│Ā, ĻĖēņä▒ ļ│æņāēņØä ļØäĻ│Ā ņ׳ņŚłļŗż. ĒÅÉ ņÜ░ĒĢśņŚĮņŚÉ ņłśĒżņØīņØ┤ ņ▓Łņ¦äļÉśņŚłņ£╝ļ®░ ņŗ¼ņØīņØĆ ĻĘ£ņ╣ÖņĀüņØ┤ļéś ņłśņČĢĻĖ░ ņ×ĪņØīņØ┤ ĒØēĻ│© ņÜ░ņŚ░ ĒĢśļČĆņŚÉņä£ ņ▓Łņ¦äļÉśņŚłļŗż. ļ│ĄļČĆņ¦äņ░░ņāüņŚÉņä£ļŖö ĒŖ╣ņØ┤ņåīĻ▓¼ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. Ēö╝ļČĆ Ļ░ÉņŚ╝ ļ│æļ│ĆņØĆ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśņ£╝ļ®░ ņé¼ņ¦Ć Ļ▓Ćņé¼ņāü ņĢĮļ¼╝ ņżæļÅģņØś ĒØöņĀüņØĆ ņ░ŠņØä ņłśĻ░Ć ņŚåņŚłļŗż. Janeway ļ│æļ│ĆņØ┤ļéś splinter ņČ£ĒśłļÅä Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż.
Ļ▓Ćņé¼ņŗż ņåīĻ▓¼: ļ¦Éņ┤ł ĒśłņĢĪ Ļ▓Ćņé¼ņŚÉņä£ļŖö ļ░▒ĒśłĻĄ¼ 22,220/mm3 (ĒśĖņżæĻĄ¼[94.1%], ļ”╝ĒöäĻĄ¼[1.9%]), Ēśłņāēņåī 11.5 g/dL, ĒśłņåīĒīÉ 62,000/mm3ļĪ£ ļ░▒ĒśłĻĄ¼ ņ”ØĻ░ĆņÖĆ ĒśłņåīĒīÉ Ļ░Éņåīļź╝ ļ│┤ņśĆļŗż. ESR 30 mm/hr, CRP 28.52 mg/dLļĪ£ ņāüņŖ╣ļÉśņ¢┤ ņ׳ņŚłļŗż. ņĢäņŖżĒīīļź┤ĒģīņØ┤ĒŖĖņĢäļ»ĖļģĖņĀäņØ┤ĒÜ©ņåī(AST), ņĢīļØ╝ļŗīņĢäļ»ĖļģĖņĀäņØ┤ĒÜ©ņåī(ALT) 87/51 IU/L, ņ┤Ø ļ╣īļ”¼ļŻ©ļ╣ł 9.19 mg/dL, ņ¦üņĀæ ļ╣īļ”¼ļŻ©ļ╣ł 9.0 mg/dL, ņĢīļČĆļ»╝ 2.1 g/dL, ĒśłņżæņÜöņåīņ¦łņåī 20.9 mg/dL, Ēü¼ļĀłņĢäĒŗ░ļŗī 1.17 mg/dLņØ┤ņśĆļŗż. ņ£Āņé░ĒāłņłśņåīĒÜ©ņåī(LDH)ļŖö 826.6 U/L, ņĀĆņןņ▓ĀņØĆ 1,329 ng/mLļĪ£ ņ”ØĻ░ĆļÉśņ¢┤ ņ׳ņŚłļŗż. ņä£ļĪ£ ļŗżļźĖ ļČĆņ£äņŚÉņä£ 30ļČä Ļ░äĻ▓®ņ£╝ļĪ£ ņŗ£Ē¢ēĒĢ£ ĒśłņĢĪļ░░ņ¢æ Ļ▓Ćņé¼ļŖö 3ņīŹ ļ¬©ļæÉ methicillinņŚÉ Ļ░Éņłśņä▒ņØä ļ│┤ņØ┤ļŖö Staphylococcus aureusĻ░Ć ļÅÖņĀĢļÉśņŚłņ£╝ļ®░ ņØĖĻ░äļ®┤ņŚŁĻ▓░ĒĢŹ ļ░öņØ┤ļ¤¼ņŖż ĒÜ©ņåīļ®┤ņŚŁ(HIV ELISA, human immunodeficiency virus enzyme-linked immunosorbent assay) Ļ▓Ćņé¼ļŖö ņØīņä▒ ņåīĻ▓¼ņØä ļ│┤ņśĆļŗż.
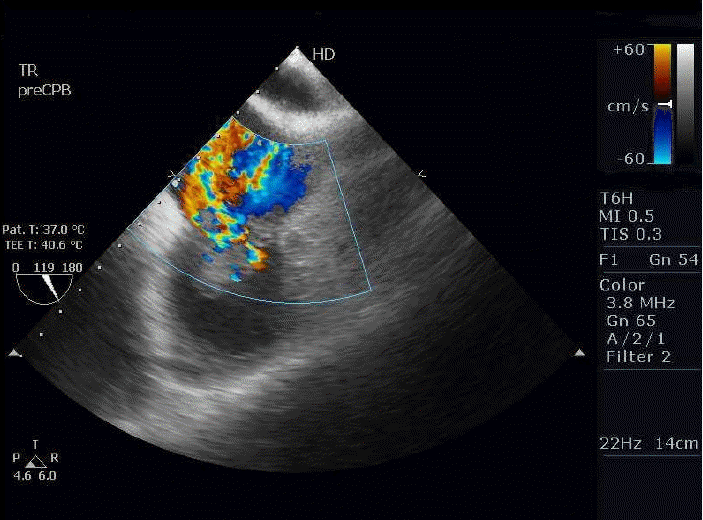
ļ░®ņé¼ņäĀ ņåīĻ▓¼: ĒÖ®ļŗ¼ ļ░Å ņÜ░ņāüļ│ĄļČĆ ĒåĄņ”ØņØ┤ ņ׳ņ¢┤ ņŗ£Ē¢ēĒĢ£ ļ│ĄļČĆ ņ┤łņØīĒīī Ļ▓Ćņé¼ņŚÉņä£ Ļ▓Įņ”ØņØś ņ¦Ćļ░®Ļ░ä ļ░Å ļ╣äņן ņóģļīĆ ņÖĖņŚÉļŖö ĒŖ╣ņØ┤ ņåīĻ▓¼ņØ┤ ņŚåņŚłļŗż. ĒØēļČĆļŗ©ņł£ ļ░®ņé¼ņäĀ ņåīĻ▓¼ņŚÉņä£ ņ¢æ ĒÅÉņĀäņŚĮņŚÉ ļ░śņĀÉĒśĢ Ļ▓ĮĒÖöĻ░Ć Ļ┤Ćņ░░ļÉśņŚłĻ│Ā(Fig. 1), ĒØēļČĆņĀäņé░ĒÖöļŗ©ņĖĄņ┤¼ņśüņŚÉņä£ļŖö ņ¢æņĖĪ ĒÅÉņŚÉ Ļ▓ĮĻ│äĻ░Ć ļČłļČäļ¬ģĒĢśļ®░ Ļ│ĄļÅÖņØä ĒśĢņä▒ĒĢśļŖö Ļ▓░ņĀłļōżņØ┤ ļ│┤ņśĆņ£╝ļ®░ ĻĖ░Ļ┤Ćņ¦Ć ņŻ╝ļ│ĆņŚÉ Ļ▓ĮĒÖö ņåīĻ▓¼ņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż(Fig. 2). ļŗżņłśņØś Ēī©Ēśłņä▒ ņāēņĀä ĒÅÉļĀ┤ņØ┤ ņØśņŗ¼ļÉśņ¢┤ ņŗ£Ē¢ēĒĢ£ Ļ▓ĮĒØēļČĆ ļÅäĒöīļ¤¼ ņŗ¼ņן ņ┤łņØīĒīīņŚÉņä£ ņżæņ”Ø ņé╝ņ▓©ĒīÉ ĒÅÉņćäļČĆņĀä ļ░Å ņé╝ņ▓©ĒīÉņŚÉ 1.38 cm ├Ś 0.86 cmņØś ņŚÉņĮö ņ”ØĻ░ĢņØä ļ│┤ņØ┤ļŖö ņÜ░ņóģņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż(Fig. 3). ņóīņŗ¼ņŗż ļ░ĢņČ£ļźĀņØĆ 53%ņśĆņ£╝ļ®░, ļŗżļźĖ ĻĄŁņåī ņŗ¼ĻĘ╝ ņÜ┤ļÅÖ ņĀĆĒĢśļŖö ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż.
ņ╣śļŻī ļ░Å Ļ▓ĮĻ│╝: ņ¢æņĖĪ ĒÅÉņŚÉ ļŗżļ░£ņä▒ ņāēņĀä ĒÅÉļĀ┤ņØ┤ ņ׳Ļ│Ā ĒāĆ ļ│æņøÉņŚÉņä£ ņ×ģņøÉ ņ╣śļŻī ņżæņŚÉ ņĀäņøÉļÉ£ ĒÖśņ×Éņ×äņØä Ļ│ĀļĀżĒĢśņŚ¼ piperacillin/ tazobactam 4.5 gņØä 8ņŗ£Ļ░äļ¦łļŗż, amikacin 1 gņØä 24ņŗ£Ļ░äļ¦łļŗż ņĀĢļ¦źņŻ╝ņé¼ļĪ£ ņ”ēņŗ£ Ēł¼ņŚ¼ ņŗ£ņ×æĒĢśņśĆļŗż. ņ×ģņøÉ 4ņØ╝ņ¦ĖņŚÉ ņØæĻĖēņŗżņŚÉņä£ ņŗ£Ē¢ēĒĢ£ ĒśłņĢĪļ░░ņ¢æ Ļ▓Ćņé¼ņŚÉņä£ 3ņīŹ ļ¬©ļæÉņŚÉņä£ methicillinņŚÉ Ļ░Éņłśņä▒ņØä ļ│┤ņØ┤ļŖö Staphylococus aureusĻ░Ć ļ░░ņ¢æļÉśņ¢┤ ĒĢŁņāØņĀ£ļź╝ cefazolin 2 gņØä 8ņŗ£Ļ░äļ¦łļŗż ņĀĢļ¦źņŻ╝ņé¼ļĪ£ ļ│ĆĻ▓ĮĒĢśņśĆļŗż. ĒÖśņ×ÉļŖö ņĀüņĀłĒĢ£ ĒĢŁņāØņĀ£ ņ╣śļŻīņŚÉļÅä ņ¦ĆņåŹņĀüņØĖ ļ░£ņŚ┤ņØä ļ│┤ņśĆņ£╝ļ®░ Ļ░ØĒśłņØ┤ ļ░£ņāØĒĢśņŚ¼ ņ×ģņøÉ 7ņØ╝ņ¦ĖņŚÉ ļŗżņŗ£ ĒØēļČĆņĀäņé░ĒÖöļŗ©ņĖĄņ┤¼ņśü ļ░Å ņŗ¼ņ┤łņØīĒīī ņČöņĀüĻ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż. ĒØēļČĆņĀäņé░ĒÖöļŗ©ņĖĄņ┤¼ņśü ņČöņĀüĻ▓Ćņé¼ņŚÉņä£ ņØ┤ņĀäņŚÉ ļ╣äĒĢ┤ ņ¢æņ¬Į ĒÅÉņĀäņŚĮņŚÉ ļ│┤ņØ┤ļŹś ļ░śņĀÉĒśĢ Ļ▓ĮĒÖö ļ░Å ĻĖ░Ļ┤Ćņ¦Ć ņŻ╝ļ│ĆļČĆ Ļ▓ĮĒÖöĻ░Ć ņĀäļ░śņĀüņ£╝ļĪ£ ņ”ØĻ░ĆļÉśņŚłņ£╝ļ®░ Ļ│ĄļÅÖĒÖö Ļ▓░ņĀłņØś ņłśļÅä ņ”ØĻ░ĆļÉśņŚłļŗż. ņØ┤ņĀäņŚÉ ļ│┤ņØ┤ņ¦Ć ņĢŖļŹś ņÜ░ņĖĪ ņŻ╝ ĒÅÉļÅÖļ¦źņŚÉ ņāēņĀäņ”ØņØ┤ ņāłļĪ£ņØ┤ ļ│┤ņśĆļŗż(Fig. 4). Ļ▓ĮĒØēļČĆ ņŗ¼ņ┤łņØīĒīī ņČöņĀüĻ▓Ćņé¼ņāüņŚÉņä£ ņÜ░ņóģņØś Ēü¼ĻĖ░ļŖö ļ│ĆĒÖöĻ░Ć ņŚåņŚłļŗż. ņ×ģņøÉ 9ņØ╝ņ¦Ė ņĀüņĀłĒĢ£ ĒĢŁņāØņĀ£ ņ╣śļŻīņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ņ¦ĆņåŹļÉśļŖö Ļ│ĀņŚ┤Ļ│╝ ļ░▒ĒśłĻĄ¼ ņ”ØĻ░Ć, ĒÖśņ×ÉņØś ĻĖ░ņ╣© ļō▒ ĒśĖĒØĪĻĖ░ ņ”Øņāü ņĢģĒÖöļĪ£ ļé┤Ļ│╝ņĀü ņ╣śļŻīņŚÉ ļ░śņØæņØ┤ ņŚåļŖö Ļ▓āņ£╝ļĪ£ ĒīÉļŗ©ĒĢśņŚ¼ cefazolin ņĀĢļ¦źņŻ╝ņé¼ļź╝ ņżæņ¦ĆĒĢśĻ│Ā, nafcillin 2 gņØä 4ņŗ£Ļ░äļ¦łļŗż ņĀĢļ¦ź ņŻ╝ņé¼ņÖĆ ĒĢ©Ļ╗ś rifampicin 600 mg Ļ▓ĮĻĄ¼ ļ│ĄņÜ® ļ│æĒĢ®ņÜöļ▓Ģņ£╝ļĪ£ ļ│ĆĻ▓ĮĒĢśļ®┤ņä£ ņØæĻĖēņ£╝ļĪ£ ĒØēļČĆņÖĖĻ│╝ļĪ£ ņĀäĻ│╝ļÉśņ¢┤ ņłśņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ņłśņłĀ ņåīĻ▓¼ņŚÉņä£ ĒīÉļ¦ē ņĀäņ▓┤ņÖĆ Ļ▒┤ņéŁņØś ĒīīĻ┤┤Ļ░Ć Ļ┤Ćņ░░ļÉśņŚłņ£╝ļ®░ ņé╝ņ▓©ĒīÉļ¦ē ņ╣śĒÖśņłĀ ļ░Å ņÜ░ņĖĪ ņŻ╝ ĒÅÉļÅÖļ¦ź ņāēņĀä ņĀ£Ļ▒░ņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ņ×ģņøÉ 14ņØ╝ņ¦ĖļČĆĒä░ ņŚ┤ņØ┤ ļŹö ņØ┤ņāü ļéśņ¦Ć ņĢŖņĢśņ£╝ļ®░ ņ×äņāüņ”ØņāüņØĆ ļ¬©ļæÉ ĒśĖņĀäļÉśĻĖ░ ņŗ£ņ×æĒĢśņśĆļŗż. ņłśņłĀ 14ļ│æņØ╝ņŚÉ ņŗ£Ē¢ēĒĢ£ ņČöņĀü Ļ▓ĮĒØēļČĆ ņŗ¼ņ┤łņØīĒīī ņČöņĀüĻ▓Ćņé¼ņāüņŚÉņä£ ņØĖĻ│Ą ĒīÉļ¦ēņŚÉ ĒŖ╣ļ│äĒĢ£ ļ¼ĖņĀ£Ļ░Ć ļ░£Ļ▓¼ļÉśņ¦Ć ņĢŖņĢśņ£╝ļ®░ ņ”ØņāüņØ┤ ĒśĖņĀäļÉśņ¢┤ ņ×ģņøÉ 30ņØ╝ņ¦Ė ņĀäņøÉĒĢśņśĆļŗż. ņĀäņøÉ ĒøäņŚÉ ĒÖśņ×ÉļŖö ĒŖ╣ļ│äĒĢ£ ļ¼ĖņĀ£ ņŚåņØ┤ Ēć┤ņøÉĒĢśņśĆņ£╝ļ®░ ņØ┤Ēøä ņÖĖļל ņĀĢĻĖ░ ņČöņĀüĻ▓Ćņé¼ ņŗ£Ē¢ē ņżæņØ┤ļŗż.
Ļ│Ā ņ░░
Ļ░ÉņŚ╝ņä▒ ņŗ¼ļé┤ļ¦ēņŚ╝ņØĆ ņĀüņĀłĒĢ£ ĒĢŁņāØņĀ£ļéś ņłśņłĀļĪ£ ņ╣śļŻīĻ░Ć ņØ┤ļŻ©ņ¢┤ ņ¦Ćņ¦Ć ņĢŖļŖöļŗżļ®┤ ņé¼ļ¦ØļźĀņØ┤ ļåÆĻ│Ā ņ╣śļ¬ģņĀüņØĖ Ļ▓░Ļ│╝ļź╝ ņ┤łļלĒĢĀ ņłś ņ׳ļŗż. ņØ┤ņĀäņŚÉļŖö ņ¢┤ļ”░ņĢäņØ┤ļéś ņĀŖņØĆ ņŚ░ļĀ╣ņĖĄņŚÉņä£ ņŗ¼ņןņØś ĻĄ¼ņĪ░ņĀü ņØ┤ņāüņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ņŚÉ ļ░£ļ│æĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄņĢśņ£╝ļéś Ēśäņ×¼ ņäĀņ¦äĻĄŁņØä ņżæņŗ¼ņ£╝ļĪ£ ņĀĢņŻ╝ ņĢĮļ¼╝ ļé©ņÜ®ņ×É, ņØĖĻ│Ą ĒīÉļ¦ē ņ╣śĒÖśņłĀņØä ņŗ£Ē¢ēĒĢ£ Ļ▓ĮņÜ░, ņ¦ĆņåŹņĀüņØĖ ĒśłņĢĪĒł¼ņäØņØä ņŗ£Ē¢ēĒĢśĻ│Ā ņ׳ļŖö Ļ▓ĮņÜ░, ĻĘĀĒśłņ”ØņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ ļō▒ņØś ņāłļĪ£ņÜ┤ ņ£äĒŚśņØĖņ×Éļź╝ Ļ░Ćņ¦ä ĒÖśņ×ÉĻĄ░ņŚÉņä£ ļ░£ļ│æņØ┤ ņ”ØĻ░ĆĒĢśĻ│Ā ņ׳ļŗż[5]. ĻĘĖņżæņŚÉņä£ļÅä ņĀĢņŻ╝ ņĢĮļ¼╝ ļé©ņÜ®, ņ¦ĆņåŹņĀüņØĖ ĒśłņĢĪ Ēł¼ņäØ, ņżæņŗ¼ņĀĢļ¦źĻ┤Ć ņéĮņ×ģ ļō▒Ļ│╝ ņŚ░Ļ┤ĆļÉśņ¢┤ ņÜ░ņĖĪ Ļ░ÉņŚ╝ņä▒ ņŗ¼ļé┤ļ¦ēņŚ╝ņØś ļ░£ņāØņØ┤ ņ”ØĻ░ĆĒĢśĻ│Ā ņ׳ļŗż. ļīĆĻ░£ ņ£äĒŚśņØĖņ×ÉņÖĆ ļÅÖļ░śļÉśņ¢┤ ļ░£ļ│æĒĢśļ»ĆļĪ£ ņ£äĒŚśņØĖņ×ÉĻ░Ć ņŚåļŖö ĒÖśņ×ÉņŚÉņä£ ņāØĻĖ░ļŖö Ļ▓ĮņÜ░ļŖö ļ¦żņÜ░ ļō£ļ¼╝ļŗż[3]. ļ│Ė ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ ņé╝ņ▓£ĒīÉņØä ņ╣©ļ▓öĒĢ£ ņÜ░ņĖĪ ņŗ¼ļé┤ļ¦ēņŚ╝ņØ┤ņŚłņ£╝ļéś ņØ┤ņĀäņØś Ļ▓ĮņÜ░ļōżĻ│╝ ļŗ¼ļ”¼ Ļ▒┤Ļ░ĢĒĢśĻ│Ā ĻĖ░ņĀĆņ¦łĒÖśņØ┤ ņĀäĒśĆ ņŚåņŚłļŗż. ļśÉĒĢ£ ņĢĮļ¼╝ ļé©ņÜ®ļĀźņØ┤ ņŚåņŚłņ£╝ļ®░ ņØ┤ĒĢÖņĀü Ļ▓Ćņé¼ņāüņŚÉņä£ļÅä ņĢĮļ¼╝ ļé©ņÜ®ņØś ĒØöņĀüņØä ņ░ŠņØä ņłśĻ░Ć ņŚåņŚłĻ│Ā, ņäĀņ▓£ņĀü ņŗ¼ņ¦łĒÖśņØś ņ”ØĻ▒░ļÅä ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. ĒÖśņ×ÉņØś ņ”ØļĪĆļź╝ ĒåĄĒĢ┤ ņĀĢņŻ╝ ņĢĮļ¼╝ ļé©ņÜ®ņØ┤ļéś ĒśłĻ┤Ć ļÅäĻ┤Ć ņéĮņ×ģ, ņŗ¼ņן ņØ┤ņāüĻ│╝ Ļ░ÖņØĆ ņ£äĒŚśņØĖņ×ÉĻ░Ć ņŚåļŹöļØ╝ļÅä ņÜ░ņĖĪ ņŗ¼ļé┤ļ¦ēņŚ╝ņØ┤ ļ░£ņāØĒĢĀ ņłś ņ׳ļŗżļŖö Ļ▓āņØä ņĢī ņłś ņ׳ņŚłļŗż.
Ļ░ÉņŚ╝ņä▒ ņŗ¼ļé┤ļ¦ēņŚ╝ņØś ņŻ╝ņÜö ņøÉņØĖĻĘĀ ņŚŁņŗ£ ņĄ£ĻĘ╝ ļ│ĆĒÖöļź╝ ļ│┤ņØ┤Ļ│Ā ņ׳ļŗż. ĻĖ░ņĪ┤ ņŗ¼ņן ņ¦łĒÖśņØä Ļ░Ćņ¦ĆĻ│Ā ņ׳ņ¦Ć ņĢŖļŖö ĒÖśņ×ÉņŚÉņä£ ļ░£ņāØĒĢ£ Ļ░ÉņŚ╝ņä▒ ņŗ¼ļé┤ļ¦ēņŚ╝ņØ┤ ņ”ØĻ░ĆĒĢśļ®┤ņä£ Staphylococcus aureusĻ░Ć Ļ░Ćņן ĒØöĒĢ£ ņøÉņØĖĻĘĀņ£╝ļĪ£ ļéśĒāĆļéśĻ│Ā ņ׳ļŗż[6]. ņ£Āļ░£ņØĖņ×Éļź╝ Ļ░Ćņ¦ĆĻ│Ā ņ׳ņ¦Ć ņĢŖņØĆ ņÜ░ņĖĪ ņŗ¼ļé┤ļ¦ēņŚ╝ņØś ņŻ╝ņÜö ņøÉņØĖĻĘĀ ņŚŁņŗ£ ņŚ¼ļ¤¼ ņ”ØļĪĆ ļ│┤Ļ│Āļź╝ ļ│╝ ļĢī Staphylococcus aureusĻ░Ć Ļ░Ćņן ĒØöĒĢ£ Ļ▓āņ£╝ļĪ£ ļ│┤ņØĖļŗż[4,7,8]. Staphylococcus aureusĻ░Ć ĻĘĀĒśłņ”ØņØä ņØ╝ņ£╝ĒéżļŖö Ļ▓ĮļĪ£ņŚÉ ļīĆĒĢ┤ņä£ļŖö ņל ņĢīļĀżņ¦ä ļ░öĻ░Ć ņŚåņ£╝ļéś, Ēö╝ļČĆņØś ņĀĢņāü ĻĘĀņ┤Øņ£╝ļĪ£ ņĢäļ¦łļÅä Ēö╝ļČĆņØś ņŚ╝ņ”ØņØ┤ ĻĘĀĒśłņ”ØņØś ņøÉņØĖņØ╝ Ļ░ĆļŖźņä▒ņŚÉ ļīĆĒĢ┤ Ļ│ĀļĀżĒĢśĻ│Ā ņ׳ļŗż. ļ│Ė ĒÖśņ×ÉņŚÉņä£ļÅä ņ£Āļ░£ņØĖņ×Éļź╝ Ļ░Ćņ¦Ćņ¦Ć ņĢŖņØĆ ņāüĒā£ņŚÉņä£ Staphylococcus aureusĻ░Ć ĒśłņĢĪļ░░ņ¢æņŚÉņä£ ļÅÖņĀĢļÉśņŚłļŗż. ĒÖśņ×ÉļŖö ņĢäĒåĀĒö╝ Ēö╝ļČĆņŚ╝ņØ┤ ņ׳ļŖö ĒÖśņ×ÉļĪ£ ņĀĆļ¬ģĒĢśĻ▓ī ļ│┤ņØ┤ļŖö Ēö╝ļČĆĻ░ÉņŚ╝ ņŚåņØ┤ Ēö╝ļČĆņØś ņŚ╝ņ”ØņØ┤ ĻĘĀĒśłņ”ØņØś ņøÉņØĖņØ┤ ļÉśņŚłņØä Ļ░ĆļŖźņä▒ļÅä Ļ│ĀļĀżĒĢĀ ņłś ņ׳ļŗż.
ņÜ░ņĖĪ ņŗ¼ļé┤ļ¦ēņŚ╝ņØś Ļ▓ĮņÜ░ ņŻ╝ ņ”ØņāüņØ┤ 60-100%ņŚÉņä£ ĻĖ░ņ╣©, Ļ░Ćļל, Ļ░ØĒśł, ļŖæļ¦ēņä▒ ĒØēĒåĄ, ĒśĖĒØĪĻ│żļ×ĆĻ│╝ Ļ░ÖņØ┤ ĒśĖĒØĪĻĖ░ ņ”ØņāüņØ┤Ļ│Ā ļŖæļ¦ēņŚ╝, ĒÅÉļĀ┤, ĻĘĀĒśłņä▒ ĒÅÉņāēņĀäņ”ØņØś ņ¢æņāüņ£╝ļĪ£ ļéśĒāĆļé£ļŗż[7]. ņÜ░ņĖĪ ņŗ¼ļé┤ļ¦ēņŚ╝ņØś ņ£Āļ░£ Ļ░ĆļŖź ņØĖņ×ÉĻ░Ć ņ׳ļŖö Ļ▓ĮņÜ░ņŚÉ ņØśņŗ¼ĒĢśņŚ¼ Ļ▓ĮĒØēļČĆ ņŗ¼ņ┤łņØīĒīī ņŗ£Ē¢ēņØä Ļ│ĀļĀżĒĢśņ¦Ćļ¦ī ņ£Āļ░£ Ļ░ĆļŖź ņØĖņ×Éļź╝ Ļ░Ćņ¦ĆĻ│Ā ņ׳ņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░ņŚÉļŖö ļ¦īņä▒ ņ¦łĒÖśņØ┤ļéś ņ¦ĆņŚŁ ņé¼ĒÜī ĒÜŹļōØ ĒÅÉļĀ┤Ļ│╝ ņ£Āņé¼ĒĢ£ ņ”ØņäĖļź╝ ļ│┤ņŚ¼ ņ¦äļŗ©ņØ┤ ļŖ”ņ¢┤ņ¦ĆļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦Äļŗż[9]. ņ£Āļ░£ Ļ░ĆļŖź ņØĖņ×Éļź╝ Ļ░Ćņ¦ĆĻ│Ā ņ׳ņ¦Ć ņĢŖņØĆ ĒÖśņ×ÉņŚÉņä£ ņÜ░ņĖĪ ņŗ¼ļé┤ļ¦ēņŚ╝ņØ┤ ļ░£ņāØĒĢ£ ņśłļōżņØ┤ ĻĄŁļé┤ņÖĖņŚÉņä£ ļ│┤Ļ│ĀĻ░Ć ļÉśĻ│Ā ņ׳Ļ│Ā Staphylococcus aureusĻ░Ć ļ░░ņ¢æļÉ£ Ļ▓ĮņÜ░ ņ×äņāüņĀüņ£╝ļĪ£ ĻĖēņä▒ņØä ļéśĒāĆļé┤ļ®░ ĻĖēĻ▓®Ē׳ ņ¦äĒ¢ēĒĢ£ Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄņĢśļŗż[4,7]. ļ│Ė ĒÖśņ×ÉņŚÉņä£ļÅä ņ¦ĆņåŹņĀüņØĖ ļ░£ņŚ┤, ļ¦łļźĖ ĻĖ░ņ╣©, ĒśĖĒØĪĻ│żļ×ĆņØ┤ ņŻ╝ ņ”ØņāüņØ┤ņŚłņ£╝ļ®░ ļé┤ņøÉ ļŗ╣ņŗ£ņŚÉļŖö ĒĢśņ¦Ć ļČĆņóģ ļō▒ ņŗ¼ļČĆņĀäņØś ņåīĻ▓¼ņØ┤ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. ĒØēļČĆ ņĀäņé░ĒÖö ļŗ©ņĖĄņ┤¼ņśüņŚÉņä£ Ēī©Ēśłņä▒ ĒÅÉļĀ┤ ņåīĻ▓¼ņØ┤ ļ│┤ņśĆņ£╝ļ®░ ņŗ¼ņ×ĪņØīņØ┤ ņ▓Łņ¦äļÉśņ¢┤ Ļ░ÉņŚ╝ņä▒ ņŗ¼ļé┤ļ¦ēņŚ╝ņØś Ļ░ĆļŖźņä▒ Ļ│ĀļĀżĒĢśņŚ¼ Ļ▓ĮĒØēļČĆ ņ┤łņØīĒīīļź╝ ņŗ£Ē¢ēĒĢśņŚ¼ ņ¦äļŗ©ļÉ£ Ļ▓ĮņÜ░ņØ┤ļŗż. ĒĢŁņāØņĀ£ ņé¼ņÜ®ņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ĒÅÉņāēņĀäņ”ØņØ┤ ņāłļĪ£ņØ┤ ļ░£ņāØĒĢśļŖö ļō▒ņØś ĻĖēĻ▓®ĒĢ£ ņ¦äĒ¢ēņØä ļ│┤ņśĆļŗż.
ņé╝ņ▓©ĒīÉ ņŗ¼ļé┤ļ¦ēņŚ╝ņØĆ ļé┤Ļ│╝ņĀü ņ╣śļŻīņŚÉ ņל ļ░śņØæĒĢśņ¦Ćļ¦ī ĒĢŁņāü ĒÜ©Ļ│╝ņĀüņØ┤ņ¦ĆļŖö ļ¬╗ĒĢśļŗż. 25% ņĀĢļÅäņØś ĒÖśņ×ÉņŚÉņä£ ņłśņłĀņĀü ņ╣śļŻīļź╝ ĒĢäņÜöļĪ£ ĒĢ£ļŗż. ņé╝ņ▓©ĒīÉ ņŗ¼ļé┤ļ¦ēņŚ╝ņØś ņłśņłĀ ņĀüņØæņ”ØņØĆ ņżæņ”ØņØś ņé╝ņ▓©ĒīÉ ņŚŁļźśņ”Øņ£╝ļĪ£ ņØĖĒĢ£ ņĪ░ņĀłļÉśņ¦Ć ņĢŖļŖö ņżæņ”ØņØś ņÜ░ņŗ¼ļČĆņĀä, ĒĢŁņāØņĀ£ļĪ£ ņĪ░ņĀłļÉśņ¦Ć ņĢŖļŖö Ļ░ÉņŚ╝, ļ░śļ│ĄņĀüņ£╝ļĪ£ ļ░£ņāØĒĢśļŖö ĒÅÉļÅÖļ¦ź ņāēņĀäņ”Ø, 1 cm ņØ┤ņāüņØś ņÜ┤ļÅÖņä▒ņØä Ļ░Ćņ¦ä ņÜ░ņóģņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ņØ┤ļŗż[10]. ļ│Ė ņ”ØļĪĆņØś Ļ▓ĮņÜ░ļŖö ņ×ģņøÉ 2ņØ╝ņŚÉ ņŗ£Ē¢ēĒĢ£ ņŗ¼ņ┤łņØīĒīīņāüņŚÉņä£ ņÜ░ņóģņØś Ēü¼ĻĖ░ 1.38 cmņ£╝ļĪ£ 1 cm ņØ┤ņāüņØ┤ņŚłļŗż. ĒĢŁņāØņĀ£ņŚÉ ļīĆĒĢ£ ņ╣śļŻī ļ░śņØæņØ┤ ļČłļ¤ēĒĢśĻ│Ā ļ░£ņŚ┤ņØ┤ ņ¦ĆņåŹļÉśņŚłĻ│Ā, ĒÅÉļÅÖļ¦ź ņāēņĀäņ”Ø ļŗżņŗ£ ļ░£ņāØĒĢśņśĆņ£╝ļ®░ ļŗżļ”¼ ļČĆņóģ ļ░Å ņ¢æņ¬Į ĒØēļ¦ēņé╝ņČ£ņĢĪ ņ”ØĻ░ĆļĪ£ ņÜ░ņŗ¼ņŗż ļČĆņĀä ņåīĻ▓¼ņØä ļ│┤ņŚ¼ ņłśņłĀņØś ņĀüņØæņ”ØņØ┤ ļÉśļŖö ņāüĒā£ļĪ£ ĒÖśņ×ÉļŖö ņłśņłĀ ĒøäņŚÉ ņ×äņāüņĀüņ£╝ļĪ£ ĒśĖņĀäļÉśņŚłļŗż.
ņÜ░ņĖĪ ņŗ¼ļé┤ļ¦ēņŚ╝ņØĆ ĒśĖĒØĪĻĖ░ ņ”ØņāüņØ┤ ņŻ╝ņÜöĒĢ£ ņ”Øņāüņ£╝ļĪ£ ņ£Āļ░£ņØĖņ×ÉĻ░Ć ļČäļ¬ģĒĢśņ¦Ć ņĢŖļŗżļ®┤ ņŗ¼ļé┤ļ¦ēņŚ╝ņØä ņØśņŗ¼ĒĢśĻĖ░ ņ¢┤ļĀżņÜ░ļ®░ ņ¦äļŗ©ņØ┤ ļŖ”ņ¢┤ņ¦ĆļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦Äļŗż. ņÜ░ņĖĪ ņŗ¼ļé┤ļ¦ēņŚ╝ņØś ņŻ╝ņÜö ņøÉņØĖĻĘĀņØĆ Staphylococcus aureusļĪ£ ĻĖēņä▒ņØ┤ļ®░ ĻĖēĻ▓®Ē׳ ņ¦äĒ¢ēĒĢśļŖö ņ¢æņāüņØ┤ ļ│┤ņŚ¼ ļ╣ĀļźĖ ņ¦äļŗ©ņØä ĒåĄĒĢ┤ ņ”ēĻ░üņĀüņØĖ ĒĢŁņāØņĀ£ Ēł¼ņŚ¼ņÖĆ ĒĢäņÜöņŗ£ ņłśņłĀņĀü ņ╣śļŻīĻ░Ć ĒĢäņÜöĒĢśļŗż. ĻĘĖļ¤¼ļ»ĆļĪ£ ņ£Āļ░£ Ļ░ĆļŖźņØĖņ×ÉĻ░Ć ņŚåļŖö ĒÖśņ×ÉņŚÉņä£ļÅä ņøÉņØĖņØ┤ ļČłļČäļ¬ģĒĢ£ ļ░£ņŚ┤, ĻĘĀĒśłņ”Ø, ĒÅÉņāēņĀäņ”Ø ļō▒Ļ│╝ Ļ░ÖņØ┤ Ļ░ÉņŚ╝ņä▒ ņŗ¼ļé┤ļ¦ēņŚ╝ņØ┤ ņ×äņāüņĀüņ£╝ļĪ£ ņØśņŗ¼ļÉśĻ▒░ļéś ļ░░ņĀ£ļÉśņ¦Ć ņĢŖņØäļĢīņŚÉļŖö Ļ▓ĮĒØēļČĆ ņŗ¼ņ┤łņØīĒīīļź╝ ņŗ£Ē¢ēĒĢśņŚ¼ ņÜ░ņĖĪ ņŗ¼ļé┤ļ¦ēņŚ╝ņØś Ļ░ĆļŖźņä▒ņØä ļ░░ņĀ£ĒĢ┤ņĢ╝ ĒĢĀ Ļ▓āņ£╝ļĪ£ ļ│┤ņØĖļŗż. ņÜ░ņĖĪ ņŗ¼ļé┤ļ¦ēņŚ╝ņØ┤ ļé┤Ļ│╝ņĀü ņ╣śļŻīņŚÉ ņל ļ░śņØæĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļÉśņ¢┤ ņ׳ņ¦Ćļ¦ī ļ│Ė ņ”ØļĪĆņÖĆ Ļ░ÖņØ┤ ņÜ░ņóģņØś Ēü¼ĻĖ░Ļ░Ć Ēü┤ Ļ▓ĮņÜ░ ĒĢŁņāØņĀ£ ņ╣śļŻīņŚÉ ņŗżĒī©ĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄņĢä ņĪ░ĻĖ░ņŚÉ ņłśņłĀņĀü ņ╣śļŻīļź╝ ņŗ£Ē¢ēĒĢśļŖö Ļ▓āņØ┤ ĒÖśņ×ÉņØś ņśłĒøäņŚÉ ļÅäņøĆņØ┤ ļÉĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.






 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






