2018 대한부정맥학회 심방세동 환자의 심박수 조절 지침
2018 Korean Heart Rhythm Society Guidelines for The Rate Control of Atrial Fibrillation
Article information
Trans Abstract
Atrial fibrillation (AF) is characterized by irregular and relatively rapid heart rate, which occasionally causes symptoms such as palpitations, dyspnea, or reduced exercise capacity. Controlling the ventricular rate is a mainstay for the symptom management of patients with AF. Rate control can be achieved with beta-blockers, non-dihydropyridine calcium channel blockers, digoxin, or combination therapy. Rhythm control is an option for patients in whom appropriate rate control cannot be achieved or who have persistent symptoms despite rate control. The choices of drug and target heart rate are usually specified by international guidelines for AF management. However, pivotal trials included in those guidelines enrolled only a small number of Asian subjects, which limit application of those guidelines to a Korean population. The Korean Heart Rhythm Society organized the Korean AF Management Guideline Committee and analyzed all available studies regarding management of AF including studies with Korean patients. Then, expert consensus or guidelines for optimal management in Korean patients with AF were achieved after systematic review with intensive discussion. This article provides general principles for rate control therapy in Korean patients with AF.
서 론
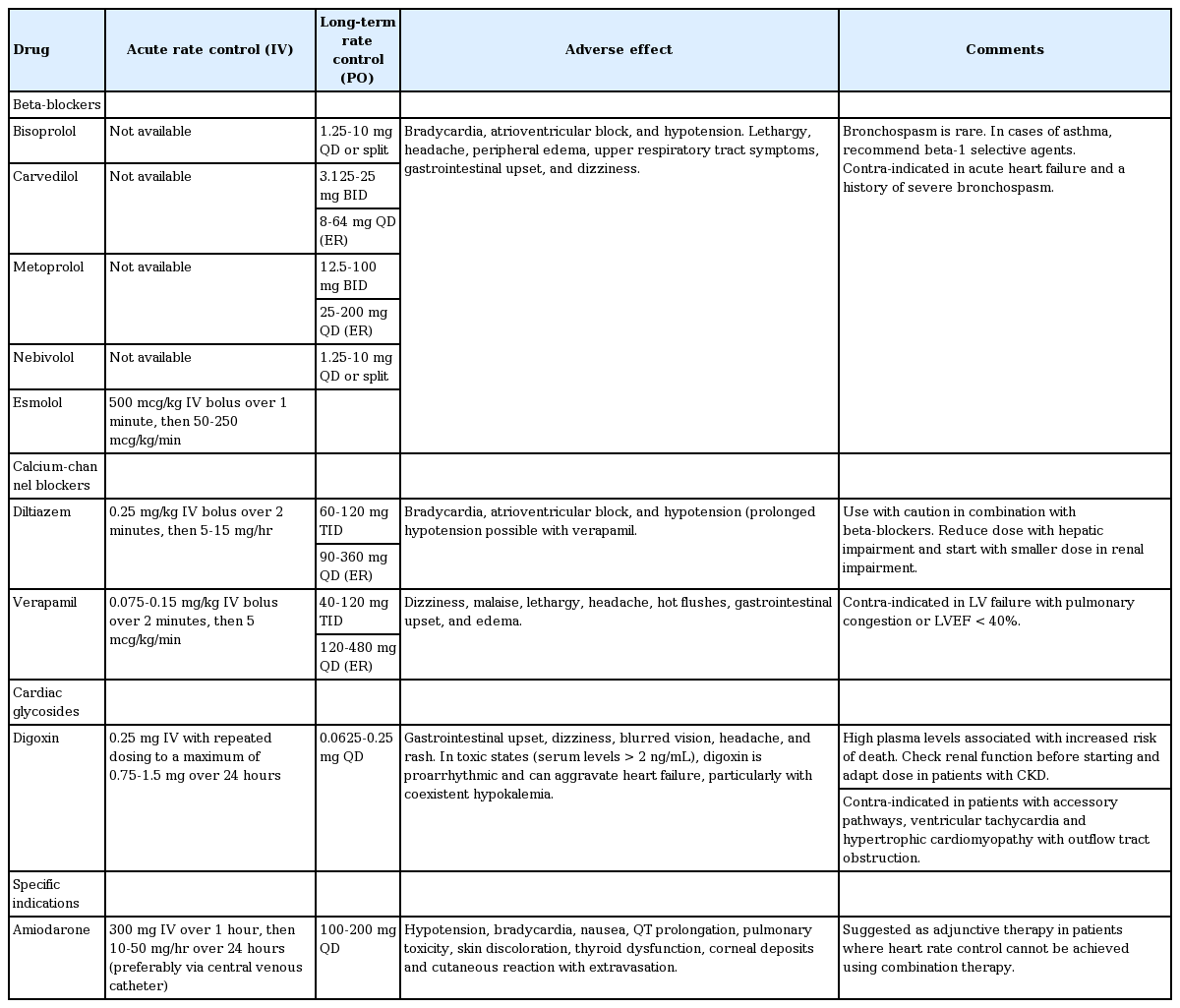
심방세동 환자의 치료에 있어 심실 박동수를 적절히 조절하는 것은 중요한 부분을 차지한다. 동율동 유지를 위한 다양한 약물적 또는 비약물적 치료 방법의 발전으로 동율동 조절 전략은 증상이 있는 심방세동 환자의 일부에서 유용하게 사용되고 있다. 반면, 심박수 조절 치료는 대다수의 심방세동 환자에서 중요하고 유용한 치료법인데, 심박수 조절이 된 후 무증상이거나 증상이 거의 없는 환자들의 경우 특히 그렇다. 심박수 조절을 위해 다양한 약제들을 사용할 수 있으나 그 근거는 심방세동 환자의 뇌졸중 예방에 대한 근거와 비교하여 약한 편이다[1,2]. 약제에 의한 심박수 조절은 베타차단제, 칼슘통로차단제, 디곡신 또는 이들의 조합을 사용할 수 있다. 항부정맥제(아미오다론, 드로네다론 등)와 같은 약제는 심박수 조절기능을 가지고 있으나 이러한 약제는 동율동 조절이 필요한 환자에서만 제한적으로 사용할 것을 추천한다. 표 1에 심방세동 환자의 심박수 조절 지침이 정리되어 있다.
급성기 심박수 조절
새로 발생한 심방세동 환자의 경우 증상 조절을 위해 심박수 조절이 필요한 경우가 많다. 담당 의사는 심박수 상승의 원인이 될 수 있는 요인들, 예를 들어, 감염, 내분비 장애, 빈혈, 폐색전증 등이 있는지 우선 감별을 해야 한다. 급성기 심박수 조절을 위해서는 베타차단제와 칼슘통로차단제가 빠른 작용과 교감신경 항진시 효과적인 심박수 조절이 가능하기 때문에 디곡신보다 선호된다[3-9]. 약제 선택과 목표 심박수는 환자의 특성, 증상, 좌심실 박출률과 혈역학적 상태에 따라 결정되나 초기에는 느슨하게(lenient) 심박수를 조절하는 것이 무난하다.
박출률 저하 심부전의 경우 베타차단제와 디곡신 또는 이들의 병용 사용을 추천하며, 딜티아젬이나 베라파밀은 심실 수축력을 저하시킬 수 있어 사용에 주의해야 한다[10]. 중환자이거나 심한 좌심실 기능 저하가 있는 환자에서 심박수 상승이 혈역학적 불안정성을 초래할 수 있을 경우 아미오다론 주사제를 사용할 수 있다[11-13]. 혈역학적으로 불안정할 경우 긴급 심장율동전환을 고려해야 한다(Fig. 1 and Table 1).

Acute heart rate control in patients with atrial fibrillation. See Table 2 for drug dosage. AF, atrial fibrillation; LVEF, left ventricular ejection fraction; bpm, beats per minute.
심방세동의 장기적 심박수 조절
베타차단제
베타아드레날린수용체차단제 단일 요법은 심박수 조절 일차 선택 약제로서 흔히 사용된다. 이는 베타차단제가 디곡신보다 급성기 심박수 조절을 더 잘 한다는 관찰 연구를 바탕으로 한다. 흥미롭게도 동리듬인 박출률 저하 심부전 환자들에서 관찰되는 베타차단제의 예후 개선 효과는 심방세동 환자들에서는 관찰되지 않는다. 10개의 무작위 대조 시험들을 각 환자-수준에서 메타분석한 연구 결과에 따르면 베타차단제는 심방세동 환자들에서는 위약과 비교하여 총 사망률을 줄이지 못하였으나(hazard ratio [HR] 0.97, 95% confidence interval [CI] 0.83-1.14, p= 0.73), 동리듬 환자들에서는 확실히 효과가 있었다(HR 0.73, 95% CI 0.67-0.80, p< 0.001) [14]. 반면, 우리나라 건강보험공단 표본코호트 데이터베이스를 분석한 연구 결과를 보면, 심방세동이 동반된 심부전 환자들의 치료에 있어서 베타차단제는 칼슘통로차단제나 디곡신 또는 심박수 조절 약제를 사용하지 않는 경우와 비교하여 사망률을 유의하게 감소시키는 것으로 나타났다[15]. 이 연구에서는 좌심실 박출룰에 대한 데이터가 제시되지는 않은 제한점이 있다. 본 지침에서는 베타차단제를 모든 심방세동 환자들에서 심박수 조절 일차 선택 약제로 고려한다. 그 이유는 심박수 조절에 따른 증상 및 기능 개선 효과가 있고, 발표된 연구들에 따르면 위해가 없으며, 동리듬이든 심방세동이든 모든 연령에서 양호한 내약성을 보이기 때문이다[14,16].
비-디히드로피리딘계 칼슘통로차단제
심방세동 환자에서 베라파밀 또는 딜티아젬을 사용하여 심박수 조절을 할 수 있다[17]. 그러나 이 약제들은 박출률 저하 심부전 환자들에서는 음성 수축력 작용이 있기 때문에 사용을 피해야 한다[10,18,19]. 베라파밀 또는 딜티아젬은 부정맥 관련 증상을 개선시킬 수 있다고 보고되었다[1]. 좌심실 박출률이 정상인 만성 심방세동 환자를 대상으로 한 소규모 연구에 따르면 베라파밀 또는 딜티아젬은 운동 능력을 증가시기고, 뇌나트륨이뇨펩티드 수치를 감소시키는 반면, 베타차단제는 운동 능력을 감소시키고 뇌나트륨이뇨펩티드 수치를 증가시킨다고 보고되었다[20].
디지탈리스
디곡신이나 디지톡신과 같은 심장 글리코시드는 최근 15년 간 사용이 줄어들고 있긴 하나 20여 년간 이상 사용되어 왔다. Digitalis Investigation Group 연구에서 디곡신은 동리듬의 박출률 저하 심부전 환자들에서 위약과 비교하여 사망률에 미치는 효과는 없었으나(risk ratio [RR] 0.99, 95% CI 0.91- 1.07), 입원율을 낮췄다(RR 0.72, 95% CI 0.66-0.79) [21,22]. 심방세동 환자들에서 디곡신을 직접 비교한 무작위 대조 시험 연구는 없다. 관찰 연구들에 따르면 심방세동 환자들에서 디곡신 사용이 사망률 증가와 관련되었다고 하나[23-25], 이러한 관련성은 디곡신 자체의 해로운 효과라기보다는 선택 및 처방 치우침(selection and prescription biases) 현상에 의한 것으로 생각되는데[26-28], 이는 특히 디곡신이 보통 더 병든 환자들에서 더 처방되기 때문이다[29]. 다른 심박수 조절 약제들과의 비교는 대부분 소규모의 짧은 기간 진행된 연구들을 바탕으로 하는데, 디곡신은 운동 능력, 삶의 질, 또는 좌심실 박출률 측면에서 다른 약제들과 차이가 없거나 미미한 차이 정도만 보였다[30-33]. 혈청 농도 0.5-0.9 ng/mL에 해당하는 저용량의 디곡신(≤ 250 μg/day)을 사용할 경우 예후가 더 좋을 가능성이 있다[29].
아미오다론
아미오다론은 심박수 조절의 마지막 수단으로 유용하다. 아미오다론은 다양한 심장외 부작용 때문에, 병용 요법(예, 베타차단제 또는 베라파밀/딜티아젬과 디곡신의 조합)을 통해서도 심박수 조절이 되지 않는 환자들에게서 예비 약제로 사용되어야 한다.
정리하면, 심방세동에서 다양한 심박수 조절 약제들의 사용에는 균형이 존재한다. 베타차단제, 딜티아젬/베라파밀, 디곡신, 또는 병용 요법을 선택할지는 환자의 특성 및 선호를 고려하여 개별적으로 결정되어야 한다. 각 치료 약제들은 각각의 부작용 가능성이 있기 때문에 저용량부터 시작하여 증상이 개선될 때까지 증량되어야 한다. 임상적으로 심박수 110회/분 이하를 달성하기 위해서는 병용 요법이 종종 필요하다(Fig. 2 and Table 2). 다양한 심박수 조절 전략들이 증상, 삶의 질 그리고 다른 목표를 개선시킬지에 대한 연구들이 진행 중에 있다.
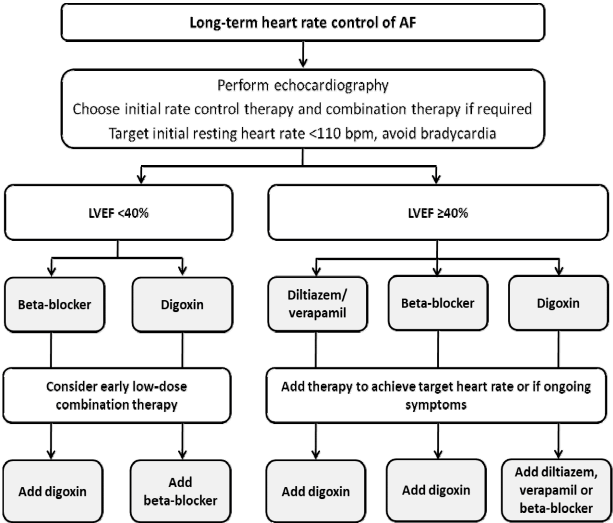
Long-term heart rate control in patients with atrial fibrillation. See Table 2 for drug dosage. AF, atrial fibrillation; bpm, beats per minute; LVEF, left ventricular ejection fraction.
심방세동에서 목표 심박수
심방세동 환자에게 최상의 목표 심박수는 아직 명확하지 않다. 영구형 심방세동 환자 614명을 대상으로 엄격한 심박수 조절군(휴식시 목표 심박수 80회/분 미만, 중등도 운동시 110회/분 미만)과 느슨한 심박수 조절군(안정시 심박수 110회/분 미만)으로 무작위 배정하여 두 군 간의 임상적 사건을 관찰한 Rate Control Efficacy in Permanent Atrial Fibrillation (RACE) II 연구 결과에 따르면 두 군에서 임상사건의 복합 지표(엄격한 심박수 조절군에서 14.9%, 관대한 심박수 조절군에서 12.9%), New York Heart Association functional class 또는 입원 치료 여부에 차이가 없었다[34,35]. 즉 엄격한 심박수 조절이 느슨한 심박수 조절과 비교하여 임상적인 이득이 없었다. Atrial Fibrillation Follow-up Investigation of Rhythm Management (AFFIRM) 연구와 RACE 연구를 종합 분석한 결과도 이와 유사하였다[36]. 그러나 AFFIRM 연구에서 초기 약물 치료로 목표 심박수를 달성한 환자의 비율이 58%에 불과하였다[37]. RACE 연구의 연구 대상자들은 대부분 좌심실 부전이 없는 환자들이며 느슨한 심박수 조절군의 78%가 안정시 맥박수가 100회/분으로 양 군 간의 심박수 차이가 10회분에 불과하였다[34]. 이와 함께 심박수가 적절히 조절되고(안정시 심박수 60-100회/분) 있더라도 상당수의 심방세동 환자들은 심한 증상을 호소하여 추가적인 치료가 필요하다는 점은 주목할 필요가 있다[38]. 결국, 느슨한 심박수 조절은 증상 조절을 위해 엄격한 심박수 조절이 필요하지 않는 이상 수용 가능한 초기 접근이다.
동리듬인 박출률 저하 심부전 환자들의 경우 베타차단제를 투약하여 심박수를 감소시키면 사망률 감소 등 예후 개선 효과가 관찰되나 심방세동 환자들에서는 관찰되지 않는다[14]. 반면, 스웨덴 심부전 등록(Swedish Heart Failure Registry) 연구 결과를 보면 박출률 저하 심부전이 동반된 심방세동 환자들에서 심박수가 100회/분 이상으로 조절될 경우 사망률이 증가하는 것으로 나타났고 베타차단제를 사용할 경우 사망률을 낮출 수 있는 것으로 보고되었다[39].
방실결절 절제 및 심장 조율
약물 치료를 통해 심박수 및 증상 조절에 실패하였을 경우 방실 결절 및 히스속을 절제하고 VVI형 박동조율기를 삽입하여 심박수를 조절할 수 있다. 특히 박동조율기를 방실결절 절제 수주 전에 삽입하고 절제술 후 초기 심박 조율을 70-90회/분으로 설정할 때 합병증 발생률이 낮고 장기 사망률도 낮다[40-43]. 이 시술은 좌심실 기능을 저하시키지 않고 일부 환자들에서는 좌심실 기능을 호전시키기도 한다[44-47]. 일부의 박출률 저하 심부전 환자들에서 양심실 조율(심장 재동기화 치료)을 통해 심방세동이 종료되기도 한다[48]. 물론 심장 재동기화 치료의 ‘리듬 조절’ 효과는 작을 것으로 생각되고 검증이 필요하다[49]. 방실결절 절제술은 환자들에게 남은 여생을 박동조율기에 의존하게 만들기 때문에 심박수 조절 약물 또는 적절한 리듬 조절 중재술을 통해서도 증상이 조절되지 않는 환자들에게만 시행하도록 한다. 박동조율기의 선택(우심실 또는 양심실 조율 및 삽입형 제세동기 유무)은 좌심실 박출률을 포함한 각 환자의 특성을 고려하여 결정한다[50].
결 론
동율동 유지를 위한 다양한 약물적 또는 비약물적 치료법의 발전에도 불구하고 심박수 조절은 심방세동 환자의 치료에 있어 여전히 중요하다. 특히 심박수 조절 후 무증상이거나 증상이 거의 없는 환자들 그리고 영구형 심방세동 환자의 증상 조절을 위해 유용한 치료법이다. 심박수 조절을 위해 가능하면 심장 초음파를 실시하여 좌심실 수축 기능에 대한 평가를 하고 이를 바탕으로 적절한 약물을 선택한다. 방실결절 차단 약제인 베타차단제, 비-디히드로피리딘계 칼슘통로차단제(딜티아젬 및 베라파밀), 디곡신 또는 이들의 병용 요법을 사용할 수 있고 초기 심박수 조절 목표는 안정시 110회/분 미만이다. 증상 조절이 충분하지 않을 경우 심박수를 추가로 낮춰볼 수 있겠다. 약제 투여로 심박수 조절이 잘 되지 않을 경우 드물게는 발실결절 절제 및 박동조율기 삽입을 고려할 수도 있다.