비알코올성 지방간염의 진단
Diagnostic Approach to Nonalcoholic Steatohepatitis
Article information
Abstract
비알콜성 지방간은 최근에 우리나라에서도 매우 급격하게 유병률이 증가하고 있으며, 이 중 진행된 비알코올성 지방간염 및 섬유화가 동반되어 있을 가능성이 높은 환자를 선별하여 정밀하게 검사하고 치료를 적용하는 것이 요구된다. 현재까지 비알코올성 지방간염을 진단할 수 있는 가장 정확한 표준 검사법은 간 조직검사이지만 환자 및 의사 모두에게 쉽게 선택할 수 있는 검사법이 아니기 때문에, 간 조직검사를 대신하여 비침습적으로 비알코올성 지방간염의 진단 및 조직학적 중증도를 평가하고자 하는 노력이 영상의학 검사 및 생화학 검사 분야를 중심으로 진행되고 있다. 간과해서는 안 되는 중요한 문제는 지방간염 진단기준이 서양에서 도입된 방식을 따라가다 보니 진단에 요구되는 여러 가지 구성요소를 유전적, 환경적으로 다른 우리나라와 같은 동양인에도 획일적으로 적용되고 있다는 점이며 조직검사의 적절한 시기 및 병리 판독자 간의 일치도, 치료의 올바른 선택에 대하여 보다 적절한 근거가 필요한 실정이다.
임상 증례
44세 남자가 건강검진에서 발견된 간수치 이상 및 지방간 소견으로 방문하였다. 환자는 특별한 증상을 보이지 않았고, 5년 전부터 고혈압으로 약물 치료 중이었다. 키 173 cm, 체중 89 kg으로 다소 비만하였으며, 혈압, 맥박, 호흡수는 모두 정상이었다. 이상 심음이나 호흡음은 청진되지 않았고, 흉곽의 압통은 관찰되지 않았다. 혈액 검사에서 AST 및 ALT가 각각 160 U/L와 192 U/L로 상승되어 있었고, 이 외 다른 수치는 정상 범위였다. 복부 초음파에서는 지방간 소견이 관찰되었다.
진단의 일차 단계
다른 원인의 간질환을 배제하기 위해서 병력 청취 및 혈청학적 검사를 시행하였다. 만성 B형 및 C형 간염에 대한 항체 검사를 시행하였으나 만성 바이러스 간염의 증거는 관찰되지 않았다. 또한 알코올, 약제, 건강식품 등의 복용력을 조사하였으나 특별한 약제 복용력은 없었다. 혈액 검사에서 AST 및 ALT 수치의 상승 외에는 gamma-GT, alkaline phosphatase, total bilirubin 수치는 모두 정상 범위였다. 대사성 증후군의 감별을 위해 당화혈색소, 공복 혈당, 지질 검사를 시행하였으나, 치료를 요하는 제2형 당뇨나 고지혈증은 진단되지 않았다. 복부 초음파에서 간의 에코가 신장 및 비장에 비해 증가되어 있었고, 문맥벽의 에코가 뚜렷이 보이지 않았다. 또한 간의 표면이 약간 거칠게 보였고, 간 변연의 둔화 의심 소견이 보였다. 복부 컴퓨터단층촬영에서는 내장지방 과다 소견 및 간 음영 정도(hounsfield unit)가 비장보다 감소한 소견을 보였다.
최종 진단과 치료 경과
초음파 및 혈액학적 소견을 바탕으로 비알코올성 지방간으로 진단하고 적극적인 체중조절 및 중간 강도의 운동요법, 탄수화물 섭취 제한 등을 한 후 간효소 수치에 대한 추적 검사를 하였으나 AST/ALT 102/155 IU/L로 여전히 증가된 소견을 보여 지방간염의 유무와 간섬유화 진행 정도에 대한 감별 진단을 위해 간 조직검사를 시행하였다. 조직검사 결과 중심 소엽 주변으로 66% 이상에서 지방증(steatosis)이 있었고, 간세포 손상을 반영하는 풍선변성(ballooning degeneration)과 호산체(acidophilic body)가 관찰되었다. 또한 문맥 섬유화(portal fibrosis) 소견이 일부 관찰되었다. 이에 F2 간섬유화를 동반한 비알코올성 지방간염으로 확진하였다. 진단 후 영양 상담을 통한 적극적인 식이습관 교정과 체중감량 및 vitamin E를 하루에 800 IU씩 복용하기 시작하였고, 1년 경과 후 체중은 80 kg으로 감량되고, 간수치는 정상 범위로 호전되었다.
고 찰
비알코올성 지방간염의 진단 및 선별 검사
비알코올성 지방간염은 지방 침착 및 간세포 손상을 반영하는 염증 소견이 동반된 질환으로, 간섬유화(fibrosis) 및 간경변증, 간세포암의 원인 질환이 될 수 있다. 서구식 식단 변화와 함께 우리나라에서도 매우 빠른 속도로 증가하고 있으며, 특히 미국의 경우 50세 미만에서 간이식을 받게 되는 가장 많은 원인으로 알려져 있다[1]. 모든 비알코올성 지방간 환자가 비알코올성 지방간염으로 진행하지는 않지만, 일단 지방간염으로 진행할 경우 간질환 및 이와 관련된 합병증으로 사망할 가능성이 높아 적극적인 검사 및 치료가 필요할 수 있다[2].
비알코올성 지방간염 환자의 약 50% 이상은 무증상으로, 본 증례에 소개된 환자처럼 건강검진에서 우연히 간수치 이상 소견을 주소로 내원할 때가 많다[3]. 그러나 간수치의 상승 정도가 질병의 중증도와 비례하지는 않으며, 특히 이미 간경변증으로 진행된 환자의 경우 ALT는 많게는 약 80%의 환자에서 정상으로 관찰된다[4].
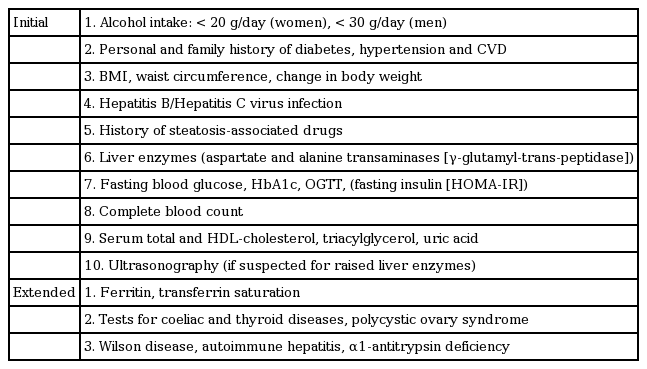
비알코올 지방간 질환의 진단을 위해서는 간내 지방 변화의 확인뿐 아니라, 다른 원인의 간질환을 배제하는 것이 중요하다. 따라서 임상적으로 만성 간질환이 의심되는 경우나 간기능 검사에서 이상 소견이 발견되는 경우, 우리나라에서 만성 간질환의 중요 원인인 만성 B형 및 C형 간염, 알코올 간질환, 약물 유발 간질환, 자가면역 간질환, 윌슨병 등을 배제하기 위한 병력 청취 및 혈청학적 검사를 시행해야 하며, 아울러 간내 지방 축적을 확인하기 위하여 복부 초음파 검사 등을 일차적으로 시행한다. 또한 인슐린 저항성 제2형 당뇨나 대사성 증후군(복부비만, 고지질혈증)을 동반하는 경우가 많으므로, 동반 질환에 대해서도 검사가 필요하다. 비알코올성 지방간염 환자에게 일차적으로 검사가 필요한 항목에 대해서는 표 1에 정리하였다.
비침습적 검사
지방증의 정도 예측
복부 초음파는 지방증 정도를 알기 위해 가장 많이 이용되는 검사이다[5]. 영상학적 검사가 불가능할 경우에는 혈청학적 바이오마커 검사로 대체할 수 있으며, 가장 많이 검증된 검사는 fatty liver index (FLI) 및 SteatoTest®이다[6]. 본 검사는 일반인 및 특히 고도비만 환자에서 인슐린 저항성 및 장기 예후 예측에 도움이 되나, 지방증의 정도를 정량화시키지는 못한다. 최근 많이 사용되는 Fibroscan® 검사의 controlled attenuation parameter가 지방증과 비례한다고 알려져 있으나, 조직학적 소견과 잘 일치되지 못한다는 상반된 결과도 있다[7]. 간 전체 지방증의 정량적인 예측은 Hydrogen-1 MR spectroscopy로 가능하나 고가의 검사로 아직 임상에 일반적으로 적용하기에는 시기상조로 보인다[8].
지방간염의 정도 예측
단순 지방증에서 비알코올성 지방간염으로의 발전 가능성이 높은 고위험군은 아래와 같다(Table 2). 그러나 이 외에 현재까지 생화학적, 영상학적인 검사로 단순 지방증과 비알코올성 지방간염을 구분할 수 있는 비침슴적 방법은 존재하지 않는다. Cytokeratin-18이 비알코올성 지방간염을 예측한다고 알려져 있으나, 아직까지 검사의 민감도(66% sensitivity)나 특이도(82% specificity)가 높지 않다[9]. 즉, 간 조직검사 이외에는 비알코올성 지방간염을 진단할 수 있는 검증된 비침습적 방법은 없는 실정이다.
섬유화의 정도 예측
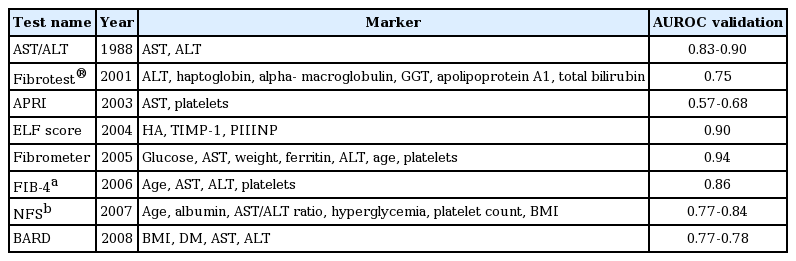
간섬유화는 비알코올성 지방간염의 가장 중요한 예후 예측인자로, 간질환 관련 사망률과 연관이 있다[2]. 많은 혈청학적 검사가 섬유화 정도를 비교적 정확하게 예측한다고 보고되어 있는데, 가장 많이 이용되고 검증된 검사는 NAFLD fibrosis score (NFS) 및 fibrosis 4 calculator (FIB-4)로 각각의 점수체계에 사용되는 인자들은 표 3과 같다[10]. 이 외 enhanced liver fibrosis, FibroTest®도 전체 사망률 및 간 관련 사망률과 관련이 있다고 연구되었고, 현재까지 개발된 점수 체계 및 항목에 대해서는 표 3에 정리하였다[10,11].
영상학적 검사 중에서 최근 임상에서 가장 많이 사용되고 있는 검사는 Fibroscan®이고, 많은 연구에서 섬유화 정도와 비례함이 잘 밝혀져 있다[12]. 다만, 간경변증(F4)에 대한 진단율은 비교적 우수한 예측력을 보여주지만 그 이하의 간섬유화(≤ F3)를 구별하는 데는 비교적 진단 정확도가 떨어지는 것으로 알려져 있으며, 체질량지수(body mass index)가 높거나 흉강 피부가 두꺼울 경우 검사가 어려울 수 있다[13]. 특히 비만한 환자를 대상으로 할 경우 M probe보다는 XL probe를 사용해야 진단의 정확도를 높일 수 있다[14].
침습적 검사
간 조직검사가 필요한 환자
간 조직검사는 비알코올성 지방간염을 진단할 수 있는 표준 검사 방법이다. 그러나 간 조직검사는 검사 비용이 비싸고, 검사의 해석에 전문적인 의료 인력이 필요하며, 드물기는 하나 대량 출혈 및 사망의 합병증의 보고되고 있다. 따라서 꼭 필요한 환자에 대해서 선별적으로 검사를 시행하는 것이 좋다. 특히 지방간으로 진단된 환자 중 대사성 증후군이 동반되어 있거나 NFS 및 FIB-4 점수, Fibroscan® 상에서 진행된 섬유화나 간경변증의 가능성이 높은 환자를 대상으로 간조직검사를 시행할 경우 진단 및 치료 방향에 대해 많은 도움을 받을 수 있다. 다른 원인 질환을 감별하는 것 외에도 간 섬유화의 정도를 평가할 수 있고, 예후 예측에 도움이 된다[6].
간 조직검사의 해석
성인 비알코올성 지방간염은 지방증(steatosis), 간세포의 풍선 변성(ballooning degeneration), 간소엽의 염증세포 침윤(lobular inflammation)의 3가지 병변을 특징으로 한다[5]. 특히 지방증은 이미 지방이 사라진 간경변증을 제외하고는 반드시 필요한 전제 조건으로 최소 5% 이상의 간세포가 지방소포(fat droplets)를 함유하고 있어야 한다. 이 외 문맥주위염증(portal inflammation), 다형핵백혈구(polymorphonuclear infiltrate), 말로리 소체(Mallory-Denk body), 호산체(acidophilic body) 등이 관찰될 수 있으나 비알코올성 지방간염 진단의 필수 요소는 아니다. 섬유화증은 비알코올성 지방간염의 정의에 포함되지 않으나, 동주위 섬유화(perisinusoidal fibrosis)는 비알코올성 지방간염의 특징적인 조직 소견 중 하나이며, 동주위 섬유화와 문맥 섬유화(portal fibrosis)에 따라 병기를 분류한다.
2002년부터 NAFLD activity score (NAS)가 계산되어 비알코올성 지방간염의 진단에 사용되고 있으나, 정확도가 높지 않으므로, NAS는 비알코올성 지방간염의 진단을 위한 검사라기보다는 이미 진단이 된 환자에서 질병의 중증도나 치료에 따른 조직 소견의 변화를 확인하는 데 주로 사용된다.