뇌혈관 혈전 없이 벨마비로 나타난 일차성 항인지질항체증후군
Primary Antiphospholipid Syndrome Presenting as Bell Palsy without Cerebral Arterial Thrombosis
Article information
Abstract
항인지질항체증후군은 국내에서 비교적 드문 질환이나 젊은 여성에서 반복적인 유산병력이 있는 경우 임상적으로 의심하고 조기 진단하여야 한다. 저자들은 뇌혈관 혈전 없이 일차성 항인지질항체증후군에 동반한 벨마비를 진단하였고 성공적으로 치료하였기에 문헌고찰과 함께 증례 보고하는 바이다.
Trans Abstract
Antiphospholipid syndrome (APS) is an autoimmune disorder characterized by the presence of antiphospholipid antibodies with vascular thrombosis or increasing pregnancy-related morbidity. The risk of thrombotic events, including cerebral arterial thrombosis, is increased in patients who test positive for lupus anticoagulants. The presentation of neurologic symptoms without a cerebral thromboembolic event is rarely reported in APS. Here, we report a case of primary APS presenting as Bell palsy without cerebral arterial thrombosis. After administration of an anti-viral agent and high-dose steroid therapy, the patient successfully recovered without neurologic complications.
서 론
항인지질항체증후군은 혈청에서 12주 간격으로 2번 이상의 항인지질항체 양성과 동맥 혹은 정맥 혈전이나 자연유산의 임상 양상을 보이는 자가면역 질환이다[1]. 2006년 항인지질항체증후군에 대한 진단기준이 정의되었으며, 항인지질항체는 12주 이상 지속되는 항베타2당단백 I IgM 또는 IgG 양성, 항카디오리핀항체 양성, 루프스항응고인자 양성의 세 가지 항목 중 적어도 한 가지 이상을 만족시켜야 한다[1]. 항인지질항체증후군에서 뇌혈관 혈전으로 인한 신경학적 이상 소견은 다수 보고가 되었으나[2], 혈전과 관계없이 말초신경 이상이 벨마비로 나타난 항인지질항체증후군은 국내에서 보고된 바가 없다. 이에 저자들은 벨마비로 나타난 일차성 항인지질항체증후군을 경험하였기에 문헌고찰과 함께 증례를 보고하는 바이다.
증 례
환 자: 24세 여자
주 소: 우측 안면마비
현병력: 환자는 14주 3일 임신 상태로 내원 3일 전부터 시작된 상복부 통증, 구역감으로 본원 산부인과 내원하였다. 간기능 이상을 보여, 복강내 감염 및 간주위염이 의심되어 항생제 치료 중 입원 3일째 우측 안면마비 및 우측 이충만감 그리고 회전성 어지럼증이 발생하였다. 간기능 이상은 정상화되었고 복부 초음파에서도 담도, 간에 이상 소견이 관찰되지 않았고 질내 초음파를 포함한 검사에서 골반염의 확정적 진단기준을 만족하지 못하여 항생제 투여는 중단하였다. 내원시 초음파에서 형태학적으로 정상인 태아를 확인되었으나 벨마비, 메니에르병 의증 하에 아씨클로비어 투여 중 임신 16주 1일 계류유산이 확인되었다. 환자는 이전에도 있었던 반복적인 유산력이 확인되어 우측 안면마비를 포함한 증상들이 자가면역 질환에 의한 것인지 감별을 위해 류마티스내과에 의뢰되었다.
과거력: 고혈압, 당뇨, 간염의 과거력은 없고, 2012년 위궤양을 진단받았으며, 내원 1년 전 임신 11주 계류유산이 확인되어 소파술을 시행받은 과거력이 있었다.
개인력: 음주, 흡연력, 여행력 없음
가족력: 특이 병력 없음
이학적 소견: 내원시 활력 징후는 혈압 120/70 mmHg, 맥박 72회/분, 호흡수 18회/분, 체온 36.9℃였다. 의식은 명료하였으며 흉부 진찰에서 특이 소견은 없었고 복부 진찰에서 우상복부와 상복부의 압통 소견은 있었으나 반발통은 없었다. 안면 홍반, 광과민성 피부 및 구강궤양 및 전신 피부 병변은 관찰되지 않았다. 신경학적 이상 소견은 없었고, 관절의 부종, 압통은 없었다. 환자는 이마에 주름을 잡을 수 없었고 눈을 감을 수 없으며 입꼬리가 처지는 우측에 국한되며 안면 상반부와 하반부 전체를 침범하는 안면마비가 관찰되었다(Fig. 1A). 우측 외이도에 수포를 동반한 피부 병변은 관찰되지 않았다.
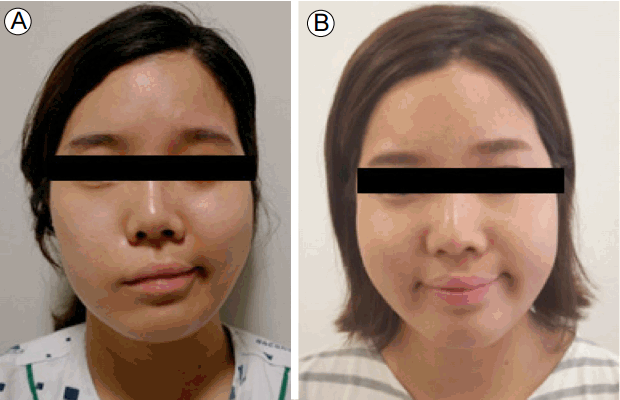
(A) Before treatment, patient shows right lower facial weakness. (B) After three months of corticosteroid and anti-viral agent treatment, facial weakness is improved.
검사 소견: 입원 당시 시행한 일반 혈액 검사는 백혈구 9600/μL (호중구 77%, 림프구 15.7%, 참고치 4,000-10,000), 혈색소 9.2 g/dL (참고치 12-16), 혈소판 209,000/μL (참고치 130,000-450,000), 적혈구침강속도 62 mm/hr (참고치 0-30), C-반응단백질 2.47 mg/L (참고치 0-0.5)였다. 응고 검사에서 활성화부분트롬보플라스틴시간 62.6초(참고치 27.8-41.7)로 연장되어 있었으며 생화학 검사에서 AST/ALT 121/142 IU/L (참고치 0-40), 알부민 4.1 g/dL (참고치 3.3-5.2), 혈액요소질소 5.6 mg/dL (참고치 6-20), 크레아티닌 0.40 mg/dL (참고치 0.5-1.2), 나트륨 134 mmol/L (참고치 136-145), 칼륨 3.8 mmol/L (참고치 3.5-5.1), 공복혈당 109 mg/dL (참고치 70-100), 빌리루빈 1.1 mg/dL (참고치 0-1.2), 직접 빌리루빈 0.4 mg/dL (참고치 0-0.3)였다. 요분석 검사에서 요단백 음성, 요적혈구 음성이었다. 갑상선 기능 검사는 정상이었고, A형 간염 항체 음성, B형 간염 표면 항원 음성, B형 간염 표면 항체 양성, C형 간염 항체 음성이었으며 Rapid Plasma Reagin 정량 검사 음성이었다. 직접 Coombs 검사 음성이었고, 면역 화학 검사상, 면역글로불린 G, A, M 모두 정상이었으며, 혈청 보체 C3 89 mg/dL (참고치 90-180), C4 17 mg/dL (참고치 90-180)였다. 항핵항체 1:160 (speackled & cytoplasmic pattern), 류마티스인자 13 IU/mL (참고치 0-14), 항이중가닥 DNA항체 5.35 IU/mL (참고치 0-7.0), 항Smith항체 음성이었다. 항베타2당단백 I IgM 5.0 U/mL (참고치 0-20), 항베타2당단백 I IgG 85.0 U/mL (참고치 0-20), 항인지질항체 IgM 양성 및 IgG 음성, 항카디오리핀항체 IgM 1.8 IgM phospholipid unit (MPL) (참고치 0-11), 항카디오리핀항체 IgG 109.3 IgG phospholipid unit (GPL) (참고치 0-23)였다. 혈청 수두대상포진바이러스, 단순헤르페스 바이러스, 엡스타인바 바이러스, 거대세포 바이러스, 라임병 검사, 사람면역결핍 바이러스 검사 모두 음성이었다. 이후 간기능은 정상화되었으며 12주 후 재검한 루프스항응고인자는 1:2.24로 양성(참고치 0-1.24), 항베타2당단백 I IgG 58.0 U/mL (참고치 0-20)로 지속적으로 양성이었다.
방사선 소견: 흉부 단순촬영에서 좌하엽의 무기폐를 제외하고 흉수나 폐 침윤 등의 이상 소견은 없었다. 뇌 자기공명 영상에서 혈관염을 시사하는 소견이나 혈전은 보이지 않았다(Fig. 2).
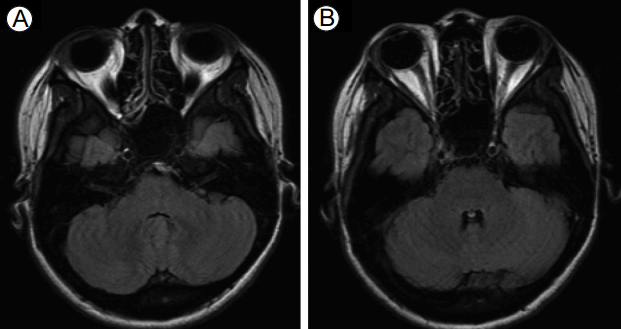
Brain magnetic resonance imaging was performed to evaluate the patient’s facial palsy (A, B). T2-weighted fluid-attenuated inversion recovery axial images show no abnormal enhancement of the facial nerve in the cerebellopontine angle.
뇌척수액 검사: 내원 6일째 시행한 뇌척수액 검사에서 총 단백 23 mg/dL (참고치 15-45), 포도당 65 mg/dL (참고치 40-70)였으며 적혈구 1/μL, 백혈구 0/μL였다.
전기진단 검사 소견: 신경 전도 검사 시행 결과, 안면신경에서 우측 진폭이 0.7 mV로 감소되었다. 눈깜빡임 반사에서 좌측 자극시 동측 반응 정상이었으나 우측 파형 형성과 우측 자극시 동측 파형이 관찰되지 않았으며 좌측 파형은 정상 소견을 보였다. 위의 검사를 통해 우측 안면신경에 전기생리학적 이상 소견을 확인하였다. 우측 순음청력 검사상, 감각신경성 난청을 보였고 심도난청의 청력손실이 확인되었다.
치료 및 경과: 우측 안면마비, 우측 청력 감소는 벨 마비에 합당하였고 활성화부분트롬보플라스틴시간 연장, 반복되는 2차례의 유산 그리고 항인지질항체 양성은 일차성 항인지질 항체증후군의 분류기준에 합당하여 일차성 항인지질항체증후군에서 동반될 수 있는 벨마비로 진단하였다. 우측 안면마비, 청력 감소가 지속되는 벨마비와 관련하여 메틸프레드니솔론 250 mg/일을 3일간 투여 후 감량하였고 아시클로비어경구 1,800 mg/일을 2주간 동반 투여하였다. 우측 청력 감소에 대해 이비인후과와 상의하여 고실내 덱사메타손 투여를 총 4회 시행하였다. 또한 항인지질항체증후군 유지 치료를 위해 아스피린 100 mg/일, 하이드록시클로로퀸 200 mg/일을 추가하였고 경구 프레드니손 10 mg/일을 유지하며 외래에서 경과 관찰 중이다. 치료 3개월 이후 우측 안면마비는 호전되었으나(Fig. 1B), 청력 감소는 지속되었다. 환자는 치료 7개월 경과 후 다시 임신을 하였으며 현재 아스피린과 저분자헤파린 투여하며 성공적으로 출산을 하였다.
고 찰
항인지질항체증후군은 모세혈관을 포함한 혈전증과 이로 인해 나타나는 반복되는 자연유산을 특징으로 하는 자가면역 질환이다[1]. 항인지질항체증후군 1,000명의 환자를 대상으로 임상적 특징을 분석한 코호트 연구에서 심부정맥혈전증(31.7%)이 가장 많고 100,000/μL 미만의 혈소판감소증(21.9%), 그물울혈반(20.4%) 그리고 뇌졸중(13.1%) 순이 자주 보고되었다. 자연유산은 8.3%의 빈도를 보였다. 통상적으로 일차성 항인지질항체증후군과 이차성 항인지질항체증후군의 임상적 특징은 유사하나 이차성 항인지질항체증후군의 임상 양상이 기저 질환으로 인해 복잡한 양상을 보이며 전신홍반루푸스와 동반된 이차성 항인지질항체증후군에서 관절염, 그물울혈반, 혈소판감소증, 백혈구감소증의 발현 빈도가 통계적으로 유의하게 높았다[3,4].
항인지질항체증후군의 신경계 관련 증상으로는 두통과 편두통(20.2%), 뇌졸중(19.8%), 안구증상(15-88%), 경련(7%), 치매(2.5%), 무도병(1.3%) 그리고 척수병증(< 1%) 등을 제시할 수 있다. 항인지질항체와 신경학적 증상과의 관련성은 항카디오리핀이 뇌졸중의 위험 인자가 될 수 있다는 보고가 있었고, 항인지질항체가 음성인 환자에 비해 양성인 환자의 뇌졸중 위험이 2.31배 증가한다는 연구 결과가 있었다. 이외에도 전신홍반루푸스와 동반된 이차성 항인지질항체증후군 환자에서 횡단척추염, 무도병이 항인지질항체와 연관성이 있음이 보고되었으나[2], 항인지질항체증후군에 동반된 말초신경병증의 발병은 드물게 보고되었다.
갑작스런 단측의 안면마비의 흔한 원인은 뇌졸중과 벨마비이다. 따라서 안면마비의 원인이 중추성인지 말초성인지 감별하는 것이 중요하다. 중추성 안면마비는 반대편 뇌의 손상으로 발생하는 것으로 환측 하반부에 국한된 안면마비가 관찰되는 것에 비해 말초성 안면마비는 말초신경, 뇌교의 손상으로 발생하며 환측의 상반부, 하반부 전체를 침범하는 안면마비가 발생한다. 중추성 안면마비를 감별하기 위해 뇌 자기공명영상 검사를 해야 하는 경우가 많으며 추가적으로 뇌척수액 검사와 혈액 검사를 시행해야 하기도 한다. 벨마비를 포함한 말초성 안면마비는 발병 1-3일에는 침범한 안면근육의 전기 검사상 변화 소견이 없으며 발병 4-10일에서야 안면근육의 전기 검사에서 전기적 활동성의 지속적인 감소 소견을 확인할 수 있다. 안면근육의 전기 검사에서 전기적 활동성이 남아있는 환자의 90%는 완전히 회복되는 경과를 보이는 것에 비해 전기적 활동성이 없는 환자는 20% 정도만 완전히 회복하는 것으로 보고되어 예후의 차이를 보였다. 벨마비 치료에 대한 전반적인 연구 결과는 스테로이드 치료가 영구적인 안면마비의 발생을 감소시키는 것으로 보고되고 있으며 항바이러스 치료의 추가적인 치료 여부는 효과적일 수 있으나 좀 더 연구가 필요한 상황이다. 하지만 안면마비의 정도가 심한 벨마비의 경우 항바이러스 치료가 효과적일 수 있다는 연구 자료도 있어 환자의 예후를 고려하여 스테로이드 치료와 더불어 항바이러스 치료를 시행하기도 한다. 벨마비는 대부분 완전한 회복을 보여 예후가 좋은 것으로 알려져 있으나 고령, 고혈압, 미각상실동반, 귀이외 통증이 동반되는 경우 예후가 나쁜 것으로 보고되고 있다[5].
항인지질항체증후군은 항인지질항체가 내피세포, 단핵구세포, 혈소판의 활성화에 작용하여 조직 인자(tissue factor), 트럼복산A (thromboxane A)의 과형성 그리고 보체의 활성화가 정맥, 동맥, 작은 혈관에 혈전을 형성하여 일련의 증상을 일으키는데 기여한다고 알려져 있다[6]. 항인지질항체증후군의 신경계 침범의 기전이 명확하지는 않으나 이러한 미세혈전 형성이 주로 작용한다고 하였고, 다발성 단발신경병증의 사례 보고도 있었다[7]. 일차성 항인지질항체증후군에서 발생한 말초신경병증의 병리 기전은 면역학적, 혈관적 측면에서 설명할 수 있는데, 연구 결과에 따르면 자가항체 또는 면역복합체의 침착으로 인해 직접적인 혈관염 또는 신경주위 미세혈관의 혈전을 원인으로 제시할 수 있다[8]. 항인지질항체증후군에서 동반된 벨마비의 원인은 명확하지 않으나 주요한 두 가지 병인으로는 직접적인 바이러스 감염과 미세혈전에 의한 안면신경의 허혈이 제시되고 있다. 안면신경의 허혈을 벨마비의 주요 원인으로 제시한 연구 결과가 있었고, 항인지질항체증후군이 있는 젊은 여성에서 항인지질항체와 관련된 벨마비의 원인으로 안면신경 주위 미세혈관의 혈전으로 인해 안면신경의 허혈이 발생하여 벨마비가 발생한 가설을 제시한 증례보고도 있었다[9]. 본 증례에서도 벨마비의 가장 흔한 원인인 단순헤르페스 바이러스를 포함한 바이러스 감염의 징후가 없이 항인지질항체증후군이 생겨 항인지질항체와 관련한 신경주위 미세혈관의 혈전이 안면신경의 허혈을 일으켜 벨마비가 생긴다는 가설을 적용할 수 있겠다[10]. 그러므로 항인지질항체증후군의 일반적인 신경학적 증상이 허혈성 뇌혈관 질환이라고 하더라도 본 증례와 같이 안면마비를 포함한 벨마비, 말초신경병증 그리고 무도병 등과 같은 비전형적 신경학적 증상들 역시 항인지질항체증후군의 신경학적 증상이 될 수도 있음을 알고 있어야 한다.
항인지질항체증후군은 국내에서 비교적 드문 질환이나 젊은 여성에서 반복적인 자연유산이 있고 벨마비를 포함한 신경계 이상이 동반되어 나타나는 경우에 임상적으로 연관성을 의심하고 조기에 진단하는 것이 필요하다. 더불어 수두 대상포진 바이러스의 직접적인 감염이 동반되어 나타나는 람세이헌트 증후군과의 감별도 필요하다. 본 증례는 전신적 스테로이드, 아시클로비어 투여 후 전반적인 벨마비의 호전이 있었고 항인지질항체증후군의 치료를 병행하며 이후 성공적인 출산을 할 수 있었다. 이에 저자들은 안면마비를 주소로 내원한 24세 여자에서 뇌혈관 혈전 없이 일차성 항인지질항체증후군에 동반한 벨마비를 진단하였고 성공적으로 치료하였기에 문헌고찰과 함께 증례 보고하는 바이다.