전북지역 급성 ST 분절 상승 심근경색증 환자의 119 이용 실태
Emergency Medical Service Use among Patients with Acute ST-segment Elevation Myocardial Infarction in Jeonbuk Province
Article information
Abstract
목적:
급성 ST 분절 상승 심근경색증 환자에서 최초 의료 접촉 방식 및 이에 따른 특성과 시간과의 관계를 조사했다.
방법:
전북 권역심혈관센터 데이터베이스에 등록된 527명의 일차적 관상동맥 중재시술을 받았던 급성 ST 분절 상승 심근경색증 환자를 대상으로 의료 접촉 방식에 따른 일반적 특징, 사회적 요인 및 시간 지연에 대한 예측 인자에 대해 조사했다.
결과:
전체 환자 중에서 28.8%만이 119를 이용했으며, 이들은 심부전, 심인성 쇼크 등의 임상 양상이 더 좋지 않았다. 최초 119를 이용하였어도 36.2%의 환자가 중재시술이 불가능한 병원으로 이송되었고 이들은 유의하게 증상 발생 후 관상동맥 중재술 시행까지 시간이 지연되었다(211.3 ± 358.0분 vs. 320.2 ± 374.6분, p = 0.034). 증상 발생 후 관상동맥 중재술 시행까지 시간 단축의 독립적인 요인으로는 119를 이용 (OR = 0.4, p < 0.001)하는 것과 이전 관상동맥 중재술 기왕력 (OR = 0.4, p = 0.033)이었으며, 시간 지연의 독립적인 요인으로는 65세 이상의 고령(OR = 1.9, p = 0.003)과 중재술이 불가능한 병원을 먼저 내원한 경우(OR = 2.0, p < 0.001)였다.
결론:
전북 권역 심근경색증 환자들은 낮은 119 이용률을 보이며, 상당수가 중재시술이 불가능한 병원으로 이송되고 있다. 심근경색증에 대한 증상 인지율을 높이고 증상이 시작되면 즉시 119 구급차를 이용하여 중재시술이 가능한 병원으로 방문하도록 하는 홍보 및 교육이 필요할 것으로 생각된다.
Trans Abstract
Background/Aims:
The use of emergency medical services (EMSs) at the onset of pain, and the relationship between transport type and the treatment delay for acute ST-segment elevation myocardial infarction (STEMI) were evaluated using the Jeonbuk Regional Cardiovascular Center database.
Methods:
In total, 527 STEMI patients who underwent primary percutaneous coronary intervention (PCI) were enrolled in this study. Basic characteristics, socioeconomic variables, and delay factors were compared between patients that contacted an EMS as first medical contact (FMC) and patients that used other forms of FMC.
Results:
Only 28.8% of patients used EMS as their FMC. The patients that used EMS showed significantly shorter onset-to-balloon time than those who did not (250.7 ± 366.6 min vs. 405.9 ± 649.8 min, p = 0.001). However, 36.2% of patients that used EMS as FMC were transported to non-PCI-capable centers, which led to significantly prolonged onset-to-balloon time. Multivariate analysis revealed that transfer via another hospital (odds ratio [OR] 2.0, p < 0.001), EMS as FMC (OR 0.4, p < 0.001), age > 65 years (OR 1.9, p = 0.003), and previous history of PCI (OR 0.4, p = 0.033) were independent predictors of pre-hospital delay.
Conclusions:
EMS used as FMC at the onset of chest pain was an important factor for decreasing treatment delay in patients with STEMI. However, a small number of patients used EMS as FMC, and some patients that used EMS were transported to non-PCI-capable centers. Public campaigns and education are needed to raise the public awareness of STEMI and the use of EMSs.
서 론
최근 관상동맥 중재 시술의 발전으로 급성 ST 분절 상승 심근경색증은 이전보다 그 위험성 및 치명률이 감소했지만 여전히 돌연사를 일으킬 수 있는 치명적인 병 중의 하나이다. 급성 심근경색증은 관상동맥 중재시술의 발전에 따라서 원내 사망률이 크게 감소하는 추세로 1980년대 초에는 14-21% [1-6]에서, 1995-1999년에는 관상동맥 중재시술을 시행한 환자에서 사망률이 3.5-5.8% [7-9]까지 감소했다.
관상동맥 중재시술의 발전과 더불어 급성 ST 분절 상승 환자에서 병원을 내원한 시점부터 성공적인 시술까지 걸리는 시간(door to balloon time)의 단축도 같이 이루어지고 있으며, 이러한 시간의 단축이 예후를 좋게 함은 이미 여러 연구에서 익히 알려진 바이고[10], 더 나아가 증상이 발생한 시점부터 관상동맥 중재시술을 시행하는데 까지 걸리는 시간(onset to balloon time)의 단축이 사망률 감소 및 예후 개선에 더 중요하다고 알려져 있다[11]. 따라서 증상이 발생한 시점부터 최초 의료 접촉(first medical contact)까지의 시간 단축 또한 급성 ST 분절 상승 심근경색 환자에서 매우 중요한 요소라 생각할 수 있고 이에 관여하는 요소로 흉통이 심근경색에 의한 증상인지에 대한 환자 본인의 자각과 의료 접촉의 방법이라 할 수 있겠다.
현재 대한민국에서는 환자가 어떠한 증상이 발생하여 적절한 치료가 필요한 상황에서 24시간 이용할 수 있고 여러 응급처치가 가능하며 바로 병원으로 후송이 가능한 응급 구조 서비스(이하 119라 한다) 시스템이 있지만, 막상 환자들은 증상 발생시 119를 이용하기보다는 다른 운송 수단(자기 소유차량, 택시, 도보 등)을 이용하는 경우도 많다. 따라서 저자들은 전북지역에서의 급성 ST 분절 상승 심근경색증 환자에서 최초 의료 접촉 방식과 이송 방식 조사 및 이에 따른 특성 비교, 시간과의 관계를 확인해 보았다.
대상 및 방법
연구 대상
2010년 6월부터 2014년 7월까지 원광대병원 지정 전북 권역심혈관센터에 내원한 527명의 급성 ST 분절 상승 심근경색증 환자를 대상으로 하였다. 급성 ST 분절 상승 심근경색증은 환자가 내원시 전형적인 흉통을 호소했고, 심전도에서 연속된 2개 이상의 유도에서 0.1 mV 이상의 ST 분절 상승을 보일 경우 진단했다. 일차적 관상동맥 중재술은 심근 효소치의 결과를 기다리지 않고 내원시 심전도를 보고 판단하여 시행하였으며, 타 병원에서 혈전용해제를 투여 받고 이송되었거나, 관상동맥 연축에 의한 심근경색증으로 진단된 경우, 증상이 급성 심장사로 발현하여 최초 의료 접촉이 타인에 의해 이루어진 경우 그리고 흉통 발생 시간이 정확히 기술되지 않은 환자는 본 연구에서 제외하였다.
연구 방법
증상 발생 시간, 119가 도착한 시간, 권역센터 최종 도착 시간은 환자의 문진과 119 이송기록지를 참고하여 조사하였다. 그 외 환자면담과 의무기록지를 검토하여 연령, 성별, 위험 인자, 주요 증상 등의 특성과 교육 수준, 전원 여부, 후송 수단 등을 조사하였다. 이송 수단에 따른 환자들의 특성 및 시술이 가능한 병원을 직접 내원한 환자와 시술이 불가능한 병원을 경유하여 온 환자에 따른 특성을 비교했으며, 증상 발생부터 최초 의료 접촉까지의 시간(120분)과 최초 의료 접촉 후 일차적 관상동맥 중재술 시행까지 걸린 시간(90분)을 더한 총 시간(onset to balloon time, total ischemic time)을 210분을 기준으로 하여 시간을 지연시키는 요인에 대한 분석을 했다[12]. 모든 환자는 연구와 관련된 자료의 학문적 이용에 동의하였고, 자료는 전북 권역심뇌혈관질환센터의 데이터베이스에 기록하였다. 아직까지 권역내 모든 환자가 데이터베이스에 기록되지 않아 1개 대학병원의 자료만을 이용하였다.
통계 분석 방법
연속형 변수는 평균 ± 표준편차로 나타냈고, 범주형 변수는 대상 수(%)로 나타냈다. 통계 처리는 SPSS-PC version 18.0 (Statistical package for the Society Science, SPSS Inc., Chicago, IL, USA)을 이용하였다. 범주형 변수는 카이제곱 검정, 연속형 변수의 비교는 독립표본 T 검정, 다수의 그룹 비교는 일원배치 분산 분석을 통해 시행했으며, 시간 지연에 영향을 끼치는 예측 인자에 대한 로지스틱 회귀분석을 통한 다변량 분석을 시행했다. 통계 분석 결과 p 값이 0.05 미만인 경우 통계적으로 유의하다고 평가하였다.
결 과
일반적 특성
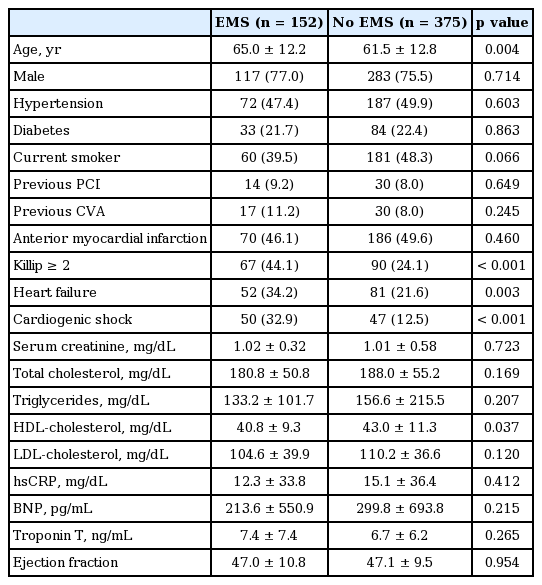
전체 대상자 중 152명(28.8%)이 119를 이용했으며, 375명(71.2%)이 다른 운송 수단을 이용했다. 119를 이용한 환자의 나이가 더 많았으며(65.0 ± 12.2 vs. 61.5 ± 12.8, p= 0.004), 중등도의 지표인 killip class 2점 이상의 비율이 더 높았고(44.1% vs. 24.1%, p< 0.001), 그 외 심부전, 심인성 쇼크의 심한 임상적 특징을 나타내는 경우가 더 많았다. 그러나 그 외 다른 위험 인자에서는 차이가 없었다(Table 1).
사회경제적 특성
익산시 지역 이외에 거주하는 환자들이 119를 이용하지 않고 병원에 내원하는 비율이 높았으며(49.3% vs. 37.3%, p= 0.011), 학력, 결혼 유무, 증상 발생 시각과 요일과는 연관성이 없었다. 119를 이용하지 않은 환자에서 관상동맥 중재술을 시행할 수 없는 병원을 먼저 방문하는 경우가 많았으며(36.2% vs. 70.1%, p< 0.001), 이들은 유의하게 증상 발생 후 병원 도착까지 시간, 병원 도착부터 관상동맥 중재술 시행까지 시간 및 증상 발생 후 관상동맥 중재술 시행까지 시간이 지연되었다(Table 2).
내원 유형에 따른 특성
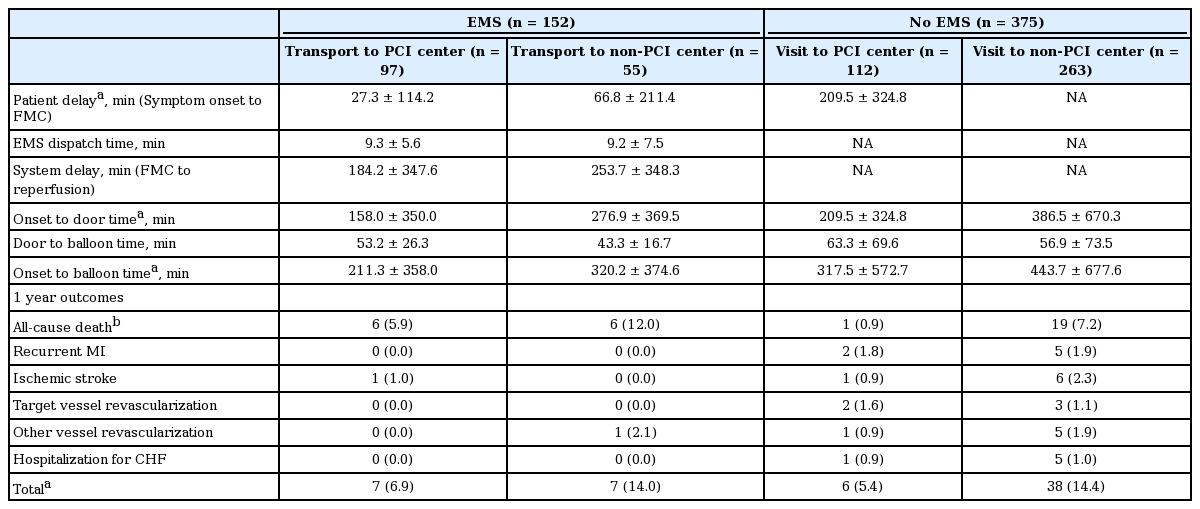
119를 이용하여 중재 시술이 가능한 병원으로 직접 이송된 환자에서 최초 의료 접촉까지의 시간이 다른 방식으로 직접 내원한 환자에 비해 유의하게 짧았다(27.3 ± 114.2분 vs. 209.5 ± 324.8분, p< 0.001) (Table 3). 최초 119를 이용하였어도 36.2%의 환자가 중재 시술이 불가능한 병원으로 이송되었고 이들은 유의하게 증상 발생 후 관상동맥 중재술 시행까지 시간이 지연되었다(211.3 ± 358.0분 vs. 320.2 ± 374.6분, p= 0.034). 119를 이용하지 않고 관상동맥 중재술이 불가능한 병원을 방문한 경우 정확한 해당 병원의 응급실 도착 시간을 알 수 없어 최초 의료 접촉 시간을 알 수 없었다. 그러나, 어떠한 운송 수단을 이용하든지 관상동맥 중재술이 불가능한 병원을 먼저 내원한 경우에서 증상 발생 후 본원 도착까지 시간(158.0 ± 350.0분 vs. 276.9 ± 369.5분 in emergency medical service [EMS]; 209.5 ± 324.8분 vs. 386.5 ± 670.3분 in no EMS), 증상 발생 후 관상동맥 중재술 시행까지 시간(211.3 ± 358.0분 vs. 320.2 ± 374.6분 in EMS; 317.5 ± 572.7 vs. 443.7 ± 677.6 in no EMS)이 유의하게 지연되었다.
내원 유형에 따른 1년 예후는 표 3에 기술하였다. 최초 의료 접촉 형태와 무관하게 관상동맥 중재술이 불가능한 병원을 경유하여 이송된 경우 사망률이 높았으며, 특히 119를 이용하지 않은 환자의 경우 관상동맥 중재술이 불가능한 병원에 먼저 방문하는 것이 중재술이 가능한 병원에 방문하는 것보다 유의하게 사망률이 높았다(0.9% vs. 7.2%, p= 0.011).
증상 발생 후 관상동맥 중재술 시행까지 소요 시간(onset to balloon time > 210 min)의 지연 인자
단변량 분석을 시행했을 때 119를 이용하지 않은 경우, 65세 이상의 고령, 여성, 이전 관상동맥 중재술 기왕력, 중재술이 불가능한 병원을 먼저 내원한 경우, 저학력(고등교육 이하)이 지연시키는 요인으로 확인되었다. 하지만 다변량 분석에서는 시간 단축의 독립적인 요인으로는 119를 이용(odds ratio [OR] = 0.4, p< 0.001, 95% confidence interval [CI] = 0.3-0.6)하는 것과 이전 관상동맥 중재술 기왕력(OR = 0.4, p= 0.033, 95% CI = 0.2-0.9)이었으며, 시간 지연의 독립적인 요인으로는 65세 이상의 고령(OR = 1.9, p= 0.003, 95% CI = 1.3-3.0)과 중재술이 불가능한 병원을 먼저 내원한 경우(OR = 2.0, p< 0.001, 95% CI = 1.4-3.0)였다(Table 4).
고 찰
본 연구에서는 전북지역 권역심뇌혈관질환센터의 자료를 바탕으로 전북 권역 급성 심근경색증 환자의 최초 의료 접촉 방식을 조사하였다. 전북 권역에서는 (1) 급성 ST 분절 상승 심근경색증 환자의 28.8%만이 119를 최초 의료 접촉으로 이용하였고, (2) 이들은 지리적 이유와 함께 임상 양상이 심한 경우에만 119를 이용하였으며, (3) 119 이용이 재관류 시간 단축의 주요한 인자임에도 불구하고 119 이용자의 36.2%는 관상동맥 중재시술이 불가능한 병원으로 이송되고 있었다. 이러한 결과는 심근경색증의 증상 인지율이 매우 낮음을 시사하며, 환자들이 주관적으로 증상이 심각하다고 생각되는 경우에만 119를 이용한다고 생각할 수 있다.
급성 심근경색증은 현재 미국에서 사망 원인의 1위를 차지하고 있는 질환이며 국내에서는 1999년에는 전체 사망자 246,539명 중 57,531명이 2005년에는 전체 사망자 243,883명 중 56,266명이, 2013년에는 전체 사망자 266,257명 중 57,182명이 순환기계 질환으로 사망하였고 이 중 많은 경우에서 허혈성 심질환으로 인해 사망하였다[13]. 높은 사망률을 줄이기 위한 노력이 다각도에서 이루어지고 있으며 특히 병원 도착 후부터 중재시술까지의 시간이 단축됨으로써 사망률 감소를 이루었으나, 상대적으로 병원 내원 전 시간 지연의 개선은 저조한 실정이다.
119와 같은 응급 구조 서비스의 이용이 심근경색증 환자에서 병원 내원 전 단계의 시간을 단축시킬 수 있다. Canto 등[14]과 Choi 등[15]은 응급 구조 서비스를 이용하여 직접 병원에 내원할 경우 다른 수단을 이용하는 경우에 비해 혈전용해술과 관상동맥 중재술을 받는데까지의 시간이 짧다고 밝혔으며, 각각 12.1분, 21.2분(p< 0.001)이 단축된다고 보고하였다. 그러나 본 연구의 결과처럼 실제로는 심근경색증 환자의 낮은 119 이용률이 문제가 된다. Canto 등[14]의 연구에서는 심근경색증으로 내원한 환자 중 약 53.4%만이 응급 구조 서비스를 이용했다고 보고하였으며, Johansson 등[16]의 연구에서도 심근경색으로 내원한 환자 중 약 60%에서 응급 구조 서비스를 이용했고, 주로 환자 본인이 견딜 수 없을 정도의 통증을 느낄 때만 응급 구조 서비스를 이용했다고 보고하고 있다. Le May 등[17]의 연구에서도 응급 구조 서비스를 이용한 환자 중 40.8%가 시술이 불가능한 병원을 먼저 방문했고, 시술이 가능한 병원을 먼저 내원할수록 사망률을 낮춘다고 보고하고 있다(OR = 0.52, p= 0.01). 결국 119 이용률을 높이고 중재시술이 가능한 병원으로 직접 이송하는 것이 병원 내원 전 단계의 시간을 단축시키는데 중요한 요소이다.
급성 심근경색증 환자가 증상 발생시 119를 이용하지 않는 주된 이유 중의 하나는 증상 인지율이 낮기 때문일 것이다. 본 연구에서는 인지율을 따로 조사하지 못했으나 권역심뇌혈관센터의 자료에 의하면 심근경색증 증상 인지율이 2012년 평균 10.9%, 2014년 평균 14.3%로 약간의 개선은 보였으나 아직 미미한 수준이다. 전북지역은 2014년 증상 인지율은 17.0%로 전국 평균보다는 높으나 아직도 대다수의 사람들은 심근경색증의 증상을 잘 모르고 있는 것으로 나타났다. 따라서 심근경색증 환자의 구급차 사용을 확대하고 직접 이송되는 환자를 늘리기 위해서는 구급대원의 교육뿐만 아니라 일반인의 증상 인지율을 높이는 방안이 중요할 것으로 생각된다. 추후 증상 인지율에 대한 연구가 필요할 것이다.
본 연구는 몇 가지 제한점이 있다. 단일 연구기관에서 시행했으며, 전북 권역에는 일차적 관상동맥 중재술이 가능한 병원이 4곳으로, 이 네 병원의 자료를 모두 조사하지 못하여 지역 특성을 모두 반영하지 못할 것으로 판단된다. 그리고 급성 ST 분절 상승 심근경색증으로 내원한 환자 중 관상동맥 중재술을 시행한 환자에 대한 결과이기 때문에, 본원 내원시 시술을 하지 못하고 사망한 환자에 대해서는 연구에서 제외되었다. 또한 권역 센터의 데이터베이스에 자료를 등록하는 것은 전향적으로 이루어졌으나, 본 연구는 후향성 연구로 증상 인지율과 같은 변수는 새로 조사되지 못했다. 마지막으로 119 이용자나 직접 이송자가 실제 심근경색증으로 인한 사망이 감소되었거나 장기 예후가 개선되었는지는 더 많은 환자로 연구해야 할 것이다.
결론적으로 전북 권역 심근경색증 환자들은 낮은 119 이용률을 보이며, 상당수가 중재시술이 불가능한 병원으로 이송되고 있었다. 지역민들의 심근경색증에 대한 증상 인지율을 높이고 증상이 시작되면 즉시 119 구급차를 이용하여 중재 시술이 가능한 병원으로 방문하도록 하는 홍보 및 교육이 필요할 것으로 생각된다.