류마티스 질환에서 손톱주름 모세혈관경의 임상적 유용성
The Clinical Efficacy of Nailfold Capillaroscopy in Rheumatic Diseases
Article information
Trans Abstract
Nailfold capillaroscopy (NFC) is a non-invasive morphological study that routinely used to differentiate between a primary and secondary Raynaud’s phenomenon (RP). Secondary RP is a manifestation of an underlying rheumatic disease that occurs in 80-95% of patients with systemic sclerosis (SSc), 75% of patients with mixed connective tissue disease and in 20-25% of patients with systemic lupus erythematosus or rheumatoid arthritis. These RP frequently precedes the underlying disease by many years. The well-established roles of NFC are the early diagnosis of SSc, and potential for predicting clinical complication, as like digital ulcers. The following review will present a technique about how to perform NFC and optimal assessment with emphasis on its possible role as a reliable diagnostic tool.
서 론
손톱주름 모세혈관경(nailfold capillaroscopy, NFC)은 비침습적으로 형태학적 변화를 알아내는데 가장 안전하고 빠른 진단적 검사이다[1,2]. 1663년 Johan Christophorus Kolhaus가 손톱 주위의 미세혈관을 확대경으로 관찰하여 처음 임상 보고한 이래, 1912년에 이르러 손톱주름 모세혈관현미경(nailfold capillary microscopy) 검사가 건강한 사람의 미세혈관순환을 평가하는데 유용하다는 것이 인정되었고, 1925년 Brown and O’Leary가 처음으로 전신경화증에서 뚜렷한 모세혈관의 형태학적 이상을 보고하였다[3-5]. 21세기에 들어서 정량화가 용이한 디지털화 손톱주름 모세혈관현미경과 비디오모세혈관경(videocapillaroscope)이 임상에 도입되면서 NFC는 일차성과 이차성 레이노현상(Raynaud’s phenomenon)을 감별 진단하는데 대체 불가능한 기준으로 받아들여질 뿐 아니라, 전신경화증에서 특징적 변화는 새로운 분류 기준에 포함될 만큼 진단적 가치를 인정받았다[6-8]. 전신경화증을 비롯한 류마티스 질환에서 NFC의 임상적 의미를 평가하기 위해 적정한 사용 방법과 평가 기준을 숙지하여야 한다. 그러므로 적절한 손톱주름 모세혈관 영상을 얻기 위한 방법, 모세혈관의 정상범주 소견 그리고 병적인 이상 소견을 판별하기 위한 측정 인자(parameters)에 대하여 알아보고자 한다.
언제 손톱주름 모세혈관경 검사를 해야 하나?
(1) 미세혈관병증, 특히 레이노현상이 있는 경우 감별진단을 위해 필수적으로 시행해야 한다[2,9,10]. 레이노현상은 손가락 동맥과 피부세동맥의 가역적인 혈관경련수축(vasospasm)이며 추위나 심리적 스트레스에 노출되었을 때 손가락, 발가락 끝이 창백하게 변하고(pallor, white), 청색증(cyanosis, blue)이 되었다가 혈액이 재관류되면서 발적(erythema, red)이 되는 전형적인 3단계 색조 변화가 특징이나 경우에 따라 창백, 청색의 2단계 변화를 보인다[1,11]. 선행 질환 없이 생기는 경우를 일차성 레이노현상이라 하고 대략 전체 인구의 8-11% 정도에서 발생하며 증상이 심하지 않아 보온 등만 적절히 해주면 일상생활에 지장이 없다[12,13]. 일차성 레이노현상은 유발 가능한 원인에 의한 이차성 레이노현상이 아님을 증명하여 진단하는데 여기에는 “정상적인/정상에 가까운” NFC여야 함이 포함된다(Table 1) [3,14]. 선행 질환이 있는 이차성의 경우, 수지궤양 등 허혈에 의한 조직 손상이 동반될 수 있어 이를 감별하고 원질환을 조기에 진단하기 위해 항핵항체 여부와 더불어 NFC를 반드시 시행하여야 한다[2,13,15].
(2) 일차성에서 이차성 레이노현상으로 이행을 예측하기 위한 추적 관찰시 필요하다. 결합조직병의 발병은 수년이 소요되는데 평균적으로 레이노현상이 발생한지 10.4년이라는 전향적 연구에서도 이를 가장 잘 예측한 것은 비정상적인 NFC 패턴이었다(양성예측도 47%) [16]. 104명의 환자를 대상으로 일차성 레이노현상에서 전신경화증으로 이행하는 위험도가 높은 NFC의 측정 인자를 조사한 결과, 모세혈관고리 세 분절(동맥, 정맥, 중간) 모두가 50 μm 이상으로 확장된 거대혈관, 미세출혈 그리고 모세혈관의 개수의 감소가 이차성 레이노현상으로의 이행을 가장 잘 반영하였다[17]. Koenig 등[15]이 레이노현상이 있는 586명의 환자를 전향적으로 20년 동안 관찰하여 특이 자가항체와 NFC의 이상이 동시에 있는 경우는 79.5%에서, 두 가지 모두 없으면 1.8%에서만 전신경화증으로 이행되는 결과를 발표하여 NFC의 중요성을 뒷받침했다. 그러므로 위험도가 높은 환자에서는 6개월-1년마다 NFC를 평가하는 것이 전신경화증을 포함한 이차성 레이노현상을 가장 빠르고 쉽게 예측할 수 있다[1].
(3) 전신경화증의 조기 진단에 필요하다[6,7,18]. 전신경화증은 피부를 포함한 장기의 섬유화 및 기능 이상을 보이기 전인 극초기에 치료를 하는 것이 병의 경과를 되돌리는 중요한 전환점이라는 인식이 확산되어 적극적 치료를 위한 조기 진단이 강조되고 있다[19-21]. 그리하여 조기 전신경화증이 레이노현상, 전신경화증을 시사하는 특이적 손톱모세혈관의 변화가 있거나 혹은 특이 자가항체가 있는 경우로 정의된 것을 반영하여 2013년 새로운 전신경화증 분류기준이 발표되었다. 전신경화증 특이 자가항체는 항 centromere 항체, 항 topoisomerase- 1(항 Scl-70) 항체 그리고 항 RNA polymerase III 항체와 같은 세포내 단백질에 대한 항체로 정의하였고[5,7,22], 전신경화증의 NFC 소견은 쉽게 구별 가능한 특징적인 손톱주름 모세혈관의 이상소견들로 이런 비정상적인 양상을 정의하여 Maricq 등[23]이 “피부경화성 패턴”으로 기술하였다. 전신경화증에서 보이는 NFC의 “피부경화성 패턴”은 조기(early phase)에 모세혈관의 지름이 팽창하는 확장과 정상의 10배 정도 되는 거대혈관이 보이고, 활성화기(active phase)에는 거대혈관과 미세출혈이 증가하고 혈관의 빈도가 감소하며, 후기(late phase)에는 거대혈관은 사라지고 모세혈관의 배열이 불규칙해지면서 혈관신생과 무혈관지역이 관찰되는 전형적인 일련의 변화가 특징이다(Fig. 1) [6,10]. 여러 연구에서 NFC의 특징적인 소견이 특이 자가항체와 더불어 전신경화증으로의 이행을 강하게 예측한다는 것을 보여주었다[21]. 특히 무혈관의 빈도가 수지궤양과 같은 소혈관 이상뿐 아니라 폐동맥고혈압 발생 같은 주요 심혈관계 이상과도 상관관계를 일부 보이며 거대혈관과 모세혈관 면적은 엔도텔린-1과 같이 사이토카인과도 통계학적인 연관 관계를 보여 전신경화증의 조기 진단 및 진행의 추적 관찰에도 사용 가능함이 제시되고 있다[10,24,25].

The example of nailfold capillaroscopic finding in systemic sclerosis (SSc) (x200) [1,6,10,29]. (A, B) It shows that almost capillaries are dilated and large number of megacapillaries in the early phase of SSc. (C) Typically many giant capillaries and microhemorrages are noted in the active phase of SSc. (D) At the late phase of SSc, avascular areas (arrows) are observed along with bushy capillaries.
어떻게 손톱주름 모세혈관경에서 적절한 영상을 얻나?
모세혈관경은 안과경(ophalmoscope), 피부확대경(dermatoscope), 사진확대시스템(photomacrography system), stereomicroscope, conventional optical microscope 등과 같은 다양한 기구를 사용해오다 최근 디지털화 손톱 모세혈관현미경과 비디오모세혈관경을 통칭하여 NFC로 명명한다(Fig. 2A and 2B) [4]. 숙련자가 사용할 경우에는 모세혈관현미경과 비디오모세혈관경에서 비슷한 양질의 영상을 얻을 수 있으나 굽힘구축이 심한 환자에서는 수기조작 본체(handle-device)로 직접 촬영하는 기법을 사용하는 비디오모세혈관경이 더 쉽게 정확한 영상을 얻을 수 있다. 국내에서는 모세혈관현미경이 더 보편적이나 최근 전신경화증을 대상으로 하는 임상 연구에서는 비디오모세혈관경을 주로 사용한다[26].

(A) It shows the digitalized nailfold capillary microscopy. (B) It shows the videocapillaroscopic equipment containing handling probe. (C) Nailfold of a patient with a scleroderma spectrum disease can be seen with the naked eye. (D) A drop of oil is being placed for better quality of images.
NFC을 시행하기 전에 모세혈관의 수축으로 인한 가양성 결과가 나오는 것을 피하기 위해 적어도 15-20분 정도 섭씨 20-25도 온도가 유지되는 방에서 휴식 후, 손의 높이를 심장 위치에 맞추어 검사한다. 피부 모세혈관의 형태 검사를 손톱아래에서 시행하는 이유는 손톱주름 모세혈관이 검사하기 쉽고 이차적 레이노현상에 관여하는 자가면역 질환의 변화가 특히 잘 나타나기 때문이다(Fig. 2C). 검사시 시야를 방해할 수 있는 먼지나 매니큐어는 미리 제거하고 국소적 외상이 있는 경우에는 최소 2주 경과 후 시행하는 것이 바람직하다. 손톱의 곡면을 보정하고 투과도를 높이기 위해 식물성 오일을 적정하게 도포한 후 시행한다(Fig. 2D). 오일의 양이 너무 많거나 적어도 영상의 질에 영향을 미친다. 엄지를 제외한 8개 손가락을 모두 검사함이 원칙이나 보통 4번째 손가락에서의 모세혈관이 가장 뚜렷하게 관찰되는 경향이 있다[1,27]. 탐촉자를 손톱주름 부위에 너무 세게 누르면 모세혈관이 사라져 무혈관 지역처럼 나타나므로 탐촉자를 가능한 살짝만 닿게 하고 화면을 보면서 손으로 기기의 초점을 맞춰가며 가장 뚜렷한 영상을 얻는다.
손톱주름 모세혈관경에서 어디까지 정상 범주의 소견인가?
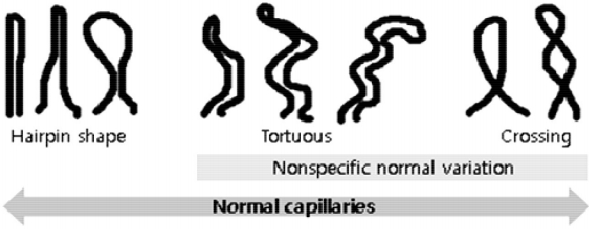
정상인에서 한두 개의 비전형적인 NFC 소견은 자주 관찰된다[3]. 그러므로 일정 범위 안에서 다양할 수 있는 “정상 범주”를 정의하는 것은 병적인 상태를 구분하는데 매우 중요하다. 일반적으로 정상인의 NFC 소견은 모세혈관이 구불거림이 적은 개방형 U자 고리이며 평행한 열을 유지하는 헤어핀모양, 빗모양 양상이다. 그러나 정상인에서도 많은 경우에서 구불구불함(tortuosity), 1-2회까지의 교차(crossing), 동일하게 확장된(dilatation, ectasia) 고리 등이 관찰되며 이를 비특이적인 정상범주로 정의한다(Fig. 3) [28]. 정상 소견을 판단하는 것은 논란이 많은 부분이며 해결하기 힘든 부분이기도 하지만 이러한 범주까지는 포함 가능한 “정상적인/정상에 가까운” 소견이 일차성 레이노현상을 진단하는데 필수적이다[3,4,29].
모세혈관의 정상 범주의 개수 및 빈도를 정의하는 것은 병적인 무혈관 지역을 평가하는데 중요한데 가장 상층 열 모세관길이의 절반 위쪽의 모세혈관고리를 개수로 세어 1 mm 당(×200 배율 기준으로 한 화면에 보이는 개수) 9-11개의 빈도를 정상으로 평가한다(Fig. 4). 보통 1 mm 당 9개를 기준으로 하여 6개 미만으로 감소된 경우 개수/밀도가 감소되었다고 하는데 노인이나 소아에서는 정상적으로 모세혈관의 개수/밀도가 감소되어 있다[30].
전신경화증을 포함한 류마티스 질환에서 의미 있는 손톱주름 모세혈관경 검사의 측정 인자는 무엇인가?
많은 연구에서 전신경화증에서 NFC의 미세혈관 변화와 수지궤양, 폐섬유화, 폐동맥고혈압과 같은 장기 침범의 연관성을 조사하였다[24,31,32]. 주로 전신경화증의 미세혈관병증이 말초혈관병증인 수지궤양과 큰 연관성을 보였으며 NFC의 후기 변화가 상대적으로 폐질환과 폐동맥고혈압 같은 심혈관계 이상과 상관관계를 보였다[1,24]. 수지궤양의 경우는 병태 생리적으로 NFC의 이상과 같은 미세혈관병증이므로 손톱주름 모세혈관의 빈도가 감소하는 무혈관 지역이 많을수록 수지궤양의 발생을 강하게 예측하고 이는 중증도와도 연관성이 깊었다[1,10,32,33]. 특히 capillaroscopic skin ulcer risk index (CRURI) 지표는 242명의 전신경화증 환자를 6개월 기간 내에 전향적으로 검사하여 거대혈관의 수, 가장 큰 거대혈관의 지름 그리고 모세혈관의 개수를 이용한 수식을 개발하여 향후 3개월 이내의 수지궤양 발생을 예측하는데 81.1%의 양성예측도와 91%의 음성예측도를 보여주었다[34].
그러므로 모세혈관의 빈도가 감소하는 것을 포함한 NFC의 비정상 소견이나 변화는 전신경화증에서 수지궤양이나 폐동맥고혈압의 발생과 진행을 예측하는데 도움이 되겠다. 질적(qualitative), 반정량(semi-quantitative) 그리고 정량(quantitative) 평가를 포함한 여러 연구에서 전신경화증이나 경피증 범주 질환을 시사하는 병적인 상태를 평가할 때 유용한 측정인자들은 모세혈관 밀도, 무혈관 지역 그리고 거대혈관 유무인 것이 가장 많았다[21,26,32]. 미세출혈이나 혈관신생은 전신경화증이나 경피증 범주 질환의 진행을 의미하기도 하였다[30,31,35].
전신경화증에서 손톱주름 모세혈관경 검사는 또 하나의 생체지표가 될 수 있을까?
전신경화증에서 병태생리에 근거한 생체지표들과 NFC와의 연관성에 대한 여러 연구들이 있었다. 가장 많은 연구는 엔도텔린-1과 혈관내피세포성장인자(vascular endothelial growth factor, VEGF)에 대한 연구이며 VEGF의 경우는 여러 상반된 결과가 있으나 엔도텔린-1은 NFC과 일관된 연관성을 보였다[1,8,24,36-39]. 엔도텔린-1은 전신경화증 NFC 후기패턴과 연관성이 높았으며 모세혈관지름의 지표를 이용한 일정 길이에서의 모세혈관의 넓이와도 높은 상관관계를 보였다[24,38]. 흥미로운 연구로는 전신경화증에서 산화스트레스(oxidative stress) 표지자인 소변에서의 8-isoprostaglandin F2a와 NFC의 조기에서 후기패턴으로의 진행 여부가 연관성을 보였다[40]. 전신경화증과 밀접한 혈관신생인자(angiogenic factor)로는 VEGF, 엔도텔린-1, 그리고 angiopoietin-2가 있고, 이 중 angiopoietin-2는 전신경화증의 조기/활성화와 후기 NFC 패턴을 가진 환자 간에서 유의한 차이를 보였다[41]. 혈관생성억제인자(angiostatic factor)로 작용하는 엔도스타틴의 경우 전신경화증에서 거대혈관과 역상관관계를 보였다[37]. 혈관형성인자(vasculogenetic factor) 중, endothelial progenitor cell의 경우는 전신경화증의 후기패턴과 유의한 역상관관계를 보였다[39].
이밖에 여러 시도적인 연구가 계속되고 있으며 전신경화증의 주요 병인과 연관성이 높은 엔도텔린-1을 포함한 혈관신생인자와의 높은 연관성을 보이고 있는 모세혈관 개수의 감소, 즉 무혈관 지역은 새로운 전신경화증의 생체지표의 가능성으로 유망한 측정 인자이다[33]. 그러므로 이를 임상에서 쉽게 적용하기 위한 자동화 계측 프로그램의 개발이나 반정량평가의 합의에 대한 연구가 필요하다[42].
결 론
류마티스 질환에서 손톱주름 모세혈관경 검사의 유용성은 이미 수많은 검증이 완료된 상태이다. 손톱주름 모세혈관경 검사는 항핵항체와 더불어 일차성과 이차성 레이노현상의 감별에 매우 유용하며, 미세혈관순환을 평가하는 임상에서 쉽게 적용 가능한 검사로 이를 적정하게 적용하기 위해서는 “정상적인/정상에 가까운” 소견에 대한 숙지가 필요하며 균일한 헤어핀 모양뿐 아니라 구불구불하거나 1-2회 교차하는 모양도 비특이적인 정상 범주에 포함된다.
거대혈관, 모세혈관의 개수 감소인 무혈관 지역을 평가하는 것이 전신경화증을 포함한 경피증 범주 질환의 진행을 예측한다. 무혈관 지역은 수지궤양, 폐동맥고혈압의 발생과 중증도와도 일부 상관관계를 보여 이를 임상에서 쉽게 활용할 수 있는 단일화된 반정량평가와 지속적인 교육 프로그램이 필요하다.