벌독 아나필락시스쇼크 후 병발한 신부전과 스트레스성 심근병증 1예
AKI and Takotsubo Cardiomyopathy after Bee Venom-induced Anaphylaxis
Article information
Abstract
벌독 유발 아나필락시스쇼크 후 횡문근융해증에 의한 급성 신부전이 발생하는 것은 국내에서도 2예만 보고될 정도로 매우 드문 경우에 속한다. 본 증례에서 환자는 벌자상 후 횡문근융해증으로 인한 급성 신부전과 스트레스성 심근병증이 병발하여 기관내 삽관 및 기계호흡이 불가피할 정도로 심한 심부전이 동반되었다. 그러나 보존적 치료 후 빠른 증상 호전과 함께 증상 발생 30일 이내에 모든 검사에서 정상 소견을 보였기에 이를 문헌고찰과 함께 보고하는 바이다.
Trans Abstract
Bee venom-induced anaphylaxis usually causes urticaria, angioedema, respiratory distress, nausea, and vomiting. Occasionally, it leads to unusual complications such as acute myocardial infarction, takotsubo cardiomyopathy, arrhythmia, rhabdomyolysis, intravascular hemolysis, and acute kidney injury. Renal complications are rare, and there are only two cases of acute kidney injury associated with rhabdomyolysis due to multiple bee stings reported in Korea. We report a 67-year-old woman who presented at our emergency department with confusion, respiratory distress, and dizziness after multiple bee stings. She was diagnosed with anaphylactic shock. There was acute kidney injury associated with rhabdomyolysis and heart failure related to takotsubo cardiomyopathy, all of which indicated unusual and fatal complications. Her condition worsened, almost requiring intubation and mechanical ventilation. However, the patient recovered without cardiac or renal complications within 30 days of therapy with hydration and diuretics.
서 론
벌독에 의한 아나필락시스는 노출 후 수분에서 수시간 내에 일어나는 전신적인 알레르기 반응이며, 주로 제1형 즉시형 과민 반응을 통해 일어난다[1]. 단순 두드러기와 피하혈관부종, 기관지 경련(bronchospasm), 기도부종(large airway edema), 저혈압(hypotension), 오심, 구토 등의 반응이 나타난다. 이외에 상대적으로 낮은 빈도로 급성 관상동맥증후군, 심방세동, 심방조동, 심실세동, 스트레스성 심근병증이 나타나고, 드물기는 하지만 혈관내 용혈, 횡문근융해증 등에 의한 급성 신부전 등이 발생할 수 있다[1,2].
다발성으로 벌에 쏘인 뒤 횡문근융해증 및 급성 신부전이 발생한 예가 국내에서 보고된 바 있으나[3] 스트레스성 심근병증과 동시에 발생된 예는 보고된 바가 없다.
저자들은 벌독에 의한 아나필락시스쇼크 이후 횡문근융해증에 의한 급성 신부전과 스트레스성 심근병증에 의한 중증의 심부전이 함께 발생한 환자에서 보존적 치료 후 완전히 회복된 1예를 경험하였기에 이를 문헌고찰과 함께 보고하는 바이다.
증 례
환 자: 67세 여자
주 소: 벌에 수십 차례 쏘인 뒤 발생한 호흡곤란 및 어지럼증
현병력: 기저 질환 없이 건강하게 지내던 분으로 내원 당일 등산 중 양팔과 등에 30군데 이상 벌에 쏘인 후 발생한 호흡곤란 및 어지럼증을 주소로 응급실에 내원하였다.
과거력: 특별한 병력은 없었고 알레르기 및 벌에 쏘인 과거력은 없었다.
사회력: 음주력과 흡연력은 없었다.
진찰 소견: 내원 당시 호흡수는 24회/분, 체온 36도였고 서혜부 맥박은 120회/분으로 촉지되었으나 상완 혈압은 측정되지 않았다. 재호흡방지 마스크 15 L/min 적용 후 측정한 산소 포화도는 100%였다. 의식은 혼미하였으나 신경학적 검사는 정상이었으며, 양쪽 팔과 등(back)쪽 피부에 벌에 쏘인 흔적 및 벌침이 관찰된 것 이외에 신체 검사상 특이 소견은 없었다.
방사선 소견: 단순흉부촬영에서 이상 소견은 없었다(Fig. 1A).
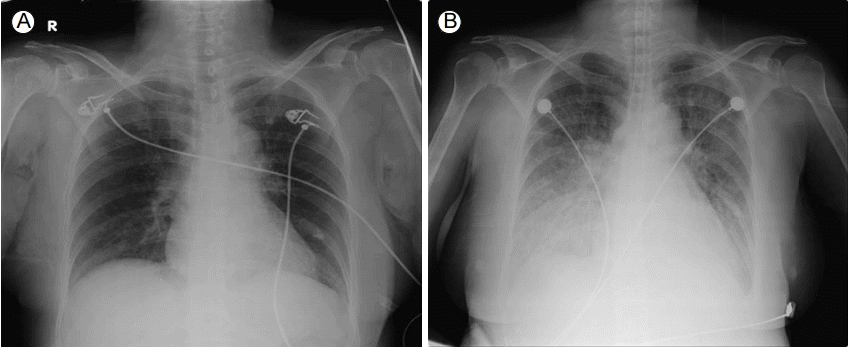
Chest radiography. (A) Initial chest radiography showed no obvious abnormalities. (B) Chest AP (portable) after intubation showed signs of bilateral costophrenic angle blunting and pulmonary congestion. R, right; AP, antero-posterior.
심전도 소견: 심전도에서 동성빈맥(147회/분)만 보이며 T파 분절 이상은 보이지 않았다.
검사실 소견: creatinine kinase-MB 6.1 ng/mL (참고치: 0.5-3.2 ng/mL), troponin I < 0.01 ng/mL (참고치: 0-0.05 ng/mL), B-type natriuretic peptide 20.1 pg/mL (참고치: < 100 pg/mL)로 모두 정상 범위였다.
치료 및 임상경과: 대량수액 공급 및 승압제 적용하였으나 혈압이 회복되지 않아 에피네프린 1 mg/mL (1:1000) 및 메틸프레드니솔론 125 mg을 정맥 주사하였고 이후 혈압 88/25 mmHg, 맥박 106회/분으로 회복되어 응급의학과 준 중환자실로 입원하였다. 입원 다음 날 시행한 혈액 검사에서 AST 1,000 U/L 초과, ALT 631 U/L, 혈청 크레아티닌 1.4 mg/dL, creatine phosphokinase 50,501 U/L, 소변 검사에서 pH 5.0으로 확인되어 횡문근융해증으로 진단하였고 수액공급, 소변 알카리화 시행 및 이뇨제를 투여하였다. 혈청 크레아티닌은 입원 다음 날부터 상승하여 입원 6일째 3.8 mg/dL까지 상승하였다가 감소하였으며 소변량은 유지되었다.
이뇨제 투여를 지속하였으나 준 중환자실 입실 후 재촬영한 단순흉부촬영에서 심비대와 양쪽 흉수 소견이 관찰되어(Fig. 1B) 흉강천자를 2회 시행하였다. 그럼에도 불구하고, 입원 12일째, 환자는 가슴통증 및 호흡곤란을 호소하였고 저산소혈증 및 빈호흡을 보였다. 재시행한 단순흉부촬영에서 심비대가 심해지고 양쪽 흉수량이 더 증가되어 환자를 중환자실로 전실하고 기관내 삽관 후 기계 환기를 적용하였다. 중환자실 입실 후 시행한 심전도에서 V2-6 유도에서 T파의 역위, QT 간격 연장이 관찰되었고 혈액 검사 결과 troponin I 0.77 ng/mL (참고치: 0-0.05 ng/mL)와 N-terminal pro B-type natriuretic peptide 72,011 pg/mL (참고치: 100 pg/mL 미만)로 상승하였다(Fig. 2A). 당일 시행한 심장초음파 검사에서 좌심실 박출률은 35%였고, 좌심실의 중벽(midwall)에서 심첨부(apex)까지 운동 저하(hypokinesia) 소견이 관찰되어 순환기내과로 전과되었다(Fig. 3A and 3B). 전과 이후 시행한 혈액 검사에서 혈청 크레아티닌이 상승되어 있어서 앤지오텐신 전환효소억제제는 투여하지 못하였고, 이뇨제만 적용하면서 섭취량보다 소변량이 500-2,000 mL/day 많도록 유지하였다.
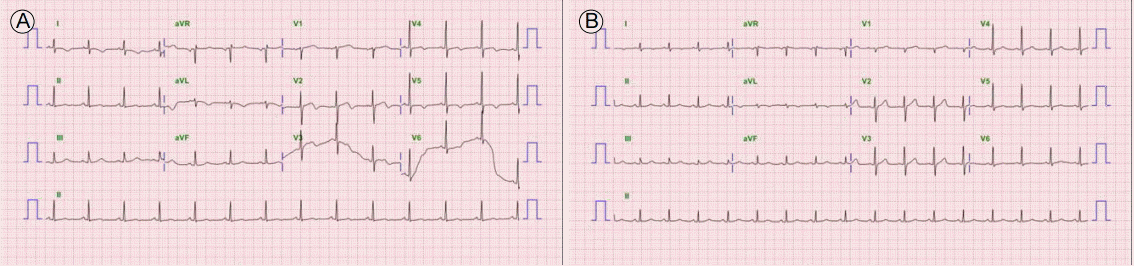
Electrocardiography (A) showed QT prolongation (QTc = 0.48 s) and T wave inversion on V2-6. A follow-up electrocardiogram (B) after her discharge showed a normalized QT interval and T wave on V2-6 (QTc = 0.44 s) (reference QTc ≤ 0.44 s). QTc, the corrected QT interval.

On the twelfth day of admission, echocardiography in the apical four-chamber view during diastole (A) and systole (B) showed hypokinesia of the apex (star) and relative hypercontraction of the basal left ventricle (arrows) (B). Using the modified Simpson’s method, echocardiography showed decreased systolic function (ejection fraction [EF] = 35%) (C). A follow-up echocardiography after her discharge showed normalized systolic function (EF = 58%) (D) and wall motion.
환자의 증세는 점차 호전되어 기도삽관 4일째 발관하였고, 일반 병실로 전실한 후에 관상동맥조영술을 시행하였으며 유의한 병변은 보이지 않았다(Fig. 4).
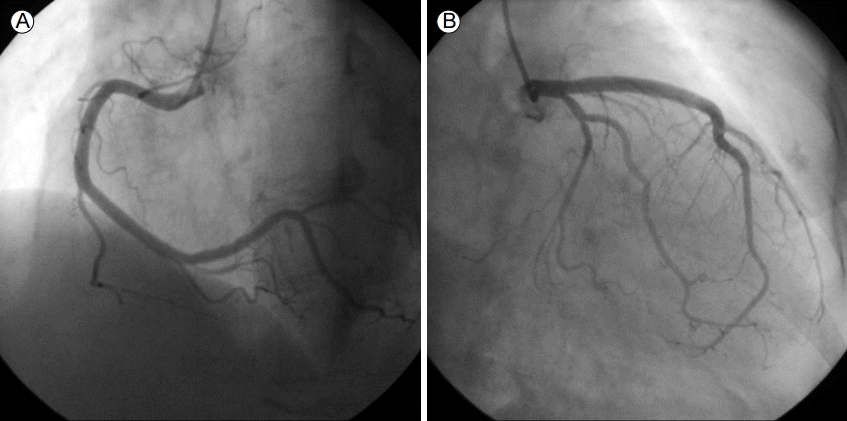
Coronary angiography. There was no significant stenosis of the right coronary artery (A) or left coronary artery (B).
입원 21일째, 재시행한 심장초음파 검사에서 좌심실 박출률은 53%로 호전되었고, 국소 벽운동 장애가 완전히 회복되지는 않았으나 심첨부의 운동 장애는 정상화되었다. 퇴원 직전 촬영한 단순흉부촬영에서 심비대 및 양쪽 흉수가 호전된 소견이 관찰되었다. 이후 외래에서 시행한 심장초음파 검사에서 좌심실 박출률은 58%였고, 벽운동 장애는 더 이상 관찰되지 않았다(Fig. 3C and 3D).
고 찰
벌독에 의한 아나필락시스에 대한 연구는 유럽, 북아메리카 그리고 오스트레일리아에서 활발히 진행되어 왔으며, 특히 벌목의 날 수 있는 곤충(flying Hymenoptera insects)에 의한 자상은 잘 알려진 아나필락시스 유발 인자이다[2]. 우리나라에서 시행된 다기관 연구에서도 아나필락시스의 원인 중 곤충이 16%를 차지하고, 곤충 교상 중 벌 자상에 의한 아나필락시스가 흔한 것으로 보고되었다[1].
아나필락시스 반응을 유발하는 위험 요소는 벌 자상에 의한 알레르기의 과거력이 있거나, 40세 이상의 연령, 남성 등이다. 벌에 쏘인 자상 위치가 머리나 목에 있을 경우, 고령, 심혈관 질환 및 폐 질환의 기왕력, 비만세포 장애, 단클론 대식세포활성증후군(monoclonal mast cell activation syndrome), 혈청 총 트립신분해효소(tryptase)가 고농도일 때, 앤지오텐신 수용체 길항제 혹은 앤지오텐신 전환효소억제제 복용력이 있을 때, 쏘인 곤충의 종류가 특히 꿀벌일 때, 이전에 전신 아나필락시스 반응을 경험한 과거력이 있을 때, 벌독에 노출 후 병원을 늦게 방문하였을 때 등에서 아나필락시스 중증도가 증가한다고 알려져 있다[1,2].
벌독은 생체아민, 기본 펩타이드 고분자량 단백질, 효소 등의 복합체며, 주요 항원 성분은 히알루론산분해효소, 인지질분해효소, 인산분해효소, 메리틴 등이다[4]. 이 중 생체아민에 속하는 히스타민, 세로토닌, 카테콜아민 등은 그 자체로 혈관 확장 및 혈관 투과성을 증가시켜서 통증과 국소 부종을 유발할 수 있으며, 벌독 알레르기가 있는 환자는 벌독 항원에 대한 알레르기 면역 반응에 의해 소양감, 부종뿐 아니라 간질로 체액이동이 심해지면서 저혈압이 유발되고 혈관 확장에 의해 쇼크까지 발생할 수 있다[1]. 아나필락시스에 의해 여러 계통의 증상 및 징후가 일어날 수 있지만 대부분 피부 증상과 호흡기 증상을 주로 보이고 순환기나 소화기 증상은 상대적으로 낮은 빈도로 나타나는 것으로 알려져 있다[1].
본 증례에서처럼 벌독 유발 아나필락시스는 드물게는 횡문근융해증 등으로 인한 신부전을 야기할 수 있는데 벌독에 의한 신장독성에 대한 병태생리는 명확히 밝혀지지 않았으나 Grisotto 등[5]은 쥐를 이용한 연구에서 중등도의 혈관 수축, 신장세뇨관에 대한 직접적인 독성, 횡문근융해증 등이 급성 신부전의 중요한 원인이라고 언급한 바 있다.
스트레스성 심근병증은 심리적 혹은 신체적인 스트레스, 카테콜아민이 급격히 증가하는 상태에서 주로 발생하며 이러한 상황에서 상승된 혈중 카테콜아민이 심외막 혈관들과 미세 관상동맥혈관들의 경련을 조장하거나 직접 심근에 독성을 나타내는 것으로 추정하고 있다[5]. 일반적으로 스트레스성 심근병증은 급성 심근경색과 비슷한 심부전 증상과 함께 심장초음파 검사나 심실조영술에서 좌심실 심첨부에 심근 수축 기능 저하가 관찰되고, 심전도에서 심근경색과 유사한 ST 분절의 이상 소견이 나타나지만 관상동맥조영술에서는 의미 있는 협착 소견이 보이지 않는 것으로 진단된다[6,7].
초기 단계의 심전도에서는 QT 간격의 연장, 급성 심근경색과 비슷한 ST 분절의 일과성 상승, 흉부 유도에서 깊은 T파의 역위, 병적인 Q파를 보인다. 그러나 QT 간격의 연장은 증상 발생 후 14일 이내에, ST 분절의 상승과 T파 역위는 대부분 1개월 이내에 호전되며 증상 발생 1년 후 80% 환자에서 ST-T 분절 변화는 더 이상 보이지 않는다[8]. 본 증례의 환자 역시 QT 간격의 연장과 V2-6 유도에 T파 역위가 나타났다가 증상 발생 4주 후 외래에서 확인한 심전도에서 이전에 보이던 QT 간격의 연장과 V2-6 유도에서의 T파 역위 모두 보이지 않았다(Fig. 2).
심장초음파 검사는 초기 스트레스성 심근병증 진단시 급성 심근경색과 구별하는데 사용될 뿐만 아니라 국소 벽운동 장애의 위치와 범위, 심장의 혈역학적 평가에 있어서도 중요한 역할을 한다. 좌심실 박출률의 감소 정도와 좌심실 유출로 폐쇄의 유무, 우심실의 기능 부전, 심실내 혈전 유무는 스트레스성 심근병증의 정도와 예후를 결정하는 요소이며[9], 초기 수축기 기능 저하가 심할 경우 스트레스성 심근병증 환자의 20%에서 급성 심부전, 심인성 쇼크, 부정맥 등의 심각한 합병증이 나타나며 1%의 경우 사망하기도 한다[5]. 최근 연구에서는 증상 발생 후 7일 이내에 좌심실 박출률이 회복되지 못할 경우 사망률이 증가한다고 보고되었다[9]. 또한 우심실의 국소 벽운동 장애가 동반되는 경우가 전체의 30% 정도로 보고되는데 이런 경우 심부전으로 악화될 가능성이 높고 치료 성적이 좋지 못하다고 알려져 있다[10]. 그러나 대부분의 환자의 경우 7일 이내에 증세가 호전되고 1개월 이내에 심장 기능이 거의 정상으로 회복하는 양호한 예후를 보인다[8]. 본 증례의 환자는 초기 좌심실 박출률이 35%로 감소하는 급성 심부전이 발생하여 기계 환기가 필요할 정도였으나 입원 21일째, 재시행한 심장초음파 검사에서 좌심실 박출률이 50%, 국소 벽운동 장애 중 일부 회복을 보이는 등의 임상경과를 보였고 1개월 이내에 완전히 회복되는 좋은 예후를 보였다(Fig. 3C and 3D).
심장 기능이 수주 내에 정상화되기 때문에 스트레스성 심근병증의 확실한 치료법은 아직 없고 심부전의 기본 치료인 앤지오텐신 전환효소억제제, 앤지오텐신 수용체 길항제, 베타차단제, 이뇨제가 사용되고 있다. 또한 심한 좌심실 기능저하가 있는 경우 혈전색전증의 예방을 위해 좌심실 기능이 회복될 때까지 항응고제 사용이 필요하기도 하다.
본 증례의 환자는 벌독 아나필락시스쇼크 후 횡문근융해증으로 인한 급성 신부전이 발생해 치료받던 중 입원 12일째 급성 심부전으로 기계 환기까지 필요한 상태에 이르렀다. 재원기간 중 저산소혈증이 지속되어 산소 요구가 있었던 점, 소변량은 유지되었으나 단순흉부촬영에서 양측 흉수 소견이 관찰되었고 2회에 걸친 흉강천자 시행 후에도 흉수가 지속되었던 점 등을 고려하였을 때 스트레스성 심근병증의 초기 병발 가능성이 있는 것으로 보인다. 상기 소견에 따라 조기에 심혈관 합병증 발생 유무 확인을 위해 주의 깊은 심전도 모니터링과 심장효소 검사 및 심장 기능 평가를 위한 심장초음파 검사가 필요했을 것으로 생각된다.