긴 관상동맥 병변에 대한 제1세대 및 2세대 약물용출 스텐트 중첩 시술 후 2년간 임상 경과의 비교
Comparison of Clinical Outcomes after Implantation of First- and Second-Generation Overlapping Drug-Eluting Stents to Treat Diffuse Long Coronary Lesions
Article information
Abstract
목적:
긴 관상동맥 질환은 경피적 관상동맥 중재술의 발전에도 불구하고 높은 재협착률과 좋지 않은 임상결과를 보이고 있다. 약물용출 스텐트를 중첩하여 시술하는 경우에 중첩되어 있는 부분에는 약물용출이 두 배로 늘어나고 스텐트에 부착되어 있는 중합체에 따른 염증 반응이나 재내피화 지연이 주요 심장사건에 영향을 미치는 것으로 알려져 있다. 하지만 미만성 병변에 대한 약물용출 스텐트 중첩 시술 후 장기적 임상 경과에 대한 연구가 부족한 실정이어서 이에 대한 장기적 임상 경과를 알아보고자 하였다.
방법:
대상자는 2006년 1월부터 2012년 7월까지 전남대학교병원 심혈관센터에서 긴 관상동맥 병변에 대하여 약물용출 스텐트 중첩 시술 후 2년간 임상적 추적 관찰이 이루어진 환자 364예(63.3 ± 10.6세, 남 = 270예)를 대상으로 하였다. 이 환자 중에서 1세대 약물용출 스텐트 시술 받은 환자를 I군(n = 183, 62.3 ± 10.4세, 남 = 136예), 2세대 약물용출 스텐트 시술 받은 환자를 II군(n = 181, 64.3 ± 10.7세, 남 = 134예)으로 분류하여 임상경과 및 주요 심장사건 예측인자를 분석하였다. 긴 관상동맥 병변은 30 mm 이상 병변 혈관을 대상으로 비교하였고, 재협착은 관상동맥 내경이 50% 이상 협착된 경우로 정의하였다.
결과:
기본적 임상 특성에서 양군 간에 차이가 없었다. 임상 진단명으로 안정형 협심증은 I군에서 II군보다 많았고(23.5% vs. 10.5%, p < 0.001), ST분절 비상승 심근경색증은 I군보다 II군에서 많았다(20.2% vs. 30.4%, p = 0.026). 미국심장학회(ACC/AHA) 병변 분류에서 I군에서 II군보다 B2형 이상의 복잡 병변이 많았다(58.5% vs. 26.5%, p < 0.001). 주요 심장사건 중에서 표적 병변 재개통률(21.9% vs. 2.2%, p < 0.001)은 I군에서 II군보다 통계적으로 유의하게 높았다. 주요 심장사건에 미치는 예측인자를 파악하기 위하여 다변량 분석(multivariate analysis)을 한 결과, 패크리탁셀 용출 스텐트(PES) (HR, 5.168; 95% CI, 2.515-10.617; p < 0.001), 45% 미만의 좌심실 구혈률(HR, 3.586; 95% CI, 1.839-6.990; p < 0.001), 당뇨병(HR, 2.984; 95% CI, 1.605-5.548; p < 0.001)이 유의한 예측인자이었다.
결론:
긴 관상동맥 병변에 약물용출 스텐트 중첩 시술 후 2년간 임상 결과, 2세대 약물용출 스텐트 중첩 시술은 1세대 약물용출 스텐트 중첩 시술보다 양호한 결과를 보였다. 약물용출 스텐트 중첩 시술 후 PES, 좌심실 기능저하 및 당뇨병이 표적 병변 재개통률에 대한 발생 예측인자이었다.
Trans Abstract
Background/Aims:
Despite improved revascularization techniques, the clinical outcomes of patients with diffuse coronary artery lesions after percutaneous coronary intervention are unsatisfactory. However, few studies have compared the efficacy of first- and second-generation drug-eluting stents (DES) in patients with diffuse long coronary artery lesions.
Methods:
Between January 2006 and July 2012, 364 patients who were treated with DES for long coronary artery stenosis (> 30 mm) were enrolled in this study and assigned to either Group I (first-generation DES, 62.3 ± 10.4 years, 136 males, n = 183) or Group II (second-generation DES, 64.3 ± 10.7 years, 134 males, n = 181). The incidence of major adverse cardiac events (MACE) was compared between the two groups over 2 years of follow-up, and predictive factors associated with MACE were evaluated through a multivariate analysis.
Results:
Although several coronary angiographic characteristics were different between the two groups, most demographic and baseline clinical variables were the same. The cumulative incidence of MACE was significantly higher in Group I than in Group II (25.7 vs. 6.6%; p < 0.001), mainly due to reduced target lesion revascularization (21.9 vs. 2.2%; p < 0.001). According to the results of the multivariate analysis, the use of a paclitaxel-eluting stent (PES) (hazard ratio [HR], 5.168; 95% confidence interval [CI], 2.515-10.617; p < 0.001), decreased left ventricular function (≤ 45%; HR, 3.586; 95% CI, 1.839-6.990; p < 0.001), and diabetes mellitus (HR, 2.984; 95% CI, 1.605-5.548; p < 0.001) were independent contributors to MACE.
Conclusions:
For patients with diffuse long coronary artery stenosis, the use of second-generation DES improved the clinical outcome compared with first-generation DES. In addition, the use of a PES, left ventricular dysfunction, and diabetes were predictors of MACE after overlapping stenting.
서 론
관상동맥질환의 중재시술에 사용하는 스텐트(stent)는 좁아진 혈관을 확장하고 풍선 확장술 후 발생할 수 있는 내막 박리를 치료할 수 있어서, 일반적인 병변에서는 관상동맥 우회술을 대신하여 심장 질환을 치료할 수 있다[1,2]. 관상동맥 중재시술에 있어서 스텐트 시술이 풍선 확장술 단독에 비하여 시술 초기 및 장기 성적이 좋은 것으로 알려지면서 스텐트 시술은 급격히 확산되었다[3]. 최근에는 일반금속 스텐트보다 약물용출 스텐트가 초기 합병증을 줄이고 재협착률을 낮춘다는 임상연구 보고가 있다[4]. 그러나 관상동맥 중재술에 사용되는 약물용출 스텐트의 문제점은 스텐트 내부로 신생내막의 증식과 혈전증이다. 국내 연구에서 심근경색증 환자에서 시술한 약물용출 스텐트의 재협착률은 10% 이내로 보고하고 있다[5-7]. 다양한 약물용출 스텐트는 재협착을 감소시키는 효과적인 여러 방법 중 하나로써 재협착을 획기적으로 감소시켰으나 아직도 재협착과 혈전이 제한점으로 남아 있고[8], 특히 긴 관상동맥 병변에 대한 스텐트 시술은 짧은 스텐트 시술보다 재협착률이 높다는 임상 결과가 나오고 있다. 약물용출 스텐트가 일반금속 스텐트에 비해 재협착률을 현저히 감소시킨다는 것이 확립되어가고 있으나, 긴 협착 부위에 2개 이상의 약물용출 스텐트를 중첩 시술하였을 경우에 돼지 심장 실험에서 스텐트 중첩 부위에 심한 염증 반응과 재내피화 저하를 보고한 바 있다[9]. 현재까지 긴 관상동맥 병변에서 여러 개의 스텐트를 중첩시킨 후 장기적 임상경과를 관찰한 연구는 많지 않으며[8,10], 특히 제1세대 및 2세대 약물용출 스텐트의 임상경과를 비교한 연구는 많지 않다[11]. 이 연구에서는 긴 관상동맥 병변에 세대별 약물용출 스텐트를 중첩 시술 후 임상 결과를 파악해 보고자 하였다.
대상 및 방법
2006년 1월부터 2012년 7월까지 전남대학교병원 심혈관센터에서 긴 관상동맥 병변에 약물용출 스텐트를 중첩시켜 시술 받은 2년간 임상적 추적 관찰을 시행한 환자 364명을 대상으로 하였다. 이 중 1세대 약물용출 스텐트를 I군(n = 183, 62.3 ± 10.4, 남 = 136예), 2세대 약물용출 스텐트를 II군(n = 181, 64.3 ± 10.7, 남 = 134예)으로 분류하여 후향적 분석을 진행하였다. 1세대 약물용출 스텐트는 paclitaxel eluting-stent(PES; Taxus stent®, Pico elite stent®, Coroflex please stent®)와 sirolimus eluting-stent (SES; Cypher stent®)를 사용하였고, 2세대 약물용출 스텐트는 zotarolimus eluting-stent (ZES; Endeavor stent®, Resolute integrity stent®)와 everolimus eluting-stent (EES; Xience stent®, Promus stent®)를 사용하였다. 단, 연령이 80세 이상 고령인 환자는 제외하였다. 진단명으로는 ST-분절 상승 심근경색증(ST elevation myocardial infarction, STEMI), 비ST-분절 상승 심근경색증(non-ST elevation myocardial infarction, NSTEMI), 오래된 심근경색증(old myocardial infarction, OMI), 불안정형 협심증(unstable angina pectoris, UAP), 안정형 협심증(stable angina pectoris, SAP)으로 분류하였다. 위험 요인으로는 흡연, 당뇨병, 고혈압, 고지혈증 등을 조사하였다. 또한 혈류 정도를 나타내는 Thrombolysis In Myocardial Infarction(TIMI) flow [12] 0, 1, 2, 3, 좌심실 구혈률(left ventricular ejection fraction, LVEF) [13,14], 혈관 내경의 정량적 분석을 알 수 있는 관상동맥 조영술 영상 분석(quantitative coronary angiography analysis, QCA), 병변의 복잡도(American College of Cardiology/American Heart Association lesion type, [ACC/AHA])를 조사하였다.
정량적 관상동맥 조영술
QCA는 2명 이상의 숙련된 검사자가 시행하였다. 니트로글리세린을 관상동맥 내로 투여한 후 시술 전, 후 추적 관상동맥 조영술 시 촬영한 혈관 조영 촬영에 대하여 QCA 분석 시스템(Centricity Cardiology CA1000 V2.0, GE Medical systems, Eindhoven, Netherlands)을 사용하여 유도 도자를 기준으로 보정하여, 참조혈관 직경(reference diameter, mm) 및 표적 병변의 내경 협착(diameter stenosis, %)과 최소 혈관 직경(minimal lumen diameter, mm) 등을 측정하였다.
임상 경과 추적관찰
임상 경과는 환자들의 외래기록지 및 입원기록지와 관상동맥 중재술 기록 및 영상을 근거로 평가하였고 외래 내원이 중단된 환자는 전화 방문을 시행하였으며, 최종 경과가 확인된 기간까지를 관찰 기간에 포함하였다. 추적 관상동맥 조영술은 시술 후 1년을 전후(평균 추적 검사 기간: 306 ± 212일)하여 시행하였고, 허혈 증상이 있는 경우에는 임상경과 관찰 중에 즉시 시행하였다. 추적 관상동맥 조영술이 되지 않은 경우에는 2년 이내 주요 심장사건 및 사망을 분석하였다. 긴 관상동맥 병변은 30 mm 이상 혈관을 대상으로 비교하였고, 추적 관상동맥 조영술 상의 재협착(restenosis)은 정량적 관상동맥 조영술상 스텐트 내부나 근위부와 원위부의 각각 5 mm 이내 분절의 혈관 내경이 참조혈관 직경에 비해 50% 이상 좁아진 경우로 정의하였다. 단, 연령이 80세 이상 고령인 환자는 제외하였다. 재협착의 형태에 따라 I형(IA-ID), II형, III형, IV형으로 분류하였다[15]. 재협착이 있으면서 협심증 증상이 있거나 부하 검사상 심근 허혈이 증명된 경우 시술자가 판단한 방법에 의해 재개통술을 시행하였다. 입원 기간 및 추적 기간 동안의 주요 심장사건(major adverse cardiac events, MACE)의 발생을 평가하였고, MACE는 심인성 사망, 표적 병변과 관련된 심근경색 또는 표적 병변 재개통술(target lesion revascularization, TLR)로 정의하였다.
통계 분석
통계분석을 위하여 SPSS for Windows 20.0 (Statistical Package for the Social Sciences, SPSS INC., Chicago, IL, USA)을 이용하였다. 연속형 자료는 평균값 ± 표준편차의 형식으로 표시하였고, 비연속형 자료는 빈도 및 비율(%)로 기술하였다. 대상비교는 independent t-test, Chi-square test를 시행하였고, 2년 후 MACE에 영향을 미치는 예후인자에 대해 분석하기 위하여 단변량 분석(univariate analysis)과 다변량 분석(multivariate analysis)을 시행하였다. 통계적 유의수준은 p < 0.05로 하였다.
결 과
환자들의 임상적 특성
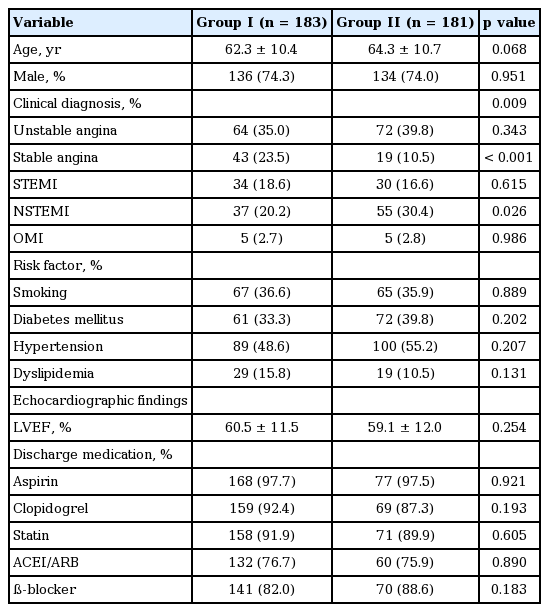
입원 당시 환자의 진단명으로 STEMI는 I군 34명(18.6%), II군 30명(16.6%), UAP는 I군 64명(35.0%), II군 72명(39.8%), OMI는 I군 5명(2.7%), II군 5명(2.8%)으로서 양군 간에 차이가 없었다. SAP는 I군 43명(23.5%), II군 19명(10.5%), NSTEMI는 I군 37명(20.2%), II군 55명(30.4%)은 II군에서 많았다(p = 0.026). 남성(74.3% vs. 74.0%)은 양군 간에 차이가 없었다(p = 0.951). 동맥 경화증의 위험인자인 고혈압(48.6% vs. 55.2%), 당뇨병(33.3% vs. 39.8%), 흡연(36.6% vs. 35.9%), 고지혈증(15.8% vs. 10.5%)은 양군 간에 차이가 없었다. 좌심실 구혈률(LVEF)은 양군 간에 차이가 없었다(60.5 ± 11.5 vs. 59.1 ± 12.0%, p = 0.254). 퇴원 시 복용 약에서 aspirin (97.7% vs. 97.5%), clopidogrel (92.4% vs. 87.3%), statin (91.9% vs. 89.9%), angiotensin converting enzyme inhibitor or angiotensin receptor blockers (76.7% vs. 75.9%), ß-blocker (82.0% vs. 88.6%)는 양군 간에 유의한 차이가 없었다(Table 1).
관상동맥 조영술 특성
관상동맥 중재술을 시행한 혈관은 좌전하행지(66.1% vs. 53.0%, p = 0.015), 좌회선지(7.1% vs. 7.7%, p = 0.818), 우관상동맥(26.8% vs. 39.2%, p = 0.012) 중 I군에서 II군보다 좌전하행지, 우관상동맥 병변에 대한 시술이 많았다. 시술 전 TIMI flow는 TIMI 0 (23.0% vs. 33.1%, p = 0.030), TIMI I (5.0% vs. 4.4%), TIMI II (26.8% vs. 29.8%), TIMI III (45.4% vs. 32.6%, p = 0.013)는 I군과 II군 사이에서 TIMI I, III의 경우 차이가 있었다. ACC/AHA lesion type은 type B1 (6.0% vs. 3.9%), Type B2 (35.5% vs. 69.6%, p < 0.001), Type C (58.5% vs. 26.5%, p < 0.001) 중 I군에서 type B2 이상의 복잡 병변이 많았다. 만성 완전 폐쇄 병변(9.3% vs. 13.8%)은 차이가 없었다(p = 0.177). 병변 혈관의 수는 단일혈관 병변(44.8% vs. 43.6%), 두혈관 병변(31.1% vs. 41.4% p = 0.041), 세혈관 병변(24.0% vs. 14.9%, p = 0.028) 중 I군에서 두혈관 병변 이상에서 차이가 있었다(Table 2).
관상동맥 중재술 전후의 특성
관상동맥 조영술 시행 후 정량적 관상동맥 조영 분석에서 stent 근위부 참조혈관 내경 (3.1 ± 0.39 mm vs. 3.1 ± 0.50 mm), 병변 최소 내경(0.5 ± 0.39 mm vs. 0.4 ± 0.36 mm), stent 원위부 참조혈관 내경(2.4 ± 1.00 mm vs. 2.2 ± 1.15 mm), 내경 협착(81.9% vs. 82.0%), 병변 길이(47.3 ± 12.59 mm vs. 46.2 ± 9.65 mm)는 양군 간에 통계적으로 유의한 차이는 없었다. Stent 평균 내경은 II군에서 작았다(3.1 ± 0.26 mm vs. 3.0 ± 0.28 mm, p = 0.023). Stent 평균 길이(57.4 ± 13.30 mm vs. 59.5 ± 12.88 mm, p = 0.124)는 통계적으로 유의한 차이는 없었다. 후기 스텐트 내 손실(0.32 ± 0.02 mm vs. 0.41 ± 0.04 mm, p = 0.806), 후기 분절 내강 손실(0.27 ± 0.02 mm vs. 0.24 ± 0.02 mm, p = 0.061)로 분석이 되었다. Stent 약물용출 성분 유형 중 SES (18.0%), PES (81.9%), ZES (52.4%), EES (47.5%)로 분석이 되었다(Table 3).
추적 관상동맥 조영술 소견
추적 관상동맥 조영술은 251예에서 306 ± 212일째에 시행되었고, 스텐트 내 재협착(26.2% vs. 8.9%, p = 0.002)은 I군에서 II군보다 많았다. 시술 후 스텐트 내 재협착 유형[16]은 Focal IA (2.2% vs. 0.0%, p = 0.497), IB (15.5% vs. 14.2%, p = 0.240), IC (24.4% vs. 28.5%, p = 0.200), ID (2.2% vs. 0.0%, p = 0.497)로서 양 군 간에 유의한 차이는 없었다. Diffuse II (37.7% vs. 42.8%, p = 0.098), III (6.6% vs. 14.2%, p = 0.779), IV (11.1% vs. 0.0%, p = 0.126)형은 양 군 간에 유의한 차이는 없었다. 스텐트 내 재협착 부위로 나누었을 때 근위부 스텐트 가장자리(4.7% vs. 2.5%), 근위부 스텐트 중앙 부분(6.4% vs. 1.3%), 원위부 스텐트 중앙 부분(5.8% vs. 1.3%), 원위부 스텐트 가장자리(2.3% vs. 0.0%)는 통계적으로 유의한 차이는 없었다. 그러나 스텐트 중첩 부분(13.4% vs. 5.1%, p = 0.048)의 재협착 발생률은 I군에서 II군보다 많았다(Table 4).
주요 심장사건
병원 내 사망(1.6% vs. 0.6%, p = 0.320), 추적 관찰 기간 중 심장사로 인한 사망(1.6% vs. 2.2%, p = 0.692), 심장과 관련없는 사망(1.1% vs. 1.7%, p = 0.644), 후기 스텐트 혈전증(0.5% vs. 0.6%, p = 0.994)은 양군 간에 차이가 없었다. 6개월간 관찰된 MACE는 양 군 간에 차이가 없었다(5.5% vs. 1.7%, p = 0.050). 1년간 관찰된 MACE는 I군에서 II군보다 높았고(21.9% vs. 6.1%, p < 0.001), 2년간 관찰된 MACE는 I군에서 II군보다 높았으며(25.7% vs. 6.6%, p < 0.001), TLR (21.9% vs. 2.2%, p < 0.001)은 I군에서 높았지만, 심근경색증(1.6% vs. 2.8%, p = 0.465), 관상동맥 우회술(0.5% vs. 0.0%, p = 0.319) 등은 양군 간에 차이가 없었다(Table 5).
주요 심장사건에 영향을 미치는 인자
긴 관상동맥 병변에 약물용출 스텐트 중첩 시술 후 2년 추적 관찰에서 주요 심장사건 및 사망에 미치는 예측인자를 파악하기 위하여 단변량 분석(univariate analysis)에서 paclitaxel-eluting stent (hazard ratios [HR], 3.140; 95% confidence interval [CI], 1.787-5.517; p < 0.001), LVEF ≤ 45% (HR, 2.904; 95% CI, 1.586-5.317; p < 0.001), 당뇨병(HR, 1.977; 95% CI, 1.185-3.299; p = 0.009)이 유의한 예측인자로 분석이 되었다. 3개의 유의한 예측인자를 대상으로 다변량 분석(multivariate analysis)을 한 결과 paclitaxel-eluting stent (HR, 5.168; 95% CI, 2.515-10.617; p < 0.001), 45% 이하의 좌심실 구혈률(HR, 3.586; 95% CI, 1.839-6.990; p < 0.001), 당뇨병(HR, 2.984; 95% CI, 1.605-5.548; p < 0.001)이 통계적으로 유의한 예측인자로 분석이 되었다(Table 6).
고 찰
이 연구에서 긴 관상동맥 병변에서 약물용출 스텐트 시술 결과, 제1세대 약물용출 스텐트 시술과 비교하여 2세대 약물용출 스텐트가 낮은 주요 심장사건 발생률 및 재협착률, 재관류술을 보여 주었다.
관상동맥 중재술 분야는 계속하여 발전을 거듭하고 있고 일반금속 스텐트를 넘어 약물용출 스텐트가 개발된 후 관상동맥 질환 치료에 많은 발전이 있었다. 하지만 여전히 관상동맥 우회술보다 혈관재개통술의 위험성이 크고, 약물용출 스텐트의 장기간 추적 관찰에 대한 연구 경험이 축적되고 있지만, 후기 스텐트 혈전증과 스텐트내 재협착은 아직도 중요한 문제점으로 생각된다. 이에 처음 개발되었던 1세대 약물용출 스텐트에 비해 현재도 많이 사용되고 있는 2세대 약물용출 스텐트의 사용이 이러한 문제들을 해결하고 좀 더 나은 임상 결과를 가져올 수 있을 것으로 생각되었다. 세대를 비교한 각각의 연구[17-20]에서는 2세대에서 양호한 결과를 보여주거나 비슷하다는 증거가 제시되었고 본 연구의 결과와 비슷하였다.
최근에 다양한 약물용출 스텐트를 사용하게 되면서 각각의 약물용출 스텐트가 실제 임상에서 어떤 결과를 보이는지에 대한 연구들이 발표되고 있다[21-26]. 이 연구에서 긴 관상동맥 병변에 약물용출 스텐트 중첩 시술 후 2년간 임상적 추적 관찰 결과, 주요 심장사건 및 사망에 미치는 예측인자를 다변량 분석을 통해 분석한 결과, PES, 저하된 좌심실 구혈률 및 당뇨병이 통계적으로 유의한 예측인자이었다. 또한 이 연구에서는 병변의 길이가 긴 관상동맥 병변에 대하여 2개 이상의 약물용출 스텐트를 중첩 시술하여 스텐트 전체 길이의 합계가 30 mm 이상이었던 환자군을 대상으로 추적 관찰한 결과 20.7%의 재협착률, 10%의 MACE 발생률을 보였다. 기존에 보고된 약물용출 스텐트 사용에 대한 연구들과 비슷한 것으로서[27-29], 긴 관상동맥 병변에 대하여 중첩 시술 스텐트는 비교적 효과적인 치료 방법이라는 것을 확인할 수 있었다. 다만 제2세대 약물용출 스텐트 중첩 시술보다 제1세대 약물용출 스텐트 중첩 시술에서 재협착률이 다소 높은 이유 중의 하나는 제2세대 약물용출 스텐트 중첩 시술의 추적 관상동맥 조영술이 낮았기 때문에 두 군 간에 차이가 있을 것으로 생각된다. 단 선행 연구[12]에서 주요 심장사건 및 사망에 미치는 유일한 예측인자로 분석되었던 ACC/AHA lesion type C는 본 연구에서 통계적으로 유의한 차이는 없었다. 이는 전체 시술환자 364명 중 추적 관상동맥 조영술을 받은 환자가 251명(55%)으로서, 비교적 낮은 추적 관상동맥 조영술이 하나의 요인으로 생각된다.
기본 임상 특징으로 관상동맥 질환의 위험인자로 잘 알려진 당뇨병은 선행 연구에서 차이가 있었지만[10], 이 연구에서는 차이가 없었다. 이는 당뇨병을 동반한 긴 관상동맥 병변을 가진 환자 비율이 낮았기 때문이라 생각된다.
임상진단명으로 myocardial infarction가 양군 간에 유의한 차이를 보인 것은 I군보다 II군에서 더 많았음에도 좋은 결과를 보였기 때문으로 생각된다.
다른 연구에서는 시술 결과 스텐트 내경이 더 작을수록 스텐트내 재협착률이 높은 것으로 보고되었으나[30], 이 연구에서는 2세대보다 1세대에서 스텐트 내경이 더 큼에도 불구하고 스텐트내 재협착이 더 많이 온다는 결과를 보였다.
이 연구에서 MACE는 2세대 약물용출 스텐트보다 1세대 약물용출 스텐트에서 유의한 차이를 보였다. 다른 연구[31]에서도 전반적으로 제1세대 약물용출 스텐트보다 2세대 약물용출 스텐트에서 좋은 결과를 보이고 있었고, 이 연구 역시 2세대 약물용출 스텐트가 좋은 결과를 보이고 있었다. 다른 연구 결과 MACE발생률은 5-10% 정도였으나[22,23,32,33], 이 연구에서 1세대 약물용출 스텐트는 25.7%, 2세대 약물용출 스텐트는 6.6%로서 1세대 약물용출 스텐트에서 다소 높았다.
이번 연구의 제한점으로는 후향적 조사 연구였고 단일 센터에서 시행한 조사이며 무작위 대조시험이 아니었다는 점이다. 또한 추적 관상동맥 조영술이 전체 대상환자의 55%에서 시행되어 비교적 낮은 추적 관상동맥 조영술이 시행되었다. 1세대 약물용출 스텐트와 차이를 보였던 것은 연도별 심혈관센터 방침에 차이가 있었기 때문으로 생각되어 결과의 해석에 주의가 필요하다. 그리고 1세대 약물용출 스텐트에서 PES가 82%로 압도적으로 많은 이유는 그 당시 시술자의 선호도와 다혈관 질환자에 대한 배려에 의한 결과라 생각된다. 하지만 이번 연구에서는 전남대학교병원 심혈관센터에서 시행한 모든 자료를 보여주고자 나타내었다. 또한 실제 임상에서는 보다 복잡한 병변을 치료하고 대단위 무작위 연구 대상에서 제외되었던 모든 병변 및 환자들이 치료 대상에 포함되는 경우가 많기 때문에, 약물용출 스텐트의 중첩 시술의 안정성에 대한 결론을 내리기까지는 많은 연구와 장기간의 임상 관찰이 필요할 것으로 사료된다.
2006년 1월부터 2012년 7월까지 전남대학교병원 심혈관센터에서 긴 관상동맥 병변에 약물용출 스텐트 중첩 시술 후 2년 임상적 추적 관찰 환자 364명을 대상으로 임상경과를 분석한 결과, 2세대 약물용출 스텐트 중첩 시술은 1세대 약물용출 스텐트 중첩 시술보다 양호한 결과를 보였다. 세대별 스텐트의 발전으로 인해 긴 관상동맥 병변에서 약물용출 스텐트의 중첩 시술은 재발률 및 주요 심장사건 발생률이 비교적 낮은 편이었지만, 향후 더 많은 환자를 대상으로 연구해야 할 것으로 생각된다.