다발성 색전 폐렴을 동반한 Candida tropicalis 폐동맥 혈전증 1예
Septic Pulmonary Artery Thrombosis with Multiple Pulmonary Embolisms Caused by Candida tropicalis
Article information
Abstract
패혈성 폐 혈전색전증은 드문 질환으로 약물 중독자들에 흔하였으나 점차 감소하는 추세이며 중심 정맥 카테터의 사용, 인공 혈관 장치, 면역억제자와 관련성이 나타나고 있다. 저자들은 기저질환이 없는 건강한 젊은 환자에서 그라목손 음독으로 인하여 스테로이드와 cyclophosphamide 치료 후, 장기간 중심정맥 카테터를 통한 완전 정맥 영양을 시행하는 상태에서 발생한 진균혈증이 심내막염과 내안구염을 동반한 심한 다발성 색전 폐렴과 칸디다 폐동맥 혈전증을 유발하여 항진균제 치료 후 호전된 1예를 경험하여 문헌고찰과 함께 보고하는 바이다.
Trans Abstract
Septic pulmonary thromboembolism resulting from fungal infection is rare. A 32-year-old woman with acute paraquat intoxication was treated with high-dose intravenous steroid and cyclophosphamide pulse therapy. She presented with a prolonged fever, dyspnea, and multiple pneumonic infiltrations. Central venous catheterization was necessary for total parenteral nutrition. The response to antibiotic therapy was disappointing and Candida tropicalis was cultured in the blood repeatedly. Vegetations were found in the superior vena cava on echocardiography and both pulmonary arteries had massive thromboembolism on computed tomography (CT). Intravenous amphotericin B and anticoagulation therapy showed improvement. When patients with central venous catheters and recurrent fungemia present with dyspnea and fever, septic pulmonary thromboembolism and other disseminated infections, such as infective endocarditis or endophthalmitis, should be kept in mind. (Korean J Med 2013;84:759-763)
서 론
패혈성 폐 혈전색전증은 발생 빈도가 드문 질환으로 중심정맥 유치도관이나 인공 심박동기 같은 인공 기구의 삽입, 패혈성 혈전 정맥염, 삼첨판 심내막염과 같은 심혈관계 감염, 장기 이식 후 면역 저하자, 약물 남용자에서 주로 발생한다고 알려져 있다[1,2]. 대부분의 경우 패혈성 폐 혈전색전증은 세균에 의해 발생하나 진균 감염에 의해서 발생하기도 한다[1,2]. 2007년에 일본에서 보고한 패혈성 폐 색전증 211예 중에서 대상 환자들의 가장 흔한 기저질환은 백혈병(43.2%)이었는데, 173예(85.6%)가 진균에 의한 것이었고 세균성 감염은 74예에서 확인되었다[3]. 국내에서도 면역 저하 환자가 증가하고 중심정맥도관 삽입이 흔하며 칸디다혈증이 종종 발생하여 진균에 의한 폐동맥 혈전색전증도 드물지 않을 것으로 예상된다. 그러나 아직까지 실제 세균에 의한 패혈성 혈전색전증의 증례 보고가 대부분이었고[4], 진균에 의한 패혈성 폐 혈전색전증의 국내 증례 보고는 없었다.
이에 저자들은 중심정맥 카테터 유치 이후에 Candida tropicalis 진균혈증으로 양 폐동맥의 심한 혈전증과 이로 인한 다발성 색전폐렴을 동반한 증례 1예를 경험하였기에 보고하는 바이다.
증 례
환 자: 32세, 여자
주 소: 3주간 지속되는 발열
현병력: 내원 6주 전 파라콰트 종류인 그라목손(gramoxone) 음독으로 타병원 응급실에 입원하여 위 세척 및 대퇴정맥 이중내강 카테터를 통한 응급 혈액투석을 시행하였다. 그라목손으로 인한 폐 섬유증을 예방하기 위해 prednisolone 1 mg/kg 1일 1회 및 cyclophosphamide 충격요법을 하였으며 치료 시작 2일 후부터 경구 prednisolone 50 mg 1일 1회 요법으로 바꾸어 복용하였다. 환자는 그라목손 음독으로 인하여 구강 궤양이 발생하였으며 경구 섭취가 힘들어 우측 쇄골하정맥 카테터를 삽입하여 완전 정맥 영양을 시행하였다. 입원 21일째부터 발열이 동반되어 시행한 혈액배양 검사에서 Candida tropicalis가 배양되어 입원 25일째에 중심정맥 카테터를 제거하고, 경구 prednisolone 25 mg/day로 감량하면서 fluconazole 800 mg 부하용량 정맥주사 투여 후 400 mg 24시간 간격으로 정맥주사하기 시작하였다.
입원 29일째 단순 흉부 방사선 사진에서 우측 하엽에 폐렴 소견이 확인되어 원내 획득 폐렴 가능성을 고려하여 항생제 치료를 시작하였고 입원 36일째에는 경구용 스테로이드 복용도 중지하였다. 그러나 여전히 Candida tropicalis에 의한 진균혈증과 39도 이상의 발열이 지속되고 이전에 없던 호흡곤란을 호소하여 입원 36일째 fluconazole은 중지하고 amphotericin B 1 mg/kg 24시간마다 정맥주사로 변경 후 입원 37일(진균혈증 발생 16일)에 본원 응급실로 전원되었다.
과거력: 약물 남용의 과거력은 없었으며, 심내막염 등의 병력도 없었다.
개인력: 흡연력, 음주력은 없었다.
신체 검사: 활력 징후는 혈압 140/89 mmHg, 맥박수 120회/분, 호흡수 19회/분, 체온 39℃이었으며 의식도 명료하였다. 만성 병색을 나타내고, 폐 양측 하엽에서 수포음이 청진되었으며 심음은 규칙적이고 잡음이 청진되지 않았다. 좌안의 시력 저하를 호소하였으며 다른 신경학적 증상은 보이지 않았다. 양측 상 하지에 연부조직 감염을 의심할만한 소견도 보이지 않았다.
검사실 소견: 말초혈액검사에서는 백혈구 8,020/mm3(호중구 79.5%, 림프구 13.1%), 혈색소 8.3 g/dL, 혈소판 231,000 /mm3으로 호중구 비율 증가 및 빈혈이 있었다. 적혈구 침강 속도 63 mm/hr, C-반응단백 26.94 mg/dL로 증가되어 있었다. AST/ALT 44/60 U/L으로 약간 상승되어 있었고, 알부민 2.5 g/dL로 감소하였으며, 신기능은 정상이었다. 고배율 시야 소변 검사에서 현미경적 혈뇨를 동반하였으며 그 외 검사에서는 특이 소견이 없었다. 진균혈증 발생경과 17일에 시행한 말초 혈액배양 검사 3쌍은 모두 음성이었고 이후 시행한 모든 말초 혈액배양 검사도 배양 음성이었다.
방사선 소견: 단순 흉부 방사선 사진에서 폐 양측 하엽에 반점형 침윤(patchy infiltration) 폐렴 소견이 보였다. 입원 2일(진균혈증 발생 18일)째 장기간 진균혈증을 보인 것에 대하여 흔한 합병증인 심내막염 발생을 확인하기 위해 경흉부 심장초음파 검사를 시행하였으며 좌심실 수축기 기능이나 심근벽운동 장애는 없었고 심내 증식증도 없었다.
입원 6일(진균혈증 발생 22일)째까지도 39℃ 이상 열이 지속되어 흉부, 복부 컴퓨터단층촬영술(CT)을 시행하였다. 흉부 CT에서 양측 폐야에 다발성 결절 음영이 있고 기관지 주위 반점형 경화성 병변(peribronchial patchy consolidation) 및 젖빛유리혼탁(ground glass opacity), 간질비후(interstitial thickening)가 관찰되었으며 우하분엽 폐동맥과 그 하방 및 좌하엽 폐 동맥과 그 하방으로 거의 폐 동맥의 내강 대부분을 차지하는 다발성 혈전 색전증도 관찰되었다(Fig. 1A). 입원 7일(진균혈증 발생 23일)째 경흉부 심장초음파 추적검사에서 0.1 × 1.25 cm, 0.18 × 0.82 cm의 진동하는 에코 발생 종괴(oscillating echogenic material) 2개가 우심방의 상대정맥 삽입부에서 관찰되었다(Fig. 2).
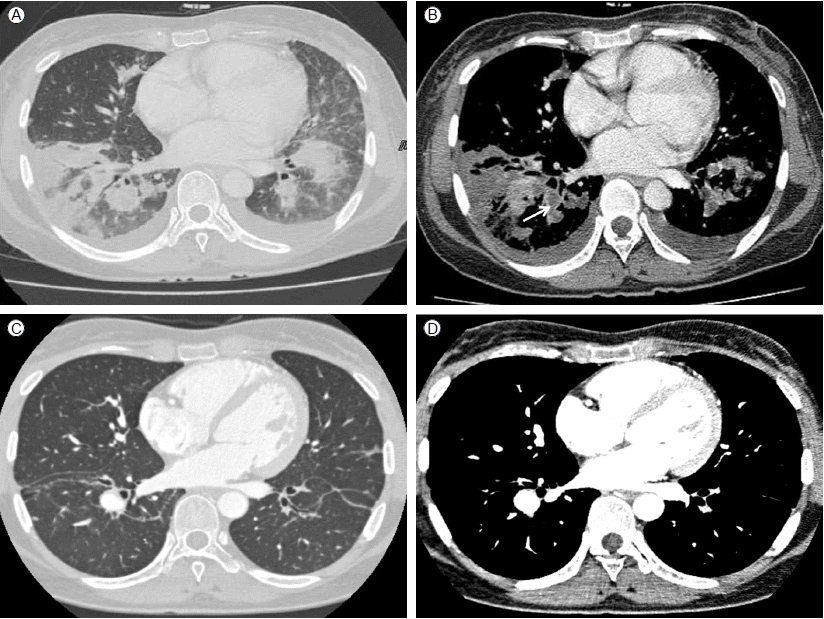
Chest CT showed deep vein thrombosis on admission and after discharge: Multiple peripheral nodular lesions and peribronchial patchy consolidations with ground glass opacities are seen on both lobes on admission day 6 (A). Both lower lobar pulmonary arteries show massive thromboembolism (arrow) (B) and the follow-up CT angiography shows improvement (D). Parenchymal pulmonary infiltrations also show improvement in the follow-up CT after discharge (C).
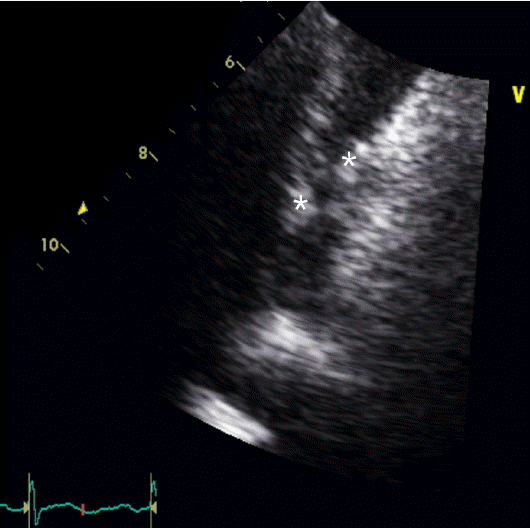
Cardiac transthoracic echocardiography shows two oscillating echogenic lesions on the superior vena cava wall (0.1 × 1.25 cm, 0.18 × 0.82 cm) (asterisk).
폐 혈전색전증의 정확한 평가를 위해 심부 정맥 혈전 컴퓨터단층촬영(DVT-CT)을 시행하였으며 폐동맥 혈전이 우하엽 폐동맥과 그 하방 그리고 좌하엽 폐동맥과 그 하방으로 확인되었다(Fig. 1B). 입원 22일(진균혈증 발생 38일)째 추적 관찰한 DVT-CT에서는 이전과 비교하여 양측 폐에 다발성 결절 음영과 기관지 주위 경화성 병변은 일부 호전되었으며 양측 폐동맥 혈전 색전은 조금 감소하였으나 여전히 남아있었다.
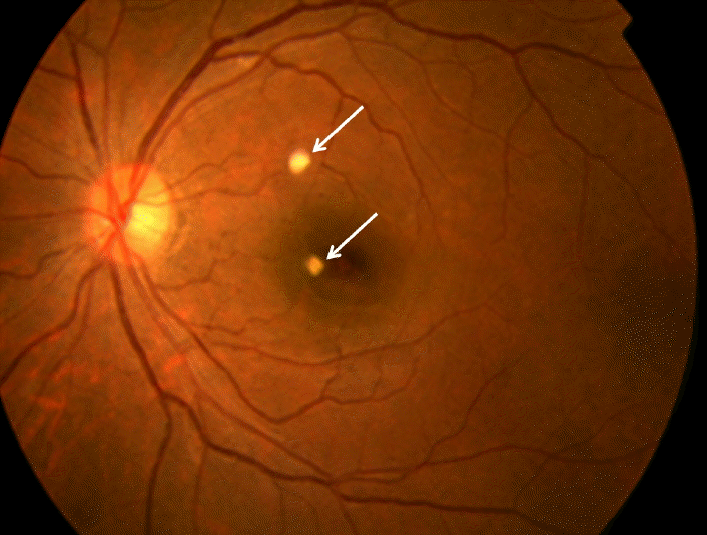
안과 검사 소견: 전원 당시 좌안의 시력 저하로 안과에 협진 의뢰하였고 망막의 출혈과 침윤 소견이 보여 칸디다 내인성 안내염으로 진단하였다(Fig. 3).
치료 및 경과: 타병원에서 fluconazole 투여하였으나 호전보이지 않아 fluconazole 내성 고려하여 진균혈증 발생 15일부터 amphotericin B를 1 mg/kg 24시간마다 정맥주사로 투여하기 시작하였다. 전원 후에도 발작적인 호흡곤란이 지속되고 폐렴의 호전이 없으며 39도 이상 발열이 지속되어 약열의 가능성 고려하여 입원 4일(진균혈증 발생 20일)째 amphotericin B 투여를 중단하고 caspofungin 50 mg 24시간 마다 정맥주사로 변경하였다. 입원 6일째 호흡곤란과 양측 폐 동맥을 거의 다 폐쇄하는 다발성 색전으로 급성 폐 색전증에 준하여 wafarin과 enoxaparin 주사로 항응고 치료를 시작하였다. 항응고 치료와 caspofungin 총 21일 동안 치료 후 호흡곤란과 발열이 호전되며 C-반응단백도 처음 입원 당시 26.94 mg/dL에서 4.3 mg/dL까지 호전되어 환자의 경제적 부담을 고려하여 다시 amphotericin B 1 mg/kg/day로 변경하였다.
Amphotericin B 25일간 총 누적용량 1,290 mg 투여 후 흉부 단층 촬영을 시행하였으며 다발성 결절 음영과 기관지 주위 반점형 경화 병변의 호전 소견 보여(Fig. 1C) fluconazole 400 mg/day 경구 투약으로 변경하였다. 진균혈증 발생 103일 째 시행한 흉부 혈관 조영 컴퓨터단층촬영(chest CT angiography)에서 양측 하분엽 폐동맥 분지의 혈전 호전 소견이 보였다(Fig. 1D). 진균혈증 발생 109일째 안과 추적검사를 시행하였고 칸디다 내인성 안내염은 모두 호전되어 더 이상 병변은 관찰되지 않았다. 환자는 경구 fluconazole 400 mg/day 총 24주 동안 투여 후 치료를 종료하였다.
고 찰
패혈성 폐 혈전색전증은 드문 질환으로 약물 중독자, 세균성 심내막염, 패혈성 혈전 정맥염 환자에 호발한다고 알려져 있다. 그러나 최근의 연구를 보면 14예의 패혈성 폐 색전증 환자 중 편도주위 농양으로 인한 패혈성 폐 색전증인 Lemierre 증후군이 4예, 중심정맥 카테터 감염이 3예, 인공 폐동맥판 심내막염이 2예, 감염된 인공 심박동기 또는 심박동기 전선이 2예, 치아 농양, 콩팥 주위 농양, 약물 중독자가 각각 1예씩 확인되어 약물 중독 외에도 다양한 경로를 통하여 발생할 수 있다는 것을 알 수 있다[2]. 오랜 기간 유치 중인 카테터의 사용, 인공 혈관 장치(prosthetic vascular device)의 사용, 면역억제자의 증가로 인하여 패혈성 폐 색전증의 역학도 변하였다[2]. 패혈성 폐 혈전 색전증 환자에서 약물 남용 외에도 이러한 시술의 병력이 있는지 면밀히 확인하는 것이 진단에 중요한 단서가 될 수 있을 것이다.
완전 정맥 영양을 위한 혈관 내 유치 카테터로 인하여 가장 흔히 나타나는 합병증은 균혈증이다[5]. 가장 흔한 진균은 칸디다이며 Candida albicans, Candida glabrata, Candida parapsilosis, Candida tropicalis가 대부분을 차지하는 것으로 알려져 있다[5]. 또한 본 증례와 같이 기저 질환이 없는 사람이라도 이전에 수술받은 사람이나 완전 정맥 영양을 시행한 경우 칸디다 균혈증의 위험성이 증가한다[6].
카테터 관련 중심정맥 패혈성 혈전은 카테터 패혈증, 기저질환으로 혈액응고 질환을 가진 경우와 관련하여 나타나는 것으로 알려져 있다[5]. 국내에는 Lemierre 증후군으로 인하여 우측 폐동맥에 혈전을 동반한 패혈성 폐 혈전색전증에 대한 보고[7]와 기저질환이 없는 급성 신우신염 환자에 유발된 신정맥 혈전증과 폐 색전증에 대한 보고가 있다[8]. 그러나 유치 카테터에 의한 감염에 동반된 양측 폐 동맥의 광범위 혈전증에 대한 보고는 아직 없었다. 또한 2007년 일본에서 발표한 패혈성 폐 혈전색전증 247예 중에서 173예가 진균에 의한 것이었으며 진균 중에는 Aspergillus가 14.6%로 가장 많았으며 Mucormycosis 12.6%, Candidiasis 7.3% 순으로 나타났다. 하지만 173명의 진균에 의한 패혈성 폐 혈전색전증 환자 중 76명(43.9%)이 기저질환으로 백혈병을 동반하였고 12명(6.9%)은 선암을 가지고 있었으며 12명(6.9%)은 림프종을 동반하고 있었다[3]. 본 증례와 같이 기저질환이 없던 건강한 환자에서 단기간의 면역억제제 사용 후 발생한 경우는 없어 본 증례는 매우 이례적인 것으로 사료된다.
Iwasaki 등[9]이 10명의 패혈성 폐 색전증 환자를 대상으로 시행한 연구에서 변연부의 다발성 결절형, 혈관의 끝에 보이는 병변(feeding vessel sign), 쐐기 모양의 결절이 패혈성 폐 색전증의 특징적인 흉부 단층촬영 소견임을 확인하였는데 본 증례의 환자에서도 흉부 단층 촬영상에서 양 폐야의 주변에 다수의 결절형이 확인되었다. 또한 기관지 주위 반점형 경화성 병변 외에도 젖빛 유리 혼탁 현상이 있어 진균성 폐렴의 특징적인 소견을 보였다.
2009년도 카테터 사용으로 인한 침습성 칸디다증에 대한 미국 감염학회의 진료 지침에 의하면 C. glabrata나 Candida krusei 감염일 가능성이 적을 경우 fluconazole 사용을 권장한다[10]. 본 환자는 Candida tropicalis 혈증이 확인되었으며 이로 인하여 진균성 폐렴과 패혈성 폐 색전증이 발생하였고 내안구염까지 동반되었으나 성공적인 항진균제 치료로 호전되었다. 중심정맥 카테터와 관련된 칸디다혈증의 경우 중심정맥 카테터를 제거하는 것이 예후를 향상시키는 데 도움이 된다는 것에 대해서는 논란이 있었으나 현재 미국감염학회 지침에서는 중심정맥 카테터 사용에 의한 칸디다증의 경우 카테터를 제거하는 것을 원칙으로 하고 있다[10].