대장 외에 다발성 종양이 발생한 가족성샘종폴립증 1예
A Case of Multiple Tumors Located in Structures Other than the Colon in a Patient with Familial Adenomatous Polyposis
Article information
Abstract
저자들은 가족성샘종폴립증 환자가 대장 외 증상으로 회장과 담낭에 용종이 있었고, 짧은 간격의 추적 상부위장관내시경 검사를 시행했음에도 불구하고 십이지장 유두부 선암종과 위의 바닥샘종과 연관된 위 선암종이 발생한 증례를 경험하였다. 과거와 비교하여 가족성샘종폴립증 환자들이 선암종이 발생하기 전에 예방적으로 대장 절제술을 받는 경우가 증가하면서 대장 외 증상으로 인한 사망률이 점차 증가하고 있다. 내시경과 초음파를 이용한 주기적인 추적검사가 필요할 것으로 생각한다.
Trans Abstract
Most patients with familial adenomatous polyposis (FAP) undergo prophylactic colectomy. As a result, extracolonic manifestations including benign and malignant tumors are more common in patients with FAP, and duodenal cancer is now the main cause of death. However, duodenal adenomas and carcinomas are detected less frequently in Korea and Japan than in Western countries, and gastric cancer is more prevalent than in Western countries. In the present case, a 63-year-old man, who had undergone a total colectomy and an ileostomy 14 years previously, presented at our outpatient clinic complaining of discomfort at the ileostomy site. The patient had adenomas in the gallbladder and ileum, and adenocarcinomas in the duodenum and stomach. The interval between development of duodenal cancer and stomach cancer was only 4 months. Therefore, we suggest that more frequent endoscopic surveillance may be needed for these cases. (Korean J Med 2013;84:545-550)
서 론
가족성샘종폴립증에서 나타날 수 있는 대장 이외의 병변은 다양하다. 종양 병변으로는 간모세포종, 데스모이드종양, 갑상선암, 십이지장에 발생하는 선종 및 선암, 소장의 용종 및 암, 위의 용종 및 암, 담도계 및 췌장의 선종, 뇌종양 등이 있다. 양성 병변으로는 골종양, 피지낭종, 치아의 이상, 눈에 나타나는 망막색소상피의 선천성 비대 등이 있다[1].
과거에 비해 가족성샘종폴립증 환자에서 예방적인 대장 수술이 진행되는 경우가 늘어나면서 대장 외 질환, 특히 상부 위장관 질환에 의한 사망률이 증가하게 되었다[2]. 가족성샘종폴립증 환자에서의 십이지장 선종 및 선암은 서양에서 역학이나 치료, 추적 내시경 기간 등이 연구되어 왔으나, 동양에서 비교적 흔하게 동반되는 위의 선종 및 선암에 대해서는 연구가 부족하다.
위 바닥샘종(fundic gland polyp)이 가족성샘종폴립증 환자의 약 50-60%에서 동반될 수 있고, 선종(adenoma)는 6-14%에서 동반된다[3]. 일반적으로 위바닥샘종은 악성으로 변환이 거의 없다고 알려져 있으나 위바닥샘종에서 발생한 이형성(dysplasia) 및 침윤성 선암종이 증례로 보고되었다[4].
저자들은 가족성샘종폴립증 환자에서 말단 회장부와 담낭에 관샘종이 있었고, 1년 이내에 내시경에서 십이지장 유두부 선암종과 위의 바닥샘종에서 발생한 것으로 생각되는 위 선암종이 발견된 환자를 경험하였기에 문헌고찰과 함께 보고하는 바이다.
증 례
63세 남자 환자가 회장루 주위에 불편감이 있어 내원하였다. 환자는 가족성샘종폴립증으로 14년 전에 전체대장절제술과 회장루술을 시행받았고, Levamisole과 Fluorouracil로 보조화학요법을 받았다. 회장루교정술을 받기 위해 입원하여 시행한 상부위장관내시경에서 위의 상부 체부부터 기저부, 분문부에 다발성의 용종이 관찰되어 기저부에서 조직검사를 시행하였고, 조직검사 결과 위바닥샘종의 소견을 보였다. 회장루교정술 시 회장 절제 부위에 용종이 관찰되었고, 조직검사 결과 관샘종(tubular adenoma)의 소견을 보였다.
1년 뒤 상부위장관 내시경에서 위의 다발성 용종은 이전 검사와 비교했을 때 변화 없었고, 조직검사 결과도 변화 없이 위바닥샘종증이었다(Fig. 1A). 전정부에는 용종이 관찰되지 않았으나, 십이지장 유두부의 점막이 결절상으로 관찰되어(Figs. 1B and 2A) 조직검사하였고, 융모샘종(villous adenoma)으로 진단되었다. 내시경 절제술 가능 여부를 판단하기 위하여 시행한 내시경 초음파에서 유두부는 약 12 mm이고, 저에코 소견의 유두부 팽대소견이 점막, 점막하층에서 보이고, 고유근층과 주위조직의 침범은 관찰되지 않았다(Fig. 2B). 이러한 소견으로 내시경 유두절제술을 시행하였으며(Fig. 2C) 조직소견은 잘 분화된 선암종으로 진단되었다. 이에 추가적인 경십이지장 유두절제술과 담낭절제술을 시행하였고, 담낭 내 용종은 관샘종의 소견을 나타내었다.
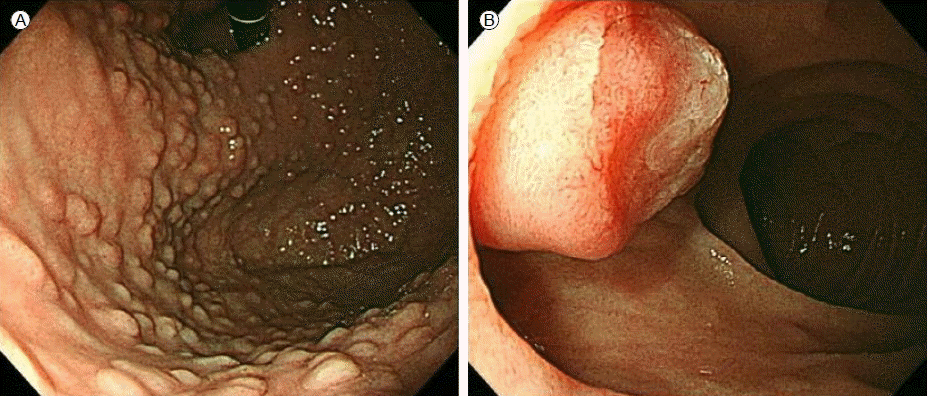
(A) Multiple gastric polyps were seen in the cardia, fundus and body of the stomach. (B) A large nodular ampulla was seen on the second portion of the duodenum.
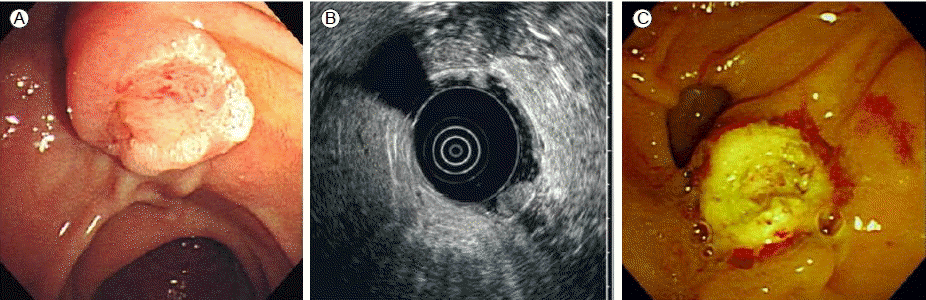
(A) A large nodular ampulla was seen on the duodenoscopy. (B) Endoscopic ultrasonography showed a hypoechoic mass in the mucosa and submucosa. The proper muscle layer was intact. (C) Endoscopic ampullectomy was performed.
유두절제술 시행 4개월 뒤 상부위장관내시경에서 상체부 대만에 변연의 융기를 보이는 경계가 불분명한 궤양이 관찰되었고(Fig. 3A and 3B), 조직검사 결과 위바닥샘종에서 발생한 선암종으로 진단되었다. 내시경 초음파에서 고유근층과 장막의 침범이 의심되었다(Fig. 3C and 3D). 이에 전위절제술 고려하였으나 환자 거부하여 복강경 쐐기위절제술만을 시행하였다. 조직검사 결과 중등도의 분화도를 가진 선암종으로 진단되었으며, 환자는 추가적인 항암치료 및 방사선 치료 거절하여 문합부와 주변 바닥샘종에 argon plasma coagulation를 시행하고 추적관찰하였다.
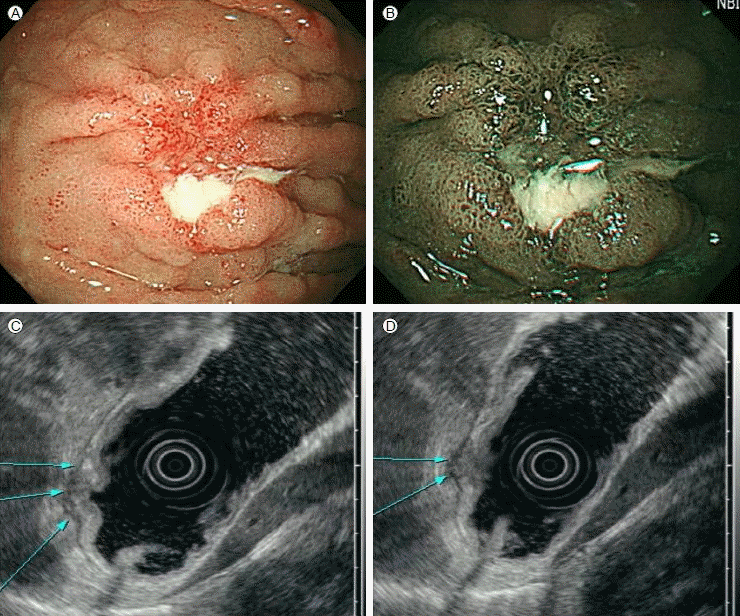
(A) Gastroscopy revealed an ulcer on the greater curvature in the upper body of the stomach. Folds around the ulcer were disconnected, thickened and fused. (B) Narrow band imaging endoscopy was performed. (C, D) Endoscopic ultrasonography showed a hypoechoic mass in the mucosa and submucosa and proper muscle layer invasion was suspected. There was no lymphadenopathy.
5개월 후에 간에 전이성 종양 발견되어(Fig. 4B and 4C) paclitaxel과 cisplatin으로 화학항암요법 시행하였으나 14개월 후에 간 전이 악화되어(Fig. 4D) 사망하였다.
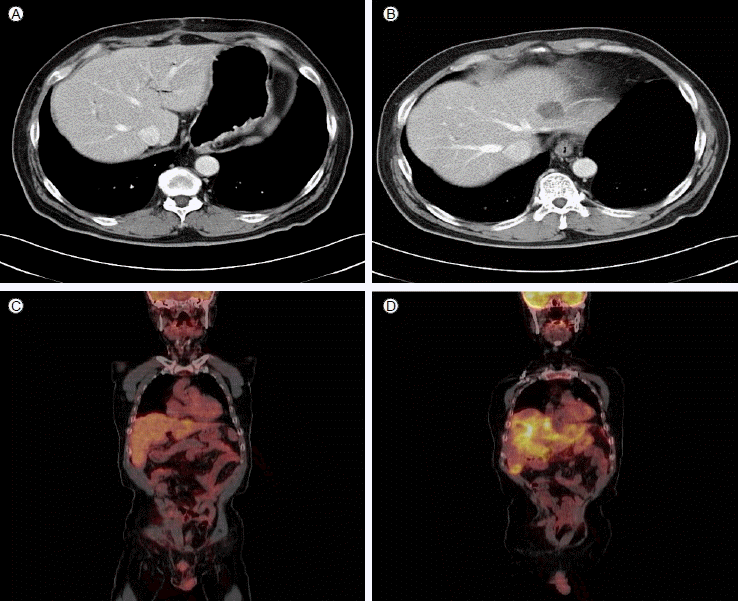
(A) There was no metastasis on abdominal CT before wedge resection. (B) Five months after wedge resection, there was an ill-defined low attenuated nodule in segment II of the liver. (C) PET-CT showed a focal hypermetabolic nodule (SUVmax; 4.54) in segment II at about the same time as (B). (D) Aggravation of the liver metastasis was seen after 6 months.
고 찰
가족성샘종폴립증은 종양억제유전자인 APC 유전자의 돌연변이로 인해 세포 내 베타카테닌의 분해가 이루어지지 않아 세포 내에 카테닌이 축적되어 세포 내 신호전달과정이 교란된다. 환자의 70-80%에서는 가족성샘종폴립증의 가족력이 있지만 약 20-30%에서는 가족력이 없이 당대의 돌연변이 형태로서 나타난다[5].
가족성샘종폴립증에서 십이지장 용종은 50-90%에서 동반된다고 알려져 있고, 치료하지 않을 경우 약 5%에서 악성으로 전환된다고 보고되었다[6]. 일반 인구에서 십이지장암의 발생율이 0.01-0.04%인데 반해 가족성샘종폴립증 환자에서는 위험도가 100-330배 증가한다[1]. 이러한 점에서 Spigelman 등은 십이지장 용종의 개수, 크기, 형태, 분화의 정도에 따라 병기를 설정하였고[7], 이 병기에 따라 내시경 추적검사 간격을 추천하고 있다[1].
십이지장 선종은 서양에서 유병률이 높게 보고되고 있고, 위의 선종은 서양에 비해 동양에서 더 흔한 것으로 알려져 있다[3,4]. 위의 악성 종양에 대해서는 아시아, 특히 한국(4.2%)과 일본(2.1%)을 중심으로 가족성샘종폴립증 환자에서 위암의 발병이 증가된다고 보고되고 있지만 서양에서는 일반 인구와 비교했을 때 위암의 유병률이 의미 있는 차이가 없었다[3,6].
일반적으로 위바닥샘종은 악성으로의 전환이 거의 없다고 알려져 있으나 위바닥샘종에서 발생한 이형성 및 침윤성 선암종이 증례로 보고되었다[4]. 또한 몇몇 연구에서 가족성샘종폴립증의 위바닥샘종에서 시행한 유전자 분석 결과 일반 인구의 위바닥샘종과는 달리 체세포(5번 염색체 장축)에서 APC 유전자의 변이가 약 50%에서 확인되었다. 이를 통해 생식세포의 APC 유전자 변이와 체세포의 APC 유전자의 변이가 일어나면서(second-hit) 이형성 및 암종 발생이 일어날 수 있다고 설명하였다[8]. 본 증례에서는 상부위장관내시경에서 여러 개의 위바닥샘종만 있던 환자에서 14개월 뒤 시행한 내시경 추적검사에서 십이지장암이 발견되었고, 그 후 4개월 만에 위의 선암종이 발견되었다. 따라서 가족성샘종폴립증 환자에서 상부위장관내시경을 시행할 때는 십이지장 팽대부위까지 자세히 관찰하는 것과 위 용종에 대해 선종 가능성이 있는지 면밀히 관찰하는 것이 중요하다. 그리고 위에 바닥샘종만 있다 하더라도 조직검사를 시행하여 이형성 여부를 확인해야 하고, 이형성 여부 및 정도에 따라 6개월에서 1년 간격의 상부위장관내시경 검사 또는 prophylactic gastrectomy를 고려해야 할 것으로 생각한다[4]. 아시아의 가족성샘종폴립증 환자에서 위암과 위선종의 발병률이 높고, 위용종에 대한 중증도 판정 및 추적 내시경 검사 간격에 대한 연구 및 지침이 아직 없어 이것의 마련이 필요할 것으로 생각한다.
본 증례의 환자는 유두팽대부 절제술을 시행하면서 담낭절제술도 동시에 시행하였고, 조직 소견은 선종이었다. 가족성샘종폴립증에서 발생한 담도계의 선종이나 선암종에 대해 증례가 보고된 적은 있지만[9,10] 이에 대한 역학 조사가 이루어지지 않아 일반 인구와 비교했을 때의 발생률이나 위험도 등을 아직 알 수 없다. 따라서 이에 대한 연구가 더 필요하다고 생각하며, 가족성샘종폴립증 환자에서 복부 초음파를 이용한 담도계 질환 여부의 조사 및 추적관찰이 필요하다.
본 증례는 가족성샘종폴립증에서 회장과 담낭에 선종이 있었고, 위와 십이지장에 선암종이 있는 환자로 지금까지 대장 외에 이렇게 다발적으로 종양이 발생한 환자에 대한 보고는 없었다. 가족성샘종폴립증에서 대장 외의 질환에 대해 관심을 가지고 주기적인 추적관찰이 필요하다고 생각되어 문헌고찰과 함께 보고하는 바이다.