식도운동장애와 평활근종을 동반한 횡격막하부 식도게실 1예
Subphrenic Esophageal Diverticulum Associated with Esophageal Dysmotility and Leiomyoma
Article information
Abstract
국내에서 횡경막하부 식도게실에서 식도운동장애와 평활근종이 동시에 확인된 증례의 보고는 없었다. 저자들은 간헐적인 음식물 역류와 속쓰림 증세가 있는 환자에서 식도 평활근종과 그에 동반된 횡경막하부 게실을 발견하고 수술 전 실시한 식도운동 검사에서 식도운동장애를 확인하였으며 게실 절제술 및 점막하 종양 절제술 시행 후 증상이 호전된 증례를 경험하였기에 보고하는 바이다.
Trans Abstract
Lower esophageal diverticula are frequently related to esophageal motor disorders. An epiphrenic esophageal diverticulum can also have a mechanical cause, such as an esophageal web, benign stricture, or leiomyoma. For a good therapeutic outcome, symptomatic patients with an esophageal diverticulum require a tailored approach. Therefore, it is important to evaluate motor disorders and other associated diseases in a patient with an esophageal diverticulum before devising a therapeutic strategy. We report a case of subphrenic diverticulum associated with an esophageal leiomyoma and motility disorder in a 58-year-old man who had suffered from intermittent regurgitation of food and epigastric soreness. (Korean J Med 2013;84:389-394)
서 론
식도게실은 주로 성인에게서 나타나는 그리 흔치 않은 질환으로 무증상으로 우연히 발견되는 경우가 많으나 음식물의 역류, 삼킴 곤란, 구취 등의 증상을 유발하기도 한다[1]. 식도게실의 발생에는 식도 운동질환이 관련된다고 알려져 있고 국내에서도 식도이완불능증(achalasia), 미만성식도경련증(diffuse esophageal spasm) 등의 식도 운동장애를 동반한 횡경막상부 게실이 보고된 바 있다[2]. 또한 양성 식도종양, 양성 협착, 식도열공허니아 등의 식도질환도 식도게실에 동반될 수 있다. 저자들은 간헐적인 음식물의 역류와 속쓰림을 호소하는 남자에서 식도운동장애와 평활근종을 동반한 횡경막하부 게실을 경험하였기에 관련 문헌고찰과 함께 보고한다.
증 례
58세 남자가 수년간 간헐적인 음식물 역류와 속쓰림을 경험하였으나 별다른 검사 없이 지내던 중 개인의원에서 건강검진으로 상부위내시경 검사를 받은 결과 역류성 식도염 및 원위부 식도 점막하 종양이 의심된다는 말을 듣고 정밀검사를 위하여 내원하였다. 3년 전부터 고혈압으로 투약 중인 것 외에는 과거력이나 가족력에 특이사항은 없었다. 계통적 문진 및 신체 검진에서 특이 소견은 관찰되지 않았고, 혈압은 120/70 mmHg, 맥박수 75회/분, 호흡수 20회/분, 체온은 36.7℃였다. 일반혈액검사에서 백혈구 11,200/mm3, 혈색소 12.7 g/dL, 혈소판 290,000/mm3 이었다. 혈청 생화학 검사 소견은 AST/ALT 12/25 IU/L, BUN/Cr 22.5/0.9 mg/dL였으며, 혈청 전해질 검사에서 Na/K 141/3.7 mEq/L이었다. 그 외 소변 검사 및 심전도 검사는 정상 범위에 있었다. 식도 점막하 종양에 대한 보다 자세한 검사를 위하여 내시경초음파 검사를 실시하였다. 내시경초음파 검사에서 위식도점막 접합부위에서 식도벽 제4층에서 기원하는 경계가 명확한 균질한 저에코의 종양이 관찰되었고 그 크기는 23.8 × 12.1 mm로 측정되었다. 더불어 내시경초음파 검사를 위하여 식도 내강에 물을 채우는 동안 점막하 종양 직상부에 형성된 원위부 식도게실을 관찰할 수 있었다(Fig. 1). 식도 조영술에서 식도 하부에서 조영제로 차있는 낭이 관찰되었으며(Fig. 2), 흉부 전산화단층촬영에서 식도 원위부에 35 mm 크기의 식도게실 및 위식도 접합부에 12 mm 크기의 점막하 종양이 확인되었다(Fig. 3). 식도운동검사에서는 식도 체부의 비특이성 식도운동장애 및 하부 식도괄약근의 불완전 이완의 소견을 보였다(Fig. 4). 증상해결을 위한 치료 목적으로 실시한 수술 소견은 위식도 접합부 근처의 횡격막 열공 아래쪽에서 게실이 발견되었고 게실 바로 아래 점막하 종양이 관찰되어 게실절제술 및 점막하 종양 절제술을 시행하였다. 절제된 조직에서 30 × 25 × 12 mm 크기의 게실이 확인되었고, 30 × 13 × 10 mm 크기의 종괴는 육안상으로 황백색의 단단한 표면이었으며, 현미경 관찰에서 방추형 세포로 구성된 점막하 종양으로 비정형 세포분열은 관찰되지 않았다. 면역조직염색에서 SMA (+), CD34 (+), CD117 (-)인 평활근종으로 확인되었다(Fig. 5). 환자는 수술 이후 특별한 합병증 없이 퇴원하였으며 외래 추적관찰에서 증상의 소실을 보였다.
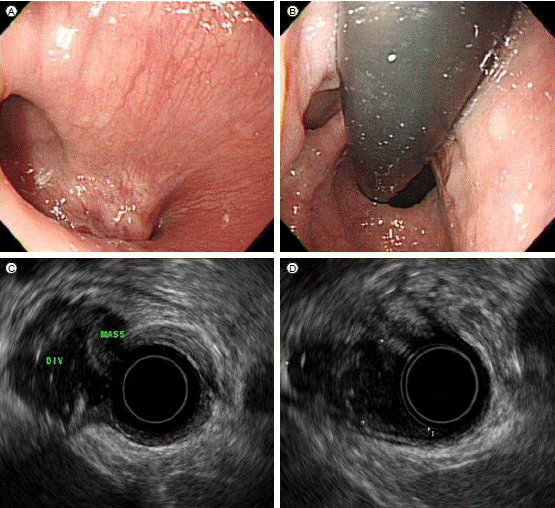
At endoscopic ultrasonography (A, B) the endoscopic view shows a protruding mass lesion in the distal esophagus covered with normal mucosa and (C, D) ultrasound shows a water-filled cystic space just above the submucosal mass. The homogeneous hypoechoic mass arising from the fourth esophageal wall layer is compatible with a leiomyoma (MASS, leiomyoma; DIV, diverticulum).
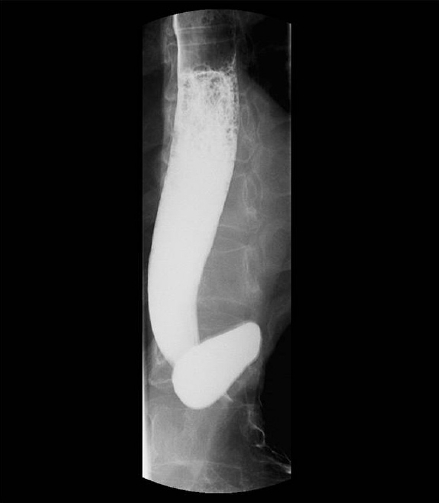
Barium esophagography shows a large esophageal diverticulum in the distal esophagus filled with barium.
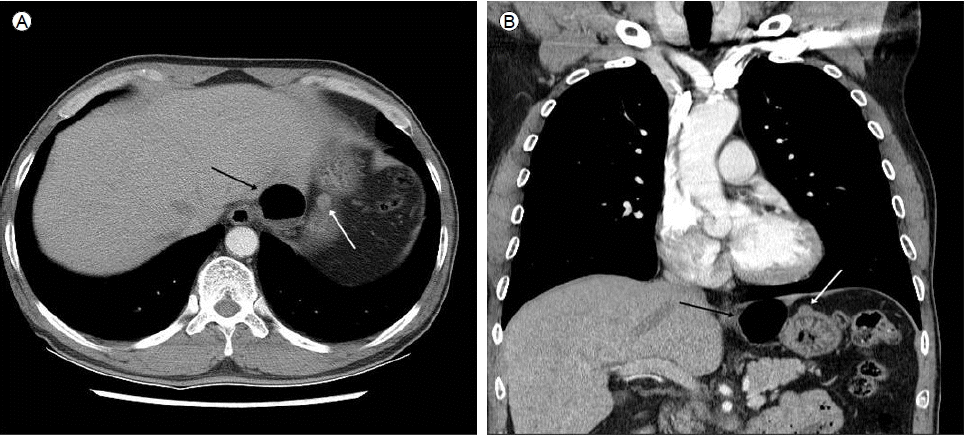
Chest computed tomography shows a 3.5 cm esophageal diverticulum (black arrow) and a 1.2 cm submucosal tumor (white arrow) in the distal esophagus.

Esophageal manometry shows a normal resting pressure, incomplete relaxation of the lower esophageal sphincter and two episodes of low amplitude distal body contraction.
고 찰
식도게실은 발생 원인에 따라 압출성(pulsion type)과 견인성(traction type)으로 구분하는데 식도 원위부 10 cm 이내에서 발생하는 횡격막상부(epiphrenic) 게실은 압출성으로 식도내강의 압력증가로 인하여 식도점막이 근육층 사이로 돌출되어 형성되는 가성 게실이다[1]. 그러므로 횡경막상부 게실은 식도점막층과 점막하층으로 구성되어 섬유조직에 둘러싸여 있다. 반면 그 빈도가 훨씬 드문 횡경막하부 게실은 생성 기전이 불분명하며 점막층과 근육층으로 함께 이루어져 있다는 차이점이 있다. 식도 게실은 많은 경우에 식도운동장애를 동반하는 것으로 알려져 있는데 특히 횡경막상부 게실의 발생은 식도운동장애의 지속으로 식도벽에 높은 압력이 작용하여 게실이 발생하는 것으로 알려져 있다. 식도게실 환자의 식도운동검사 결과에 대한 한 국내연구를 보면 대상 환자의 57.9%에서 식도 운동 이상을 관찰하였는데 그중 비특이성 식도 운동 질환이 63.6%, 호두까기 식도증이 36.4%였다[2]. 본 증례에서는 식도 체부의 비특이적 운동 장애와 하부식도 괄약근의 불완전한 이완을 관찰할 수 있었다. 이 환자에서 하부식도 괄약근의 불완전한 이완은 동반된 평활근종에 기인하는 것으로 판단된다. 최근 미국에서 보행성 24시간 식도내압검사를 실시한 경우에는 횡경막상부 게실을 가진 21명의 환자 모두에서 식도이완불능증, 미만성식도경련증, 고압성 하부 식도괄약근(hypertensive lower esophageal sphincter), 비특이성 식도 운동질환 그리고 호두까기 식도증과 같은 다양한 식도운동장애를 확인할 수 있었다고 하였다[3]. 이 연구에서 정지상태 식도운동검사(stationary esophageal manometry)에서 정상으로 나타난 경우에도 보행성 24시간 식도내압검사를 실시하면 운동장애를 찾을 수 있었기 때문에 향후 국내에서도 보행성 24시간 식도내압검사를 실시한 연구를 통하여 횡경막상부 게실에서 식도운동장애의 동반 정도를 재평가할 필요가 있을 것으로 생각한다. 한편 식도의 양성 평활근종은 모든 식도 양성 종양의 67%를 차지한다[4]. 식도 양성 종양을 세포형태와 위치에 따라 분류하면 양성 평활근종은 비상피성 벽내종양에 속한다. 국내의 한 병원에서 과거 10년간 경험한 33예의 식도 평활근종에 대한 연구결과에서 동반질환이 있던 13명 중 9명은 악성 종양, 2명은 위식도 경계 부위의 종괴에 2차적으로 발생한 식도염, 2명은 위용종이었고 게실이 동반된 경우는 없었다[5]. 이 연구에서 식도의 양성 평활근종에 악성 종양이 많이 동반된 이유는 후향적 연구였기 때문에 악성 종양에 대한 수술 증례에서 식도 평활근종이 우연히 확인된 경우가 많이 포함되었기 때문으로 보인다. 실제 식도의 양성 평활근종에서 악성 종양의 동반 빈도가 높다고 보기는 어려우며 양성 식도 평활근종이 악성으로 전환되는 경우도 1% 미만이라고 한다. 본 증례는 동반된 악성 종양은 없었으나 역류성 식도염이 동반되어 있었다. 평활근종, 과거 수술, 협착, 종양, 막양구조(web) 등의 기계적 폐쇄도 횡경막상부 게실과 관련을 보이는데 과거 국내에서 식도내압 검사에 이상은 없이 식도평활근종을 동반한 횡경막 하부 식도에 발생한 게실이 보고되기도 하였다[6]. 그 외 식도 평활근종과 게실이 동반된 증례보고를 살펴 보면 국외에서 상부위장관 출혈을 동반하여 내원한 경우[7]와 국내에서 연하곤란을 주소로 내원한 경우[6] 등이 있었다. 이들 증례에서는 식도 평활근종을 수술 전에 미리 확인하지는 못하였고 상부위장관내시경 검사에서 식도게실 낭과 위장 사이에 협착이 있는 것으로 인지되었으며 수술 후 절제조직에서 7-17 cm의 거대한 평활근종을 확인하였다고 하였다[6,7]. 반면 본 증례는 개인의원 상부위장관내시경 검사에서 식도게실을 인지하지 못하였고 오히려 점막하 종양이 의심되는 소견을 발견하여 정밀검사를 위해 의뢰되었다. 점막하 종양의 관찰을 위해 내시경초음파를 실시하면서 식도내강에 물을 채우는 과정에서 점막하 종양 직상부의 식도에 물이 고이는 낭이 있는 것을 확인하고 게실의 존재를 확인하게 되었다. 최초 타 병원 내시경 검사 당시에는 점막하 종양에 의해 식도게실 입구가 가려져 있음으로 인해 내시경 삽입 시 게실을 관찰하지 못하였던 것으로 생각한다. 대부분의 식도게실의 경우 증상이 경미하거나 무증상인 경우가 대부분으로 검사 중 우연히 발견되는 경우가 많다. 하지만 출혈, 흡인성폐렴, 식도암과 같은 심각한 합병증을 동반하는 경우도 있고 심근 경색증으로 오인되기도 하는 등 다양한 임상양상을 보이기도 한다. 증상이 없는 식도게실을 수술하여야 하는지, 수술 한다면 어떤 방법을 선택하여야 하는지에 대해서는 논란이 있다. 중요한 것은 하부 식도게실은 식도내압의 증가에 의한 압출성 발병기전이 받아들여지고 있으며 식도운동장애의 동반이 흔한 만큼 적절한 치료를 위해서는 식도운동 검사 등의 생리학적 검사가 반드시 선행되어야 한다는 것이다. 무증상의 5 cm 이하의 식도게실은 임상적으로 문제를 일으키지 않기 때문에 상부위장관 내시경 등의 추적검사를 하며 경과관찰을 권유하기도 한다. 하지만 한 연구에서는 환자의 45%에서 흡인성폐렴이 발생하였고 흡인성폐렴은 때로 치명적일 수 있으므로 크기에 상관없이 수술이 필요하다고 보고하였다[8]. 일반적으로는 지속적인 증상을 호소할 때, 게실이 점차 커지거나 합병증이 발생하였을 때, 또는 수술을 요하는 다른 질환을 동반할 때 등에서는 수술을 고려한다. 수술적 치료로 게실 고정술, 함입술 등의 치료법이 있지만 표준 수술적 치료법은 게실 절제술과 식도운동검사 결과에 따라 결정된 범위에 대한 근육절개술이다[9]. 식도게실의 수술 빈도는 그리 높지 않아 국내 한 센터에서 9년간 10예를 수술한 결과보고를 한 바 있는데 문합부 누출, 역류 등의 합병증이 발생하였다[9]. 식도게실 224예의 수술 결과에 대한 한 계통적 분석 연구에서는 수술 후 4%의 사망률과 18.3%의 이환율(morbidity)을 보고하였다[10]. 식도게실의 비수술 치료로 예전에는 식도확장이 제안되었으나 효용성이 떨어져서 최근에는 내시경적 비수술적 치료들이 대두되고 있다. 또 최근에는 흉강경을 이용한 수술요법의 보고도 있다. 본 증례에서 식도게실의 크기는 3 cm 가량으로, 크기만 고려하였을 때는 추적관찰을 생각할 수도 있었다. 그러나 증상을 동반한 게실이며 비정상적인 식도운동검사 소견과 하부식도 괄약근의 불완전 이완의 원인으로 추정되는 점막하 종양이 함께 동반되어 완전한 치료 목적으로 수술치료를 선택하게 되었다. 수술은 게실 절제술과 점막하 종양 절제를 시행하였고 하부식도 괄약근의 불완전한 이완은 종양절제 후 호전될 것으로 기대되어 추가적인 근절개술은 실시하지 않았다. 수술 후 환자는 합병증 없이 증상의 호전을 보여 퇴원하였으며, 1년 후 외래 추적관찰에서도 증상 재발 및 합병증은 보이지 않았고 환자는 무증상임을 이유로 추적 식도운동검사를 원치 않았다.
