역설적 반응에 의하여 발생한 결핵성 간농양 1예
Development of a Tuberculous Liver Abscess as a Paradoxical Response
Article information
Abstract
역설적 반응은 적절한 항결핵제로 치료하여 임상적 호전을 보이는 결핵 환자에서 치료 당시의 결핵병변이 악화되거나 또는 새로운 병변이 발생하는 경우를 말한다. 이는 약제 내성이나 치료 실패와의 감별이 필요하다. 저자들은 장 및 복강 결핵에 대한 항결핵제 치료로 임상적 호전을 보이며 원발부위의 영상검사 소견도 호전되는 상황에서 치료 2개월째 역설적 반응으로 간농양이 발생하여 지속적인 약물치료에도 호전되지 않아 수술을 시행한 증례를 경험하였기에 문헌고찰과 함께 보고하는 바이다.
Trans Abstract
Tuberculous liver abscesses are rare. We report here a case of tuberculous liver abscess that developed in a paradoxical response during appropriate anti-tuberculosis chemotherapy in a 50-year-old male. In this case, a paradoxical response to the treatment of intestinal tuberculosis may have been involved in the pathogenesis of the liver abscess. (Korean J Med 2012;83:87-92)
서 론
결핵 환자에서 항결핵 약제를 사용하여 임상적 호전을 보이며, 적절한 치료를 함에도 불구하고, 약제 내성균에 의한 감염 등 다른 이유 없이 치료 시작 당시의 병변이 악화되거나 새로운 병변이 생기는 현상을 역설적 반응(paradoxical response)이라 한다[1,2].
폐 외 결핵 중에 간을 침범하는 결핵이 농양의 형태로 나타나는 경우는 극히 드물며, 국내 보고에서 역설적 반응으로 복강 내 결핵성 농양이 발생한 경우는 있으나[3] 간농양이 발생한 경우는 아직 보고된 바 없다. 결핵성 간농양은 아주 드물게는 원발성으로 발생하기도 하나 대부분은 속립성 폐결핵 및 장결핵에 속발되어 발생하는데 그 기전이 혈행성 전파인지 인접기관에서 직접 전파되는 것인지는 확실하지 않다[4].
저자들은 항결핵제 치료로 폐, 대장 및 복강 결핵(간 외결핵)이 잘 반응하는 상황에서 인접 복강에서 간 좌엽으로 농양의 전파를 반복된 computed tomography (CT) 검사로 증명하였기에 이를 보고한다.
증 례
환 자: 50세 남자 환자
주 소: 복부 전반에 통증
과거력: 2003년도 특발성 간질로 신경과에서 항경련제를 복용 중이다.
가족력 및 사회력: 특이 사항 없었다.
현병력: 2달 전부터 간헐적으로 복부 전반에 걸친 통증이 발생하였고, 설사와 변비가 반복되는 증상 있어 외래로 내원하였다.
이학적 소견: 내원 당시 혈압 130/80 mmHg, 맥박 78회/분, 호흡수 20회/분, 체온 36.2℃였으며, 의식은 정상이었고 급성병색을 보였다. 신장 169 cm, 체중 59 kg이었다. 두부와 흉부의 진찰에서 이상소견은 없었고, 복부 촉진에서 우하복부 및 배꼽 주위에 둔한 압통이 있었으나 반발 압통은 없었다. 종괴 및 간 비종대 소견은 관찰되지 않았다.
검사 소견: 말초혈액검사에서 백혈구 수 4,750/mm3 (neutrophils 56.3% lymphocytes 23%), 혈색소 8.8 g/dL, 혈소판 413,000/mm3, CRP 71.3 mg/L였다. 일반 화학 검사에서 총 빌리루빈 0.2 mg/dL, 알칼리 인산효소 49 U/L, AST 23 IU/L, ALT 10 IU/L, 혈당 117 mg/dL, 총 단백 8.1 g/dL, 알부민 2.9 g/dL, 총 콜레스테롤 116 mg/dL, 프로트롬빈 시간 12초(INR 1.06), BUN 17.7 mg/dL, 크레아티닌 1.04 mg/dL, CEA 1.6 ng/mL, CA 19-9 < 2.00 U/mL, AFP 3.1 ng/mL였다. B형 간염 표면항원, B형간염 표면항체, C형 간염 항체는 모두 음성이었으며 인간면역결핍 바이러스(human immunodeficiency virus) 항체 검사도 음성 소견을 보였다.
방사선 소견: 단순 흉부 촬영에서 활성도가 명확치 않은 폐결핵이 의심되었으며 복부 CT에서 복강 내 미만성 침윤, 장간막 임파절 종대, 골반 내 수분저류 소견이 관찰되었다(Fig. 1A). 대장 내시경 소견에서는 맹장에 불규칙한 궤양이 관찰되었으며 조직 생검 소견에서 육아종성 염증이 의심되었다.
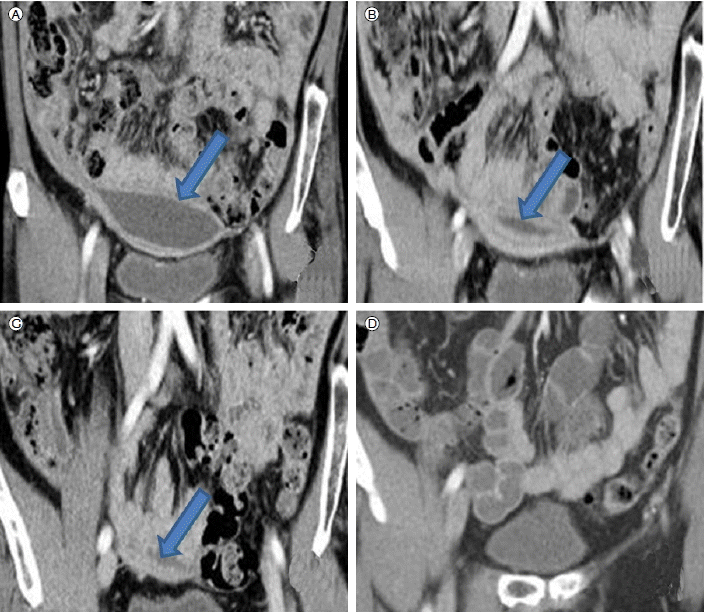
(A) Initial pelvic computed tomography (CT) before anti-tuberculosis therapy shows a localized fluid collection in the supravesicular area (arrow). (B-D) Follow-up CT 2, 4, and 8 months after starting anti-tuberculosis therapy shows a lesion that decreased rapidly in size and had disappeared completely at 8 months.
치료 및 경과: 폐, 대장 및 복강 결핵이 의심되어 항결핵제로 isoniazid 400 mg, ethambutol 800 mg, rifampin 600 mg, pyrazinamide 1,500 mg을 사용하였으며, 이후 3개월째부터 isonizid 400 mg, ethambutol 800 mg, rifampin 600 mg으로 투여하였다. 항결핵제 투여이후 임상적으로 빠른 호전을 보였으며 항결핵제 투여 약 2개월 후부터 추적관찰한 CT에서 골반 내 수분 저류 소견은 점차적으로 감소하여 8개월째 거의 흡수되었다(Fig. 1). 반면 상복부에서는 간 좌엽과 복막 전벽 사이에서 간 쪽으로 돌출하는 1.7 cm의 병소가 2개월째 새로이 발생되었고, 4개월에는 그 크기가 2.8 cm으로 증가하였고, 초음파 검사에서 다수의 중격을 가진 간농양으로 확인되었다(Fig. 2). 낮은 병원성의 박테리아성 간농양 또는 결핵성 농양을 감별하기 위해서 치료 4개월째 경피적 농양 흡인이 시행되었고, 크림색의 농양이 흡인되었다. 항산성간균은 양성이었지만 배양 검사에서 자라진 않았다. 사(死)균이라는 전제하에 약물 치료를 계속하였다. 추적관찰한 대장 내시경에서 처음 보였던 회맹부의 궤양 소견도 호전되었다. 하지만 항결핵제 복용 8개월째 시행한 CT와 대장 내시경에서 골반의 수분저류와 맹장의 불규칙한 궤양은 거의 정상화 되었음에도 불구하고(Fig. 3) CRP는 정상화 되지 않았고, CT에서 간농양의 크기는 더욱 증가하여 결국 결핵 치료 8개월째 쐐기 간 절제술 시행하였다. 제거한 간 조직에서 건락성 육아종이 확인되었다(Fig. 4).

(A) Before anti-tuberculosis therapy, liver CT shows no abnormality. (B) After treatment for 2 months, a new small low-attenuation nodule was noted between the left anterior lateral segment of the liver and the peritoneal surface (arrow). (C) After treatment for 4 months, the lesion had increased to ~1.7 cm in size. (D) After treatment for 8 months, the left hepatic abscess had increased to ~2.8 cm in size.
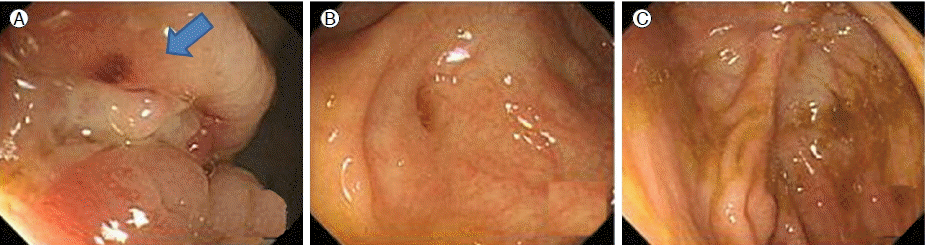
(A) At colonoscopy before anti-tuberculosis therapy, an ulcer and granulomatous inflammation are noted on the cecal base (arrow). (B) After 5 months of anti-tuberculosis therapy, the ulcer and inflammation after anti-tuberculosis are nearly normal. (C) At 8 months, the cecal base has a normal mucosa and no recurrent lesion was found.
고 찰
결핵 환자를 치료하는 중에 항결핵제에 대한 역설적 반응이 발생할 수 있음은 잘 알려진 사실이다. 하지만 불규칙한 항결핵제 복용이나 약제 내성 결핵균 혹은 비 결핵 항산균에 인한 치료 실패와 감별을 해야 하기 때문에 임상적 판단이 쉽지 않다.
외국 연구에 의하면 역설적 반응은 결핵 환자의 약 6-36%에서 발생하며[5,6], 모든 결핵성 질환에서 발생 가능 하나, 결핵성 림프절염의 경우 30%, 결핵성 흉막염의 경우 16% 등에서 발생하고, 폐 외 결핵에서 좀 더 자주 관찰된다[6]. 국내 연구 결과에서도 흉막 결핵 17.5%, 폐결핵 13.5%에서 역설적 반응이 생긴다고 보고된 바 있다[7]. 발생 부위별로 보면 결핵감염 원발 부위의 악화가 74.6%로 타 부위의 악화 25.4%보다 많으며, 그 빈도는 중추신경계(49%), 호흡기계(36%), 피부 및 연부조직(6%), 림프절(4%), 복부 순이다[5].
역설적 반응은 주로 항결핵제 치료 시작 2주 이후부터 12주 사이에 발생하고, 경우에 따라서는 18개월까지도 발생한다[5-7]. Blumberg 등[8]은 발현시기가 3개월 이내는 역설적 반응을, 4개월 이후는 치료 실패나 다재내성 결핵의 가능성을 고려해야한다고 하였다. 본 증례에서는 치료 시작 후 약 8주째 새로운 병변이 관찰되었다는 점에서 역설적 반응일 가능성이 높다. 더욱이 경피적 흡인 검체의 항산균 배양 검사가 음성이었다는 점, 원발성 병변(대장, 골반)은 현격히 호전되었다는 점은 새로운 병변이 치료 실패나 다재 내성균의 출현이 아니었음을 뒷받침 한다.
역설적 반응이 발생하는 기전에 대하여 정확히 규명되진 않았다. 한 가지 가설은 결핵으로 인하여 면역이 억제되어 있다가 결핵 치료를 하면서 결핵균 세포벽의 분해로 유리되는 과다한 항원에 대해 세포 매개성 면역이 항진되어 일어나는 국소 조직에서의 면역 반동(immunological rebound)이라는 설이다[6,8]. 예를 들면 결핵치료 전후 TGF-β (Transforming growth factor-β)의 변화이다. TGF-β는 T 세포 반응과 대식세포의 작용을 억제하는 등의 정상적인 면역 기능을 억제하는 사이토카인으로 결핵 감염 시에 결핵균이나 PPD (purified protein derivative)와 같은 결핵균 단백질에 의해 유도된다[9]. 결핵균에 감염되면 이러한 TGF-β에 의하여 T 세포와 대식 세포의 활성도가 억제되어 있다가 항결핵제가 투여되면서 결핵균이 사멸됨에 따라 체내에서 TGF-β 분비가 감소하게 되는 반면 T 세포는 재활성화 되어 방어적 사이토카인인 interferon-γ, TNF-α (tumor necrosis factor-α) 등의 분비와 같은 면역 복구가 급속히 이루어진다[10]. 역설적 반응은 이러한 면역 반응이 과도하게 항진되고, 염증성 사이토카인이 과다하게 발현되어 병변의 일시적인 악화로 설명된다. 역설적 반응을 보인 병변에서 mycobacterium의 배양 검사 양성률이 낮다는 점, 역설적 반응으로 증상의 심각한 악화가 나타나지 않는 점, 추가 치료 없이 기존의 항결핵제에 의한 치료만으로 병변이 완치 된다는 점, 역설적 반응의 치료를 위해 스테로이드를 사용하면 도움이 된다는 점 등이 면역학적인 반응임을 뒷받침 한다[1]. 이러한 특징들은 병변 크기의 지속적인 증가로 수술을 시행하였던 것을 제외하고 본 증례와 일치한다.
결핵성 간농양은 매우 드물 뿐 아니라 치료과정 도중 역설적 반응에 의해 간농양이 발생한 예는 국내에서는 보고된바 없다. 본 증례에서는 결핵 치료 시작 20일 전에 CT 촬영을 시행하였고, 치료 시작 당시에는 CT 촬영을 시행하지 않아서 이미 작은 간농양이 치료 시작 전에 간 실질에 존재하였을 가능성을 배제할 수 없다. 하지만 저자들은 단기간에 추적관찰한 CT 소견들을 토대로 복막에서 간 내로 농양이 파급되었을 것으로 추정하였고 같은 복강 내 다른 부위와 서로 상이한 치료반응을 보인 이유에 대해서는 역설적 반응이 국소적으로 일어났기 때문으로 생각한다. 같은 복강 내라하더라도 염증의 차이에 따라 면역이 달리 반응할 수 있기 때문이다. 역설적 반응이 면역학적 기전이 관여 한다는 가설에 의거하여 좀 더 내과적 치료를 지속해 볼 수 있었으나, 표면으로 돌출한 간농양이 파열 될 위험성이 있어 수술적 치료가 불가피하였다.
이번 증례에서와 같이 장 결핵의 성공적인 치료과정에서 간농양이 새롭게 발생했을 때 역설적 반응의 가능성을 고려하는 것이 필요하다.
