개흉술을 받는 한국 성인 판막 환자의 유의한 관상동맥 질환의 유병률
Prevalence of Significant Coronary Arterial Disease in Adult Patients who Underwent Valvular Surgery in Korea
Article information
Abstract
목적:
판막 질환으로 수술적 치료를 시행받는 환자들에서 유의한 관상동맥 질환의 유무를 확인하는 것은 동시에 관상동맥우회술을 시행함으로써 향후의 재개흉술 및 이로 인한 합병증의 예방에 중요하다. 국내의 허혈성 심질환의 빈도는 서구에 비해 낮으나 어떤 환자군에서 관상동맥 조영술을 시행하여야 하는지에 대한 기초 통계자료는 없는 실정이다. 이에 저자들은 국내에서 판막 질환으로 개흉술을 시행받는 환자들을 대상으로 하여 관상동맥 조영술의 시행유무 및 유의한 관상동맥 질환의 유병률에 대해 연구하였다.
방법:
2005년 1월부터 2011년 6월까지 충남대학교 병원 및 전북대학교 병원 심장내과와 흉부외과에서 유의한 판막질환으로 개흉술을 시행받은 성인 환자들을 대상으로 후향적 분석을 하였다. 급성 대동맥 박리증이나 외상으로 인해 응급수술을 시행받은 경우 및 관상동맥 협착증으로 관상동맥 우회로술을 시행받으면서 동시에 판막 질환을 수술한 경우는 제외하였다.
결과:
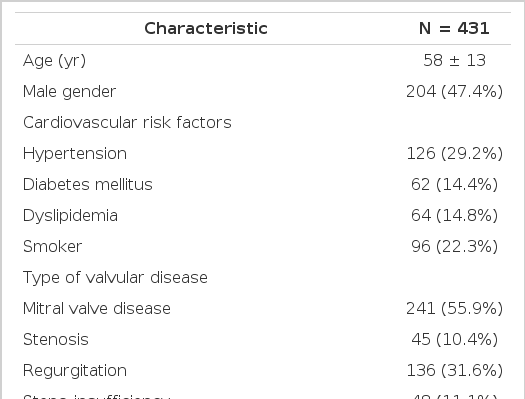
연구 기간 동안 총 431명의 환자(평균나이 58 ± 13세, 남자 204명)가 연구에 등록되었다. 질환별로 보면 승모판막 질환은 241명에서 관찰되었고, 대동맥판 질환은 230명에서 관찰되었다.관상동맥 조영술을 시행받은 환자는 297명(68.9%)으로 이 중 36명(12.1%)에서 유의한 협착증이 관찰되었고, 32명에서 관상동맥 우회로술이 판막 수술과 동시에 시행되었다. 다변량 분석결과 관상동맥의 유의한 협착은 65세 이상의 고령[Odd ratio (OR) = 3.081, 95% confidence interval (CI) = 1.372- 6.921, p= 0.006], 심혈관계 위험인자가 많은 경우(≥3) (OR = 3.002, 95% CI = 1.386-6.503, p= 0.005) 및 대동맥협착증(OR = 2.763, 95% CI = 1.269-6.013, p= 0.010)과 유의하게 연관되었다.
결론:
한국에서 판막 질환으로 수술적 치료를 시행받는 성인 환자에서 유의한 관상동맥 질환의 빈도는 12.1%로 주로 고령, 대동맥판막 협착증 및 많은 수의 심혈관계 위험인자를 가진 환자에서 높게 나타났다.
Trans Abstract
Background/Aims:
The identification of significant coronary arterial disease (CAD) is important to reduce perioperative ischemicinsult and the possibility of repeated open-chest surgery in patients scheduled to undergo valvular surgery. However, there are nopublished data on the incidence of significant CAD in these patients. Thus, we examined the prevalence of significant CAD inpatients scheduled to undergo valvular surgery.
Methods:
From January 2005 to June 2011, all consecutive adult patients diagnosed with significant valvular disease andscheduled for an elective open valvular operation were retrospectively investigated at Chungnam National University Hospital andChonbuk National University Hospital. Patients who underwent emergent valvular operations due to acute aortic dissection ortrauma and concomitant valvular operations at the time of coronary artery bypass graft (CABG) surgery were excluded.
Results:
During the study period, a total of 431 patients (58 ± 13 years old, 204 males) were included. The distributions of mitral(241 patients) and aortic valvular disease (230 patients) were similar. Coronary angiography was performed in 297 patients (68.9%). Of these, 36 (12.1%) showed significant CAD and 32 underwent concomitant CABG operations. Based on a multivariate analysis, the presence of CAD was significantly associated with old age (≥ 65 years old) [odds ratio (OR) = 3.081, 95% confidence interval (CI) = 1.372-6.921, p = 0.006], more cardiovascular risk factors (≥ 3) (OR = 3.002, 95% CI = 1.386-6.503, p = 0.005), and the presence of aortic stenosis (OR = 2.763, 95% CI = 1.269-6.013, p = 0.010).
Conclusions:
The incidence of significant CAD was 12.1% in adult patients who underwent valvular operations in Korea. CAD was more common in patients with old age, aortic stenosis, and multiple cardiovascular risk factors. (Korean J Med 2012;83:75-82)
서 론
인공판막을 이용하는 판막대치술이나 판막성형술은 중등도 이상의 심장 판막 질환의 수술적 치료에 사용되는 방법으로, 수술적 치료를 시행받는 성인 환자들에서 유의한 관상동맥 질환의 유무를 확인하는 것은 판막 수술 시행과 동시에 관상동맥우회술을 병행함으로써 수술 도중 허혈성 심장 사건의 발생을 예방하고 향후의 재개흉술을 방지하는 데 있어 중요하다. 2007년 발간된 유럽심장학회의 진료지침에는 허혈성 심질환을 앓았거나 협심증이 의심되는 경우, 남자 40세 이상, 폐경기 여성 그리고 1개 이상의 허혈성 심질환의 위험인자가 있는 경우에 관상동맥 조영술을 시행하도록 권고되고 있다[1]. 하지만 국내의 허혈성 심질환의 빈도는 서구에 비해 낮고, 국내 진료지침은 아직 확립되지 않은 상태이다[2,3]. 또한 국내 성인 환자들을 대상으로 한 자료가 현재까지는 없다. 이에 저자들은 증상을 동반한 증등도 이상의 판막 질환으로 판막수술을 시행받는 환자들을 대상으로 하여 관상동맥 조영술의 시행유무 및 유의한 관상동맥 질환의 유병률에 대해 연구하였다.
대상 및 방법
연구 대상
2005년 1월부터 2011년 6월까지 충남대학교 병원 및 전북대학교 병원 심장내과와 흉부외과를 방문하여 시행한 심초음파 결과 상 중등도 이상(moderate to severe)의 판막 질환으로 진단받고 수술적 치료를 시행받은 모든 성인 환자들을 대상으로 후향적 분석을 하였다. 대상 판막 질환에는 대동맥 판막, 승모판막, 삼첨판막 및 폐동판막을 모두 포함하였고, 협착증, 역류증 및 협착역류증을 모두 포함하였다. 급성 대동맥 박리증이나 외상으로 인한 대동맥 역류증으로 응급수술을 시행받은 경우 및 유의한 관상동맥 협착증으로 관상동맥우회로술을 시행하면서 동반된 판막 질환을 수술한 경우는 제외하였다.
방법
모든 환자의 임상자료는 의무기록의 분석을 통해 얻어졌으며, 판막 질환의 유무와 중증도는 심초음파기록 및 영상을 분석하여 기록하였다. 관상동맥 질환의 주요 위험인자는 고령(남자 65세, 여자 55세 이상), 당뇨병, 고지혈증, 고혈압, 흡연 및 가족력으로 정의하였다[4]. 고혈압은 의료기관에서 고혈압으로 진단받고 약물을 복용하고 있거나, 검사 당시 혈압이 증가되어 혈압조절이 필요한 경우로 정의하였다. 당뇨병은 의료기관에서 진단을 받고 약물 치료 중이거나 검사상 혈중 포도당수치가 공복 시 126 mg/dL이상이거나, 다뇨, 다갈 및 다식증의 증상을 동반하고 혈중 포도당치가 200 mg/dL 이상인 경우 및 HbA1C의 농도가 6.5%로 높아진 경우 중 하나만 있어도 있는 것으로 정의하였다. 고지혈증은 고지혈증으로 약물 치료를 받고 있거나 혈중 총 콜레스테롤 치가 240 mg/dL 이상인 경우로 정의하였다. 유의한 관상동맥 질환의 유무는 시행된 관상동맥 조영술 결과지 및 영상을 분석하였고, 유의한 관상동맥 질환의 정의는 관상동맥 조영술상 병변이 관상동맥 내경이 정상으로 보이는 근위 및 원위부 혈관의 내경에 비해 50% 이상 좁아진 경우로 정의하였고, 관상동맥의 내경의 크기와 상관없이 협착이 존재할 경우 유의한 관상동맥 질환이 있다고 정의하였다.
심초음파 검사
대상 환자의 심장초음파 검사는 수술적 시행한 것을 기준으로 하여 평가하였다. 승모판막 협착증, 승모판막 역류증, 대동맥판막 협착증, 대동맥판막 역류증의 정도의 평가는 다음과 같은 기준을 이용하여 시행하였다.
대동맥판막 협착증의 정도는 대동맥판막의 형태학적 구분, 석회화의 정도, 좌심실의 비후정도 및 좌심실의 기능을 평가하고 도플러 심초음파를 이용하여 좌심실과 대동맥 사이의 수축기의 최대 및 평균 압력차와 연속성 공식을 이용하여 대동맥판막구 면적을 측정하였다. 좌심실 기능이 정상인 경우는 평균 압력차가 25-40 mmHg인 경우를 중등도 협착증, 40 mmHg 이상인 경우를 중증의 협착증으로 정의하였다. 좌심실 기능이 저하된 경우는 대동맥판막구 면적이 1.0-1.5 cm2인 경우는 중등도 협착증, 1.0 cm2 이하인 경우는 중증의 협착증으로 정의하였다. 대동맥판막 역류증의 정도는 경흉부 심초음파를 이용하여 parasternal long 및 short axis에서 대동맥 역류증 혈류직경/좌심실유출로 직경비[aortic regurgitation (AR) jet width/left ventricular outflow tract (LVOT) width] 및 대동맥 역류혈류 면적/좌심실유출로 면적비(AR jet area/LVOT area)로 대동맥판막 역류증의 정도를 평가하였는데, 비율이 0.3-0.6인 경우는 중등도 0.6 이상인 경우는 중증의 역류증으로 평가하였다. 이외에 하행대동맥의 혈류를 평가하여 이완기시 역류되는 혈류가 있는 경우 증등도 이상의 대동맥 역류증이 있음을 평가하였다.
승모판막 협착증의 정도는 도플러 심초음파를 이용한 좌심실과 좌심방사이 압력차의 계산 및 압력반감시간(pressure half time)을 이용한 승모판구 면적을 계산하여 평가하였는데, 압력차이가 5-10 mmHg이거나 승모판구 면적이 1.0-1.5 cm2인 경우 중등도, 압력차이가 10 mmHg 이상이거나 승모판구 면적이 1.0 cm2 이하인 경우에는 중증으로 평가하였다. 승모판막 역류증의 정도는 역류혈류의 최소직경(vena contracta; VC) 및 유효역류구 면적(effective regurgitant orifice area; ERO)으로 평가하였는데, VC가 0.3-0.69 cm이거나 ERO가 0.20-0.39 cm2인 경우 중등도, VC가 0.7 cm 이상이거나 ERO가 0.40 cm2인 경우 중증으로 평가하였다.
중증의 삼첨판막 협착증의 경우는 삼첨판막구 면적이 1.0 cm2인 경우에 정의하였고, 중증의 삼첨판막 역류증의 경우는 삼첨판막 역류혈류의 최소직경이 0.7 cm 이상일 경우로 정의하였다. 중증의 폐동맥판 협착증의 경우는 혈류의 최대 속도가 4 m/sec 이상이거나 최대압력차가 60 mmHg 이상일 경우로 정의하였고, 중증의 폐동맥판 역류증의 경우는 역류 혈류가 우심실유출로를 대부분 채우거나 도플러상 급격한 감속슬로프가 있는 경우로 정의하였다.
통계 분석
연속형 변수는 평균 ± 표준편차로 나타냈고, 범주형 변수는 빈도 및 퍼센트로 나타냈다. 통계 분석은 상용 통계 프로그램 인 마이크로 소프트 윈도우용 SPSS version 18.0 (SPSS Inc., Chicago, IL, USA)을 이용하여 분석하였는데, 범주형 변수의 경우는 χ2 검정, 연속형 변수의 비교는 t-test를 이용하여 정상군과 유의한 관상동맥 질환이 있는 군을 비교하였다. 다변량 분석의 경우 단변량 분석결과에서 유의한 결과를 보인 인자들(p 값이 0.1 이하를 보인 경우)을 대상으로 하여 이변량 로지스틱 회귀분석으로 시행하였고, 분석에 포함된 변수들은 성별, 나이, 심혈관계 질환의 위험인자의 수, 혈중 크레아티닌 수치 및 대동맥판막 협착증의 유무였다. 통계 분석결과 p 값이 0.05 이하인 경우 통계적으로 유의하다고 평가하였다.
결 과
연구 기간 동안 총 431명의 환자(평균나이 58 ± 13세, 남자204명)가 연구에 등록되었고, 대상자의 특성은 표 1에 기술하였다. 판막수술 시행 시 하나의 판막만을 수술한 경우는 263명(61.0%)였고, 나머지 환자들에서 두 개 이상의 판막을 수술받았다. 이들 중 승모판막 질환자는 241명으로 승모판 역류증이 148명(61.4%), 승모판협착증이 45명(18.7%), 협착-역류증은 48명(19.9%)이었다. 대동맥판 질환자는 230명으로 대동맥판역류증이 100명(43.3%), 대동맥판협착증이 63명(27.3%), 협착-역류증이 67명(29.0%)이었다. 삼첨판역류증으로 수술 받은 환자는 123명, 폐동맥판협착증 3명 그리고 감염성 심내막염으로 판막 수술을 시행받은 환자가 36명(8.4%)이었다.
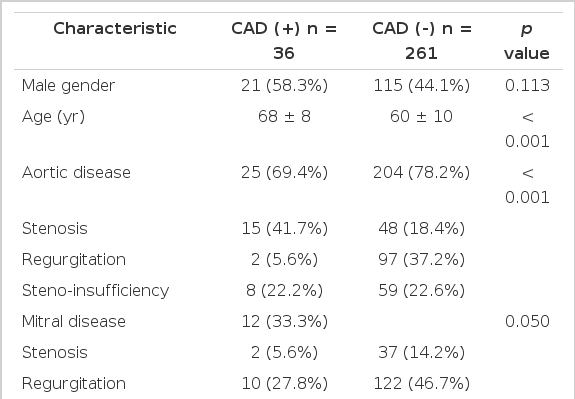
관상동맥 조영술을 시행받은 환자는 297명(68.9%)이었는데, 2008년 개정된 미국 심장학회 진료지침에 따른 적응증에 맞는 환자는 400명(92.8%)으로 적응증에 맞는 환자 중 74.3%에서 관상동맥 조영술이 시행되었다. 이 중 36명(12.1%)에서 유의한 협착증을 보였는데, 단일혈관 질환 18명(50%), 이혈관 질환 13명(36.1%), 그리고 삼혈관 질환이 5명(13.9%)이었으며, 이 중 32명에서 관상동맥우회로술이 판막수술과 동시에 시행되었다(Table 2). 단변량 분석결과 관상동맥의 유의한 협착을 보였던 군은 정상이었던 군에 비해 나이가 유의하게 많았고(68 ± 8 vs. 60 ± 10세, p< 0.001), 대동맥판협착증이 있었던 군이 더 많았으며(41.7 vs. 14.6%, p< 0.01), 심혈관계 위험인자가 더 많았다(2.6 vs. 1.5개, p< 0.01). 다른 판막 질환군보다 대동맥판 질환을 가진 환자군에서 유의한 관상동맥 협착증의 빈도가 더 높았는데, 대동맥판협착증 및 협착-역류증을 가진 환자 130명 중 107명(82.3%)에서 관상동맥 조영술이 시행되었고, 이중 27명(25.2%)에서 유의한 관상동맥협착증이 관찰되었다.
다변량 분석결과 심혈관계 질환 위험인자의 존재 유무에 따른 관상동맥 조영술상 유의한 관상동맥 협착증의 빈도를 살펴보면, 위험인자의 갯수가 많을수록 유의한 관상동맥 협착증이 많이 발생함을 알 수 있었고, 위험인자의 갯수가 3개 이상일 경우에는 통계적으로 유의하게 증가됨을 알 수 있었다[odd ratio (OR) = 3.002, 95% confidence interval (CI) = 1.386- 6.503, p= 0.005, Fig. 1]. 이외에 65세 이상의 고령(OR = 3.081, 95% CI = 1.372-6.921, p= 0.006) 및 대동맥판 협착증(OR = 2.76, 95% CI = 1.269-6.013, p= 0.010)도 유의한 연관성을 보였다.

Prevalence of significant coronary artery disease (CAD) according to the presence of cardiovascular risk factors in patients who underwent coronary angiography. The prevalence of significant CAD is higher in patients with multiple cardiovascular risk factors (> 3) (OR = 3.002, 95% CI = 1.386-6.503, p = 0.005).
고 찰
본 연구의 결과 한국 성인에서 유의한 판막 질환으로 수술적 치료를 시행받은 환자들 중 68.9%에서 관상동맥 조영술이 시행되었으며, 관상동맥 조영술을 시행한 환자 중 12.1%에서만 유의한 관상동맥 협착증이 있음을 확인하였다.
유의한 판막 질환의 수술적 치료를 시행하기 전에 관상동맥 조영술을 시행하면 관상동맥의 해부를 알 수 있기 때문에 수술 과정에서 발생할 수 있는 위험도를 예측할 수 있고 허혈성 심장 사건의 발생을 예방할 수 있으며, 유의한 관상동맥 협착증이 동반될 경우 관상동맥 우회로술을 같이 시행함으로써 향후 개흉술의 위험도를 낮출 수 있는 장점이 있다[1,5]. 심장판막 질환 수술 전 관상동맥 조영술의 시행 여부에 대해서는 2007년 유럽 심장학회 진료치침에 따르면 관상동맥 질환의 과거력이 있거나, 심근허혈이 의심되거나, 좌심실 기능부전이 동반되었거나, 남자 40세 이상이거나 폐경기 이후의 여성일 경우 및 1개 이상의 심혈관계 질환의 위험인자가 동반된 경우에 시행하도록 권유되어졌고(level of evidence IC), 특히 중증의 승모판 역류증이 동반된 경우에 원인으로 허혈성 심질환이 의심될 경우(허헐성 승모판 역류증)에 시행하도록 알려져 있다(level of evidence IC) [1]. 하지만 관상동맥 조영술 시행으로 인한 위험도가 이익보다 큰 경우인 급성 대동맥 박리증이나 큰 우식물(vegetation)이 동반된 대동맥판 심내막염 등에서는 관상동맥 조영술을 시행하지 않도록 권고되었다.
2008년 발표된 미국 심장학회 권고안(ACC/AHA guideline)에서는 유의한 판막 질환으로 수술하기 전에 흉통이 있는 환자나 협심증의 객관적인 증거가 있는 경우, 좌심실 기능이 저하된 경우, 협심증의 과거력이 있는 경우 및 나이를 포함한 관상동맥 질환의 위험인자가 있을 경우 관상동맥 조영술을 시행하도록 권고되었다(level of evidence IC). 또한 35세 이상의 남자, 폐경기 여성, 35세 이상의 폐경 전이라도 관상동맥 질환의 위험인자가 있는 여성에서는 관상동맥 조영술을 시행하는 것이 권고되고 있다(level of evidence IC). 과거력상 관상동맥 질환, 관상동맥 질환의 위험인자 및 고령 등이 없어도 수술 전에 판막 질환의 위중도를 평가하기 위해 심장내 압력을 측정하고자 할 경우에는 관상동맥 조영술을 하는 것이 나쁘지 않은 것으로 되어 있다(level of evidence IIbC) [5]. 서양인들을 대상으로 한 대표적인 두 권고안에서 약간씩 차이가 있음은 이들 대상군들에서의 관상동맥 협착증의 빈도가 약간씩 다르기 때문이라 사료된다. 국내의 허혈성 심질환 유병률에 대한 정확한 자료는 많지 않은 실정이나, 최근 발간된 통계청 자료에 따르면 인구 10만 명당 허혈성 심질환으로 인한 사망률은 2010년 기준으로 26.7명으로 보고되었다[2]. 단순 비교는 어렵겠지만, 이는 미국의 최근 통계인 2008년 기준 인구 10만 명당 허혈성 심질환으로 인한 사망률 244.8명에 비해 적다[3]. 이러한 이유로 서양의 권고안을 그대로 우리나라 환자들에 적용하는 것은 무리가 있을 것으로 사료된다.
본 연구에서는 다른 판막 질환군들에서 보다 대동맥판막협착증을 가진 군에서 유의한 관상동맥 질환의 빈도가 높음을 알 수 있었고, 특히 관상동맥 조영술을 시행받은 대동맥판 협착증 및 협착-역류증을 가진 환자 중 25.2%에서 유의한 관상동맥 질환이 있음을 확인할 수 있었다. 일반인들에서와 마찬가지로 판막 질환자들에서도 관상동맥 협착증의 유무를 평가하는데 있어 가장 기초가 되는 것은 나이, 성별 및 관상동맥 질환의 위험도의 존재 유무 등이다[6,7]. 외국의 경우 중년 남성에서 특징적인 협심증이 있는 경우 관상동맥 질환의 유병률은 약 90% 정도이고, 비특이적 흉통을 가진 경우는 약 50%, 협심증이 아닌 흉통을 가진 경우는 약 16%, 흉통이 없는 경우는 약 4%이라고 한다[6]. 하지만 판막 질환을 가진 환자들에서 흉통은 좌심실의 확장, 벽장력의 증가 및 심내막하 허혈을 동반한 심비대 등 여러가지 원인에 의해 발생할 수 있기 때문에 주의를 요한다[8]. 그러기 때문에 판막 질환자들에서는 흉통이 있다고 하여 관상동맥 질환의 존재를 정상인들과 동일하게 예측할 수는 없을 것이다. 중증의 대동맥판 협착증이 있는 경우 정상 관상동맥을 가지고 있는 젊은 환자들에서도 흉통이 나타날 수 있다[9,10]. 대동맥판협착증 환자의 경우 특징적인 흉통이 있는 경우에는 약 50% 에서 유의한 관상동맥 질환이 동반되는 것으로, 비특이적 흉통이 있는 경우는 약 25%, 흉통이 없는 경우에는 약 20% 정도에서 관상동맥 질환이 동반되는 것으로 알려져 있어 일반인에 비해 특징적 흉통을 호소해도 허혈성 심질환의 빈도가 낮은 편이다[11-15]. 대동맥판 역류증의 경우 관상동맥 질환의 빈도가 대동맥판 협착증에 비해 낮은 것으로 보고되었는데, 이는 아마도 대동맥판 역류증의 발생이 대동맥판 협착증에 비해 낮은 연령에서 발생하기 때문일 것으로 추정된다[16-20]. 승모판 협착증의 경우 관상동맥 질환의 유병률이 대동맥판막 질환에 비해 낮은 것으로 보고되었는데, 이는 아마도 연령 및 성별의 차이에 의해 기인한 것으로 추정된다[17,21,22]. 승모판막 역류의 경우 관상동맥 질환과 연관되어 나타나는 경우가 있으므로 흉통이 있거나 심부전 증상이 있는 경우 이들 환자에서 관상동맥 질환이 존재함을 나타내는 증거가 될 수 있고, 이러한 환자의 약 33%에서 관상동맥 질환이 동반된다고 한다[23,24]. 하지만 퇴행성 판막 질환을 가진 환자군에서는 유의한 관상동맥 질환의 빈도가 약 1.3% 정도밖에 되지 않고, 대부분 단일 혈관질환일 경우가 많아, 45세 이하의 환자들 중 증상이 없거나 관상동맥 질환의 위험인자가 없는 경우에는 관상동맥 조영술을 시행하지 않는것으로 권고되었다[25].
본 연구의 결과에서도 심혈관계 질환의 위험인자의 수가 증가할수록 관상동맥 질환의 빈도가 증가됨을 보여주었고, 특히 3개 이상의 위험인자를 가진 경우 유의한 관상동맥협착을 가질 확률이 22.5%로 2개 이하의 위험인자를 가진 5.4%보다 유의하게 높은 것을 알 수 있었다(p< 0.001). 또한 나이가 증가할수록 관상동맥 질환이 증가됨을 보였다. 우리 연구 결과에 따를 경우 위험인자가 3개 이상인 경우와 65세 이상의 고령 및 대동맥 협착증이 있는 경우에는 좀 더 적극적으로 관상동맥 조영술의 시행을 고려하는 것이 좋을 것으로 사료된다.
이번 연구의 대상자 중 관상동맥 조영술을 시행한 환자들 중 12.1%에서 유의한 관상동맥 협착증이 발견되었는데, 관상동맥 조영술을 시행하지 않은 환자 군에는 관상동맥 질환의 위험인자가 없거나 적은 환자들이 대부분 포함되어 있기 때문에 이번 연구의 결과가 과대되어 나타났을 가능성이있어, 결과를 해석하는데 있어 주의가 필요할 것으로 사료된다.
최근 관상동맥 질환의 유무를 확인함에 있어 전산화 단층촬영의 사용이 증가되고 있는 상태로[26-28], 다중검출자 전산화단층촬영(multi-detector computerized tomography)를 이용한 검사시 적절하게 심박수를 조절할 경우 유의한 관상동맥 질환의 유무를 약 93%의 정확도(민감도 92%, 특이도 93%)로 확인할 수 있는 것으로 알려져 있다[26]. 전산화 단층 촬영을 사용할 경우 침습적인 관상동맥 조영술을 시행함으로써 발생할 수 있는 합병증을 예방할 수 있는 장점이 있는 반면에 판막 질환 환자에서 맥박수가 빠르거나 심방세동이 동반되는 경우는 정확한 영상을 얻기 어렵고, 직접 심장내 압력을 측정하지 못하는 한계가 있다. 최근 심초음파 기술이 발달되어 대부분의 판막 질환을 심초음파를 이용하여 진단 및 치료방침을 결정할 수 있으므로 단순히 관상동맥 질환의 유무를 평가하는데 있어 전산화 단층 촬영의 유용성은 증가될 것으로 사료된다[1,5,27,29].
이번 연구의 제한점은 후향적 및 단순히 의무기록을 기초로 한 연구이기 때문에 모든 환자에서 같은 적응증을 적용하지 못했다는 단점이 있다. 또한 2개의 대학병원에서만 자료를 얻었고 대상 환자 수가 많지 않아 우리나라 전체의 통계에 그대로 적용하기가 부족한 점이 있다. 하지만 후향적 연구이기 때문에 실제 임상에서 얼마나 많은 환자에서 관상동맥 질환의 감별을 위해 관상동맥 조영술이 시행되었는지를 확인 할 수 있었고, 이들 중에서 유의한 관상동맥 질환의 빈도는 예상 외로 매우 낮은 것을 확인할 수 있었다. 향후 좀 더 많은 기관에서 더 많은 환자를 대상으로 한 연구를 시행한다면, 국내 환자를 대표할 수 있는 데이터를 만들 수 있을 것으로 생각되고, 이를 통하여 국내 환자들에게 적응할 수 있는 기준을 만들 수 있을 것이다.
결론적으로 한국에서 판막 질환으로 수술적 치료를 시행 받는 성인환자에서 유의한 관상동맥 질환의 빈도는 12.1%로 주로 고령, 대동맥 질환 및 심혈관계 위험인자가 많은 군에서 높게 나타났다.