임신 중 구역과 구토의 관리
Nausea and Vomiting in Pregnancy
Article information
Trans Abstract
Nausea and vomiting in pregnancy (NVP) is common medical condition during pregnancy and associated with hormonal change. Early recognition and active treatment is warranted because it can be associated with adverse healthy effect in both fetus and mother. First, the possibility of other gastrointestinal disorder should be considered and precipitating factor, renal and liver function should be evaluated. Primay recommended pharmacotherapy is the combination of oral pyridoxine hydrochloride and doxylamine succinate. Other options including dopamin (D2) receptor antagonist, antihistamine and serotonine 5 hydroxytryptamine 3-receptor (5-HT3) can be used. Fluid mixed with multivitamine including thiamine supplement should be considered in case of severe dehydration and hyperemesis gravidarum. Emotional support is also an important part in the management of NVP. The physician shoud apply individualized approach for the safest and most appripriate treatment. (Korean J Med 2012;82:525-531)
서 론
구역 및 구토는 임신 중 비교적 흔하면서 치료가 쉽지는 않은 증상들로 임신초기 여성의 50%에서 보고된다[1]. 증상이 경미하여 보존적 치료로 호전되는 경우에서부터 경과가 심하고 오래 지속되어 다각적 접근 및 입원 치료를 요하는 임신 오조(hyperemisis gravidarum)까지 다양한 경과를 보일 수 있다[2-4]. 초기에 적절한 치료를 해야 하겠지만 환자와 의사 간의 의사소통이 제대로 되지 않아 증상이 심해지는 경우가 드물지 않다. 실제 임신 중 구역 및 구토는 충분히 치료가 되지 않는 경우가 많으며, 약제에 대한 안전성이나 유효성에 대한 연구가 충분하지 않다. 임신 중 비교적 흔한 증상이지만 이로 인해 임산부의 삶의 질이 저하되며, 심할 경우 탈수 및 체중 감소가 발생하며 태아에게도 좋지 않은 영향을 미치므로 충분한 고찰과 적극적인 치료가 필요할 것이다. 이에 본고에서는 임신 중 구역 및 구토의 원인, 증상과 약물 및 비약물적 치료에 대해서 알아보고자 한다.
본 론
원인 및 위험인자
임신 중 구역 및 구토는 대개 임신의 50-90% 정도로 보고되고 있으며 이 중 50-55% 정도는 두 가지 증상을 모두 동반하고 있으며 25% 정도는 구역 증상만을 호소한다[2-4]. 임신 4-9주경부터 증상이 시작되어 12-15주경 가장 심하고 20주가 되면 대부분 호전되는 경과를 취하게 되지만 9-20% 정도의 임산부는 20주가 넘거나 심한 경우 임신 기간 내내 지속되는 경우도 있다[4-6]. 임신 오조는 임신 중 구역 및 구토의 심한 형태로 0.3-3%에서 발생하게 되며 증상이 매우 심하고, 지속되어 체중감소, 탈수 및 전해질 이상, 티아민 등의 비타민 및 미량원소 결핍 등이 초래되는 상태로 정의가 된다[5,7-9].
이것은 임신 중 발생하는 hCG, 에스트로겐, 프로게스테론 및 갑상선 호르몬 농도의 변화가 임신 초기에 가장 흔하여 이로 인해 발생한다는 의견이 가장 흔하다[10]. 실제 한 연구에 의하면 대조군에 비해 임신 오조 환자군에서 hCG 농도가 유의하게 높았고, 이는 실제 임신 오조의 발생이 영양막(trophoblast)이 가장 활동적으로 hCG를 생산할 때 높았다는 연구에 의해 지지되었다[10]. 뿐만 아니라 hCG가 갑상선 자극 호르몬(thyroid stimulating hormone)과 구조적으로 유사해서 임신 오조 환자들 대부분은 갑상선 기능 이상소견을 보이기도 한다.
임신 중 소화기에서 생리적인 변화가 현격하게 보일 수 있는데 위 운동 이상이나 위 신경활동 이상소견 등이 있고 이러한 현상은 에스트로젠이나 프로게스테론에 의한 것이며[11], 자궁의 확장 및 복강 내 장기의 위치 변경으로 인해 역류 및 구역 구토가 발생하게 되는데 이러한 증상은 기저에 당뇨성 위병증이나 위식도 역류 질환, 염증성 장질환 등이 있을 경우 더 저명하게 나타나게 된다[11,12]. 만약 산모가 이전에 이러한 소화기 문제가 있다면 치료는 이러한 상황에 맞춰 시행되어야 할 것이다. 그 외에도 헬리코박터 양성률이 대조군에 비해 임신 중 구역 및 구토가 있는 산모에서 유의하게 높았다는 보고도 있으며, 유전적인 요소가 연관이 있어 실제 심한 증상을 보이는 환자의 상당수가 모친이나 여자 형제에서 비슷한 증상을 보였다는 연구도 있다[13,14].
알려진 위험인자로는 가족력, 다산력, 포상기태, 젊은 연령 등이 있으며[15], 스트레스, 수면부족, 만성적 헬리코박터 감염, 소화성 궤양, 편두통 등이 그 증상을 악화시킨다[16,17].
증상 및 진단
개인마다 차이가 있겠지만 주된 증상으로는 오심, 구역, 구토 및 음식에 대한 혐오 등이 있으며 개개인마다 증상이 심해지는 요인이 있다[18-20]. 병력 청취를 통해 증상의 시작 시기, 심한 정도, 악화 및 호전인자 등을 통해 다른 원인의 가능성을 감별해야 하며 임신과 관련된 구역 및 구토라고 진단을 하기 전에 반드시 비임신적인 원인은 아닌지 감별해 볼 필요가 있는데 대개 10주 이전에 증상이 발생했다면 그것은 임신과 관련될 가능성이 크지만 증상이 비전형적이거나, 치료에 반응을 하지 않거나, 10주 이후에 첫 증상이 발생하였다면 다음과 같은 질환들을 감별해 볼 필요가 있다[3,5,7] (Table 1).
일단 진단이 되면 소변 케톤, 간 및 신장 기능, 전해질 상태 및 갑상선 기능을 파악해 두고 Pregnancy-Unique Quantification of Emesis Scale (PUQE)라는 점수법을 이용하여 증상의 정도를 평가한다[21-23]. 이것은 주로 임신 중 발생하는 오심 및 구토에 초점을 두고 고안된 것으로 최소 3점부터 15점까지 있고, 6점 이하의 경우 경증, 7-12점의 경우 중등도, 13점 이상의 경우 중증으로 타당성이 확인되었으며 입원이나 개인의 주관적 느낌과 잘 연관되는 것으로 알려져 있고, 증상평가뿐 아니라 치료에 대한 반응을 평가하는데도 도움이 되겠다[24].
비약물 치료
우선적으로 증상을 발생시킬 만한 음식이나 냄새 등을 피하도록 해야 하는데 흔히 증상을 발생시키는 것들로는 기름기 있는 음식이나 자극적 음식, 철분제 등이 있고, 소량씩 자주 먹도록 하며 식사 중간에 수분 섭취를 하는 것이 도움이 된다[25]. 전통적으로 아침에 크레커 등을 먹어 공복을 피할 것을 권유하였지만 실제 무작위 연구에서 단백질 위주의 식사가 구역증상을 오히려 더 감소시켰다고 보고하였다[26].
두 가지 비약물적 접근이 증상에 도움이 된다고 알려져 있는데 이들은 주로 경한 증상에서 약물치료를 원치 않는 환자에서 이용된다. 비약물적 치료 전 환자에게 먼저 약물이 필요한 경우 약물치료를 하지 않는 것은 오히려 더 해가 될 수 있다는 것을 충분히 설명할 필요가 있다[18]. 두 가지 비약물치료가 근거가 있는데, 생강을 250 mg씩 4회 복용하였을 때 효과가 있었다는 보고가 있지만 안정성에 관한 자료는 충분하지는 않다[27]. 그 밖에 P6에 침을 이용해 자극할 경우 지속적인 구역을 감소시킨다는 보고가 있다[28,29].
증상의 정도가 심하지 않더라도 탈수의 징후가 보이면 crystalloid 정맥수액 치료가 도움이 된다. 최근에는 많은 병원들이 외래에서 수액 치료가 가능하도록 하여 주기적으로 증상이 심할 때마다 내원하여 치료 받을 수 있도록 하고 있다. 임신 오조의 경우 수액 및 항 구토제 등의 다양한 접근이 필요하며, Wernickes 뇌증 등이 발생하지 않도록 티아민을 포함한 비타민 공급이 함께 이루어져야 한다[30].
약물적 치료
습관 변화나 영양적 지지에도 불구하고 증상 호전을 위해 약물 치료가 필요한 여성은 약 10% 정도로 보고되고 있다[30]. 미국 산부인과 학회에서는 pyridoxin 단독 치료에 반응이 없는 경우 경구 pyridoxin hydrochloride (vit B6)와 doxylamine succinate가 효과 및 안정성에서 가장 좋으므로 일차 치료로 이용할 것을 권고하고 있다[5]. Pyridoxine은 수용성 비타민으로 아미노산, 지질 및 탄수화물의 대사에 관여하며, doxylamine은 1 수용체에서 직접적으로 히스타민을 억제하는 작용을 하며, 간접적으로 전정기관에 작용하며, 무스카린 수용체에 억제작용을 보여 구토중추의 자극을 감소시키게 된다[31-33]. 각각을 단독으로 복용할 수 있지만 최근 캐나다에서 하나의 제제로 복합한 약제가 나왔다[33]. Pyridoxin과 doxylamine의 병합치료는 대부분의 연구에서 임신 초기를 포함한 임신 기간 중 안전하고 효과적인 것으로 보고되었다[5,7]. 아침에 증상이 가장 심하지만 하루 종일 지속적인 증상이 있는 경우 취침 전 2정, 아침에 1정으로 오후증상을 조절하고, 오후에 1정으로 저녁 증상을 조절할 수 있으며, 증상이 호전되고 나서는 서서히 줄이는 것이 재발이 적다.
돌발성 구역 및 구토에 대해서는 다른 계통의 항 히스타민 제제나 도파민 길항제 등으로 치료할 수 있다. Dimenhydrinate는 히스타민 1 수용체 길항제로 임신 중 구역 및 구토에 널리 이용되며 여기에 구토로 인한 역류 혹은 작열감과 관련된 증상이 있는 경우 히스타민 2 수용체도 그 안정성이나 효과면에서 근거가 있는 약제가 되겠다[34]. 도파민 길항제로는 도파민2 (D2) 수용체 길항제인 phenothiazine이 화학 수용체 유발중추를 억제하며, 위장관에 위치하는 D2 수용체를 통해 위의 운동성을 저하시켜 항 구역 효과를 보이면서 동물 및 인간 실험에서 임신 초기 기형의 위험을 증가시키지는 않는 것으로 되어 있다[32,33]. Metoclopramide도 도파민 수용체 길항제로 안정성 및 효용성에 대한 연구가 충분하지 않음에도 불구 유럽을 비롯하여 널리 이용되는 것으로 이것은 위장관 통과 시간을 감소시키면서 화학수용체 유발 중추에 작용하여 항 구역 효과뿐 아니라 소화관 운동 촉진제의 역할까지 가지고 있다[30,33,35]. 이론적으로 위저류가 증상의 기저에 동반된 임산부에게 이용하면 도움이 된다[18]. Domperidone이나 Droperidol은 심한 증상에서 고려해 볼 수 있겠지만 데이터가 충분하지 않으며 trimethobenzamide는 안전하고 효과적인 것으로 알려져 있다[18].
세로토닌 3 (5-HT3) 수용체는 원래 항암제와 관련된 구역 및 구토의 1차 약제로 고려되지만 ondansetron의 경우 임신 중 구역 및 구토나 임신 오조에서 널리 이용되고 있다. 미국 산부인과 진료 지침에서 5-HT3 길항제는 3차 약제로 권고하지만 실제 ondansetron은 phenothiazine보다 진정작용이 적어 비교적 일찍 사용하고 있다[5]. 임신 중 사용에 대한 데이터가 충분하지는 않지만 인간에서 보다 더 많은 용량을 사용한 동물실험에서 임신 1기에 사용하였을 때 기형 발생의 증거는 없었으며, 임신 1기에 ondansetron에 노출된 169명의 영아를 대상으로 한 전향적 비교관찰 연구에서 주요 기형 발생률이 3.6%로 대조군과 유의한 차이를 보이지 않았다[36,37].
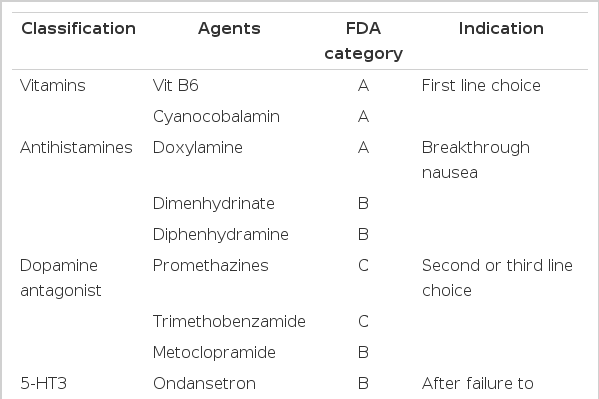
위장관 촉진제의 경우 cisapride가 기형 발생의 증거가 없다지만 데이터가 충분하지 않으며[34], 항암제유도 구역에서 스테로이드의 효과에 근거하여 심한 임산부에게 스테로이드의 사용이 제안이 되었지만 구개열과 유의한 상관관계가 있었고, 효과는 미비하여 임신 10주 전에는 사용하지 않도록 하며 사용하더라도 다른 치료에 실패한 경우만 고려해야겠다[34]. 양성자펌프 억제제의 경우 초기연구결과가 고무적이지만 아직은 다른 치료에 실패할 경우 고려하도록 하며 삼환계 항우울제의 경우 정동 장애가 동반된 경우 고려할 수 있다[34,38]. 임신 중 구역과 구토에 고려할 수 있는 약제로는 다음과 같은 것이 있다(Table 2).
불응성 구역 및 구토 혹은 임신 오조의 치료
외래에서 약물치료에 반응하지 않는 경우 정맥 수액 및 영양 지원이 필요하다. 구역이 지속 되더라도 비위관 경구 식이를 계속하는 것이 효과적이다[39]. 완전 비경구 영양(total parenteral nutrition)은 정맥로 패혈증, 지방성 간염 등의 위험이 있기 때문에 체중이 5% 이상 감소한 불응성의 환자 중 경구 섭취가 되지 않는 환자에서 경구 식이가 가능할 때까지 시행되어야 한다[5,16]. 수액치료는 처음에는 생리 식염수로 시작하여 칼로리를 보충해 주어야 하는데 임산부의 경우 2,200-2,500 kcal/day가 필요하며 단백질 소실에 대해 보충이 필요하다. 고 삼투 용액은 피하는 것이 좋으며 5% 농도의 용액이 적당하겠다. 이때 dextrose가 혼합된 용액의 경우 티아민이 결핍된 환자에서 티아민 요구량이 증가되어 Wernicke’s 뇌 증이 발생할 수 있으므로 티아민 보충은 비경구 영양에서 가장 중요한 사항이 된다. 불응성의 경우 아미노산이나 지방 용액을 첨가해 볼 수 있다. 심한 환자에서는 정신적 지지도 치료의 중요한 부분이 되는데, 배우자뿐 아니라 다른 가족 구성원이 모두 참여할 경우 더 효과적일 수 있다[40]. 임산부에게 이 과정이 힘이 들지만 일시적인 것으로 분만과 함께 다 호전된다는 사실을 항상 떠올려 주고 직장에서도 좀 더 편안한 스케줄을 고려하는 것이 좋겠다[41].
결 론
임신 중 구역 및 구토는 복합적이고 다 인자적인 상황으로 태아뿐 아니라 산모의 삶의 질이나 건강에 좋지 않은 결과를 초래할 수 있으므로 빨리 인지하고 치료를 할 수 있도록 해야 한다. 먼저 편두통이나 그 밖의 위장 질환의 가능성들을 먼저 고려해야 하며, 일단 의심이 되는 환자의 경우 유발인자를 정확하게 파악하여야 하며 신장, 간 기능을 확인하고 전해질 및 아밀라아제 등을 평가해야 한다. 먼저 소량씩 자주 먹는 식습관이 도움이 될 수 있으며, pyridoxine과 doxylamine이 무작위 연구에서 효과가 입증이 되어 일차적인 약제로 고려될 수 있겠다. 일차 약제에 반응하지 않는 경우 phenothiazine, metoclopramide 등과 같은 D2 수용체 길항제나, 5 hydroxytryptamine 3-receptor (5-HT3)인 ondansetron 등이 이용될 수 있고, 구역 및 구토로 인한 위장 증상 및 위식도 역류증상이 동반된 경우 히스타민 2 수용체가 도움이 될 수 있다. 비약물 치료로는 생강이나 침술 등이 효과가 증명이 되어 있다.
임신 오조나 탈수가 심하게 되어 있는 환자의 경우 티아민이 포함된 비타민제제와 함께 정맥 수액 보충이 필요하며, 약물 치료에도 불구하고 체중감소가 계속되는 경우 비 위관 경장영양 혹은 비 경구 요법 등을 고려해야 할 것이다. 뿐만 아니라 이러한 임산부에 대한 정서적 지지도 치료의 중요한 부분이 되겠다. 임신 중 구역과 구토에 대한 치료 접근을 요약하면 다음과 같다(Fig. 1).
임신 중 구역과 구토에 대해 안전하면서도 효과적인 데이터들은 이러한 환자의 치료에 있어 많은 도움이 된다. 이를 바탕으로 담당의는 모든 산모에게 일률적인 것이 아니라 환자 각각에게 가장 적합하고 안전한 방향으로 접근해야 하겠다.