Methotrexate로 치료한 불응성 육아종성 유방염 1예
A Refractory Case of Granulomatous Mastitis Treated with Methotrexate
Article information
Abstract
저자들은 육아종성 유방염으로 진단받고 병변의 절제수술과 부신피질호르몬 치료에도 불구하고 반복적으로 재발하고 만성농양과 누공 등의 합병증이 있는 37세 여자 환자에서 MTX를 사용하여 성공적으로 치료한 증례를 경험하였다. 육아종성 유방염에서 재발을 억제하고 부신피질호르몬 사용량을 줄이기 위하여 적극적으로 MTX를 시도할 필요가 있다고 판단하여 문헌고찰과 함께 국내 첫 증례를 보고하는 바이다.
Trans Abstract
Granulomatous mastitis (GM) is an uncommon chronic inflammatory disease of the breast that can mimic breast carcinoma or infection. The treatment options include expectant management, complete resection, and corticosteroid therapy, although no standard treatment has been established. Recently, several case reports have suggested that methotrexate is another effective treatment for GM. Here, we describe the first Korean case of recurrent GM successfully treated with low-dose weekly methotrexate and review the relevant literature. (Korean J Med 2012;82:386-391)
서 론
육아종성 유방염(granulomatous mastitis)은 유방에 드물게 발생하는 만성 염증성 질환으로, 1972년에 Kessler 등이 악성종양과 유사한 임상상을 보이는 것을 처음 보고한 이후 유방질환을 다루는 분야에서는 유방암과 감별하여야 할 질환으로 잘 알려져 있었다[1]. 병리 소견에서 육아종성 염증을 보이기 때문에 육아종성 유방염을 진단하기 위해서는 결핵 및 진균과 같은 감염성 질환, 이물반응 등과 함께 유육종증(sarcoidosis), 베게너 육아종증(Wegener's granulomatosis), 거대세포동맥염(giant cell arteritis) 등의 류마티스 질환과도 감별하여야 하므로 내과의사도 알아 두어야 할 질환이라고 생각된다.
육아종성 유방염의 일반적인 치료방법은 기대 치료(expectant management), 병변의 수술적 절제 및 스테로이드의 사용 등이 있으나 이러한 치료에도 불구하고 재발률은 50%에 이르는 것으로 알려져 있다[2]. 최근 해외에서 육아종성 유방염 환자에서 methotrexate (MTX)를 투여하여 성공적으로 치료한 보고가 있었으나[3-6], 아직까지 국내에는 보고가 없다. 따라서 저자들은 수술적 치료 및 부신피질호르몬 투여 후 반복적으로 재발하는 육아종성 유방염 환자에서 MTX를 사용하여 치료한 예를 경험하였기에 문헌고찰과 함께 보고하는 바이다.
증 례
환 자: 여자, 38세
주 소: 좌측 유방의 종괴와 통증
현병력: 15개월 전 좌측 유방의 발적과 통증을 동반한 종괴가 발생하고 고름이 나와 개인의원을 방문하였다. 4주간 항생제 치료에 반응이 없었으며 prednisolone (초기 용량 45 mg/day)을 수주간 투여한 후 증상이 호전되었다. 하지만 2개월 후 스테로이드를 중단한 상태에서 증상이 재발하여 수술적 치료를 위하여 본원 외과로 전원되었다. 이 무렵부터 환자는 양측 손가락 원위지관절의 통증과 양측 무릎관절의 통증이 발생하였으며, 조조경직은 뚜렷하지 않았고 관절 사용 관절통이 악화되는 양상을 보였다. 13개월 전 좌측 유방 병변의 절제배농수술을 시행 받았으며 당시 수술조직에서 육아종증 유방염으로 최종 진단되었다. 수술 후 수술창 치유가 지연되고 누공으로 고름이 유출되어 prednisolone 30 mg/day을 재투여하였고, 환자는 임상적 호전이 있었다. 하지만 7주에 걸쳐 prednisolone를 감량하여 중단한 2개월 후 다시 발적이 발생하고 고름이 유출되었다. 반복적인 유방염 재발과 함께 환자가 호소하는 수부 관절통의 감별을 위하여 류마티스내과에 의뢰되었다.
환자는 구강 및 성기부 궤양, 결절성 홍반, 레이노현상, 광과민증, 염증성 요통 및 부착부염, 구강 및 안구건조증 등의 증상을 경험한 바 없었다.
과거력: 지루성 피부염과 알레르기 비염
가족력: 특이 사항 없었다.
신체 검사 소견: 내원 당시 혈압은 111/73 mmHg, 맥박은 90회/분, 호흡수 20회/분, 체온 36.7℃였다. 체중은 63 kg이었으며 신장은 162 cm이었다. 경부, 흉부 및 복부, 피부 진찰에서 특이한 이상소견은 없었다. 좌측 상부 유방에 발적과 종창이 있었고, 짜면 소량의 고름이 나오는 상태였다. 관절진찰에서 양측 제 2-5 손가락의 근위지관절 및 원위지관절에 관절종창을 동반하지 않는 압통이 있었고 원위지관절에서 Heberden 결절이 관찰되었다.
검사실 소견: 말초 혈액 검사에서 백혈구 14,410/mm3(호중구 71.4%, 림프구 24.3%, 단핵구 3.7%, 호산구 0.5%), 혈색소 14.2 g/dL, 헤마토크리트 44%, 혈소판 264,000/mm3이었다. 혈청 생화학 검사에서 신장 및 간기능 검사는 정상이었고, 요검사에서 특이소견은 없었다. 면역혈청검사에서 류마티스인자와 항핵항체는 음성이었다.
관절 단순 방사선 소견: 양측 손가락의 원위지관절에서 관절강 협소, 골증식체와 함께 연골하골의 경화소견이 관찰되었다.
유방 촬영 및 초음파 소견: 유방 촬영에서 우측 유방은 정상 소견을 보였고(Fig. 1A), 좌측 유방에 다수의 소엽 종괴와 액와 림프절종창이 관찰되었다(Fig. 1B). 유방 초음파에서는 좌측 유방의 상부에 다수의 농양이 관찰되었고(Fig. 1C), 우측 유방의 유륜하부 유관의 확장과 유관 내 병변이 관찰되었다.

Craniocaudal mammography shows no specific findings in the right breast (A) and multiple lobular masses in the left breast (B, white arrows). Breast ultrasonography before treatment shows a diffuse ill-defined hypoechoic lesion (white arrowheads) with architectural distortion (C). After methotrexate treatment, the hypoechoic lesion had improved (D).
유방 조직 검사 소견: 부분 절제한 좌측 유방의 조직에서 상피양세포와 거대세포 등으로 이루어진 비건락성 육아종이 유방 소엽 중심에 있었으며 미세화농이 동반되어 있었다(Fig. 2). 조직 항산균 염색 및 결핵균에 대한 특이 중합효소연쇄반응 검사는 모두 음성이었다.

Histopathology shows an epithelioid, multinucleated giant cell granuloma limited to the mammary lobules and microabscesses. H&E stain (A) × 100, (B) × 200.
배양 검사: 수술 시 배농한 고름에서 항산균 염색 및 결핵균에 대한 특이 중합효소연쇄반응 검사 모두 음성이었고, 배양 동정된 균도 없었다.
치료 및 경과: 수부 골관절염에 대해 비스테로이드성 항염제로 증상적 치료를 하면서 육아종성 유방염에 대한 변화를 추적 관찰하였다. 5개월 후 좌측 유방의 고름이 증가하여 MTX 12.5 mg/week를 단독 투여하기 시작하였으며 15 mg/week까지 증량하였다. MTX를 투여하면서 스테로이드는 사용하지 않았다. MTX 투여 4주 후 환자의 육아종성 유방염의 증상이 호전되었고, 4개월 뒤 추적검사한 유방 초음파에서 이전 검사에서 보였던 병변의 호전이 관찰되었다(Fig. 1D). MTX를 투여한 이후 8개월 동안 육아종성 유방염은 재발하지 않은 상태로 유지되었다. 하지만 환자가 우울증이 발생하면서 MTX를 자의로 중단하였고, 중단 2개월 후 육아종성 유방염이 우측 유방에도 발생하였다. 외과를 방문하여 prednisolone 30 mg/day을 다시 투여 받고 호전되었으나 prednisolone 감량 후 염증이 재발하여 우측 유방 병변을 절제하였고, 조직 검사 소견은 육아종성 유방염에 합당하였다. 수술 10일 후 MTX 15 mg/week을 재투여하였으며 prednisolone은 감량하여 중단하였다. 수술 후 6개월 후까지 육아종성 유방염이 재발하지 않은 상태로 MTX를 유지하면서 외래에서 추적 관찰 중이다.
고 찰
주로 20-50대 가임기 여성에서 일측성 염증성 종괴 양상으로 발현하는 육아종성 유방염은 1972년 Kessler 등에 의해서 처음 기술된 이후 2004년까지 약 120개 증례 등이 보고되었다[1,2]. 발병기전은 부신피질호르몬 치료에 대한 반응과 많은 환자에서 출산이나 모유수유와 연관되어 발병하기 때문에 국소적인 외상이나 자극에 의하여 유관에서 유출된 지방과 단백질이 풍부한 분비물에 대한 자가면역반응 등이 가설로 제시되고 있다[2,3,7]. 임상적인 발현 양상은 유방 종괴와 압통으로 나타나는 경우가 가장 흔하고 피부궤양이나 유방농양 등을 동반할 수 있으며 방사선학적 소견이 악성종양과 유사하므로 감별 및 진단을 위해서는 조직학적 검사가 필수적이다.
진단을 위한 조직 검사는 바늘 생검의 진단율이 낮기 때문에 초음파 유도하 핵생검술(core-needle biopsy) 혹은 절제 생검(excisional biopsy)으로 조직을 얻어야 하는데, 최근의 연구에 따르면 절제 생검과 초음파 유도하 핵생검술은 진단율 측면에서는 유의한 차이가 없으나 초음파 유도하 핵생검술이 시술 후 합병증 발생률이 낮았다[8]. 병리조직학적으로 상피양 세포와 거대세포, 호중구의 침윤, 포말성 대식세포를 동반한 비건락성 육아종성 병변이 유방의 소엽에 중심을 두고 형성되는 특징을 보이고 다른 질환이 배제되면 진단이 가능하다[9]. 본 증례에서도 절제술 후 얻은 조직에서 병리조직학적으로 특징적인 소견을 보였고, 감염성 질환을 포함한 다른 육아종성 질환을 배제하였으며 부신피질호르몬 투여에 빠른 반응을 보여 육아종성 유방염으로 진단할 수 있었다. 육아종성 유방염에 동반된 유방 외 증상에 대한 보고는 매우 드물지만 결절성 홍반과 관절염 혹은 관절통이 있고 육아종성 유방염의 치료에 반응을 보이는 것으로 알려져 있다[10]. 본 증례 환자의 관절증상은 임상적 경과로 보아 육아종성 유방염에 동반된 증상은 아니라고 생각되었다. 관절증상은 MTX와 부신피질호르몬 치료에는 반응이 없었고 비스테로이드성 항염제를 사용하면서 조절되었다. 육아종성 유방염 환자에서 흔히 사용되는 치료는 기대 요법(expectant management), 수술적 치료 및 부신피질호르몬 투여 등이 있으나 아직 표준적인 치료 지침은 확립되지 않았다. 기대 요법은 육아종성 유방염의 자연경과가 자기제한적(self-limiting)일 수 있다고 하여 특별한 치료 없이 주의 깊게 추적 관찰하는 방법이다. 임상적으로 악성종양의 가능성 때문에 많은 환자가 병변을 완전 절제하는 수술적 치료가 많이 시행되었으나 수술 후 재발하는 경우가 많고 누공 형성과 지속적인 분비물의 유출, 만성 농양 등의 합병증이 발생할 수 있으며 술 후 유방변형으로 인한 정신적 고통이 클 수 있다. 1980년에 육아종성 유방염 환자에서 고용량 스테로이드를 투여하여 성공적으로 치료한 증례를 보고한 이후 내과적 치료로 부신피질호르몬 치료가 시도되고 있다[11]. 단독 치료로 사용할 때 혹은 수술 후 재발하였을 때 초기 용량 prednisolone 30-60 mg/day로 시작하여 완전 관해에 도달할 때(최소 6주)까지 서서히 감량하는 것이 보통이며 수술적 치료에 앞서 단기간 투여하는 방법을 사용하기도 한다[12,13]. 저자들은 국내 문헌 연구를 통하여 국내에서 사용된 치료방법과 치료에 대한 효과를 조사하였다. 10명 이상의 육아종성 유방염 환자에 대한 연구논문이 4편이 있었으며 그 결과를 표 1에 정리하였다. 국내에서 수술적 치료 후 재발이 없었던 경우는 39.4- 71.4%로 다양하게 보고되고 있다. 또한, 수술 후 재발하거나 완치되지 않는 경우에 사용한 부신피질호르몬 치료의 재발률은 약 70% 이상이었다(Table. 1). 하지만 Tae 등[13]의 연구에서는 절제술 시행 전에 부신피질호르몬을 1개월 동안 투여하였을 때 중앙값 26개월 추적 관찰기간 중 재발이 없었다고 보고하였다.
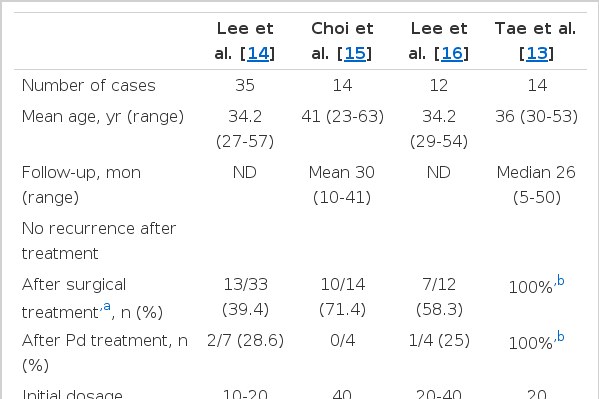
The effectiveness of surgical and glucocorticoid therapy in Korean patients with granulomatous mastitis
본 증례의 환자는 좌측유방 절제수술 후 수술창의 치유가 지연되었고, 부신피질호르몬 중단 후 반복적으로 재발하는 경과를 보였으며 반대쪽 유방에도 발생하는 경과를 보여 기존 치료로는 잘 조절되지 않는 경우에 해당하였다. 이러한 환자에서 MTX가 좋은 치료 효과를 보인다는 최근 해외 보고들이 있는데, MTX 투여용량은 7.5-20 mg/week였고, 12-24개월 투여한 후 중단하여도 재발이 없었다고 보고하였다[3-6]. MTX 이외에 azathioprine을 시도한 증례도 있었으나[3,4], azathioprine을 사용한 2예 중 1명에서만 효과가 있었기에 azathioprine보다는 MTX가 효과가 좋을 것으로 생각된다. 그런데 육아종성 유방염 치료에 MTX를 시도한 국내 증례는 아직까지 보고된 바 없다. 본 증례에서 환자가 자의로 MTX를 중단하여 2회에 걸쳐 MTX의 효과를 판단하여 볼 수 있는 기회가 있었으며, 첫 번째 및 두 번째 시도 모두에서 재발된 육아종성 유방염이 효과적으로 억제되었다.
MTX의 사용은 불필요한 수술을 피하고 수술에 따르는 합병증과 미용적인 관점의 문제점을 해결할 수 있으며 장기간의 스테로이드 사용에 따른 부작용과 중단 후 재발을 막을 수 있는 치료로 생각된다. 따라서 MTX가 육아종성 유방염의 일차 선택제제로 사용하여야 하는지는 아직 불분명하지만 반복적 재발 등 불량한 경과를 보이는 환자에서 시도 될만한 가치가 있다고 판단된다.