류마티스 관절염 환자에서 슬와부 낭종으로 발현된 칸디다 관절염 1예
Candida Arthritis Presenting as a Huge Popliteal Cyst in a Patient with Rheumatoid Arthritis: A Case Report and Review of the Literature
Article information
Abstract
칸디다 관절염은 드문 질환이나 류마티스 관절염 환자와 같은 면역저하자에게 생길 수 있다. 감염 경로는 진균의 직접침범과 혈행을 통한 감염으로 나뉘는데 직접침범의 경우 면역저하자가 관절강내 주사를 맞은 후 또는 관절 수술 후 생길 수 있으며 전신증상 없이 국소 관절부위의 부종, 통증 정도의 증상만 있는 경우가 흔하다. 진단은 관절액 배양검사를 통해 가능하다. 치료는 amphotericin B 정맥주사와 배액이 주로 이용되고 fluconazole 또는 5-fluocytosine을 사용하기도 하며 수술적 치료를 시행하는 경우도 있다.
Trans Abstract
Candida arthritis is an uncommon cause of infectious arthritis that can occur in immunocompromised patients, such as those with rheumatoid arthritis. Candida arthritis arises in two ways: from direct inoculation or hematogenous dissemination. Direct inoculation is common in immunocompromised hosts during intra-articular injection or surgical procedures. The affected joints are generally swollen, tender, and mildly warm, with no evidence of disseminated candidiasis. Reported treatments include intravenous amphotericin B administration and drainage, or the use of 5-fluocytosine or ketoconazole to decrease amphotericin B toxicity. Surgical treatment has been necessary in some cases to eradicate candidal infection. Here, we report a case of candida arthritis combined with a huge popliteal cyst in a patient with rheumatoid arthritis and present a review of the relevant literature. (Korean J Med 2012;82:119-122)
서 론
진균에 의한 감염성 관절염은 매우 드문 질환이다. 일반적으로 진균은 피부나 소화기관, 객담 등에 상재균으로 분포하며 면역 기능이 정상인 사람에게는 병원균으로 작용하지 않으나 선천적 또는 후천적으로 면역 기능에 장애가 생기는 경우에는 병원균이 되기도 한다. 대부분의 경우 원인 진균은 칸디다종으로 알려져 있다. 신생아나 면역이 심하게 저하된 환자에서의 칸디다 관절염은 수 차례 보고된 바가 있지만 류마티스 관절염 환자에서 칸디다 관절염은 국내에서는 아직까지 보고된 바가 없다.
저자들은 류마티스 관절염 환자의 거대 슬와부 낭종에서 칸디다 관절염이 동반된 증례를 경험하였기에 문헌고찰과 함께 보고하는 바이다.
증 례
환자는 57세 남자로 11년 전 좌측 무릎 통증으로 정형외과 방문 후 활막염 소견을 보여 관절경적 활막 절제술을 수 차례 시행한 환자로, 2003년 다발성 관절통으로 본원 류마티스 내과에 입원하였다. 당시 검사상 류마티스 인자 72.9 IU/mL, 적혈구침강속도 48 mm/h, C-반응성 단백 91.9 mg/L, 항핵항체 1:40 양성 소견을 보였고, 우측 무릎 관절과 손목 관절의 부종과 골파괴 소견이 있었으며 DAS28-CRP 점수 3.8점으로 류마티스 관절염으로 진단 받았다. 메토트렉세이트 7.5 mg/주, 항말라리아제, 설파살라진, 프레드니솔론 5 mg/일, 비스테로이드성 소염진통제를 처방하였고 이후 타 병원에서 추적관찰하며 관절통의 호전, 악화를 반복하면서 수 차례 관절강내 주사를 맞아오다 약 1년 전부터 간헐적인 좌측 무릎부위 통증이 지속되어 정형외과 외래 방문 후 입원하였다. 내원 당시 활력징후는 체온 37.5℃, 혈압 140/80 mmHg, 심박수 64회/분, 호흡수 20회/분이었다. 의식은 명료하였으며 만성병색을 보였다. 좌측 무릎은 류마티스 관절염으로 인해 심한 변형이 있었고, 통증과 압통, 운동범위의 장애와 함께 슬와부의 약간의 열감과 부종소견을 보였다(Fig. 1). 신경학적 검사상 특이소견 없었고, 우측 액와 부위에 5 × 5 cm의 종괴가 만져졌다. 검사실 소견으로 일반혈액 검사에서 백혈구 10,900/μL (중성구 66/8%), 혈색소 12.0 g/dL, 혈소판 267,000/μL였고 적혈구침강속도 53 mm/h, C-반응성 단백 48.8 mg/L였다.

Preoperative photographs showing valgus deformity of the affected limb (A) with a limited (0-60°) range of motion (B).
단순 흉부 X-선 검사와 심전도는 정상소견 보였고, 좌측 무릎관절 X-선 검사에서 대퇴골 원위부와 경골 근위부의 골파괴, 골음영 감소 소견이 보이고, 골극은 관찰되지 않는 것으로 보아(Fig. 2A) 류마티스 관절염에 합당한 소견이었다. 좌측 하지 자기공명영상을 촬영한 결과 대퇴골과 경골의 골단의 골 파괴소견과 함께 슬와 부위에 몇 개의 큰 낭종이 보이며 관절강과 연결된 소견이 보였다(Fig. 2C and 2D). 손목 관절 X-선 검사에서도 양측의 관절염 소견이 보였다(Fig. 2B).
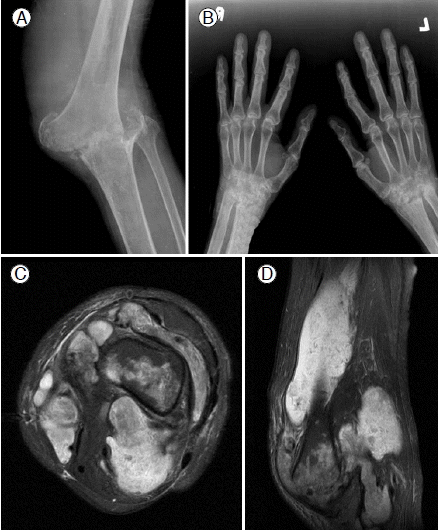
Preoperative anteroposterior radiograph (A) demonstrating bony destruction of the distal femur, proximal tibia, and patella. The hands and wrists show advanced changes of rheumatoid arthritis with narrowing of the joint space (B). Magnetic resonance images showing large, septated synovial cysts (C) communicating to the knee joint (D).
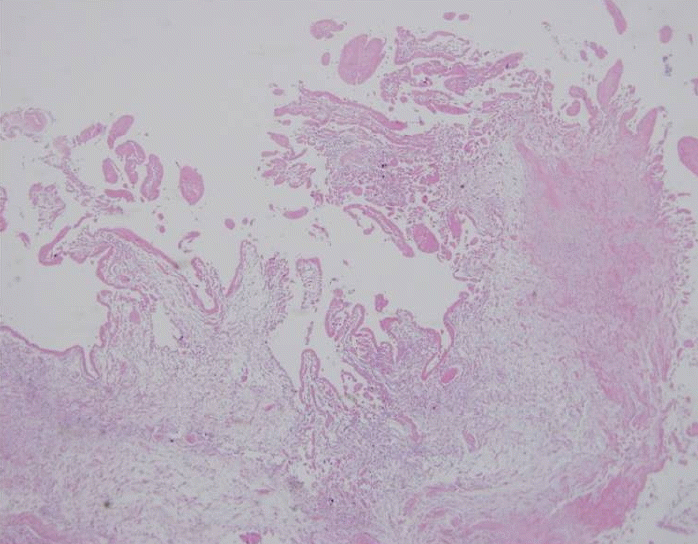
다수의 큰 슬와부 낭종으로 인해 좌측 슬관절 통증이 지속되었고 관절액 천자 결과 백혈구는 3,500/HPF (95% 중성구)로 나왔으나 pH 7.12, 젖산탈수소효소 280 IU/L (혈청 젖산탈수효소 442 IU/L)로 삼출액 소견으로 감염이 동반되어 있어 수술의 적응증이 된다고 판단하여 수술하기로 결정하였으며 수술은 경막외 마취 후 진행되었다. 반듯이 누운 자세로 허벅지 원위부 내측을 절개한 후 낭종을 노출시킨 후 다량의 황색의 탁한 삼출액을 흡입하였다. 그중 일부는 도말 배양검사를 시행하였다. 이후 낭종막을 최대한 제거하였고(Fig. 3), 다량의 세척 후 절개부위 봉합 후 수술을 마쳤다. 수술 후 발열이 있었고 당시 백혈구 증다증(13,000/μL)과 적혈구침강속도(63 mm/h)와 C-반응성 단백(48.8 mg/L)이 증가된 것으로 보아 세균성 관절염이 동반되었을 가정하에 경험적 항생제로 2세대 세팔로스포린을 정맥투여하기 시작하였으나 이후에도 미열은 지속되었다. 항생제 시작 6일째 삼출액 배양검사 결과가 나왔고 Candida albicans가 동정되었다(Fig. 4). 이후 정맥 항생제를 중단 후 플루코나졸을 정맥 투여하기 시작하였다.
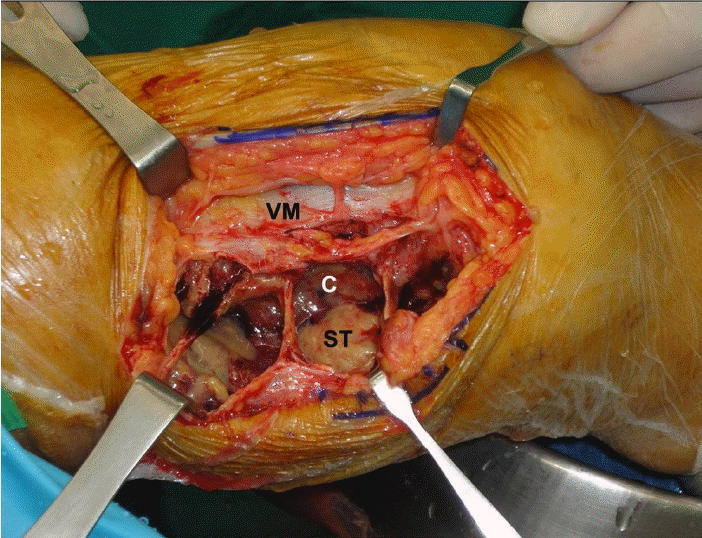
Intraoperative photograph after the rupture of the cyst wall from the medial side of the thigh, showing amorphous, precipitated soft tissue on which pathologic examination was performed. VM, Vastus medialis; C, lateral cyst wall; ST, amorphous precipitated soft tissue in the cyst.
슬관절 수술 15일 후 우측 액와 부위 종괴 절제 생검술을 시행하였고, 결과 만성 육아 염증으로 확인되었으며, 칸디다 관절염과의 연관성은 없어 보였다. 환자는 정맥 플루코나졸 1주 사용 후 열이 없고 슬관절 통증 호전되어 경구용 플루코나졸로 변경하여 퇴원하였고, 이후 외래에서 특이 사항 없이 경과관찰 중이다.
고 찰
칸디다 관절염은 주로 신생아나 면역저하자에게 생기는 질환으로 장기간의 항생제 또는 스테로이드 사용, 암, 정맥내 도관, 정맥주사 남용 등이 위험인자가 된다. 광범위 항생제를 장기 사용할 경우 정상세균총을 억제하여 칸디다가 증식하기 쉬운 환경이 되고 특히 위장관에서 증식할 경우 파종성으로 진행되기 쉽다. 또한 류마티스 관절염이 있는 환자는 화학주성과 포식작용의 장애가 있고 주로 면역억제제를 복용하고 있어 상대적으로 진균 관절염의 빈도가 높아지게 된다. 원인 균주로는 Candida albicans가 가장 흔하고 이외 C.tropicalis, C.parapsilosis 등의 순이다[1,2].
칸디다에 의한 관절 감염은 주로 두 가지 경로로 발생한다. 첫 번째는 관절 내 주사 또는 수술 중 발생하는 진균의 직접 침입으로 인한 고립성 단관절염이고, 두 번째는 혈행을 통한 파종성 칸디다증으로 인한 단관절 또는 소수관절염이다[2].
MacGregor 등과 Ginzler 등의 보고에 따르면 직접 침입의 경우 류마티스 관절염이 있는 사람이 관절내 스테로이드 주사나 인공 삽입물 등의 수술을 자주 받았을 때 위험인자가되었다[3,4]. 또한 면역억제제(스테로이드, 사이클로포스파마이드, 메토트렉세이트)의 장기복용도 위험인자가 되었다[5]. 표피의 정상적인 방어기전은 칸디다에 대한 저항을 유지하는데 매우 중요한데 면역이 저하된 환자에서 침습적 시술이나 상처에 의해 피부의 손상이 생길 경우 손상 부위를 통해 칸디다의 침입이 용이하게 된다[6]. 침범된 관절은 슬관절이 가장 많았으며 대부분의 경우 진단 당시 열이 없이 관절부위 부종, 압통, 국소 온감만 있었고, 혈액이나 소변 배양에서 음성소견을 보였다. 활막액은 주로 핏빛이거나 장액성으로 보였고, 백혈구 수는 다양하였으며 당은 주로 낮게 측정되었다. 본 증례의 환자는 면역억제제를 장기간 복용하면서 이전 수 차례의 관절경적 수술로 인해 칸디다가 침입이 되었을 가능성이 높고 그것으로 인한 관절염이 슬와부 낭종으로 발현된 것으로 생각된다. 전신 감염의 증상이 없이 슬관절부위 국소 통증으로만 나타난 것도 이를 뒷받침 한다.
칸디다 관절염 진단의 표준은 활액 배양검사이다. 활액 배양검사상 양성인 경우 절대로 이를 오염된 것으로 간주해서는 안되며 곧바로 적절한 치료를 시작하여야 한다. 활액의 백혈구 수는 수천에서 수만까지 다양하며 다형핵백혈구의 수가 증가되어 있다[6]. 본 증례에서 활약의 백혈구 수는 3,500/HPF로 아주 많지는 않았으나 삼출액 소견으로 감염이 동반된 것으로 판단하였다.
진균성 관절염은 amphotericin B 정맥주사와 배액으로 임상적, 미생물학적으로 90%의 완치율을 보이므로 표준치료로 주로 이용되어 왔고[7], 때때로 관절강내 amphotericin B를 사용하기도 한다. 최근에는 amphotericin B 사용 후 신독성 등의 부작용으로 인하여 fluconazole 또는 5-flucytosine을 일차적으로 사용기도 한다[8,9,10]. 약물로 치료가 어려운 경우 또는 인공 삽입물로 인한 관절염의 경우 활막 제거와 관절 고정의 외과적 치료를 시행하기도 한다[11]. 본 증례에서도 낭종의 크기가 크고 감염이 동반되어 있어 수술적 치료를 시행하였고 칸디다가 동정된 후 fluconazole 사용 후 호전양상을 보였다.