자발성 기복증으로 발현된 거대 공기집 1예
A Case of Spontaneous Pneumoperitoneum Caused by Giant Bulla
Article information
Abstract
자발성 기복증이 보고된 증례는 흔하지 않으며 특히 거대 공기집에서 발현된 경우는 더욱 희귀한 경우라 할 수 있다. 대부분의 비수술적 기복증의 경우 의사의 진단 가능성을 높여 주는 환자의 과거 병력 또는 연관된 증상을 갖고 있다. 따라서 기복증 환자가 내원하였을 경우 자발성 기복증을 진단하는데 있어 방사선학적 관찰 및 환자의 과거 병력 조사가 선행되어야 하고, 확진되었을 경우 경과관찰 및 대증 치료로 호전을 기대해 볼 수 있다. 그러나 자발성 기복증 환자라도 방사선 사진에서 장파열의 확인, 복막염 징후, 저혈압, 빈맥, 임상 증상의 악화 또는 지속, 백혈구 증가증이 관찰될 경우에는 수술적 처치가 필요하다. 이와 같이 기복증의 비수술적 원인을 판단하는 것은 불필요한 수술적 처치를 피할 수 있고 이는 자세한 신체검사, 검사실 소견, 방사선학적 결과의 주의 깊은 재검토를 통해서 적절한 평가를 할 수 있다.
Trans Abstract
A spontaneous pneumoperitoneum is air in the peritoneal space that is detectable radiologically and can be managed successfully by observation alone or a laparotomy. A 73-year-old man was admitted for low back pain. He had a giant bulla in the left upper lung, detected radiologically 7 years earlier. On admission, he had free air in the subphrenic area bilaterally, while the previous giant bulla was not seen. Based on the physical examination, we thought that the new free air did not indicate a surgical abdomen, and performed additional examinations to rule out other disease. There was no abnormal finding linked to the free air. The free air had almost disappeared on a subsequent chest X-ray. We report a rare case of spontaneous pneumoperitoneum caused by a giant bulla, with a literature review. (Korean J Med 2011;81:366-371)
서 론
기복증은 일반적으로 응급수술을 요하는 질환이다. 대부분의 기복증은 위장관의 천공(위궤양 천공, 장천공, 종양, 외상) 등에 의해서 발생하나, 일부에서 기복증이 특별한 원인 없이 발생하여 증상 없이 자연적으로 소실되는 경우가 있는데, 이것을 자발성 기복증이라고 한다. 이러한 자발성 기복증의 원인으로는 부적절한 기계환기로 인한 압력손상, 폐기종성 수포, 천식, 결핵 등 흉부에서 오는 경우와 창자벽 공기낭증(pneumatosis cystoides intestinalis), 복막투석 등복부에서 오는 경우가 있고, 그 밖에 최근의 수술력이나 위내시경 혹은 대장내시경과 같은 진단적 술기, 부인과적 검진이 원인이 되는 경우가 있다[1,2].
자발성 기복증은 급성 복증을 시사할 만한 징후는 보이지 않는 모호한 복부증상을 갖고 있으며 대개는 무증상인 경우가 많아 영상의학적인 검사로 복강 내 공기가 증명되어 진단되는 경우가 많다.
아래 허리 통증을 주증상으로 내원한 73세 남자 환자에서 과거 방사선학적 검사에서 존재하였던 거대 공기집이 자발성 기복증으로 발현되어 보존적 치료 및 추적관찰 후 자연 소실된, 드문 1예를 경험하였기에 문헌고찰과 함께 이를 보고하는 바이다.
증 례
환 자: 73세, 남자
주증상: 아래 허리 통증
현병력: 약 7년 전부터 퇴행성 척추염으로 외래 추적관찰 및 약물 복용하던 환자로, 수년 전부터 지속되어 오는 아래 허리 통증을 주증상으로 외래 방문하였다.
과거력: 7년 전부터 퇴행성 척추염으로 외래 추적관찰 및 약물 치료 받고 있었으며, 당뇨와 고혈압은 약 25년 전 진단받고 개인 병원에서 약물 복용해 오다가 7년 전부터는 본원에서 정기적으로 투약 및 추적관찰 중이었다.
가족력 및 사회력: 특이 사항 없음.
신체검사 소견: 입원 당시 혈압은 120/70 mmHg, 맥박수 90회/분, 호흡수 20회/분, 체온 36℃였으며, 의식은 명료했고, 만성 병색 소견을 보였다. 두경부 소견에서 공막황달이나 결막의 빈혈증은 관찰되지 않았고, 만져지는 종괴나 림프절은 없었다. 흉부 소견에서 호흡음은 깨끗하였고, 심음은 규칙적이었으며 심 잡음은 들리지 않았다. 복부는 편평하고 부드러웠으며 만져지는 종괴는 없었고, 장음은 정상이었고, 상복부에 압통이나 반발압통은 없었으며 다른 소화기계 증상을 전혀 보이고 있지 않았다.
검사실 소견: 말초 혈액검사에서 백혈구 8,180/mm3, 혈색소 11.7 g/dL, 적혈구용적률 34.6%, 혈소판은 394,000/mm3이었다. 혈청생화학 검사에서 알부민 3.5 g/dL, AST/ALT 17/13 U/L, alkaline phosphatase 282 U/L, γ-GTP 19 U/L, LDH 304 U/L, BUN 14.9 mg/dL, creatinine 1.0 mg/dL이었다.
방사선학적 소견: 과거 단순 흉부 사진에서 오래된 결핵 흔적과 왼쪽 폐 상엽에 거대 공기집을 갖고 있었으며 당시 흉부 전산화 단층촬영에서도 확인되었던 바 있다(Fig. 1A and 1B). 내원 시 검사한 단순 흉부 사진에서는 이전에 보였던 왼쪽 폐 상엽의 거대 공기집은 관찰되지 않았으나 양측 횡경막 하에 자유 공기가 새롭게 관찰되었다(Fig. 2A). 그 외에 흉막강 내 공기에 의해 내측으로 밀린 장측 흉막이나, 외측에 혈관음영은 관찰되지 않아 기흉을 의심할 만한 소견은 없었다.
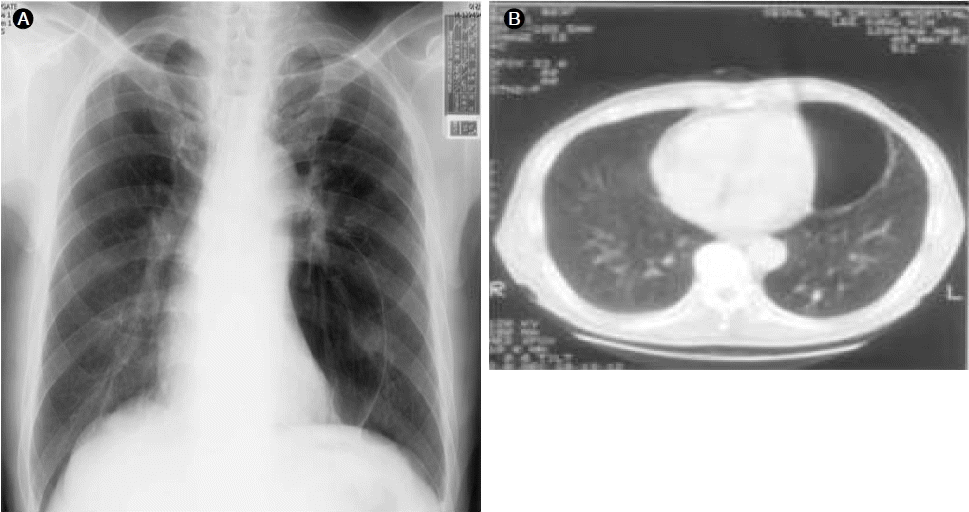
A giant bulla was seen in the left chest on a (A) chest X-ray and (B) chest computed tomography (CT) 7 years ago.
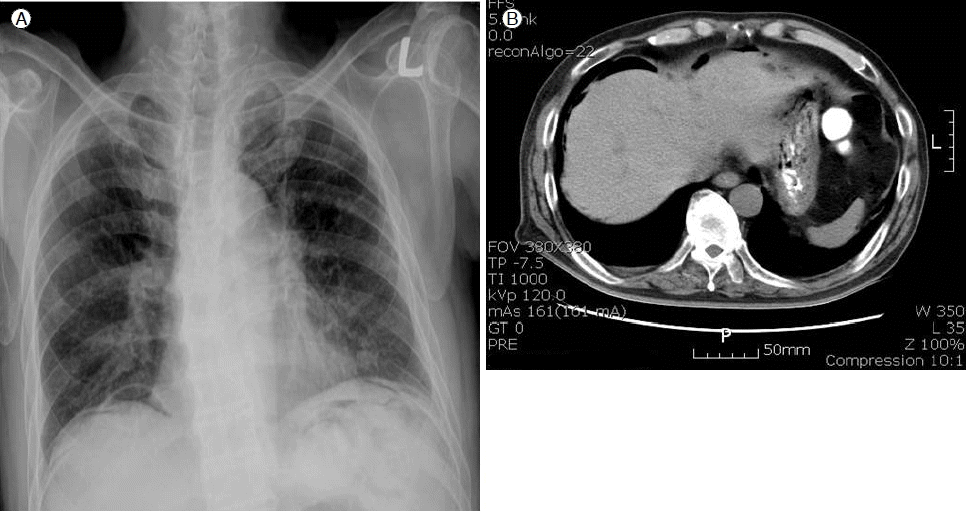
On admission, free air is seen in the subphrenic area bilaterally on a (A) chest X-ray and (B) abdominal CT, but not the giant bulla seen previously.
치료 및 경과: 내원 시 환자는 복부 통증을 호소하지는 않고 허리통증을 호소하였으나, 노인에서는 비특이적인 증상을 보일 수 있다고 생각하였고, 자유 공기가 보여 응급상황을 먼저 고려해야 했다. 자유 공기가 보여서 일반적으로 궤양천공과 같은 응급수술을 요하는 질환을 먼저 생각해야 하나 신체검진에서 압통 소견 보이지 않아, 감별진단 위해 복부 전산화 단층촬영을 시행하였다.
이후 시행한 복부 전산화 단층촬영에서 기복증을 저명하게 보였고, 이전의 거대 공기집은 역시 확인되지 않았다(Fig. 2B). 장 천공을 감별진단 하기 위해 검사가 필요하였으나 위내시경, 대장 내시경 등은 증상을 악화시킬 가능성이 있어 3일간 경과관찰 후, 조심스럽게 수용성 가스트로그래핀을 이용한 소장 단순조영술을 시행했고 검사 결과 이상은 없었다.
장천공을 의심할 만한 소견은 보이지 않았으며 발열이나 백혈구 증가증이 관찰되지 않아 금식 유지하며 보존 치료를 하였다. 환자 증상 변화를 관찰하면서 추적관찰한 단순 흉부 사진에서 양측 횡경막하 자유 공기가 시간이 감에 따라 줄어드는 양상을 확인할 수 있었다. 입원 후 6일간 금식을 유지하였고, 여전히 다른 증상은 변하지 않았으며, 소화기계 천공을 의심할 만한 검사상 소견이 발견되지 않아 금식을 풀고 관찰하기로 하였다. 환자는 식사하면서부터 가스와 변 배출에 있어 아무런 불편감도 호소하지 않았고, 현재 퇴원하여 외래 추적관찰하고 있으며 단순 흉부 사진에서 자유 공기는 거의 사라진 상태이다.
고 찰
기복증은 복강 내의 비정상적인 공기의 존재를 의미하는 영상학적인 용어로, 외부 원인에 의한 복강 내 장기의 천공으로 인해 생기는 경우가 대부분이다. 이러한 경우, 복막염의 징후인 복통, 열, 백혈구 증가증을 흔히 동반하며 응급 수술적 치료의 적응증이 된다. 소화 기관 내의 천공으로 인한 기복증 환자의 단순 흉부 사진에서 자유 공기의 존재는 1915년 Popper [3]에 의해 처음 기술되었고 이듬해에 Dandy [4]가 방사선학적 기복증과 질병 상태의 관계에 대해 증명하였으며 1925년 Vaughan과 Brams [5]는 29명의 소화성 궤양 천공 환자의 약 85%에서 복강 내 자유 공기를 증명하였다[6].
그러나 약 5-14%의 기복증은 위궤양이나 십이지장 궤양 천공과 같은 기저 질환 혹은 수술 후에 오는 기복증과는 달리, 특별한 원인 없이 발생하고 입증할 수 있는 병변이나 복막염의 증거가 없는 상태에서 복막강 내의 공기가 존재하는 상태에서 보존적 치료만으로도 저절로 소실되는 경우가 있는데 이것을 자발성 기복증이라고 정의한다[7]. Chandler 등[8]은 29명의 기복증 환자 중, 11명이 복막염이 없었다는 것을 보고하여 방사선학적 sign과 임상적 병리 상태와의 관계에 대한 의문을 던진 최초의 사람들이다[6]. 그 이후 기복증을 일으킨 원인 중 비수술적인 원인에 의한 것이어서 개복술이 불필요한 다양한 임상 상황들에 대한 보고가 많아졌다.
현재까지 자발성 기복증에 대한 다양한 원인이 보고되어 원인을 크게 흉곽 내 원인, 복강 내 원인, 부인과적 원인으로 나누어 볼 수 있다. 이 중 흉부 원인에 의한 기복증의 발생이 가장 흔하다[2].
흉곽 내 원인으로는 부적절한 기계 환기로 인한 압력손상, 기침, 발살바법과 같은 흉곽 내 압력의 증가, 천식, 결핵, 폐 패혈증, 기관지 내시경, 폐수포의 파열, 심폐소생술, 편도절제술, 코카인 흡인, 만성 폐쇄성 폐질환 등이 있다[2]. 발살바법, 스쿠버 다이빙 중의 급격한 감압으로 인한 압력 손상의 경우, 이로 인해 폐포 밖의 공기가 혈관주위집(perivascular sheath)을 따라 들어가 종격동으로 향하고 복막뒤공간에 도달 후 복강 내에서 파열되어 기복증을 발생시킨다[9]. 종종 이러한 경우 기복증은 두부와 흉부의 피하기종, 양측의 기흉과 동반된다[9]. 심폐소생술의 경우 기도압의 증가와 흉부에의 둔통의 결합으로 복부의 자유 공기를 발생시킨다. 심폐소생술 후에 발생한 기복증이 반드시 위장관계의 파열에 의해 생기는 것이 아니며 심폐소생술 중 폐압력손상(pulmonary barotrauma)에 의해 발생할 수도 있다는 점을 고려해야 한다. 간헐 양압 환기(intermittent positive pressure ventilation)는 공기가 직접 흉막과 횡경막의 미세한 결손 또는 종격동을 통과하여 들어가거나 공기가 혈관주위 결합조직을 따라가 종격동을 통과 후, 복막뒤공간으로 들어간 다음, 복강 내로 빠져나오는 기전으로 기복증을 발생시킨다[2]. 기계 환기 중 최고 흡기압(peak inspiratory pressure)을 40 cmH2O 이상, 호기말 양압(positive end expiratory pressure)을 6 cmH2O 이상으로 하였을 때 기복증의 발생 위험도가 증가한다는 보고가 있다[2]. 양압환기, 압력손상에 의해 생기는 기복증의 위험인자로는 많은 양의 일회 호흡량, non-compliant lung, 기존의 폐질환, 폐쇄성 기도 질환, 성인 호흡 부전 증후군 등이 있다[2]. 기흉은 전체 입원 환자의 약 0.2%를 차지하는 비교적 흔한 질환이며 이들 중 극히 일부만 기복증과 관련이 있다. 이는 보통 흉부 내 압력이 복부 내보다 들숨, 날숨 시 모두 20-30 cmH2O 정도 낮기 때문이다[1]. 그러나 흉곽 내 압력의 증가가 이 증감률(gradient)을 바꿀 수 있다. 흉곽 내 압력이 40 cmH2O 이상일 때 간질성 기종(interstitial emphysema)이 생기고, 50 cmH2O 이상일 때 기복증, 60 cmH2O 이상일 때는 기복증과 수술적 공기증(surgical emphysema) 모두 생긴다[1]. 혈관주위 공간만이 흉부와 복부 사이의 유일한 소통 공간은 아니다. 공기는 복막강과 흉강 사이에 있는 대동맥 구멍, 식도 구멍, 혹은 선천적 결손, 가슴막복막 샛길을 통해 횡단할 수 있다. 따라서 기흉과 종격기종(mediastinal emphysema) 모두기복증의 합병증으로 생각되는 것이다[1]. Greenberg와 Kahn [10]은 클레브시엘라(Klebsiella) 폐렴과 농양 형성 case를 통해 폐 패혈증에 의한 기복증의 발생에 대해 보고하였다[1]. 두 가지 기전으로 설명하였는데 폐렴의 진행과정 중에 폐포벽 또는 기관지 벽에 인접하여 생긴 작은 농양과 그 부위에 조직 괴사가 일어나 기흉과 간질성 기종을 발생시킨다는 것, 또 다른 기전은 폐의 무기폐 부위와 함께 인접한 과팽창 부위가 폐포와 폐혈관 사이에 압력 차이를 만들어 종격기종을 형성한다는 것이다. 이 두 가지 상황이 폐 패혈증에서 발생되는 것이고 이에 따라 흉곽 내 패혈증과 기복증의 연관성이 설명된다고 하였다[1].
기복증이 의심되는 환자에서 단순 복부 촬영(plain abdominal film)은 첫 단계 진단법으로 추천된다[11]. Friedman [12]은 최소 50 mL 정도의 공기가 있으면 검사상에서 관찰될 수 있다고 하였다[13]. 전산화 단층촬영 또는 초음파는 몇 가지 case의 경우에 고려되는데, 예를 들어 임상 증상이 지속되나 방사선학적으로 음성 혹은 의심이 가는 경우, 다른 급성 복증을 감별 진단해야 할 경우, 다른 임상적 이유로 생긴 기복증의 경우이다[11].
이번 환자에서 종격기종을 의심할 만한 증상, 예를 들어 흉골부 흉통, 호흡, 기침, 연하 시 통증, 호흡곤란 등의 증상이 없었고, 피하기종이나 청진상 염발음의 소견 또한 없었으며, 종격동 구조물을 따라 공기에 의한 방사선 투과성 선상음영과 종격동쪽 벽측흉막이 들린 소견과 같은 종격기종의 특징적인 방사선 특징 또한 관찰되지 않았다[14]. 기흉의 임상적 특징 또한 없었고 특히 방사선 사진에서 실제로 거대 낭포와 기흉이 혼동이 되는 경우가 많으나 사진에서 거대 낭포는 외측으로 오목한 경계를 보여 외측으로 흉벽과 나란하며 볼록한 경계를 보이는 기흉과 구별되었다[14]. 이와 더불어 급성 호흡곤란으로 내원한 거대 낭포가 있는 환자 7명의 전산화 단층촬영을 분석하여 흉벽에 나란한 낭포벽을 양쪽으로 감싸고 있는 공기음영, 즉 이중벽 징후(double wall sign)를 찾는 것이 거대 낭포와 동반된 기흉을 진단하는 데 유용하다고 하였다[14]. 이번 환자에서는 거대 공기집만 관찰될 뿐, 동반된 기흉을 의심할 만한 이중벽 징후는 관찰되지 않았다.
자발성 종격기종, 피하기종, 기흉, 기복증의 발생 기전에 대해 처음으로 기술한 Macklin과 Macklin에 따르면, 어떤 원인에 의해 갑자기 폐포 내 압력이 증가하면 폐포가 파열되어 폐사이질로 공기가 들어온다[15]. 이 공기가 혈관주위집을 따라 뻗어나가다가 폐 중심부인 폐문부에 도달해 종격동내의 압력이 폐실질 내의 압력보다 낮아 공기가 종격동으로 박리가 되면 종격기종이 생기고, 조금 더 뻗어나가면 심막기종, 공기가 식도를 따라 복막뒤공간, 복막내로 유입될 경우 기복증을 형성할 수 있다. 그리고 종격동 내 장기 부위 및 척추 근막연 등을 통로로 계속 이동하여 경동맥 혈관주위집을 박리하게 되면 두부나 경부의 피하기종이 생기고, 흉막 공간으로 파열되면 기흉이 생긴다[15,16].
이번 증례의 경우 폐문부, 종격동에 거의 인접해 위치해 있는 거대 공기집이 어떤 원인에 의해 파열되어 폐포중격(alveolar septa)을 지나 혈관주위집을 따라가 종격동에 도달하고, 횡격막 구멍(diaphragmatic hiatus)을 통해 복막뒤공간에 들어온 후, 복강 내로 빠져 나가 기복증을 형성했을 것이라고 추정하고 있다. 복막강의 경우 폐쇄된 공간이어서 정상적으로는 복막뒤공간과 통하지 않으나 복막뒤공간에 공기가 점점 모임에 따라 복막 내 압력이 증가하여 장간막의 취약부위 혹은 벽측 복막의 천공을 야기하여 복강 내로 공기가 흘러들어왔을 거라고 생각한다.
폐의 말단부위 늑막의 수포가 터지면 기흉이 되고 기관지혈관집(bronchovascular sheath)주위의 기종성폐포(emphysematous bleb)가 터지면 종격기종이 발생한다는 주장이 흔하다[17]. 이번 증례에서도 거대 공기집이 만약 늑막에 거의 인접하여 외측에 존재하였다면 기흉을 일으켰을 수도 있겠지만 방사선 소견에서와 같이 폐문부와 종격동에 거의 붙어있어 공기가 종격동으로 흘러들어갔을 가능성이 크다.
국내에서도 자발성 종격기종과 동반된 기복증에 대하여 Kweon 등[16]이, 대장내시경 후 발생한 피하기종, 종격기종, 기복증에 대하여 Huh 등[18]이 보고한 바 있으며 국외에서도 이와 유사한 사례는 많이 보고되어 있으나, 장천공, 기흉, 종격기종 등과 동반되지 않은 기복증의 사례는 흔치 않다. Brown과 Keenan [19]은 기흉, 종격기종, 장천공이 모두 없는 자발성 기복증의 예를 보고하며, 환자가 폐 간질성 기종과 림프계에 공기를 갖고 있었고 자유공기가 혈관주위집으로부터 횡경막 구멍을 통해 복강내로 들어가는 게 아닌, 림프계로 퍼져나간 후 공기가 역행하여 복막으로 흘러갔다는 가설을 세웠다. Al-Salem [20] 또한 정확한 이유는 알 수 없으나 소화기관 천공, 기흉, 종격기종 없이 생긴 기복증 생성의 case를 보고하였다. 이번 증례에서의 기흉이 동반되지 않은거대 공기집에 의한 기복증은 아직까지 국내에서 보고된 바가 없다.
복통을 호소하는 환자가 응급실로 내원하였을 경우 신속하게 신체검사, 검사실 결과, 방사선 검사 등을 시행하여 방사선 사진에서 자유 공기가 관찰되면 보통 장 파열을 생각하고 즉각적인 응급 개복술을 고려하게 되나 꼭 surgical abdomen이 아닐 수도 있다. 즉, 백혈구 증가증이 없고, 열이 없을 경우에는 자발성 기복증의 가능성을 고려하고 그 원인을 찾아가는 과정이 필요하다. 그에 따라 방사선학적 관찰 및 환자의 과거 병력 조사가 선행되어야 하고 필요 시 수용성 물질을 이용한 상부 및 하부 장관 조영술이 도움이 될 수 있으며 필요하면 천공 때문에 생긴 복강 내 오염 여부 확인을 위해 복수 천자나 복막 세척이 사용될 수 있다. 그러나 자발성 기복증으로 진단했던 환자라도 방사선 사진에서 장에서 공기가 새어나가는 것을 시사하는 소견, 빈맥, 저혈압과 같은 활력징후의 변화, 복막염 징후 등이 관찰되거나 복통이 심하고 고열이 있고, 백혈구 증가증이 지속되며 보존적 치료가 실패했다고 판단되는 경우에는 수술적 치료를 고려해야 한다[1]. 특히 복막염의 징후가 잠복되어 있고 병의 진행이 빠르고 중대할 수 있는 면역 저하 환자에서 엄격한 주의가 요구되며 또한 기복증 상태가 오래 지속되며 복강 내 자유 공기의 양이 감소하지 않고 오히려 점차 증가하는 경우에는 장기 파열과 같은 합병증을 의심하고 외과적 검사 및 치료를 고려해 보아야 한다[2]. 그러나 상기 소견이 관찰되지 않을 때에는 자발성 기복증에 준하여 자세한 병력 파악과 임상적 검사 및 조사를 토대로 한 주의깊은 감시와 잦은 관찰이 성공적인 보존적 치료를 위한 필수요소이다. 자발성 기복증의 다양한 원인의 빠른 판단이 임상의로 하여금 불필요한 수술적 처치와 이와 관련된 사망률을 줄이는 것을 가능하게 한다.
이번 증례의 경우 단순 흉부 검사 및 복부 전산화 단층촬영에서 장 천공이 의심되는 소견이 없고, 환자가 복부 증상을 특별히 호소하지 않았으며, 백혈구 수치를 포함한 혈액 검사가 모두 정상 범위였고, 발열 등이 동반되지 않아 예전 흉부 전산화 단층촬영에서 좌상엽에서 관찰되었던 거대 공기집에 의해 생긴 자발성 기복증으로 판단하고 이에 보존 치료를 하였다. 환자는 입원 기간 중 증상의 변화는 없었으며 다른 불편함을 호소하지 않았고, 이후 추적관찰한 자유 공기의 양도 거의 발견되지 않았음을 확인하였다.