얇은기저막병에 동반된 호두까기 증후군 1예
Nutcracker Syndrome with Thin Basement Membrane Disease: A Case Report
Article information
Abstract
본 증례는 저체중인 환자에서 수개월 이상의 육안적 혈뇨및 소량의 단백뇨가 지속되어 시행한 조직 검사상 얇은기저막병이 확인되었으나 입원하여 추가적으로 시행한 영상 검사 및 방광경, 신 정맥 조영술, 도플러 초음파 상 호두까기 증후군이 동반된 것으로 최종적으로 확인되어 이에 문헌고찰과 함께 보고하는 바이다.
Trans Abstract
Nutcracker syndrome is caused by external compression of the left renal vein and is characterized by various symptoms, such as hematuria and left flank pain. However, long-standing gross hematuria is uncommon. We report the case of a 23-year-old woman who had had painless gross hematuria for several months. Kidney biopsy revealed thin basement membrane disease, but this did not explain the gross hematuria with proteinuria. Renal venography and Doppler ultrasonography showed increased diameter and velocity ratios between the left renal vein and inferior vena cava. Cystoscopy revealed that the hematuria originated from the left ureteral orifice. These results indicate coexisting Nutcracker syndrome. Nutcracker syndrome with thin basement membrane disease should be considered in the differential diagnosis of a patient who has long-standing gross hematuria.
서 론
호두까기 증후군(Nutcracker syndrome)은 1937년에 처음 보고된 드문 질환으로, 좌측 신정맥 외부에서부터의 압박에 의해 발생하게 된다[1]. 이 질환의 증상은 무증상 현미경적 혈뇨에서부터 지속적인 골반통까지 다양한 형태로 나타난다[2]. 현재까지 호두까기 증후군의 대부분의 문헌은 증례 보고의 형태이기 때문에, 이 질환의 정확한 유병률 및 진단 기준이 확립되어 있지 않은 상황이다[1].
얇은기저막병(thin basement membrane disease)은 비교적 흔한 질환으로, 한 신장 이식 연구의 보고에 따르면 일반인에서 5-9%의 유병률을 보인다[3]. 지속적인 현미경적 혈뇨가 이 질환의 가장 흔한 증상이다. 소량의 단백뇨가 나타날 수 있지만, 주된 증상은 아니다. 다만 중등도의 단백뇨까지도 종종 나타나는 경우가 있다[4].
장기간에 걸친 육안적 혈뇨는 두 질병 모두에서 흔하지 않다. 특히 악성종양이 없는 젊은 환자에서의 지속적 육안적인 혈뇨는 더욱 드문 증상이다. 저자들은 수개월 이상 지속되는 육안적 혈뇨를 가진 젊은 환자가 최종적으로 얇은기저막병에 동반된 호두까기 증후군으로 진단되어 이에 문헌고찰과 함께 보고하는 바이다.
증 례
환자: 23세 여자
주소: 10개월가량 지속되는 육안적 혈뇨
과거력 및 현병력: 내원 1년 2개월 전 생리불순으로 산부인과에 내원하여 다낭성 난소 증후군을 진단받아 경구 피임약 복용 중이던 환자로, 내원 10개월 전 빈뇨, 잔뇨감, 절박뇨 및 육안적 혈뇨가 발생하였다. 육안적 혈뇨가 발생하기 1년전, 4 kg가량의 체중감소가 있었다. 산부인과에서 상기 증상에 대해 약 2주동안 경구 항생제를 처방받아 복용하였고 빈뇨, 잔뇨감, 절박뇨는 호전되었으나 육안적 혈뇨는 호전이 없었다. 이에 내원 8개월 전 타원에 방문해 방광경 및 복부-골반 전산화단층촬영을 시행하였으나 특이 소견이 확인되지 않았다. 내원 7개월 전, 동 병원 신장내과에서 신장 조직 검사를 시행하였고, 최소 변화 콩팥병증이 의심되었다. 소변 단백질/크레아티닌 비율 310 mg/g으로 단백뇨가 심하지 않아 약물 치료 없이 경과관찰 하였으나 육안적 혈뇨가 여전히 지속되어 본원 신장내과에 입원하였다. 입원 당시, 핏덩이가 없는 육안적 혈뇨가 지속되었고 거품뇨, 빈뇨, 배뇨통, 잔뇨감, 절박뇨 등은 확인되지 않았다.
가족력: 부친이 고혈압으로 확인되었고 그 외 특이 가족력은 없었다.
신체 검사 소견: 입원 시 의식은 명료하였고 혈압 102/71, 심박수 분당 87회, 호흡수 분당 16회, 체온 37℃로 활력징후는 정상이었다. 키 157 cm, 몸무게 43.6 kg으로 체질량지수 17.64 kg/m2 로 확인되었고, 급성 병색은 없었다. 결막 창백 및 공막의 황달 소견은 확인되지 않았다. 피부 병변 및 흉부 진찰, 복부 진찰 상 특별한 이상 소견은 없었고, 부종 및 갈비척추각 압통 소견은 없었다. 신경학적 진찰 상에서도 이상 소견은 확인되지 않았다.
검사실 소견: 입원 시 시행한 혈액 검사 상 백혈구 3,400/mm3 , 혈색소 Hb 9.5 g/dL, 혈소판 260,000/mm3 였고 mean corpuscular volume 77.7 fl, mean corpuscular hemoglobin 23.6 pg, mean corpuscular hemoglobin concentration 30.4%로 소구성 저색소성 빈혈 소견이 확인되었다. 말초혈액 도말 검사 상에서 소구성 저색소성 빈혈이 확인되었고, 혈청 철 21 µg/dL, 총철 결합능 555 µg/dL, 페리틴 4.5 ng/mL로 철결핍성 빈혈이 동반되었음을 확인할 수 있었다. 젖산탈수소효소(lactate dehydrogenase) 166 IU/L로 정상 범위였고, 혈장 헤모글로빈 수치는 0.8 mg/dL로 상승이 없어 용혈의 증거는 확인되지 않았다. 혈액요소질소 19 mg/dL, 혈청 크레아티닌 0.68 mg/dL로 정상 범위였다. 소변 검사에서 잠혈 양성(4+), 알부민 양성 (2+)이었고 고배율 시야 상 다수의 적혈구가 관찰되며 백혈구는 관찰되지 않았다. Anti-nuclear antibody, anti-neutrophil cytoplasmic antibody, 항 기저막 항체, 한랭 글로불린은 음성이었고, 혈청 보체 농도는 정상이었다. 소변 단백질/크레아티닌 비율은 387.8 mg/g, 소변 알부민/크레아티닌 비율은 291.7 mg으로 확인되었다.
신조직 소견: 내원 7개월 전 타원에서 시행한 신장 조직 검사(Fig. 1)를 서울아산병원에서 다시 판독하였다. 총 10개의 사구체가 확인되었고 사구체의 크기 및 메산지움의 이상은 없었다. 면역형광염색 상 확인되는 면역 복합체 침착은 없었다. 전자현미경 상 발 돌기 소실은 소견은 적고 기저막의 두께가 190.0 nm로 확인되어 얇은기저막병에 합당한 소견이 확인되었다.
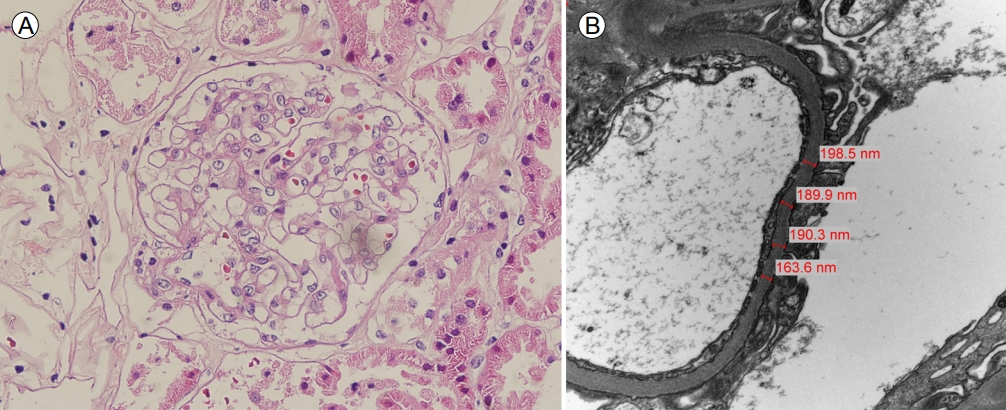
Pathological findings on kidney biopsy. (A) Hematoxylin and eosin staining (×400) shows normal glomerular structure. (B) Electron microscopy reveals a thin glomerular basement membrane (mean: 190.0 nm) with minimal foot process effacement.
영상 소견: 복부-골반 전산화단층촬영 상 대동맥과 상장간막동맥 사이의 좌측 신정맥이 좁아진 소견이 확인되었으며(Fig. 2), 측부 정맥의 발달은 없었고 신 동정맥기형 및 혈전증, 신장 경색 소견은 확인되지 않았다.
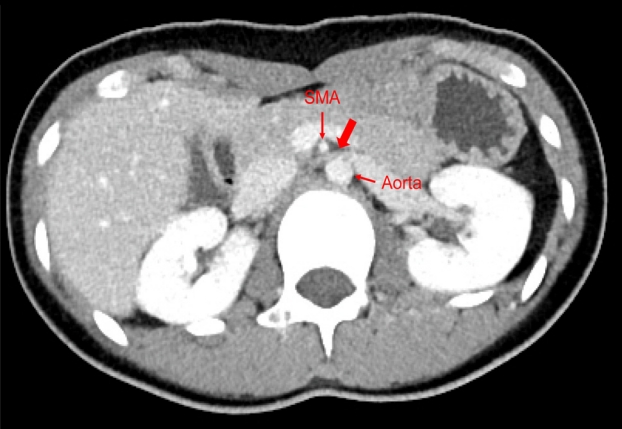
Suspicious minimal narrowing of the left renal vein between the superior mesenteric artery and the aorta (arrow).
임상 경과 및 치료: 영상 소견에서 호두까기 증후군이 의심되는 소견이 확인되었고, 방광경 검사 및 역방향 신우 조영술을 시행하였다. 방광경 검사에서 좌측 요관의 입구에서 혈뇨가 나오는 모습이 확인되었다(Fig. 3).
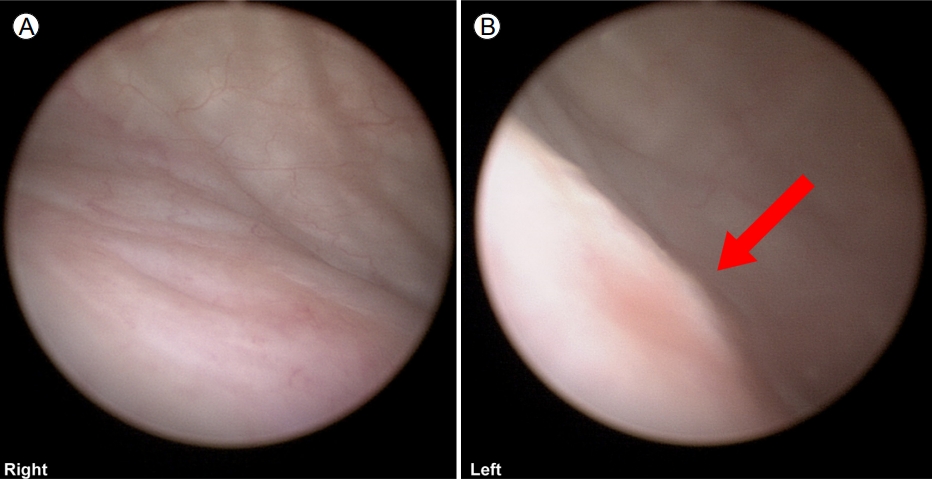
Cystoscopy: no hematuria was found in (A) right ureteral orifice and (B) hematuria from the left ureteral orifice was observed (arrow).
상기 소견으로 호두까기 증후군을 확인하기 위하여 신 정맥 조영술(Fig. 4)을 시행하였다. 우측 신정맥에는 특이 소견이 없었으며, 좌측 신정맥은 대동맥과 상장간막 동맥 사이의 압박에 의해 내경이 좁아지는 소견이 확인되었다. 측부 정맥은 없었고, 좌측 난소 정맥으로의 역류는 저명하지 않았다. 좌측 신정맥과 하대정맥 간의 압력차는 2 mmHg로 확인되었다.
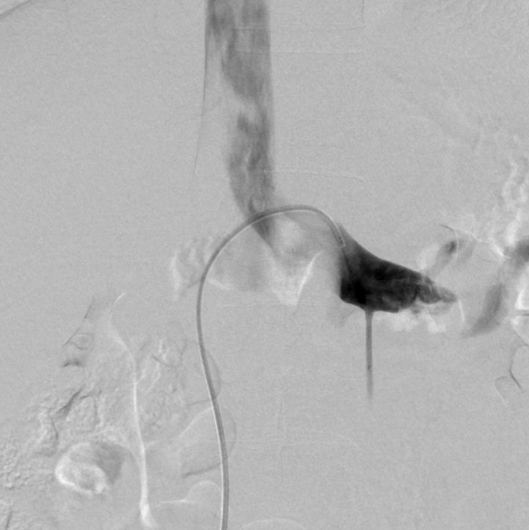
Renal venography showing luminal narrowing of the left renal vein. The measured pressures of the left renal vein and inferior vena cava were 7 and 5 mmHg, respectively.
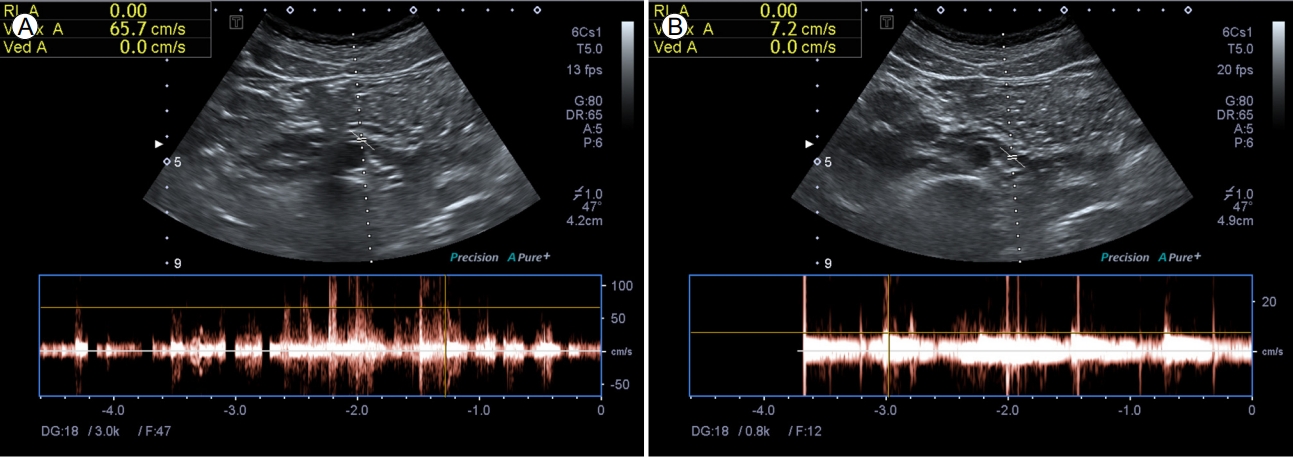
도플러 초음파 상에서는 대동맥-장간막 분절(aortomesenteric segment)의 직경은 2.1 mm로 측정되었고 좌측 신 정맥의 문부 (hilar portion)의 직경은 8.8 mm로 확인되었다. 직경의 비율은 4.19로 계산할 수 있었다. 도플러 초음파를 통해 측정한 혈류 속도(Fig. 5)는 문부(hilar portion)에서 7.2 cm/s, 대동맥-장간막 부위에서는 65.7 cm/s로 측정되며 속도의 비율은 9.125로 확인되었고, 이는 호두까기 증후군에 합당한 소견으로 확인되었다. 이에 환자는 얇은기저막병에 동반된 호두까기 증후군으로 진단되었고, 통증 등의 다른 증상이 없고 최근에 체중이 많이 감소되었던 점을 고려하여 환자와 상의 후 우선 체중증가 및 보존적 치료를 하며 경과를 보기로 하였다. 동반된 철결핍성 빈혈에 대해는 경구 철분제를 보충하며 증상 호전 여부를 확인하기로 하고 퇴원하였으며, 외래 추적 관찰하며 혈색소는 12.4 g/dL까지 교정된 상태이다.
고 찰
본 증례는 저체중인 환자에서 육안적 혈뇨 및 소량의 단백뇨가 지속되어 시행한 조직 검사 상 얇은기저막병이 확인되었으나, 추가적인 검사를 통하여 호두까기 증후군이 동반된 것을 최종적으로 확인할 수 있었던 환자이다.
일반적으로 상장간막 동맥과 대동맥 사이의 각도는 약 90도를 이루는 것으로 알려져 있고 그 주변부는 장간막의 지방과 림프절 그리고 그 외 여러 연부 조직으로 둘러싸여 있다. 이 두 혈관 사이의 각도가 여러 원인으로 좁아지게 되면 신정맥이 눌리게 되며 호두까기 증후군이 발생할 가능성이 올라가게 된다. 특히 사춘기 동안의 성장과의 연관성 및 여성에서 이러한 현상이 좀 더 흔하게 발생하는 것으로 보이며, 낮은 체질량 지수 역시 이러한 각도에 영향을 끼치며 호두까기 증후군 발생에 기여할 수 있다는 보고가 있다[5,6]. 본 증례에서의 환자 역시 체중감소 및 낮은 체질량 지수를 확인할 수 있었다.
증상은 환자별로 다양하게 나타나게 되는데, 좌측 복부 및 옆구리 통증, 육안적 혈뇨 및 현미경적 혈뇨, 단백뇨 및 정계 정맥류 등의 형태로 나타날 수 있다[7]. 본 증례의 환자에서 발생한 육안적 혈뇨의 경우엔 신정맥 압력 증가로 인해 혈관벽의 얇은 부위가 파열되어 집합관으로 출혈이 일어나 발생하게 되는 것으로 추정된다[8].
신정맥 조영술은 호두까기 증후군의 진단에 있어 높은 가치를 지닌다. 좌측 신정맥과 하대정맥 사이의 압력 차이가 3 mmHg 이상일 경우 진단적 가치가 있음이 보고된 바 있다[5]. 본 증례에서는 압력 차이가 2 mmHg로 확인되었고, 이에 이 소견만으로 호두까기 증후군을 결론짓기는 어려웠다.
도플러 초음파 역시 호두까기 증후군 진단에 추천되는 검사로, 한 연구에서는 도플러 초음파의 민감도와 특이도가 각각 78%, 100%까지도 이를 수 있음이 보여진 바 있다. 앞서 언급하였듯 명확히 확립된 진단 기준은 없으나, 일반적인 평균 좌측 신정맥의 직경은 4-5 mm가량으로 확인되지만 호두까기 증후군에서는 대동맥-장간막 분절(aortomesenteric segment)이 눌러지게 되고 눌린 부위의 원위부는 확장되어 문부(hilar portion)와의 직경의 비가 4:1 정도로 나타난다는 보고가 있다[5]. 본 증례의 환자에서는 직경의 비율이 4.19가량으로 확인되어 역시 이 보고와 비슷한 정도로 확인되었다. 또한 동일 부위의 혈류 속도의 비율을 계산하였을 시 5 이상 기준으로 할 경우 민감도 80%, 특이도 94%로 호두까기 증후군으로 확인할 수 있음이 연구된 바 있으며[9], 본 환자에서 확인된 혈류 속도의 비율은 9.125로 역시 호두까기 증후군에 합당한 소견임을 알 수 있었다.
얇은기저막병은 환자군의 5-22%가량에서 한 차례 이상의 육안적 혈뇨의 일화가 관찰될 수 있으며, 일반적으로 운동 후나 감염과 연관되어 발생한다고 알려져 있다[4]. 하지만 본 증례의 환자는 1년 이상이나 육안적 혈뇨가 지속되었고, 이로 인해 철결핍성 빈혈까지 동반된 상황으로 상기도 감염 등의 선행 병력 없이 육안적 혈뇨가 이처럼 길게 지속되는 임상경과는 일반적이지 않다고 판단되어, 다른 동반된 신장의 질환이 있을 것으로 보고 입원해 여러 검사를 진행해 보았던 증례이다.
본 증례와 같이 21세 여성에서 호두까기 증후군과 얇은기저막병이 동반된 증례를 Hirakawa 등[10]이 보고한 바 있다. 그 환자의 경우 혈뇨 및 단백뇨와 간간히 동반되는 옆구리 통증을 호소하였으며, 도플러 초음파와 신정맥 조영술을 통해 호두까기 증후군을 진단하였다. 측정된 속도 비는 12.5였고, 압력차는 5로 확인되었는데 현재까지는 이 연구를 제외한다면 호두까기 증후군과 얇은기저막병이 동반된 것은 본 증례가 유일한 증례이다.
일반적으로 얇은기저막병이 확인된 환자에서 육안적 혈뇨가 발생한다면 질환의 경과 상에서 나타날 수 있는 증상으로 판단할 수도 있다. 그러나 본 증례의 환자처럼 육안적인 혈뇨가 수개월 이상 지속되었다는 점은 얇은기저막병만으로는 충분히 설명할 수 없을 것으로 판단되어 추가적인 검사를 진행해 보았고 최종적으로 호두까기 증후군까지 발견할 수 있었던 환자이다. 이처럼 진단된 신사구체 질환이 있는 상황에서 일반적이지 않은 임상경과를 보일 경우 지속적인 의심을 통해 동반된 드문 질환을 진단하기 위한 노력이 필요할 수 있음을 보여주는 증례이다.
Notes
CONFLICTS OF INTEREST
No potential conflict of interest relevant to this article was reported.
FUNDING
None.
AUTHOR CONTRIBUTIONS
Sichan Kim, Chung Hee Baek were involved in study design and data interpretation. Hye Yeon Hong was involved in data acquisition. Suyun Jung, Hearan Lee, Eun Hye Yang were involved in the data analysis. All authors substantively revised the manuscript.