 |
 |
| Korean J Med > Volume 94(2); 2019 > Article |
|
ņÜöņĢĮ
ļ¬®ņĀü
ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æņØ┤ ļÅÖļ░śļÉ£ ĒÖśņ×ÉņŚÉņä£ ĒĢŁņØæĻ│ĀņĀ£ņØś ņ╣śļŻīļŖö ņĢäņ¦ü ļ¬ģĒÖĢĒ׳ ņĀĢļ”ĮļÉśņ¦Ć ņĢŖņĢśļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņØ┤ļ¤¼ĒĢ£ ĒÖśņ×ÉņŚÉņä£ ņÖĆĒīīļ”░Ļ│╝ ĒĢŁĒśłņĀäņĀ£ņØś ĒÜ©Ļ│╝ ļ░Å ņĢłņĀĢņä▒ņØä ļ╣äĻĄÉĒĢ┤ ļ│┤ņĢśļŗż.
ļ░®ļ▓Ģ
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö 2004ļģä 1ņøöļČĆĒä░ 2014ļģä 7ņøöĻ╣īņ¦Ć ļŗ©ņØ╝ ĻĖ░Ļ┤ĆņŚÉņä£ ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æņØä ņ¦äļŗ©ļ░øņØĆ ņ┤Ø 256ļ¬ģņØś ĒÖśņ×É ņżæ ņÖĆĒīīļ”░(n = 53)ņØ┤ļéś ĒĢŁĒśłņĀäņĀ£(n = 105)ļź╝ Ēł¼ņŚ¼ļ░øļŖö CHA2DS2-VASc ņĀÉņłś 1ņĀÉ ņØ┤ņāüņØś 158ļ¬ģ(ļéśņØ┤, 63.7 ┬▒ 12.2ņäĖ; ļé©ņä▒, n = 103)ņØ┤ ļ│Ė ņŚ░ĻĄ¼ņŚÉ ĒżĒĢ©ļÉśņŚłļŗż.
Ļ▓░Ļ│╝
ņ┤Ø ņČöņĀü ņĪ░ņé¼ ĻĖ░Ļ░ä ļÅÖņĢł(31.0 ┬▒ 29.4Ļ░£ņøö), 10Ļ▒┤ņØś ĒśłņĀäņāēņĀä ņé¼Ļ▒┤Ļ│╝ 29Ļ▒┤ņØś ņŻ╝ņÜö ņČ£Ēśł ņé¼Ļ▒┤ņØ┤ ļ░£ņāØĒĢśņśĆļŗż. ĒśłņĀäņāēņĀä ņé¼Ļ▒┤ņØś ļ░£ņāØņØĆ ņÖĆĒīīļ”░ĻĄ░Ļ│╝ ĒĢŁĒśłņĀäņĀ£ĻĄ░ ņé¼ņØ┤ņŚÉ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż(1.9%ņÖĆ 8.6%, p = 0.166). ņŻ╝ņÜö ņČ£Ēśł ņé¼Ļ▒┤ņØś ļ░£ņāØņØĆ ĒĢŁĒśłņĀäņĀ£ĻĄ░ļ│┤ļŗż ņÖĆĒīīļ”░ĻĄ░ņŚÉņä£ ņ£ĀņØśĒĢśĻ▓ī ļåÆņØĆ ļ░£ņāØļźĀņØä ļ│┤ņśĆļŗż(32.1%ņÖĆ 11.4%, p = 0.002). ņÖĆĒīīļ”░ņØś ņé¼ņÜ®ņØĆ ņŻ╝ņÜö ņČ£Ēśł ņé¼Ļ▒┤ ļ░£ņāØņØä ņ”ØĻ░Ćņŗ£ĒéżļŖö ņŻ╝ņÜöĒĢ£ ņ£äĒŚśņØĖņ×ÉņśĆņ£╝ļéś (HR, 3.44; 95% CI, 1.60-7.36; p = 0.001) ĒśłņĀäņāēņĀä ņé¼Ļ▒┤ņØś ļ░£ņāØņØś Ļ░ÉņåīņÖĆļŖö ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ Ļ┤ĆĻ│äļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż (HR, 0.34; 95% CI, 0.04-2.70; p = 0.306).
Abstract
Background/Aims
The optimal strategy for anticoagulation treatment in patients with atrial fibrillation (AF) and end-stage renal disease (ESRD) has not been established. We evaluated the efficacy and bleeding risk of warfarin and antiplatelet agents in patients with AF and ESRD.
Methods
We retrospectively reviewed the medical records of 256 patients with AF and ESRD and included 158 patients (age, 63.7 ┬▒ 12.2 years; male sex, n = 103) with a CHA2DS2-VASc score Ōēź 1 who were taking warfarin (n = 53) or an antiplatelet agent (n = 105).
Results
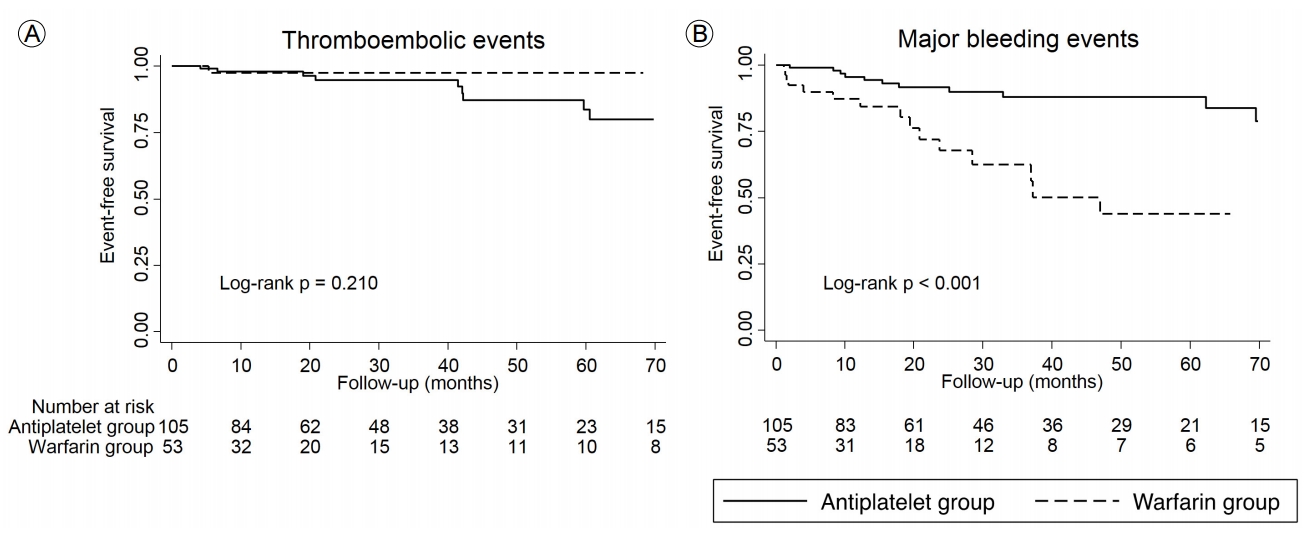
During the follow-up period (31.0 ┬▒ 29.4 months), 10 ischemic events and 29 major bleeding events occurred. The thromboembolic event rate did not significantly differ between the warfarin and antiplatelet groups (1.9% and 8.6%, respectively; p= 0.166). However, the rate of major bleeding events was significantly higher in the warfarin group than it was in the antiplatelet group (32.1% and 11.4%, respectively; p= 0.002). CoxŌĆÖs regression analysis indicated that warfarin was related to an increased risk of major bleeding events (hazard ratio [HR], 3.44; 95% confidence interval [CI], 1.60-7.36; p= 0.001). Conversely, warfarin was not related to a decreased risk of thromboembolic events (HR, 0.34; 95% CI, 0.04-2.70; p= 0.306).
ņŗ¼ļ░®ņäĖļÅÖņØĆ Ļ░Ćņן ĒØöĒ׳ ļ░£ņāØĒĢśļŖö ļČĆņĀĢļ¦ź ņ¦łĒÖś ņżæ ĒĢśļéśļĪ£ ļćīņĪĖņżæņØä ļ╣äļĪ»ĒĢ£ ĒśłņĀäņāēņĀäņ”Ø ļ░£ļ│æņØś ņ£äĒŚśņÜöņåīļĪ£ ņל ņĢīļĀżņĀĖ ņ׳ļŗż[1,2]. ņŗ¼ļ░®ņäĖļÅÖņØś ļ░£ļ│æļźĀņØĆ ņĀĢņāü Ļ▒┤Ļ░ĢņØĖņŚÉ ļ╣äĒĢśņŚ¼ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉņŚÉņä£ ņłśļ░░ ļåÆĻ▓ī ļéśĒāĆļéśļ®░[3], ņØ┤ļ¤¼ĒĢ£ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉļōżņŚÉĻ▓īņä£ļŖö ņŗ¼ļ░®ņäĖļÅÖņØ┤ ļ░£ļ│æĒĢ£ļŗżļ®┤ ņĀĢņāü ņŗĀĻĖ░ļŖźņØä Ļ░Ćņ¦ä ĒÖśņ×ÉņŚÉ ļ╣äĒĢśņŚ¼ ņŗ¼ĒśłĻ┤ĆĻ│ä ņé¼Ļ▒┤ ļ░£ņāØ ņ£äĒŚśņØä ļŹöņÜ▒ ņ”ØĻ░Ćņŗ£Ēé©ļŗż[4,5].
ņÖĆĒīīļ”░ņØĆ ņŗ¼ļ░®ņäĖļÅÖ ĒÖśņ×ÉļōżņŚÉņä£ ĒśłņĀäņāēņĀäņ”ØņØä ņśłļ░®ĒĢśļŖö ĒĢŁņØæĻ│ĀņĀ£ļĪ£ ļäÉļ”¼ ņé¼ņÜ®ļÉśĻ│Ā ņ׳ņ£╝ļéś[6], ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æņØ┤ ļÅÖļ░śļÉ£ ĒÖśņ×ÉņŚÉņä£ļŖö ņÖĆĒīīļ”░ ņ╣śļŻīņØś ņØ┤ņĀÉņØ┤ ņĢäņ¦ü ĒÖĢņŗżĒ׳ ņĀĢļ”ĮļÉśņ¦Ć ļ¬╗ĒĢśņśĆļŗż. Ļ│╝Ļ▒░ ņŚ¼ļ¤¼ Ļ┤Ćņ░░ ņŚ░ĻĄ¼ņŚÉ ļö░ļź┤ļ®┤, ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æņØä Ļ░Ćņ¦ä ņŗ¼ļ░®ņäĖļÅÖ ĒÖśņ×ÉņŚÉņä£ ņÖĆĒīīļ”░ņØś ņé¼ņÜ®ņØ┤ ļćīņĪĖņżæ ņśłļ░®Ļ│╝ ņČ£ĒśłņØś ņ£äĒŚśņŚÉ ļīĆĒĢ┤ņä£ ņāüņČ®ĒĢśļŖö Ļ▓░Ļ│╝ļź╝ ļ│┤Ļ│ĀĒĢ┤ņÖöļŗż[4,7-10]. ļŹöņÜ▒ņØ┤, ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æņØ┤ ļÅÖļ░śļÉ£ ĒÖśņ×ÉņŚÉņä£ ņÖĆĒīīļ”░ņØ┤ļéś ĒĢŁĒśłņåīĒīÉņĀ£ņØś ĒÜ©ļŖźĻ│╝ ņĢłņĀäņä▒ņØä ļ╣äĻĄÉĒĢ£ ļ¼┤ņ×æņ£ä ļīĆņĪ░ņŗ£ĒŚś ļśÉĒĢ£ ņĢäņ¦ü ļ░£Ēæ£ļÉ£ ņŚ░ĻĄ¼Ļ░Ć ņŚåļŗż. ņØ┤ļ¤¼ĒĢ£ ļ░░Ļ▓ĮņŚÉņä£ ļ│Ė ņĀĆņ×ÉļōżņØĆ ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æņØ┤ ļÅÖļ░śļÉ£ ĒÖśņ×ÉņŚÉņä£ ņÖĆĒīīļ”░Ļ│╝ ĒĢŁĒśłņåīĒīÉņĀ£ņØś ĒśłņĀäņāēņĀäņ”Ø ļ░£ļ│æ ņśłļ░®ņØś ĒÜ©Ļ│╝ņÖĆ ņČ£Ēśł ņ£äĒŚśĻ│╝ Ļ┤ĆļĀ©ļÉ£ ņĢłņĀäņä▒ņØä ļ╣äĻĄÉĒĢśņŚ¼ ĒÅēĻ░ĆĒĢśĻ│Āņ×É ĒĢśņśĆļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö 2004ļģä 1ņøöļČĆĒä░ 2014ļģä 7ņøöĻ╣īņ¦Ć ļŗ©ņØ╝ ĻĖ░Ļ┤ĆņŚÉņä£ ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉļōżņØś ņØśļŻī ĻĖ░ļĪØņØä ĒøäĒ¢źņĀüņ£╝ļĪ£ Ļ▓ĆĒåĀĒĢśņśĆļŗż. ņŚ░ĻĄ¼ ĒżĒĢ© ĻĖ░ņżĆņØĆ 1) ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æņØä ņ¦äļŗ©ļ░øĻ│Ā ņŗĀļīĆņ▓┤ ņÜöļ▓ĢņØä ņŗ£Ē¢ēĒĢśĻ│Ā ņ׳Ļ│Ā, 2) ĒśłņĀäņāēņĀäņ”Ø ņśłļ░®ņØä ņ£äĒĢ£ ĒĢŁņØæĻ│ĀņĀ£ Ēś╣ņØĆ ĒĢŁĒśłņĀäņĀ£ļź╝ Ēł¼ņĢĮļ░øļŖö Ļ▓ĮņÜ░ņØ┤ļŗż. ņŚ░ĻĄ¼ ņĀ£ņÖĖ ĻĖ░ņżĆņØĆ 1) CHA2DS2-VASc scoreĻ░Ć 0ņØ┤Ļ▒░ļéś, 2) Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ĻĖ░Ļ░äņØ┤ 30ņØ╝ ņØ┤ĒĢśņØ┤Ļ▒░ļéś, 3) ļŗ©ĻĖ░Ļ░ä ņ¦ĆņåŹņĀü ņŗĀļīĆņ▓┤ņÜöļ▓Ģ(continuous renal replacement therapy)ļ¦ī ņŗ£Ē¢ēĒĢ£ Ļ▓ĮņÜ░ņØ┤Ļ▒░ļéś, 4) Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ĻĖ░Ļ░ä ņżæ ņŗĀņן ņØ┤ņŗØņØä ļ░øņĢśĻ▒░ļéś, 5) ĒĢŁĒśłņĀä ņĢĮļ¼╝ņØä Ēł¼ņĢĮĒĢśņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░ņØ┤ļŗż. ņØ┤ņÖĆ Ļ░ÖņØĆ ņŚ░ĻĄ¼ ĒżĒĢ© ļ░Å ņĀ£ņÖĖ ĻĖ░ņżĆņŚÉ ļö░ļØ╝, ņŚ░ĻĄ¼ ĻĖ░Ļ░ä ļÅÖņĢł ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æņØä ņ¦äļŗ©ļ░øņØĆ ņ┤Ø 256ļ¬ģņØś ĒÖśņ×Éļōż Ļ░ĆņÜ┤ļŹ░ 158ļ¬ģ(ļéśņØ┤, 63.7 ┬▒ 12.2ņäĖ; ļé©ņä▒, n = 103)ņØ┤ ļ│Ė ņŚ░ĻĄ¼ņŚÉ ĒżĒĢ©ļÉśņŚłļŗż. ĻĖ░Ļ┤Ćņŗ¼ņé¼ņ£äņøÉĒÜīĻ░Ć ņŚ░ĻĄ¼ Ļ│äĒÜŹņä£ļź╝ ņŖ╣ņØĖĒĢśņśĆņ£╝ļ®░, ĒøäĒ¢źņĀü ņŚ░ĻĄ¼ņØ┤ĻĖ░ ļĢīļ¼ĖņŚÉ ņŚ░ĻĄ¼ ļīĆņāüņ×ÉļōżņŚÉ ļīĆĒĢ£ ļÅÖņØśņÖĆ ĒĢĄņŗ¼ ņé¼Ļ▒┤ ņ£äņøÉĒÜīņØś ĻĄ¼ņä▒ņØĆ ļ®┤ņĀ£ļÉśņŚłļŗż.
ņŚ░ĻĄ¼ ĻĖ░Ļ░ä ļÅÖņĢł ĒÖśņ×ÉļōżņØś ļéśņØ┤, ņä▒ļ│ä, ņŗĀļīĆņ▓┤ ņÜöļ▓Ģ ļ░®ļ▓Ģ, ĒĢŁĒśłņĀä ņ╣śļŻīļ▓ĢņŚÉ ļīĆĒĢ£ ņØśļŻī ĻĖ░ļĪØņØä ĒøäĒ¢źņĀüņ£╝ļĪ£ Ļ▓ĆĒåĀĒĢśņśĆļŗż. ĒśłņĀäņāēņĀäņ”ØņØś ļ░£ļ│æņØś ņ£äĒŚśļÅäļź╝ ņ£äĒĢ£ĒĢ£ CHA2DS2-VASc ņĀÉņłś(ņŗ¼ļČĆņĀä, Ļ│ĀĒśłņĢĢ, ņ¦äņä▒ ļŗ╣ļć©ļ│æ, ĒśłĻ┤Ćļ│æ, ļéśņØ┤ 65ņäĖņŚÉņä£ 74ņäĖ ņé¼ņØ┤, ņŚ¼ņä▒ ļ▓öņŻ╝ņŚÉ Ļ░üĻ░ü 1ņĀÉņØä, ĻĘĖļ”¼Ļ│Ā ļéśņØ┤ 75ņäĖ ņØ┤ņāüņØ┤Ļ▒░ļéś ņØ┤ņĀäņŚÉ ļćīņĪĖņżæņØ┤ļéś ņØ╝Ļ│╝ņä▒ ļćīĒŚłĒśł ļ░£ņ×æņØ┤ ņ׳ņŚłļŹś ļ▓öņŻ╝ņŚÉ 2ņĀÉņØä ļČĆņŚ¼) [11]ņÖĆ ņČ£Ēśł ĒĢ®ļ│æņ”ØņØś ņ£äĒŚśņØä ĒÅēĻ░ĆĒĢśĻĖ░ ņ£äĒĢ£ HAS-BLED ņĀÉņłś(ļ╣äņĪ░ņĀłņä▒ Ļ│ĀĒśłņĢĢ, ņŗĀņןņØ┤ļéś Ļ░äņØś ļ╣äņĀĢņāüņĀüņØĖ ĻĖ░ļŖź, ļćīņĪĖņżæ, ņØ┤ņĀäņØś ņČ£Ēśł Ļ▓ĮĒŚśņØ┤ļéś ņåīņØĖ, ļČłņĢłņĀĢĒĢ£ international normalized ratio [INR], ļéśņØ┤ 65ņäĖ ņØ┤ņāü, ņłśļ░śĒĢśļŖö ņĢĮļ¼╝, ņĢīņĮöņś¼ ļé©ņÜ®ņŚÉ Ļ░üĻ░ü 1ņĀÉņØä ļČĆņŚ¼)Ļ░Ć Ļ░üĻ░ü ņé░ņČ£ļÉśņŚłļŗż[12]. ņŚ░ĻĄ¼ ļīĆņāüņ×ÉļŖö ĒĢŁĒśłņĀä ņśłļ░® ņĢĮļ¼╝ ņóģļźśņŚÉ ļö░ļØ╝ ņÖĆĒīīļ”░Ļ│╝ ĒĢŁĒśłņåīĒīÉ ņ╣śļŻīĻĄ░ņ£╝ļĪ£ ļČäļźśļÉśņŚłļŖöļŹ░, ĒĢŁĒśłņåīĒīÉ ņ╣śļŻīĻĄ░ņØĆ ņĢäņŖżĒö╝ļ”░ ļśÉļŖö Ēü┤ļĪ£Ēö╝ļÅäĻĘĖļĀÉņØä ņé¼ņÜ®ĒĢśĻ│Ā ņ׳ļŖö ĒÖśņ×ÉĻĄ░ņ£╝ļĪ£ ņĀĢņØśļÉśņŚłļŗż. ņĀäņ▓┤ ņ╣śļŻī ĻĖ░Ļ░ä ļīĆļ╣ä ļ¬®Ēæ£ INR ņłśņ╣śļź╝ ņ£Āņ¦ĆĒĢśļŖö ņŗ£Ļ░äņØś ļ╣äņ£©(time in therapeutic range, TTR)ņØĆ ļĪ£ņ”łļ¦łļŗ¼ņØś ņäĀĒśĢļ│┤Ļ░äļ▓ĢņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņé░ņČ£ĒĢśņśĆļŗż[13]. INR ņłśņ╣śļŖö Ļ░üĻ░üņØś ņÖĖļלļ│æļÅÖĻ│╝ ņØæĻĖēņŗż ļ░®ļ¼Ė, ņ×ģņøÉ ĻĖ░Ļ░ä ļÅÖņĢł ņĖĪņĀĢļÉśņŚłņ£╝ļ®░, ļ¬©ļōĀ INR ņłśņ╣ś Ļ▓Ćņé¼ļŖö Ļ░ÖņØĆ ņŚ░ĻĄ¼ņŗżņŚÉņä£ ņłśĒ¢ēļÉśņŚłļŗż.
ņŚ░ĻĄ¼ ņ░ĖņŚ¼ņ×ÉļōżņØĆ ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æņØ┤ ņ¦äļŗ©ļÉ£ ņ▓½ ņ¦äļŗ©ņØ╝ļČĆĒä░ 2015ļģä 1ņøöĻ╣īņ¦Ć ņČöņĀü Ļ┤Ćņ░░ļÉśņŚłļŗż. ĒÅēĻĘĀ ņČöņĀü Ļ┤Ćņ░░ĻĖ░Ļ░äņØĆ 31.0 ┬▒ 29.4Ļ░£ņøöņØ┤ņŚłņ£╝ļ®░, ĒÖśņ×ÉļōżņØś ĒśłņĀäņāēņĀäņ”Ø ļ░£ļ│æĻ│╝ ņŻ╝ņÜö ņČ£Ēśł ņé¼Ļ▒┤ņØś ļ░£ņāØņØä Ļ┤Ćņ░░ĒĢśņśĆļŗż. ĒśłņĀäņāēņĀäņ”ØņØĆ ĒŚłĒśłņä▒ļćīņĪĖņżæ, ņØ╝Ļ│╝ņä▒ļćīĒŚłĒśłļ░£ņ×æ, ņŗĀņןĻ▓Įņāē, ĒŚłĒśłņä▒ļīĆņןņŚ╝ņ£╝ļĪ£ ņĀĢņØśĒĢśņśĆĻ│Ā, ņŻ╝ņÜö ņČ£Ēśł ņé¼Ļ▒┤ņØĆ ņżæņČöņŗĀĻ▓ĮĻ│ä ņČ£Ēśł, ņåīĒÖöĻ┤Ć ņČ£ĒśłņØ┤ļéś ņĀüĒśłĻĄ¼ 2ļŗ©ņ£ä ņØ┤ņāüņØś ņłśĒśłņØ┤ ņÜöĻĄ¼ļÉśļŖö ņČ£ĒśłļĪ£ ņĀĢņØśĒĢśņśĆļŗż. ņČöņĀü ĻĖ░Ļ░ä ļÅÖņĢł ņ┤Ø ņé¼ļ¦ØļźĀ ļ░£ņāØļźĀļÅä 2ņ░©ņĀü ĒÅēĻ░ĆļĪ£ ņČöĻ░ĆņĀüņ£╝ļĪ£ ņłśņ¦æļÉśņŚłļŗż.
ņĀĢĻĘ£ļČäĒżļź╝ ņØ┤ļŻ©ļŖö ņŚ░ņåŹĒśĢ ļ│ĆņłśļŖö ĒÅēĻĘĀ ļ░Å Ēæ£ņżĆĒÄĖņ░©Ļ░ÆņØä ļ│┤Ļ│ĀĒĢśņśĆĻ│Ā Student t-testļź╝ ņé¼ņÜ®ĒĢśņŚ¼ ļ╣äĻĄÉĒĢśņśĆļŗż. ļ▓öņŻ╝ĒśĢ ļ│ĆņłśļŖö ņł½ņ×ÉņÖĆ ĒŹ╝ņä╝ĒŖĖļĪ£ ļ│┤Ļ│ĀĒĢśņśĆĻ│Ā ņ╣┤ņØ┤ņĀ£Ļ│▒ Ļ▓Ćņé¼ņÖĆ Ēö╝ņģö ņČöņČ£ ļ░®ļ▓ĢņØä ņé¼ņÜ®ĒĢśņŚ¼ ļ╣äĻĄÉĒĢśņśĆļŗż. ĒśłņĀäņāēņĀä ņé¼Ļ▒┤ ļ░Å ņŻ╝ņÜö ņČ£Ēśł ņé¼Ļ▒┤ņØś ņ£äĒŚśņØĆ Cox ĒÜīĻĘĆ ļČäņäØņØä ĒåĄĒĢ┤ņä£ ņČöņĀĢĒĢśņśĆņ£╝ļ®░ ņ£äĒŚśļÅä ļ░Å 95% ņŗĀļó░ĻĄ¼Ļ░äņØä ļ│┤Ļ│ĀĒĢśņśĆļŗż. ĒåĄĒĢ® ņé¼Ļ▒┤(composite endpoint)ņØĆ ĒśłņĀäņāēņĀä ņé¼Ļ▒┤ ļ░Å ņŻ╝ņÜö ņČ£Ēśł ņé¼Ļ▒┤ņØä ĒĢ®ĒĢśņŚ¼ ņĀĢņØśĒĢśņśĆļŗż. ļŗżļ│Ćļ¤ē Cox ĒÜīĻĘĆ ļČäņäØņØĆ ļŗ©ļ│Ćļ¤ē ļČäņäØņŚÉņä£ p-valueĻ░Ć 0.1 ļ»Ėļ¦īņØĖ ļ│Ćņłśļź╝ ĒżĒĢ©ĒĢśņśĆļŗż. ņ╣┤Ēöīļ×Ć ļ®öņØ┤ņ¢┤ ņ╗żļĖī ļČäņäØ ļ░®ļ▓ĢņØä ņé¼ņÜ®ĒĢśņŚ¼ ņÖĆĒīīļ”░ĻĄ░Ļ│╝ ĒĢŁĒśłņåīĒīÉĻĄ░ņØś ņé¼Ļ▒┤ ņ×Éņ£Ā ĻĖ░Ļ░äņØä ļĪ£ĻĘĖļףĒü¼ ĒģīņŖżĒŖĖļź╝ ĒåĄĒĢśņŚ¼ ļ╣äĻĄÉĒĢśņśĆļŗż. pĻ░ÆņØĆ 0.05 ļ»Ėļ¦īņØĖ Ļ▓ĮņÜ░ļź╝ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśļŗżĻ│Ā ņĀĢņØśĒĢśņśĆņ£╝ļ®░ ļ¬©ļōĀ ĒåĄĻ│ä ļČäņäØņØĆ SPSS version 18 (SPSS Inc., Chicago, IL, USA) Ēś╣ņØĆ STATA (version 14; StataCorp, College Station, TX, USA)ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņłśĒ¢ēļÉśņŚłļŗż.
ņÖĆĒīīļ”░Ļ│╝ ĒĢŁĒśłņåīĒīÉņĀ£ļź╝ ņé¼ņÜ®ĒĢ£ ĒÖśņ×ÉĻĄ░ ņé¼ņØ┤ņŚÉļŖö ļéśņØ┤, ņä▒ļ│ä, ņŗĀļīĆņ▓┤ ņÜöļ▓ĢņØś ņ£ĀĒśĢ, Ēś╣ņØĆ CHA2DS2-VAScļéś HAS-BLED ņłśņ╣śņØś ņ£ĀņØśļ»ĖĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż(Table 1). ļ░£ņ×æņä▒ ņŗ¼ļ░®ņäĖļÅÖ, ĒśłĻ┤Ć ņ¦łĒÖś ņØ┤ļĀź, ļ¦Éņ┤łļÅÖļ¦ź ņ¦łĒÖśņØĆ ņÖĆĒīīļ”░ĻĄ░ņŚÉ ļ╣äĒĢśņŚ¼ ĒĢŁĒśłņåīĒīÉņĀ£ĻĄ░ņŚÉņä£ ņ£ĀņØśļ»ĖĒĢśĻ▓ī ļåÆņØĆ ļ╣łļÅäļĪ£ ļÅÖļ░śļÉśņ¢┤ ņ׳ņŚłņ£╝ļ®░, ļ░śļīĆļĪ£ ļćīņĪĖņżæņŚÉ ļīĆĒĢ£ Ļ│╝Ļ▒░ ņØ┤ļĀźņØĆ ĒĢŁĒśłņåīĒīÉņĀ£ĻĄ░ļ│┤ļŗż ņÖĆĒīīļ”░ĻĄ░ņŚÉņä£ ļåÆņØĆ ļ╣łļÅäļĪ£ ļÅÖļ░śļÉśņ¢┤ ņ׳ņŚłļŗż. Ļ┤Ćņ░░ ņĪ░ņé¼ ĻĖ░Ļ░ä ļÅÖņĢł ņÖĆĒīīļ”░ĻĄ░ņØś INR ĒÅēĻĘĀņØĆ 2.0 ┬▒ 0.8ņØ┤ņŚłĻ│Ā, TTRņØś ĒÅēĻĘĀņØĆ 24.9 ┬▒ 19.3%ņśĆļŗż. ĒĢŁĒśłņåīĒīÉņĀ£ĻĄ░ņŚÉņä£ļŖö 55ļ¬ģņØś ĒÖśņ×ÉĻ░Ć ņĢäņŖżĒö╝ļ”░, 4ļ¬ģņØś ĒÖśņ×ÉļŖö Ēü┤ļĪ£Ēö╝ļÅäĻĘĖļĀÉņØä Ēł¼ņĢĮĒĢśņśĆņ£╝ļ®░, ļéśļ©Ėņ¦Ć 46ļ¬ģņØś ĒÖśņ×ÉļŖö ņĢäņŖżĒö╝ļ”░Ļ│╝ Ēü┤ļĪ£Ēö╝ļÅäĻĘĖļĀÉ ļæÉ Ļ░Ćņ¦Ć ņĢĮņĀ£ļź╝ ļÅÖņŗ£ņŚÉ Ēł¼ņŚ¼ļ░øņĢśļŗż.
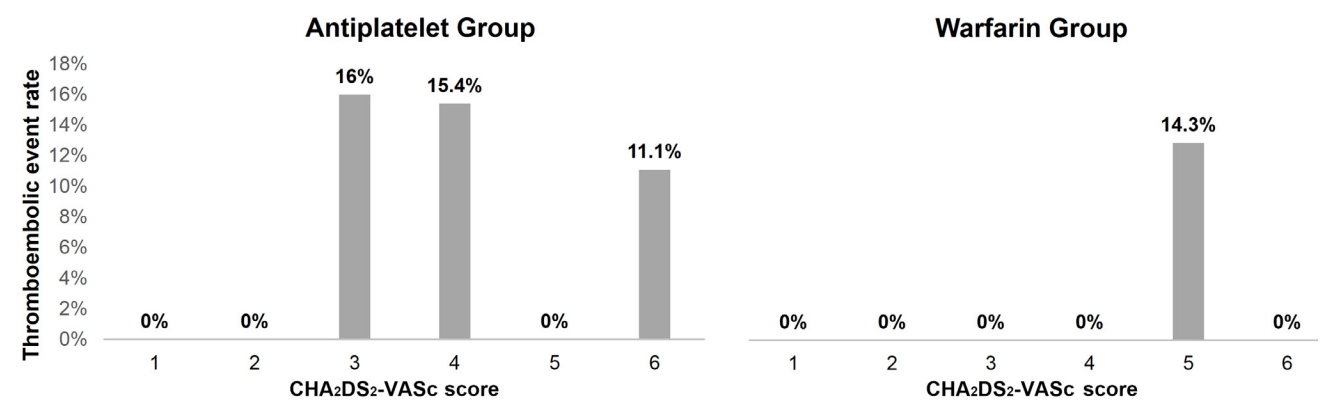
ņČöņĀü ņĪ░ņé¼ ĻĖ░Ļ░ä ļÅÖņĢł, ĒĢŁĒśłņåīĒīÉņĀ£ĻĄ░ņØś ĒÖśņ×Éņżæ 9ļ¬ģ(8.6%)Ļ│╝ ņÖĆĒīīļ”░ĻĄ░ņØś ĒÖśņ×Éņżæ 1ļ¬ģ(1.9%)ņŚÉĻ▓īņä£ ĒśłņĀäņāēņĀäņ”ØņØ┤ ļ░£ļ│æļÉśņŚłļŗż(ĒŚłĒśłņä▒ļćīņĪĖņżæ 8ļ¬ģ, ņØ╝Ļ│╝ņä▒ļćīĒŚłĒśłļ░£ņ×æ 1ļ¬ģ, ĒŚłĒśłļīĆņןņŚ╝ 1ļ¬ģ ļ░£ļ│æ). ĒśłņĀäņāēņĀäņ”Ø ļ░£ļ│æ ņĀĢļÅäļŖö ņ¢æ ĻĄ░ Ļ░äņŚÉ ņ£ĀņØśļ»ĖĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. ņ¢æ ĻĄ░ņØś CHA2DS2-VASc scoreļŖö 1-6ņĀÉ ņé¼ņØ┤ļĪ£ ļČäĒżĒĢśĻ│Ā ņ׳ņŚłņ£╝ļ®░, CHA2DS2-VASc scoreņŚÉ ļö░ļźĖ ĒśłņĀäņāēņĀäņ”ØņØś ļ░£ņāØ ļ╣łļÅäļŖö ņÖĆĒīīļ”░ĻĄ░ņŚÉņä£ļŖö CHA2DS2-VASc score 5ņĀÉņŚÉņä£ 1Ļ▒┤(14.3%)ņØ┤ ļ░£ņāØĒĢśņśĆĻ│Ā, ĒĢŁĒśłņåīĒīÉņĀ£ĻĄ░ņŚÉņä£ļŖö CHA2DS2-VASc score 3ņĀÉ, 4ņĀÉņŚÉņä£ Ļ░ü 4Ļ▒┤(16%, 15.4%)ņØ┤ ļ░£ņāØĒĢśņśĆļŗż(Fig. 1). CHA2DS2-VASc score 0ņĀÉņØ┤Ļ▒░ļéś 1ņĀÉņØĖ Ļ▓ĮņÜ░ņŚÉ ĒśłņĀäņāēņĀäņ”ØņØĆ ĒĢŁĒśłņåīĒīÉņĀ£, ņÖĆĒīīļ”░ĻĄ░ ļ¬©ļæÉņŚÉņä£ ļ░£ņāØĒĢśņ¦Ć ņĢŖņĢśļŗż.
ļ░śļ®┤ņŚÉ, ņŻ╝ņÜö ņČ£Ēśł ņé¼Ļ▒┤ņØĆ ņĀäņ▓┤ ĒÖśņ×É ņżæ 29ļ¬ģņØś ĒÖśņ×ÉņŚÉĻ▓īņä£ ļ░£Ļ▓¼ļÉśņŚłļŖöļŹ░(8ļ¬ģņØś ļæÉĻ░£Ļ░Ģļé┤ ņČ£Ēśł, 17ļ¬ģņØś ņåīĒÖöĻ┤Ć ņČ£Ēśł, 4ļ¬ģņØĆ ņłśĒśłņØä ņÜöĒĢśļŖö ĻĖ░ĒāĆ ņČ£Ēśł) ĒĢŁĒśłņåīĒīÉņĀ£ĻĄ░ņŚÉņä£ 12ļ¬ģ(11.4%), ņÖĆĒīīļ”░ĻĄ░ņŚÉņä£ 17ļ¬ģņØś ĒÖśņ×É(32.1%)ņŚÉņä£ ļ░£ņāØĒĢśņśĆĻ│Ā, ĒĢŁĒśłņåīĒīÉņĀ£ĻĄ░ļ│┤ļŗż ņÖĆĒīīļ”░ĻĄ░ņŚÉņä£ ņ£ĀņØśļ»ĖĒĢśĻ▓ī ļåÆņĢśļŗż(p= 0.002). ņŻ╝ņÜö ņČ£Ēśł ņé¼Ļ▒┤ņØ┤ ļ░£ņāØļÉ£ ņÖĆĒīīļ”░ĻĄ░ ĒÖśņ×ÉļōżņØś ņČ£Ēśł ļ░£ņāØ ņŗ£ņĀÉ INRņØĆ 2.9 ┬▒ 1.6, TTRņØĆ 26.7 ┬▒ 17.4%ņśĆĻ│Ā, ĒśłņĀäņāēņĀäņ”ØņØ┤ ļ░£ņāØĒĢ£ ĒÖśņ×ÉņŚÉņä£ ļŗ╣ņŗ£ INRļŖö 0.85, TTRņØĆ 0%ņśĆļŗż.
Kaplan-Meier ļČäņäØņŚÉņä£ ņŻ╝ņÜö ņČ£Ēśł ņé¼Ļ▒┤ ļ░£ņāØļźĀņØĆ ĒĢŁĒśłņåīĒīÉņĀ£ĻĄ░ņØ┤ ņÖĆĒīīļ”░ĻĄ░Ļ│╝ ļ╣äĻĄÉĒĢśņŚ¼ ņ£ĀņØśļ»ĖĒĢśĻ▓ī ļé«ņĢśļŗż(p< 0.001). ļ░śļīĆļĪ£, ļæÉ ĻĄ░ Ļ░äņØś ĒśłņĀäņāēņĀäņ”Ø ļ░£ļ│æļźĀņØĆ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż(p= 0.210) (Fig. 2). ļŗżļ│Ćļ¤ē Cox ĒÜīĻĘĆ ļČäņäØņŚÉņä£ļŖö ņŗ¼ĻĘ╝Ļ▓ĮņāēņØś Ļ│╝Ļ▒░ļĀźņØ┤ ĒśłņĀäņāēņĀäņ”Ø ļ░£ļ│æņŚÉ ņ׳ņ¢┤ņä£ ļÅģļ”ĮņĀüņØĖ ņ£äĒŚśņØĖņ×ÉņśĆņ£╝ļ®░(hazard ratio [HR], 6.99; 95% confidence interval [CI], 1.24-39.33; p= 0.027), ņŻ╝ņÜö ņČ£Ēśł ņé¼Ļ▒┤ ļ░£ņāØņŚÉ ņ׳ņ¢┤ņä£ļŖö ņÖĆĒīīļ”░ ņé¼ņÜ®(HR, 3.44; 95% CI, 1.60-7.36; p= 0.001)ņØ┤ ļÅģļ”ĮņĀüņØĖ ņ£äĒŚśņØĖņ×ÉņśĆļŗż(Table 2). ĒśłņĀäņāēņĀäņ”ØĻ│╝ ņČ£Ēśł ņé¼Ļ▒┤ņØś ĒåĄĒĢ® ņé¼Ļ▒┤ņØś Ļ▓ĮņÜ░, ļéśņØ┤(HR, 1.04; 95% CI, 1.01-1.07; p= 0.008) ļ░Å ņÖĆĒīīļ”░ ņé¼ņÜ®(HR, 2.37; 95% CI, 1.24ŌĆō4.51; p= 0.009)ņØ┤ ļÅģļ”ĮņĀüņØĖ ņ£äĒŚśņØĖņ×ÉņśĆļŗż(Table 3).
ņČöņĀü ņĪ░ņé¼ ĻĖ░Ļ░ä ļÅÖņĢł 40ļ¬ģņØś ĒÖśņ×ÉņŚÉņä£ ņé¼ļ¦Ø ņé¼Ļ▒┤ņØ┤ ļ░£ņāØĒĢśņśĆļŗż(Ēī©Ēśłņ”Øņć╝Ēü¼ 16ļ¬ģ, ĻĖēņä▒ņŗ¼ĻĘ╝Ļ▓Įņāē 6ļ¬ģ, ĻĖēņä▒ņŗ¼ņĀĢņ¦Ć 5ļ¬ģ, ĻĖ░ĒāĆ ļŗżļźĖ ņÜöņØĖ 13ļ¬ģ). ņé¼ļ¦ØļźĀņØĆ ņÖĆĒīīļ”░ĻĄ░Ļ│╝ ĒĢŁĒśłņåīĒīÉņĀ£ĻĄ░ ņé¼ņØ┤ņŚÉņä£ ņ£ĀņØśļ»ĖĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż(Ļ░üĻ░ü 28.3%, 23.8%; p= 0.540). ļŗ©ļ│Ćļ¤ē Cox ĒÜīĻĘĆ ļČäņäØņŚÉņä£ļŖö ļéśņØ┤, ļŗ╣ļć©ļ│æ, ņŗ¼ĻĘ╝Ļ▓ĮņāēņØś Ļ│╝Ļ▒░ļĀźņØ┤ ņé¼ļ¦Ø ņé¼Ļ▒┤ ļ░£ņāØņØś ņ£äĒŚśņÜöņåīļĪ£ ļéśĒāĆļé¼ļŗż. ņØ┤ņÖĆļŖö ļ░śļīĆļĪ£, ĒśłņĀäņāēņĀäņ”ØĻ│╝ ņŻ╝ņÜö ņČ£Ēśł ņé¼Ļ▒┤ņØś ļ░£ņāØņØĆ ņé¼ļ¦Ø ņé¼Ļ▒┤ņØś ļ░£ņāØĻ│╝ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ Ļ┤ĆļĀ©ņØ┤ ņŚåņŚłļŗż(Table 4). ļŗżļ│Ćļ¤ē ļČäņäØņŚÉņä£ļŖö ļéśņØ┤(HR, 1.04; 95% CI, 1.01-1.07; p= 0.023)ņÖĆ ņŗ¼ĻĘ╝Ļ▓ĮņāēņØś Ļ│╝Ļ▒░ļĀź(HR, 3.43; 95% CI, 1.02-11.54; p= 0.047)ņØ┤ ņé¼ļ¦Ø ņé¼Ļ▒┤ņØś ļ░£ņāØņŚÉ ļÅģļ”ĮņĀüņØĖ ņ£äĒŚśņÜöņåīļĪ£ ļéśĒāĆļé¼ļŗż. ņÖĆĒīīļ”░ ņé¼ņÜ®ņØĆ ņé¼ļ¦Ø ņé¼Ļ▒┤ņØś ļ░£ņāØ(HR, 1.57; 95% CI, 0.82-3.00; p= 0.172)Ļ│╝ ņ£ĀņØśļ»ĖĒĢ£ Ļ┤ĆļĀ©ņØ┤ ņŚåņŚłļŗż.
ļ│Ė ĒøäĒ¢źņĀü Ļ┤Ćņ░░ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æņØ┤ ļÅÖļ░śļÉ£ ĒÖśņ×ÉņŚÉņä£ ĒśłņĀäņāēņĀäņ”ØņØś ņśłļ░®Ļ│╝ ņØ┤ņÖĆ Ļ┤ĆļĀ©ļÉ£ ņČ£ĒśłņØś ņ£äĒŚśņŚÉ ļīĆĒĢ£ ņÖĆĒīīļ”░Ļ│╝ ĒĢŁĒśłņåīĒīÉņĀ£ņØś ĒÜ©ļŖźņØä ļ╣äĻĄÉ ĒÅēĻ░ĆĒĢśņśĆļŗż. ļ│Ė ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņŚÉņä£ļŖö ņÖĆĒīīļ”░ ņé¼ņÜ®ņØ┤ ĒĢŁĒśłņåīĒīÉņĀ£ ņé¼ņÜ®Ļ│╝ ļ╣äĻĄÉĒĢśņŚ¼ ņČ£Ēśł ņ£äĒŚśņØ┤ 3ļ░░ ļŹö ļåÆņĢśņ£╝ļéś, ĒśłņĀäņāēņĀäņ”ØņØś ņśłļ░® ĒÜ©Ļ│╝ļŖö ņ¢æ ĻĄ░ Ļ░äņŚÉ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. ļö░ļØ╝ņä£ ļ│Ė ņŚ░ĻĄ¼ļŖö ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉņŚÉ ņ׳ņ¢┤ņä£ ņÖĆĒīīļ”░ ņ╣śļŻīļ▓ĢņØś ĒÜ©Ļ│╝ņÖĆ ņĢłņĀäņä▒ņØä ļÆĘļ░øņ╣© ĒĢ┤ņŻ╝ņ¦Ć ļ¬╗ĒĢ£ļŗż. ĒĢśņ¦Ćļ¦ī ĒśłņĀäņāēņĀäņ”Ø, ņČ£Ēśł ļ░£ļ│æ ĻĘĖļ”¼Ļ│Ā ņÖĆĒīīļ”░ ļśÉļŖö ĒĢŁĒśłņåīĒīÉņĀ£ ņé¼ņÜ®ņØĆ ņĀä ņøÉņØĖ ņé¼ļ¦ØļźĀĻ│╝ļŖö ņ£ĀņØśļ»ĖĒĢ£ Ļ┤ĆļĀ©ņØ┤ ņŚåļŖö Ļ▓░Ļ│╝ļź╝ ļ│┤ņŚ¼ņŻ╝ņŚłļŗż.
ņÖĆĒīīļ”░ņØĆ ĒśłņĀäņāēņĀäņ”Ø ņśłļ░®ņØä ņ£äĒĢ┤ņä£ ņŗ¼ļ░®ņäĖļÅÖ ņ¦äļŗ©ņØä ļ░øņØĆ ĒÖśņ×ÉņŚÉĻ▓ī ļäÉļ”¼ ņé¼ņÜ®ļÉśĻ│Ā ņ׳ļŖö ĒĢŁņØæĻ│Ā ņĢĮļ¼╝ņØ┤ļŗż[6]. ĻĘĖļ¤¼ļéś ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æņØ┤ ļÅÖļ░śļÉ£ ĒÖśņ×ÉļōżņŚÉĻ▓īļŖö ņÖĆĒīīļ”░ņØś ĒÜ©ļŖźĻ│╝ ņĢłņĀäņä▒ņØĆ ņĢäņ¦ü ĒÖĢļ”ĮļÉśņ¦Ć ņĢŖņĢśļŗż. ņśłļź╝ ļōżņ¢┤ Olesen ļō▒[4]ņŚÉ ņØśĒĢ£ ņŚ░ĻĄ¼ņŚÉ ļö░ļź┤ļ®┤, ņÖĆĒīīļ”░ņØś Ēł¼ņĢĮņØ┤ ņŗĀļīĆņ▓┤ ņÜöļ▓ĢņØ┤ ņÜöĻĄ¼ļÉśļŖö ņŗ¼ļ░®ņäĖļÅÖ ĒÖśņ×É Ļ░ĆņÜ┤ļŹ░ ļćīņĪĖņżæņØ┤ļéś ĻĖ░ĒāĆ ĒśłņĀäņāēņĀäņ”ØņØś ņ£äĒŚśņØä ņżäņØ╝ ņłś ņ׳ļŗżļŖö Ļ▓░Ļ│╝ļź╝ ļ│┤ņśĆļŗż. ļśÉĒĢ£ ņØ┤ļ¤¼ĒĢ£ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æĻ│╝ ņŗ¼ļ░®ņäĖļÅÖņØ┤ ļÅÖļ░śļÉ£ ĒĢ£ņ×ÉņŚÉņä£ļŖö ņÖĆĒīīļ”░ ņé¼ņÜ®ņŚÉ ļ╣äĒĢśņŚ¼ ĒĢŁĒśłņåīĒīÉņĀ£ņØĖ ņĢäņŖżĒö╝ļ”░ ņé¼ņÜ®ņØ┤ ņČ£Ēśł ņ£äĒŚśņØä ņ”ØĻ░Ćņŗ£ĒéżļŖö Ļ▓āĻ│╝ Ļ┤ĆļĀ©ņØ┤ ņ׳ļŗżĻ│Ā Ļ┤Ćņ░░ĒĢśņśĆļŗż. ļ░śļ®┤ņŚÉ Wizemann ļō▒[10]ņØĆ ĻĖ░ņĪ┤ņŚÉ ņŗ¼ļ░®ņäĖļÅÖņØ┤ ņ׳ļŹś ĒśłņĢĪĒł¼ņäØ ĒÖśņ×ÉļōżņŚÉĻ▓ī ņÖĆĒīīļ”░ņØä ņé¼ņÜ®ĒĢśļŖö Ļ▓āņØ┤ ļéśņØ┤ ļ¦ÄņØĆ ĒÖśņ×ÉļōżņØś ļćīņĪĖņżæ ņ£äĒŚśņØä ņ”ØĻ░Ćņŗ£ĒéżļŖö Ļ▓āĻ│╝ Ļ┤ĆļĀ©ņØ┤ ņ׳ļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż. ĻĘĖ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņÖĆĒīīļ”░ņØä ņé¼ņÜ®ĒĢśņśĆņØä ļĢī 74ņäĖ ņØ┤ņāü ĒÖśņ×ÉļōżņŚÉĻ▓īņä£ ļćīņĪĖņżæņØś ļ░£ņāØņØ┤ ņĀŖņØĆ ĒÖśņ×ÉļōżņŚÉ ļ╣äĒĢśņŚ¼ ļåÆņØĆ Ļ▓░Ļ│╝ļź╝ ļ│┤ņŚ¼ņŻ╝ņŚłļŗż. ļśÉĒĢ£ Shah ļō▒[9]ņØĆ Ēł¼ņäØ ņżæņØĖ 65ņäĖ ņØ┤ņāü ņŗ¼ļ░®ņäĖļÅÖ ĒÖśņ×ÉļōżņŚÉĻ▓ī ņÖĆĒīīļ”░ņØä ņé¼ņÜ®ĒĢśļŖö Ļ▓āņØ┤ ļćīņĪĖņżæ ņ£äĒŚśņØä ņżäņØ┤ņ¦Ć ļ¬╗ĒĢĀļ┐ÉļŹöļ¤¼, ņČ£Ēśł ļ░£ļ│æ ņ£äĒŚśņØ┤ 44% ļåÆņĢäņ¦ĆļŖö Ļ▓░Ļ│╝ļź╝ ļ│┤Ļ│ĀĒĢśņśĆļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņÖĆĒīīļ”░ ņé¼ņÜ®ņØ┤ ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æņØ┤ ļÅÖļ░śļÉ£ ĒÖśņ×ÉļōżņŚÉĻ▓ī ņČ£Ēśł ļ░£ļ│æ ņ£äĒŚśņØä ņ”ØĻ░Ćņŗ£ņ╝░ņ£╝ļ®░, ņØ┤ļŖö Ļ│╝Ļ▒░ņØś ņØ╝ļĀ©ņØś ņŚ░ĻĄ¼ļōżņØś Ļ▓░Ļ│╝ļź╝ ļÆĘļ░øņ╣©ĒĢ©Ļ│╝ ļÅÖņŗ£ņŚÉ ņØ┤ļ¤¼ĒĢ£ ņČ£Ēśł ļ░Å ĒśłņĀäņāēņĀäņ”Ø ņé¼Ļ▒┤ņØ┤ ĒÖśņ×ÉņØś ņé¼ļ¦Ø ņé¼Ļ▒┤Ļ│╝ļŖö Ļ┤ĆļĀ©ņØ┤ ņŚåļŗżļŖö ņČöĻ░ĆņĀüņØĖ Ļ▓░Ļ│╝ļź╝ ņĀ£ņŗ£ĒĢĀ ņłś ņ׳ņŚłļŗż.
ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉļōżņŚÉ ņ׳ņ¢┤ņä£ ĒĢŁņØæĻ│ĀņĀ£ ņé¼ņÜ®ņŚÉ ļīĆĒĢ£ Ēśäņ×¼ Ļ░ĆņØ┤ļō£ļØ╝ņØĖņØĆ ĒÖĢņŗżĒ׳ ņĀĢļ”ĮļÉśņ¦Ć ļ¬╗ĒĢśņśĆļŗż[14-16]. 2014ļģäņŚÉ ļ░£Ēæ£ļÉ£ ļ»ĖĻĄŁ ņŗ¼ņןĒĢÖĒÜī ņ╣śļŻīņ¦Ćņ╣©ņØĆ ņŗ¼ļ░®ņäĖļÅÖĻ│╝ CHA2DS2-VASc ņĀÉņłś 1 ņØ┤ņāüņØś ĒÖśņ×ÉļōżņŚÉĻ▓ī ņÖĆĒīīļ”░ņØä ņé¼ņÜ®ĒĢĀ Ļ▓āņØä ĻČīņןĒĢśĻ│Ā ņ׳ņ£╝ļ®░, CHA2DS2-VASc ņĀÉņłś 2 ņØ┤ņāüņØ┤Ļ│Ā ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉļōżņŚÉĻ▓īļŖö Ļ▓ĮĻĄ¼ ĒĢŁņØæĻ│Āļź╝ ņ£äĒĢ£ ņÖĆĒīīļ”░ ņ▓śļ░®ņØä Ļ│ĀļĀżĒĢĀ ņłś ņ׳ļŖö ņĀĢļÅäļĪ£ ĻČīĻ│Ā ņłśņżĆņØä ļé«ņČöņ¢┤ ņĀ£ņĢłĒĢśĻ│Ā ņ׳ļŗż[14]. ņØ┤ņÖĆļŖö ļ░śļīĆļĪ£, The Kidney Disease: Improving Global Outcomes (KDIGO) ņ¦äļŻī ņ¦Ćņ╣©ņØĆ ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉļōżņØś ļćīņĪĖņżæ 1ņ░© ņśłļ░®ņØä ņ£äĒĢ£ ĒåĄņāüņĀüņØĖ ĒĢŁņØæĻ│ĀņĀ£ļź╝ Ēł¼ņŚ¼ĒĢśņ¦Ć ņĢŖņĢäņĢ╝ ĒĢśĻ│Ā, ĒĢŁņØæĻ│ĀņĀ£ļź╝ ņśżņ¦ü 2ņ░©ņĀüņØĖ ņśłļ░®ņŚÉļ¦ī ņé¼ņÜ®ĒĢĀ Ļ▓āņØä ņČöņ▓£ĒĢśĻ│Ā ņ׳ņ£╝ļ®░, ļ¦īņØ╝ ĒĢŁņØæĻ│ĀņĀ£ļź╝ Ēł¼ņŚ¼ĒĢĀ ņŗ£ņŚÉļŖö ļ¬©ļōĀ Ēł¼ņäØ ĒÖśņ×ÉļōżņŚÉņä£ ņŻ╝ņØś Ļ╣ŖņØĆ ļ¬©ļŗłĒä░ļ¦üņØ┤ ĒĢäņÜöĒĢśļŗżĻ│Ā ņĀ£ņĢłĒĢśĻ│Ā ņ׳ļŗż[15]. ņ║Éļéśļŗż ņŗ¼ļ░®ņäĖļÅÖĒĢÖĒÜī ņ¦äļŻī ņ¦Ćņ╣© ņŚŁņŗ£ ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉļōżņŚÉ ņ׳ņ¢┤ņä£ ļćīņĪĖņżæ 1ņ░© ņśłļ░®ņØä ņ£äĒĢ£ ĒåĄņāüņĀüņØĖ ĒĢŁņØæĻ│ĀņĀ£ļź╝ Ēł¼ņŚ¼ĒĢśņ¦Ć ņĢŖņØä Ļ▓āņØä ĻČīĻ│ĀĒĢ£ļŗż[16]. ĻĘĖļ¤¼ļéś ņØ┤ļ¤¼ĒĢ£ Ļ░ĆņØ┤ļō£ļØ╝ņØĖņØĆ ļ¼┤ņ×æņ£ä ļ╣äĻĄÉ ņŚ░ĻĄ¼ņØś ņ”ØĻ▒░Ļ░Ć ļČĆņĪ▒ĒĢśĻĖ░ ļĢīļ¼ĖņŚÉ ĒĢŁņØæĻ│ĀņĀ£ Ēł¼ņŚ¼ņŚÉ ļīĆĒĢ£ ņ¦äļŻī ņ¦Ćņ╣©ņØä ļ¬ģĒÖĢĒ׳ ņĀ£ņĢłĒĢśņ¦ĆļŖö ļ¬╗ĒĢśĻ│Ā ņ׳ļŖö ņŗżņĀĢņØ┤ļŗż.
ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉļōżņŚÉņä£ļŖö ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ņÜöņØĖļōżņØ┤ ņČ£ĒśłĻ│╝ ĒŚłĒśł Ļ▓ĮĒ¢źņä▒ņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣£ļŗż. ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉļōżņØĆ ļŗ©ļ░▒ņ¦ł C ĒÖ£ņä▒Ļ│╝ ņĪ░ņ¦ü ņ£ĀĒśĢ ĒöīļØ╝ņŖżļ»ĖļģĖĻ▓É ĒÖ£ņä▒ņĀ£ļź╝ ņĀĆĒĢśļÉśĻ│Ā, ĒöīļØ╝ņŖżļ»ĖļģĖĻ▓ÉĒÖ£ņä▒ĒÖöņØĖņ×Éņ¢ĄņĀ£ņĀ£-1Ļ░Ć ņ”ØĻ░ĆļÉśņ¢┤ ņØ┤ļĪ£ ņØĖĒĢśņŚ¼ ĒśłņĀäņāēņĀäņ”ØņØś ļ░£ņāØņØś ņ£äĒŚśņØ┤ ņ”ØĻ░ĆļÉĀ ņłś ņ׳ļŗż[17]. ļśÉĒĢ£ ņ¦Ćņ¦łļŗ©ļ░▒ņ¦łņŚÉ ņØśĒĢ£ ĒöīļØ╝ņŖżļ»╝ ņ¢ĄņĀ£ņĀ£ļŖö ņØ┤ļ¤¼ĒĢ£ ĒÖśņ×ÉņŚÉņä£ ĒśłņĀäņāēņĀäņ”Ø ļ░£ļ│æ ņ£äĒŚśņØä ņ”ØĻ░Ćņŗ£ĒéżļŖöļŹ░ ņśüĒ¢źņØä ļ»Ėņ╣£ļŗż[17-19]. ļŗżļźĖ ĒĢ£ĒÄĖņ£╝ļĪ£ļŖö ņĀĆĒĢśļÉ£ ņĢäļŹ░ļģĖņŗĀ 2ņØĖņé░ ĒÖ£ņä▒Ļ│╝ ļŗ╣ļŗ©ļ░▒ņ¦łIIb/IIIaņØś ņØśņĪ┤ņä▒ ĒÖ£ņä▒ĒÖö Ļ▓░ĒĢ® ĒÖ£ļÅÖ ņØ┤ņāü Ļ░ÖņØĆ ĒśłņåīĒīÉ ĻĖ░ļŖź ļČĆņĀäņØĆ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉņŚÉ ņ׳ņ¢┤ņä£ ņČ£Ēśł Ļ▓ĮĒ¢źņØä ņ”ØĻ░Ćņŗ£ĒéżļŖö ņ×Āņ×¼ņĀü ĻĖ░ņŚ¼ņ×ÉļĪ£ņä£ ņל ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░, ĒśłņĢĪ Ēł¼ņäØņŗ£ ņÜöļÅģņ”Ø ļ¼╝ņ¦ł, ņĪ░ĒśłĒśĖļź┤ļ¬¼ Ļ▓░ĒĢŹ, ĒŚżĒīīļ”░ņØä ņé¼ņÜ®ĒĢśļŖö Ļ▓ā ņŚŁņŗ£ ņØ┤ ņ¦æļŗ©ņØś ņČ£Ēśł Ļ▓ĮĒ¢źņØä ņ┤ēņ¦äņŗ£Ēé¼ ņłś ņ׳ļŗż[5,18,19]. ņØ┤ļ¤¼ĒĢ£ ņŚ¼ļ¤¼ ĻĖ░ņĀäļōżņŚÉ ņØśĒĢśņŚ¼, ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉļōżņŚÉņä£ ņĀĢņāüņĀüņØĖ ņŗĀņן ĻĖ░ļŖźņØä ĒĢśļŖö ĒÖśņ×Éļōżļ│┤ļŗż ĒśłņĀäņāēņĀäņ”ØĻ│╝ ņČ£Ēśł ļ░£ļ│æ ņ£äĒŚś ļ¬©ļæÉ ļåÆņĢäņ¦ĆĻ▓ī ļÉ£ļŗż. ņØ┤ņŚÉ ļŹöĒĢśņŚ¼ ņÖĆĒīīļ”░ņØĆ ļīĆļČĆļČä Ļ░äņŚÉ ņØśĒĢśņŚ¼ ļīĆņé¼ņ×æņÜ®ņØ┤ ņØ┤ļŻ©ņ¢┤ņ¦äļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ņ¦Ćļ¦ī, ņŗĀņן ĻĖ░ļŖźņØś Ļ░ÉņåīļĪ£ ņØĖĒĢ┤ņä£ļÅä ņÖĆĒīīļ”░ņØś ņ▓┤ļé┤ ņĀ£Ļ▒░ņ£©ņØ┤ Ļ░ÉņåīļÉśņ¢┤ņä£ ņÖĆĒīīļ”░ņØś Ēśłņżæ ļåŹļÅäĻ░Ć ņāüņŖ╣ĒĢśņŚ¼ ņČ£ĒśłņØś ņ£äĒŚśņä▒ņØä ļåÆņØ╝ ņłś ņ׳ļŗż[20]. ļśÉĒĢ£ ņ╣śļŻīņĀü ļ▓öņ£äņØś ņÖĆĒīīļ”░ ĒśłņżæļåŹļÅäļŖö ļ╣äĻĄÉņĀü ņóüņØĆ ĒÄĖņØ┤Ļ│Ā, ĒŖ╣Ē׳ ņŗĀņן ĻĖ░ļŖź ņĀĆĒĢśĻ░Ć ņ׳ļŖö ĒÖśņ×ÉļōżņŚÉņä£ļŖö ņ╣śļŻī ļ▓öņ£ä ļé┤ņØś ņÖĆĒīīļ”░ ĒśłņżæļåŹļÅäņØś ņĪ░ņĀłņØ┤ ļŹöņÜ▒ ņ¢┤ļĀĄĻ│Ā ņÖĖļČĆņÜöņØĖņŚÉ ņØśĒĢ£ ļ│ĆĒÖöĒÅŁņØ┤ Ēü¼ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż[21]. ņØ┤ļ¤░ ņĀÉņŚÉ ļ╣äņČöņ¢┤ ļ│┤ņĢä, ņÖĆĒīīļ”░ņØĆ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉļōżņŚÉĻ▓ī ļé«ņØĆ Ēł¼ņŚ¼ļ¤ēņ£╝ļĪ£ ņŗ£ņ×æĒĢśņŚ¼ INR ļĀłļ▓©ņŚÉ ĻĘ╝Ļ▒░ĒĢśņŚ¼ ņĀÉņ¦äņĀüņ£╝ļĪ£ ĻĘĖ ņ¢æņØä ļŖśļ”¼ļŖö ņŗØņØś Ēł¼ņĢĮļ░®ņŗØņØä ņé¼ņÜ®ĒĢ┤ņĢ╝ ĒĢĀ Ļ▓āņØ┤ļŗż.
ļ░£ņ×æņä▒ņØ┤ļéś ņ¦ĆņåŹņĀü ņŗ¼ļ░®ņäĖļÅÖ ļ¬©ļæÉ ĒśłņĀäņāēņĀäņ”Ø ļ░£ņāØņØś ņ£äĒŚśņØ┤ ņ”ØĻ░ĆļÉśĻ│Ā, ĻĘĖ ņ£äĒŚśņØś ņĀĢļÅäļŖö ļ░£ņ×æņĀü, ņ¦ĆņåŹņĀü ņŗ¼ļ░®ņäĖļÅÖņŚÉņä£ ļ╣äņŖĘĒĢ£ ņĀĢļÅäļĪ£ ņ”ØĻ░ĆļÉśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[22]. ņĄ£ĻĘ╝ņØś ņŚ░ĻĄ¼ļŖö ĒĢŁĒśłņåīĒīÉņĀ£ļź╝ ļ░£ņ×æņä▒ ņŗ¼ļ░®ņäĖļÅÖ ĒÖśņ×ÉņŚÉņä£ ņ¦ĆņåŹņĀü ņŗ¼ļ░®ņäĖļÅÖ ĒÖśņ×Éļōżļ│┤ļŗż ņ×ÉņŻ╝ ņé¼ņÜ®ĒĢśļŖö Ļ▓ĮĒ¢źņØä ļ│┤ņśĆļŗż[23]. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļÅä ĒĢŁĒśłņåīĒīÉņĀ£ĻĄ░ņŚÉņä£ ļ░£ņ×æņä▒ ņŗ¼ļ░®ņäĖļÅÖņØś Ļ│╝Ļ▒░ļĀźņØ┤ ņÖĆĒīīļ”░ĻĄ░ļ│┤ļŗż ņ£ĀņØśļ»ĖĒĢśĻ▓ī Ēü░ Ļ▓░Ļ│╝ļź╝ ļ│┤ņŚ¼ ņØ┤ļ¤¼ĒĢ£ Ļ▓ĮĒ¢źņØä ļŗżņŗ£ ĒĢ£ ļ▓ł ĒÖĢņØĖĒĢĀ ņłś ņ׳ņŚłļŗż. ĒśłĻ┤Ć ņ¦łĒÖśĻ│╝ ļ¦Éņ┤łļÅÖļ¦ź ņ¦łĒÖśņØś Ļ│╝Ļ▒░ļĀźņØĆ ņÖĆĒīīļ”░ĻĄ░ļ│┤ļŗż ĒĢŁĒśłņåīĒīÉņĀ£ĻĄ░ņŚÉņä£ ļŹö ļåÆņØĆ ļ╣łļÅäļź╝ ļ│┤ņśĆņ£╝ļ®░, ņØ┤ņĀäņØś ļćīņĪĖņżæ ņØ┤ļĀźņØ┤ ņ׳ļŖö ĒÖśņ×ÉņŚÉņä£ļŖö ĒĢŁĒśłņåīĒīÉņĀ£ĻĄ░ļ│┤ļŗż ņÖĆĒīīļ”░ĻĄ░ņŚÉņä£ ļåÆņØĆ ļ╣łļÅäļź╝ ļ│┤ņśĆļŗż. ņØ┤ļ¤¼ĒĢ£ ņČöņäĖļŖö ĒśłĻ┤Ć ņ¦łĒÖśĻ│╝ ļ¦Éņ┤łļÅÖļ¦ź ņ¦łĒÖśņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ 2ņ░© ņśłļ░® ņĀäļץņ£╝ļĪ£ņŹ© ĒĢŁĒśłņåīĒīÉņĀ£ļź╝ ņé¼ņÜ®ĒĢśĻ│Ā, ļćīņĪĖņżæ ņØ┤ļĀźņØä Ļ░Ćņ¦ä ĒÖśņ×ÉļōżņŚÉĻ▓ī ņÖĆĒīīļ”░ņØä ņé¼ņÜ®ĒĢśļŖö Ļ▓āņØä ļ░śņśüĒĢ£ Ļ▓░Ļ│╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ņØ┤ļ¤¼ĒĢ£ Ļ▓░Ļ│╝ļĪ£ ļ╣äņČöņ¢┤ ļ│┤ņĢśņØä ļĢī ņŗżņĀ£ ņ×äņāüņŚÉņä£ ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉņŚÉ ņ׳ņ¢┤ņä£ ĒĢŁņØæĻ│ĀņĀ£ ņé¼ņÜ® ņĀäļץņØĆ ĒÖśņ×ÉļōżņØś ņ×äņāüņĀü ĒŖ╣ņä▒ņŚÉ ĻĄēņןĒ׳ ņØśņĪ┤ņĀüņ×äņØä ļ│┤ņŚ¼ņżĆļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ĒåĄĻ│äņĀüņØĖ ņ£ĀņØśņä▒ņØĆ ļ│┤ņØ┤ņ¦Ć ļ¬╗ĒĢśņśĆņ£╝ļéś ĒśłņĀäņāēņĀäņ”ØņØś ļ░£ņāØ ļ╣łļÅäĻ░Ć ĒĢŁĒśłņåīĒīÉņĀ£ņŚÉņä£ 9Ļ▒┤(8.3%), ņÖĆĒīīļ”░ĻĄ░ņŚÉņä£ 1Ļ▒┤(1.6%)ņ£╝ļĪ£ Ļ┤Ćņ░░ļÉśņŚłļŗż. ļśÉĒĢ£ ĒśłņĀäņāēņĀäņ”ØņØĆ ņ¢æ ĻĄ░ņŚÉņä£ CHA2DS2-VASc ņĀÉņłśĻ░Ć 0 Ēś╣ņØĆ 1ņĀÉņØĖ Ļ▓ĮņÜ░ņŚÉļŖö ļ░£ņāØĒĢśņ¦Ć ņĢŖĻ│Ā, 3ņĀÉ ņØ┤ņāüņØĖ ĒÖśņ×ÉņŚÉņä£ļ¦ī ļ░£ņāØĒĢśņśĆļŗż. ņØ┤ļŖö Ēśäņ×¼ ņ¦äļŻīņ¦Ćņ╣©ņØ┤ ļ¬ģĒÖĢĒĢśĻ▓ī ņĀĢļ”ĮļÉśņ¦Ć ņĢŖņĢä, CHA2DS2-VASc scoreĻ░Ć ļåÆļŹöļØ╝ļÅä ĒÖśņ×ÉļōżņØś ņ×äņāüņĀü ĒŖ╣ņä▒ņŚÉ ļö░ļźĖ ņ×äņāüņØśņØś ĒīÉļŗ©ņ£╝ļĪ£ ĒĢŁĒśłņåīĒīÉņĀ£ļ¦īņØä ņ£Āņ¦ĆĒĢśņśĆĻĖ░ ļĢīļ¼ĖņŚÉ ĒśłņĀäņāēņĀäņ”ØņØ┤ ļ░£ņāØĒĢśņśĆņØä ņłś ņ׳ļŗż. ļö░ļØ╝ņä£ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æĻ│╝ ņŗ¼ļ░®ņäĖļÅÖņØ┤ ļÅÖļ░śļÉśņ¢┤ ņ׳ļŖö ĒÖśņ×ÉņŚÉņä£ ĒśłņĀäņāēņĀäņ”ØņØś ņśłļ░®ņØä ņ£äĒĢ┤ņä£ļŖö CHA2DS2-VASc ņĀÉņłśĻ░Ć 3 ņØ┤ņāüņØĖ ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ ĒĢŁĒśłņåīĒīÉĒĢŁņĀ£ ņé¼ņÜ®ĒĢśļŖö Ļ▓āņØ┤ ĒśłņĀäņāēņĀäņ”ØņØś ņ£äĒŚśņä▒Ļ│╝ Ļ┤ĆļĀ©ņØ┤ ņ׳ņØīņØä ņĪ░ņŗ¼ņŖżļ¤ĮĻ▓ī ņāØĻ░üĒĢ┤ ļ│╝ ņłś ņ׳Ļ▓Āņ¦Ćļ¦ī, ļ│Ė ņŚ░ĻĄ¼ņØś ņĀ£ĒĢ£ņĀü ņł½ņ×ÉļĪ£ ņØĖĒĢśņŚ¼ ņØ┤ļ¤¼ĒĢ£ Ļ┤ĆļĀ©ņä▒ņØä ļ¬ģĒÖĢĒĢśĻ▓ī ĒÖĢņØĖĒĢśĻĖ░ ņ¢┤ļĀĄļŗż. ņČöĒøä ļŗżņłśņØś ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ CHA2DS2-VASc ņĀÉņłśņŚÉ ļö░ļźĖ Ļ░ü ĻĄ░ņØś ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņØ┤ļŗż.
ņŗ¼ļ░®ņäĖļÅÖ ĒÖśņ×ÉņŚÉņä£ ĒśłņĀäņāēņĀäņ”Ø ļ░Å ņŻ╝ņÜö ņČ£Ēśł ņé¼Ļ▒┤ņØ┤ ņĀäņ▓┤ ņé¼ļ¦ØļźĀņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śĻ│Ā, ĒĢŁņØæĻ│ĀņĀ£ļź╝ Ēł¼ņĢĮĒĢśļŖö Ļ▓āņØ┤ ņĀäņ▓┤ ņé¼ļ¦ØņØś ņ£äĒŚśņä▒ņØä Ļ░Éņåīņŗ£Ēé¼ ņłś ņ׳ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż[24]. ĒĢśņ¦Ćļ¦ī ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ĒśłņĀäņāēņĀäņ”Ø, ņŻ╝ņÜö ņČ£Ēśłņé¼Ļ▒┤ ļ░Å ņÖĆĒīīļ”░ņØś ņé¼ņÜ®ņØ┤ ņé¼ļ¦ØņØś ņ£äĒŚśņä▒Ļ│╝ļŖö ļÅģļ”ĮņĀüņØĖ ņŚ░Ļ┤Ćņä▒ņØä ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ 2013ļģä ļ»ĖĻĄŁ ļ│┤Ļ▒┤ņøÉņØś ļ│┤Ļ│ĀņŚÉ ļö░ļź┤ļ®┤ ņĀäņ▓┤ ņé¼ļ¦ØļźĀņØś 38.7%Ļ░Ć ļČĆņĀĢļ¦ź Ēś╣ņØĆ ĻĖēņä▒ ļÅīņŚ░ņé¼ļĪ£ ņé¼ļ¦ØĒĢśņśĆĻ│Ā, Ēł¼ņäØņØś ņżæļŗ©ņØ┤ 16.4%, Ēī©Ēśłņ”ØņØ┤ 7.9% ņł£ņä£ļĪ£ ļåÆņØĆ ļ╣łļÅäļź╝ ļ│┤ņśĆļŗż[25]. ļ░śļ®┤ņŚÉ ĒśłņĀäņāēņĀäņ”ØņØś ņé¼Ļ▒┤ ņżæ ĒĢśļéśņØĖ ļćīĻ▓Įņāē ļ░Å ņČ£Ēśł ņé¼Ļ▒┤ņØĆ 2.9%ļĪ£ ļ╣äĻĄÉņĀü ņ×æņØĆ ļČĆļČäņØä ņ░©ņ¦ĆĒĢśņśĆļŗż. ļö░ļØ╝ņä£ ĒśłņĀäņāēņĀäņ”Ø ļ░Å ņŻ╝ņÜö ņČ£Ēśł ņé¼Ļ▒┤ņØĆ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æĻ│╝ ņŗ¼ļ░®ņäĖļÅÖņØ┤ ļÅÖļ░śļÉ£ ĒÖśņ×ÉņŚÉņä£ ņ£Āļ│æĻ│╝ ņé¼ļ¦ØņŚÉ ņŻ╝ņÜöĒĢ£ ņśüĒ¢źņØä ļ»Ėņ╣śļŖö ņÜöņØĖņØ╝ ņłś ņ׳ņ£╝ļéś ņĀäņ▓┤ ņé¼ļ¦ØņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņØĆ ļ╣äĻĄÉņĀü ļé«ņØä ņłś ņ׳ņ£╝ļ®░, ņØ┤ļŖö ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉņØś ĒŖ╣ņä▒ņØä ļ░śņśüĒĢśļŖö Ļ▓░Ļ│╝ļĪ£ ņāØĻ░üĒĢĀ ņłś ņ׳Ļ▓Āļŗż.
ļ│Ė ņŚ░ĻĄ¼ņØś ņĀ£ĒĢ£ņĀÉņ£╝ļĪ£ļŖö ĒÜīĻ│Ā Ļ┤Ćņ░░ ņŚ░ĻĄ¼ļĪ£ņŹ©, ļ»ĖņĖĪņĀĢ ĻĄÉļ×Ć ņÜöņØĖļōżņŚÉ ĻĖ░ņØĖĒĢśļŖö ļ░öņØ┤ņ¢┤ņŖżņØś ļ░£ņāØ Ļ░ĆļŖźņä▒ņØ┤ ņ׳ļŗżļŖö Ļ▓āņØ┤ļŗż. ņŚ░ĻĄ¼ņŚÉ ĒżĒĢ©ļÉ£ ĒÖśņ×É ņłśļŖö ļ╣äĻĄÉņĀü ņĀüĻ│Ā ĒśłņĀäņāēņĀäņ”Ø ļ░Å ņŻ╝ņÜö ņČ£Ēśł ņé¼Ļ▒┤ņØś ļ░£ņāØ ļ╣łļÅä ļśÉĒĢ£ ļé«ņĢä ļ│Ė ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļŖö ņŗĀņżæĒĢśĻ▓ī ĒĢ┤ņäØļÉśņ¢┤ņĢ╝ ĒĢ£ļŗż. ĒŖ╣Ē׳ ĒśłņĀäņāēņĀäņ”ØņØś Ļ▓ĮņÜ░ ņÖĆĒīīļ”░ĻĄ░ņŚÉņä£ 1Ļ▒┤(1.9%), ĒĢŁĒśłņåīĒīÉņĀ£ĻĄ░ņŚÉņä£ 9Ļ▒┤(8.6%)ņØ┤ ļ░£ņāØĒĢśņśĆņ£╝ļéś ņé¼Ļ▒┤ņØś ļ░£ņāØ ļ╣łļÅäĻ░Ć ļé«ņĢä ĒåĄĻ│äņĀü ļ░®ļ▓Ģņ£╝ļĪ£ ļ╣äĻĄÉĒĢśļŖöļŹ░ ņĀ£ĒĢ£ņĀÉņØ┤ ņ׳ļŗż. ļśÉĒĢ£ ņÖĆĒīīļ”░ĻĄ░ ĒÖśņ×É ņżæ 67%ņØś ĒÖśņ×ÉĻ░Ć ĒĢŁĒśłņåīĒīÉņĀ£ļź╝ ļ│ĄĒĢ® Ēł¼ņŚ¼ĒĢśĻ│Ā ņ׳ņ¢┤ ĒśłņĀäņāēņĀäņ”Ø ļ░Å ņŻ╝ņÜö ņČ£Ēśł ņé¼Ļ▒┤ņŚÉ ņÖĆĒīīļ”░ņØś ļŗ©ļÅģ ĒÜ©Ļ│╝ļź╝ ļ│Ė ļģ╝ļ¼ĖņŚÉņä£ļŖö ĒÖĢņØĖĒĢĀ ņłś ņŚåļŗż. ļśÉĒĢ£ ĒĢŁĒśłņåīĒīÉņĀ£ĻĄ░ņŚÉņä£ļÅä ņĢäņŖżĒö╝ļ”░, Ēü┤ļĪ£Ēö╝ļÅäĻĘĖļĀÉ ļæÉ Ļ░Ćņ¦Ć ņĢĮņĀ£Ļ░Ć ņé¼ņÜ®ļÉśņŚłĻĖ░ ļĢīļ¼ĖņŚÉ ļ│Ė ņŚ░ĻĄ¼ņØś ĒĢŁĒśłņåīĒīÉņĀ£ĻĄ░ņØĆ ĻĘĀņØ╝ĒĢ£ ĒÖśņ×ÉĻĄ░ņØ┤ ņĢäļŗłļ®░ ņĢäņŖżĒö╝ļ”░ Ēś╣ņØĆ Ēü┤ļĪ£Ēö╝ļÅäĻĘĖļĀÉņØś ļŗ©ļÅģ ĒÜ©Ļ│╝ļź╝ ĒÖĢņØĖĒĢśĻĖ░ ņ¢┤ļĀĄļŗż. ņŗĀļīĆņ▓┤ ņÜöļ▓ĢņØä ļ░øĻ│Ā ņ׳ļŖö ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ Ēł¼ņäØņŚÉ ņØśĒĢśņŚ¼ INRņØ┤ ņśüĒ¢źņØä ļ░øņØä ņłś ņ׳ļŖöļŹ░ ĒøäĒ¢źņĀü ņŚ░ĻĄ¼ņØĖ ļ│Ė ņŚ░ĻĄ¼ņØś ĒŖ╣ņä▒ņāü INRņØś ņĀĢĒÖĢĒĢ£ ņĖĪņĀĢ ņŗ£ņĀÉņŚÉ ļīĆĒĢ£ ņĀĢļ│┤Ļ░Ć ņŚåņ£╝ļ®░, ĒøäĒ¢źņĀü ņŚ░ĻĄ¼ņØĖ ļ│Ė ņŚ░ĻĄ¼ņØś ĒŖ╣ņä▒ņāü INRņØś ņĀĢĒÖĢĒĢ£ ņĖĪņĀĢ ņŗ£ņĀÉņŚÉ ļīĆĒĢ£ ņĀĢļ│┤ļź╝ ņ¢╗ļŖöļŹ░ ņĀ£ĒĢ£ņØ┤ ņ׳ļŗż. ļ│Ė ņŚ░ĻĄ¼ ļīĆņāüņŚÉņä£ ņÖĆĒīīļ”░ņØś Ēśłņżæ ļåŹļÅäņØś ņĪ░ņĀłņØ┤ ĒÜ©Ļ│╝ņĀüņØ┤ņ¦Ć ņĢŖņĢśĻ│Ā(TTR, 24.9 ┬▒ 19.3%) ņØ┤ļ¤¼ĒĢ£ Ļ▓░Ļ│╝Ļ░Ć ņČ£Ēśł ļ░Å ņāēņĀä ņé¼Ļ▒┤ņØś ļ░£ņāØņŚÉ ņśüĒ¢źņØä ļ»Ėņ│żņØä ņłś ņ׳ņ£╝ļéś, ņØ┤ļ¤¼ĒĢ£ ļé«ņØĆ TTRņØś Ļ▓░Ļ│╝ļŖö ņŗĀņן ĻĖ░ļŖźņØ┤ ņĀĆĒĢśļÉ£ ĒÖśņ×ÉļōżņØś INR ņĀ£ņ¢┤Ļ░Ć ņ¢┤ļĀĄļŗżļŖö Ļ▓āņØä ļ│┤ņŚ¼ņżĆļŗż. ņØ┤ļ¤¼ĒĢ£ Ļ▓░Ļ│╝ļŖö ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉļōżņŚÉ ņ׳ņ¢┤ņä£ ņÖĆĒīīļ”░ņØä ņé¼ņÜ®ĒĢśļŖö Ļ▓āņØ┤ ĒśłņĀäņāēņĀäņ”Ø ņśłļ░®ņŚÉ ĒÜ©Ļ│╝ņĀüņØ┤ņ¦Ć ņĢŖĻ│Ā ņČ£Ēśł ņ£äĒŚśņØä ļåÆņØĖļŗżļŖö ļ│Ė ņŚ░ĻĄ¼ņØś Ļ▓░Ļ│╝ļź╝ ļÆĘļ░øņ╣© ĒĢ┤ņŻ╝ļŖö ĻĘ╝Ļ▒░ļĪ£ ņāØĻ░üĒĢĀ ņłś ņ׳ņØä Ļ▓āņØ┤ļŗż.
Ļ▓░ļĪĀņĀüņ£╝ļĪ£, ņÖĆĒīīļ”░ ņé¼ņÜ®ņØĆ ĒĢŁĒśłņĀäņĀ£ ņé¼ņÜ®Ļ│╝ ļ╣äĻĄÉĒĢ┤ļ│┤ņĢśņØä ļĢī ņŗ¼ļ░®ņäĖļÅÖĻ│╝ ļ¦ÉĻĖ░ ņĮ®Ēīźļ│æ ĒÖśņ×ÉļōżņŚÉĻ▓īņä£ ņČ£Ēśł ņé¼Ļ▒┤ņØś ņ£äĒŚśņØä ņ”ØĻ░Ćņŗ£ņ╝░ļŗż. ĒĢśņ¦Ćļ¦ī ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ļ╣äĻĄÉņĀü ņ×æņØĆ ņŚ░ĻĄ¼ ļīĆņāüņ×ÉņØś ņł½ņ×ÉņÖĆ ļé«ņØĆ ņ×äņāüņĀü ņé¼Ļ▒┤ņØś ļ░£ņāØļźĀ ļĢīļ¼ĖņŚÉ ļ│Ė Ļ▓░Ļ│╝ļź╝ ļŗ©ņĀĢņ¦ōĻĖ░ļŖö ņ¢┤ļĀżņÜ░ļ®░, ņČöĻ░ĆņĀüņØĖ ļŗżņłśņØś ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢ£ ņל ņäżĻ│äļÉ£ ļ¼┤ņ×æņ£ä ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņØ┤ļŗż.
REFERENCES
1. Hart RG, Halperin JL. Atrial fibrillation and thromboembolism: a decade of progress in stroke prevention. Ann Intern Med 1999;131:688ŌĆō695.


2. Wolf PA, Abbott RD, Kannel WB. Atrial fibrillation as an independent risk factor for stroke: the Framingham study. Stroke 1991;22:983ŌĆō988.


3. Das M, Aronow WS, McClung JA, Belkin RN. Increased prevalence of coronary artery disease, silent myocardial ischemia, complex ventricular arrhythmias, atrial fibrillation, left ventricular hypertrophy, mitral annular calcium, and aortic valve calcium in patients with chronic renal insufficiency. Cardiol Rev 2006;14:14ŌĆō17.


4. Olesen JB, Lip GY, Kamper AL, et al. Stroke and bleeding in atrial fibrillation with chronic kidney disease. N Engl J Med 2012;367:625ŌĆō635.


5. Reinecke H, Brand E, Mesters R, et al. Dilemmas in the management of atrial fibrillation in chronic kidney disease. J Am Soc Nephrol 2009;20:705ŌĆō711.


6. Mega JL. A new era for anticoagulation in atrial fibrillation. N Engl J Med 2011;365:1052ŌĆō1054.


7. Carrero JJ, Evans M, Szummer K, et al. Warfarin, kidney dysfunction, and outcomes following acute myocardial infarction in patients with atrial fibrillation. JAMA 2014;311:919ŌĆō928.


8. Chen JJ, Lin LY, Yang YH, Hwang JJ, Chen PC, Lin JL. Anti-platelet or anti-coagulant agent for the prevention of ischemic stroke in patients with end-stage renal disease and atrial fibrillation-A nation-wide database analyses. Int J Cardiol 2014;177:1008ŌĆō1011.


9. Shah M, Avgil Tsadok M, Jackevicius CA, et al. Warfarin use and the risk for stroke and bleeding in patients with atrial fibrillation undergoing dialysis. Circulation 2014;129:1196ŌĆō1203.


10. Wizemann V, Tong L, Satayathum S, et al. Atrial fibrillation in hemodialysis patients: clinical features and associations with anticoagulant therapy. Kidney Int 2010;77:1098ŌĆō1106.


11. Lip GY, Nieuwlaat R, Pisters R, Lane DA, Crijns HJ. Refining clinical risk stratification for predicting stroke and thromboembolism in atrial fibrillation using a novel risk factor-based approach: the Euro heart survey on atrial fibrillation. Chest 2010;137:263ŌĆō272.


12. Pisters R, Lane DA, Nieuwlaat R, de Vos CB, Crijns HJ, Lip GY. A novel user-friendly score (HAS-BLED) to assess 1-year risk of major bleeding in patients with atrial fibrillation: the Euro heart survey. Chest 2010;138:1093ŌĆō1100.


13. Rosendaal FR, Cannegieter SC, van der Meer FJ, Bri├½t E. A method to determine the optimal intensity of oral anticoagulant therapy. Thromb Haemost 1993;69:236ŌĆō239.


14. January CT, Wann LS, Alpert JS, et al. 2014 AHA/ACC/HRS guideline for the management of patients with atrial fibrillation: a report of the American College of Cardiology/American Heart Association task force on practice guidelines and the Heart Rhythm Society. Circulation 2014;130:e199ŌĆōe267.


15. Herzog CA, Asinger RW, Berger AK, et al. Cardiovascular disease in chronic kidney disease. A clinical update from kidney disease: improving global outcomes (KDIGO). Kidney Int 2011;80:572ŌĆō586.


16. Verma A, Cairns JA, Mitchell LB, et al. 2014 focused update of the Canadian Cardiovascular Society guidelines for the management of atrial fibrillation. Can J Cardiol 2014;30:1114ŌĆō1130.


17. Tomura S, Nakamura Y, Doi M, et al. Fibrinogen, coagulation factor VII, tissue plasminogen activator, plasminogen activator inhibitor-1, and lipid as cardiovascular risk factors in chronic hemodialysis and continuous ambulatory peritoneal dialysis patients. Am J Kidney Dis 1996;27:848ŌĆō854.


18. Marinigh R, Lane DA, Lip GY. Severe renal impairment and stroke prevention in atrial fibrillation: implications for thromboprophylaxis and bleeding risk. J Am Coll Cardiol 2011;57:1339ŌĆō1348.


19. Thet Z, Vilayur E. Atrial fibrillation and warfarin use in haemodialysis patients: an individualized holistic approach is important in stroke prevention. Nephrology (Carlton) 2013;18:331ŌĆō339.


20. Limdi NA, Limdi MA, Cavallari L, et al. Warfarin dosing in patients with impaired kidney function. Am J Kidney Dis 2010;56:823ŌĆō831.



21. Limdi NA, Beasley TM, Baird MF, et al. Kidney function influences warfarin responsiveness and hemorrhagic complications. J Am Soc Nephrol 2009;20:912ŌĆō921.



22. Friberg L, Hammar N, Rosenqvist M. Stroke in paroxysmal atrial fibrillation: report from the Stockholm Cohort of Atrial Fibrillation. Eur Heart J 2010;31:967ŌĆō975.


23. Hsu JC, Chan PS, Tang F, Maddox TM, Marcus GM. Differences in anticoagulant therapy prescription in patients with paroxysmal versus persistent atrial fibrillation. Am J Med 2015;128:e1ŌĆōe654.

24. Fauchier L, Villejoubert O, Clementy N, et al. Causes of death and influencing factors in patients with atrial fibrillation. Am J Med 2016;129:1278ŌĆō1287.


25. National Institute of Health, et al. Kidney disease statistics for the United States [Internet]. Maryland (USA): National institute of Health, 2014. , c2018 [cited 2018 Jun 25]. Available from: https://www.niddk.nih.gov/health-information/health-statistics/kidney-disease
Thromboembolic (A) and major bleeding (B) event-free survival according to the Kaplan-Meier method.
Figure┬Ā2.
Table┬Ā1.
Baseline characteristics and clinical outcomes
Table┬Ā2.
CoxŌĆÖs regression analysis of factors affecting thromboembolic events and major bleeding events
|
Thromboembolic events |
Major bleeding events |
|||||||
|---|---|---|---|---|---|---|---|---|
|
Univariate |
Multivariate |
Univariate |
Multivariate |
|||||
| HR (95% CI) | p-value | HR (95% CI) | p-value | HR (95% CI) | p-value | HR (95% CI) | p-value | |
| Age | 1.06 (1.00-1.13) | 0.039 | 1.04 (0.98-1.12) | 0.210 | 1.02 (0.99-1.05) | 0.197 | ||
| Female | 0.83 (0.21-3.20) | 0.784 | 2.42 (1.15-5.07) | 0.019 | 2.01 (0.95-4.25) | 0.069 | ||
| Paroxysmal AF | 0.39 (0.08-1.82) | 0.230 | 0.86 (0.39-1.86) | 0.692 | ||||
| Heart failure | 1.04 (0.27-4.04) | 0.960 | 0.37 (0.13-1.07) | 0.067 | 0.55 (0.19-1.65) | 0.289 | ||
| Diabetes mellitus | 3.56 (0.91-13.91) | 0.067 | 2.04 (0.47-8.92) | 0.345 | 0.67 (0.30-1.48) | 0.319 | ||
| Previous stroke/TIA | 1.39 (0.29-6.58) | 0.677 | 1.81 (0.80-4.08) | 0.156 | ||||
| Previous myocardial infarctiona | 14.19 (2.86-70.45) | 0.001 | 6.99 (1.24-39.33) | 0.027 | ||||
| Warfarin use | 0.29 (0.04-2.29) | 0.240 | 0.34 (0.04-2.70) | 0.306 | 4.03 (1.91-8.49) | < 0.001 | 3.44 (1.60-7.36) | 0.001 |
Table┬Ā3.
CoxŌĆÖs regression analysis of factors affecting composite outcome
|
Composite endpoint |
||||
|---|---|---|---|---|
|
Univariate |
Multivariate |
|||
| HR (95% CI) | p-value | HR (95% CI) | p-value | |
| Agea | 1.03 (1.01-1.06) | 0.031 | 1.04 (1.01-1.07) | 0.008 |
| Female | 1.91 (1.01-3.61) | 0.045 | 1.74 (0.91-3.31) | 0.095 |
| Paroxysmal AF | 0.71 (0.35-1.40) | 0.320 | ||
| Heart failure | 0.48 (0.21-1.11) | 0.086 | 0.53 (0.23-1.24) | 0.124 |
| Diabetes mellitus | 1.02 (0.54-1.95) | 0.941 | ||
| Previous stroke/TIA | 1.30 (0.91-1.87) | 0.152 | ||
| Previous myocardial infarction | 2.55 (0.61-10.70) | 0.200 | ||
| Warfarin use | 2.51 (1.33-4.74) | 0.004 | 2.37 (1.24-4.51) | 0.009 |
Table┬Ā4.
CoxŌĆÖs regression analysis of factors affecting all-cause mortality
|
All-cause mortality |
||||
|---|---|---|---|---|
|
Univariate |
Multivariate |
|||
| HR (95% CI) | p-value | HR (95% CI) | p-value | |
| Age | 1.05 (1.02-1.08) | 0.002 | 1.04 (1.01-1.07)a | 0.023 |
| Female | 1.05 (0.55-2.00) | 0.890 | ||
| Paroxysmal AF | 0.88 (0.46-1.69) | 0.695 | ||
| Heart failure | 1.51 (0.79-2.88) | 0.210 | ||
| Diabetes mellitus | 2.25 (1.19-4.25) | 0.013 | 1.55 (0.78-3.09) | 0.211 |
| Previous stroke/TIA | 0.96 (0.40-2.29) | 0.925 | ||
| Previous myocardial infarction | 4.77 (1.43-15.88) | 0.011 | 3.43 (1.02-11.54) | 0.047 |
| Warfarin use | 1.49 (0.78-2.83) | 0.092 | 1.57 (0.82-3.00) | 0.172 |
| Thromboembolic events | 1.25 (0.38-4.10) | 0.709 | ||
| Major bleeding events | 0.82 (0.38-1.79) | 0.620 | ||



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




