경피적 관상동맥중재술 후 급성으로 발생한 스테로이드 치료로 회복한 심근 손상 후 증후군
Early-Onset Postcardiac Injury Syndrome after Percutaneous Coronary Intervention Recovered with Steroids
Article information
Abstract
PCIS는 심장 수술, 급성 심근경색 또는 경피적 관상동맥 중재술 등에 의하여 발생한 심장 손상 후 발생하는 합병증이다. 본 저자는 경피적 관상동맥중재술 이후 급성으로 발생한 PCIS를 스테로이드를 사용한 약물로 치료하였기에 이를 문헌고찰과 함께 보고하는 바이다. 비스테로이드항염제에 반응하지 않는 PCIS 환자에게 스테로이드의 조기 투약이 도움이 될 수 있고 장기적인 유지 요법이 도움이 될 수 있음을 말해주고 있다.
Trans Abstract
Postcardiac injury syndrome (PCIS) is an inflammatory process that usually occurs within 1 to 6 weeks after an injury to the pericardium, epicardium, or myocardium. As more interventions are performed for complicated coronary artery obstructive lesions, there have been some recent reports on PCIS following percutaneous coronary intervention (PCI). The medical management of PCIS depends on nonsteroidal anti-inflammatory drugs (NSAIDs), in addition to colchicine or steroids. An 80-year-old male patient underwent a PCI. Unfortunately, the guidewire piercing failed but he showed no immediate signs of complication. However, 5 hours after the procedure, he complained of chest discomfort. An electrocardiogram showed widespread ST elevation. Chest X-ray and computed tomography showed pulmonary congestion with pleural effusion, while thoracic echocardiography showed a moderate amount of pericardial effusion. NSAIDs were initiated, but there was no improvement of symptoms. We describe an unusual case of atypical earl onset PCIS after PCI, recovered rapidly by steroids.
서 론
심근 손상 후 증후군(post-cardiac injury syndrome, PCIS)은 심장 수술 이후 발생하는 심장 절개 후 증후군과 급성 심근경색 이후에 발생하는 드레슬러 증후군 등으로 알려져 있다. 일반적으로 심근 손상 3주 후에 발생하며 열, 심낭막성 또는 흉막성 흉통, 백혈구 혹은 적혈구침강속도, 고감도 C-반응단백 등 염증 표지자의 증가, 심낭막, 흉막, 폐실질의 염증성 반응을 동반한다[1,2]. 드물게 심장박동기 시술, 고주파절제술, 경피적 관상동맥 스텐트 삽입술, 관동맥 천공 후에도 발생하는 것으로 알려져 있다[3]. 본 저자는 경피적 관상동맥중재술을 시행하였으나 스텐트 삽입 실패 후 급성으로 발생한 PCIS를 스테로이드 포함한 약물적 치료로 완치하였기에 문헌고찰과 함께 보고하고자 한다.
증 례
환 자: 80세 남자
주 소: 간헐적인 흉통
과거력: 1년 전 급성 심근경색으로 입원하여 관상동맥조영술에서 좌전하행지의 큰 대각분지를 포함한 근위부에서 중위부의 협착 소견과 좌회선지의 근위부의 유의한 협착 소견으로 다혈관 경피적 스텐트 삽입술을 받았었다.
사회력: 50갑력의 흡연력이 있었고 음주력은 없었다.
현병력: 퇴원 후 증상 없이 경과 관찰 및 투약 중에 1달 전부터 발생한 간헐적인 흉통 및 운동시 호흡곤란으로 관상동맥조영술을 하기 위하여 입원하였다.
신체 검사 소견: 혈압은 132/65 mmHg, 맥박수 57회/분, 호흡 16회/분, 체온 36.5℃였으며 의식은 명료하였다. 신체적 진찰에서 다른 특이 소견은 없었다.
단순 흉부 엑스선 촬영 및 심전도 소견: 단순 흉부 엑스선 사진은 정상 소견 이었으며(Fig. 1A), 심전도에서 정상 동성 박동으로 완전우각차단을 보였으나 ST분절의 변화는 없었다(Fig. 2A).

Chest X-ray showed (A) no cardiomegaly or pleural effusion, (B) cardiomegaly, pulmonary edema, and a blunted right costophrenic angle after percutaneous coronary intervention (PCI) 5 hours later, (C) increased pleural effusion after cessation of prednisolone 1 week later (from 17 days after the event), and (D) disappearance of the pleural effusion after prednisolone tapering from about 7 weeks after the event.
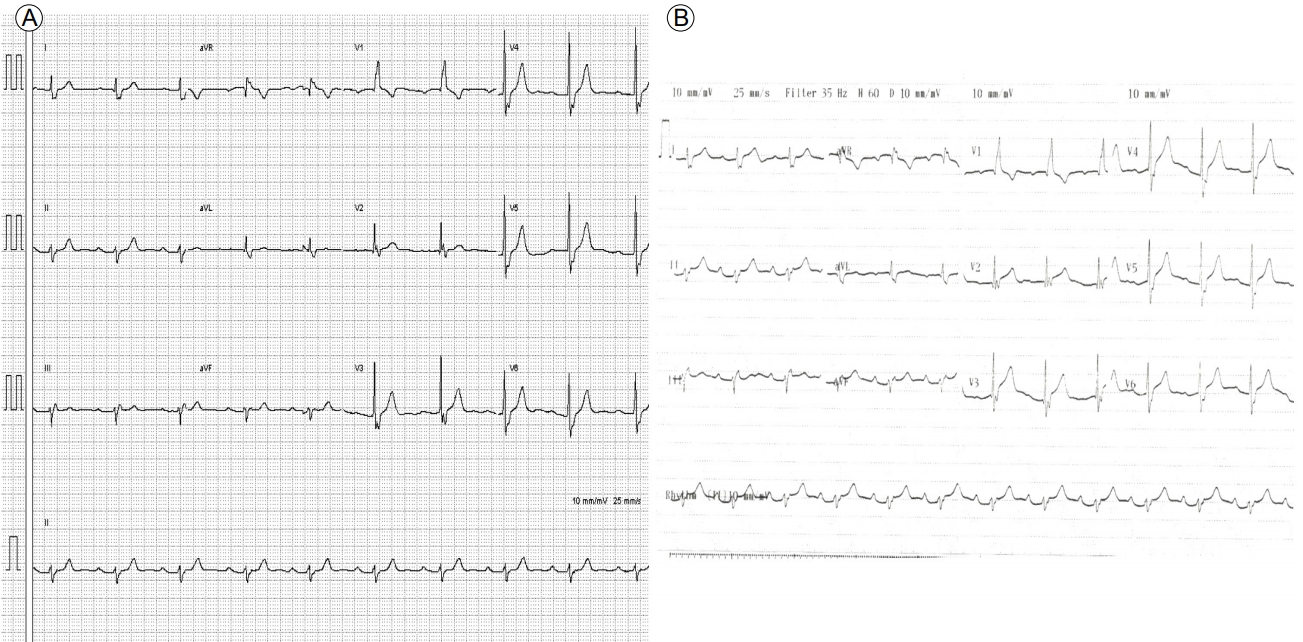
Electrocardiography showed (A) complete right bundle branch block before PCI, and (B) widespread concave ST segment elevations (V2-6). PCI, percutaneous coronary intervention.
심초음파 소견: 정상 심장 크기에 좌심실 전벽에서 벽운동 기능 감소 및 좌심실구혈률이 50%로 감소되어 있었으나 6개월 전 및 1년 전의 심초음파 소견과 비교하여 의미 있는 변화는 없었다(Fig. 3A).
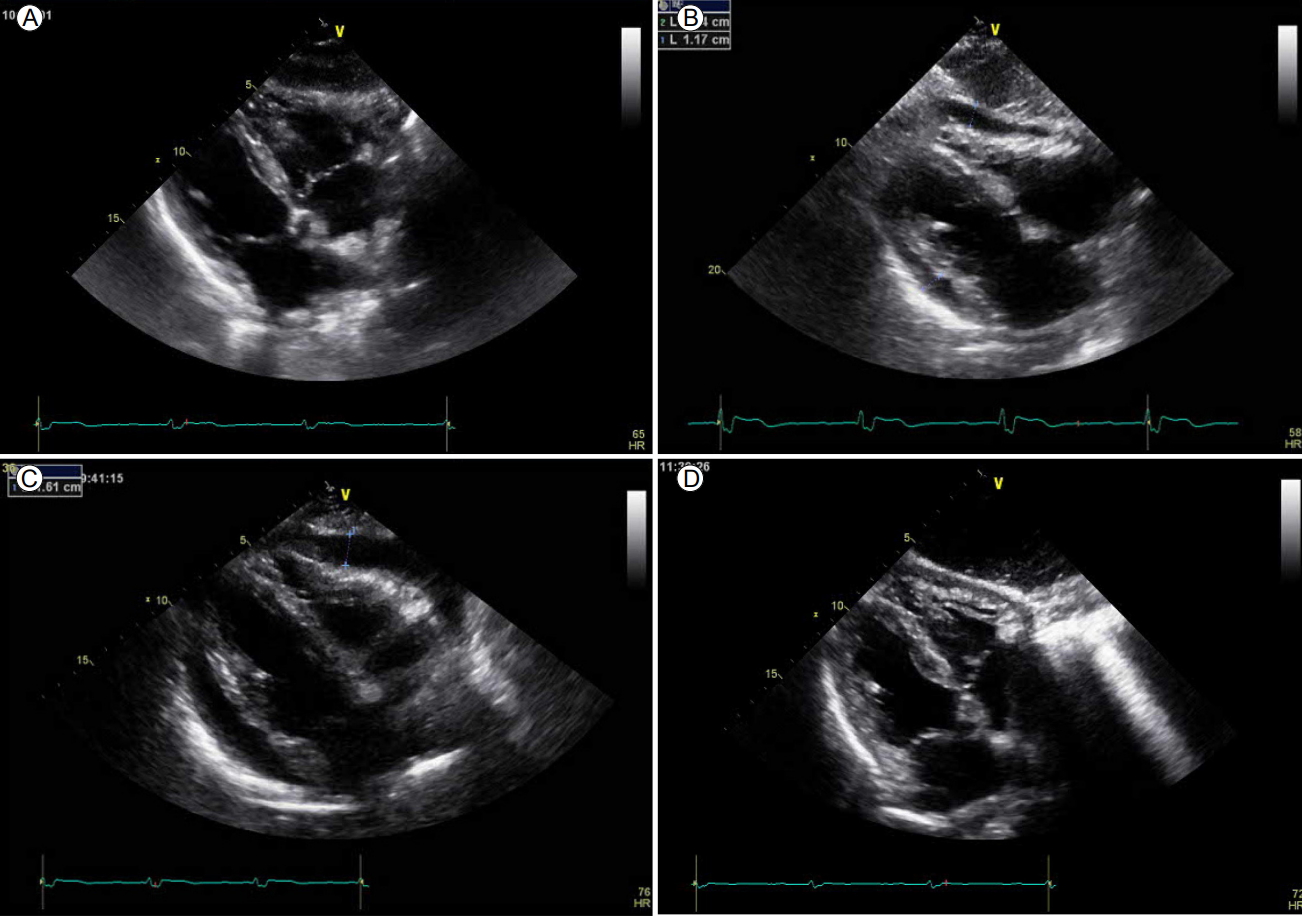
Transthoracic echocardiogram showed (A) no pericardial effusion, (B) moderate amounts of pericardial effusion 5 hours after PCI, (C) increased amounts of pericardial effusion after cessation of prednisolone 1 week later (from 17 days after the event), and (D) disappearance of the pericardial effusion after prednisolone tapering from about 7 weeks after the event. PCI, percutaneous coronary intervention.
관상동맥조영술 및 관상동맥중재시술: 환자는 aspirin 100 mg, clopidogrel 75 mg을 지속적으로 복용 중이었으며 심도자실로 이송되어 관상동맥조영술을 받았다. 좌전하행지의 근위부에서 중위부 및 좌회선지의 근위부의 스텐트 삽입 부위에는 유의한 협착 소견은 없었으나 큰대각분지 스텐트는 입구부터 thrombolysis in myocardial infarction-0의 완전 혈관 폐색이 관찰되었다. 큰대각분지 개통을 위하여 경피적 관상동맥중재술을 시작하였다. 좌관상동맥에 유도카테터 Judkins left 6-3.5를 위치시키고, 유도철선 Shinobi와 Gaia 3로 병변 통과를 시도하였으나 유도철선이 큰대각분지 스텐트 원위부 부근에서 진입이 되지 않았다(Fig. 4A). 더 이상의 시술은 진행하지 않았으며 10분 정도 경과 이후에 추가로 실시한 좌관상동맥 촬영에서도 시술과 관련된 합병증은 관찰되지 않았다(Fig. 4B). 시술 종료 시에 활력징후도 안정적이었으며 심전도에서의 비정상적인 변화 및 환자가 특별히 호소하는 증상도 없었다(Fig. 4B).
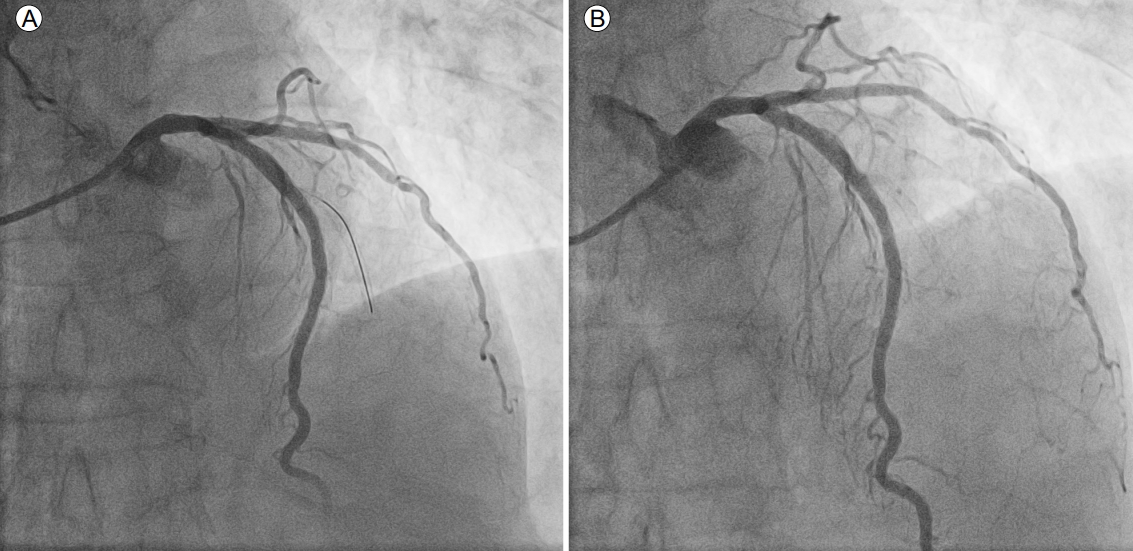
Coronary angiography showed (A) that the guidewire piercing failed through the large diagonal stent, and (B) the post-intervention image showed no sign of complications.
임상 경과 소견: 시술 종료 5시간 후 환자에게 가슴 답답함과 호흡곤란이 발생하였고, 시술 종료 12시간 후부터는 가위로 오리는 듯한 날카로운 양상의 흉통을 호소하였다. 흉통은 자세 변동에 따라 심해졌다. 당시 활력 징후는 혈압 130/90 mmHg, 호흡수 16회, 심박수 77회였고 38.0℃의 발열이 있었다. 흉부 신체 검사에서 심낭 마찰음이 청진되었다. 단순 흉부 엑스선 사진(Fig. 1B)에서 소량의 흉막삼출, 폐부종 및 심비대가 보였다. 심전도에는 흉부 유도 V2-6에서 ST분절 상승이 관찰되었으며(Fig. 2B), 심초음파 검사에서 추가적인 심벽 운동 장애 및 좌심실구혈률의 변화는 없었으나 중등도의 심낭삼출액이 관찰되었다. 다행히도 심장압전의 소견은 없었다(Fig. 3B). 혈액 검사에서 creatine kinase-myocardial band (CK-MB) 3.2 ng/mL로 정상이었으나 troponin-I의 0.096 ng/mL의 상승 및 white blood cell (WBC) 15,000/μL (segmented [Seg.] neutrophil 80.9%), 적혈구침강속도 28 mm/hr, 고감도 C-반응단백 12.3 mg/dL의 상승을 보였다. 심전도의 변화와 흉막성 흉통, 발열, 염증 표지자의 증가, 심낭 및 흉막삼출액, troponin-I의 상승이 동반되어 PCIS로 판단하여 비스테로이드항염제인 naproxen 500 mg을 하루에 두 번 투여하였다. 투약 이후 24시간 뒤에 증상의 추가적인 악화는 없었으나 증상 및 염증 표지자의 개선이 없어서 hydrocortisone 100 mg 정맥 투여 후, prednisolone 15 mg/day을 경구 투여하기 시작하였다. 스테로이드 치료 시작 후 증상은 급격하게 호전되었으며 4일 후 WBC 9,400/μL (Seg. neutrophil 74.3%), 적혈구침강속도 16 mm/hr, 고감도 C-반응단백은 3.4 mg/dL로 감소하였다. 환자는 치료 시작 5일 후 증상이 전혀 없는 상태였으며 심초음파 및 흉부 CT에서 심낭삼출액 및 흉막삼출액, 심비대의 호전을 보여서 퇴원하였다. 치료 시작 10일 후 외래에서 시행한 심초음파에서 심낭삼출액 감소가 관찰되어 prednisolone을 감량 후 중지하였다. 중단 1주일 후 환자는 다시 흉통 및 호흡곤란을 호소하며 외래를 방문하였다. 단순 흉부 엑스선 촬영(Fig. 1C)과 심초음파(Fig. 3C)에서 우측 흉막삼출액의 증가 및 심낭삼출액의 증가 소견을 보여 prednisolone 15 mg을 3주간 재투약하였다. 이후 흉통 및 호흡곤란의 증상은 없었고, prednisolone 10 mg으로 감량 후 2주에 걸쳐 서서히 중단하였다. 7주 후에 추적 관찰한 단순 흉부 엑스선 촬영과 심초음파에서 심낭삼출 및 흉막삼출의 재발 소견은 관찰되지 않았다(Figs. 1D and 3D).
고 찰
PCIS은 심근 경색 후 1주 내에 발생하는 드레슬러 증후군과 심장 수술 혹은 외상에 의하여 1-3주 후에 발생하는 심장 절개 후 증후군 등으로도 알려져 있으며, 드물게 심장박동기 삽입, 고주파절제술, 경피적 관상동맥 스텐트 삽입술, 관동맥 천공, 폐색전증 후에도 발생한다[1-3]. 심장절개 후 증후군이 PCIS의 대부분을 차지하며, 문헌에 따르면 심장 수술 후 PCIS의 발생률은 15-30%로 다양하였고 심근경색 후 PCIS의 발생률은 5%였으나 경피적 관상동맥중재술 혹은 혈관 성형술, 심장박동기 삽입 등 시술에 의한 PCIS의 발생률은 0.2% 미만이었다[4,5]. 발생 기전은 명확히 알려져 있지 않으나 비스테로이드항염제 혹은 스테로이드 치료에 의하여 질환이 호전되는 것으로 보아서는 심장 항원에 대한 자가면역반응이 심막염의 발생에 관여하는 것으로 생각된다[6]. PCIS의 증상 및 징후로는 심장 수술이나 심근경색 후 1-12주 기간에 점진적으로 악화되는 날카로운 양상의 흉막성 흉통, 발열과 심장막 마찰음 등이 특징적이다. 혈액 검사에서는 백혈구와 C-반응단백 및 적혈구침강속도와 같은 여러 염증 표지자들의 상승을 보인다. 심전도는 위로 오목한 모양의 ST분절 상승이 광범위하게 나타날 수 있으며 단순 흉부 촬영에서 심비대 및 심초음파에서 심낭삼출액이 관찰될 수 있다[1,5].
본 증례는 재발된 관상동맥질환에 경피적 관상동맥중재술을 시행하였으나 스텐트 삽입에 실패하였고, 시술 종료 5시간 후 급성으로 증상이 발생하여 일반적으로 알려진 PCIS의 선행 요인 및 병태생리와 차이가 있었으나 심전도의 변화와 흉막성 흉통, 발열, 염증 표지자의 증가, 심낭 및 흉막삼출액, troponin-I의 상승이 동반되어 PCIS의 진단에 부합하였다. 비록 중등도의 심낭삼출액에 대해서 심낭천자술로 분석을 진행하지는 않았으나 마지막 혈관 조영 사진에서 특별한 합병증이 관찰되지 않았고 혈역학적으로 안정되어 있었으며, 비스테로이드항염제 혹은 스테로이드에 반응으로 판단하기에 관상동맥 혈관의 미세천공에 의하여 유발되었을 가능성은 낮다고 판단된다. 본 증례 외에도 경피적 관상동맥중재술 후 급성으로 증상이 발생하였던 다른 보고에서도 만성 폐쇄성 병변의 성공적인 경피적 관상동맥중재술 후 4시간 뒤 발생한 PCIS 및 단일 관상동맥 폐쇄성 질환의 성공적인 경피적 관상동맥중재술 종료 후 3시간 뒤 발생한 PCIS에 대한 보고가 있다[7,8].
PCIS 발생시 우선적으로 약물 치료를 고려할 수 있으며 호전이 없거나 심낭압전, 교착성 심막염 등의 합병증이 발생한 경우에는 심낭천자 및 심낭 창 조성술, 심막절제술 등의 수술적 치료를 시행한다. 초기 약물 치료는 비스테로이드항염제로 시작하며, 증상이 지속되거나 재발한 경우에 콜히친 또는 스테로이드의 사용을 고려할 수 있다[5]. 급성 심막염에서는 스테로이드를 사용한 경우 증상이 호전된 후에도 2-4주 이상 충분히 사용 후 감량하는 것이 재발을 방지한다고 한다[9]. 경피적 관상동맥중재술 후 중등도 이상의 심낭삼출액과 흉막삼출액이 동반된 PCIS에서 고농도 스테로이드 사용으로 증상이 호전된 사례가 있으며[10], 경피적 관상동맥중재술 후 발생한 PCIS에서 3주 이내에 스테로이드를 감량한 경우에 본 증례와 같이 재발성 경향을 보이며 심낭삼출액이 증가하고 고감도 C-반응단백의 수치가 증가한다는 보고가 있다[7].
본 증례에서는 비스테로이드항염제를 환자의 증상이 발현한 시술 후 5시간 뒤부터 투여하기 시작하였으나 증상의 개선을 보이지 않았고 중등도의 심낭삼출액이 동반되어 시술 2일째부터 스테로이드를 prednisolone 15 mg을 투여하였다. 시술 후 10일 뒤 시행한 심초음파에서 심낭삼출액이 감소한 것을 확인 후 prednisolone을 감량한 후에 중단하였으나, 1주일 뒤에 증상의 재발 및 심낭삼출액의 양이 다시 증가한 것이 확인되어 prednisolone 15 mg을 다시 투약하였고 3주간 유지한 뒤 2주일에 걸쳐 중단하였다. 따라서 PCIS의 치료로 스테로이드를 투여한 경우 충분한 초기 용량으로 시작하여 3주 이상의 기간을 유지한 후에 서서히 감량하여 중단하는 것이 필요하다고 생각된다.