소화불량 환자의 진단 과정
Diagnostic Approaches for Patients with Dyspepsia
Article information
증 례
74세 남자가 소화불량으로 방문하였다. 고혈압 외에는 특이 병력은 없었으며, 4달 전부터 소화불량과 함께 명치와 우상복부의 불편감과 최근 5개월 간 6 kg의 체중감소가 동반되었다. 식사 후 30-60분이 지나 소화불량을 느꼈고 다른 증상의 변화는 느끼지 못하였으며 구토, 등이나 어깨로 뻗치는 방사통은 없었다. 고혈압 약제와 오메가3 이외에 특별한 투약은 없었다. 은퇴한 공무원이며 음주는 10년 전에, 흡연은 7년 전에 중단하였다. 신장 172 cm, 체중 75.3 kg 혈압 127/74 mmHg, 맥박 65/min, 체온 36.4℃였고 신체 검진에서 복부 압통은 없었다.
주요 소견
- 소화불량
- 체중감소
- 명치와 우상복부 불편감
진단의 일차 단계
수개월 이상 지속되어 온 소화불량의 감별로 기능성 소화 불량 외에 소화성 궤양, 위염, 위식도 역류, 위장관 종양, 췌담도계 질환, 간종양 등을 고려하여 관련된 병력을 청취하고 최초로 내원한 소화불량 환자에 대한 일차적인 검사를 시행한다.
일차 단계 이후의 임상 경과
소화불량을 주 증상으로 보고 외래에서 혈액 검사와 상부 위장관내시경을 시행하였으며, 검사 결과는 다음과 같았다; hemoglobin: 12.9 g/dL, white blood cell: 5700/mm3 (poly 63.3%), platelet: 193 × 103/mm3, prothrombin time (international normalized ratio): 0.93, BUN/creatinine: 11.3/0.92 mg/dL, AST: 131 IU/L, ALT: 137 IU/L, alkaline phosphatase: 167 IU/L, bilirubin (total/direct): 1.3/0.4 mg/dL, HBsAg (-), HBsAb (+), anti-HCV (-), 상부위장관내시경: Reflux esophagitis (LA-M), chronic atrophic gastritis (diffuse moderate), 급속요소분해효소검사: (-).
진단의 이차 단계
소화불량 외에 다른 동반 증상이 없거나, 동반 증상이 존재하여도 기질적인 질환을 시사하는 경고 증상이 없는 경우에는 기능성 소화불량증으로 보고 투약하며 경과를 볼 수도 있으나, 체중감소가 동반되어, 종양성 질환을 감별할 수 있는 추가적인 복부 영상 평가가 필요하다. 이어서 시행한 종양표지자 검사와 복부 컴퓨터단층촬영 검사 결과가 다음과 같았다; AFP: 12.13 ng/mL, carcinoembryonic antigen: 1.71 ng/mL, carbohydrate antigen 19-9: 21.5 U/mL, 복부 컴퓨터단층촬영: about 10 cm sized heterogenous enhancing mass lesion in Rt lobe of liver (Fig. 1).
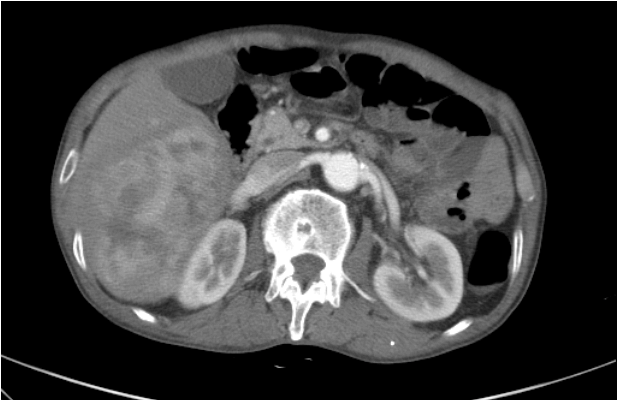
Computer tomography of the liver. A heterogenous enhancing mass about 10 × 9 cm in its dimensions was detected in the right lobe of the liver.
상기의 소견으로 볼 때, 환자의 증상이 간에 위치한 종괴에 의한 것으로 보이며, 간종양 또는 간내 담도암의 가능성을 감별하기 위해 조직검사를 계획하였다.
최종 진단 및 치료 경과
복부 초음파 유도 하에 세침흡인 조직검사를 시행하였고 highly suggestive of well differentiated hepatocellular carcinoma 결과를 보였다. 곧바로 간우엽절제술을 시행하였고, 간세포암종으로 최종 확진되었다. 환자는 합병증 발생 없이 제20병일에 퇴원하였다. 이후 2년 6개월 동안 재발 없이 외래에서 정기적인 평가와 함께 경과 관찰 중이다.
고 찰
소화불량은 광범위한 감별질환군을 가지는 일반적인 증상으로 병태생리학적인 원인도 매우 다양하다. 많은 사람들이 일시적인 증상으로 간과하고 제대로 된 평가나 치료를 받지 않는 대표적인 증상이기도 하다[1]. 증상은 식후 포만감, 조기 포만감, 명치 통증 또는 작열감 등으로 나타나며[2], 약 25%의 환자에서 기질적인 원인을 찾을 수 있다고 알려져 있다[3,4]. 고려해야 할 기질적인 원인은 소화성 궤양, 위식도 역류, nonsteroidal anti-inflammatory drugs (NSAIDs) 사용, 위식도 종양, 담낭 결석, 만성 췌장염 등이 대표적이며, 이 외의 드문 원인으로 위 침윤성 질환, 당뇨병성 신경근병증, 간암, 장허혈, 대사성 이상(고칼슐혈증, 중금속 중독) 등이 소화불량증을 유발할 수 있다(Table 1). 진단 과정에서 이러한 기질적인 원인 질환을 찾을 수 없고, (1) 최소한 6개월 전부터 시작하여 (2) 최근 3달 동안 증상이 지속되고, (3) 한 주당 3일 이상의 빈도로 발생하면 기능성 소화불량증으로 진단할 수 있다[2]. 병력 청취 단계에서 명치 작열감과 역류증상이 있다면 위식도 역류 질환을 먼저 의심해야 하며, 소화불량증을 유발할 수 있는 NSAIDs 투약 여부를 확인한다. 등으로 방사되는 통증이나 췌장염 가족력이 있다면 만성 췌장염을 의심해 보아야 한다. 명치 또는 우상복부에 최소한 30분 이상 통증이 지속된다면 담도계 결석을 의심해 보아야 한다[5]. 또한 자기 체중의 5-10% 이상의 체중감소, 구역/구토, 황달, 임파선 종대, 연하곤란/연하통, 출혈 증상들(흑색변, 토혈 등), 위장관 종양의 가족력 등이 기질적인 기저 질환의 경고 증상들이다. 이러한 경고 증상들이 존재하는 환자들은 상부위장관 내시경을 반드시 시행하고, 원인 질환을 찾지 못한다면 추가적인 평가를 통해 원인 질환을 찾기 위한 평가들을 진행하여야 한다(Fig. 2) [6].
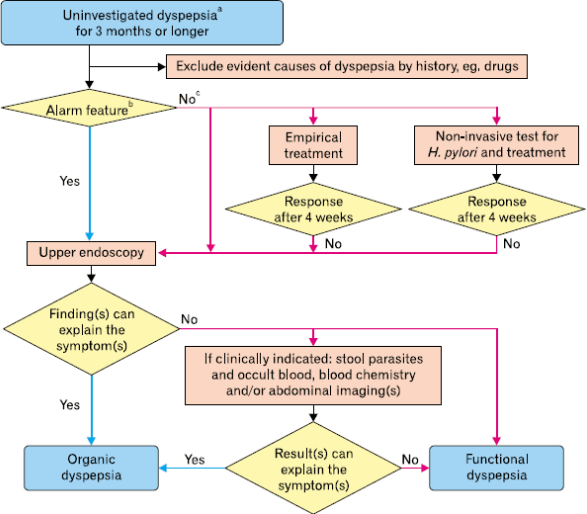
A diagnostic algorithm for functional dyspepsia in Asian primary care settings. aDyspepsia refers to a symptom or set of symptoms that are considered to originate from the gastroduodenal region. The dyspeptic symptoms are epigastric pain, epigastric burning, postprandial fullness, early satiation and other symptoms including bloating in the upper abdomen, nausea, vomiting and belching. bThe alarm features are unintended weight loss, progressive dysphagia, recurrent or persistent vomiting, evidence of gastrointestinal bleeding, anemia, fever, family history of gastric cancer, new onset dyspepsia in the subjects over 40 years of age in population with high prevalence of upper gastrointestinal malignancy and over 45 and 50 years in populations with intermediate and low prevalence, respectively. cThe appropriate choice from the three options depends on patient’s symptom profiles, patient’s wish, local risk of Helicobacter pylori (H. pylori) infection and gastric cancer as well as local health care or re-imbursement system.
