м„ңлЎ
н•ӯмқём§Җм§ҲмҰқнӣ„кө°(Antiphospholipid syndrome, APS)мқҖ нҳҲм „ лҳҗлҠ” л°ҳліөм Ғмқё нғңм•„ мҶҢмӢӨмқҙ мһҳ м•Ңл Ө진 мһ„мғҒ мҶҢкІ¬мңјлЎң лҸҷл°ҳ м§Ҳнҷҳмқҳ м—¬л¶Җм—җ л”°лқј мқјм°Ём„ұ лҳҗлҠ” мқҙм°Ём„ұмңјлЎң 분лҘҳлҗңлӢӨ. к°ҖмһҘ нқ”н•ң лҸҷл°ҳ м§ҲнҷҳмқҖ м „мӢ нҷҚл°ҳлЈЁн‘ёмҠӨ(Systemic lupus erythematosus, SLE)мқҙл©° мқҙмҷём—җ лҘҳл§ҲнӢ°мҠӨкҙҖм Ҳм—ј, м „мӢ кІҪнҷ”мҰқ, мҮјк·ёл ҢмҰқнӣ„кө°, м „мӢ нҳҲкҙҖм—јкіј к°ҷмқҖ мһҗк°Җл©ҙм—ӯ м§Ҳнҷҳ, Cнҳ• к°„м—ј л°”мқҙлҹ¬мҠӨ, мӮ¬лһҢл©ҙм—ӯкІ°н•Қл°”мқҙлҹ¬мҠӨ л“ұмқҳ к°җм—ј, кІҪкө¬ н”јмһ„м•Ҫ ліөмҡ©, нҳҲм•ЎнҲ¬м„қ к·ёлҰ¬кі л¶Җмў…м–‘мҰқнӣ„кө°мңјлЎңлҸ„ лі‘л°ң к°ҖлҠҘн•ҳлӢӨ[1]. APSм—җм„ң лӢӨм–‘н•ң мҶҢнҷ”кё° мҰқмғҒмқҙ ліҙкі лҗҳм—ҲлҠ”лҚ° Budd-Chiari мҰқнӣ„кө°, к°„м •л§ҘнҸҗмҮ„м„ұм§Ҳнҷҳ, к°„кІҪнҷ”, л¬ёл§Ҙм••н•ӯ진мҰқкіј к°ҷмқҖ к°„ м№ЁлІ”мқҙ к°ҖмһҘ нқ”н•ҳлӢӨ. мһҘкІҪмғү, 비мһҘкІҪмғү к·ёлҰ¬кі л“ңл¬јкІҢ кёүм„ұ м·ҢмһҘм—ј лҳҗн•ң л°ңмғқн• мҲҳ мһҲлӢӨ[2]. APS нҷҳмһҗм—җм„ң мһ¬л°ңм„ұ м·ҢмһҘм—јкіј нҳҲм „м„ұ лҜём„ёнҳҲкҙҖлі‘мҰқмқҙ лҸҷмӢңм—җ л°ңмғқн•ң мҰқлЎҖлҠ” н•ҙмҷём—җм„ң 1мҳҲл§Ңмқҙ ліҙкі лҗҳм—Ҳкі көӯлӮҙм—җм„ңлҠ” ліҙкі лҗң м Ғ м—ҶлӢӨ.
м Җмһҗл“ӨмқҖ кёүм„ұ ліөнҶөмңјлЎң лӮҙмӣҗн•ҳм—¬ м·ҢмһҘм—ј 진лӢЁ нӣ„ ліҙмЎҙм Ғ м№ҳлЈҢ мӨ‘ кёүм„ұ мӢ мҶҗмғҒмқҙ л°ңмғқн•ҳм—¬ мӢңн–үн•ң мЎ°м§ҒкІҖмӮ¬м—җм„ң нҳҲм „м„ұ лҜём„ёнҳҲкҙҖлі‘мҰқ мҶҢкІ¬мқ„ ліҙмқҙкі н•ӯмқём§Җм§Ҳн•ӯмІҙмқё лЈЁн‘ёмҠӨн•ӯмқ‘кі мқёмһҗ(lupus anticoagulant, LA) м–‘м„ұмңјлЎң APSлЎң 진лӢЁн•ҳмҳҖкі м Җмҡ©лҹү мҠӨн…ҢлЎңмқҙл“ң л°Ҹ м•„мҠӨн”јлҰ° нҲ¬м—¬ нӣ„ нҡҢліөлҗҳм—ҲлӢӨк°Җ м·ҢмһҘм—ј мһ¬л°ңн•ҳм—¬ н•ӯмқ‘кі м ңлЎң ліҖкІҪ нӣ„ мһ„мғҒ мҰқмғҒмқҳ к°ңм„ мқ„ ліҙмҳҖкё°м—җ мҰқлЎҖ ліҙкі н•ңлӢӨ.
мҰқлЎҖ
нҷҳмһҗ: 33м„ё, м—¬мһҗ
мЈјмҶҢ: к°‘мһҗкё° л°ңмғқн•ң мғҒліөл¶Җ ліөнҶө
нҳ„лі‘л Ҙ: лӮҙмӣҗ лӢ№мқј мҳӨнӣ„ 2мӢңл¶Җн„° к°‘мһҗкё° мғҒліөл¶Җ ліөнҶөмқҙ лӮҳнғҖлӮ¬кі мҳӨнӣ„ 3мӢң нҶөмҰқ м•…нҷ”лҗҳм–ҙ ліёмӣҗ мқ‘кёүмӢӨм—җ лӮҙмӣҗн•ҳмҳҖлӢӨ.
кіјкұ°л Ҙ: 2009л…„ кө¬к°ңм—ҙлЎң нҺёлҸ„м Ҳм ңмҲ мӢңн–үн•ң кІғ мҷём—җ кі нҳҲм••, лӢ№лҮЁ, кІ°н•ө к·ёлҰ¬кі к°„м—јмқҳ кіјкұ°л ҘмқҖ м—Ҷм—ҲлӢӨ. мң мӮ° л°Ҹ мӮ¬мӮ°л Ҙ, кІҪкө¬ н”јмһ„м•Ҫ ліөмҡ©л Ҙ л°Ҹ нҳёлҘҙлӘ¬ ліҙ충мҡ”лІ•мқ„ мӢңн–ү л°ӣмқҖ кіјкұ°л ҘмқҖ м—Ҷкі мөңк·ј мһ…мӣҗ, мҷёмғҒл Ҙ, мһҘмӢңк°„ 비н–ү к·ёлҰ¬кі мҡҙм „ л“ұмқҳ мң„н—ҳмқёмһҗлҠ” м—Ҷм—ҲлӢӨ.
мӮ¬нҡҢл Ҙ: мқҢмЈјл ҘмқҖ 1лӢ¬м—җ 1нҡҢ мҶҢмЈј 1лі‘, нқЎм—°л ҘмқҖ 6.5 к°‘л…„мқҙм—ҲлӢӨ.
к°ҖмЎұл Ҙ: нҠ№мқҙ мӮ¬н•ӯмқҖ м—Ҷм—ҲлӢӨ.
мӢ мІҙкІҖмӮ¬: лӮҙмӣҗ лӢ№мӢң кёүм„ұ лі‘мғү мҶҢкІ¬, нҳҲм•• 110/70 mmHg, л§Ҙл°• 76нҡҢ/분, мІҙмҳЁ 36.4В°C, нҳёнқЎмҲҳ 20нҡҢ/분мқҙм—Ҳкі мқҳмӢқмқҖ лӘ…лЈҢн•ҳмҳҖлӢӨ. н”јл¶Җм—җ мқҙмғҒ л°ңм ҒмқҙлӮҳ нҷҚмЎ°лҠ” м—Ҷм—ҲлӢӨ. кіөл§ү нҷ©лӢ¬мқҖ лҸҷл°ҳлҗҳм§Җ м•Ҡм•ҳлӢӨ. нҸҗмқҢмқҖ м •мғҒмқҙм—Ҳкі , ліөл¶Җ 진찰м—җм„ң л¶Җл“ңлҹҪкі лӘ…м№ҳ л¶Җмң„ м••нҶөмқҖ мһҲмңјлӮҳ л°ҳл°ңнҶөмқҖ м—Ҷм—ҲлӢӨ. м–‘мӘҪ лҠ‘мІҷ추к°Ғм••нҶөмқҖ м—Ҷм—ҲлӢӨ.
кІҖмӮ¬мӢӨ мҶҢкІ¬: л§җмҙҲ нҳҲм•Ў кІҖмӮ¬м—җм„ң л°ұнҳҲкө¬ 12,600/ОјL (нҳёмӨ‘кө¬ 84.3%, нҳёмӮ°кө¬ 0.0%, лҰјн”„кө¬ 13.7%, лӢЁн•өкө¬ 1.1%, нҳём—јкё°кө¬ 0.9%), нҳҲмғүмҶҢ 11.9 g/dL (м •мғҒ лІ”мң„ 12-16 g/dL), нҳҲмҶҢнҢҗ 367,000/ОјL (м •мғҒ лІ”мң„ 130,000-450,000/ОјL), м ҒнҳҲкө¬ м№Ёк°• мҶҚлҸ„ 13 mm/hr (м •мғҒ лІ”мң„ 0-20 mm/hr), к·ёлҰ¬кі C-л°ҳмқ‘ лӢЁл°ұ 2.26 mg/dL (м •мғҒ лІ”мң„ 0.01- 0.29 mg/dL)мқҙм—ҲлӢӨ. мғқнҷ”н•ҷкІҖмӮ¬м—җм„ң AST 31 IU/L (м •мғҒ лІ”мң„ 0-40 IU/L), ALT 30 IU/L (м •мғҒ лІ”мң„ 0-41 IU/L), мҙқ л№ҢлҰ¬лЈЁл№Ҳ 0.2 mg/dL (м •мғҒ лІ”мң„ 0-1.2 mg/dL), ALP 89 IU/L (м •мғҒ лІ”мң„ 35-130 IU/L), GGT 588 IU/L (м •мғҒ лІ”мң„ 5-61 IU/L), BUN 25.3 mg/dL (м •мғҒ лІ”мң„ 6-20 mg/dL), Creatinine 0.66 mg/dL (м •мғҒ лІ”мң„ 0.5-1.1 mg/dL), мҙқ лӢЁл°ұ 6.4 g/dL (м •мғҒ лІ”мң„ 6.4-8.3 g/dL), м•Ңл¶ҖлҜј 4.1 g/dL (м •мғҒ лІ”мң„ 3.5-5.2 g/dL), к·ёлҰ¬кі м№јмҠҳ 9.3 mg/dL (м •мғҒ лІ”мң„ 8.6-10.2 mg/dL)мқҙм—ҲлӢӨ. amylase 791 IU/L (м •мғҒ лІ”мң„ 28-100 IU/L), lipase 2,046 IU/L (м •мғҒ лІ”мң„ 13-60 IU/L)лЎң мғҒмҠ№ мҶҢкІ¬мқҙ мһҲм—ҲлӢӨ. л©ҙм—ӯ нҳҲмІӯ кІҖмӮ¬м—җм„ң HBsAg мқҢм„ұ, anti-HBs м–‘м„ұ, anti-HCV мқҢм„ұмқҙм—ҲлӢӨ. к°‘мғҒм„ кё°лҠҘ кІҖмӮ¬лҠ” T3 65.94 ng/dL (м •мғҒ лІ”мң„ 60-190 ng/dL), TSH 8.48 IU/mL (м •мғҒ лІ”мң„ 0.25-4 IU/mL), free T4 0.56 ng/dL (м •мғҒ лІ”мң„ 0.89-1.76 ng/dL)мқҙм—ҲлӢӨ. aPTT 29.5 sec (м •мғҒ лІ”мң„ 27.8-41.7 sec), INR 1.02мҳҖлӢӨ.
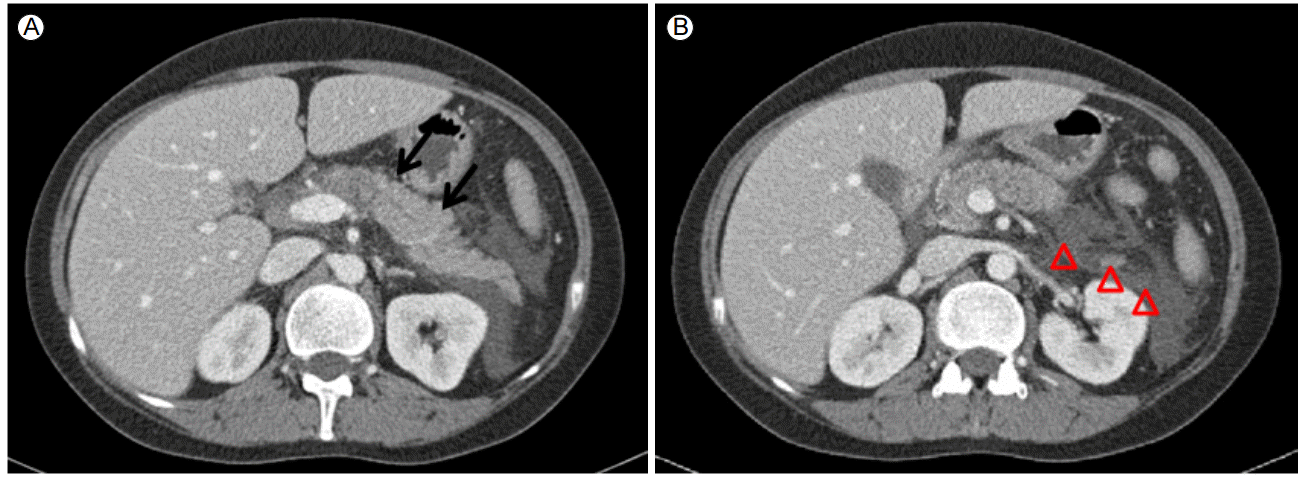
л°©мӮ¬м„ мҶҢкІ¬: лӮҙмӣҗ лӢ№мқј мӢӨмӢңн•ң ліөл¶Җ м „мӮ°нҷ” лӢЁмёө мҙ¬мҳҒ(computed tomography, CT)м—җм„ң м·ҢмһҘ мЈјмң„мқҳ мІҙм•Ў м ҖлҘҳлҘј лҸҷл°ҳн•ң м „л°ҳм Ғмқё м·ҢмһҘ л¶Җмў…мқҙ лӮҳнғҖлӮҳ Balthazar 분лҘҳ кё°мӨҖм—җ мқҳн•ң л“ұкёү Dмқҳ кёүм„ұ м·ҢмһҘм—ј мҶҢкІ¬м—җ н•©лӢ№н•ҳмҳҖлӢӨ(Fig. 1). 비мһҘкІҪмғү, мӢ кІҪмғү л“ұмқҳ мҶҢкІ¬мқҖ м—Ҷм—ҲлӢӨ.
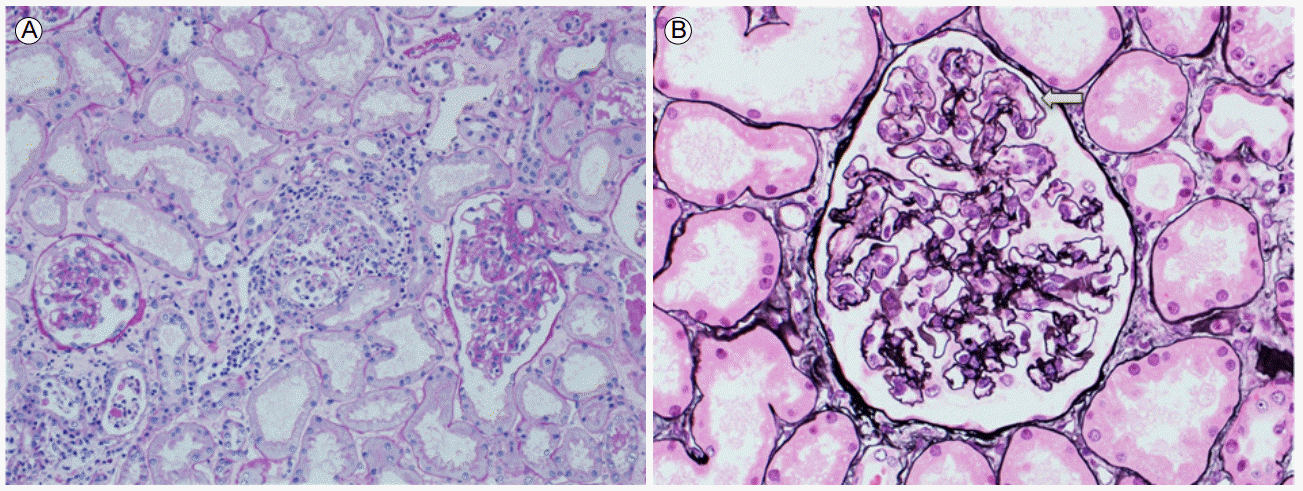
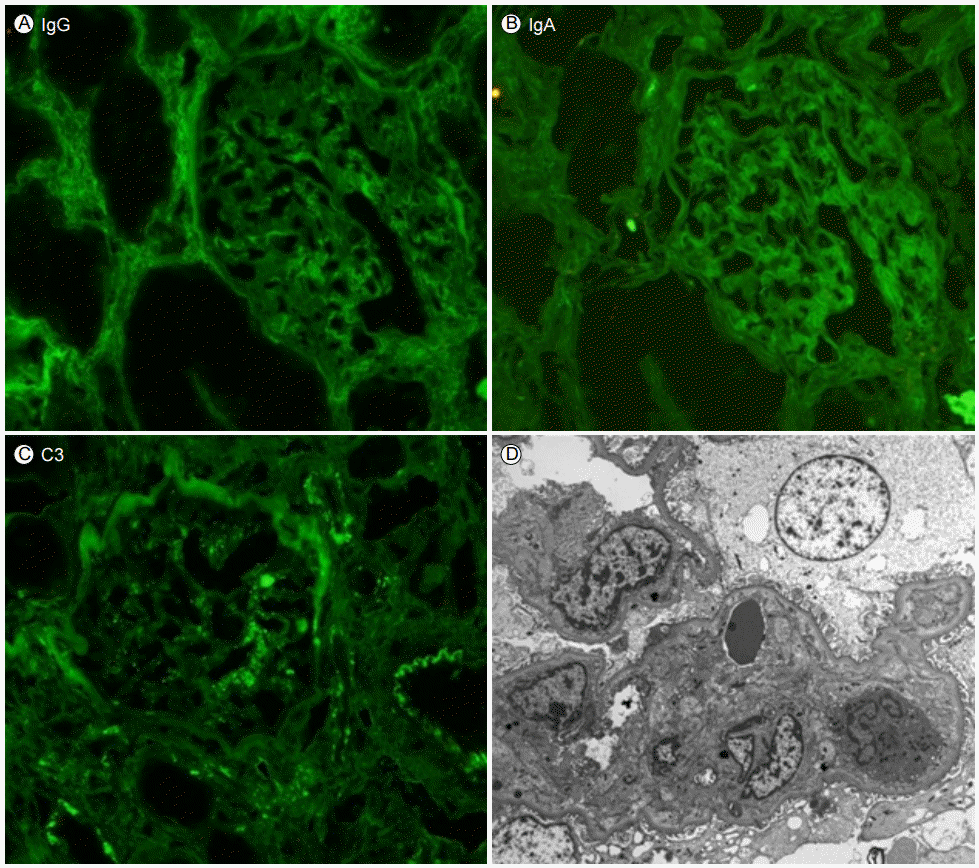
м№ҳлЈҢ л°Ҹ кІҪкіј: amylase, lipase мғҒмҠ№ л°Ҹ CT мҶҢкІ¬мңјлЎң кёүм„ұ м·ҢмһҘм—јмқ„ 진лӢЁн•ҳм—¬ кёҲмӢқ л°Ҹ мҲҳм•Ў м№ҳлЈҢлҘј мң м§Җн•ҳл©° ліҙмЎҙм Ғ м№ҳлЈҢлҘј мӢңн–үн•ҳлҚҳ мӨ‘ лӮҙмӣҗ 3мқј нӣ„л¶Җн„° BUN/Creatinine 31.3/1.48лЎң мғҒмҠ№, мӮ¬кө¬мІҙм—¬кіјмңЁ 46.2 mL/min/1.732лЎң м Җн•ҳ, fractional excretion of sodium (FENa) 4.43мңјлЎң мғҒмҠ№н•ҳмҳҖлӢӨ. кёүм„ұ мӢ мҶҗмғҒкіј лҚ”л¶Ҳм–ҙ нҳҲмҶҢнҢҗ к°җмҶҢ(52,000/ОјL)к°Җ л°ңмғқн•ҳмҳҖкі лӮҙмӣҗ 10мқј нӣ„ кёүкІ©н•ң нҳҲмҶҢнҢҗ мҰқк°Җ(641,000/ОјL)лҘј ліҙмҳҖлӢӨ. лӢ№мӢң мӢңн–үн•ң aPTTк°Җ 49мҙҲлЎң м—°мһҘлҗҳм—ҲлӢӨ. кёүм„ұ мӢ мҶҗмғҒмқҳ мӣҗмқёмқ„ к°җлі„н•ҳкё° мң„н•ҙ мӢңн–үн•ң мЎ°м§ҒкІҖмӮ¬м—җм„ң мӮ¬кө¬мІҙ лӘЁм„ёнҳҲкҙҖ лІҪмқҳ мЈјлҰ„, лӘЁм„ёнҳҲкҙҖлӮҙ мҰқмӢқ л°Ҹ нҳҲкҙҖк°„л¶Җ мқҙмһ…(mesangial interposition)мңјлЎң мқён•ң лӮҙк°• нҸҗмҮ„ л°Ҹ мғҲлЎңмҡҙ кё°м Җл§ү нҳ•м„ұ мҶҢкІ¬мқ„ ліҙм—¬ нҳҲм „м„ұ лҜём„ёнҳҲкҙҖлі‘мҰқм—җ н•©лӢ№н•ң мҶҢкІ¬мқҙм—ҲлӢӨ(Fig. 2). л©ҙм—ӯнҳ•кҙ‘кІҖмӮ¬м—җм„ң л©ҙм—ӯліөн•©мІҙ м№Ём°©мқҖ ліҙмқҙм§Җ м•Ҡм•ҳлӢӨ(Fig. 3).
мқҙнӣ„ amylase, lipaseк°Җ м§ҖмҶҚм ҒмңјлЎң лҶ’кі ліөнҶөмқҙ м§ҖмҶҚлҗҳм–ҙ м·ҢмһҘм—јмқҳ мһ¬л°ңмқҙ мқјл°ҳм Ғмқё м№ҳлЈҢлЎң нҳём „лҗҳм§Җ м•Ҡкі мӢ мһҘмқҳ нҳҲм „м„ұ лҜём„ёнҳҲкҙҖлі‘мҰқмқҳ мӣҗмқёмңјлЎң мһҗк°Җл©ҙм—ӯм§Ҳнҷҳмқ„ к°җлі„н•ҳкё° мң„н•ҙ мӢңн–үн•ң мһҗк°Җн•ӯмІҙ кІҖмӮ¬м—җм„ң н•ӯн•өн•ӯмІҙ мқҢм„ұ, C3/C4 136/38 mg/dL (м •мғҒ лІ”мң„ 65-135/13-35 mg/dL), н•ӯ Ro/La н•ӯмІҙ мқҢм„ұ, л©ҙм—ӯкёҖлЎңл¶ҲлҰ°(Immunoglobulin, Ig) G 697 mg/dL (м •мғҒ лІ”мң„ 870-1,700 mg/dL), IgG4 249 mg/L (м •мғҒ лІ”мң„ 30-2,010 mg/L), IgA 155 mg/dL (м •мғҒ лІ”мң„ 110-410 mg/dL), IgM 36 mg/dL (м •мғҒ лІ”мң„ 35-220 mg/dL), н•ӯм№ҙл””мҳӨлҰ¬н•Җ н•ӯмІҙ(anticardiolipin antibody, aCL) IgG л°Ҹ IgM мқҢм„ұ, н•ӯлІ нғҖ2-лӢ№лӢЁл°ұн•ӯмІҙ(anti-ОІ2 glycoprotein I antibody, anti-ОІ2GPI) IgG л°Ҹ IgM мқҢм„ұ, C-ANCA л°Ҹ P-ANCA мқҢм„ұмқҙм—ҲлӢӨ. к·ёлҹ¬лӮҳ diluted Russel viper venom time mixing ratio кІҖмӮ¬лІ•мңјлЎң мӢңн–үн•ң лЈЁн‘ёмҠӨн•ӯмқ‘кі мқёмһҗ(lupus anticoagulant, LA)лҠ” 1.28 (м •мғҒ лІ”мң„ 0-1.19)лЎң мғҒмҠ№н•ҳмҳҖлӢӨ. мң„мқҳ кІ°кіјлҘј л°”нғ•мңјлЎң мқјм°Ём„ұ APSм—җ мқҳн•ң мһ¬л°ңм„ұ м·ҢмһҘм—ј л°Ҹ мӢ мһҘ нҳҲм „м„ұ лҜём„ёнҳҲкҙҖлі‘мҰқмқ„ 진лӢЁн•ҳмҳҖлӢӨ. мқҙм—җ лҢҖн•ҳм—¬ ліҙмЎҙм Ғ м№ҳлЈҢ, м•„мҠӨн”јлҰ° л°Ҹ м Җмҡ©лҹү мҠӨн…ҢлЎңмқҙл“ң нҲ¬м•Ҫ нӣ„ ліөнҶө нҳём „лҗҳм—Ҳмңјл©° BUN/Creatinine, amylase, lipase нҡҢліөлҗҳм–ҙ нҮҙмӣҗн•ҳмҳҖлӢӨ. нҮҙмӣҗ 27мқј нӣ„ кёүм„ұ м·ҢмһҘм—јмңјлЎң мқён•ң ліөнҶөмңјлЎң мһ¬мһ…мӣҗн•ҳм—¬ ліҙмЎҙм Ғ м№ҳлЈҢ, м Җмҡ©лҹү мҠӨн…ҢлЎңмқҙл“ң м§ҖмҶҚ л°Ҹ мҷҖнҢҢлҰ° нҲ¬м—¬ нӣ„ amylase, lipase м •мғҒнҷ” л°Ҹ ліөнҶө мҶҢмӢӨлҗҳм–ҙ нҮҙмӣҗн•ҳмҳҖлӢӨ. нҷҳмһҗлҠ” 6мЈј нӣ„ мһ¬кІҖн•ң LA м–‘м„ұмқҙм—Ҳкі 12мЈјм—җ мһ¬кІҖн•ҳмҳҖмқ„ л•Ң мқҢм„ұмңјлЎң м „нҷҳлҗҳм—ҲлӢӨ. APSм—җм„ң н•ӯмқ‘кі м ң м№ҳлЈҢ нӣ„ LAк°Җ мқҢм„ұмңјлЎң м „нҷҳлҗҳкё°лҸ„ н•ҳкі мқјл°ҳм Ғмқё кёүм„ұ м·ҢмһҘм—ј м№ҳлЈҢм—җлҸ„ л¶Ҳкө¬н•ҳкі нҳём „лҗҳм§Җ м•ҠлҚҳ мӨ‘ мӢ мһҘ нҳҲм „м„ұ лҜём„ёнҳҲкҙҖлі‘мҰқ 추к°ҖлЎң л°ңмғқн•ҳм—¬ н•ӯмқ‘кі м ң м№ҳлЈҢ нӣ„ кёүм„ұ м·ҢмһҘм—ј л°Ҹ кёүм„ұ мӢ мҶҗмғҒмқҙ нҳём „лҗҳм–ҙ APSм—җ мқҳн•ң кёүм„ұ м·ҢмһҘм—ј л°Ҹ мӢ мһҘ нҳҲм „м„ұ лҜём„ёнҳҲкҙҖлі‘мҰқмңјлЎң н•ӯмқ‘кі м ң м№ҳлЈҢлҘј м§ҖмҶҚн•ҳмҳҖлӢӨ. м№ҳлЈҢ мӨ‘ нҷҳмһҗк°Җ 1лӢ¬к°„ н•ӯмқ‘кі м ң мӨ‘лӢЁ нӣ„ м·ҢмһҘм—ј мһ¬л°ңн•ҳм—¬ лӮҙмӣҗн•ҳмҳҖкі мқҙл•Ң мӢңн–үн•ң LAлҠ” лӢӨмӢң м–‘м„ұмқҙм–ҙм„ң APSмқҳ 진лӢЁкё°мӨҖм—җ н•©лӢ№н•ҳмҳҖлӢӨ. нҳ„мһ¬ мҰқмғҒмқҳ мһ¬л°ң м—Ҷмқҙ мҷёлһҳм—җм„ң кІҪкіј кҙҖм°° мӨ‘мқҙлӢӨ.
кі м°°
APSлҠ” н•ӯмқём§Җм§Ҳн•ӯмІҙк°Җ 12мЈј мқҙмғҒмқҳ к°„кІ©мқ„ л‘җкі л‘җ лІҲ мқҙмғҒ м–‘м„ұмқҙл©ҙм„ң нҳҲкҙҖ нҳҲм „ лҳҗлҠ” л°ҳліөм Ғмқё мң мӮ°, мӮ¬мӮ° л“ұмқҳ м „нҳ•м Ғмқё мһ„мғҒ мҶҢкІ¬мқҙ мһҲмқ„ л•Ң 진лӢЁн•ңлӢӨ. APSмқҳ лі‘лҰ¬ кё°м „мқҖ м•„м§Ғ лӘ…нҷ•н•ҳкІҢ л°қнҳҖм§Җм§Җ м•Ҡм•ҳмңјлӮҳ н•ӯмқём§Җм§Ҳн•ӯмІҙк°Җ нҳҲмҶҢнҢҗ нҷңм„ұнҷ” л°Ҹ мқ‘집 мҙү진, нҳҲкҙҖ лӮҙн”јм„ёнҸ¬ л°Ҹ лӢЁн•өкө¬ нҷңм„ұнҷ”, 섬мң мҶҢ мҡ©н•ҙкі„ м–өм ң, мқ‘кі лӢӨлӢЁ(coagulation cascade) нҷңм„ұнҷ”, ліҙмІҙ нҷңм„ұнҷ”лҘј нҸ¬н•Ён•ң лӢӨм–‘н•ң кё°м „мқ„ нҶөн•ҙ нҳҲм „ нҳ•м„ұм—җ мӨ‘мҡ”н•ң м—ӯн• мқ„ н•ҳлҠ” кІғмңјлЎң м•Ңл Өм ё мһҲлӢӨ. мқҙлҠ” нҳҲмҶҢнҢҗ н‘ңл©ҙм—җ лӢ№лӢЁл°ұ(нҠ№нһҲ лӢ№лӢЁл°ұIIb-IIIa) л°ңнҳ„мқ„ мҰқк°ҖмӢңмјң нҳҲмҶҢнҢҗ мқ‘집мқ„ мң л°ңн•ңлӢӨ. Toll-like receptor (TLR)лҠ” м„ёнҸ¬ н‘ңл©ҙм—җ л°ңнҳ„лҗҳлҠ” м„ёнҸ¬л§ү лӢЁл°ұм§ҲлЎң м„ мІңм„ұ, нӣ„мІңм„ұ л©ҙм—ӯл°ҳмқ‘ л°Ҹ м—јмҰқл°ҳмқ‘м—җ кҙҖм—¬н•ңлӢӨ. н•ӯмқём§Җм§Ҳн•ӯмІҙлҠ” TLRлҘј нҷңм„ұнҷ”мӢңмјң мӢ нҳём „лӢ¬мқ„ нҶөн•ҙ лӮҙн”јм„ёнҸ¬ н‘ңл©ҙм—җ м„ёнҸ¬л¶Җ착분мһҗ(cellular adhesion molecule)мҷҖ мЎ°м§Ғмқёмһҗ(tissue factor)к°Җ кіјл°ңнҳ„ лҗҳлҸ„лЎқ н•ңлӢӨ. мқҙлЎң мқён•ҙ м—јмҰқм„ұ мӮ¬мқҙнҶ м№ҙмқёмқҙ 분비лҗҳкі нҳҲкҙҖлӮҙн”јм„ёнҸ¬м—җ лӢЁн•өкө¬к°Җ л¶Җм°©лҗҳм–ҙ нҳҲм „ нҳ•м„ұм—җ мӨ‘мҡ”н•ң м—ӯн• мқ„ н•ңлӢӨ[3]. APSм—җм„ң нҳҲм „ нҳ•м„ұм—җ к°ҖмһҘ мӨ‘мҡ”н•ң мқёмһҗлҠ” м–‘м„ұмқё н•ӯмқём§Җм§Ҳн•ӯмІҙмқҳ мў…лҘҳ(aCL IgG/IgM, LA, anti-ОІ2 GPI IgG/IgM)мҷҖ м§ҖмҶҚ кё°к°„ л“ұмқҙлӢӨ. мқҙмҷём—җлҸ„ лӢӨлҘё нҳҲм „ мң„н—ҳмқёмһҗмқҳ лҸҷл°ҳ м—¬л¶Җ, кё°м Җ мһҗк°Җл©ҙм—ӯм§Ҳнҷҳмқҳ мЎҙмһ¬ м—¬л¶Җм—җ л”°лқј нҳҲм „ л°ңмғқлҘ мқҙ лӢ¬лқјм§„лӢӨ. LAк°Җ нҳҲм „кіј к°ҖмһҘ л°Җм ‘н•ң м—°кҙҖмқ„ к°Җм§Җкі , anti-ОІ2 GPIл§Ң мғҒмҠ№н•ң кІҪмҡ°лҠ” APSмқҳ мһ„мғҒ м–‘мғҒкіј м—°кҙҖмқҙ м ҒлӢӨлҠ” м—°кө¬лҸ„ мһҲлӢӨ[4].
APSлҠ” лӘЁл“ мЎ°м§Ғ л°Ҹ кё°кҙҖмқҳ нҳҲкҙҖмқ„ м№ЁлІ”н• мҲҳ мһҲкё° л•Ңл¬ём—җ л§Өмҡ° лӢӨм–‘н•ң мһ„мғҒм–‘мғҒмңјлЎң лӮҳнғҖлӮ мҲҳ мһҲлӢӨ. 1,000лӘ…мқҳ APS нҷҳмһҗлҘј лҢҖмғҒмңјлЎң н•ң мҪ”нҳёнҠё м—°кө¬мқё Euro-Phospholipid projectмқҳ л°ңн‘ңм—җ л”°лҘҙл©ҙ APSмқҳ к°ҖмһҘ нқ”н•ң мҰқмғҒмқҖ мӢ¬л¶Җм •л§ҘнҳҲм „мҰқмқҙлӢӨ. мқҙ мҷём—җ кҙҖм ҲнҶө, кҙҖм Ҳм—ј, нҳҲмҶҢнҢҗ к°җмҶҢмҰқ, л§қмғҒн”јл°ҳ, нҺёл‘җнҶө, лҮҢмЎёмӨ‘мқҙ мЈјлЎң лӮҳнғҖлӮҳлҠ” мҰқмғҒл“ӨмқҙлӢӨ[4]. APSм—җ мқҳн•ң мҶҢнҷ”кё°мҰқмғҒ лҳҗн•ң лӢӨм–‘н•ңлҚ° мқҙ мӨ‘ к°„мқ„ к°ҖмһҘ нқ”н•ҳкІҢ м№ЁлІ”н•ҳл©° мЈјмҡ” лҸҷл§Ҙ, м •л§Ҙ нҳҲм „м—җм„ңл¶Җн„° лҜём„ёнҳҲм „, нҳҲм „мқҙ м—ҶлҠ” к°„ м§Ҳнҷҳм—җ мқҙлҘҙкё°к№Ңм§Җ лӢӨм–‘н•ң лІ”мЈјмқҳ к°„м§Ҳнҷҳмқҙ л°ңмғқн• мҲҳ мһҲлӢӨ. нҳҲм „кіј кҙҖл Ё мһҲлҠ” к°„м§Ҳнҷҳм—җлҠ” к°„м •л§Ҙ мң м¶ңмқҳ нҸҗмҮ„лҘј мқҳлҜён•ҳлҠ” Budd-Chiari мҰқнӣ„кө°, к°„м •л§ҘнҸҗмҮ„м§Ҳнҷҳ, к°„кІҪмғүмқҙ нҸ¬н•ЁлҗңлӢӨ. к°„л¬ёл§Ҙ нҳҲм „мҰқмңјлЎң лӮҳнғҖлӮҳлҠ” кІҪмҡ° к°„л¬ёл§Ҙм•• н•ӯ진мқ„ мҙҲлһҳн•ҳм—¬ мӢқлҸ„ м •л§ҘлҘҳ, к°„ кҙҙмӮ¬ л“ұмқҳ мӢ¬к°Ғн•ң н•©лі‘мҰқмқ„ мң л°ңн• мҲҳ мһҲлӢӨ[5]. нҳҲм „мқҙ м—ҶлҠ” к°„м§ҲнҷҳмңјлЎң 섬мң мӨ‘кІ©мқ„ лҸҷл°ҳн•ҳм§Җ м•Ҡкі лӢӨмҲҳмқҳ мһ¬мғқкІ°м Ҳмқҙ к°„ мӢӨм§Ҳм—җ лҜёл§ҢмңјлЎң нҚјм ё мһҲлҠ” к°„мқҳ кІ°м Ҳм„ұ мһ¬мғқмҰқмӢқ(nodular regererative hyperplasia), мһҗк°Җл©ҙм—ӯ к°„м§Ҳнҷҳ к·ёлҰ¬кі к°„кІҪнҷ” л“ұмқҙ л°ңмғқн• мҲҳ мһҲлӢӨ. мқҙ кІҪмҡ° л¬ҙмҰқмғҒм—җм„ңл¶Җн„° к°„л¶Җм „к№Ңм§Җ лӢӨм–‘н•ҳлӢӨ. мһҘк°„л§үнҳҲкҙҖ нҳҲм „мқҖ мһҘкІҪмғүмқ„ мқјмңјнӮӨкі мӢқнӣ„ ліөнҶө, ліөл¶Җ нҢҪл§Ң, мІҙмӨ‘ к°җмҶҢ, л“ңл¬јкІҢ мһҘм¶ңнҳҲмқ„ мң л°ңн•ңлӢӨ. 비мһҘкІҪмғүмқҖ мЈјлЎң ліөл¶ҖнҳҲкҙҖ нҸҗмҮ„мҷҖ н•Ёк»ҳ лӮҳнғҖлӮңлӢӨ[2].
л“ңл¬јм§Җл§Ң APSм—җм„ң м·ҢмһҘм—јмқҙ мғқкё°лҠ” кё°м „мқҖ нҳҲм „м„ұ нҳҲкҙҖлі‘мҰқмңјлЎң м„ӨлӘ…лҗҳм–ҙ м •нҷ•н•ң 진лӢЁмқ„ мң„н•ҙ м·ҢмһҘмқҳ мЎ°м§ҒкІҖмӮ¬лҘј мӢңн–үн•ҳкё°лҸ„ н•ңлӢӨ. көӯлӮҙм—җм„ңлҠ” ліё мҰқлЎҖмҷҖ к°ҷмқҙ м·ҢмһҘм—јмқҳ л°ҳліөкіј кёүм„ұ мӢ мҶҗмғҒмқҙ н•Ёк»ҳ лҸҷл°ҳлҗң кІҪмҡ°лҠ” ліҙкі лҗң л°” м—Ҷкі н•ӯмқём§Җм§ҲмҰқнӣ„кө°м—җ лҸҷл°ҳлҗң кёүм„ұ м·ҢмһҘм—ј л°Ҹ 비мһҘкІҪмғү 1мҳҲк°Җ ліҙкі лҗҳм—ҲлӢӨ. ліҙкі м—җ мқҳн•ҳл©ҙ мІ« м·ҢмһҘм—ј л°ңлі‘ лӢ№мӢң ліҙмЎҙм Ғ м№ҳлЈҢ нӣ„ нҡҢліөлҗҳм—Ҳкі м·ҢмһҘм—ј мһ¬л°ңн•ҳм—¬ мҝ л§Ҳл”ҳ нҲ¬м•Ҫн•ҳл©° нҳём „лҗҳм—ҲлӢӨ[6]. н•ҙмҷём—җм„ң кҙҙмӮ¬м„ұ м·ҢмһҘм—ј л°Ҹ кёүм„ұ мӢ мҶҗмғҒ, 비мһҘкІҪмғүмңјлЎң лӮҳнғҖлӮң мқјм°Ём„ұ APS мҰқлЎҖлҘј ліҙкі н•ҳмҳҖкі м·ҢмһҘ л°Ҹ мӢ мһҘ мғқкІҖм—җм„ң нҳҲкҙҖ нҳҲм „мқҙ л°қнҳҖмЎҢлӢӨ. мң„ мҰқлЎҖмқҳ нҷҳмһҗлҠ” нҳҲм•ЎнҲ¬м„қ л°Ҹ ліҙмЎҙм Ғ м№ҳлЈҢ нӣ„ нҮҙмӣҗн•ҳмҳҖлӢӨк°Җ м·ҢмһҘм—ј мһ¬л°ңлЎң н•ӯмқ‘кі м ң ліөмҡ©кіј нҳҲм•ЎнҲ¬м„қ, 비мһҘм Ҳм ңмҲ , мӣҗмң„л¶Җ м·ҢмһҘм Ҳм ңмҲ мӢңн–ү л°ӣм•ҳмңјлӮҳ мҲҳмҲ нӣ„ ліөк°•лӮҙ лҶҚм–‘ л°ңмғқн•ҳм—¬ л°°м•ЎмҲ л°Ҹ н•ӯмғқм ң мӮ¬мҡ©н•ҳлӢӨ нҢЁнҳҲмҰқмңјлЎң мӮ¬л§қн•ҳмҳҖлӢӨ[7].
APSм—җм„ң мӢ мһҘ м№ЁлІ” мӢңм—җлҠ” л¬ҙмҰқмғҒмқҳ лӢЁл°ұлҮЁм—җм„ң мёЎліөл¶Җ нҶөмҰқкіј кі нҳҲм••мқҙ лӮҳнғҖлӮҳлҠ” мӢ н”јм§Ҳмқҳ кІҪмғү, кёүм„ұ лҳҗлҠ” м•„кёүм„ұ мӢ мҶҗмғҒк№Ңм§Җ лӮҳнғҖлӮ мҲҳ мһҲкі нҲ¬м„қмқ„ мҡ”н•ҳкё°лҸ„ н•ңлӢӨ[8]. нҳҲм „м„ұ лҜём„ёнҳҲкҙҖлі‘мҰқмқҖ мӢ мһҘ м№ЁлІ”мқҳ нқ”н•ң лі‘лҰ¬н•ҷм Ғ мҶҢкІ¬мңјлЎң лҜём„ёнҳҲкҙҖмқҙ нҳҲмҶҢнҢҗ нҳҲм „мңјлЎң мўҒм•„м§Җкұ°лӮҳ л§үнһҲкІҢ лҗңлӢӨ. мҙҲкё° мҶҢкІ¬мңјлЎң нҳҲкҙҖлІҪмқҙ л‘җкәјмӣҢм§Җкі лӮҙн”јм„ёнҸ¬к°Җ нҳҲкҙҖ кё°м Җл§үмңјлЎңл¶Җн„° 분лҰ¬лҗҳкі к·ё мӮ¬мқҙм—җ мҶңн„ё к°ҷмқҖ л¬јм§Ҳмқҙ м№Ём°©лҗңлӢӨ. мғҲлЎңмҡҙ мӮ¬кө¬мІҙ кё°м Җл§үмқҙ нҳ•м„ұлҗҳм–ҙ л‘җ мёөмқҙ лҗҳкұ°лӮҳ н—ҲнҳҲм„ұ ліҖнҷ”лЎң мқён•ҙ кё°м Җл§үмқҙ мӯҲкёҖмӯҲкёҖн•ҳкІҢ лҗңлӢӨ. мӮ¬кө¬мІҙ к°„м§Ҳ кё°м§Ҳмқҳ мңөн•ҙ(mesangiolysis), кё°м Җл§ү мӮ¬мқҙм—җ мӮ¬кө¬мІҙ к°„м§Ҳмқҳ мӮҪмһ…(mesangial interposition) лҳҗн•ң ліҙмқј мҲҳ мһҲлӢӨ[8,9]. м „мһҗнҳ„лҜёкІҪм—җм„ң лӮҙн”јм„ёнҸ¬ н•ҳл°©м—җ м „мһҗк°Җ нқ¬л°•н•ң л¶Җмң„к°Җ кҙҖм°°лҗ мҲҳ мһҲкі л©ҙм—ӯнҳ•кҙ‘нҳ„лҜёкІҪм—җм„ң л©ҙм—ӯліөн•©мІҙ м№Ём°©мқҖ ліҙмқҙм§Җ м•Ҡм•„м•ј н•ңлӢӨ. нҳҲм „м„ұ лҜём„ёнҳҲкҙҖлі‘мҰқмқҖ мЈјлЎң LA м–‘м„ұкіј кҙҖл Ёмқҙ мһҲлӢӨлҠ” м—°кө¬к°Җ мһҲм—ҲлӢӨ[7]. LAлҠ” н—ӨнҢҢлҰ°мқҙлӮҳ кІҪкө¬ н•ӯмқ‘кі м ңлҘј нҲ¬м•Ҫн•ҳлҠ” нҷҳмһҗм—җм„ң мң„м–‘м„ұ мҶҢкІ¬мқ„ ліҙмқј мҲҳ мһҲм–ҙ кІ°кіј н•ҙм„қм—җ мЈјмқҳлҘј мҡ”н•ңлӢӨ. 2013л…„ н•ӯмқ‘кі м ңлҘј ліөмҡ© мӨ‘мһ„м—җлҸ„ мһ¬л°ңн•ң мӢ кІҪмғү нҷҳмһҗм—җм„ң LA лӢЁлҸ… м–‘м„ұ мҶҢкІ¬мқ„ ліҙм—¬ APSлҘј 진лӢЁн•ң мӮ¬лЎҖк°Җ ліҙкі лҗҳм—Ҳкі ліё мҰқлЎҖм—җм„ң нқЎм—° мҷём—җлҠ” кёүм„ұ м·ҢмһҘм—ј л°Ҹ нҳҲм „мқҳ мң л°ңмқёмһҗк°Җ м—ҶлҠ” нҷҳмһҗм—җм„ң мһ¬л°ңм„ұ кёүм„ұ м·ҢмһҘм—ј л°ңмғқн•ҳм—¬ APSм—җ мқҳн•ң кёүм„ұ м·ҢмһҘм—ј л°Ҹ мӢ мһҘ нҳҲм „м„ұ нҳҲкҙҖлі‘мҰқм—җ н•©лӢ№н•ҳлӢӨкі ліҙм•ҳлӢӨ. нҳҲмҶҢнҢҗ к°җмҶҢлҘј лҸҷл°ҳн•ң APSмқҳ к°җ별진лӢЁмңјлЎң нҳҲм „м„ұ нҳҲмҶҢнҢҗ к°җмҶҢм„ұ мһҗл°ҳ(thrombotic thrombocytopenic purpura, TTP), нҢҢмў…м„ұ нҳҲкҙҖлӮҙ мқ‘кі (disseminated intravascular coagulation, DIC)к°Җ мһҲмңјл©° APSмҷҖ мң„ м§Ҳнҷҳл“Өмқҙ лҸҷл°ҳлҗҳкё°лҸ„ н•ңлӢӨ. ліё мҰқлЎҖм—җм„ңлҠ” мҡ©нҳҲ л№ҲнҳҲ л°Ҹ мһҗл°ҳмқҙ м—Ҷм—Ҳкі нҳҲмҶҢнҢҗ к°җмҶҢ мқҙнӣ„ кёүкІ©н•ң нҳҲмҶҢнҢҗ мҰқк°Җ мһҲм–ҙ TTPлҘј л°°м ңн•ҳмҳҖлӢӨ. Fibrinogen degradation product (FDP)к°Җ мғҒмҠ№н•ҳмҳҖмңјлӮҳ fibrinogen м •мғҒ лІ”мң„мқҙкі DICм—җм„ңлҠ” лҢҖк°ң н•ӯмқём§Җм§Ҳн•ӯмІҙк°Җ мқҢм„ұмқё м җ, The International Society of Thrombosis and Haemostasis (ISTH)м—җм„ң м ңмӢңн•ң DIC score 5м җ лҜёл§Ңмқ„ к·јкұ°лЎң DICмқҳ к°ҖлҠҘм„ұмқҖ лӮ®мқ„ кІғмңјлЎң нҢҗлӢЁн•ҳмҳҖлӢӨ.
APSм—җм„ң нҳҲм „ л°ңмғқмқҳ кі мң„н—ҳкө°мқҖ LA м–‘м„ұ, лҳҗлҠ” LA, aCL к·ёлҰ¬кі anti-ОІ2GPI лӘЁл‘җ м–‘м„ұмқё кІҪмҡ°, SLE нҷҳмһҗм—җм„ң aCLмқҙ мӨ‘л“ұлҸ„ лҳҗлҠ” лҶ’мқҖ м—ӯк°ҖлЎң м§ҖмҶҚ м–‘м„ұмқё кІҪмҡ°мқҙлӢӨ. нҳҲм „ л°ңмғқмқҳ м Җмң„н—ҳкө°мқҖ aCL, anti-ОІ2GPIк°Җ лӮ®мқҖ лҳҗлҠ” мӨ‘л“ұлҸ„ м—ӯк°ҖлЎң лӢЁлҸ…мңјлЎң м–‘м„ұмқҙкұ°лӮҳ к°„н—җм ҒмңјлЎң м–‘м„ұмқ„ ліҙмқҙлҠ” кІҪмҡ°мқҙлӢӨ. н•ӯмқём§Җм§Ҳн•ӯмІҙ м–‘м„ұмқҙм§Җл§Ң нҳҲм „ кіјкұ°л Ҙмқҙ м—Ҷкі SLEк°Җ лҸҷл°ҳлҗҳм§Җ м•ҠмқҖ нҷҳмһҗм—җм„ң м•„мҠӨн”јлҰ° м№ҳлЈҢлҠ” к¶Ңкі лҗҳм§Җ м•Ҡм§Җл§Ң нҳҲм „ л°ңмғқмқҳ кі мң„н—ҳкө°мқё кІҪмҡ° лҳҗлҠ” лӢӨлҘё нҳҲм „ мң„н—ҳмқёмһҗк°Җ н•Ёк»ҳ мһҲлҠ” кІҪмҡ° м Җмҡ©лҹү м•„мҠӨн”јлҰ°мқҙ мқјм°Ё мҳҲл°© м•Ҫм ңлЎң к¶Ңкі лҗңлӢӨ. APSмқҙл©ҙм„ң м •л§Ҙ нҳҲм „мқҙ мІҳмқҢмңјлЎң л°ңмғқн•ң кІҪмҡ° кІҪкө¬ н•ӯмқ‘кі м ңлҘј ліөмҡ©н•ҳлҠ” кІғмқҙ к¶Ңмң лҗҳкі лӘ©н‘ң INRмқҖ 2-3мқҙлӢӨ. INRмқ„ 3 мқҙмғҒмңјлЎң мң м§Җн•ҳлҠ” кІғмқҖ мһ¬л°ңлҘ мқ„ мӨ„мқҙм§Җ лӘ»н•ңлӢӨ. APSмқҙл©ҙм„ң лҸҷл§ҘнҳҲм „ лҳҗлҠ” мһ¬л°ңм„ұ нҳҲм „мқ„ лҸҷл°ҳн•ң кІҪмҡ° лӘ©н‘ң INRмқ„ 3 мқҙмғҒмңјлЎң мң м§Җн•ҳл©ҙ мһ¬л°ңлҘ мқҙ к°җмҶҢн•ҳл©° м¶ңнҳҲлЎң мқён•ң мӮ¬л§қмқҖ нҳҲм „мңјлЎң мқён•ң мӮ¬л§қліҙлӢӨ лҚң нқ”н•ҳлӢӨ[4]. к·ёлҹ¬лӮҳ н•ӯмқ‘кі мҡ”лІ•мқҳ м№ҳлЈҢ мӢңм—җлҠ” нҷҳмһҗмқҳ м¶ңнҳҲм—җ лҢҖн•ң мң„н—ҳлҸ„лҘј кі л Өн•ҳм—¬м•ј н•ңлӢӨ. м№ҳлЈҢ нӣ„ нҳҲм „ мһ¬л°ңмқҳ мң„н—ҳмқҖ м№ҳлЈҢ мӨ‘лӢЁ мІ« 6к°ңмӣ”м—җ к°ҖмһҘ лҶ’лӢӨ. л”°лқјм„ң мқҙм „м—җ нҳҲм „мқҙ л°ңмғқн•ҳмҳҖлҚҳ нҷҳмһҗм—җм„ңлҠ” нҸүмғқ н•ӯмқ‘кі м№ҳлЈҢк°Җ н•„мҲҳм ҒмқҙлӢӨ[10].
APSлҠ” м·ҢмһҘм—ј л°Ҹ мӢ мһҘ нҳҲм „м„ұ лҜём„ёнҳҲкҙҖлі‘мҰқмқҳ л“ңл¬ё мӣҗмқёмқҙлӮҳ 진лӢЁ л°Ҹ м№ҳлЈҢк°Җ лҠҰм–ҙм§Җл©ҙ нҷҳмһҗмқҳ мҳҲнӣ„м—җ м№ҳлӘ…м Ғмқј мҲҳ мһҲм–ҙ мһ¬л°ңм„ұ м·ҢмһҘм—јм—җм„ң мӣҗмқёмқҙ лӘ…нҷ•н•ҳм§Җ м•ҠмқҖ кІҪмҡ° APSлҘј мӣҗмқё м§ҲнҷҳмңјлЎң кі л Өн•ҙм•ј н•ңлӢӨ.



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






