žĄú Ž°†
ÍīĎŽ≤ĒžúĄ ŪŹźžÉČž†Ąž¶ĚžĚÄ žąúŪôėŪóąŪÉąžĚī žěąŽäĒ Í≤Ĺžöį 1žčúÍįĄ žĚīŽāī žā¨ŽßĚŽ•†žĚÄ žēĹ 25%, žč¨ŪŹźž†ēžßÄÍįÄ ŽŹôŽįėŽźú Í≤Ĺžöį 30žĚľ žā¨ŽßĚŽ•†žĚī žēĹ 50%žóź žĚīŽ•ľ ž†ēŽŹĄŽ°ú Žč®Íłįžā¨ŽßĚŽ•†žĚī Žß§žöį ŽÜížĚÄ žßąŪôėžúľŽ°ú, ž°įÍłįžóź ž†Āž†ąŪēú žßĄŽč® ŽįŹ žĻėŽ£ĆÍįÄ žöĒÍĶ¨ŽźúŽč§[1]. ÍīĎŽ≤ĒžúĄ ŪŹźžÉČž†Ąž¶Ě ŪôėžěźžĚė ž£ľŽźú žĻėŽ£Ćž†ĄŽěĶžĚÄ ž°įÍłįžóź Ūėąž†Ąžö©Ūēīž†úŽ•ľ Ūą¨žó¨Ūēėžó¨ ŪėąŽ•ėžó≠ŪēôžĚĄ ŪöĆŽ≥ĶžčúŪā§Í≥† Ūē≠žĚĎÍ≥† žĻėŽ£ĆŽ•ľ žú†žßÄŪēėŽäĒ Í≤ÉžĚīŽč§[2]. ŪēėžßÄŽßĆ ŪôėžěźžĚė žÉĀŪÉúžóź ŽĒįŽĚľ Ūėąž†Ąž†úÍĪįžö© ÍłįÍĶ¨(rheolytic thrombectomy device)žôÄ Ūėąž†Ąžö©Ūēīž†úŽ•ľ žĚīžö©Ūēú ž§Ďžě¨ž†Ā žčúžą†žĚīŽāė žąėžą†ž†Ā žĻėŽ£Ć(surgical pulmonary embolectomy) ŽďĪŽŹĄ Í≥†Ž†§ŽźėÍ≥† žěąŽč§[2,3]. ŪēėžßÄŽßĆ ÍīĎŽ≤ĒžúĄ ŪŹźžÉČž†Ąž¶Ě ŪôėžěźžóźžĄú Ūėąž†Ąžö©Ūēīž†úŽ•ľ Ūą¨žó¨ŪĖąžĚƞ󟎏Ą ŽįėžĚĎŪēėžßÄ žēäÍ≥† žč¨ŪŹźž†ēžßÄÍįÄ ŽįúžÉĚŪēėÍ≤Ć ŽźėŽ©ī žč¨ŪŹźžÜĆžÉĚžą†(cardiopulmonary resuscitation)žĚĄ žčúŪĖČŪēėŽäĒ Í≤ÉŽßĆžúľŽ°úŽäĒ ÍįÄÍĶźžĻėŽ£Ć(bridge-to-recovery)Ž°ú ž∂©Ž∂ĄŪēėžßÄ žēäŽč§. žĶúÍ∑ľ Ūėąž†Ąžö©Ūēī žĻėŽ£ĆŽāė ŪŹźžÉČž†Ą ž†ąž†úžą†žĚĄ žčúŪĖČŪēėÍłį žĖīŽ†§žöł ž†ēŽŹĄŽ°ú Ūėąžó≠Ūēôž†ĀžúľŽ°ú Ž∂ąžēąž†ēŪēú ŪôėžěźžóźžĄú ž≤īžôłŽßČ žāįžÜĆŪôĒ žě•žĻė(extracorporeal membrane oxygenation, ECMO)Ž•ľ žĚīžö©Ūēú ÍįÄÍĶźžĻėŽ£ĆžĚė Ūö®Í≥ľÍįÄ Ž≥īÍ≥†ŽźėÍ≥† žěąŽč§[1,3-5].
ž†ÄžěźŽď§žĚÄ žč¨ŪŹźž†ēžßÄŽ•ľ ŽŹôŽįėŪēú ÍīĎŽ≤ĒžúĄ ŪŹźžÉČž†Ąž¶Ě ŪôėžěźžóźžĄú Ūėąž†Ąžö©Ūēīž†ú žā¨žö© ŽįŹ ECMOŽ•ľ žĚīžö©Ūēú ÍĶ¨ž°įžöĒŽ≤ēžĚĄ ŪÜĶŪēī žĄĪÍ≥Ķž†ĀžúľŽ°ú žĻėŽ£ĆŪēú 2žėąŽ•ľ Í≤ĹŪóėŪēėžėÄÍłįžóź Ž¨łŪóĆÍ≥†žįįÍ≥ľ Ūē®ÍĽė žĚīŽ•ľ Ž≥īÍ≥†ŪēėŽäĒ ŽįĒžĚīŽč§.
ž¶Ě Ž°Ä
ž¶ĚŽ°Ä 1
Ūôė žěź: žĖĎ„Äá„Äá, 23žĄł žó¨žěź
ž£ľ žÜĆ: žč§žč†
ŪėĄŽ≥ĎŽ†•: Ž≤Ąžä§ ž†ēŽ•ėžě•žóź žďįŽü¨žßĄ žĪĄŽ°ú ŽįúÍ≤¨ŽźėžĖī 119 ŪÜĶŪēī žĚĎͳȞ觎°ú ŽāīžõźŪēėžėÄŽč§.
Í≥ľÍĪįŽ†•: Žāīžõź 3ž£ľ ž†Ą, žė§Ž•łž™Ĺ Ž¨īŽ¶é Í≥®ÍīÄž†ąžóľžúľŽ°ú ÍīÄž†ąÍ≤Ĺ žčúžą†žĚĄ ŽįõžĚÄ ŪõĄ ŽŹĄžõÄ žóÜžĚī ÍĪįŽŹô ÍįÄŽä•ŪēėžėÄžúľŽāė, ŽĆÄŽ∂ÄŽ∂ĄžĚė žčúÍįĄžĚĄ žĻ®žÉĀžóźžĄú žēąž†ēŪēėŽ©īžĄú Ž≥īŽÉąžúľŽ©į Žāīžõź 1ž£ľ ž†ĄŽ∂ÄŪĄį ŪėłŪĚ° Í≥§ŽěÄžĚī žěąžóąŽč§.
ÍįÄž°ĪŽ†• ŽįŹ žā¨ŪöĆŽ†•: ŪäĻžĚī žā¨Ūē≠ žóÜžóąŽč§.
žĚīŪēôž†Ā žÜĆÍ≤¨: Žāīžõź ŽčĻžčú žĚėžčĚžĚÄ ŽįėŪėľžąė žÉĀŪÉúžėÄÍ≥† ŪėąžēēžĚÄ žł°ž†ēŽźėžßÄ žēäžēėžúľŽ©į, Žß•Žįē 130ŪöĆ/Ž∂Ą, ŪėłŪĚ°žąė 37ŪöĆ/Ž∂Ą, ž≤īžė® 36.8‚ĄÉžėÄŽč§. ŪĚČŽ∂Ä ž≤≠žßĄžÉĀ žč¨žĚĆžĚÄ ŽĻ†Ž•īÍ≥† žēĹŪēėÍ≤Ć Žď§Ž†łžúľŽ©į ŪėłŪĚ°žĚĆžĚÄ ž†ēžÉĀžĚīžóąŽč§. žč†žě• 165 cm, Ž™łŽ¨īÍ≤ĆŽäĒ 85 kgžĚīžóąžúľŽ©į, žĖĎžł° ŪēėžßÄžĚė Ūē®žöĒŽ∂ÄžĘÖžĚÄ Ž™ÖŪôēŪēėžßÄ žēäžēėŽč§.
Í≤Äžā¨žč§ žÜĆÍ≤¨: Žāīžõź žčú žčúŪĖČŪēú Žß•ŽįēžāįžÜĆžł°ž†ēÍłį žāįžÜĆŪŹ¨ŪôĒŽŹĄŽäĒ 80%, Žßźžīą Ūėąžē°Í≤Äžā¨žóźžĄú ŽįĪŪėąÍĶ¨ 10,300/mm3, ŪėąžÉČžÜĆ 11.9 g/dL, ŪėąžÜĆŪĆź 142,000/mm3žĚīžóąŽč§. ŽĆÄÍłį(room air) ž§Ď ŽŹôŽß•Ūėą ÍįÄžä§ Í≤Äžā¨žóźžĄú pH 6.99, PaCO2 64.4 mmHg, PaO2 134.1 mmHg, HCO3Ôľć 15.6 mmol/LžĚīžóąŽč§. žÉĚŪôĒŪēô Í≤Äžā¨žóźžĄú AST 21 IU/L, ALT 17 IU/L, BUN 11 mg/dL, Cr 0.9 mg/dL, LDH 618 U/L, CPK 77 U/L, CK-MB 0.9 ng/mL, Troponin-I 0.01 ng/mL, BNP 283 pg/mL, D-dimerŽäĒ 10,237 ng/ mLŽ°ú žł°ž†ēŽźėžóąŽč§.
ŪĚČŽ∂Ä Žį©žā¨žĄ†: Í≤ĹŽŹĄžĚė žč¨ŽĻĄŽĆÄ ŽįŹ ŪŹźžöłŪėą žÜĆÍ≤¨žĚī Ž≥īžėÄŽč§.
žč¨ž†ĄŽŹĄ: ŽŹôžĄĪŽĻąŽß• žÜĆÍ≤¨žĚĄ Ž≥īžėÄŽč§.
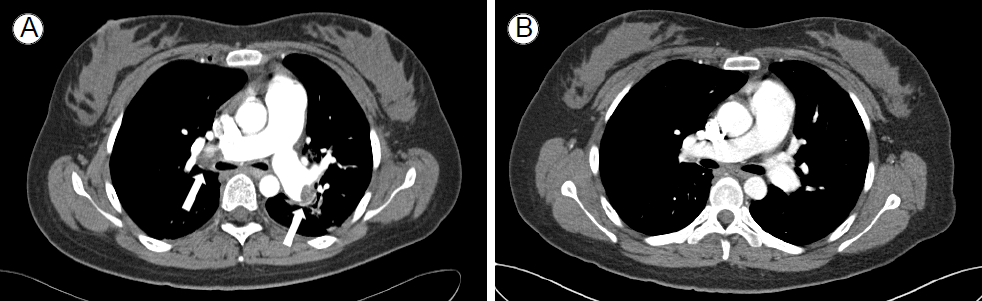
žĻėŽ£Ć ŽįŹ Í≤ĹÍ≥ľ: Žāīžõź ŽčĻžčú ŪėłŪĚ°Ž∂Äž†Ą ŽįŹ žáľŪĀ¨ žÉĀŪÉúŽ°ú žąėžē° Í≥ĶÍłČ ŽįŹ ÍłįÍīÄ žāĹÍīÄ ŽįŹ žäĻžēēž†úŽ•ľ Ūą¨žó¨ŪēėžėÄžúľŽāė žč¨ž†ēžßÄ ŽįúžÉĚŪēėžó¨ žč¨ŪŹźžÜĆžÉĚžą†žĚĄ žčúŪĖČŪēėžėÄÍ≥† žč¨ŪŹźžÜĆžÉĚžą† žčúŪĖČ 5Ž∂Ą Í≤ĹÍ≥ľ ŪõĄ žěźŽįúž†Ā žč¨žě• žąúŪôėžĚī ŽŹĆžēĄžôĒŽč§. Í≤ĹŪĚČŽ∂Ä žč¨žīąžĚĆŪĆĆŽ•ľ žčúŪĖČŪēėžėÄÍ≥† ŪĚČÍ≥®žóį Žč®ž∂ē Žč®Ž©īŽŹĄžóźžĄú žöįžč¨žč§ Ūôēžě• žÜĆÍ≤¨Í≥ľ žč¨žč§ž§ĎÍ≤©žĚė žó≠ŪĖČžĄĪ žöīŽŹôžúľŽ°ú žĚłŪēú DŪėēžĚė žĘĆžč¨žč§ Ž™®žĖϞ̥ Ž≥īžėÄŽč§(Fig. 1). ͳȞĄĪ ŪŹźžÉČž†Ąž¶Ěžóź žĚėŪēú žč¨žĚłžĄĪ žáľŪĀ¨ žÉĀŪÉúŽ°ú ŪĆźŽč®Ūēėžó¨, dalteparin(Fragmin¬ģ, 8,000 U) ŪĒľŪēė ž£ľžā¨Ž°ú Ūą¨žó¨ŪēėžėÄžúľŽ©į, ŪĚČŽ∂Ä ž†ĄžāįŪôĒ Žč®žłĶ ŪėąÍīÄžī¨žėĀžĚĄ žčúŪĖČŪēėžėÄÍ≥†, žĖĎžł° ŪŹźŽŹôŽß• ž£ľÍłįÍīÄžßÄŽ•ľ ŪŹ¨Ūē®Ūēú žĖĎžł° ŪŹźŽŹôŽß•žóź Žč§ŽįúžĄĪžĚė ž∂©ŽßĆ Í≤įžÜźžĚī ÍīÄžįįŽźėžóąŽč§(Fig. 2A). ž†Āž†ąŪēú žąėžē° Í≥ĶÍłČÍ≥ľ žäĻžēēž†ú žā¨žö©žóźŽŹĄ žáľŪĀ¨ žÉĀŪÉú žßÄžÜ掟ėžĖī Alteplase (Actilyse¬ģ) 100 mgžĚĄ ŽĎź žčúÍįĄ ŽŹôžēą ž†ēŽß• ž£ľžā¨ŪēėžėÄŽč§. Alteplase Ūą¨žó¨ ŽŹĄž§Ď Ūėąžēē žł°ž†ēŽźėžßÄ žēäÍ≥† žĖĎžł° žöĒÍ≥® ŽŹôŽß•Í≥ľ ŽĆÄŪáī ŽŹôŽß•žóźžĄú Žß•ŽįēžĚī žīČžßÄŽźėžßÄ žēäžēĄ ECMOŽ•ľ žčúŪĖČŪēėžėÄŽč§. ECMO ÍįÄŽŹô ŪõĄ ŪėąžēēžĚÄ 124/70 mmHgŽ°ú ŪöĆŽ≥ĶŽźėžóąŽč§. žĚīŪõĄ ŪôúŽ†• žßēŪõĄÍįÄ žēąž†ēŽźėžĖī žěÖžõź 3žĚľžßł ECMO žĚīŪÉąžóź žĄĪÍ≥ĶŪēėžėÄŽč§. žěÖžõź 6žĚľžßł Cr 5.7 mg/dLÍĻĆžßÄ žÉĀžäĻŪēėžėÄžúľŽāė ž†Āž†ąŪēú žąėžē° žĻėŽ£Ć ŽįŹ žĚīŽá®ž†ú žā¨žö©žúľŽ°ú žĚīŪõĄ ž†źžį® Ūėłž†ĄŽźėžóąŽč§. ŪôėžěźŽäĒ 21Ž≥Ϟ̾žßł Ūáīžõź ŪõĄ warfarin Ž≥Ķžö©ŪēėŽ©īžĄú ŪėĄžě¨ žôłŽěėžóźžĄú 9ÍįúžõĒžßł ž∂Ēž†Ā ÍīÄžįį ž§ĎžĚīŽ©į žč†ÍłįŽä•žĚÄ ž†ēžÉĀžúľŽ°ú ŪöĆŽ≥ĶŽźėžóąžúľŽ©į ž∂Ēž†Ā žčúŪĖČŪēú ŪĚČŽ∂Ä ž†ĄžāįŪôĒ Žč®žłĶ ŪėąÍīÄžī¨žėĀžóźžĄú ŪŹźŪėąž†ĄžÉČž†Ąž¶ĚžĚīŽāė žč¨Ž∂Äž†ēŽß•Ūėąž†Ąž¶ĚžĚė žě¨ŽįúžĚÄ Ž≥īžĚīžßÄ žēäÍ≥† žěąŽč§(Fig. 2B).
ž¶ĚŽ°Ä 2
Ūôė žěź: ÍĻÄ„Äá„Äá, 47žĄł Žā®žěź
ž£ľ žÜĆ: ŪėłŪĚ°Í≥§ŽěÄ, žč§žč†
ŪėĄŽ≥ĎŽ†•: Žāīžõź 30Ž∂Ą ž†Ą ÍįĎžěźÍłį ŽįúžÉĚŪēú New York Heart Association functional class IVžĚė ŪėłŪĚ°Í≥§ŽěÄÍ≥ľ ÍįÄžäī ŪÜĶž¶Ě ŪėłžÜĆŪēėŽ©į žďįŽü¨ž†ł žĚĎͳȞ觎°ú ŽāīžõźŪēėžėÄŽč§.
Í≥ľÍĪįŽ†•: Žāīžõź 5ÍįúžõĒ ž†ĄŽ∂ÄŪĄį ÍįĄŪ󟞆ĀžúľŽ°ú ŽÖłžěĎžĄĪ ŪĚČŪÜĶ ŽįŹ ŪėłŪĚ°Í≥§ŽěÄžĚī žěąžóąÍ≥† ÍįúžĚłžĚėžõźžóźžĄú ž≤úžčĚ žßĄŽč®ŽįõÍ≥† žēĹŽ¨ľ žĻėŽ£Ć ž§ĎžĚīžóąŽč§.
ÍįÄž°ĪŽ†•: ŪäĻžĚī žā¨Ūē≠ žóÜžóąŽč§.
žā¨ŪöĆŽ†•: 10ÍįĎŽÖĄžĚė ŪĚ°žóįŽ†•žĚī žěąžóąŽč§.
žĚīŪēôž†Ā žÜĆÍ≤¨: Žāīžõź ŽčĻžčú ŪėąžēēžĚÄ žł°ž†ēŽźėžßÄ žēäžēėÍ≥†, Žß•Žįē 148ŪöĆ/Ž∂Ą, ŪėłŪĚ°žąė 40ŪöĆ/Ž∂Ą, ž≤īžė® 36.7‚ĄÉžėÄŽč§. žĚėžčĚžĚÄ ŪėľŽĮłŪēėÍ≥† ͳȞĄĪ Ž≥ĎžÉČ žÜĆÍ≤¨žĚīžóąŽč§. ŪĚČŽ∂Ä ž≤≠žßĄžÉĀ žč¨žĚĆžĚÄ ŽĻ†Ž•īÍ≥† Í∑úžĻôž†ĀžĚīŽ©į žě°žĚĆžĚÄ žóÜžóąžúľŽ©į žĖĎ ŪŹźžēľžóźžĄú ž≤úŽ™ÖžĚĆžĚī Žď§Ž†łŽč§. žĖĎžł° ŪēėžßÄžĚė Ūē®žöĒŽ∂ÄžĘÖžĚÄ žóÜžóąŽč§.
Í≤Äžā¨žč§ žÜĆÍ≤¨: Žāīžõź ŽčĻžčú žčúŪĖČŪēú ŽĆÄÍłį ž§Ď ŽŹôŽß•Ūėą Í≤Äžā¨ŽäĒ pH 7.37, PaO2 55.6 mmHg, PaCO2 28.0 mmHg, HCO3Ôľć 16.5 mmol/L, žāįžÜĆŪŹ¨ŪôĒŽŹĄ 87.8%žėÄŽč§. Žßźžīą Ūėąžē°Í≤Äžā¨žóźžĄú ŽįĪŪėąÍĶ¨ 17,200/mm3, ŪėąžÉČžÜĆ 16.0 g/dL, ŪėąžÜĆŪĆź 227,000/mm3žĚīžóąŽč§. žÉĚŪôĒŪēô Í≤Äžā¨žóźžĄú AST 65 IU/L, ALT 62 IU/L, BUN 18 mg/dL, Cr 1.3 mg/dL, LDH 562 U/L, CPK 71 U/L, CK-MB 1.0 ng/mL, Troponin-I 0.02 ng/mL, BNP 49 pg/mL, D-dimerŽäĒ 58,495 ng/mLŽ°ú žł°ž†ēŽźėžóąŽč§.
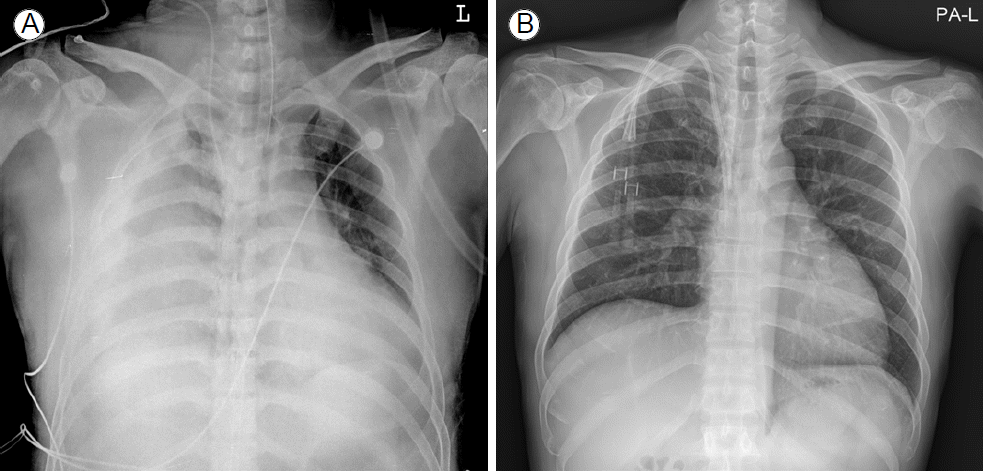
ŪĚČŽ∂Ä Žį©žā¨žĄ†: žč¨ŽĻĄŽĆÄžôÄ ŪŹźžöłŪėą ŽįŹ žöįžł° ŪŹźžēľžóź žč¨ŪŹźžÜĆžÉĚžą† žĚīŪõĄžóź ŽįúžÉĚŪēú ŪėąŪĚȞ̥ Ž≥īžėÄŽč§(Fig. 3A).
žč¨ž†ĄŽŹĄ: ŽŹôžĄĪŽĻąŽß• ŽįŹ žú†ŽŹĄ IžĚė ÍĪįŽĆÄ SŪĆĆ, žú†ŽŹĄ IIIžĚė ÍĪįŽĆÄ QŪĆĆ ŽįŹ TŪĆĆ žó≠žúĄ(S1Q3T3) ŽįŹ žöįÍįĀžį®Žč® žÜĆÍ≤¨žĚĄ Ž≥īžėÄŽč§.
žĻėŽ£Ć ŽįŹ Í≤ĹÍ≥ľ: Žāīžõź žßĀŪõĄ žąėžē° Í≥ĶÍłČ ŽįŹ žäĻžēēž†ú ž†ēž£ľŪēėžėÄÍ≥† Ž≤§žłĄŽ¶¨ Žßąžä§ŪĀ¨Ž•ľ žĚīžö©Ūēėžó¨ žāįžÜĆ 15 L/min, FiO2 50%Ž°ú Ūą¨žó¨ŪēėžėÄžúľŽāė Ūėąžēē 57/32 mmHg, ŪėłŪĚ°žąė Ž∂ĄŽčĻ 40ŪöĆ žĚīžÉĀ žēÖŪôĒŽźėžĖī ž†ÄžāįžÜĆŪėąž¶ĚžĚÄ ÍĶźž†ēŽźėžßÄ žēäÍ≥† žĚėžčĚŽŹĄ ŪėľŽĮłŪēīž†ł ÍłįÍīÄ žāĹÍīÄ ŽįŹ žäĻžēēž†úŽ•ľ Ūą¨žó¨ŪēėžėÄŽč§. Í≤ĹŪĚČŽ∂Ä žč¨žīąžĚĆŪĆĆŽ•ľ žčúŪĖČŪēėžėÄÍ≥† ŪĚČÍ≥®žóį Žč®ž∂ē Žč®Ž©īŽŹĄžóźžĄú žöįžč¨žč§ Ūôēžě• žÜĆÍ≤¨Í≥ľ žĚīŽ°ú žĚłŪēú žÉĀŽĆÄž†ĀžĚł žĘĆžč¨žč§ ŪĀ¨Íłį ÍįźžÜĆÍįÄ ÍīÄžįįŽźėžóąŽč§. Žāīžõź 15Ž∂Ą ŪõĄ žč¨ž†ēžßÄÍįÄ ŽįúžÉĚŪēėžó¨ žč¨ŪŹźžÜĆžÉĚžą†žĚĄ žčúŪĖČŪēėžėÄÍ≥† žč¨ŪŹźžÜĆžÉĚžą† žčúŪĖČ 12Ž∂Ą Í≤ĹÍ≥ľ ŪõĄ žěźŽįúž†Ā žč¨žě• žąúŪôėžĚī ŽŹĆžēĄžôĒŽč§. ŪĚČŽ∂Ä ž†ĄžāįŪôĒ Žč®žłĶ ŪėąÍīÄžī¨žėĀžĚĄ žčúŪĖČŪēėžėÄÍ≥† žĖĎžł° ŪŹźž£ľÍłįÍīÄžßÄŽ•ľ ŪŹ¨Ūē®Ūēú žĖĎžł° ŪŹźŽŹôŽß•žóź Žč§ŽįúžĄĪžĚė ž∂©ŽßĆ Í≤įžÜźžĚī ÍīÄžįįŽźėžóąŽč§. ͳȞĄĪ ŪŹźžÉČž†Ąž¶Ěžóź žĚėŪēú žč¨žĚłžĄĪ žáľŪĀ¨ žÉĀŪÉúŽ°ú ŪĆźŽč®Ūēėžó¨, dalteparin (Fragmin¬ģ, 8,000 U) ŪĒľŪēė ž£ľžā¨ŪēėÍ≥† Alteplase (Actilyse¬ģ) 100 mgžĚĄ ŽĎź žčúÍįĄ ŽŹôžēą ž†ēŽß• ž£ľžā¨ŪēėžėÄŽč§. Alteplase Ūą¨žó¨ ŽŹĄž§Ď žāįžÜĆŪŹ¨ŪôĒŽŹĄ 72.9% ŽįŹ Ūėąžēē 51/36 mmHgŽ°ú žáľŪĀ¨ žÉĀŪÉú žßÄžÜ掟ėžĖī ECMOŽ•ľ žčúŪĖČŪēėžėÄŽč§. ECMO ÍįÄŽŹô ŪõĄ Žß•ŽįēžāįžÜĆžł°ž†ēÍłį žāįžÜĆ ŪŹ¨ŪôĒŽŹĄŽäĒ 91%, ŪėąžēēžĚÄ 90/60 mmHgŽ°ú ŪöĆŽ≥ĶŽźėžóąŽč§. Ūėąž†Ą žö©Ūēīž†úžôÄ Ūó§ŪĆĆŽ¶į Ūą¨žó¨ ŪõĄ ŪēėžēÖÍ≥® Ž∂ÄÍ≤įŪē©Ž∂ÄžôÄ žĻėž°įÍ≥® Í≥®ž†ąŽ∂ÄžĚė žįĹžÉĀžĚĄ ŪÜĶŪēī ž∂úŪėąžĚī žßÄžÜ掟ėžĖī ÍįúŽį©žĄĪ žįĹžÉĀŽ∂ÄžĚė ÍĶ≠žÜĆ žßÄŪėą ŽįŹ ŽīČŪē©žĚĄ žčúŪĖČŪēėžėÄÍ≥† žĚīŪõĄ ž∂úŪėąžĚÄ ž°įž†ąŽźėžóąŽč§. ŽėźŪēú žč¨ŪŹźžÜĆžÉĚžą† ŪõĄ žöįžł° ŪėąŪĚČžĚī ŽįúžÉĚŪēėžó¨ ž¶Čžčú ŪŹźžáĄ ŪĚČÍīÄ žāĹÍīÄžą†žĚĄ žčúŪĖČŪēėžėÄžúľŽ©į ͳȞĄĪ ž∂úŪėąŽ°ú žĚłŪēú ŽĻąŪėąÍ≥ľ Í∑łŽ°ú žĚłŪēú žáľŪĀ¨ žÉĀŪÉú žßÄžÜ掟ėžĖī žąėŪėąžĚĄ žčúŪĖČŪēėžėÄŽč§. žĚīŪõĄ ŪôúŽ†• žßēŪõĄÍįÄ žēąž†ēŽźėžĖī žěÖžõź 5žĚľžßł ECMO žĚīŪÉąžóź žĄĪÍ≥ĶŪēėžėÄŽč§. ŪēėžēÖÍ≥® Ž∂ÄÍ≤įŪē©Ž∂ÄžôÄ žĻėž°įÍ≥® Í≥®ž†ąŽ∂Ä žą†ž†Ą ž∂Ēž†Ā ÍīÄžįįŪēú ŪĚČŽ∂Ä ž†ĄžāįŪôĒ Žč®žłĶ ŪėąÍīÄžī¨žėĀžóźžĄú ŪŹźŽŹôŽß•žóź Žč§ŽįúžĄĪžĚė ž∂©ŽßĆ Í≤įžÜźžĚī Ūėłž†ĄŽźėžóąžĚƞ̥ ŪôēžĚłŪēėžėÄÍ≥† ŪôėžěźŽäĒ 14Ž≥Ϟ̾žßł ÍłįÍ≥Ą ŪôėÍłį žĚīŪÉąžóź žĄĪÍ≥ĶŪēėžėÄŽč§. žč¨ŽĻĄŽĆÄ ŽįŹ ŪŹźžöłŪėąŽŹĄ Ūėłž†ĄŽźėžóąÍ≥† žöįžł° ŪŹźžóź Ž≥īžĚīŽćė ŪėąŪĚČŽŹĄ ŪĚČÍīÄ ž†úÍĪį ŪõĄ žÉąŽ°ú žÉĚÍłįžßÄ žēäžēėŽč§(Fig. 3B). ŽėźŪēú ͳȞĄĪ žč†Ž∂Äž†ĄžĚī ŽŹôŽįėŽźėžĖī žč†ŽĆÄž≤ī žöĒŽ≤ēžĚĄ žú†žßÄŪēėŽč§ÍįÄ 38Ž≥Ϟ̾žßłŽ∂ÄŪĄį žÜĆŽ≥ÄŽüČžĚī ŪēėŽ£® 1.5 L žĚīžÉĀ žú†žßÄŽźėŽ©į Cr 8.1 mg/dLžóźžĄú 3.7 mg/dLÍĻĆžßÄ Ūėłž†ĄžĚĄ Ž≥īžó¨ Ūėąžē° Ūą¨žĄĚžĚĄ ž§ĎžßÄŪēėžėÄŽč§. 52žĚľŽ≥Ϟ̾žßł Ūáīžõź ŪõĄ warfarin Ž≥Ķžö©ŪēėŽ©īžĄú ŪėĄžě¨ žôłŽěėžóźžĄú 12ÍįúžõĒžßł ž∂Ēž†ĀÍīÄžįį ž§ĎžĚīŽ©į žč†ÍłįŽä•ŽŹĄ ž†ēžÉĀžúľŽ°ú ŪöĆŽ≥ĶŽźėžóąžúľŽ©į ŪŹźŪėąž†ĄžÉČž†Ąž¶ĚžĚīŽāė žč¨Ž∂Äž†ēŽß•Ūėąž†Ąž¶ĚžĚė žě¨ŽįúžĚÄ Ž≥īžĚīžßÄ žēäÍ≥† žěąŽč§.
Í≥† žįį
ÍīĎŽ≤ĒžúĄ ŪŹźžÉČž†Ąž¶ĚžĚÄ ŪŹźžÉČž†Ąž¶ĚžĚī žěąžúľŽ©īžĄú Žč§Ž•ł žõźžĚł žóÜžĚī žąėž∂ēÍłį ŪėąžēēžĚī 90 mmHg ŽĮłŽßĆžĚīÍĪįŽāė ŪŹČžÜĆ Ūėąžēēžóź ŽĻĄŪēī 40 mmHg žĚīžÉĀ ÍįźžÜĆŪēėÍĪįŽāė žáľŪĀ¨ žÉĀŪÉúžĚł Í≤ĹžöįŽ•ľ ŽßźŪēúŽč§[2]. ŪŹźžÉČž†Ąž¶ĚžĚė Žč®Íłį žā¨ŽßĚŽ•†(3ÍįúžõĒ)žĚÄ 15.3%Ž°ú žā¨ŽßĚžúĄŪóėžĚÄ žč¨ŪŹźž†ēžßÄÍįÄ žěąžóąŽćė Í≤Ĺžöį 70%, žäĻžēēž†úÍįÄ ŪēĄžöĒŪēú žáľŪĀ¨žĚł Í≤Ĺžöį 30%, žáľŪĀ¨ÍįÄ ŽāėŪÉÄŽāėžßÄ žēäžĚÄ Í≤Ĺžöį 2% žĚīŪēėŽ°ú ž∂Ēž†ēŪēėÍ≥† žěąŽč§[6-8]. ÍīĎŽ≤ĒžúĄ ŪŹźžÉČž†Ąž¶Ě ŪôėžěźžóźžĄúŽäĒ Ūó§ŪĆĆŽ¶įžúľŽ°ú Ūē≠žĚĎÍ≥† žĻėŽ£ĆžôÄ Ūē®ÍĽė ÍłąÍłį žā¨Ūē≠žĚī žó܎觎©ī Ūėąž†Ąžö©Ūēīž†ú žĻėŽ£ĆŽ•ľ Í∂Ćžě•ŪēėÍ≥† žěąŽč§[2]. ŪēėžßÄŽßĆ ŪŹźžÉČž†Ąž¶ĚžĚė žßĄŪĖČžĚī ŽĻ†Ž•ľ Í≤Ĺžöį žĻėŽ£Ćžóź ŽįėžĚĎŪēėžßÄ žēäÍ≥† Ūėąž†Ąžö©Ūēīž†úŽ•ľ žā¨žö©ŪĖąžĚƞ󟎏Ą žč¨ŪŹźž†ēžßÄŽ•ľ žĚľžúľžľú ŽÜížĚÄ žā¨ŽßĚŽ•†žĚĄ Ž≥īžĚīÍ≤Ć ŽźúŽč§. Ūėąž†Ąž†úÍĪįžö© ÍłįÍĶ¨(rheolytic thrombectomy device)žôÄ Ūėąž†Ąžö©Ūēīž†úŽ•ľ žĚīžö©Ūēú ž§Ďžě¨ž†Ā žčúžą†žĚīŽāė žąėžą†ž†Ā žĻėŽ£Ć(surgical pulmonary embolectomy) ŽďĪŽŹĄ Í≥†Ž†§Ūē† žąė žěąžúľŽāė, žč¨ŪŹźž†ēžßÄ ŽďĪ Ūėąžó≠Ūēôž†ĀžúľŽ°ú Ž∂ąžēąž†ēŪēú Í≤Ĺžöį ž†úŪēúž†ĀžĚīÍ≥† žĻėŽ£Ć Í≤įÍ≥ľŽŹĄ žĘčžßÄ žēäžēĄ ŽÜížĚÄ žā¨ŽßĚŽ•†žĚĄ Ž≥īžĚīÍ≥† žěąŽč§[1,5,6]. žĶúÍ∑ľ Ūėąž†Ąžö©ŪēīžĻėŽ£Ćžóź ŽįėžĚĎŪēėžßÄ žēäÍĪįŽāė Ūėąžó≠Ūēôž†ĀžúľŽ°ú Ž∂ąžēąž†ēŪēú ÍīĎŽ≤ĒžúĄ ŪŹźžÉČž†Ąž¶Ě ŪôėžěźžóźžĄú ECMOŽ•ľ žčúŪĖČŪēėžó¨ ÍįÄÍĶźžĻėŽ£ĆŽ°ú žā¨žö©ŪēėÍĪįŽāė Ūėąžó≠Ūēôž†Ā Ž≥īž°į žě•žĻėŽ°ú žā¨žö©Ūēėžó¨ žÉĚž°īžú®žĚĄ Ūėłž†ĄžčúžľįŽč§ŽäĒ Ž≥īÍ≥†ÍįÄ žěąŽč§[4,5].
ECMOŽäĒ žõźžč¨žĄĪ ŪéĆŪĒĄžôÄ ŽßČŪėē žāįŪôĒÍłįŽ•ľ žā¨žö©Ūēėžó¨ ŽßƎ吏ĖīžßĄ ŪŹźžáĄž†Ā ž≤īžôłžąúŪôėŪöĆŽ°úŽ°ú, ÍįÄžä§ ÍĶźŪôėžĚĄ Ž≥īž°įŪēī ž§ĆžúľŽ°úžć® ŪöĆŽ≥Ķžóź ŪēĄžöĒŪēú žčúÍįĄ ŽŹôžēą žč¨žě•Í≥ľ ŪŹźÍłįŽä•žĚĄ Ž≥īž°įŪēėžó¨ žÉĚŽ™Öžú†žßÄŽ•ľ ŽŹĄžôÄž£ľŽäĒ žě•žĻėžĚīŽč§. ECMOŽäĒ ÍīĎŽ≤ĒžúĄ ŪŹźžÉČž†Ąž¶Ě žĻėŽ£Ćžóź žěąžĖī Ūē≠žĚĎÍ≥† žĻėŽ£ĆŽ•ľ ž†úÍ≥ĶŪēėÍ≥† ͳȞĄĪžúľŽ°ú Í≥ľŽ∂ÄŪēėÍįÄ ÍĪłŽ¶į žĘƞ討į©Í≥ľ žĘƞ訞觞̥ žôĄŪôĒžčúŪāīžúľŽ°úžć® ŪôėžěźžĚė žÉĚž≤īžßēŪõĄŽ•ľ žēąž†ēŪôĒžčúŪā§ŽäĒ žě•ž†źžĚĄ ÍįÄžßÄÍ≥† žěąŽč§[9]. ŽėźŪēú ECMOŽäĒ Ūėąž†Ąžö©Ūēī žĻėŽ£Ć ŪõĄ žě¨ÍīÄŽ•ė žÜźžÉĀ(reperfusion injury)Í≥ľ ŪŹźŪėąÍīÄ Ūą¨Í≥ľžĄĪ ž¶ĚÍįÄŽ°ú žĚłŪēú ž†ÄžāįžÜĆž¶ĚžĚī žßÄžÜ掟ėŽäĒ Í≤ĹžöįžóźŽŹĄ ÍłįÍ≥Ąž†ĀžĚł Ž≥īž°įŽ•ľ Ūēīž§ÄŽč§[5]. Maggio ŽďĪ[9]žĚÄ Ūėąžó≠Ūēôž†ĀžúľŽ°ú Ž∂ąžēąž†ēŪēú ÍīĎŽ≤ĒžúĄ ŪŹźžÉČž†Ąž¶Ě ŪôėžěźžĚė žĻėŽ£Ćžóź ECMOŽ•ľ ž§ĎžöĒŪēú žĻėŽ£Ć žąėŽč®žúľŽ°ú Íįēž°įŪĖąžúľŽ©į žĶúÍ∑ľ žó¨Žü¨ žóįÍĶ¨žóźžĄú žąúŪôėŽ∂Äž†ĄžĚīŽāė žč¨ŪŹźž†ēžßÄŽ•ľ ŽŹôŽįėŪēú ÍīĎŽ≤ĒžúĄ ͳȞĄĪ ŪŹźžÉČž†Ąž¶Ě ŪôėžěźžóźžĄú žėąŪõĄŽ•ľ ÍįúžĄ†ŪēėŽäĒ Žćį Ūö®Í≥ľž†ĀžĚīŽĚľÍ≥† Ž≥īÍ≥†ŽźėÍ≥† žěąŽč§[1,3,6,7]. ÍĶ≠ŽāīžóźžĄúŽŹĄ ECMOžĚė ž†Āžö© žā¨Ž°ÄÍįÄ ž†źžį® ž¶ĚÍįÄŪēėÍ≥† žěąžßÄŽßĆ[5] žēĄžßĀ Ūėąž†Ąžö©Ūēīž†ú žĻėŽ£Ć ŪõĄžóźŽŹĄ žßÄžÜ掟ėŽäĒ žáľŪĀ¨Žāė žč¨ŪŹźž†ēžßÄ žÉĀŪÉú žčú Ž∂ÄÍįÄž†Ā žĻėŽ£Ć ŽįŹ ECMO Ž≥ĎŪĖČžĻėŽ£Ćžóź ŽĆÄŪēú Ž™ÖŪôēŪēú ÍįÄžĚīŽďúŽĚľžĚłžĚī ž†ēŽ¶ĹŽźėžĖī žěąžßÄ žēäžĚÄ žÉĀŪÉúžĚīŽč§. ͳȞĄĪ ŪŹźžÉČž†Ąž¶Ě ŪôėžěźžóźžĄú ECMOŽäĒ ŽĆÄŽ∂ÄŽ∂Ą žąėžą†ž†ĀžĚł ŪŹźžÉČž†Ą ž†ąž†úžą† ž†Ąžóź žčúŪĖČŽźėžóąŽč§. žĶúÍ∑ľ Sakuma ŽďĪ[10]žĚÄ Ūėąž†Ąžö©Ūēīž†ú žĻėŽ£ĆŽ•ľ žčúŪĖČŪēú ŪôėžěźžóźžĄú ECMOŽ•ľ ŽŹôžčúžóź žčúŪĖČŪēėŽäĒ Í≤ÉžĚī Ūö®Í≥ľž†ĀžĚīŽĚľÍ≥† Ž≥īÍ≥†ŪēėžėÄŽč§. ŪēėžßÄŽßĆ Maggio ŽďĪ[9]žĚÄ Ūėąž†Ąžö©Ūēī žĻėŽ£Ć, žĻīŪÖĆŪĄįŽ•ľ žĚīžö©Ūēú ž§Ďžě¨žą†(catheter-based interventions), žąėžą†ž†ĀžĚł ŪŹźžÉČž†Ą ž†ąž†úžą†(surgical pulmonary embolectomy)žĚė žĻėŽ£Ć Í≤įÍ≥ľÍįÄ ŽĻĄžä∑ŪēėŽč§Í≥† Ž≥īÍ≥†ŪĖąŽäĒŽćį Í∑ł žĚīžú†Ž°ú ž∂úŪėą, žč†Ž∂Äž†Ą, žč†Í≤ĹŪēôž†Ā Ūē©Ž≥Ďž¶Ě ŽďĪ ECMO žā¨žö©Í≥ľ ÍīÄŽ†®Žźú Ūē©Ž≥Ďž¶ĚžĚĄ ž†úžčúŪēėÍ≥† žěąŽč§.
ECMOŽ•ľ ÍįÄŽŹôŪēėŽäĒ ŽŹôžēąžóźŽäĒ ŽŹĄÍīÄ ŽāīŽ∂Äžóź Ūėąž†ĄžĚī ŽįúžÉĚŪē† žąė žěąžĖī žėąŽį©žĚĄ žúĄŪēī ž†Ąžč†ž†ĀžĚł Ūó§ŪĆĆŽ¶į Ūą¨žó¨ÍįÄ ŪēĄžöĒŪēúŽćį, žĚīžôÄ ÍīÄŽ†®Žźú ž∂úŪėą ŽįŹ Ūėąž†ĄžĚÄ ECMO ÍįÄŽŹô ž§Ď ŽįúžÉĚŪēėŽäĒ ÍįÄžě• ŪĚĒŪēėÍ≥† žč¨ÍįĀŪēú Ūē©Ž≥Ďž¶ĚžĚīŽč§. žĚľŽ≥łžóźžĄú ÍīĎŽ≤ĒžúĄ ŪŹźžÉČž†Ąž¶Ě ŪôėžěźŽ•ľ ŽĆÄžÉĀžúľŽ°ú ECMOŽ•ľ žĚīžö©Ūēėžó¨ žĻėŽ£ĆŽ•ľ žčúŪĖČŪēú Í≤įÍ≥ľŽ•ľ ŽįúŪĎúŪēú žóįÍĶ¨žóźžĄúŽäĒ ž∂úŪėąžĚī 74%žóźžĄú ÍīÄžįįŽźėžóąžúľŽāė žěĄžÉĀž†ĀžúľŽ°ú žú†žĚėŪēú ž∂úŪėąžĚÄ 16%žóźžĄú ŽįúžÉĚŪēėžėÄŽč§[10]. Í∑ł žôł žč†Ž∂Äž†Ą, ŽáĆ ž†ÄžāįžÜĆž¶ĚžĚīŽāė ŽáĆŽāīž∂úŪėąÍ≥ľ žóįÍīÄŽźú žč†Í≤ĹŪēôž†Ā Ūē©Ž≥Ďž¶Ě ŽďĪŽŹĄ ECMO ÍįÄŽŹô ž§Ď ŽįúžÉĚŪēėŽäĒ Ūē©Ž≥Ďž¶ĚžúľŽ°ú Ž≥īÍ≥†ŽźėÍ≥† žěąŽč§[1]. ŪēėžßÄŽßĆ žč¨ŪŹźž†ēžßÄŽ°ú žĚłŪēī žč¨ŪŹźžÜĆžÉĚžą†žĚĄ žčúŪĖČ ŪõĄ Ūėąž†Ą žö©Ūēīž†ú žĻėŽ£ĆŽ•ľ Ūēú žÉĀŪô©žóźžĄúŽäĒ ž§ĎŽĆÄ ž∂úŪėą ŽďĪžĚė Ūē©Ž≥Ďž¶ĚžĚė ŽįúžÉĚ žúĄŪóėŽŹĄÍįÄ ž¶ĚÍįÄŪēėÍłį ŽēĆŽ¨łžóź ŽćĒžöĪ ž£ľžĚė ÍĻäÍ≤Ć ÍīÄžįįŪēīžēľ ŪēėÍ≥† ŪēĄžöĒ žčú ÍĶ≠žÜĆ žßÄŪėą ŽįŹ žąėŪėą ŽďĪ ž†Āž†ąŪēú žĻėŽ£ĆÍįÄ žĚīŽ£®žĖīž†łžēľ ŪēúŽč§. ŽėźŪēú žáľŪĀ¨Žāė žč¨ŪŹźž†ēžßÄÍįÄ ŽŹôŽįėŽźú ŪôėžěźžóźžĄúŽäĒ ŽĆÄžā¨žĄĪ žāįž¶ĚžĚīŽāė žč†Ž∂Äž†Ą ŽďĪ ž†ÄžāįžÜĆžĄĪ Žč§žě•Íłį Ž∂Äž†ĄžĚī ŽįúžÉĚŪēėŽĮÄŽ°ú žēÖŪôĒ žčú žč† ŽĆÄž≤īžöĒŽ≤ēžĚĄ ž°įÍłįžóź žčúŪĖČŪēėŽäĒ Í≤ÉžĚī ECMO žĚīŪÉąžĚĄ žúĄŪēī ŽįĒŽěĆžßĀŪēėŽč§.
Ž≥ł ž¶ĚŽ°ÄŽď§žĚė Í≤Ĺžöį žĚėžčĚž†ÄŪēė ŽįŹ žáľŪĀ¨ žÉĀŪÉúŽ°ú ŽāīžõźŪēú ÍīĎŽ≤ĒžúĄ ŪŹźžÉČž†Ąž¶Ě ŪôėžěźžóźžĄú žč¨ŪŹźž†ēžßÄÍįÄ ŽįúžÉĚŪēėžó¨ žč¨ŪŹźžÜĆžÉĚžą† žßĀŪõĄ Ūėąž†Ąžö©Ūēī žĻėŽ£ĆŽ•ľ žčúŪĖČŪēėžėÄžúľŽāė žáľŪĀ¨ žÉĀŪÉúÍįÄ žßÄžÜ掟ėÍ≥† ŽįėŽ≥ĶŽźėŽäĒ žč¨ž†ēžßÄÍįÄ ŽįúžÉĚŪēėžó¨ ECMOŽ•ľ žĚīžö©Ūēėžó¨ ÍįÄžä§ ÍĶźŪôėžĚĄ Ž≥īž°įŪēī ž§ĆžúľŽ°úžć® ŪŹźžÉČž†ĄžĚė žÜĆžč§ ŽįŹ žöįžč¨žč§ Ž∂Äž†ĄŪöĆŽ≥Ķžóź ŪēĄžöĒŪēú žčúÍįĄ ŽŹôžēą žč¨žě•Í≥ľ ŪŹźÍłįŽä•žĚĄ Ž≥īž°įŪēėÍ≥† žč¨ŪŹź žÜĆžÉĚžą† ŽįŹ Ūėąž†Ąžö©Ūēīž†ú žĻėŽ£Ć ŪõĄ ECMO ÍįÄŽŹôžúľŽ°ú žĚłŪēú ž∂úŪėą ŽįŹ žč†Ž∂Äž†Ą ŽďĪžĚė Ūē©Ž≥Ďž¶Ěžóź ŽĆÄŪēīžĄúŽŹĄ ž†Āž†ąŪēú žĻėŽ£ĆŽ•ľ ŪÜĶŪēī žĄĪÍ≥Ķž†ĀžúľŽ°ú žĻėŽ£ĆŪēėžėÄŽč§.
žč¨ŪŹźž†ēžßÄŽ•ľ ŽŹôŽįėŪēú ÍīĎŽ≤ĒžúĄ ŪŹźžÉČž†Ąž¶Ě ŪôėžěźžóźžĄúžĚė žĻėŽ£Ć Žį©Ž≤ēžóź ŽĆÄŪēėžó¨žĄúŽäĒ žēĄžßĀ ž†ēŽ¶ĹŽźėžĖī žěąžßÄ žēäžĚÄ žč§ž†ēžúľŽ°ú ž∂ĒŪõĄ ŽßéžĚÄ žěźŽ£ĆŽď§žĚė Í≤ÄŪ܆žôÄ žóįÍĶ¨ÍįÄ žĚīŽ£®žĖīž†łžēľ Ūē† Í≤ÉžúľŽ°ú žÉĚÍįĀŽźėŽ©į Ž≥ł ž¶ĚŽ°ÄžóźžĄúžôÄ ÍįôžĚī Ūėąž†Ą žö©Ūēīž†ú žĻėŽ£Ć ŪõĄžóźŽŹĄ ŽįėžĚĎŪēėžßÄ žēäžĚÄ ÍīĎŽ≤ĒžúĄ ŪŹźžÉČž†Ąž¶Ě ŪôėžěźžóźžĄú ECMOŽäĒ žā¨žö© ÍįÄŽä•Ūēú ÍĶ¨ž°įžöĒŽ≤ēžúľŽ°ú ž§ĎžöĒŪēú žó≠Ūē†žĚĄ Ūē† Í≤ÉžúľŽ°ú ÍłįŽĆÄŽźúŽč§.




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






