헬리코박터 파일로리 감염의 진단과 치료: 국내 및 국외의 진료 지침
Diagnosis and Treatment of Helicobacter Pylori Infection: Korean and Overseas Guidelines
Article information
Trans Abstract
The Korean College of Helicobacter and Upper Gastrointestinal Research proposed revised guidelines for the diagnosis and treatment of Helicobacter Pylori infection in 2013. These new guidelines were developed using an adaptation process, and addressed the revised recommendations especially in the changes of indication and treatment of H. pylori infection in Korea. They included 19 statements: 11 on the indications for tests and treatment, four for the diagnosis, and four for the treatment. A critical difference between the new and previous guidelines was that the proposed treatment regimen was more detailed, in consideration of the increasing resistance to antibiotics in Korea. Although clarithromycin-containing triple therapy was proposed as the first-line treatment option, per the previous guidelines, a bismuth-based quadruple regimen was also proposed as an effective alternative. In the case of treatment failure following bismuth quadruple therapy, second-line treatment should be based on two or more antibiotics that had not been used previously. Several overseas guidelines – from America, Europe, Canada, Japan, and the Asia-Pacific region – have been published concerning H. pylori infection; they indicate regional differences in epidemiology, antibiotic susceptibility, and national health insurance systems. This review compares the guidelines for H. pylori infection among these regions.
서 론
1998년 대한상부위장관· 헬리코박터학회의 전신인 대한 Helicobacter Pylori (H. pylori) 연구회에서 “한국인에서의 H. pylori 감염의 진단 및 치료”라는 제목으로 진료지침을 발표하였던 이래로, H. pylori에 관한 연구결과가 축적되면서 H. pylori 감염이 위암을 포함한 상부위장관 질환의 중요한 원인으로 주목받아 왔다[1]. 이에 힘입어 국내에서도 건강보험으로 인정되는 제균 치료의 적응증이 확대되었고, 이에 따라 H. pylori 제균 치료가 점차 증가하였다[2]. 이러한 배경 아래 2009년 대한 Helicobacter 및 상부위장관연구학회가 주축이 되어 H. pylori 감염의 진단 및 치료에 대한 진료지침을 개정하여 보급하였으나, 이 진료지침은 근거평가 방법이 체계적이지 못하였고, 국내 전문가 의견을 도출하는 방법에서 객관성이 떨어졌으며, 다학제 참여가 부족하였다는 한계점이 있었다.
최근의 연구 성과에 따르면, 국내에서 H. pylori 제균을 위해 양성자 펌프 억제제를 포함한 삼제 요법이 주로 사용된 2005년 이후 40대 미만을 중심으로 H. pylori 감염률은 감소하는 양상이며, 재감염률 또한 상대적으로 높지 않다[2-4]. 이러한 변화된 역학적 특성 및 위암과의 높은 연관성을 고려하였을 때 기존의 H. pylori 감염의 진단 및 치료의 적응증, 치료 방법에 대한 재고가 필요하며, 이에 2013년 대한상부위장관· 헬리코박터학회의 주도로 개정된 진료지침이 발표되었다[5-11]. 새로운 진료지침은 수용개발(adaptation) 방법을 통해 개정되었으며, 1995년부터 2012년 7월 사이에 발표된 근거 중심의 진료지침 중 국문 또는 영문으로 작성된 지침 등의 조건을 통해 수용 개발의 대상을 선정하였다[12]. 각 지역의 진료지침은 해당 국가 및 지역에서의 H. pylori의 역학, 항생제 내성률 및 국가 건강보험 체계 등에 따라 세부 내용에 차이를 보이는데, 이들 중 총 6개의 진료지침 - 2009년 국내 헬리코박터 진료지침, 2007년 American College of Gastroenterology 진료지침, 2012년 Maastricht IV/Florence 진료지침, 2009년 아시아-태평양 진료지침, 2009년 일본 진료지침, 2004년 캐나다 진료지침 - 을 바탕으로 국내 여건에 맞게 개정안을 마련하였다[13-18]. 이에 H. pylori 제균 치료의 적응 대상에 대한 지침 11개, 진단에 대한 지침 4개, 치료에 대한 지침 4개로 총 19개의 권고안을 채택하였고, 권고안마다 근거 수준 및 권고 등급을 같이 제시하였다(Table 1) [19,20]. 새로 개정된 진료지침에서는 과거 제균에 대한 근거가 부족한 것으로 판단되었던 위축성 위염 및 장상피 화생 환자에서도 제균 치료의 필요성이 언급되었으며, 점차 증가하는 국내의 항생제 내성률을 감안하여 제균 치료 방법에도 변화가 있었다. Clarithromycin 내성이 의심되는 경우 일차 제균 치료로서 기존의 삼제요법 대신 이전 진료지침에서는 이차 치료제로 사용이 권고되었던 bismuth 포함 사제요법을 첫 치료로 고려할 수 있게 하였고, bismuth 포함 사제요법에 실패한 경우 기존에 사용되지 않은 항생제 2개 이상을 포함하여 구성하도록 권고하였다.
본고에서는 개정된 H. pylori 감염의 진단 및 치료에 대한 국내 진료지침의 세부 내용 및 대표적인 국외의 6개의 진료지침을 비교, 분석해 보고자 한다.
H. pylori 감염의 국내 임상진료지침 권고안
H. pylori 제균 치료의 적응증
1. H. pylori에 감염된 소화성 궤양 환자에서 제균 치료가 필요하다(근거수준 및 권고등급: Grade 1A).
2. 점막연관림프조직림프종(mucosa-associated lymphoid tissue lymphoma)에서 H. pylori 제균 치료가 필요하다(근거수준 및 권고등급: Grade 1A).
3. H. pylori에 감염된 조기 위암 환자는 내시경 절제술 후 제균치료가 필요하다(근거수준 및 권고등급: Grade 1A).
소화성 궤양, 점막연관림프조직림프종 및 내시경으로 절제된 조기 위암은 국내 권고안에서 제균 치료를 강력히 추천하는 세 가지 질환이다. H. pylori 제균 치료는 위·십이지장궤양 치료에 도움을 주며 재발 방지 및 출혈 등의 합병증 감소에 효과가 있다[21-23]. 또한 위에서 발생하는 점막연관림프조직림프종의 60-90%는 H. pylori 감염과 연관이 있는 것으로 알려져 있으며, 이러한 환자에서 H. pylori 제균 치료는 60-80%에 이르기까지 내시경적, 조직학적 호전을 유도한다[24,25]. 한편, 조기 위암에서 내시경 절제술 이후 H. pylori 제균 치료를 시행하면 이시성 병변(metachronous gastric cancer)의 발생이 감소한다는 여러 문헌 보고가 있으나, 일부에서는 상반된 결과를 보이고 있어 이에 대해서는 추가적인 연구가 필요하다[26-28].
4. 위축성 위염/장상피 화생 환자의 일부에서 H. pylori 제균 치료가 위암 예방에 도움이 된다(근거수준 및 권고등급: Grade 2C).
5. 위암의 가족력이 있는 경우 H. pylori에 감염된 가족에서 제균 치료가 위암 예방에 도움이 될 수 있다(근거수준 및 권고등급: Grade 2B).
국내 권고안에서는 위암 예방을 목표로 한 위축성 위염 및 장상피 화생 환자에서의 제균 치료는 권고 등급이 낮다. 특히 장상피 화생을 대상으로 한 연구들은 제균 치료 후에도 조직학적 호전을 보이지 못한 경우가 대부분으로, 장상피 화생은 위암 발생 과정 중 ‘point of no return’을 지난 것으로 간주된다[15,17,29-32]. 그러나 내시경으로 위축성 위염 환자에서 동반된 초기 장상피 화생의 유무를 구별하기 쉽지 않기 때문에 이전 연구들에 선택 편향(selection bias)이 개입되었을 가능성이 있으며, 위축성 위염 환자에서의 긍정적인 연구 결과를 고려할 때 제균 치료를 통해 위축성 위염과 장상피 화생 환자에서 일부 염증을 호전시키고 위암 발생을 감소시킬 수 있을 것으로 기대한다.
위암 환자의 직계 가족은 정상 대조군에 비해 2-3배 더 높은 위암 발생률을 나타내며, 직계 가족력과 H. pylori 감염이 동시에 있는 경우에는 상승 효과가 있어 대조군에 비해 5-8배 더 높은 위암 발생률을 보고하였다[33-35]. 그러나 현재까지 제균 치료 후에 위암 발생이 감소하였다는 연구 결과는 없으며, 국내 권고안에서도 위암 환자의 직계 가족에 대한 제균 치료는 권고 등급이 낮다. 향후 연구가 필요한 부분이다.
6. 소화불량증에서는 H. pylori 검사 후 제균 치료보다 내시경 검사를 권장한다(근거수준 및 권고등급: Grade 1C).
7. 일부 기능성 소화불량증에서 H. pylori 제균 치료가 장기적 증상 개선에 도움이 된다(근거수준 및 권고등급: Grade 2A).
8. H. pylori 제균 치료는 위식도역류질환의 발생 및 임상 경과에 영향을 미치지 않는다(근거수준 및 권고등급: Grade 2B).
서구에서는 나이가 젊고 경고 증상이 없는 소화불량증에 대해 H. pylori 감염 여부를 확인하여 양성이면 비교적 안전하면서도 의료 비용을 감소시킬 수 있는 제균 치료를 먼저하는 방법(test-and-treat strategy)을 권장하고 있다[36-40]. 그러나 우리나라는 위암의 유병률이 높고 발병 연령이 낮으며, 내시경 비용이 상대적으로 적어 소화불량증 환자에서 기질적 질환의 가능성을 배제하기 위한 내시경 검사를 먼저 권장한다[41-43]. 또한 기능성 소화불량증 환자에서 H. pylori 제균 치료를 통한 증상 개선의 유무는 연구마다 다른 결과를 보고하였고, 모든 기능성 소화불량증 환자에게 제균 치료를 하는 것은 항생제 내성 등의 문제가 발생할 수 있어 비용 효과에 대한 분석 결과를 기반으로 치료의 효과와 위험성을 고려하여야 한다[44-49].
한편, H. pylori에 의한 전정부 및 체부 위염에서는 위산 분비 기능이 감소될 수 있는데, 이런 환자의 제균 치료는 위산 분비를 증가시켜 위식도역류질환이 악화될 수 있는 가능성이 있다[50,51]. 그러나 인구 기반 관찰 연구에서는 위식도역류질환의 유병률과 H. pylori 감염이 역의 상관성을 보였으나, 제균 치료 후에 위식도역류질환의 임상 양상을 평가한 연구에서는 의미 있는 결과를 보이지 못하였다[52-55].
9. 소화성 궤양의 병력이 있는 환자에서 장기간 저용량 아스피린을 투여하는 경우 소화성 궤양 재발 방지를 위하여 H. pylori 제균 치료가 필요하다(근거수준 및 권고등급: Grade 2C).
10. 장기간 비스테로이드소염제를 투여하는 환자에서 H. pylori 제균 치료만으로는 소화성 궤양 발생의 위험을 감소시키지 못한다(근거수준 및 권고등급: Grade 1A).
11. 만성 특발성 혈소판 감소성 자반증 환자에서 H. pylori 제균 치료를 권장한다(근거수준 및 권고등급: Grade 1A).
아스피린은 소화성 궤양의 위험 인자로, 특히 H. pylori 감염이 동반된 경우 궤양 발생의 위험성이 증가한다[56,57]. 소화성 궤양의 병력이 있는 H. pylori 양성 환자에서 제균 치료가 성공한 경우에는 장기간 아스피린을 투여하더라도 소화성 궤양 재발에 의한 출혈 위험은 매우 낮게 보고되어 소화성 궤양 및 합병증의 병력이 있는 경우에는 제균 치료를 권장한다[58]. 비스테로이드소염제의 경우, 장기간 투여 시 H. pylori 제균 치료가 궤양 발생의 위험을 줄일 수 있다는 연구 결과와 함께 그렇지 않다는 결과의 연구들이 함께 존재한다[59-63]. 특히 이전에 소화성 궤양의 병력이 있었던 경우에는 장기간의 비스테로이드소염제 사용이 그 원인일 가능성이 높으므로 제균 치료 단독으로는 궤양의 재발을 예방하는 데 부족하며, 양성자 펌프 억제제를 함께 투여하는 것이 궤양의 재발을 막을 수 있다[59].
만성 특발성 혈소판 감소증 환자의 일부에서 H. pylori Cag A 단백과 혈소판 항원이 교차 분자 유사성을 보이는데, 이로 인한 면역 반응 결과 혈소판 감소증이 유발될 수 있다[64]. 국외의 여러 연구에서 H. pylori 제균 치료에 따른 임상적인 효과를 보이고 있어 권고안에서 만성 특발성 혈소판 감소증 환자의 제균 치료를 강력히 권고하고 있으나, 아직까지 국내의 연구 결과는 없어 이에 대한 추시가 필요하다.
H. pylori 감염의 진단
12. H. pylori 진단의 비침습적 검사방법으로 요소호기검사, 대변항원검사와 혈청 검사 등이 있으며, 요소호기검사와 대변항원검사의 경우 검사 직전 2주간 항생제 혹은 양성자 펌프 억제제를 중단하여야 한다(근거수준 및 권고등급: Grade 1B).
H. pylori 진단의 비침습적 검사방법에는 요소호기검사, 대변항원검사 및 혈청 검사 등이 있으며, 내시경을 이용하지 않으므로 환자의 불편이 감소되고 비용이 적게 드는 장점이 있다.
요소호기검사는 95% 이상의 높은 민감도와 특이도를 보이며 시행이 용이하여 널리 사용된다[65]. 그러나 항생제나 양성자 펌프 억제제를 사용 중이거나, 중단한 직후에는 30% 이상의 위음성을 보일 수 있어 최소한 검사 시행 2주 전에 이를 중단하도록 추천한다[66-68].
대변항원검사는 다클론항체 및 단클론항체를 이용한 방법이 이용되고 있으며, 단클론 항체법의 민감도와 특이도가 각각 94% 및 97%로 보고되어 다클론 항체법에 비해 높았다[69-71]. 대변항원검사 역시 양성자 펌프 억제제나 항생제 사용 후에 일부에서 위음성이 관찰되는 단점이 있다[72].
혈청 검사는 비침습적이고 가격이 비교적 저렴하며 쉽고 빠르게 검사할 수 있다는 장점이 있으나, 제균 치료 후에 항체가 사라지거나 역가가 의미 있게 감소하기 위해서는 1년 이상의 기간이 소요되기 때문에 제균 치료의 성공 여부를 바로 판정하기에는 부적당하여 제균 치료의 추적 관찰 방법보다는 감염의 선별 검사로 이용된다[73]. 양성자 펌프 억제제나 항생제를 복용한 환자나 출혈성 궤양 환자 등 다른 검사에서 위음성의 결과를 보일 가능성이 높은 경우에는 혈청 검사가 도움이 될 수 있다[74].
13. H. pylori의 침습적 진단방법으로 급속요소분해효소검사 또는 조직검사를 추천한다(근거수준 및 권고등급: Grade 1B).
14. H. pylori 진단의 침습적 검사를 위해서는 전정부 및 체부에서 각각 조직을 채취하는 것이 바람직하나, 한 곳에서만 시행하는 경우 위축성 위염 및 장상피 화생이 없거나 적은 부위에서 조직을 채취하는 것을 권장한다(근거수준 및 권고등급: Grade 1B).
내시경을 통한 H. pylori 진단 방법에는 급속요소분해효소검사(rapid urease test), 조직검사 및 배양검사 등이 사용되고 있다. 침습적 검사 또한 검사 직전 2주간 항생제 혹은 양성자 펌프 억제제를 중단하지 않는 경우 진단이 부정확할 수 있다[68].
급속요소분해효소검사는 위 생검 조직을 요소 기질에 넣어 H. pylori가 분비하는 요소분해효소에 의해 생성된 암모니아에 의해 pH가 상승하는 것을 색조 변화로 알아보는 간편하고 정확한 검사로서, 민감도 85-98%, 특이도 89-100%로 보고되고 있다[75].
조직검사는 H. pylori 진단 외에도 점막의 염증, 위축 그리고 장상피 화생 등과 같은 추가 정보를 얻을 수 있는 장점이 있다. H&E 염색 외에 Giemsa 등의 특수 염색법을 병행하면 특이도를 90-100%까지 높일 수 있어, Giemsa 혹은 Warthin-Starry은 염색법 등의 특수 염색법을 병용하는 것을 추천한다[76,77].
H. pylori 제균 치료에 실패한 경우에는 균 배양을 통해 항생제 내성 검사를 시행함으로써 이차 혹은 삼차 제균 요법을 선정할 수 있다. 그러나 검사 방법이 복잡하고 오래 걸리므로 배양검사를 H. pylori 감염의 일차 진단 목적으로 이용하기는 어렵다.
이러한 위 생검 조직을 이용한 진단 방법들은 균이 위 점막에 균일하게 분포하고 있지 않은 경우가 있어 생검 위치 및 개수에 따라 위음성의 가능성이 있다[78]. 특히, 위축성 위염 및 장상피 화생은 H. pylori의 생존에 호의적인 환경이 아니므로 균이 발견되지 않을 수 있다[79]. 따라서 전정부에서 2 표본 이상, 체부에서 2 표본 이상 조직을 채취하는 것이 바람직하며, 한 곳에서만 생검을 시행하는 경우에는 위축성 위염 및 장상피 화생이 없거나 적은 부위에서 조직을 채취하는 것을 권장한다[79,80].
15. 제균 확인 검사는 제균 치료 종료 4주(양성자 펌프 억제제는 2주) 후 시행한다. 비침습적 검사로는 요소호기검사 또는 대변항원검사를, 침습적 검사로는 전정부와 체부에서 조직검사 혹은 급속요소분해효소검사를 추천한다(근거수준 및 권고등급: Grade 1B).
제균 치료 종료 직후에는 위음성의 가능성이 있으므로 적어도 4주(양성자 펌프 억제제는 2주) 후에 제균 확인 검사를 시행하는 것을 추천하며, 비침습적인 제균 확인 검사로 요소호기검사를 추천한다[14-17,65,81,82]. 대변항원검사 역시 국내 소아에서 제균 후의 민감도와 특이도가 89% 및 92%로서 유용한 검사이지만 임상적 편리성이 떨어지므로, 성인에서는 요소호기검사를 주로 이용한다[83].
기저 질환의 추적 관찰을 위해 내시경 검사가 필요한 경우 조직검사 혹은 급속요소분해효소검사를 통해 H. pylori 제균 성공 여부를 확인할 수 있다. 제균 치료 후에는 박멸 여부에 상관없이 H. pylori 집락의 감소와 불균등분포로 인해 전정부와 체부에서 각각 2 표본 이상 조직을 채취하는 것을 추천한다[84].
H. pylori 감염의 치료
16. 일차 제균 치료는 삼제요법으로서 양성자 펌프 억제제 표준 용량, amoxicillin 1 g, clarithromycin 500 mg을 하루 2회 7-14일간 투여한다(근거수준 및 권고등급: Grade 1A).
17. Clarithromycin 내성이 의심되는 경우 일차 제균 치료로서 bismuth를 기본으로 한 사제요법인 양성자 펌프 억제제 표준 용량 하루 2회, metronidazole 500 mg 하루 3회, bismuth 120 mg 하루 4회, tetracycline 500 mg 하루 4회로 7-14일간 투여한다(근거수준 및 권고등급: Grade 1A).
일차적인 H. pylori 제균 요법으로 적합하기 위해서는 최소한 80% 이상의 제균율을 보여야 한다[85]. 현재까지 일차 치료로 권고되고 있는 것은 양성자 펌프 억제제, clarithromycin 및 amoxicillin을 포함한 삼제요법이다[13,86]. 제균 기간에 있어서는 최근의 제균율 저하를 극복하기 위해 14일로 투여 기간을 늘려 삼제요법을 시행한 일부 연구에서는 제균율이 향상되었으나, 다른 연구에서는 7일군과 차이가 없는 등 상반된 결과가 보고되어 아직 결론이 나지 않았다[87-89].
한편, 최근 10년 동안 clarithromycin 내성률이 점차 증가하고 있어 제균율 저하의 주원인이 되고 있다[90]. 국내에서도 지역에 따라 제균율의 차이를 보이는 만큼 기존의 삼제요법의 제균율이 저하된 지역의 경우 clarithromycin 내성률이 높을 가능성이 있으므로, 이러한 지역에서는 기존의 삼제요법과 제균율에서 큰 차이를 보이지 않는 bismuth 포함 사제요법을 일차 치료로 고려해 볼 수 있다[14-16,18].
18. 일차 제균 치료로서 삼제요법에 실패한 경우 이차 치료로 bismuth를 기본으로 한 사제요법을 시행한다(근거수준 및 권고등급: Grade 1A).
19. 일차 제균 치료로서 bismuth를 기본으로 한 사제요법에 실패한 경우의 이차 제균 치료는 일차 치료에 사용하지 않은 항생제 2개 이상을 포함하여 구성한다(근거수준 및 권고등급: Grade 1C).
Bismuth를 기본으로 한 사제요법은 양성자 펌프 억제제 표준용량 1일 2회, metronidazole 500 mg 1일 3회, bismuth 120 mg 1일 4회, tetracycline 500 mg 1일 4회로 7-14일 동안 투여함을 원칙으로 한다. 이러한 사제요법은 현재까지 발표된 여러 국내외 진료지침에서 이차 치료법으로서의 효과를 인정받고 있는 전통적인 치료법이다[13-16,91,92]. 다만, 치료 기간에 따른 제균율의 차이에 대해서는 여러 연구에서 엇갈린 보고를 하고 있어 추가 연구가 필요하다.
제균 치료 실패 시에는, 이전 치료 약제에 대한 내성 발현 가능성을 고려하여 가급적이면 이전 치료에 사용하지 않았던 약제들로 이차 치료 약제를 구성하는 것이 원칙이다[14-17]. 이를 바탕으로 일차 제균 치료로서 bismuth를 기본으로 한 사제요법에 실패한 경우 순차치료, 동시치료 등을 이차 치료로 고려할 수 있다. 그러나 이와 같은 요법은 현재까지 주로 일차 치료의 대안으로 연구가 이루어져 있으며, 삼차 치료로서의 효과는 규명되지 않은 상태이다.
순차치료
순차치료는 양성자 펌프 억제제와 amoxicillin으로 5일간 치료하고, 이후 5일간 양성자 펌프 억제제와 clarithromycin, nitroimidazole (metronidazole 또는 tinidazole)을 사용하는 것으로 구성되어 있다. 순차치료의 이론적 근거는 초기 amoxicillin을 병합한 이제 요법이 위강 내 세균 밀도를 낮추어 이후 투여되는 clarithromycin 포함 삼제요법의 효과를 증가시킬 수 있으며, 또한 amoxicillin이 세균의 세포벽을 약화시키고 유출채널의 발달을 저해하여, 이후 투여되는 clarithromycin 내성을 예방할 수 있다는 것이다[93,94].
국외 임상진료지침 권고안의 비교 분석
세계 각 국가 및 지역마다 H. pylori 감염 및 이로 인한 질환의 유병률은 다양하며, 최근 증가하는 항생제 내성 또한 지역별로 다양한 정도로 보고되어, 각 국가의 특성을 고려한 진단 및 치료 지침이 제정되어 왔다. 2013년 국내 임상 진료지침 개정안 마련의 토대가 된 6개 지역의 대표적인 진료지침들의 구체적인 차이는 다음과 같으며, 이 중 일본의 진료지침은 2013년 새로 개정된 진료지침을 대상으로 분석하였다[11,14-16,18,97,98].
H. pylori 제균 치료의 적응증
각 진료지침에서 제시하는 H. pylori 제균 치료의 적응증은 표 2와 같다. 제균 치료가 인정되는 세부 항목은 진료지침마다 차이가 있으며, Maastricht IV/Florence 진료지침에서 가장 많은 적응증을 제시하고 있다[15]. 소화성 궤양 및 점막연관림프조직림프종 환자에서는 6개의 대표적인 진료지침에서 모두 제균 치료를 강력히 권고하고 있으나, 국내 진료지침에서 제균 치료가 강력히 추천되는 내시경으로 절제된 조기 위암 환자의 경우, 아시아-태평양 및 캐나다 진료지침에서는 권고 등급이 낮다[11,14-16,18,97,98]. 소화불량증을 호소하는 환자에 대한 우선 치료로 H. pylori 제균 치료를 권할지 여부에 대해서는 서구와 한국 및 일본 등의 위암 유병률이 높은 국가의 진료지침 사이에 차이를 보인다. 국내에서는 위암의 발병 연령이 낮고, 유병률이 높으며 내시경 비용이 상대적으로 적어 소화불량증 환자에서 제균 치료보다 내시경 검사를 먼저 권하나, 서구에서는 경고 증상이 없고 나이가 젊은 소화불량증에 대해서는 H. pylori 감염 여부를 먼저 확인하여 양성이면 제균 치료를 먼저 권장한다[11,14-16,18]. 새로 개정된 일본의 진료지침에서 가장 두드러진 차이점은 국가 건강보험에서 모든 H. pylori 감염 환자의 제균 치료를 보험 범위 내로 인정해 주면서, “H. pylori 연관성 위염”이라는 광범위한 질환을 제균 치료의 적응증으로 인정한 점이다[97,98].
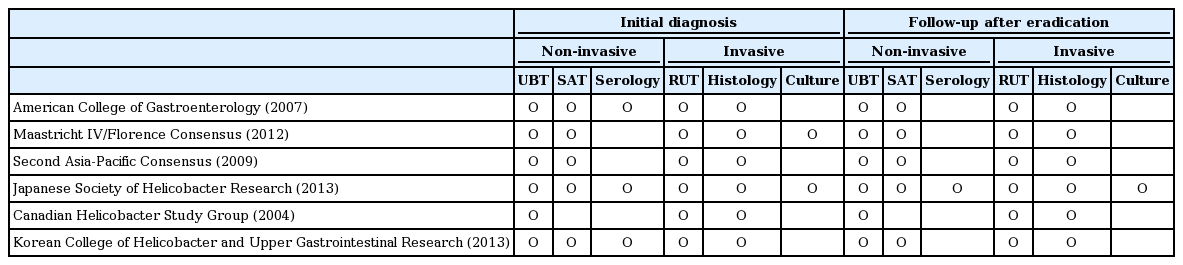
H. pylori 감염의 진단
각 진료지침에서 H. pylori 감염의 초기 진단 및 제균 치료 후 추적 관찰에 권장하는 검사 방법은 다음과 같다(Table 3). H. pylori 감염의 초기 진단 시 국내 진료지침에서는 비침습적 방법 및 배양검사를 제외한 침습적 방법 중 하나를 시행하도록 권하고 있으며, 미국 진료지침에서는 최근 양성자 펌프 억제제의 광범위한 사용으로 급속요소분해효소검사의 임상적인 유용성이 감소하였음을 고려하여 급속요소분해효소검사 단독보다는 다른 침습적 검사 또는 비침습적 검사와 병행할 것을 추천한다[11,14]. 한편, 일본 진료지침에서는 검사의 위음성을 배제하기 위해서 침습적인 검사보다는 비침습적 검사 두 가지 이상을 동시에 시행하는 것을 권고하며, 유럽, 아시아-태평양 및 캐나다 진료지침에서는 초기 진단 시 혈청 검사를 추천하지 않는 것에 비해 일본에서는 이를 가장 신뢰도가 높은 검사로 인정한다[15,16,18,97,98]. 또한, 국내 진료지침에서는 침습적인 검사 방법인 배양검사가 검사 방법이 복잡하고 오래 걸려 초기 진단의 수단으로는 권장하지 않고 있으나, 유럽 및 일본의 진료지침에서는 이를 초기 진단의 한 방법으로 인정하고 있다[11,15,97,98]. 제균 치료 여부를 알기 위한 검사에서도 각 국의 진료지침 사이에 차이점을 보이는데, 국내, 미국, 유럽 및 아시아-태평양 가이드라인에서는 공통적으로 요소호기검사 또는 대변항원 검사 등의 비침습적 검사나, 전정부와 체부에서의 조직검사 혹은 급속요소분해효소검사 등의 침습적 검사를 추천하며 일본에서는 추가적으로 혈청 검사 및 배양 검사 또한 유용한 검사로 인정한다[11,14-16,97,98]. 특히 혈청 검사의 경우, 제균 치료 후 항체가 사라지거나 역가가 의미 있게 감소하려면 6-12개월 정도의 기간이 소요되어 일본을 제외한 다른 진료지침에서는 제균 치료의 추적 관찰 방법으로 추천하지 않고 있음에 반해 일본에서는 제균 6개월 후에 항체 역가가 치료 전의 50% 미만으로 떨어지면 성공적인 제균 치료로 판단한다[97,98]. 한편, 캐나다의 진료 지침에서는 다른 진료지침과는 달리 대변항원검사는 초기 진단 및 제균 후의 검사에서도 유용성을 인정받지 못하였다[18].
H. pylori 감염의 치료
Clarithromycin 포함 삼제 요법은 6개의 대표적인 진료지침 모두에서 일차 제균 치료로 인정되고 있으며 일본을 제외한 다른 진료지침에서는 bismuth를 기본으로 한 사제요법 역시 대체 가능한 일차 제균 치료 요법으로 제시하고 있다[11, 14-16,18,97,98] (Table 4). 유럽의 진료지침에서는 일차 제균 치료 약제를 선택함에 있어 해당 지역의 clarithromycin 내성률을 고려하도록 하였고, 국내 진료지침의 경우 clarithromycin 내성이 의심될 때 일차 제균 치료로 clarithromycin 포함 삼제요법을 생략하고 바로 bismuth를 기본으로 한 사제요법을 투여하도록 권고한다[11,15]. 투약 용량 및 기간에 대해서도 진료지침마다 차이를 보이는데, 특히 일본의 경우 다른 진료지침에 비해 항생제의 투약 용량이 적고, 투약 기간도 7일로 짧다[97,98]. 또한 아시아-태평양 및 캐나다의 진료지침에서는 clarithromycin 포함 삼제 요법에서 metronidazole이 대체 가능한 약제로 인정되었으나, 일본에서는 metronidazole을 일차 제균 치료에 사용하는 것을 제한하고 있으며, 국내에서는 fluoroquinolon에 대한 높은 내성률로 인해 H. pylori 제균 치료제로의 사용이 제한적이다[11,16,18,97,98].
일차 제균 치료에 실패하였을 때는 진료지침별로 차이가 있지만 bismuth를 기본으로 한 사제요법 또는 levofloxacin 포함 삼제 요법 등을 사용해 볼 수 있으며, 국내 진료지침에서는 순차 치료, 동시 치료 및 rifabutin 포함 삼제요법도 이차 제균 치료법으로 제시되고 있다[11]. 일본에서는 bismuth를 기본으로 한 사제요법은 권장되지 않는 반면, 상대적으로 낮은 metronidazole 내성률을 고려하여 metronidazole 포함 삼제요법을 이차 제균 치료제로 권장한다[97,98].
결 론
2009년 H. pylori 진단 및 치료에 대한 개정된 국내 진료지침이 도출된 지 4년만에 새로운 개정안이 발표되었다. 이번 진료지침에서는 위암의 전구 병변으로 인정되고 있는 위축성 위염 및 장상피 화생에서도 제균 치료의 필요성이 일부 언급되었고, 제균 치료의 방법으로 증가하는 clarithromycin의 내성률을 고려하여 bismuth 포함 사제 요법을 대체 가능한 일차 치료 요법으로 제시하였다. 또한, 제균 치료 실패 시 선택할 수 있는 대안으로 순차 치료, 동시 치료 등의 요법을 추가하였다. 최근 증가하는 항생제 내성률을 고려하였을 때, 이차 치료에도 불구하고 제균이 되지 않은 경우 국외의 진료지침에서는 CYP2C19 다형성 및 항생제 내성 검사 등을 통한 맞춤형 치료를 시도하고 있으며, 국내에서도 이에 대한 적극적인 연구가 필요할 것으로 생각된다[15,16].