 |
 |
| Korean J Med > Volume 85(3); 2013 > Article |
|
ņÜöņĢĮ
Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ņØĆ ņ▓ÖņČöĻ┤ĆņĀłņŚ╝ ņ¦łĒÖśĻĄ░ ņżæ Ļ░Ćņן ĻĘ╝Ļ░äņØ┤ ļÉśļŖö ņ¦łĒÖśņ£╝ļĪ£, ņŻ╝ļÉ£ Ļ┤ĆņĀł ņ”ØņāüņØĆ ņŚ╝ņ”Øņä▒ ņÜöĒåĄņØ┤ņ¦Ćļ¦ī ĻĖ░Ļ│äņĀü ņÜöĒåĄĻ│╝ ļĢīļĪ£ļŖö ĻĄ¼ļČäņØ┤ ņ¢┤ļĀĄĻ▒░ļéś Ļ░ÖņØ┤ ļÅÖļ░śļÉĀ ņłś ņ׳ļŗż. ņŚ╝ņ”Øņä▒ ņÜöĒåĄņØĆ ņĪ░ņĪ░Ļ▓Įņ¦üņØ┤ ņ׳Ļ│Ā ņÜ┤ļÅÖņØä ĒĢśļ®┤ ņ”ØņāüņØ┤ ĒśĖņĀäļÉśļ®░ ņāłļ▓ĮņŚÉ ņĢģĒÖöļÉśļŖö Ļ▓ĮĒ¢źņØ┤ ņ׳ļŗż. ņ▓ÖņČö ņÖĖņŚÉļÅä ņ¢┤Ļ╣©, Ļ│ĀĻ┤ĆņĀł ņ╣©ļ▓öņØ┤ Ļ░ĆļŖźĒĢśļ®░ ļ¦Éņ┤łĻ┤ĆņĀłņŚ╝ņØĆ ņŻ╝ļĪ£ ĒĢśņ¦Ć Ļ┤ĆņĀłņŚÉ ļ░£ņāØĒĢ£ļŗż. ļČĆņ░®ļČĆņŚ╝ņØĆ Ļ▒┤, ņØĖļīĆ, ĻĘ╝ļ¦ē ļō▒ņØ┤ ļ╝łņŚÉ ļČÖļŖö ļČĆņ£äņŚÉ ņāØĻĖ░ļŖö ņŚ╝ņ”Øņ£╝ļĪ£ ļ░£ļÆżĻ┐łņ╣ś, ļ░£ļ░öļŗź, ļ¼┤ļ”Ä, Ļ░ĆņŖ┤ ļō▒ ĒåĄņ”ØņØä ĒśĖņåīĒĢĀ ļĢī ņØśņŗ¼ĒĢ┤ ļ│┤ņĢäņĢ╝ ĒĢ£ļŗż. Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ņØä ņ¦äļŗ©ĒĢśĻ│Ā ņČöņĀüĻ┤Ćņ░░ĒĢśļŖö ļŹ░ ņō░ņØ┤ļŖö ĻĖ░ļ│ĖņĀüņØĖ ņśüņāüĻ▓Ćņé¼ļŖö ļŗ©ņł£ X-ņäĀ Ļ▓Ćņé¼ņØ┤ļŗż. ņĪ░ĻĖ░ņŚÉ ņ▓£ņןĻ┤ĆņĀłņŚ╝ņØä ņ¦äļŗ©ĒĢśļŖö ļŹ░ MRI Ļ░Ć ļÅäņøĆņØ┤ ļÉĀ ņłś ņ׳ņ£╝ļ®░ Ļ│©ņŖżņ║öņØĆ Ļ▓Ćņé¼ ĒĢ┤ņäØņŚÉ ņŻ╝ņØśļź╝ ņÜöĒĢ£ļŗż. ĻĘĖ ļÅÖņĢł Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ņØś ļČäļźśĻĖ░ņżĆņ£╝ļĪ£ ņŚ╝ņ”Øņä▒ ņÜöĒåĄĻ│╝ Ļ┤ĆņĀłņÜ┤ļÅÖ ņןņĢĀ, ļŗ©ņł£ X-ņäĀ Ļ▓Ćņé¼ ņåīĻ▓¼ņ£╝ļĪ£ ņØ┤ļŻ©ņ¢┤ņ¦ä modified New York criteriaļź╝ ņŻ╝ļĪ£ ņé¼ņÜ®ĒĢ┤ņÖöņ¦Ćļ¦ī ņØ┤ņĀ£ļŖö ņĪ░ĻĖ░ ņ¦äļŗ© ļ░Å ņ╣śļŻīņØś ĒĢäņÜöņä▒ņØ┤ ļīĆļæÉļÉśļ®┤ņä£ ņČĢņä▒ ŌĆśņ▓ÖņČöĻ┤ĆņĀłņŚ╝ŌĆÖ ņ¦łĒÖśļ¬ģņØä ņżæņŗ¼ņ£╝ļĪ£ ĒĢ£ ņ¦äļŗ© Ēł┤ņØ┤ ņĀĢļ”ĮļÉĀ Ļ▓āņ£╝ļĪ£ ļ│┤ņØĖļŗż.
Abstract
Ankylosing spondylitis (AS) is the main disease entity within spondyloarthritides. AS patients can present with both articular and extra-articular manifestations. Especially, inflammatory back pain has been recognized as the main symptom of AS, however it should be noted that mechanical back pain could also ensue in advanced cases. Peripheral arthritis mostly involves in lower extremities in the form of asymmetric oligoarthritis. Enthesitis could develop in the heel, iliac crest, anterior tibial tuberosity, or anterior chest wall. As for imaging, plain radiographs are used to assess the presence or degree of sacroiliac joint and spinal involvement. Magnetic resonance imaging (MRI) is useful in detecting non-radiographic sacroiliitis, for its ability to delineate bone marrow edema. In this regard, MRI has recently been incorporated as a modality to help diagnose axial spondyloarthritis (2010 ASAS classification). Early diagnosis of AS should be based on the combination of clinical, laboratory, and imaging findings, not on solely structural changes. (Korean J Med 2013;85:240-244)
Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝(ankylosing spondylitis)ņØĆ ņ▓ÖņČöĻ┤ĆņĀłņŚ╝(spondyloarthritis) ņ¦łĒÖśĻĄ░ ņżæņŚÉņä£ Ļ░Ćņן ņŻ╝ļÉ£ ņ¦łĒÖśņ£╝ļĪ£ ņČĢņä▒(axial) Ļ┤ĆņĀłņØś ņÜ┤ļÅÖ ņןņĢĀ ļ░Å Ļ▓Įņ¦üņØä ĒŖ╣ņ¦Ģņ£╝ļĪ£ ĒĢ£ļŗż[1]. ņĄ£ĻĘ╝ Ļ┤ĆņĀłņŚ╝ ņ¦łĒÖśņØś ņĪ░ĻĖ░ ņ¦äļŗ© ļ░Å ņ╣śļŻīņŚÉ ļīĆĒĢ£ Ļ┤Ćņŗ¼ņØ┤ ļåÆņĢäņ¦ÉņŚÉ ļö░ļØ╝ Ļ▓ĮņČö-ņÜöņČö Ļ┤ĆņĀłņØ┤ ņ£ĄĒĢ®ļÉśņ¢┤ ļ¬®ņØä ņĀ£ļīĆļĪ£ Ļ░Ćļłäņ¦Ć ļ¬╗ĒĢśļŖö ņŗ¼ĒĢ£ ņāüĒā£ļĪ£ ļ│æņøÉņØä ņ▓śņØī ļ░®ļ¼ĖĒĢśļŖö ņé¼ļĪĆļŖö ņĀüņ¢┤ņĪīļŗż. ĒĢśņ¦Ćļ¦ī ņĪ░ņĪ░Ļ▓Įņ¦üņØ┤ ļÅÖļ░śļÉ£ Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ņØä ņČöĻ░äĒīÉ ĒāłņČ£ņ”Ø, ņÜöņČö ļČĆņ£äņØś ņŚ╝ņóī ļō▒ ĻĖ░Ļ│äņĀü ņÜöĒåĄ(mechanical pain)ņ£╝ļĪ£ ļ©╝ņĀĆ ņśżņØĖĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ņĀüņ¦Ć ņĢŖļŗż. ļśÉĒĢ£ Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢ£ ļ¦Éņ┤ł Ļ┤ĆņĀłņŚ╝ņØ┤ļéś ļŗżņ¢æĒĢ£ Ļ┤ĆņĀł ņÖĖ ņ×äņāüņāüņØ┤ Ļ░äĒś╣ ĒāĆņ¦łĒÖśņ£╝ļĪ£ Ļ░äņŻ╝ļÉśĻ│Ā ņ׳ļŗż. ņØ┤ ĻĖ░ĒÜīļź╝ ĒåĄĒĢśņŚ¼ Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ ļĢī ļ│┤ņØ┤ļŖö ņŚ╝ņ”Øņä▒ ņÜöĒåĄ(inflammatory back pain)ņØś ņŻ╝ņÜö ĒŖ╣ņä▒ņØä ņé┤ĒÄ┤ļ│┤Ļ│Ā ņØ┤ ņ¦łĒÖśņØś ņ¦äļŗ©ņŚÉ ņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņØ┤ ņ¢┤ļ¢ż ļÅäņøĆņØä ņżä ņłś ņ׳ļŖöņ¦Ć ņé┤ĒÄ┤ļ│┤Ļ│Āņ×É ĒĢ£ļŗż.
Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ņØś ņ×äņāüņāüņØĆ Ēü¼Ļ▓ī Ļ┤ĆņĀł ļ░Å Ļ┤ĆņĀł ņÖĖ ņ×äņāüņāüņ£╝ļĪ£ ĻĄ¼ļČäļÉ£ļŗż. Ļ┤ĆņĀłņØĆ ņČĢņä▒ Ļ┤ĆņĀł ņÖĖņŚÉļÅä ļ¦Éņ┤ł Ļ┤ĆņĀłņØ┤ ņ╣©ļ▓öļÉĀ ņłś ņ׳ņ£╝ļ®░ ņČĢņä▒ Ļ┤ĆņĀł ņ╣©ļ▓ö ļĢī ļéśĒāĆļéśļŖö ņŻ╝ņÜö ņ”Øņāü ņżæ ĒĢśļéśļŖö ņŚ╝ņ”Øņä▒ ņÜöĒåĄņØ┤ļŗż[2] (Table 1). ņ▓ÖņČöĻ┤ĆņĀłņŚ╝ ĒÖśņ×ÉņØś 75%ņŚÉņä£ ņ▓½ ņ”ØņāüņØ┤ ņŚ╝ņ”Øņä▒ ņÜöĒåĄņ£╝ļĪ£ ļéśĒāĆļéśļ®░ ļīĆĻ░£ ņÜöņČöļéś ņÜöņ▓£ņČö ļČĆņ£äņŚÉņä£ļČĆĒä░ ņŗ£ņ×æļÉ£ļŗż[1]. ņŖżĒŖĖļĀłņ╣ŁņØ┤ļéś ļ╣äņŖżĒģīļĪ£ņØ┤ļō£ņä▒ ĒĢŁņŚ╝ņĀ£ļź╝ ļ│ĄņÜ®ĒĢ£ Ēøä ņ”ØņāüņØ┤ ļéśņĢäņ¦Ćļ®░ Ē£┤ņŗØ ĒøäņŚÉļŖö ņśżĒ׳ļĀż ņĢģĒÖöļÉśļŖö Ļ▓ĮĒ¢źņØ┤ ņ׳ļŗż. ļ│┤ĒåĄ ņĪ░ņĪ░Ļ▓Įņ¦üņØ┤ 30ļČä ņØ┤ņāü ļÅÖļ░śļÉśļ®░ ĒåĄņ”Ø ļĢīļ¼ĖņŚÉ ņāłļ▓ĮņŚÉ ņ×ĀņØä ņäżņ╣Ā ņłś ņ׳ļŗż. ņŚ╝ņ”Øņä▒ ņÜöĒåĄņØĆ ļĢīļĪ£ļŖö Ļ▓Įļ»ĖĒĢśĻ▓ī ļéśĒāĆļéśĻĖ░ ļĢīļ¼ĖņŚÉ ļ¬©ļź┤Ļ│Ā ņ¦ĆļéśĻ░ł ņłś ņ׳ņ£╝ļ®░ ļīĆĻ░£ ļ░śļ│ĄļÉśļŖö ņ”Øņāü ĒśĖņĀä ļ░Å ņĢģĒÖöņØś Ļ▓ĮĻ│╝ļź╝ ļ│┤ņØĖļŗż. ņ▓ÖņČöĻ┤ĆņĀł Ļ░ä ņ£ĄĒĢ®ņ£╝ļĪ£ Ļ░Ģņ¦üņØ┤ ļ░£ņāØļÉśļ®┤ ņŚ╝ņ”Øņä▒ ņÜöĒåĄņØĆ Ļ░ÉņåīĒĢśļ®┤ņä£ Ļ┤ĆņĀłņÜ┤ļÅÖ ņĀ£ĒĢ£ņŚÉņä£ ņśżļŖö ĻĖ░ļŖź ņןņĢĀĻ░Ć ļ░£ņāØĒĢ£ļŗż. ņ”ē ņÜ┤ļÅÖ Ēøä ņ”ØņāüņØ┤ ļéśļ╣Āņ¦ĆļŖö ĒŖ╣ņ¦ĢņØä Ļ░Ćņ¦ĆļŖö ĻĖ░Ļ│äņĀü ņÜöĒåĄņØ┤ ņŚ╝ņ”Øņä▒ ņÜöĒåĄĻ│╝ ļÅÖļ░śļÉĀ ņłś ņ׳ļŗż. ļéśņĢäĻ░Ć ņ▓ÖņČö Ļ░ä ņØĖļīĆņÖĆ ļŖæĻ│©ņ▓ÖņČö(costovertebral) Ļ┤ĆņĀł, ĒØēļŖæ(sternocostal) Ļ┤ĆņĀłņØś Ļ│©ĒÖöļĪ£ ņÜöņČöņĀäļ¦īņ”Ø, ĒØēņČöĒøäļ¦īņ”ØņØ┤ ļ░£ņāØĒĢśĻ│Ā ļ¬®ņØ┤ ĻĄ¼ļČĆņĀĢĒĢ┤ņ¦äļŗż. Ļ░Ģņ¦üņØ┤ ņŗ¼ĒĢśņ¦Ć ņĢŖļŹöļØ╝ļÅä Ļ┤ĆņĀł ņÜ┤ļÅÖ ņןņĢĀĻ░Ć ņŗ¼ĒĢĀ ņłś ņ׳ļŖöļŹ░, ņØ┤ļŖö ņØ┤ņ░©ņĀüņØĖ ĻĘ╝ņ£Ī ņŚ░ņČĢ(spasm) ļĢīļ¼ĖņØ┤ļŗż. Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ ĒÖśņ×ÉņØś 1/3ņŚÉņä£ Ļ│ĀĻ┤ĆņĀł, ņ¢┤Ļ╣©Ļ┤ĆņĀłņØä ņ╣©ļ▓öĒĢśļŖö ļ░ö, Ļ│ĀĻ┤ĆņĀłņØś Ļ▓ĮņÜ░ ņ¢æņĖĪņ£╝ļĪ£ ņś¼ ņłś ņ׳Ļ│Ā Ļ┤ĆņĀłĒīīĻ┤┤ ļ░Å ņŗ¼ĒĢ£ Ļ┤ĆņĀł ļ│ĆĒśĢņØä ņĢ╝ĻĖ░ĒĢĀ ņłś ņ׳ļŗż[3].
ļ¦Éņ┤łĻ┤ĆņĀł ņ╣©ļ▓öņØĆ ļźśļ¦łĒŗ░ņŖż Ļ┤ĆņĀłņŚ╝Ļ│╝ļŖö ļŗ¼ļ”¼ ņŻ╝ļĪ£ ĒĢśņ¦Ć Ļ┤ĆņĀłņŚÉ ļ░£ņāØĒĢśļŖö ļ╣äļīĆņ╣Łņä▒ ņåīņłśņä▒ Ļ┤ĆņĀłņŚ╝(oligoarthritis)ņ£╝ļĪ£ ļéśĒāĆļé£ļŗż. ļĢīļĪ£ļŖö ņåÉĻ░ĆļØĮņØ┤ļéś ļ░£Ļ░ĆļØĮņØś Ļ┤ĆņĀłĻ│╝ ņŻ╝ņ£ä ņŚ░ļČĆņĪ░ņ¦üĻ╣īņ¦Ć ņóģņ░ĮļÉśļŖö ņ¦ĆņŚ╝(dactylitis)ņØ┤ ļ░£ņāØĒĢśĻĖ░ļÅä ĒĢ£ļŗż.
Ļ▒┤, ņØĖļīĆ, ĻĘ╝ļ¦ē, Ļ┤ĆņĀł Ēö╝ļ¦ēņØ┤ ļ╝łņÖĆ ļČĆņ░®ļÉśļŖö ļČĆņ£äņŚÉ ņŚ╝ņ”ØņØ┤ ļ░£ņāØĒĢśļŖö ļČĆņ░®ļČĆņŚ╝(enthesitis)ņØĆ Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ņØä ļ╣äļĪ»ĒĢ£ ņ▓ÖņČöĻ┤ĆņĀłņŚ╝ņŚÉņä£ ļ│┤ņØ┤ļŖö ņŻ╝ņÜö ņ×äņāüņāüņØ┤ļŗż. ļČĆņ░®ļČĆņŚ╝ņØĆ ņĢäĒé¼ļĀłņŖżĻ▒┤ņØ┤ļéś ņĪ▒ņĀĆĻĘ╝ļ¦ēņØ┤ ļČĆņ░®ĒĢśļŖö ļ░£ļÆżĻ┐łņ╣śņŚÉ ņל ļ░£ņāØĒĢśļŖöļŹ░ ņĢäņ╣©ņŚÉ ņØ╝ņ¢┤ļéśņä£ ļ░£ļÆżĻ┐łņ╣śĻ░Ć ļĢģņŚÉ ļŗ┐ņØä ļĢī ņŗ¼ĒĢśĻ▓ī ņĢäĒöäĻ│Ā Ļ▒Ėņ£╝ļ®┤ņä£ ĒśĖņĀäļÉ£ļŗż. ļČĆņ░®ļČĆņŚ╝ņØĆ ņןĻ│©ļŖźņäĀņØ┤ļéś Ļ▓ĮĻ│©ņĪ░ļ®┤(tibial tuberosity), Ļ░ĆņŖ┤ ņĀäļ®┤ņŚÉļÅä ļ░£ņāØĒĢĀ ņłś ņ׳ļŗż. ļČĆņ░®ļČĆņŚ╝ ņÖĖņŚÉļÅä ĒØēņćäĻ│©(sternoclavicular) Ļ┤ĆņĀł, ĒØēĻ│©ļ│æņŚ░Ļ│©(manubriosternal) Ļ┤ĆņĀł, ĒØēļŖæĻ┤ĆņĀłņØś Ļ┤ĆņĀłņŚ╝ņ£╝ļĪ£ Ļ░ĆņŖ┤ ņĀäļ®┤ņØ┤ ņĢäĒöī ņłś ņ׳ņ£╝ļ®░, ņŗ¼ĒĢ┤ņ¦Ćļ®┤ ĒØēĻ│ĮņØś ĒīĮņ░ĮņØä ņĀĆĒĢ┤ĒĢśĻĖ░ļÅä ĒĢ£ļŗż.
Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ņŚÉņä£ ļÅÖļ░śļÉśļŖö Ļ┤ĆņĀł ņÖĖ ņ×äņāüņāüņ£╝ļĪ£ ĒżļÅäļ¦ēņŚ╝(uveitis), Ļ▒┤ņäĀ(psoriasis), ņŚ╝ņ”Øņä▒ ņןņ¦łĒÖś(inflammatory bowel disease) ļō▒ņØ┤ ņ׳ļŗż. ņØ┤ ņżæ ĒżļÅäļ¦ēņŚ╝ņØ┤ Ļ░Ćņן ĒØöĒĢśļ®░(ĒÖśņ×ÉņØś 20- 30%) ļīĆĻ░£ ņĀäļ░®ņŚÉ ļ░£ņāØĒĢ£ļŗż[4]. HLA-B27 ņ£ĀņĀäņ×É ņ¢æņä▒ņØĖ ĒÖśņ×ÉņŚÉņä£ ļŹö ņל ņāØĻĖ░Ļ│Ā ĒĢ£ņ¬Į ļłłņØś ĒåĄņ”Ø, ļ░£ņĀü, ļłłļČĆņŗ¼Ļ│╝ ļłłļ¼╝ ņ”ØĻ░ĆĻ░Ć ļéśĒāĆļé£ļŗż. ĒżļÅäļ¦ēņŚ╝ņØ┤ ņØśņŗ¼ļÉĀ Ļ▓ĮņÜ░ ļ░öļĪ£ ņĢłĻ│╝Ļ▓Ćņ¦äņØ┤ ĒĢäņÜöĒĢśļ®░ ņ╣śļŻīĻ░Ć ļŖ”ņ¢┤ņ¦Ćļ®┤ ņ£Āņ░®ņØ┤ļéś ņŗ£ļĀźĻ░Éņåī ļō▒ ĒĢ®ļ│æņ”ØņØ┤ ļ░£ņāØĒĢ£ļŗż. Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ ĒÖśņ×ÉņŚÉņä£ Ļ▒┤ņäĀņØ┤ ļÅÖļ░śļÉĀ Ļ▓ĮņÜ░, ņČĢņä▒ Ļ┤ĆņĀłņØä ņ╣©ļ▓öĒĢ£ Ļ▒┤ņäĀ Ļ┤ĆņĀłņŚ╝ņØś Ļ░ĆļŖźņä▒ņØ┤ ņ׳ļŖöņ¦ĆļÅä ņé┤ĒÄ┤ļ│┤ļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśļŗż. ņŚ╝ņ”Øņä▒ ņןņ¦łĒÖśĻ│╝ Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ņØ┤ ĒĢ©Ļ╗ś ļ░£Ļ▓¼ĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ņ׳ļŖöļŹ░[5], ĒĢ£ ļ│┤Ļ│ĀņŚÉņä£ļŖö ņןņ”ØņāüņØ┤ ņŚåļŖö Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ ĒÖśņ×ÉņØś 20-70%ņŚÉņä£ ļīĆņן ņĀÉļ¦ēņŚÉ ņŚ╝ņ”ØņØ┤ ņĪ┤ņ×¼ĒĢśņśĆļŗż. ļ░śļīĆļĪ£ ņŚ╝ņ”Øņä▒ ņןņ¦łĒÖś ĒÖśņ×ÉņØś 28-35%ņŚÉņä£ ņ▓£ņןĻ┤ĆņĀłņŚ╝(sacroiliitis)ņØä ļ╣äļĪ»ĒĢ£ ņČĢņä▒ ņ▓ÖņČöĻ┤ĆņĀłņŚ╝ņØ┤ ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ļ░£Ēæ£ļÉśņŚłļŗż[6]. ņØ┤ņÖĖļÅä ļō£ļ¼╝ņ¦Ćļ¦ī ņŗ¼ņןņ░©ļŗ©, ļīĆļÅÖļ¦ēĒīÉļ¦ēļČĆņĀä, Ļ░äņ¦łņä▒ ĒÅÉļĀ┤, IgA ņŗĀņןļ│æņ”ØņØ┤ Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝Ļ│╝ ļÅÖļ░śļÉĀ ņłś ņ׳ļŗż.
ņĢäņ¦üĻ╣īņ¦Ć Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ņØä ĒÖĢņ¦äĒĢĀ ņłś ņ׳ļŖö ĒśłņĢĪĻ▓Ćņé¼ļŖö ņŚåļŗż. ņĀüĒśłĻĄ¼ ņ╣©Ļ░Ģņ¦Ćņłś(erythrocyte sedimentation rate)ņÖĆ C-ļ░śņØæ ļŗ©ļ░▒(C-reactive protein, CRP) ņāüņŖ╣ņØĆ ņĢĮ 40%ņØś ĒÖśņ×ÉņŚÉņä£ ļ░£Ļ▓¼ļÉ£ļŗż. CRPĻ░Ć ņ¦äļŗ©ņØä ņ£äĒĢ£ ĒĢäņłś Ļ▓Ćņé¼ļŖö ņĢäļŗłņ¦Ćļ¦ī CRPĻ░Ć ļåÆņØĆ ĒÖśņ×ÉĻĄ░ņŚÉņä£ TNF-╬▒ ĻĖĖĒĢŁņĀ£ņŚÉ ļ░śņØæņØ┤ ļŹö ņóŗņ£╝ļéś ņŗĀņāØĻ│© ĒśĢņä▒(new bone formation)ņØ┤ ļŹö ņל ņØ╝ņ¢┤ļéĀ ņłś ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[7,8]. Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ ĒÖśņ×ÉņØś ņĢĮ 90%ņŚÉņä£ HLA-B27 ņ£ĀņĀäņ×É Ļ▓Ćņé¼Ļ░Ć ņ¢æņä▒ņØ┤ļéś[9] ņØ┤ Ļ▓Ćņé¼ ļŗ©ļÅģņ£╝ļĪ£ Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ņØä ņ¦äļŗ© ļé┤ļ”┤ ņłśļŖö ņŚåļŗż. ĻĄŁļé┤ ņŚ░ĻĄ¼ņŚÉņä£ļÅä ļ│┤ņśĆļō»ņØ┤ 1,700ļ¬ģņØś Ļ▒┤Ļ░ĢļīĆņĪ░ĻĄ░ ņżæ 100ļ¬ģ(5.9%)ņŚÉņä£ HLA-B27ņ£ĀņĀäņ×ÉĻ░Ć ņ¢æņä▒ņØ┤ĻĖ░ ļĢīļ¼ĖņØ┤ļŗż[10]. HLA-B27ņ£ĀņĀäņ×É Ļ▓Ćņé¼ļŖö ņ▓ÖņČöĻ┤ĆņĀłņŚ╝ņØ┤ ņØśņŗ¼ļÉśņ¦Ćļ¦ī ņśüņāüņåīĻ▓¼ņØ┤ ņØ┤ņŚÉ ĒĢ®ļŗ╣ĒĢśņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░ņŚÉļ¦ī ļÅäņøĆņØ┤ ļÉĀ ņłś ņ׳ļŗż.
Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ņØś ņ¦äļŗ©ņØä ņ£äĒĢ£ ĒĢäņłśņĀüņØĖ Ļ▓Ćņé¼ļĪ£ ņ▓£ņןĻ┤ĆņĀłņØ┤ ĒżĒĢ©ļÉ£ Ļ│©ļ░śņØś ļŗ©ņł£ X-ņäĀ Ļ▓Ćņé¼Ļ░Ć ĻĘ╝Ļ░äņØ┤ ļÉśļŖö ņśüņāüņØ┤ļŗż. ĻĘ╝ļלņŚÉļŖö ņ▓ÖņČöĻ┤ĆņĀłņŚ╝ņØś ņĪ░ĻĖ░ ņ¦äļŗ©ņØ┤ļéś ņĀĢļ░ĆĒĢ£ ņ▓ÖņČöĻ┤ĆņĀł ĒÅēĻ░Ćļź╝ ņ£äĒĢśņŚ¼ ņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņØ┤ ļČĆĻ░üļÉśĻ│Ā ņ׳ļŗż.
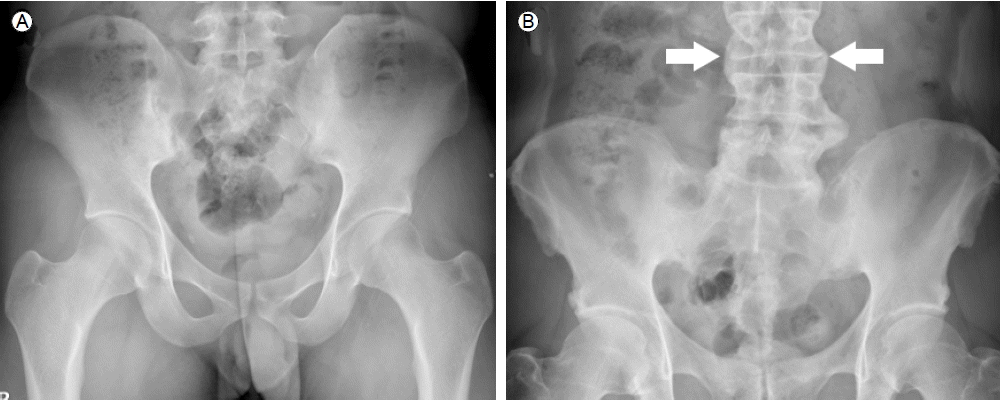
Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ ĒÖśņ×ÉņØś ņ▓ÖņČöĻ┤ĆņĀł ņ╣©ļ▓öņØĆ ļīĆĻ░£ ņ▓£ņןĻ┤ĆņĀłļČĆĒä░ ņŗ£ņ×æļÉ£ļŗż. Ļ│©ļ░ś ņĀäĒøäņØś ļŗ©ņł£ X-ņäĀ Ļ▓Ćņé¼ņŚÉņä£ņä£ ņ▓£ņןĻ┤ĆņĀłņŚ╝ņØś ļŗ©Ļ│äļź╝ ĒÅēĻ░ĆĒĢĀ ņłś ņ׳ļŗż[11] (Table 2, Fig. 1). ļŗ©ņł£ X-ņäĀ Ļ▓Ćņé¼ļŖö Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ ĒÖśņ×ÉņØś ņ▓ÖņČöņ▓┤(vertebral body) ļ│ĆĒÖö-ņØĖļīĆĻ▓░ĒĢ®(syndesmophyte), ņ▓ÖņČöņ▓┤ņØś ņé¼Ļ░üĒÖö(squaring), ņ£ĄĒĢ®(fusion)-ļź╝ ļ│┤ļŖö ļŹ░ļÅä ņé¼ņÜ®ļÉ£ļŗż. ņ▓ÖņČöņ▓┤ ļ│ĆĒÖöĻ░Ć ņ׳ņØä ļĢī Ļ░Éļ│äĒĢ┤ņĢ╝ ĒĢĀ ņ¦łĒÖśņ£╝ļĪ£ ļ»Ėļ¦īņä▒ ņøÉļ░£ņä▒ ļ╝łļīĆĻ│╝Ļ│©ņ”Ø(diffuse idiopathic skeletal hyperostosis, DISH)ņØä ļōż ņłś ņ׳ļŗż. ļæÉ ņ¦łĒÖś ļ¬©ļæÉ ņ▓ÖņČöņØś ņÜ┤ļÅÖņĀ£ĒĢ£, ņ▓ÖņČöņØś ļ╝łļÅīĻĖ░ Ļ│╝ĒśĢņä▒ņØ┤ ļÅÖļ░śļÉĀ ņłś ņ׳ņ¦Ćļ¦ī DISHņŚÉņä£ļŖö ņ▓ÖņČöņØś Ēć┤Ē¢ēņä▒ ļ│ĆĒÖöĻ░Ć Ļ┤Ćņ░░ļÉśĻ│Ā ņ▓£ņןĻ┤ĆņĀłņØś ņ╣©ļ▓öņØ┤ ļō£ļ¼╝ļŗżļŖö ņ░©ņØ┤ņĀÉņØ┤ ņ׳ļŗż. ņØ┤ ņÖĖņŚÉļÅä ņ▓£ņןĻ┤ĆņĀłņØś Ļ│©Ļ┤ĆņĀłņŚ╝, ņČ£ņé░Ļ│╝ ņŚ░Ļ┤ĆļÉ£ ņ▓£ņןĻ┤ĆņĀł ļ│ĆĒÖö(osteitis condensans ilii) ļō▒ņØ┤ Ļ░Éļ│äņ¦äļŗ©ņŚÉ ĒżĒĢ©ļÉ£ļŗż. ļŗ©ņł£ X-ņäĀ Ļ▓Ćņé¼ļŖö Ļ▓Ćņé¼ ļ╣äņÜ®ņØ┤ ņĀĆļĀ┤ĒĢśĻ│Ā ĒīÉļÅģņØ┤ ņÜ®ņØ┤ĒĢśļéś Ļ│©ļ│ĆĒÖöĻ░Ć ļ░£ņāØĒĢśĻĖ░ ņĀäņŚÉļŖö ņ¦äļŗ©ņØä ļé┤ļ”┤ ņłś ņŚåļŗżļŖö ļŗ©ņĀÉņØ┤ ņ׳ļŗż.
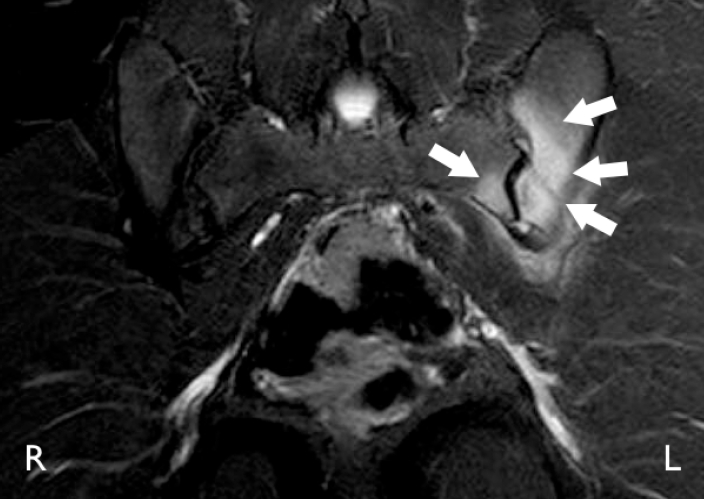
ņ▓£ņןĻ┤ĆņĀł MRIĻ░Ć ņĀ£Ļ│ĄĒĢ┤ņżä ņłś ņ׳ļŖö ņŻ╝ņÜö ņĀĢļ│┤ļŖö Ļ┤ĆņĀł Ēś╣ņØĆ Ļ┤ĆņĀł ņŻ╝ņ£äņØś ŌĆśņŚ╝ņ”ØŌĆÖ ņåīĻ▓¼ņØ┤ļŗż[12]. MRIņØś T2 fat suppression ņśüņāüņØä ĒåĄĒĢśņŚ¼ Ļ┤ĆņĀł ņŻ╝ņ£äņØś Ļ│©ņłś ļČĆņóģ(bone marrow edema)ņØä ļ│┤ņŚ¼ņżīņ£╝ļĪ£ņŹ© ļŗ©ņł£ X-ņäĀ Ļ▓Ćņé¼ļ│┤ļŗż ņĪ░ĻĖ░ņŚÉ ņ▓£ņןĻ┤ĆņĀłņŚ╝ņØä ņ¦äļŗ©ĒĢĀ ņłś ņ׳ļŗż(Fig. 2). ņĪ░ņśüņĀ£ļź╝ ņé¼ņÜ®ĒĢ£ T1 Ļ░ĢņĪ░ņśüņāüļÅä ņ▓£ņןĻ┤ĆņĀł ņŻ╝ņ£äņØś Ļ│©ņŚ╝(osteitis)ņØä ņ¦äļŗ©ĒĢśļŖö ļŹ░ ļÅäņøĆņØä ņżä ņłś ņ׳ļŗż. ņØ┤ļĪ£ņŹ© MRIļĪ£ ļŗ©ņł£ X-ņäĀ Ļ▓Ćņé¼ ņåīĻ▓¼ļ¦īņ£╝ļĪ£ļŖö ļČłļČäļ¬ģĒĢ£ ŌĆśļ╣äļ░®ņé¼ņäĀ ņ▓£ņןĻ┤ĆņĀłņŚ╝(non-radiographic sacroiliitis)ŌĆÖņØä ņ¦äļŗ©ĒĢĀ ņłś ņ׳Ļ▓ī ļÉśņŚłļŗż[12]. ĒĢśņ¦Ćļ¦ī MRIļŖö Ļ│ĀĻ░ĆņØś Ļ▓Ćņé¼ņØ┤Ļ│Ā Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ ĒÖśņ×ÉņØ┤Ļ▒░ļéś ĻĘĖ ņ¦äļŗ©ņØ┤ ņØśņŗ¼ļÉśļŖö Ļ▓ĮņÜ░ 1ĒÜīņŚÉ ĒĢ£ĒĢśņŚ¼ ļ│┤ĒŚśĻĖēņŚ¼Ļ░Ć ņØĖņĀĢļÉśĻ│Ā ņ׳ļŗż. ļĢīļĪ£ļŖö MRIņŚÉņä£ ņŚ╝ņ”ØņØ┤ļØ╝Ļ│Ā ņāØĻ░üļÉśļŖö ņåīĻ▓¼ņØ┤ ņ¦Ćļ░®ļ│Ćņä▒(fat degeneration)Ļ│╝ Ļ░Éļ│äņØ┤ ņ¢┤ļĀżņÜĖ ņłś ņ׳ļŗż[13]. ņ▓ÖņČö MRIņŚÉņä£ ņ▓ÖņČöņ▓┤ņØś ļ¬©ņä£ļ”¼ņŚÉ ļ│┤ņØ┤ļŖö ņŚ╝ņ”Øļ│æļ│ĆņØ┤ ņŗĀņāØĻ│©ņØś ņĀäĻĄ¼ļ│æļ│ĆņØ┤ļØ╝ļŖö Ļ░ĆņäżņØ┤ ļīĆļæÉļÉśņŚłņ¦Ćļ¦ī ņØ┤ļ¤¼ĒĢ£ ļ│æļ│Ć ņżæ ņØ╝ļČĆņŚÉņä£ļ¦ī ņØĖļīĆĻ▓░ĒĢ®, ņŗĀņāØĻ│© ĒśĢņä▒ņ£╝ļĪ£ ņ¦äĒ¢ēĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļ░ØĒśĆņĪīļŗż[14]. ņĄ£ĻĘ╝ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņŚ╝ņ”Øņä▒ ļ│æļ│ĆĻ│╝ ņ¦Ćļ░®ļ│Ćņä▒ņØ┤ ļÅÖņŗ£ņŚÉ ņĪ┤ņ×¼ĒĢśļŖö ņ▓ÖņČöņ▓┤ ļ¬©ņä£ļ”¼ņŚÉņä£ ņŗĀņāØĻ│©ņØ┤ ļ¦ÄņØ┤ ĒśĢņä▒ļÉ£ļŗżļŖö ņŻ╝ņןņØ┤ ņĀ£ĻĖ░ļÉśņŚłļŗż[15].
ņ▓£ņןĻ┤ĆņĀłņØś ņ╗┤Ēō©Ēä░ ļŗ©ņĖĄ ņ┤¼ņśüņØĆ Ļ│©ļ»Ėļ×Ć(bone erosion), Ļ│©Ļ▓ĮĒÖö(bone sclerosis) ļō▒ņØä Ļ┤Ćņ░░ĒĢśļŖö ļŹ░ ņ£ĀņÜ®ĒĢśļéś ņ┤łĻĖ░ ņŚ╝ņ”Ø ļ│ĆĒÖöļź╝ Ļ┤Ćņ░░ĒĢśļŖö ļŹ░ļŖö ņĀüĒĢ®ĒĢśņ¦Ć ņĢŖļŗż.
Ļ│©ņŖżņ║öņØĆ Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ ĒÖśņ×ÉņØś ņ▓£ņןĻ┤ĆņĀł, ņ▓ÖņČöĻ┤ĆņĀł, ĻĘĖļ”¼Ļ│Ā ļ¦Éņ┤łĻ┤ĆņĀł ņ╣©ļ▓öņØä ĒÅēĻ░ĆĒĢśļŖö Ļ▓Ćņé¼ļĪ£ ņé¼ņÜ®ļÉśņ¢┤ ņÖöļŗż. Ļ│©ļ░ś Ēøäļ®┤ņāüņØś SI/S (sacroiliac joint/sacrum) ļ╣äņ£©ņØ┤ ņāüņŖ╣ļÉśņ¢┤ ņ׳ņ£╝ļ®┤ ņ▓£ņןĻ┤ĆņĀłņŚ╝ņØä ņŗ£ņé¼ĒĢśļŖö ņåīĻ▓¼ņØ┤ļŗż. ĒĢśņ¦Ćļ¦ī ņØ┤ Ļ▓Ćņé¼ņØś ņĀ£ĒĢ£ņĀÉņØĆ ĒĢ┤ņāüļÅäļéś Ļ▓Ćņé¼ ĒŖ╣ņØ┤ļÅäļŖö ļé«ļŗżļŖö Ļ▓āņØ┤ļ®░ ņĄ£ĻĘ╝ ļ│┤Ļ│ĀņŚÉ ņØśĒĢśļ®┤ Ļ│©ņŖżņ║öņØ┤ ņĪ░ĻĖ░ Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ņØś ņ¦äļŗ©ņŚÉ ļÅäņøĆņØ┤ ļÉśņ¦Ć ņĢŖļŖöļŗżĻ│Ā ĒĢśņśĆļŗż[16]. ĒĢśņ¦Ćļ¦ī Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ ĒÖśņ×ÉņŚÉņä£ ļ¦Éņ┤ł Ļ┤ĆņĀł ņ╣©ļ▓öņØ┤ļéś ĒØēņćäĻ│©Ļ┤ĆņĀł, ļŖæņŚ░Ļ│©ņŚ╝(costochondritis)ņØä ĒÅēĻ░ĆĒĢśļŖöļŹ░ļŖö ļÅäņøĆņØä ņżä ņłś ņ׳ļŗż.
Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ņØś ļČäļźś ĻĖ░ņżĆņØĆ 1984ļģäļÅäņŚÉ ņĀ£ņĢłļÉ£ modified New York criteriaĻ░Ć ļäÉļ”¼ ņé¼ņÜ®ļÉśĻ│Ā ņ׳ļŗż[11] (Table 3). ņØ┤ ĻĖ░ņżĆņŚÉ ņØśĒĢśļ®┤ Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ņ£╝ļĪ£ ļČäļźśĒĢśĻĖ░ ņ£äĒĢ┤ņä£ļŖö ļŗ©ņł£ X-ņäĀ Ļ▓Ćņé¼ņŚÉņä£ ņ▓£ņןĻ┤ĆņĀłņŚ╝ņØ┤ ņ¢æņĖĪņ£╝ļĪ£ grade 2 ņØ┤ņāüņØ┤Ļ▒░ļéś ņØ╝ņĖĪņ£╝ļĪ£ grade 3 ņØ┤ņāüņØ┤ņ¢┤ņĢ╝ ĒĢ£ļŗż(Table 2, Fig. 1). ņØ┤ļŖö ņ¦äĒ¢ēļÉ£ ņ¦łĒÖśņØś ņ¦äļŗ©ņŚÉļŖö ņ£ĀņÜ®ĒĢśļéś ļŗ©ņł£ X-ņäĀ Ļ▓Ćņé¼ņŚÉņä£ Ļ┤ĆņĀł ļ│ĆĒÖöĻ░Ć ļ»Ėļ»ĖĒĢśļ®┤ Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ ņ¦äļŗ©ņØä ļé┤ļ”┤ ņłś ņŚåņ£╝ļ®░ ņ▓£ņןĻ┤ĆņĀł ļ░Å ņ▓ÖņČöļ│ĆĒÖöņŚÉļ¦ī ņ¦æņżæĒĢĀ ļ┐É Ļ┤ĆņĀł ņÖĖ ņ×äņāüņāüņØä ĒżĒĢ©ĒĢśņ¦Ć ņĢŖļŖöļŗżļŖö ņĀ£ĒĢ£ņĀÉņØ┤ ņ׳ļŗż. ņØ┤ Ļ░ÖņØ┤ ņČĢņä▒ Ļ┤ĆņĀłņØä ņ╣©ļ▓öĒĢśļŖö ņ▓ÖņČö Ļ┤ĆņĀłņŚ╝ ņ¦łĒÖśĻĄ░ņØä ļŹö ņĪ░ĻĖ░ņŚÉ ņ¦äļŗ©ĒĢśĻĖ░ ņ£äĒĢ┤ MRI ņåīĻ▓¼ņØä ĒżĒĢ©ĒĢśļŖö ĒĢ£ĒÄĖ Ļ┤ĆņĀł ņÖĖ ņ×äņāüņāü, Ļ░ĆņĪ▒ļĀź ļ¼Ėņ¦äņØä ļŹöĒĢśļŖö ņāłļĪ£ņÜ┤ ļČäļźśĻĖ░ņżĆņØ┤ ņĀ£ņĢłļÉśņŚłļŗż[17] (Table 4). ņ×äņāüņØ┤ļéś ņ×äņāüņŗ£ĒŚśņŚÉņä£ ĒÖ£ņÜ®ļÉśļŖö Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ ļČäļźśĻĖ░ņżĆņØĆ Ēśäņ×¼ modified New York criteriaņØ┤ņ¦Ćļ¦ī Ē¢źĒøäļŖö Ļ░Ģņ¦üņä▒ ņ▓ÖņČöņŚ╝ņØä ĒżĒĢ©ĒĢ£ ņČĢņä▒ ņ▓ÖņČöĻ┤ĆņĀłņŚ╝ņØä ļīĆņāüņ£╝ļĪ£ ĒĢśņŚ¼ ņ×äņāüņŚ░ĻĄ¼ ļ░Å ņ╣śļŻī ņ¦Ćņ╣© ņĀ£ņĀĢņØ┤ ņ¦äĒ¢ēļÉĀ Ļ▓āņ£╝ļĪ£ ņĀäļ¦ØļÉ£ļŗż.
REFERENCES
2. Sieper J, van der Heijde D, Landew├® R, et al. New criteria for inflammatory back pain in patients with chronic back pain: a real patient exercise by experts from the Assessment of SpondyloArthritis international Society (ASAS). Ann Rheum Dis 2009;68:784ŌĆō788.


3. Sieper J, Braun J, Rudwaleit M, Boonen A, Zink A. Ankylosing spondylitis: an overview. Ann Rheum Dis 2002;61(Suppl 3):iii8ŌĆō18.



4. Edmunds L, Elswood J, Calin A. New light on uveitis in ankylosing spondylitis. J Rheumatol 1991;18:50ŌĆō52.

5. Meuwissen SG, Dekker-Saeys BJ, Agenant D, Tytgat GN. Ankylosing spondylitis and inflammatory bowel disease: I. prevalence of inflammatory bowel disease in patients suffering from ankylosing spondylitis. Ann Rheum Dis 1978;37:30ŌĆō32.



6. Rudwaleit M, Baeten D. Ankylosing spondylitis and bowel disease. Best Pract Res Clin Rheumatol 2006;20:451ŌĆō471.


7. Arends S, Brouwer E, van der Veer E, et al. Baseline predictors of response and discontinuation of tumor necrosis factor-alpha blocking therapy in ankylosing spondylitis: a prospective longitudinal observational cohort study. Arthritis Res Ther 2011;13:R94.

8. Poddubnyy D, Conrad K, Ruiz-Heiland G, et al. Predictive and protective value of biomarkers in patients with ankylosing spondylitis who are at high risk of radiographic spinal progression [Abstract]. Arthritis Rheum 2011;63(Suppl 10):1338.
10. Oh WI. HLA-B27 Subtypes in Korean Patients with Spondyloarthropathies and Healthy Controls. Seoul: Seoul National University, 1998.
11. Van der Linden S, Valkenburg HA, Cats A. Evaluation of diagnostic criteria for ankylosing spondylitis: a proposal for modification of the New York criteria. Arthritis Rheum 1984;27:361ŌĆō368.


12. Rudwaleit M, Jurik AG, Hermann KG, et al. Defining active sacroiliitis on magnetic resonance imaging (MRI) for classification of axial spondyloarthritis: a consensual approach by the ASAS/OMERACT MRI group. Ann Rheum Dis 2009;68:1520ŌĆō1527.


13. Braun J, Baraliakos X. Imaging of axial spondyloarthritis including ankylosing spondylitis. Ann Rheum Dis 2011;70(Suppl 1):i97ŌĆō103.


14. Chiowchanwisawakit P, Lambert RG, Conner-Spady B, Maksymowych WP. Focal fat lesions at vertebral corners on magnetic resonance imaging predict the development of new syndesmophytes in ankylosing spondylitis. Arthritis Rheum 2011;63:2215ŌĆō2225.


15. Maksymowych WP, Morency N, Conner-Spady B, Lambert RG. Suppression of inflammation and effects on new bone formation in ankylosing spondylitis: evidence for a window of opportunity in disease modification. Ann Rheum Dis 2013;72:23ŌĆō28.


Sacroiliitis shown in plain film radiography of pelvis (A) both grade 3 (B) both grade 4 with syndesmophyte (arrow).
Figure┬Ā1.
Active inflammatory lesion around left sacroiliac joint (arrow) in T2 fat suppression image.
Figure┬Ā2.
Table┬Ā1.
Expert criteria for inflammatory back pain
| Improvement with exercise |
| Pain at night |
| Insidious onset |
| Age at onset Ōēż 40 years |
| No improvement with rest |
Table┬Ā2.
Grading of radiographic sacroiliitis
Table┬Ā3.
Modified New York criteria for ankylosing spondylitis (AS)
Table┬Ā4.
ASAS classification criteria for axial spondyloarthritis (SpA)
-
METRICS

-
- 1 Crossref
- 0 Scopus
- 19,338 View
- 561 Download



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



