žĄú Ž°†
ŪŹźžÉČž†Ąž¶ĚžĚÄ 79% žĚīžÉĀžĚī ŪēėžßÄ žč¨Ž∂Äž†ēŽß•žóźžĄú ŽįúžÉĚŪēėŽ©į žôłžÉĀÍ≥ľ žąėžą† žěźž≤ī, žąėžą† ŪõĄ ÍĪįŽŹô ž†úŪēú, žė§Žěú žĻ®žÉĀ žēąž†ē ŽďĪžĚė žó¨Žü¨ žöĒžĚłžúľŽ°ú žĚłŪēī ŽįúžÉĚŪēėŽ©į ŪäĻŪěą ž†ēŪėēžôłÍ≥ľžĚė Í≥†ÍīÄž†ą žĻėŪôėžą†žčú žč¨Ž∂Äž†ēŽß•Ūėąž†ĄžĚė ŽĻąŽŹĄŽäĒ 40-70%, žĻėŽ™Öž†ĀžĚł ŪŹźžÉČž†Ąž¶ĚžĚė ŽĻąŽŹĄŽäĒ 0.7-6% ž†ēŽŹĄŽ°ú Ž≥īÍ≥†ŽźėÍ≥† žěąŽč§[1]. ŪŹźžÉČž†Ąž¶ĚžĚÄ ž¶ĚžÉĀÍ≥ľ žßēŪõĄÍįÄ Ž™®ŪėłŪēėŽāė žč¨ÍįĀŪēú Í≤ĹžöįžóźŽäĒ ŽįúŽ≥Ď 2žčúÍįĄ žēąžóź 70%žóźžĄú žā¨ŽßĚ žó¨Ž∂ÄÍįÄ Í≤įž†ēŽź† ž†ēŽŹĄŽ°ú ž†ĄÍ≤©ž†ĀžúľŽ°ú žßĄŪĖČŪē† žąė žěąžĖī ŽĻ†Ž•ł žßĄŽč®Í≥ľ ž†Āž†ąŪēú žĻėŽ£ĆŽŅźŽßĆ žēĄŽčąŽĚľ žėąŽį©žĚė žó≠Ūē†žĚī ž§ĎžöĒžčúŽźėÍ≥† žěąžúľŽ©į žöįžč¨Žį© Ūėąž†ĄžĚė ŪėēŪÉúŽ°ú ŽįúÍ≤¨Žźú ŪŹźžÉČž†ĄžĚė Í≤Ĺžöį Žß§žöį ŽÜížĚÄ žā¨ŽßĚŽ•†žĚĄ Ž≥īžĚīŽāė Ž™ÖŪôēŪēú žĻėŽ£Ć Žį©žĻ®žĚī žóÜžĖī žėąŽį©žĚė žó≠Ūē†žĚī ŽćĒžöĪ ž§ĎžöĒŪēėŽč§ Ūē† žąė žěąÍ≤†Žč§[2].
ž†ÄžěźŽď§žĚÄ žĚīž†Ą ŪäĻžĚī Ž≥ĎŽ†•žĚī žóÜžóąÍ≥† žąėžą† ž†ĄÍĻĆžßÄ žĚī žßąŪôėžĚĄ žĚėžč¨Ūē† ŽßĆŪēú ž¶ĚžÉĀžĚīŽāė žßēŪõĄÍįÄ žóÜŽćė ŪôėžěźžóźžĄú žąėžą† ž§Ď ŽįúžÉĚŪēú žöįžč¨Žį© ÍĪįŽĆÄŪėąž†ĄÍ≥ľ žĚīžóź žĚėŪēú ŪŹźžÉČž†Ąž¶ĚžĚĄ Í≤ĹŪóėŪēėžėÄÍłįžóź žč¨Ž∂Äž†ēŽß•Ūėąž†Ąž¶ĚžĚė žąėžą† ž†Ą žėąŽį© žĻėŽ£ĆžĚė ž§ĎžöĒžĄĪžĚĄ ŽźėžÉąÍłįÍłį žúĄŪēėžó¨ Ž¨łŪóĆÍ≥†žįįÍ≥ľ Ūē®ÍĽė Ž≥īÍ≥†ŪēėŽäĒ ŽįĒžĚīŽč§. ŽėźŪēú žč¨žě• Žāī žĚīŪĖČžĄĪ Ūėąž†ĄžĚÄ Ž≥īÍ≥†ÍįÄ ŽßéžßÄ žēäžēĄ žā¨žßĄÍ≥ľ Ūē®ÍĽė Ž≥īÍ≥†ŪēúŽč§.
ž¶Ě Ž°Ä
Ūôė žěź: Ž™Ö„Äá„Äá, žó¨žěź 76žĄł
ž£ľ žÜĆ: žąėžą† ž§Ď ÍįĎžěϞ䧎üĹÍ≤Ć ŽāėŪÉÄŽāú žáľŪĀ¨
ŪėĄŽ≥ĎŽ†•: ŪôėžěźŽäĒ Žāīžõź 12žčúÍįĄ ž†Ą ŽāôžÉĀžúľŽ°ú ŽįúžÉĚŪēú žĘĆžł° ŽĆÄŪáīÍ≥® Í≤ĹŽ∂Ä Í≥®ž†ąŽ°ú Ž≥łžõźžóź žěÖžõźŪēėžėÄŽč§. Žāīžõź žĚīŪõĄ žĘÖžįĹÍ≥ľ ŪÜĶž¶ĚžúľŽ°ú ŪēėžßÄ Í≥†ž†ē žÉĀŪÉúŽ•ľ žú†žßÄŪēėŽ©īžĄú ŽßąžēĹžĄĪ žßĄŪÜĶž†úŽ•ľ Ūą¨žó¨ŪēėžėÄŽč§. Žāīžõź 2žĚľžßł ŽĆÄŪáīÍ≥® Í≥®ž†ąžóź ŽĆÄŪēėžó¨ ž≤ôž∂Ē Žßąž∑®Ūēė žĚłÍ≥Ķ Í≥†ÍīÄž†ąžĻėŪôėžą†žĚĄ žčúŪĖČŪēėŽćė ŽŹĄž§Ď ÍįĎžěϞ䧎üĹÍ≤Ć ŽįúžÉĚŪēú žáľŪĀ¨Ž°ú Ž≥łžõź žąúŪôėÍłį ŽāīÍ≥ľ žĚėŽĘįŽźėžóąŽč§.
Í≥ľÍĪįŽ†•: ŪäĻžĚī žā¨Ūē≠ žóÜžóąŽč§.
ÍįÄž°ĪŽ†•: ŪäĻžĚī žā¨Ūē≠ žóÜžóąŽč§.
žč†ž≤īŪēôž†Ā žÜĆÍ≤¨: žąėžą† žčúžěĎ 30Ž∂Ą Í≤ĹÍ≥ľŪēėŽäĒ žčúž†źžóź ŪôėžěźžĚė ŪėąžēēžĚī ÍįĎžěźÍłį ž†ÄŪēėŽźėŽ©īžĄú žĚėžčĚ žÜƞ觞Ěī ŽįúžÉĚŪēėžó¨ 10Ž∂ĄÍįĄ žč¨ŪŹźžÜĆžÉĚžą†žĚĄ žčúŪĖČŪēėžėÄÍ≥† Ūėąžēē žÉĀžäĻž†úŽ•ľ Ūą¨žó¨ŪēėŽ©īžĄú Ūėąžēē 109/66 mmHg, žč¨Žįēžąė 142ŪöĆŽ°ú ŪöĆŽ≥ĶŽźėžóąŽč§. žąėžą† Ž∂ÄžúĄžĚė žĚľžį®ž†Ā ŽīČŪē©ŽßĆ žčúŪĖČŪēú ŪõĄ žáľŪĀ¨žĚė žõźžĚłžĚĄ žįĺÍłį žúĄŪēī žĚĎÍłČ žč¨žīąžĚĆŪĆĆŽ•ľ žčúŪĖČŪēėžėÄŽč§.
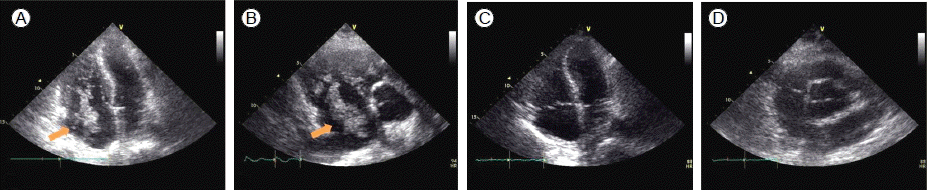
Í≤Äžā¨žč§ žÜĆÍ≤¨: žąėžą†žč§žóźžĄú žč¨ŪŹźžÜĆžÉĚžą†Í≥ľ ÍłįÍīÄžāĹÍīÄ ŪõĄ žčúŪĖČŪēú ŽŹôŽß•Ūėą ÍįÄžä§ Í≤Äžā¨ŽäĒ pH 7.09, PCO2 55.6 mmHg, PO2 543 mmHg, HCO3 16.5 mEq/LžėÄÍ≥†, žĚľŽįė Ūėąžē°Í≤Äžā¨ŽäĒ ŽįĪŪėąÍĶ¨ 9,150/őľL, ŪėąžÉČžÜĆ 7.5 g/dL, ŪėąžÜĆŪĆź 15,000/őľLžėÄžúľŽ©į Ūėąžē°žĚĎÍ≥†Í≤Äžā¨ Í≤įÍ≥ľŽäĒ PT 60.1žīą, PT activity 10.8%, INR 4.89, aPTT no coagulationžúľŽ°ú Í≥ľŽč§ Í≥ĶͳȎźú žąėžē°žĚė Ūėąžē°Ų̄žĄĚÍ≥ľ žąėžą† Ž∂ÄžúĄ ž∂úŪėąŽ°ú žĚłŪēú ŪėąžÉČžÜĆžĚė ÍįźžÜĆ, ŪĆĆžĘÖžĄĪ ŪėąÍīÄŽāī žĚĎÍ≥†ž¶Ě žÜĆÍ≤¨žĚĄ Ž≥īžĚīÍ≥† žěąžóąŽč§. žąėžą† ž†Ą ŪôėžěźžĚė 12žú†ŽŹĄ ŪĎúž§Ä žč¨ž†ĄŽŹĄžóźžĄúŽäĒ ž†ēžÉĀ ŽŹôžú®ŽŹôžĚīžóąžúľŽāė žáľŪĀ¨ ŽčĻžčú žč¨ž†ĄŽŹĄ Ž™®ŽčąŪĄįžóźžĄúŽäĒ ž†ĎŪē©Ž∂Ä žĄúŽß•, žč¨ž†ēžßÄÍįÄ ÍĶźŽĆÄŽ°ú Ž≥īžėÄŽč§. žąėžą† 1žĚľ ž†Ą žąėžą†žĚĄ Í≥†Ž†§Ūēėžó¨ žčúŪĖČŪēú Í≤ĹŪĚČŽ∂Ä žč¨žīąžĚĆŪĆƞ󟞥úŽäĒ žú†žĚėŪēú žĚīžÉĀ žÜĆÍ≤¨žĚÄ žóÜžóąŽč§. Í∑łŽü¨Žāė žąėžą† žßĀŪõĄ žĚĎͳȞúľŽ°ú žčúŪĖČŪēú Í≤ĹŪĚČŽ∂Ä žč¨žīąžĚĆŪĆĆžóź žĄúžöįžč¨Ž∂Äž†ĄÍ≥ľ žöįžč¨Žį©žúľŽ°úŽ∂ÄŪĄį žāľž≤®ŪĆźŽßȞ̥ ŪÜĶŪēī žöįžč¨žč§Ž°ú žú†žěÖŽźėŽäĒ žĖĎžÉĀžĚė Žč§ŽįúžĄĪ Ūėąž†ĄžĚī žöįžč¨Žį© ŽāīžóźžĄú ÍīÄžįįŽźėžóąŽč§(Fig. 1A and 1B). ŪôėžěźŽäĒ žöįžč¨Žį© Ūėąž†Ąžóź ÍłįžĚłŪēú ͳȞĄĪ ŪŹźžÉČž†Ąž¶Ě ŽįŹ žč¨žĚłžĄĪ žáľŪĀ¨Ž°ú ŪĆźŽč®ŽźėžóąžúľŽāė žßÄžÜ枆ĀžĚł žĄúŽß•žĄĪ Ž∂Äž†ēŽß•, žąėžą†žč§žóźžĄú žčúŪĖČŪēú Í≤Äžā¨žč§ žÜĆÍ≤¨žÉĀ ŪĆĆžĘÖžĄĪ ŪėąÍīÄŽāī žĚĎÍ≥†ž¶Ě žÜĆÍ≤¨žúľŽ°ú žĚłŪēú žö©ŪėąÍ≥ľ žąėžą† Ž∂ÄžúĄžĚė ž∂úŪėąŽ°ú ŪėąžÉČžÜĆ ÍįźžÜĆ ŽįúžÉĚŪēėžó¨ Ūėąž†Ą žö©Ūēīž†ú, ŪŹźžÉČž†Ą ž†úÍĪįžą†žĚÄ žčúŪĖČŪēėžßÄ Ž™ĽŪēėžėÄÍ≥† ž§ĎŪôėžěźžč§Ž°ú žĚīžÜ°Ūēėžó¨ ž≤īžôłŽßČ žāįžÜĆÍ≥ĶÍłČ(ECMO)žĚĄ žčúŪĖČŪēėžėÄŽč§. Žč§žĚĆŽā† žčúŪĖČŪēú Í≤ĹŪĚČŽ∂Ä žč¨žīąžĚĆŪĆƞ󟞥ú ÍĶ≠žÜĆŽ≤Ĺ žöīŽŹôžě•žē† žóÜžĚī žĘĆžč¨žč§ Žįēž∂úŽ•†žĚÄ 25% ž†ēŽŹĄŽ°ú ž†ÄŪēėŽźėžĖī žěąžóąžßÄŽßĆ žöįžč¨Žį©žóźžĄú Ž≥īžėÄŽćė Ūėąž†ĄŽď§žĚÄ ŽćĒ žĚīžÉĀ ÍīÄžįįŽźėžßÄ žēäžēėŽč§(Fig. 1C and 1D). žĚīŪõĄ Ūôėžěź žßÄžÜ枆ĀžĚł ŪĆĆžĘÖžĄĪ ŪėąÍīÄŽāī žĚĎÍ≥†ž¶Ěžóź ŽŹôŽįėŽźú ž∂úŪėąÍ≥ľ žč¨Ž∂Äž†Ą, ͳȞĄĪžč†Ž∂Äž†ĄžĚĄ ŪŹ¨Ūē®Ūēú Žč§ÍłįÍīÄ Ž∂Äž†ĄžúľŽ°ú žáľŪĀ¨ ŽįúžÉĚ 44žčúÍįĄ ŪõĄžóź žā¨ŽßĚŪēėžėÄŽč§.
Í≥† žįį
ÍĶ≠ŽāīžóźžĄúŽäĒ ŪŹźžÉČž†Ąž¶ĚžĚė ŽįúžÉĚŽ•†Í≥ľ žā¨ŽßĚŽ•†žĚī ž†ēŪôēŪěą žēĆŽ†§ž†ł žěąžßÄ žēäžßÄŽßĆ ŽĮłÍĶ≠žĚė Í≤Ĺžöį 1ŽÖĄžóź žēĹ 300,000Ž™ÖžĚī ŪŹźžÉČž†Ąž¶ĚžúľŽ°ú žā¨ŽßĚŪēėŽäĒ Í≤ÉžúľŽ°ú Ž≥īÍ≥†ŽźėÍ≥† žěąŽč§[3]. ŪēėžßÄŽßĆ ŪŹźžÉČž†Ąž¶ĚžúľŽ°ú žā¨ŽßĚŪēú ŪôėžěźžĚė 2%žóźžĄúŽßĆžĚī žā¨ŽßĚ ž†Ą žßĄŽč®žĚī ÍįÄŽä•ŪēėŽč§Í≥† ŪēėžėĞ̥ ž†ēŽŹĄŽ°ú ŪŹźžÉČž†Ąž¶ĚžĚÄ ŽĆÄŽ∂ÄŽ∂Ą ŽĻĄŪäĻžĚīž†Ā žěĄžÉĀžÜĆÍ≤¨žĚĄ Ž≥īžĚīÍĪįŽāė Ž¨īž¶ĚžÉĀžĚīžĖīžĄú ž¶ĚžÉĀŽßĆžúľŽ°úŽäĒ žßĄŽč®žĚī žĖīŽ†ĶÍ≥† žĚėžč¨žĚī ŽźėŽäĒ Í≤Ĺžöį ž†ēŽß• ž°įžėĀžą†, ŪŹźÍīÄŽ•ė žä§žļĒ, žīąžĚĆŪĆĆ Í≤Äžā¨, CT ŪėąÍīÄ ž°įžėĀžą† ŽďĪžĚĄ ŪÜĶŪēėžó¨ žßĄŽč®Ūē† žąė žěąŽč§[3]. žĚīŽ†áÍ≤Ć ž†ēŽß•Ūėąž†Ąž¶Ěžóź žó¨Žü¨ žßĄŽč® Žį©Ž≤ēžĚī ž°īžě¨ ŪēėžßÄŽßĆ žĚėžč¨ŪēėÍłįÍįÄ žČĹžßÄ žēäÍ≥† žĻėŽ£ĆŪēėžßÄ žēäžúľŽ©ī žā¨ŽßĚŽ•†žĚī 30%žóź žĚīŽ•īŽ©į žč¨ÍįĀŪēú Í≤ĹžöįžóźŽäĒ ŽįúŽ≥Ď 2žčúÍįĄ žēąžóź 70%žóźžĄú žā¨ŽßĚ žó¨Ž∂ÄÍįÄ Í≤įž†ēŽź† ž†ēŽŹĄŽ°ú ž†ĄÍ≤©ž†ĀžúľŽ°ú žßĄŪĖČŪē† žąėŽŹĄ žěąŽč§. ŪäĻŪěą Ž≥ł ž¶ĚŽ°ÄžôÄ ÍįôžĚī žöįžč¨Žį©žĚė Ūėąž†Ą ŪėēŪÉúŽ°ú ŽįúÍ≤¨Žźú ŪŹźžÉČž†Ąž¶ĚžĚė Í≤Ĺžöį ž§Ď ÍįÄŽŹôžĄĪžĚĄ ÍįÄžßÄŽäĒ Ūėąž†ĄžĚė Í≤ĹžöįŽ•ľ AŪėē Ūėąž†ĄžĚīŽĚľ ŪēėŽäĒŽćį žĚīŽüį Í≤ĹžöįžóźŽäĒ žāľž≤®ŪĆźŽßȞ̥ ŪÜĶŪēī žěźž£ľ žĚīŪÉąŪēėŽäĒ ŪäĻžĄĪžĚĄ ÍįÄžßÄÍ≤Ć ŽźėžĖī ŪŹźžÉČž†Ą ŽįúžÉĚ žúĄŪóėžĚī Žß§žöį ŽÜížēĄ 79-98%ÍĻĆžßÄ ŽįúžÉĚŪēėŽäĒ Í≤É žēĆŽ†§ž†ł žěąžúľŽ©į ŪŹźžÉČž†Ąž¶ĚžúľŽ°ú žā¨ŽßĚŪēėŽäĒ Í≤ĹžöįÍįÄ žĶúŽĆÄ 44.7%ÍĻĆžßÄ Ž≥īÍ≥†ŽźėÍ≥† žěąŽč§[4]. ŽĒįŽĚľžĄú Ž≥ł ž¶ĚŽ°ÄžóźžĄúŽäĒ žč¨Ž∂Äž†ēŽß• Ūėąž†Ą, ŪŹźŽŹôŽß• Ūėąž†Ąžóź ÍīÄŪēú žėĀžÉĀÍ≤Äžā¨ŽäĒ žčúŪĖČŪēėžßÄ Ž™ĽŪēėžėÄžßÄŽßĆ žĚīž†Ą ŪäĻžĚī Ž≥ĎŽ†•žĚī žóÜŽćė ŪôėžěźžĚė ÍįĎžěϞ䧎ü¨žöī Í≤ĹÍ≥ľžôÄ žöįžč¨Ž∂Äž†ĄÍ≥ľ ŽŹôŽįėŽźú žöįžč¨Žį©žĚė ÍĪįŽĆÄŪėąž†ĄžĚī ÍīÄžįįŽźėžóąŽč§ŽäĒ ž†źžóźžĄú ͳȞĄĪ ŪŹźžÉČž†Ąž¶ĚžúľŽ°ú žÉĚÍįĀŽźėŽ©į ŽĆÄŪáīÍ≥® Í≥®ž†ąÍ≥ľ ÍīÄŽ†®Žźú žßÄŽį©žÉČž†Ą ŽďĪžĚė Žč§Ž•ł ÍįÄŽä•žĄĪžĚÄ ŽāģŽč§Í≥† Ūē† žąė žěąÍ≤†Žč§.
ŪŹźžÉČž†Ąž¶Ěžóź ŽĆÄŪēú žĻėŽ£ĆŽäĒ Ūėąž†ĄžĚė žßĄŪĖȞ̥ Žį©žßÄŪēėÍłį žúĄŪēú Ūē≠žĚĎÍ≥†ž†ú žā¨žö©žóź ž§Ďž†źžĚĄ ŽĎźÍ≥† žěąÍ≥† Ūėąžó≠Ūēôž†ĀžúľŽ°ú Ž∂ąžēąž†ēŪēú ŽĆÄŽüČ ŪŹźžÉČž†Ąž¶ĚžĚė Í≤Ĺžöį Ūėąž†Ą žö©Ūēīž†ú, Ūėąž†Ą ž†úÍĪįžą†žĚī Í≥†Ž†§ŽźėŽāė Ž≥ł ž¶ĚŽ°ÄžĚė Í≤ĹžöįžĚł žöįžč¨Žį© Ūėąž†ĄžĚĄ ŽŹôŽįėŪēú ŪŹźžÉČž†Ąž¶ĚžĚė žĻėŽ£ĆŽ≤ēžóź ŽĆÄŪēīžĄúŽäĒ Ūėąž†Ą žö©Ūēīž†úÍįÄ žąėžą†žĚīŽāė Ūē≠žĚĎÍ≥†ž†ú Žč®ŽŹÖŽ≥īŽč§ŽäĒ žÉĚž°īžú®žĚĄ ŽÜížĚīŽäĒ Í≤ÉžúľŽ°ú ŽāėŪÉÄŽā¨žúľŽāė žēĄžßĀÍĻĆžßÄ žĻėŽ£ĆŽį©Ž≤ēžóź ŽĆÄŪēīžĄúŽäĒ ŽÖľŽěÄžĚī žěąŽč§[2]. Ž≥ł ž¶ĚŽ°ÄžóźžĄúŽäĒ žč¨ŪŹźžÜĆžÉĚžą† žßĀŪõĄ ŽįúžÉĚŪēú ŪĆĆžĘÖžĄĪ ŪėąÍīÄŽāī žĚĎÍ≥†ž¶Ě žÜĆÍ≤¨Í≥ľ ŽŹôŽįėŽźú ž∂úŪėą žÜĆÍ≤¨žúľŽ°ú Ūėąž†Ą žö©Ūēīž†úŽ•ľ žā¨žö©ŪēėžßÄ Ž™ĽŪēėžėÄŽäĒŽćį Leitner ŽďĪ[5]žĚÄ žč¨ŪŹźžÜĆžÉĚžą†žĚĄ žú†ŽįúŪēú žč¨Ūēú ŪŹźžÉČž†Ąž¶ĚžĚė 9%žóźžĄú ŪĆĆžĘÖžĄĪ ŪėąÍīÄŽāī žĚĎÍ≥†ž¶ĚžĚĄ ŽŹôŽįėŪēėŽ©į žĚī Í≤Ĺžöį žā¨ŽßĚŽ•†žĚī ÍĪįžĚė 100%žóź žĚīŽ•łŽč§Í≥† Ž≥īÍ≥†ŪēėÍ≥† žěąžúľŽ©į ŪĆĆžĘÖžĄĪ ŪėąÍīÄŽāī žĚĎÍ≥†ž¶ĚžĚÄ ÍĶ≠žÜĆ Ūėąžē°žĚĎÍ≥†žĚė ŪôúžĄĪŪôĒÍįÄ ž†Ąžč† žĚĎÍ≥†žĚłžěźžôÄ ŪėąžÜĆŪĆźžĚė ÍįźžÜĆŽ•ľ žú†ŽįúŪēėžó¨ ŽįúžÉĚŪēúŽč§Í≥† žēĆŽ†§ž†ł žěąŽč§[6].
ž†ēŽß•Ūėąž†Ąž¶ĚžĚė žúĄŪóėžĄĪžĚĄ ž¶ĚÍįÄžčúŪā§ŽäĒ žĚłžěźŽ°úŽäĒ Í≥†Ž†Ļ, Ūėąž†Ą žÉČž†Ąž¶ĚžĚė Í≥ľÍĪįŽ†•, ŽĻĄŽßĆ, žč¨žě•Ž≥Ď, ͳȞĄĪ žč¨Í∑ľÍ≤ĹžÉČ, ŽčĻŽá®, ž†ēŽß•Ž•ė, žēÖžĄĪ žĘÖžĖĎ, Í≤ĹÍĶ¨ ŪĒľžěĄžēĹ žā¨žö© ŽďĪžĚė žöĒžĚłžĚī žěąžúľŽ©į žėąŽį©žöĒŽ≤ēžĚĄ žčúŪĖČŪēėžßÄ žēäžĚÄ ž§ĎŪôėžěźžĚė Í≤ĹžöįžóźŽäĒ ž†ēŽß• Ūėąž†Ąž¶Ě ŽįúžÉĚŽ•†žĚī 10-80%, Ž≥ł ž¶ĚŽ°ÄžĚė Í≤Ĺžöįž≤ėŽüľ Í≥†ÍīÄž†ą žĻėŪôėžą†žĚė Í≤Ĺžöį 40-60%žóź žĚīŽ•īŽäĒ Í≥†žúĄŪóė ÍĶįžúľŽ°ú žąėžą† ž†ĄŪõĄ ž†ēŽß•Ūėąž†Ą žėąŽį©žöĒŽ≤ēžĚī Í∂Ćžě•ŽźúŽč§[7]. Ūėąž†Ąž¶ĚžĚė žėąŽį©Ž≤ēžóźŽäĒ ÍłįÍ≥Ąž†Ā Žį©Ž≤ēÍ≥ľ žēĹŽ¨ľž†Ā Žį©Ž≤ēžĚī žěąžúľŽ©į ÍłįÍ≥Ąž†Ā Žį©Ž≤ēžóźŽäĒ ž°įÍłįŽ≥īŪĖČ, Ūē≠Ūėąž†Ą žä§ŪÉÄŪāĻ, ž°ĪŽ∂ÄŪéĆŪĒĄ žě•žĻė, ÍįĄŪ󟞆Ā Í≥ĶÍłį žēēŽįēžĚī žěąžúľŽ©į Ūē≠Ūėąž†Ą žä§ŪÉÄŪāĻžĚÄ ž†ēŽß• Ūėąž†Ąž¶ĚžĚĄ 50%Žāė ÍįźžÜĆžčúžľįŽč§ŽäĒ Ž≥īÍ≥†ÍįÄ žěąŽč§. žēĹŽ¨ľž†Ā Žį©Ž≤ēžúľŽ°úŽäĒ ŽĻĄŽ∂ĄŪöć Ūó§ŪĆĆŽ¶į, ž†ÄŽ∂Ąžěź Ūó§ŪĆĆŽ¶į, ŪėĻžĚÄ fondaparinux ŽďĪžĚė Ūē≠žĚĎÍ≥†ž†úŽ•ľ žā¨žö©ŪēėŽ©į žąėžą† Ūôėžěźžóź ŽĆÄŪēīžĄú Ūē≠žĚĎÍ≥†ž†ú žėąŽį©žöĒŽ≤ēžĚĄ žčúŪĖČŪēėŽäĒ Í≤Éžóź ŽĆÄŪēīžĄúŽäĒ žó¨Žü¨ žóįÍĶ¨Žď§žóź žĚėŪēī žěė žěÖž¶ĚŽźėžĖī žěąŽč§. 74ÍįúžĚė žěĄžÉĀ žóįÍĶ¨Ž•ľ Ž©ĒŪÉÄŽ∂ĄžĄĚŪēú Í≤įÍ≥ľžóźžĄú ž†Äžö©ŽüČžĚė Ūó§ŪĆĆŽ¶įžĚĄ žā¨žö©ŪēėŽäĒ Í≤ÉžĚÄ ž†ēŽß•Ūėąž†Ąž¶ĚÍ≥ľ ŪŹźžÉČž†Ąž¶Ě, Í∑łŽ¶¨Í≥† žā¨Žß̞̥ žīąŽěėŪē† ŽßĆŪēú žč¨ÍįĀŪēú ŪŹźžÉČž†Ąž¶ĚžĚĄ ÍįĀÍįĀ 67%, 47%, Í∑łŽ¶¨Í≥† 64%ŽßĆŪĀľ ÍįźžÜĆžčúžľįŽč§ŽäĒ Ž≥īÍ≥†ÍįÄ žěąŽč§[7]. Ž≥ł ž¶ĚŽ°ÄŽäĒ 60žĄł žĚīžÉĀžĚė Í≥†Ž†Ļ, ŽĆÄŪáīŽ∂Ä Í≤ĹŽ∂Ä Í≥®ž†ą, žąėžą†žĚė 48žčúÍįĄ žĚīžÉĀ žßÄžóįžĚė ž†ēŽß•Ūėąž†Ą žúĄŪóėžöĒžĚłžĚĄ ÍįÄžßÄÍ≥† žěąŽäĒ Í≥†žúĄŪóėÍĶįžúľŽ°ú žąėžą† ž†ĄŪõĄžĚė ÍłįÍ≥Ąž†Ā, žēĹŽ¨ľž†Ā ž†ēŽß•Ūėąž†Ą žėąŽį© žöĒŽ≤ēžĚī ŪēĄžöĒŪēú Í≤ĹžöįŽ°ú žěÖžõź žßĀŪõĄŽ∂ÄŪĄį žąėžą† 12žčúÍįĄ ž†ĄÍĻĆžßÄ Ūē≠žĚĎÍ≥†ž†úžĚė Ūą¨žó¨ÍįÄ Í∂ĆÍ≥†ŽźėŽāė žčúŪĖČŽźėžßÄ Ž™ĽŪēėžėÄÍ≥† žĚīŪõĄ žĻėŽ™Öž†ĀžĚł ŪŹźžÉČž†Ąž¶ĚžĚī ŽāėŪÉÄŽāú Í≤ĹžöįžĚīŽč§. Ž≥ł ž¶ĚŽ°ÄžóźžĄúŽäĒ ŪôúŽŹôžĄĪ ž∂úŪėą, ŪõĄž≤úž†Ā ž∂úŪėą žßąŪôė, ž∂úŪėą žúĄŪóėŽŹĄŽ•ľ ž¶ĚÍįÄžčúŪā§ŽäĒ Ūē≠žĚĎÍ≥†ž†ú Ž≥Ķžö©, žĶúÍ∑ľ žúĄžě•ÍīÄ ž∂úŪėą Í≥ľÍĪįŽ†• ŽďĪžĚė ž∂úŪėąžĚė žúĄŪóė žöĒžĚłžĚī žóÜžĚƞ󟎏Ą Ž∂ąÍĶ¨ŪēėÍ≥† žąėžą† ŪõĄ ž∂úŪėąžĚĄ žöįŽ†§Ūēėžó¨ ž†ēŽß•Ūėąž†Ąž¶Ěžóź ŽĆÄŪēú žēĹŽ¨ľž†Ā Žį©Ž≤ēžĚĄ žā¨žö©ŪēėžßÄ žēäžēėÍ≥† ŪēėžßÄ Ž∂ÄžĘÖÍ≥ľ ŪôėžěźžĚė ŽāģžĚÄ žąúžĚĎŽŹĄŽ°ú ÍłįÍ≥Ąž†Ā Žį©Ž≤ēŽŹĄ ž†Āžö©ŪēėžßÄ Ž™ĽŪēėžėÄŽč§. Ž≥ł ž¶ĚŽ°Äž≤ėŽüľ ŪäĻŽ≥ĄŪēú ž∂úŪėą žúĄŪóė žöĒžĚłžĚī žóÜŽäĒ ŪôėžěźžóźžĄúŽŹĄ žąėžą† ŪõĄ ž∂úŪėąžĚĄ žöįŽ†§Ūēėžó¨ žč§ž†ú žěĄžÉĀžóźžĄúŽäĒ žąėžą† ž†Ą žč¨Ž∂Äž†ēŽß•Ūėąž†Ąž¶ĚžĚė žēĹŽ¨ľž†Ā žėąŽį©žĚī žěė žĚīŽ£®žĖīžßÄžßÄ žēäÍ≥† žěąžúľŽ©į Ūē≠Ūėąž†Ą žä§ŪÉÄŪāĻžĚė žį©žö©ŽŹĄ ŪäĻŽ≥ĄŪēú Íįźžčú žóÜžĚī ŪėēžčĚž†ĀžúľŽ°úŽßĆ žĚīŽ£®žĖīžßÄÍ≥† žěąŽč§. ŪēėžßÄŽßĆ 48žčúÍįĄ žĚīžÉĀ ŽĆÄŪáīŽ∂Ä Í≥®ž†ąžąėžą†žĚī žßÄžóįŽźú Í≤Ĺžöį žąėžą† ž†Ą žč¨Ž∂Äž†ēŽß•Ūėąž†Ąž¶ĚžĚī 62%ÍĻĆžßÄ Ž≥īÍ≥†ŽźėžóąžĚĄ ž†ēŽŹĄŽ°ú žąėžą† ž†Ą žúĄŪóėŽŹĄÍįÄ ŽÜíÍ≥† žąėžą† ž†Ą Ūē≠žĚĎÍ≥†ž†ú žā¨žö©žĚī žąėžą† ŪõĄ ž∂úŪėąžĚė žúĄŪóėŽŹĄŽ•ľ žú†žĚėŪēėÍ≤Ć ŽÜížĚīžßÄŽäĒ žēäžēĄ ŪėĄžě¨ ž†ú8žį® ACCP ÍįÄžĚīŽďúŽĚľžĚł[7]Í≥ľ 2010 NICE ÍįÄžĚīŽďúŽĚľžĚł[8]žóźžĄúŽäĒ Í≥†ÍīÄž†ą Í≥®ž†ą žąėžą† ŪôėžěźžóźžĄú žěÖžõźÍ≥ľ ŽŹôžčúžóź ÍłįÍ≥Ąž†Ā ž†ēŽß•Ūėąž†Ą žėąŽį©Í≥ľ ŽŹôžčúžóź ŪäĻŽ≥ĄŪēú ÍłąÍłį žā¨Ūē≠žĚī žó܎觎©ī ž†ÄŽ∂Ąžěź Ūó§ŪĆĆŽ¶į, ž†Äžö©ŽüČ ŽĻĄŽ∂ĄŪöć Ūó§ŪĆĆŽ¶įžĚė žēĹŽ¨ľžöĒŽ≤ēžĚĄ Ūē®ÍĽė žčúžěĎŪēėžó¨ žąėžą† 12žčúÍįĄ ž†Ąžóź ž§ĎŽč®ŪēėÍ≥† žąėžą† 6-12žčúÍįĄ ŪõĄžóź Žč§žčú žčúžěĎŪē† Í≤ɞ̥ Í∂ĆÍ≥†ŪēėÍ≥† žěąžúľŽ©į 1Íįú žĚīžÉĀžĚė ž∂úŪėą žúĄŪóėžĚłžěźŽ•ľ ÍįÄžßÄŽäĒ Í≤Ĺžöį ÍłįÍ≥Ąž†Ā žėąŽį© Žį©Ž≤ēžúľŽ°ú Ūē≠Ūėąž†Ą žä§ŪÉÄŪāĻ, ž°ĪŽ∂ÄŪéĆŪĒĄ žě•žĻė, ÍįĄŪ󟞆Ā Í≥ĶÍłįžēēŽįēžě•žĻė ž§Ď ŪēėŽāė ŽėźŽäĒ Ž≥ĎŪĖČŪēėžó¨ žā¨žö©Ūē† Í≤ɞ̥ Í∂Ćžě•ŪēúŽč§[5,6]. ŽĆÄŪáīŽ∂Ä Í≥®ž†ą žĚīžôłžĚė žĚľŽįė žôłÍ≥ľ žąėžą†žĚīŽāė žāįŽ∂Ğ̳Í≥ľ žąėžą†žĚĄ ŽįõŽäĒ ŪôėžěźžóźžĄúŽŹĄ Žč§Ž•ł žúĄŪóė žöĒžÜĆŽ•ľ ÍįÄžßÄÍ≥† žěąŽäĒ Í≤Ĺžöį žąėžą† ž†Ą ŽĻĄŽ∂ĄŪöć Ūó§ŪĆĆŽ¶įžĚīŽāė ž†ÄŽ∂Ąžěź Ūó§ŪĆĆŽ¶įžĚĄ žā¨žö©ŪēėŽŹĄŽ°Ě ŪēėÍ≥† žěąžúľŽ©į žąėžą†žĚĄ žöĒŪēėŽäĒ žôłÍ≥ľ ŪôėžěźŽŅźŽßĆ žēĄŽčąŽĚľ ŽāīÍ≥ľŪôėžěźžóźžĄúŽŹĄ žėąŽį©ž†Ā Ūē≠žĚĎÍ≥†ž†úžĚė žā¨žö©žĚī Í∂ĆÍ≥†ŽźėÍ≥† žěąŽäĒŽćį žöłŪėąžĄĪ žč¨Ž∂Äž†Ą, žč¨Ūēú ŪŹźžßąŪôėžĚĄ ÍįÄžßÄÍ≥† žěąÍĪįŽāė ŪôúŽŹôžĄĪ žēĒ, žĚīž†ĄžĚė ž†ēŽß• Ūėąž†ĄžÉČž†Ąž¶ĚžĚė Ž≥ĎŽ†•, ŪĆ®Ūėąž¶Ě, ͳȞĄĪ žč†Í≤ĹŽ≥ĎžĚīŽāė žóľž¶ĚžĄĪ žě•žßąŪôėžĚĄ ÍįÄžßÄÍ≥† žěąŽäĒ ŪôėžěźžóźžĄúŽäĒ ž†Äžö©ŽüČ ŽĻĄŽ∂ĄŪöć Ūó§ŪĆĆŽ¶įžĚīŽāė ž†ÄŽ∂Ąžěź Ūó§ŪĆĆŽ¶įžúľŽ°ú žėąŽį©ŪēėŽäĒ Í≤ÉžĚī ž∂Ēž≤úŽźúŽč§[7]. žĚīŽüį Í∂ĆÍ≥†žóźŽŹĄ Ž∂ąÍĶ¨ŪēėÍ≥† žč§ž†ú žěĄžÉĀžóźžĄúŽäĒ žėąŽį©žóź ž†ĀÍ∑Ļž†ĀžĚīžßÄ žēäžúľŽ©į Žč§žĚĆÍ≥ľ ÍįôžĚÄ žĚīžú†ÍįÄ žěąŽč§. žöįŽ¶¨ŽāėŽĚľŽ•ľ ŪŹ¨Ūē®Ūēú žēĄžčúžēĄžĚłžĚė ŪŹźžÉČž†Ąž¶Ě ŽįúžÉĚŽ•†žĚī ŽāģžúľŽ©į, ÍłįÍ≥Ąž†Ā Žį©Ž≤ēžĚė Í≤Ĺžöį ŪôėžěźÍįÄ ŽĒįŽĚľ ž£ľÍłį žĖīŽ†ĶÍ≥† Ž∂Äž†ēŪôēŪēėÍ≤Ć žā¨žö©Ūē† žąė žěąžúľŽ©į Ūáīžõź ŪõĄ Í≥ĄžÜć žā¨žö©ŪēėÍłį žĖīŽ†ĶŽč§ŽäĒ Žč®ž†źžĚī žěąŽč§. ŽėźŪēú Ūē≠žĚĎÍ≥†ž†úžĚė ž∂úŪėą ŽďĪžĚė Ž∂ÄžěĎžö©, ŽāīÍ≥ľ ŪôėžěźžĚė Í≤Ĺžöį Ūē≠žĚĎÍ≥†ž†ú žėąŽį© žöĒŽ≤ēžĚė žā¨žö©žĚī žā¨ŽßĚŽ•†žĚĄ ÍįźžÜĆžčúžľįŽč§ŽäĒ Í∑ľÍĪįÍįÄ Ž∂Äž°ĪŪēėŽč§ŽäĒ žĚīžú†Ž°ú ž†ēŽß•Ūėąž†Ąž¶ĚžĚė žėąŽį©žóź ž£ľž†ÄŪēėŽäĒ Í≤ĹŪĖ•žĚī žěąŽč§[9]. Í∑łŽü¨Žāė žĶúÍ∑ľ žöįŽ¶¨ŽāėŽĚľŽ•ľ ŪŹ¨Ūē®Ūēú žēĄžčúžēĄžóźžĄú ž†ēŽß•Ūėąž†Ąž¶Ě ŽįúžÉĚ ŽĻąŽŹĄÍįÄ žÉĚŪôú žäĶÍīÄÍ≥ľ žčĚžÉĚŪôúžĚė žĄúÍĶ¨ŪôĒŽ°ú ž†źžį® ž¶ĚÍįÄŪēėÍ≥† žěąžúľŽ©į žĄúžĖϞ̳Í≥ľ ÍĪįžĚė žú†žā¨Ūēú ž†ēŽŹĄŽĚľŽäĒ Ž≥īÍ≥†ÍįÄ žěąŽč§[10]. ŽėźŪēú ž†ēŽß•Ūėąž†Ąž¶ĚžĚī žĻėŽ™Öž†ĀžĚł ŪŹźžÉČž†Ąž¶ĚÍ≥ľ ÍįôžĚī žā¨ŽßĚŽ•†žóź žėĀŪĖ•žĚĄ ŽĮłžĻ† ŽŅźŽßĆ žēĄŽčąŽĚľ žč¨Ž∂Äž†ēŽß•Ūėąž†Ąž¶ĚžĚĄ Í≤ĹŪóėŪĖąŽćė žēĹ 30%žĚė ŪôėžěźžóźžĄú ŽßĆžĄĪ ŪēėžßÄ ŽŹôŪÜĶ, Ž∂ÄžĘÖ, ŪĒľŽ∂Ä žÜźžÉĀžĚīŽāė Í∂§žĖϞ̥ ž£ľ ž¶ĚžÉĀžúľŽ°ú ŪēėŽäĒ Ūėąž†Ą ŪõĄ ž¶ĚŪõĄÍĶįžĚīŽāė ŽßĆžĄĪ ŪŹźŽŹôŽß•Í≥†Ūėąžēē ŽďĪ ŪôėžěźžĚė žā∂žĚė žßąžĚĄ ž†ÄŪēėžčúŪā§Ž©į žěė žĻėŽ£ĆŽźėžßÄ žēäŽäĒ ŽßĆžĄĪ ŪõĄžú†ž¶ĚžĚĄ Žā®Íłł žąė žěąžĖī žėąŽį©žĚė ž§ĎžöĒžĄĪžĚī ŽćĒžöĪ Íįēž°įŽźúŽč§[10].
Ž™®Žď† žěÖžõź ŪôėžěźŽäĒ ž†ēŽß•Ūėąž†Ąž¶Ěžóź ŽĆÄŪēú Ūēú ÍįÄžßÄ žĚīžÉĀžĚė žúĄŪóėžĚłžěźŽ•ľ ÍįÄžßÄÍ≥† žěąžúľŽ©į Ūėąž†Ąž¶ĚžĚÄ žěÖžõź ŪôėžěźžóźžĄú ŽĻĄÍĶźž†Ā ŪĚĒŪēėÍ≤Ć ŽįúžÉĚŪē† žąė žěąŽäĒ žßąŪôėžĚīŽč§[9]. ŪŹźžÉČž†Ąž¶ĚžĚÄ žĻėŽ™Öž†ĀžĚľ žąė žěąžúľŽ©į žč¨ÍįĀŪēú ŪõĄžú†ž¶ĚÍ≥ľ Í≤Ĺž†úž†ĀžĚł Ž¨łž†úÍįÄ ŽįúžÉĚŪē† žąė žěąÍ≥† ŪėĄžě¨ ž†ēŽß•Ūėąž†Ąž¶Ěžóź ŽĆÄŪēú žēąž†ĄŪēėÍ≥† Ūö®Í≥ľž†ĀžĚł žėąŽį© žöĒŽ≤ēžĚė ÍįúŽįúÍ≥ľ žėąŽį© žßÄžĻ®žĚī žěąžúľŽĮÄŽ°ú ž†ēŽß•Ūėąž†Ąž¶Ě ŽįúžÉĚ ŽįŹ ž∂úŪėąžĚė žúĄŪóėŽŹĄŽ•ľ ŪŹČÍįÄŪēėžó¨ ÍįúÍįúžĚłžĚė ŪôėžěźžóźÍ≤Ć ž†ĀŪē©Ūēú žėąŽį©žöĒŽ≤ēžĚĄ ž†ĀÍ∑Ļž†ĀžúľŽ°ú žčúŪĖČŪēėŽäĒ Í≤ÉžĚī ŪôėžěźžĚė žēąž†ēžĚĄ žúĄŪēīžĄú ž§ĎžöĒŪēėŽč§.



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






