폐동맥 고혈압 치료의 최신 지견
Updates on the Treatment of Pulmonary Hypertension
Article information
Trans Abstract
Pulmonary arterial hypertension (PAH) is a rare and severe clinical condition characterized by luminal obliteration of small pulmonary arteries. It results in increased resistance to pulmonary blood flow, and ultimately, right ventricular failure and death. Although no curative treatments exists for PAH, improved understanding of the pathobiological mechanisms of this disease has resulted in the development of effective therapies that target specific aberrant pathways during the past 20 years. Current treatments including prostanoids, endothelin-1 (ET-1) antagonists, and phosphodiesterase (PDE) inhibitors, have been demonstrated in randomized, controlled studies to confer improvements in functional status, pulmonary hemodynamics, and possibly even slow disease progression. Several alternative pathways believed to play an important role in the pathogenesis of PAH have been identified as potentially useful therapeutic targets and a number of investigative approaches focusing on these targets are under active development. As the number of options available for PAH treatment continues to increase, treatment decisions regarding first-line therapy, combination treatments, and add-on strategies are becoming more complex. This review article focuses on pharmacological agents currently available for the treatment of PAH and discusses potential novel option of treatment strategies. (Korean J Med 2013;84:346-356)
폐동맥 고혈압(pulmonary arterial hypertension, PAH)의 병태생리에 관여하는 것으로 알려진 분자생물학적 기전은 일산화질소(nitric oxide, NO) 경로, 엔도셀린(endothelin) 경로, 프로스타사이클린(prostacyclin) 경로이며, 미국 식품의약국(Food and Drug Administration, FDA)의 승인을 받아 폐동맥 고혈압 치료제로 사용되고 있는 12종의 폐동맥 고혈압 특이 약제(PAH-specific drug)는 모두 이 세 가지 중 하나를 표적으로 하고 있다. 칼슘통로 차단제, 이뇨제, 디곡신, 항응고제 등의 고식적 치료 방법 외에 이러한 폐동맥 고혈압의 특이병태 생리에 근거한 치료약제의 등장으로 인해 폐동맥 고혈압의 사망률은 최근 진행된 두 개의 대규모 폐동맥 고혈압 등록사업(REVEAL study, French registry)에서 고식적 치료만 가능하였던 시기에 환자가 등록된 NIH registry에 비해 현저히 낮게 나타났다[1,2].
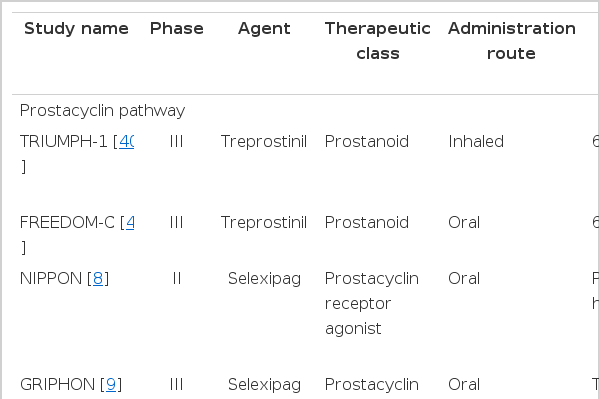
그러나 여전히 폐동맥 고혈압은 다른 심혈관 질환에 비해 현저히 높은 이환율과 사망률을 지니며, 현재 사용 중인 폐동맥 고혈압 특이 약제들은 6분 보행 검사(6 minute walk test)로 대변되는 기능적 호전을 가져오기는 하나, 우심도자검사(right heart catheterization)로 측정되는 혈역학적 지표(hemodynamic parameters)에는 상태적으로 큰 영향을 미치지 않으며, 특히 생존율을 향상시키는 것으로 명확히 입증되었다 할수 있는 약제는 현재까지는 에포프로스테놀(epoprostenol) 한가지뿐이라 할 수 있다[3]. 이에 따라 폐동맥 고혈압의 병태생리에 대한 추가적 연구를 통해 새로운 치료방법을 발굴하고, 기 개발 약제의 조합을 통해 최적의 치료 전략을 찾아내기 위한 일련의 연구들이 활발히 진행 중에 있어(Table 1), 현 시점에서 표준치료를 통해 여전히 극복되지 않은 난치성 질환자에 대한 최선의 치료전략을 수립하기 위해 관련 연구성과를 살펴보고 향후 과제를 조망하는 것은 또한 가치 있는 일이라 하겠다.
본 론
새로운 치료방법 개발
기 개발된 약제의 새로운 전달 방법의 개발
현재 사용 중인 폐동맥 고혈압 특이 약제의 새로운 전달방식에 대한 연구는 주로 정맥주입 제제로만 그 효과가 입증된 프로스타노이드(prostanoids) 제제를 부작용을 줄이고 투약 편의성을 높이기 위해 경구용이나 흡입용으로 개발하는 연구가 이루어지고 있다. 최근, 경구용 트레프로스티닐(treprostinil)의 효용성을 알기 위해 설계된 FREEDOM-C와 C-2 임상시험은 보센탄(bosentan)이나 실데나필(sildenafil)을 복용하는 환자들에게 경구용 트레프로스티닐을 추가하였으나 유의한 효과를 나타내지는 못하였다[4].
휴대용 일산화질소 흡입기의 유용성에 대한 평가연구 또한 최근 시작되었다. 일산화질소 흡입은 현재까지 복잡한 장비와 짧은 반감기, 비용 문제로 단기간의 치료에만 사용되어 왔다. PHIANO trial [5]은 WHO group I 폐동맥 고혈압 및 특발성 폐섬유화증(idiopathic pulmonary fibrosis) 환자들을 대상으로 편의성을 높인 흡입 일산화질소 치료의 유용성에 대한 연구를 진행하고 있으며 2014년 경 연구결과가 발표될 예정이다.
알려진 발병 경로를 표적으로 한 새로운 약제의 개발
엔도셀린 경로(Endothelin pathway)-엔도셀린 길항제 (Endothelin receptor antagonist)
마시텐탄(macitentan)은 조직 투과성을 향상시키도록 개발된 새로운 경구용 엔도셀린 길항제(Endothelin receptor antagonist, ERA)로서, 40개 이상의 국가에서 742명의 환자를 대상으로 한 대규모 3상 임상 연구 SERAPHIN [6]이 완료되어 2012년 10월 결과가 발표되었다. SERAPHIN에서 마시텐탄은 폐동맥고혈압의 단기 이환율과 사망률을 모두 감소시킬 뿐만 아니라 장기적인 추적관찰에서도 긍정적인 효과를 보여, 현재 마시텐탄의 장기적인 효과와 안정성을 평가하는 SERAPHIN OL [7]이 진행 중에 있다.
프로스타싸이클린 경로(Prostacyclin pathway)
짧은 반감기로 인한 지속적인 정맥 주입의 필요성과 이에 따른 카테터 관련 각종 합병증 등 정맥용 에포프로스테놀(intravenous epoprostenol)의 문제점에 대한 대안으로 피하 트레프로스티닐(subcutaneous treprostinil), 흡입형 일로프로스트(inhaled iloprost), 흡입형 트레프로스티닐(inhaled treprostinil) 등이 개발되었으나, 이들 약제는 해당질환자의 생존율을 향상시키지 못했고 주입 부위 부작용과 잦은 투여 등의 문제점들을 나타내었다. 최초로 개발된 경구용 프로스타노이드인 베라프로스트(beraprost)는 운동능력과 몇몇 임상적 지표들의 호전은 가져왔으나 혈역학적 지표 및 기능적 분류의 향상을 나타내지는 못하였다. 아래와 같이 경구용으로 투약 가능한 다른 약제들의 개발이 이루어지고 있다.
① 셀렉시팩(Selexipag)
셀레시팩(Selexipag)은 경구용으로 개발된 프로스타글란딘 I2 (prostaglandin I2, IP) 수용체의 작용제(agonist)로 기존의 다른 프로스타사이클린 유사체와는 달리 IP 수용체 외의 다른 프로스타노이드 수용체에는 영향을 끼치지 않는다. 이는 기존의 경구제제인 베라프로스트나 일로프로스트보다 월등한 혈관확장을 나타내며, 혈관수축을 일으킬 수 있는 프로스타글란딘 E 수용체3 (prostaglandin E receptor 3, EP3 receptor)와 상호 작용하지 않는 것으로 알려졌다. 2상 임상 시험인 NIPPON [8]에서 셀레시팩은 폐혈관저항의 감소와 운동 능력 향상을 가져와 현재 3상 임상 시험인 GRIPHON [9]이 진행 중으로 2014년경 종료되어 그 결과가 발표될 예정이다.
② 경구용 트레프로스티닐(Oral treprostinil)
경구용 트레프로스티닐은 2상 임상 시험인 FREEDOM-C 에서 실데나필 병용 또는 단독으로 보센탄 치료를 받고 있던 환자들에게 추가병용요법 제재로서 그 효과가 평가되었으나 운동 능력의 향상을 가져오지 않는 것으로 나타났다. 그러나 FREEDOM-C에서 환자들은 1 mg 용량의 정제를 사용하여 하루 2 mg의 용량으로 복용을 시작하였고, 이는 추후 낮은 순응도와 부작용에 의한 약물의 중단으로 이어져 대부분의 환자들이 트레프로스티닐의 목표 용량까지 약을 증량하지 못하였기 때문에 그 효과가 실제보다 낮게 평가 되었을 가능성이 있다 할 수 있다.
이에 착안해 낮은 용량(0.25, 0.5 mg)의 정제가 개발되었으며, 치료를 받지 않는 폐동맥 고혈압 환자에게 일차 약제로써 경구용 트레프로스티닐의 효능과 안정성을 평가하는 3상 시험인 FREEDOM-M [10]이 진행되었다. 2012년 요약발표된 FREEDOM-M의 최종결과에 의하면 경구용 트레프로스티닐[11]은 1차 종료점(primary end point)인 12주 후의 6분 보행검사의 향상을 가져왔으며, 대부분의 환자들이 약에 잘 적응하여 새로운 1차 치료 약제로서의 가능성을 보여주었다.
일산화질소 경로(Nitric oxide pathway)
일산화질소(nitric oxide, NO)는 중요한 혈관확장제로서, 폐동맥 고혈압 환자들은 일산화질소 합성제와 내인성 일산화질소 수치가 감소되어 있는 것으로 알려져 있다. 포스포디에스터레이즈 억제제(Phosphodiesterase [PDE]-5-ihibitor)는 cyclic guanosine monophosphate (cGMP)의 분해를 막아서 내인성 일산화질소의 혈관확장 작용을 증대시키는 약물로 폐동맥고혈압에서 단기 및 장기적 효과가 입증되어 있으나 생존율을 향상시킬 수 있을지 여부에 대해서는 불분명하며 따라서 일산화질소 경로의 다른 물질을 표적으로 하거나 최종 산물인 일산화질소 자체를 약제로 사용하려는 여러 시도가 이루어지고 있다.
① Riociguat
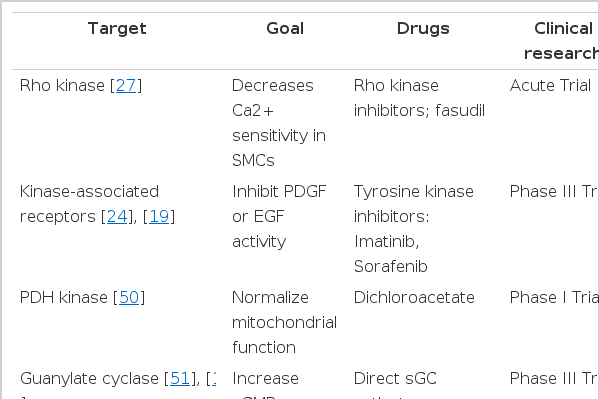
Riociguat은 일산화질소 경로(NO pathway) 중 핵심 신호전달 효소인 soluble guanylate cyclase의 촉진제(stimulator)로 개발된 경구용 약제로, 그 작용에 내인성 일산화질소를 필요로 하지 않기 때문에 이론적으로 PDE-5 inhibitor보다 강력한 치료 효과를 가질 수 있다. Functional class II/III의 폐동맥 고혈압 또는 만성 혈전색전성 폐고혈압(chronic thromboembolic pulmonary hypertension) 환자를 대상으로 한 2상 임상 시험[12]에서 Riociguat은 폐혈관저항의 감소와 6분 보행거리의 향상을 나타내었으며, 445명의 환자를 대상으로 한 3상 연구 PATENT-1 [13]에서도 운동 능력을 호전시켰다. 현재 최적 용량 결정을 위한 대규모 3상 연구 PATENT-2 [14]가 진행 중이며, 실데나필을 복용 중인 WHO Group I의 폐동맥 고혈압 환자를 대상으로 약물 간 상호 작용 및 병용요법의 효과에 대한 PATNET-PLUS [15] 또한 함께 진행 중에 있다.
② 흡입용 일산화질소(Inhaled nitric oxide)
흡입용 일산화질소는 혈관 확장을 일으키나, 일산화질소 흡입 시스템의 복잡성 및 저장의 어려움, 짧은 반감기 등으로 인하여 혈관반응성 검사 또는 단기간 투약용으로만 사용되어 왔다. Sodium Nitrite Inhalation Solution인 Aironite®는 폐동맥 고혈압 치료에 대한 희귀의약품(orphan drug)으로 인정되어 1상 시험인 AIR001-CS05에서 안정성과 유용성이 입증되었고, 현재 WHO Group I 폐동맥 고혈압 환자를 대상으로 중/장기 안정성 및 유용성에 대한 2상 임상 연구가 진행 중에 있다[16].
③ 시클레타닌(Cicletanine)
시클레타닌(Cicletanine)은 내피 일산화질소 생성효소(endothelial NO synthease)의 coupling을 통하여 혈관 일산화질소경로(vascular NO pathway)의 활성제(activator)로 작용한다. 진행된 특발성 폐동맥 고혈압 환자에서 시클레타닌이 효과적이었다는 증례 보고[17]가 있었으나, ERA/PDE-5 inhibitor 또는 비경구 프로스타노이드(parenteral prostanoid)를 사용 중인 환자에게 시클레타닌을 병용하는 것에 대한 2상 임상시험[18]의 결과는 임상적 효용성이 없는 것으로 나타나 중단되었다.
새로운 경로를 표적으로 하는 약제의 개발
폐동맥 고혈압은 내피세포 장애(endothelial dysfunction)와 평활근 세포의 상호작용에 의한 혈관증식성 혈관병증(angioproliferative vasculopathy)으로서, 폐동맥의 점진적인 협착을 일으켜 우심부전을 일으킨다. 혈관 내피세포의 증식은 중간크기 전모세혈관동맥(medium-sized precapillary arteries)을 파괴하여 폐동맥 고혈압에서 특징적인 “plexiform” 병변을 형성하는데, 이러한 특징들은 폐동맥 고혈압과 종양 병태생리와 유사성이 있다. 따라서 폐동맥 고혈압의 병태생리에 중요한 역할을 할 것으로 여겨지는 새로운 경로를 표적으로 하는 다양한 약제들 또한 이미 대부분 백혈병이나 허혈성 심질환 등 다른 질병의 치료제로 사용 중인 약제를 전용한 것이다(Table 2).
타이로신 인산화효소 억제제(Receptor Tyrosine kinase inhibitor)
① 이마티닙(Imatinib)/닐로티닙(Nilotinib)
이마티닙(Imatinib)이나 닐로티닙(nilotinib) 같은 타이로신 인산화효소 억제제(receptor tyrosine kinase inhibitor)는 과도한 세포 증식을 막아 현재 만성 골수성 백혈병의 치료제로 사용되고 있다. 페동맥 고혈압에서도 PDGF, EGF, FGF, VEGF 같은 receptor tyrosine kinase가 폐혈관 평활근 세포의 증식에 관여하기 때문에 receptor tyrosine kinase의 사용이 새로운 치료방향으로서 제시된 바 있다. 2010년 Ghofrani 등이 발표한 2상 임상연구[19]에서 이마티닙을 기존의 치료에 반응하지 않는 폐동맥 고혈압 환자에 사용했을 때 6분 보행검사결과가 호전되지는 않았으나, 폐혈관 저항의 감소와 심박출량의 증가 등 통계적으로 유의한 혈역학적 지표의 호전이 나타났다. 이 예비결과를 토대로 IMPRES [20] 임상연구는 202명의 환자를 대상으로 이마티닙의 효과를 평가하여 2012년 8월 결과를 발표하였으며, 운동능력 향상에 긍정적인 효과를 나타내었고, 현재 이마티닙의 장기적인 효과를 평가하기 위한 IMPRES 연장기 시험[21]이 진행 중에 있다.
닐로티닙은 보다 최근에 개발된 타이로신 인산화효소 억제제로서, 역시 한 개 이상의 폐동맥 고혈압 특이약제 치료를 받고 있으나 적절한 반응을 나타내지 않는 환자를 대상으로 2상 연구가 진행되었으나 최근 임상시험 중 발생한 부작용으로 인해 임상시험이 중단되었다[22]. Rituximab은 scleroderma와 연관된 폐동맥 고혈압 환자를 대상으로 2상 연구가 진행 중이다[23].
② 소라페닙(Sorafenib)
신장암(renal cell carcinoma), 간세포암(hepatocellular carcinoma)등의 치료제로 사용되고 있는 소라페닙(sorafenib, 상품명 Nexavar)은 multikinase/angiogenesis inhibitor로써, 혈관내피세포 세포자살(endothelial apoptosis)의 조절제(regulator)인 Raf-1 kinase 및 angiogenesis growth factor receptors-VEGFR-2, PDGFR-B, VEGFR-3를 억제하며 이러한 기전이 최근 폐동맥 고혈압과의 관련성이 대두되었다. 현재 프로스타사이클린이나 실데나필을 복용하고 있는 폐동맥 고혈압 환자를 대상으로 진행된 Ib상 임상시험[24]에서 병용 시의 안정성이 입증되어 추가적인 임상시험이 계획 중이다.
Rho 인산화효소 억제제(Rho-kinase inhibitor
1990년대에 평활관 수축, 액틴 세포골격 조정(actin cytoskeleton organization), 세포부착(cell adhesion) 및 유전자 발현(gene expression) 등에 관련된 Rho-kinase/ROK/ROCK가 발견된 바, 최근 이러한 Rho-kinase pathway가 폐동맥 고혈압을 포함한 여러 심혈관 질환의 발병에 관여함이 밝혀지면서 학계의 주목을 받고 있다. RhoA/ROCK signaling의 활성화는 혈관 수축, 혈관 재형성(vascular remodeling) 및 내피세포 장애(endothelial dysfunction)를 일으키며, 동물모델 폐동맥 고혈압에서 ROCK inhibitor인 파수딜(fasudil)의 사용은 질병의 진행을 억제시키는 것으로 나타났다[25].
동물 모델에서 Rho kinase의 장기적인 억제가 Monocrotaline(MCT)로 유발된 폐동맥 고혈압과 저산소증으로 유발된 폐동맥고혈압을 개선시킴이 밝혀졌으며[26], 이론적으로도 Rho-kinase inhibitor는 폐동맥 고혈압의 병태생리에 관여하는 다양한 혈관활성 물질(vasoactive substances, e.g. serotonin, thrombin, platelet-derived growth factor)의 공통적인 신호전달 체계(signal transduction)를 차단시키므로 각각의 single receptor antagonist보다 폭넓은 효과를 나타낼 수 있을 것으로 기대된다.
2006년 일본에서 8명의 폐동맥 고혈압 환자를 대상으로 rho-kinase inhibitor인 파수딜에 대한 안정성에 대한 소규모의 임상연구[27]가 진행되었으며, 정맥용 파수딜(intravenous fasudil)의 사용은 긍정적인 급성 반응을 나타내었고, 흡입용 파수딜(inhaled fasudil)로 진행된 임상 시험에서도 폐혈관 저항(pulmonary vascular resistnace)의 호전을 가져오는 것으로 나타났다[28]. 이러한 Rho signaling activation은 hydroxy3-methyl-glutaryl coenzyme A inhibitors, 즉 스타틴(statins)에 의해서도 억제되는 것으로 알려져 있다.
스타틴(Statins)
아스피린과 심바스타틴(simvastatin)은 혈소판 활성화(platelet activation)와 내피세포 장애(endothelial dysfunction)를 표적으로 하기 때문에 폐동맥 고혈압의 잠재적 치료표적으로 여겨지며 실제 임상에서 이 두 약제는 고식적 치료제(conventional therapy)로 간주되어 통상적으로 처방되어 왔다. 이 중 스타틴은 콜레스테롤 합성 과정(cholesterol synthesis) 중 속도결정단계(rate-limiting step)인 hydroxymethylglutaryl coenzyme A (HMG-CoA) reductase를 억제하며, 고콜레스테롤혈증의 치료제로써 주로 사용되나, 스타틴의 다양한 부가 기능(‘pleiotropic’ effects) 역시 주목받고 있다.
콜레스테롤의 합성 경로에 포함되는 isoprenoids farnesyl과 geranylgeranyl pyrophosphate는 GTPases 중 Rho와 Rha family에 속하며 post-translational isoprenylation에 핵심적인 역할을 맞고 있으며[29], 궁극적으로 Rho/Ras kinase를 활성화시켜 혈관 평활근 세포의 증식을 일으킨다. 따라서 스타틴은 isoprenoids farnesyl과 geranylgeranyl pyrophosphate를 감소시킴으로써 ROCK inhibitor와 같은 작용을 나타낼 수 있다. 또한 스타틴은 내피 산화질소 합성효소(endothelial nitric oxide synthase, eNOS)의 발현을 증가시키고 저산소증과 산화된 저밀도지단백(oxidized low-density lipoprotein)에 의한 eNOS의 하향조절(downregulation)을 막는 것으로 알려져 있다[30].
최근 16명의 폐동맥 고혈압 환자를 대상으로 심바스타틴 20-80 mg/day를 사용하여 진행된 관찰 개방연구(open-label observational study)에서 3개월 후 6분 보행검사결과가 호전되었으며 우심실 수축기압(right ventricular systolic pressure, RVSP)이 감소하는 경향을 보였다[31]. 그러나 92명의 환자를 대상으로 아스피린과 심바스타틴의 치료적 효능을 보기 위해 진행된 2상 임상연구 ASA-STAT [32]은 심바스타틴이 1차 종료점(primary end point)인 6분 보행검사의 호전을 가져오지 않음이 판명되어 중단되었다.
세로토닌 수용체 길항제(Serotonin receptor antagonists)
특발성 폐동맥 고혈압 환자에서 혈장 내 세로토닌 수치가 증가되어 있는 것으로 나타났고[33], 또한 세로토닌계 식욕억제제(Serotoninergic Appetite Suppressant Drugs, e.g. aminorex and dexfenfluramine)의 사용이 폐동맥 고혈압을 일으킨다는 것이 알려지면서, 폐동맥 고혈압의 발생에 세로토닌 시스템(serotonin (5-HT) system)이 관여한다는 것이 알려졌다. Ergonex사에서 개발된 세로토닌 수용체의 길항제인 테르구라이드(terguride)는 동물 모델에서 폐동맥 평활근세포의 증식을 억제하고 세로토닌으로 유발된 폐혈관의 수축을 억제시키는 것으로 나타나[34], 2008년 미국과 유럽에서 희귀의약품(orphan drug)으로 승인되었다.
혈관활성장펩티드(Vasoactive intestinal peptide)
혈관활성장펩티드(vasoactive intestinal peptide, VIP)는 28개의 아미노산으로 된 신경펩티드(neuropeptide)로 주로 위장관에서 분비되며 혈관을 확장시키고 혈소판 응집과 혈관 평활근의 증식을 억제한다. 내인성 VIP는 폐에 집중되어 있으며 폐동맥 고혈압 환자들의 혈청 VIP수치는 정상인에 비해 현저히 낮음이 밝혀져 있다[35]. 아빕타딜(aviptadil)은 흡입용으로 개발된 합성 VIP로서 기존 치료제에 효과를 나타내지 않은 56명의 폐동맥 고혈압 환자를 대상으로 2상 임상연구[36]가 이루어졌으나 폐혈관 저항, 운동능력 등에서는 차이를 나타내지 않았다.
혈관전구세포(Endothelial Progenitor Cells)
혈관전구세포(endothelial progenitor cells, EPC)는 혈관 내피세포의 치유과정(endothelial repair process) 중의 하나로 작용하며, 출생후신혈관형성(postnatal neovascularization)과 재내피화(re-endothelialization)에 관여하는 것으로 알려져 있다. 2006년 중국에서 NYHA class II/III인 31명의 특발성 폐동맥 고혈압 환자를 대상으로 자가 혈관전구세포(autologous endothelial progenitor cells)와 고식적 치료(conventional therapy)의 비교에 대한 연구[37]를 진행하였다. 혈관전구세포 치료를 받은 환자군은 16주 후의 6분 보행검사에서 고식적 치료만 진행한 군에 비하여 42.5 m의 향상을 나타내었으며 특이할만한 부작용을 나타내지 않았다.
병용 요법(combination therapy)에 대한 임상 시험
서로 다른 기전에 작용하는 약제들을 동시에 사용하는 병용 요법은 이론적으로 가산적(additive) 효과뿐 아니라 상승적(synergetic) 효과도 가져올 수 있으나, 병용 요법의 적절한 시행 시기 및 가장 이상적인 약제의 조합에 대해서는 아직까지 정립된 바가 없다. 병용 요법에 대한 임상 시험은 2004년 완료된 BREATHE-2를 필두로 최근 10년간 활발히 이루어지고 있다.
순차적 병용 요법(Add-on combination therapy)
2012년 11월 현재까지 순차적 병용 요법에 대한 9개의 임상 연구가 완료되었으며, 대부분은 일차 약제로 PDE-5 inhibitor나 ERA를 사용하고 있는 환자들이 임상적인 악화를 나타낼 때 프로스타노이드(prostanoids)를 추가하는 것을 평가하였다(Table 3).
COMBI trial [38]은 보센탄 투여군에 흡입용 일로프로스트를 추가하는 것을 평가하였으나 병용 요법은 이득을 나타내지 않았고, 실데나필과/혹은 보센탄의 기본 치료를 받고 있는 환자들에게 경구용 트레프로스티닐 제재를 추가한 FREEDOM-C에서도 운동능력의 향상은 나타나지 않았다[4].
그러나 다른 임상 연구들은 병용 요법에 대해 긍정적인 결과를 나타내고 있다. STEP-1 [39]은 COMBI와 마찬가지로 보센탄을 복용 중인 안정적인 WHO functional class III 폐동맥 고혈압 환자들에게 흡입용 일로프로스트를 병용시키는 것을 평가하였으나 COMBI와는 달리 12주간의 치료 후 6분 보행검사의 의미 있는 호전을 가져왔으며, WHO functional class가 1단계 이상 향상되었고, 임상적 악화(time to clinical worsening) 역시 늦춰졌다. 기본 치료로서 실데나필이나 보센탄을 복용하고 있음에도 WHO functional class III에서 호전을 보이지 않는 환자군에 흡입용 트레프로스티닐을 추가한 TRIUMPH-1 [40]에서도 병용 요법군에서 12주 후 운동 능력이 향상되었다.
PDE-5 inhibitor와 prostanoid/ERA의 병용 역시 긍정적인 결과를 나타내었다. PACES-1 [41]은 장기적인 정맥주입 에포프로스테놀 치료를 받고 있는 환자에게 실데나필을 추가하는 것을 평가하였으며, 이는 6분 보행 검사의 호전과 임상적 악화의 연기를 가져왔다.
기본치료로 보센탄을 복용 중인 환자에게 타다라필을 추가하는 것 역시 PHIRST-1를 통해 운동능력 향상을 가져옴이 밝혀졌다[42,43]. COMPASS-3 [44]는 16주간의 보센탄 단독치료 후 운동능력 향상이 나타나지 않은 환자에게 실데나필을 단계적으로 추가하는 방법을 평가했으며, 병용군의 6분 보행 검사 수치가 의미 있게 증가하였다. 현재 ERA와 PDE-5 inhibitor의 순차적 병용에 관한 임상 시험이 진행 중에 있다(Table 4) [45,46].
선행 병용 요법(Up-front combination therapy)
치료 초기부터 서로 다른 경로를 표적으로 하는 두 가지의 약제를 함께 사용하는 선행 병용 요법이 NYHA functional class III 이상의 진행된 폐동맥 고혈압 환자들의 치료 전략으로써 주목받고 있다. 현재까지 완료된 임상연구는 NYHA functional class III 또는 IV인 환자의 초기 치료로 정맥용 에포프로스테놀과 보센탄의 병용을 평가한 BREATHE-2 [45]가 유일하다. 이 연구에서 병용 요법은 16주간의 치료 후 임상 및 혈역학적 지표를 향상시키는 경향을 보이기는 하였으나 통계적으로 의미 있는 차이를 나타내지는 않았다(Table 5).
그러나 33명의 적은 환자 수를 고려하였을 때 선행 병용 요법은 여전히 진행된 폐동맥 고혈압 환자에게 있어 효과적인 선택으로 기대되며, 프랑스 폐동맥 고혈압 센터에서 WHO functional class III과 IV의 환자들을 대상으로 정맥용 에포프로스테놀과 보센탄의 선행 병용요법을 검증하기 위해 진행된 작은 규모의 연구에서는 병용 요법군이 단일 요법군에 비하여 6분 보행검사와 폐혈관 저항의 호전 및 생존율이 향상되었다[46].
현재 진행 중인 선행 병용 요법에 대한 임상 연구에는 AMBITION과 CONFRONT-A 등이 있으며, AMBITION [47]은 과거 치료받은 적이 없는 환자에게 1차 치료로서 암브리센탄(ambrisentan)과 타다라필의 병용을 평가할 예정이며, CONFRONT-A [48]는 AMBITION과 마찬가지로 WHO functional class II 또는 III인 환자의 초기 치료로서 흡입용 트레프로스티닐과 타다라필의 병용과 타다라필 단독 요법을 비교할 예정이다. CONFRONT-A는 기존 연구와 달리 심장 자기공명영상을 사용하여 이완기말 우심실용적(Right ventricular end diastolic volume, RVEDV)을 1차 종료점(primary end point)으로 잡고 있어 보다 긍정적 연구결과 도출이 기대된다.
결 론
특발성 폐동맥 고혈압은 가족력이나 뚜렷한 원인 없이 폐모세혈관 전부위 폐혈관에서 일차적인 문제가 발생하여 폐혈관 저항이 점차적으로 증가되어 우심실 기능 장애와 사망을 유발하는 난치성 질환으로서, 만족스러운 치료방법이 없으며 진단 시 예후가 말기 악성종양에 준해, 조기 진단과 치료가 생존율 향상에 필수적이다.
지난 10여 년간 폐동맥 고혈압의 병태생리에 대한 많은 이해가 이루어졌으며 특히 폐동맥 고혈압 특이 약제의 개발에 힘입어 질병군의 인지 당시와 비교하여 주목할만한 생존율의 향상이 이루어졌다. 그러나 이러한 의학적 발전과 새로운 치료 방법의 개발에도 불구하고 여전히 폐동맥 고혈압의 예후는 악성종양에 비견될 수 있을 만큼 나쁜 것 또한 사실이며 이를 극복하기 위해 다양한 연구 및 이들 연구의 현재 상태를 이해하고 관련 성과를 환자 사례별로 적절히 적용하는 것은 이러한 희귀난치성 질환의 치료성적을 향상하고 극복하기 위해 반드시 필요하다 하겠다.