JAK2 돌연변이를 갖는 진성적혈구 증가증과 무증상 다발성 골수종이 동반된 1예
A Case of Polycythemia Vera with a JAK2V617F Mutation Combined with Smoldering Myeloma
Article information
Abstract
저자들은 JAK2V617F 돌연변이를 동반한 진성적혈구증가증 환자에서 무증상 다발성골수종이 병발한 증례를 경험하였기에 문헌고찰과 함께 흥미로운 증례로 보고한다.중심 단어: 진성적혈구증가증; 다발성골수종; JAK2 돌연변이
Trans Abstract
The lymphoproliferative disease multiple myeloma and the myeloproliferative disease polycythemia vera have different pathogenic mechanisms and different natural courses. Thus, the concomitant development of these two diseases in the same individual is rare. In most previously reported cases of both diseases, one disease was assumed to be a secondary malignancy caused by chemotherapy for the other primary disease. Our case was diagnosed as smoldering myeloma based on increased bone marrow plasma cell numbers and monoclonal gammopathy during a regular follow-up visit for JAK2V617F mutation-positive polycythemia vera, which had not been treated except with phlebotomy. This case provides useful clues for understanding the pathogenesis of these two hematological malignancies and the association between them. Here, we report a case of polycythemia vera with a JAK2V617F mutation combined with smoldering myeloma and discuss the clinical significance and pathogenic association between these disorders of different lineages, along with a literature review. (Korean J Med 2013;84:308-312)
서 론
다발성골수종과 진성적혈구증가증은 각각 림프계세포, 골수계세포의 증식성 질환으로 다른 병태생리와 자연경과를 갖고 있으며 동반되어 발생하는 일은 극히 드물다.
동반되어 발생하는 경우에도 대부분 선행하는 질환의 약물 치료 중 다른 질환이 발생하는 경과를 보여 치료와 관련한 이차적인 암성 변화에 의해 유발되는 것으로 추정되는 경우가 많다.
본 증례는 사혈 외에 특별한 치료를 받지 않은 JAK2V617F mutation을 동반한 진성적혈구증가증 환자에서 골수의 형질세포 증가와 혈청단백의 면역전기영동 검사결과 단클론성 감마글로불린 혈증을 보여 무증상 다발성골수종이 진단된 경우로, 두 질환의 연관성과 병태생리의 파악에 중요한 근거가 될 만한 흥미로운 증례이다.
이에 문헌고찰과 함께 병태생리에 대해 추론해 보고, 그 임상적인 의의에 대해 논의해 보고자 한다.
증 례
환 자: 55세 남자
주 소: 안면 홍조
현병력: 5년 전부터 시작된 안면 홍조와 가려움증, 내열 저하(heat intolerance)를 주소로 지역 의원 방문 후 측정한 혈색소 수치가 20.6 g/dL이며 복부 초음파 검사 결과 비장이 15 cm로 비대되어 있어 추가 검사 및 치료 위해 전원되었다.
과거력: B형 간염 보균자
사회력: 술 2회/월, 소주 1병/회, 비흡연
가족력: 없음
신체검사 소견: 내원 당시 혈압은 125/85 mmHg, 맥박은 65회/분, 체온은 36℃였다. 급성 병색을 보이지 않았고, 얼굴과 손바닥에 홍조가 관찰되었다. 공막과 피부에 황달은 관찰되지 않았으며 흉부 청진상 특이소견 없었다. 복부 진찰 소견에서 장음은 정상이었고 압통은 없었으나 좌측 늑골연 아래 2수지 정도의 넓이로 비장이 촉지 되어 비장종대가 의심되었다.
검사실 소견: 일반 혈액 검사에서 혈색소 20.3 g/dL, 헤마토크리트 64.7%, 평균 적혈구 용적(MCV) 77.6 fl, 평균 적혈구 혈색소 농도(MCH) 24.3 pg, 혈소판 372,000/mm3, 백혈구 8,810/mm3(호중구 64.2%, 호산구 4.85%, 호염기구 2.3%)로 적혈구증가증을 보였다. 생화학 검사 소견으로 lactic dehydrogenase 930 U/L, alkaline phosphatase 206 IU/L, AST 35 IU/L, ALT 35 IU/L, Uric acid 11.8 mg/dL, BUN 24.6 mg/dL, Creatinine 1.54 mg/dL, Calcium 10.1 mg/dL, Phosphorus 5.0 mg/dL로 LDH의 증가와 고요산혈증, 고인산혈증, 크레아티닌 증가소견을 보였고 혈액응고 검사결과는 정상이었다. 요 검사상 잠혈 반응은 음성이었고, 단백뇨도 음성이었다. 면역학적 검사상 HBsAg이 양성이었으며 HBV DNA Real Time PCR에서 DNA titer는 281 Copies/mL였다. 이차적인 적혈구 증가를 감별하기 위해 말초혈액에서 측정한 EPO (erythropoietin) level은 6.27 mIU/mL이었고, 동맥혈 가스 검사상 산소분압은 77.3 mmHg, 산소포화도는 95.4%였다.
간초음파검사상 환자는 18.1 cm의 비장종대소견을 보였고 좌측 신장에 2 cm 크기의 단순 낭종이 관찰되었으나 양측 신장의 크기는 정상이었고 신실질의 에코가 약간 증가되어 있었다. 만성골수증식 질환을 의심하여 만성골수성백혈병을 배제하기 위해 말초혈액으로 시행한 BCR/ABL (Fluorescence in Situ Hybridization) 검사상 음성을 보이고, 이차성 적혈구 증가증을 의심할 만한 검사 소견 보이지 않아 시행한 JAK2V617F mutation 검사 결과 양성을 보였다. 환자는 혈색소 수치가 18.5 g/dL를 초과하고 JAK2V617F mutation이 존재하여 2008 세계보건기구 진성적혈구증가증 진단기준에 따른 두 가지 주요기준을 충족하였으며 혈액 내 Erythropoietin이 정상 이하로 측정되어 한 가지 부기준을 만족시켜 진성적혈구증가증의 진단에 합당하였다.
치료 및 경과: 이후 환자는 외래에서 주기적인 사혈 및 수분섭취를 통한 보존적 치료를 하며 경과관찰하던 중, 생화학 검사상 총 단백 9.3 g/dL, 알부민 4.66 g/dL로 글로불린의 증가 소견이 관찰되었고, 정밀 검사 위해 시행한 혈청 단백의 전기영동 검사상 IgG (kappa type) 단클론성 감마글로불린혈증(M-protein 3.59 g/dL) 소견을 보여(Fig. 1) 골수 검사를 시행하였다.
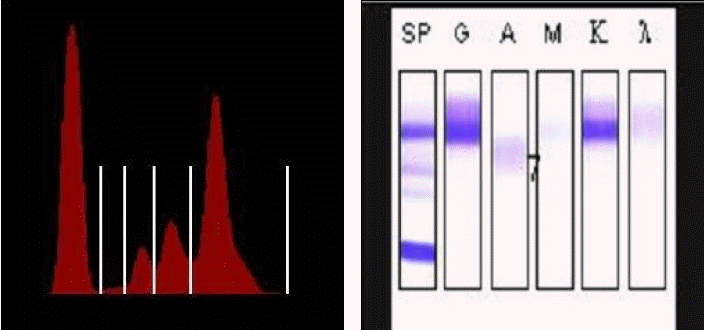
(Left) Serum protein electrophoresis (EP) shows a monoclonal spike pattern in the gamma fraction. (Right) Serum immunofixation electrophoresis (IFE) shows a dense and narrow band in the anti-G and -K areas.
골수 검사 소견상 세포 충실도 70%, M:E ratio 3:1, 거핵세포 증가와 함께 전반적인 골수계 세포의 증식 소견을 보여 진성적혈구증가증의 소견을 보였으나 형질세포가 10%로 증가되어 있어 단클론성 감마글로불린 혈증이 동반되었음을 고려할 때 다발성골수종으로 진단이 가능하였다(Fig. 2). 추가로 시행한 염색체 검사상 46,XX로 정상 소견을 보였으며, skull series상 골용해성 병변은 보이지 않았다. 환자는 다발성골수종으로 인한 증상이 없고 Creatinine이 2 mg/dL 미만이며 빈혈이나 동반된 골용해성 병변을 보이지 않아 무증상 다발성골수종에 준하여 정기적인 추적검사를 시행하기로 한 후 외래에서 경과관찰 중이다.
고 찰
골수증식 질환과 림프증식 질환이 동시에 발견되는 경우는 매우 드문 임상양상으로 보통 시간간격을 두고 먼저 발생한 질환에 대한 치료로 항암치료나 방사선 치료를 받은 환자에서 치료와 관련된 이차적인 암성 변화로 인해 후속 질환이 유발되는 경우가 많다.
그러나 이러한 치료의 과거력이 없이, 관련되지 않은 다른 계열의 혈액세포에서 증식성 질환이 중복 발생하는 경우는 흔치 않으며 발생 기전을 설명하기가 쉽지 않다.
그 중에서도 골수증식 질환의 일종인 진성적혈구증가증이 림프증식 질환인 만성림프구성백혈병, 림프종, 다발성골수종과 연관되어 발견된 경우가 외국에서 종종 보고되었는데, 그 빈도는 극히 적으며, 특히 진성적혈구증가증과 다발성골수종이 동반되어 발생한 예는 아직 국내에서 보고된 적이 없다[1].
본 증례의 경우 JAK2V617F 돌연변이가 주요 진단기준에 포함된 2008 세계보건기구 진단 기준에 부합하여 진성적혈구증가증으로 진단된 경우로 유전자 이상을 통해 단클론성이 증명되어 이차성적혈구증가증이 배제 가능하며, 진성적혈구증가증에 대한 치료로 사혈만을 시행하였고 세포독성 약제를 사용하지 않아 치료 관련한 이차적인 다발성골수종의 발생도 배제 가능하여 두 질환 간의 관련성을 추론해 볼 수 있는 좋은 예가 될 수 있다.
지금까지 발표된 문헌들을 보면, 1949년 다발성골수종과 적혈구증가증이 동반되어 발생한 증례가 Lawrence와 Rosenthal에 의해 처음으로 발표된 이후 유사한 증례들의 보고가 뒤따랐으나 대부분 증례 보고 형식이었으며 빈도가 높지 않아 통계를 통한 임상적 의의를 도출하기가 어렵고 동반 발생의 원인과 기전에 대해 정확하게 설명할 수 없었다[2,3].
그러다가 JAK2V617F 돌연변이가 진성적혈구증가증과 본태성혈소판증가증 같은 필라델피아 음성 골수증식 질환에서 주된 발병기전 중 하나로 밝혀진 이후 JAK (Janus Kinase)- STAT (Signal Transduction and Transcription) 신호경로가 많은 사이토카인과 관련한 세포 내 신호 전달과정에 관여하며 세포의 성장과 항세포사멸의 주요한 기전임이 알려지면서 JAK2V617F 돌연변이와 백혈병, 림프종, 다발성골수종 등 다른 혈액질환과의 연관성에 대해 관심을 가지게 되었고, 그 중 진성적혈구증가증과 다발성골수종의 연관성을 설명하기 위해 JAK2V617F 돌연변이를 이용하여 접근한 연구들도 있었다[4]. 한 예로 2006년 Fiorini 등은 다발성골수종의 병태생리에 있어서 중요한 역할을 하는 사이토카인인 IL-6가 gp130을 통한 신호전달과정에서 JAK/STAT 신호경로를 이용함을 근거로 93명의 다발성 골수종 환자를 대상으로 JAK2V617F 돌연변이 분석을 시행하였으나 한 건의 돌연변이도 발견되지 않아 다발성골수종에서 JAK2V617F 돌연변이의 역할에 대해 부정적인 견해를 보였으며 JAK/STAT 신호경로에 관여된 음성조절자의 하향조절, JAK2 유전자좌의 증폭, JAK2를 포함한 염색체 전위, 후성적 변화 같은 다른 방식의 유전자 변형이 있는지 확인하기 위해서는 암호화 엑손(coding exon)의 포괄적인 돌연변이 선별검사(comprehensive mutational screening)가 필요함을 주장하였다[5]. 또한 2008년 Kuroda 등은 JAK2V617F 돌연변이 양성 본태성혈소판증가증 환자에서 다발성골수종이 동반된 증례에서 골수의 단핵세포를 가지고 MiniMACS 분리기를 이용하여 CD138 양성 세포를 분리해 낸 후, JAK2V617F 돌연변이가 존재하지 않음을 확인하였고 다시 형광동소보합법을 통해 IGH/CCND1 유전자 전위가 있음을 확인하여 두 개의 질환이 공통기원세포로부터 유래된 것이 아닌 독립된 두개의 암성 클론에 의한 질환임을 증명하였다[6].
이러한 결과는 두 질환 간 병태생리의 차이에서도 어느 정도 유추될 수 있는데, 다발성골수종은 B 림프구의 분화의 마지막 단계인 형질세포의 클론성 질환으로, 임상적으로 전암성 상태로 여겨지는 MGUS (monoclonal gammopathy of undetermined significance)에서 다발성골수종으로 진행하는 단계적인 질환의 경과를 보임에서도 알 수 있듯이 다단계의 형질 변환 과정을 거치며 발생하는 염색체의 수적이상, 결실, 전위 등 다양한 유전자 변형과 관련 있는 것으로 알려져 있다. 또한 유전자 이상 외에도 골수의 미세환경(bone marrow microenvironment, BMM)이 병태생리에 중요한 것으로 알려져 있으며 IL-6, SCF (stem cell factor), SDF-1 (stromal cell derived factor), IL-21, VEGF (vascular endothelial growth factor) 등의 사이토카인 및 성장인자 또한 다발성 골수종 세포의 증식에 영향을 주는 것으로 알려져 있어 매우 복잡한 병태생리를 가지고 있다[7,8]. 따라서 JAK2 돌연변이를 통해 비교적 단순하게 병리기전이 설명되는 진성적혈구증가증과는 달리 여러 인자들이 복합적으로 작용하는 다발성골수종의 경우 JAK2 돌연변이가 어느 정도 병태생리에 관여하였는지는 알기 어렵다. 다만 JAK2는 주로 EPO (erythropoietin), TPO(thrombopoietin), G-CSF (granulocyte-colony stimulating factor)같은 골수계 사이토카인 수용체의 신호전달에 중요한 역할을 하기 때문에 림프증식 질환과의 관련성은 적을 것으로 생각되며, 다발성 골수종과 밀접한 관련을 갖고 있는 IL-6의 신호전달에 관계된 JAK/STAT 신호경로도 JAK2/STAT5가 아닌 JAK1/STAT3인 것으로 알려져 있을 뿐 아니라 IL-6 수용체 차단만으로 골수종 세포의 세포자멸사를 유발할 수 없음으로도 알 수 있듯이 다발성 골수종의 병태생리에는 IL-6-JAK/STAT 신호경로를 우회하는 Ras/MAPK (mitogenactivated protein kinase), NFkB (nuclear factor kappa beta) 같은 다른 신호경로도 관여하고 있어 본 증례의 경우도 앞서 발표된 증례들처럼 JAK2 돌연변이가 다발성골수종의 발병에 직접적인 연관성을 갖고 있다고 기대하기는 어려울 것으로 생각되며 두 질환의 연관성을 설명하기 위해서는 다른 각도에서의 접근이 필요할 것으로 보인다[7,8].
진단과 병태생리적인 측면 외에 치료적인 측면에 있어서도 두 질환이 각각의 자연경과에 어떠한 영향을 미칠 것인지는 관심 있게 봐야 할 점이다. 다발성골수종 환자에서 혈액학적 합병증이면서 병의 진행 정도와 치료의 시기를 결정하는 항목 중 하나인 빈혈이 진성적혈구증가증으로 인해 영향을 받게 되어 감시인자로 이용하기 어려운 점을 고려해야 할 것이며, 별개의 두 가지 클론에서 기원한 질환이라면 어느 질환에 초점을 두고 치료를 해야할지 결정하는 것도 중요한 문제가 될 것이다. 또한 한 가지 질환의 치료 반응에 따라 다른 질환의 클론이 상대적인 우위를 점함으로써 이로 인해 임상적인 악화를 가져올 지도 주의 깊게 관찰하여야 할 점이다.
