ņä£ ļĪĀ
ļ╣äĒāĆļ»╝ DņØś ļČĆņĪ▒ ņāüĒā£ļŖö ĻĘ╝Ļ│©Ļ▓®Ļ│ä ņ¦łĒÖśņØś ņל ņĢīļĀżņ¦ä ņ£äĒŚśņØĖņ×ÉņØ┤ļŗż. ņĄ£ĻĘ╝ņŚÉļŖö Ļ│ĀĒśłņĢĢ, Ļ┤ĆņāüļÅÖļ¦ź ņ¦łĒÖś, ļŗ╣ļć©ļ│æ, ļ¬ć Ļ░Ćņ¦Ć ņóģļźśņØś ņĢö, Ļ░ÉņŚ╝, ĻĘĖļ”¼Ļ│Ā ņ×ÉĻ░Ćļ®┤ņŚŁ ņ¦łĒÖśĻ│╝ļÅä Ļ┤ĆļĀ©ņØ┤ ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[
1]. ļ╣äĒāĆļ»╝ DļŖö 290-315 nmņØś ņ×ÉņÖĖņäĀņŚÉ ļģĖņČ£ļÉśļ®┤ Ēö╝ļČĆņŚÉņä£ ĒĢ®ņä▒ļÉśĻĖ░ļÅä ĒĢśĻ│Ā, ĒĢśļŻ© 100-200 IU ņĀĢļÅä ņŗØĒÆłņØä ĒåĄĒĢ┤ņä£ ņäŁņĘ©ļÉśĻĖ░ļÅä ĒĢ£ļŗż[
2]. ņŚ¼ļ¤¼ Ļ┤Ćņ░░ ņŚ░ĻĄ¼ņŚÉņä£ Ēśłņ▓Ł 25-hydroxyvitamin D (25[OH]D)ļŖö Ēö╝ļČĆļĪ£ļČĆĒä░ ĒĢ®ņä▒ļÉśĻ│Ā, ņŗØĒÆłņŚÉņä£ ņäŁņĘ©ĒĢ£ ņ┤Ø ļ╣äĒāĆļ»╝ D ņāüĒā£ļź╝ ļ░śņśüĒĢĀ ņłś ņ׳ņ¢┤ ņĀĆņן ļ╣äĒāĆļ»╝ D ņāüĒā£ļź╝ ĒīīņĢģĒĢśļŖö ļŹ░ ņ£ĀņÜ®ĒĢ£ ņ¦ĆĒæ£ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[
3]. ļ╣äĒāĆļ»╝ DņØś Ļ▓░ĒĢŹ, ļČĆņĪ▒ ņāüĒā£ņŚÉ ļīĆĒĢ£ ņĀĢņØśļŖö ņĢäņ¦ü ļÅäņČ£ļÉ£ ĒĢ®ņØśĻ░Ć ņŚåņ£╝ļéś, ņäĖĻ│ä ļ│┤Ļ▒┤ ĻĖ░ĻĄ¼ņŚÉņä£ļŖö 25(OH)D ļåŹļÅäĻ░Ć 10 ng/mL ļ»Ėļ¦īņØ╝ ļĢīļź╝ Ļ▓░ĒĢŹ(deficiency) ņāüĒā£, 20 ng/mL ļ»Ėļ¦īņØ╝ ļĢīļź╝ ļČĆņĪ▒(insufficiency) ņāüĒā£ļĪ£ ņĀĢņØśĒĢśņśĆļŗż. ļ░śļ®┤ Kidney Disease Outcomes Quality Initiative (K/DOQI) Ļ░ĆņØ┤ļō£ļØ╝ņØĖņŚÉņä£ļŖö Ēśłņ▓Ł 25(OH)DņØś ļåŹļÅäĻ░Ć 5 ng/mL ļ»Ėļ¦īņØ╝ Ļ▓ĮņÜ░ ņżæņ”Ø ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹ,5-15 ng/mLņØĖ Ļ▓ĮņÜ░ Ļ▓Įņ”Ø ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹ, 16-30 ng/mLņØĖ Ļ▓ĮņÜ░ļź╝ ļ╣äĒāĆļ»╝ D ļČĆņĪ▒ņ£╝ļĪ£ ņĀĢņØśĒĢśņśĆļŗż[
4]. ņØ╝ļ░śņĀüņ£╝ļĪ£ 25(OH)DņØś ņĀĢņāüļ▓öņ£äļŖö 30-76 ng/mLļĪ£ ņĢīļĀżņĀĖ ņ׳ļŖöļŹ░, ņØ┤ ĻĖ░ņżĆņŚÉ ļö░ļź┤ļ®┤ ņØ╝ļ░ś ņØĖĻĄ¼ņØś 50-80%ņŚÉ ļŗ¼ĒĢśļŖö ņé¼ļ×īļōżņØ┤ ļ╣äĒāĆļ»╝ D ļČĆņĪ▒ņ£╝ļĪ£ ņČöņĀĢļÉ£ļŗż[
2]. Ļ▓īļŗżĻ░Ć ļ¦īņä▒ ņĮ®Ēīźļ│æ 5ĻĖ░ņØś ĒÖśņ×ÉņŚÉņä£ 1-2ĻĖ░ņØś ĒÖśņ×ÉņŚÉ ļ╣äĒĢśņŚ¼ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹņ”ØņØś ņ£Āļ│æļźĀņØ┤ Ļ▒░ņØś 2ļ░░ Ļ░Ćļ¤ē ļåÆņĢśļŗżļŖö ļ│┤Ļ│ĀĻ░Ć ņ׳ņŚłĻ│Ā[
5], ļ╣äĒāĆļ»╝ DņØś ĒÖ£ņä▒ĒśĢņØĖ 1,25 dihydroxyvitamin DņÖĆ 25(OH)D ļ¬©ļæÉ ņé¼ĻĄ¼ņ▓┤ ņŚ¼Ļ│╝ņ£©ņØ┤ Ļ░ÉņåīĒĢ©ņŚÉ ļö░ļØ╝ Ļ░ÉņåīĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[
6]. ĻĘĖļ¤╝ņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā 30 ng/mLņØ┤ ņĀĢņāü ĒĢśĒĢ£ Ļ░ÆņØ┤ ļÉ£ Ļ▓āņØĆ ņ¦Ćļé£ ņłśļģäĻ░ä ņ¦äĒ¢ēļÉśņŚłļŹś ņŚ░ĻĄ¼ņŚÉņä£ 25(OH)DĻ░Ć 30 ng/mL ļ»Ėļ¦īņØ╝ ļĢī ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ ņłśņ╣śĻ░Ć ļæÉļō£ļ¤¼ņ¦ĆĻ▓ī ņāüņŖ╣ĒĢśĻ│Ā, 25(OH)DĻ░Ć 30 ng/mL ņØ┤ņāüņØ╝ ļĢī ņ╣╝ņŖśņØś ĒØĪņłś ĒÖ£ņä▒ļÅäĻ░Ć ņØ┤ņāüņĀüņØ┤ņŚłĻĖ░ ļĢīļ¼ĖņØ┤ļŗż[
7]. ĻĘĖļ¤¼ļéś ņØ┤ ņ░ĖĻ│Āņ╣śņŚÉ ļīĆĒĢ£ ļģ╝ļ×ĆņØĆ Ļ│äņåŹļÉśĻ│Ā ņ׳ļŗż[
2,
7]. 25(OH)DĻ░Ć 30-40 ng/mLņØ╝ ļĢī, ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ņØ┤ 40 pg/mL Ļ░Ćļ¤ēņØś Ļ│ĀņøÉĻ░Æ(plateau)ņŚÉ ļÅäļŗ¼ĒĢśņśĆļŗżļŖö ļ│┤Ļ│Ā[
8]ļéś, 28.8 ng/mLņØ┤ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ņØä ņ¢ĄņĀ£ĒĢśļŖö ņĄ£ņåī ļåŹļÅäļĪ£ ļ│┤Ļ│ĀĒĢ£ Ļ▓ĮņÜ░Ļ░Ć ņ׳ņŚłļŹś ļ░śļ®┤ņŚÉ[
9], 20 ng/mL (50 nmol/L)ņŚÉņä£ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ņØ┤ ņāüņŖ╣ĒĢśļ®┤ņä£ Ļ│© ņåīņŗżņØ┤ ļéśĒāĆļé¼ļŗżĻ│Ā ļ│┤Ļ│ĀĒĢ£ Ļ▓ĮņÜ░ļÅä ņ׳ņŚłļŗż[
4,
6]. ļö░ļØ╝ņä£ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ņØ┤ ņāüņŖ╣ĒĢśļŖö ļ╣äĒāĆļ»╝ DņØś ņĀłļīĆņĀüņØĖ ņŚŁņ╣śĻ░Ć ņŚåņ¢┤ 25(OH)DņØś ņĀĢņāü ĒĢśĒĢ£ņ╣śļź╝ 30 ng/mLņ£╝ļĪ£ Ļ▓░ņĀĢĒĢśĻ│Ā ļ│┤ņČ® ņłśņżĆņØä ņĀĢĒĢśĻĖ░Ļ╣īņ¦ĆļŖö ļ│┤ļŗż ļ¦ÄņØĆ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢśļŗż. ļŹöĻĄ¼ļéś ļ╣äĒāĆļ»╝ DļŖö ņ×ÉņÖĖņäĀ ņ¢æņŚÉ ņśüĒ¢źņØä ļ░øņĢä ņĀüļÅä ĻĘ╝ņ▓śņØś ĻĄŁĻ░ĆņŚÉņä£ ĒÅēĻĘĀ Ēśłņżæ ļåŹļÅäĻ░Ć Ļ░Ćņן ļåÆņĢśĻ│Ā, ļ╣äĒāĆļ»╝ DĻ░Ć ĒĢ©ņ£ĀļÉ£ ņØīņŗØņØ┤ ļČĆņĪ▒ĒĢ£ ņ£Āļ¤Į ĻĄŁĻ░ĆļōżņŚÉņä£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹ ņ£äĒŚśņØ┤ ļåÆņĢśņ£╝ļ®░ ņżæļÅÖ ņĢäņŗ£ņĢä ĻĄŁĻ░ĆļōżņŚÉņä£ļÅä 20 ng/mL ļ»Ėļ¦īņØś Ļ▓░ĒĢŹņ”ØņØä ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░Ļ░Ć 30-50% ņĀĢļÅäļĪ£ ļ│┤Ļ│Ā ņ׳ņ¢┤[
10] ņ¦Ćļ”¼ņĀü ņÜöņåīĻ░Ć ņżæņÜöĒĢ£ ļ╣äņżæņØä ņ░©ņ¦ĆĒĢ£ļŗżĻ│Ā ĒĢĀ ņłś ņ׳ļŗż. ĻĘĖļ¤¼ļéś ĻĄŁļé┤ņŚÉņä£ļŖö ļ¦īņä▒ ņĮ®Ēīźļ│æ ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢ£ ļ╣äĒāĆļ»╝ D ļČĆņĪ▒ ļ░Å Ļ▓░ĒĢŹ ņāüĒā£ņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ņČ®ļČäĒĢśņ¦Ć ņĢŖĻ│Ā, ļ»ĖĻĄŁņØ┤ļéś ņ£Āļ¤ĮņŚÉņä£ ņ¦äĒ¢ēļÉ£ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļź╝ ļ░öĒāĢņ£╝ļĪ£ ņ×äņāüņŚÉ ĒÖ£ņÜ®ĒĢśĻ│Ā ņ׳ņ¢┤[
1,
11,
12] ĻĄŁļé┤ņŚÉņä£ļÅä ļ¦īņä▒ ņĮ®Ēīźļ│æ ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ļ╣äĒāĆļ»╝ DņØś Ļ▓░ĒĢŹņØ┤ļéś ļČĆņĪ▒ņØś ņĀĢļÅäļź╝ ĒÅēĻ░ĆĒĢśĻ│Ā ļ│┤ņČ® Ļ│äĒÜŹņØä ņäĖņÜ░ļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļ¦īņä▒ ņĮ®Ēīźļ│æ ĒÖśņ×ÉņŚÉņä£ ņČöņĀĢ ņé¼ĻĄ¼ņ▓┤ ņŚ¼Ļ│╝ņ£©ņŚÉ ļö░ļźĖ ļ╣äĒāĆļ»╝ DņØś ļČĆņĪ▒ ļ░Å Ļ▓░ĒĢŹ ņāüĒā£ļź╝ ņĪ░ņé¼ĒĢśĻ│Ā, ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼, Ļ░üņóģ ļ¼┤ĻĖ░ņ¦ł, ĻĖ░ņĀĆ ņ¦łĒÖśĻ│╝ņØś ņŚ░Ļ┤Ćņä▒ņØä ĒīīņĢģĒĢśņŚ¼ ļ╣äĒāĆļ»╝ DĻ▓░ĒĢŹĻ│╝ Ļ┤ĆļĀ©ļÉ£ ņØĖņ×Éļź╝ ņĢīņĢäļ│┤ĻĖ░ļĪ£ ĒĢśņśĆļŗż. ņĢäņÜĖļ¤¼ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ņØä ņāüņŖ╣ņŗ£ĒéżļŖö 25(OH)D ņłśņ╣śļź╝ ļæÉ ņ¦ĆĒæ£ Ļ░äņØś ņāüĻ┤ĆĻ┤ĆĻ│äņÖĆ ĒÅēĻĘĀ ļ╣äĻĄÉļź╝ ĒåĄĒĢśņŚ¼ ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢśņśĆļŗż.
ļīĆņāü ļ░Å ļ░®ļ▓Ģ
ņŚ░ĻĄ¼ ļīĆņāü
2003ļģä 7ņøö 1ņØ╝ļČĆĒä░ 2011ļģä 7ņøö 30ņØ╝Ļ╣īņ¦Ć ļČĆņé░ļīĆĒĢÖĻĄÉļ│æņøÉņŚÉņä£ 25(OH)D Ēśłņżæ ļåŹļÅäļź╝ ņĖĪņĀĢĒĢ£ ļ¦ī 18ņäĖ ņØ┤ņāüņØś ņä▒ņØĖļ¦īņä▒ ņĮ®Ēīźļ│æ ĒÖśņ×É 482ļ¬ģņØä ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆļŗż. ņØ┤ļōż ņżæ ņĢģņä▒ņ¦łĒÖś, ļ╣äļīĆņāüņä▒ Ļ░äļČĆņĀä, ĒÖ£ļÅÖņä▒ ņŚ╝ņ”ØņØ┤ ņ׳ļŖö ĒÖśņ×É 38ļ¬ģņØä ņĀ£ņÖĖĒĢśņśĆļŗż. ĒÖśņ×ÉļōżņØĆ ļ¬©ļæÉ ĻĄŁļé┤(ņ£äļÅä 33-38┬░N) Ļ▒░ņŻ╝ĒĢśļŖö ĒĢ£ĻĄŁņØĖņØ┤ņŚłļŗż. ņØ┤ ņŚ░ĻĄ¼ļŖö ļČĆņé░ļīĆĒĢÖĻĄÉļ│æņøÉ ņ×äņāüņŗ£ĒŚś ņŗ¼ņé¼ņ£äņøÉĒÜīņØś ņŖ╣ņØĖņØä ļ░øņĢśļŗż(E-2012057).
ņŚ░ĻĄ¼ ļ░®ļ▓Ģ
ļīĆņāü ĒÖśņ×ÉļōżņØś ņ×ÉļŻīļŖö ņĀäņ×ÉņØśļ¼┤ĻĖ░ļĪØņØä ĒåĄĒĢśņŚ¼ ņłśņ¦æĒĢśņśĆļŗż. MDRD Ļ│ĄņŗØ(Modification of Diet in Renal Disease study, estimated GFR = 1.86 ├Ś (PCr)-1.154 ├Ś (age)-0.203, multiply by 0.742 for women)ņŚÉ ņØśĒĢśņŚ¼ ĻĄ¼ĒĢ£ ņé¼ĻĄ¼ņ▓┤ ņŚ¼Ļ│╝ņ£©(estimated glomerular filtration rate, eGFR)ņŚÉ ļö░ļØ╝ eGFRņØ┤ 60 mL/min/1.73 m2 ņØ┤ņāüņØĖ 1, 2ļŗ©Ļ│äņØś ĻĄ░Ļ│╝, ļ¦īņä▒ņĮ®Ēīźļ│æ 3ļŗ©Ļ│ä(eGFR = 30 - 59 mL/ min/1.73 m2), 4ļŗ©Ļ│ä(eGFR = 15-29 mL/min/1.73 m2), 5ļŗ©Ļ│ä(eGFR < 15 mL/min/1.73 m2)ļĪ£ ļČäļźśĒĢśņŚ¼ Ļ░ü ĻĄ░ņŚÉņä£ņØś 25(OH)DņÖĆ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼, Ēśłņ▓Ł ņĢīļČĆļ»╝, ņ╣╝ņŖś, ņØĖ, ņĢīņ╣╝ļØ╝ņØĖ ĒżņŖżĒīīĒāĆņĢäņĀ£(Alkaline phosphatase, ALP) ļåŹļÅäļź╝ ņĪ░ņé¼ĒĢśņśĆļŗż. ĒŖ╣Ē׳ ņ╣╝ņŖśņØĆ ņ┤Øņ╣╝ņŖśņØä Ēśłņ▓Ł ņĢīļČĆļ»╝ņ╣śļĪ£ ļ│┤ņĀĢĒĢ£ Ļ▓░Ļ│╝(corrected Ca = 0.8 ├Ś (4.0 - serum albumin) + total Calcium)ļź╝ ņĀüņÜ®ĒĢśņśĆļŗż.
25(OH)DļŖö 25OH-Vit.D3-RIA kit (DIAsource ImmunoAssays S.A., Louvain-la-Neuve, Belgium)ņØä intact PTHļŖö Total intact PTH IRMA kit (IBL Gesellschaft f├╝r immunchemie und immunbiologie mbH, Hamberg, Germany)ņØä Ļ░üĻ░ü ņØ┤ņÜ®ĒĢ┤ņä£ ņĖĪņĀĢĒĢśņśĆļŗż. ņØ┤ņĀäņŚÉ ņÜ░ļ”¼ļéśļØ╝ ĒÅÉĻ▓Į ņŚ¼ņä▒ņØä ļīĆņāüņ£╝ļĪ£ ņĪ░ņé¼ĒĢ£ ņŚ░ĻĄ¼ņŚÉņä£ 25(OH)DĻ░Ć Ļ│äņĀłņŚÉ ļö░ļźĖ ņ░©ņØ┤ļź╝ ļ│┤ņŚ¼[
13], Ļ▓Ćņé¼ ņŗ£Ē¢ēņØ╝ņØä ĻĖ░ņżĆņ£╝ļĪ£ 6ņøöļČĆĒä░ 11ņøöĻ╣īņ¦Ćļź╝ ĒĢśņĀłĻĖ░ļĪ£, 12ņøöļČĆĒä░ 5ņøöĻ╣īņ¦ĆņØś ļÅÖņĀłĻĖ░ļĪ£ ņĀĢĒĢśĻ│Ā ļ│Ė ņŚ░ĻĄ¼ņØś ļīĆņāü ĒÖśņ×ÉņŚÉņä£ļÅä ņ░©ņØ┤Ļ░Ć ļéśļŖöņ¦Ć 25(OH)DņØś ĒÅēĻĘĀņØä ļ╣äĻĄÉĒĢśņśĆļŗż.
ņĢäņÜĖļ¤¼ ļŗ╣ļć©ļ│æ, Ļ│ĀĒśłņĢĢ, Ļ┤ĆņāüļÅÖļ¦ź ņ¦łĒÖś, ļćīĒśłĻ┤Ć ņ¦łĒÖśņØś ņ£Āļ│æņāüĒā£ļź╝ ņĪ░ņé¼ĒĢśĻ│Ā, 25(OH)Dļź╝ ņĖĪņĀĢĒĢ£ ņØ┤Ēøä ņāłļĪ£ ļ░£ņāØĒĢ£ Ļ┤ĆņāüļÅÖļ¦ź ņ¦łĒÖś, ļćīĒśłĻ┤Ć ņ¦łĒÖś, ļ¦Éņ┤łĒśłĻ┤Ć ņ¦łĒÖśņØś ņ£Āļ¼┤ļź╝ ņĪ░ņé¼ĒĢśņśĆļŗż. ĒŖ╣Ē׳ ņāłļĪ£ņÜ┤ Ļ┤ĆņāüļÅÖļ¦ź ņ¦łĒÖśņØĆ ņŗ¼ņĀäļÅäņŚÉņä£ ST ļČäņĀłņØ┤ļéś TĒīīņØś ļ│ĆĒÖöĻ░Ć ņ׳ņ¢┤ ĒŚłĒśłņä▒ ņŗ¼ņן ņ¦łĒÖśņØ┤ ņØśņŗ¼ļÉśĻ│Ā, ņŗ¼ņן ņ┤łņØīĒīīņŚÉņä£ ļČĆļČä ņŗ¼ĻĘ╝ļ▓Į ņÜ┤ļÅÖ ņØ┤ņāü(Regional Wall Motion Abnormality)Ļ░Ć ĒÖĢņØĖļÉ£ Ļ▓ĮņÜ░ņØ┤Ļ▒░ļéś, ņ¦äļŗ©ņĀü Ļ┤ĆņāüļÅÖļ¦źņ┤¼ņśüņłĀņŚÉņä£ ļ│æļ│ĆņØä ļ░£Ļ▓¼ĒĢ£ Ļ▓ĮņÜ░ļź╝ Ļ┤ĆņāüļÅÖļ¦ź ņ¦łĒÖśņ£╝ļĪ£ ņĀĢņØśĒĢśņśĆļŗż.
Ēł¼ņäØņØä ĒåĄĒĢ£ ļ╣äĒāĆļ»╝ D ņåīņŗżņØä ļ░░ņĀ£ĒĢĀ ņłś ņŚåĻĖ░ ļĢīļ¼ĖņŚÉ ņĀäņ▓┤ ņĮöĒśĖĒŖĖņŚÉņä£ Ēł¼ņäØĒĢśļŖö ĒÖśņ×Éļź╝ ņĀ£ņÖĖĒĢ£ ņåīņ¦æļŗ©ņŚÉņä£ ļČäņäØĒĢśņśĆļŗż. ĒŖ╣Ē׳ ļ│Ąļ¦ē Ēł¼ņäØņØś Ļ▓ĮņÜ░, Ēł¼ņäØņØä ĒåĄĒĢ£ ļ╣äĒāĆļ»╝ DņØś ņåīņŗżņØ┤ Ēü░ Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ¢┤[
14] ļ¦īņä▒ ņĮ®Ēīźļ│æ 5ĻĖ░ņØś ĒÖśņ×ÉņŚÉņä£ 25(OH)Dļź╝ ņĖĪņĀĢĒĢĀ ļŗ╣ņŗ£ Ēł¼ņäØņØä ņŗ£ņ×æĒĢśņ¦Ć ņĢŖņØĆ ĒÖśņ×É, ļ│Ąļ¦ē Ēł¼ņäØ, ĒśłņĢĪ Ēł¼ņäØ ņżæņØ┤ņŚłļŹś ĒÖśņ×ÉĻĄ░ņ£╝ļĪ£ ļéśļłäņ¢┤ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹ ņĀĢļÅäļź╝ ļö░ļĪ£ ļČäņäØĒĢśņśĆļŗż. 25(OH)DņØś ļåŹļÅäĻ░Ć 10 ng/mL ļ»Ėļ¦īņØ╝ Ļ▓ĮņÜ░ ņżæņ”Ø ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹĻĄ░, 10-20 ng/mLņØĖ Ļ▓ĮņÜ░ Ļ▓Įņ”Ø ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹĻĄ░, 20-30 ng/mL ņé¼ņØ┤ņØĖ Ļ▓ĮņÜ░ļź╝ ļ╣äĒāĆļ»╝ D ļČĆņĪ▒ĻĄ░, 30 ng/mL ņØ┤ņāüņØä ņĀĢņāüĻĄ░ņ£╝ļĪ£ ļéśļłäņŚłĻ│Ā, Ļ░ü ĻĄ░ Ļ░äņØś ņ░©ņØ┤ļź╝ ņĢīņĢäļ│┤ņĢśļŗż.
ļ╣äĒāĆļ»╝ DņÖĆ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ ņé¼ņØ┤ņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ņĢīņĢäļ│┤Ļ│Ā ļ╣äĒāĆļ»╝ D Ļ░ÆņØä 5 ng/mL, 10 ng/mL, 15 ng/mL, 20 ng/mL, 25 ng/mL, 30 ng/mLņØä ĻĖ░ņżĆņ£╝ļĪ£ ņäĖļČäĒÖöĒĢśņŚ¼ Ļ░ü ņłśņżĆņŚÉņä£ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ņØś ĒÅēĻĘĀņØä ļ╣äĻĄÉĒĢśņŚ¼ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ņØ┤ ļ│ĆĒÖöĒĢśļŖö 25(OH)D Ļ░ÆņØä ņĪ░ņé¼ĒĢśņśĆļŗż
ņ×ÉļŻīņØś ļČäņäØ
ĒåĄĻ│ä ņ×ÉļŻīņØś ļČäņäØņØĆ SPSS version 18.0 (SPSS Inc., Chicago, IL, USA)ļź╝ ņØ┤ņÜ®ĒĢśņśĆļŗż. ņĀĢĻĘ£ļČäĒżļź╝ ļö░ļź┤ņ¦Ć ņĢŖļŖö ņŚ░ņåŹĒśĢ ļ│ĆņłśņØś Ļ▓ĮņÜ░ ļĪ£ĻĘĖ ņ╣śĒÖśĒĢśņŚ¼ ļČäņäØĒĢśņśĆļŗż. ļ▓öņŻ╝ĒśĢ ņ×ÉļŻīļŖö ļ╣äņ£©(%)ļĪ£, ņŚ░ņåŹĒśĢ ļ│ĆņłśļŖö ņĀĢĻĘ£ļČäĒżļź╝ ļö░ļź┤ļŖö Ļ▓ĮņÜ░, ĒÅēĻĘĀĻ│╝ Ēæ£ņżĆ ĒÄĖņ░©ļĪ£ Ļ▓░Ļ│╝ļź╝ Ēæ£ņŗ£ĒĢśņśĆņ£╝ļ®░, ņĀĢĻĘ£ļČäĒżļź╝ ļö░ļź┤ņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░ ņżæņĢÖĻ░Æņ£╝ļĪ£ Ēæ£ņŗ£ĒĢśņśĆļŗż. Ļ░ü ĻĄ░ Ļ░äņØś ļ╣äĻĄÉļŖö ļ▓öņŻ╝ĒśĢ ņ×ÉļŻīņØś Ļ▓ĮņÜ░, ņ╣┤ņØ┤ ņĀ£Ļ│▒ Ļ▓ĆņĀĢņØś ņäĀĒśĢļīĆ ņäĀĒśĢ Ļ▓░ĒĢ®ņØ┤ļéś Ēö╝ņģöņØś ņĀĢĒÖĢĒĢ£ Ļ▓ĆņĀĢņØä ņØ┤ņÜ®ĒĢśņśĆĻ│Ā, ņŚ░ņåŹĒśĢ ļ│ĆņłśņŚÉļŖö ņØ╝ņøÉ ļ░░ņ╣ś ļČäņé░ļČäņäØ ļ░Å ļÅģļ”ĮĒæ£ļ│Ė t Ļ▓ĆņĀĢņØä ņŗ£Ē¢ēĒĢśņŚ¼ ĒåĄĻ│äņĀü ņ£ĀņØśņä▒ņØä Ļ┤Ćņ░░ĒĢśņśĆļŗż. ļ╣äĒāĆļ»╝ D ļåŹļÅäņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŖö ņ¦ĆĒæ£ļōżņØĆ Ēö╝ņ¢┤ņŖ© ņāüĻ┤ĆĻ┤ĆĻ│ä ļČäņäØņØä ĒåĄĒĢśņŚ¼ ņāüĻ┤ĆĻ│äņłśļź╝ ĻĄ¼ĒĢśņśĆļŗż. ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖö ņØĖņ×ÉļōżņØĆ ņØ┤ļČäĒśĢ ļĪ£ņ¦ĆņŖżĒŗ▒ ĒÜīĻĘĆ ļČäņäØņ£╝ļĪ£ ļČäņäØĒĢśņśĆļŗż. p Ļ░ÆņØ┤ 0.05 ļ»Ėļ¦īņØĖ Ļ▓ĮņÜ░ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ Ļ▓āņ£╝ļĪ£ Ļ░äņŻ╝ĒĢśņśĆļŗż.
Ļ▓░ Ļ│╝
ņČöņĀĢ ņé¼ĻĄ¼ņ▓┤ ņŚ¼Ļ│╝ņ£©ņŚÉ ļö░ļźĖ ĒŖ╣ņä▒
ņ┤Ø 444ļ¬ģņØś ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆņ£╝ļ®░, ņĀäņ▓┤ ĒÖśņ×ÉņØś ĒÅēĻĘĀ ļéśņØ┤ļŖö 56.3 ┬▒ 16.4ņäĖņØ┤ļ®░, ņØ┤ ņżæ ļé©ņ×ÉļŖö 246ļ¬ģņ£╝ļĪ£ 55.4%ņŚÉ ĒĢ┤ļŗ╣ĒĢśņśĆļŗż. ļ¦īņä▒ ņĮ®Ēīźļ│æ ļ│æĻĖ░ņŚÉ ļö░ļØ╝ Ļ░ü ņ¦ĆĒæ£ļź╝ ļ╣äĻĄÉĒĢśņśĆļŗż(
Table 1).
ņČöņĀĢ ņé¼ĻĄ¼ņ▓┤ ņŚ¼Ļ│╝ņ£©ņØ┤ 60 mL/min/1.73 m2 ņØ┤ņāüņØĖ ĻĄ░ņØĆ 79ļ¬ģņ£╝ļĪ£, ĒÅēĻĘĀņŚ░ļĀ╣ņØ┤ 40.2 ┬▒ 17.0ņäĖņØ┤ļ®░, ļ¦īņä▒ ņĮ®Ēīźļ│æ 3-5ĻĖ░ ĒÖśņ×ÉĻĄ░ļ│┤ļŗż ņ£ĀņØśĒĢśĻ▓ī ņĀŖņŚłļŗż. ĻĘĖļ¤¼ļéś ļ¦īņä▒ ņĮ®Ēīźļ│æ 3-5ĻĖ░ņØś ĒÖśņ×ÉĻĄ░ņŚÉņä£ļŖö ļéśņØ┤Ļ░Ć Ļ░ü ĻĄ░ņŚÉņä£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż(p = 0.996). ĒÅēĻĘĀ ņ▓┤ņ¦łļ¤ē ņ¦ĆņłśļŖö 23.60 ┬▒ 3.6 kg/m2ņØ┤Ļ│Ā, ņ▓┤ņ¦łļ¤ē ņ¦Ćņłś 25 kg/m2 ņØ┤ņāüņØś ļ╣äļ¦ī ĒÖśņ×ÉļŖö 33.8% (150/444)ņśĆĻ│Ā, ņ▓┤ņ¦łļ¤ē ņ¦ĆņłśņÖĆ 25(OH)DņŚÉļŖö ņ£ĀņØśĒĢ£ ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ņŚåņŚłļŗż(r = 0.066, p = 0.167).
ļŗ╣ļć©ļ│æ, Ļ│ĀĒśłņĢĢ, Ļ┤ĆņāüļÅÖļ¦ź ņ¦łĒÖś, ļćīĒśłĻ┤Ć ņ¦łĒÖśņØś ņ£Āļ│æļźĀņØĆ ņ¦äĒ¢ēļÉ£ ļ¦īņä▒ ņĮ®Ēīźļ│æ ĒÖśņ×ÉņŚÉņä£ ļŹö ļ¦ÄņĢśļŗż. ļ¦īņä▒ ņĮ®Ēīźļ│æ 3-5ĻĖ░ņŚÉņä£ Ēśłņāēņåī, ņ┤Ø ņĮ£ļĀłņŖżĒģīļĪż, Ļ│Āļ░ĆļÅä ņ¦Ćņ¦ł ļŗ©ļ░▒ ņĮ£ļĀłņŖżĒģīļĪż, ņĀĆļ░ĆļÅä ņ¦Ćņ¦ł ļŗ©ļ░▒ ņĮ£ļĀłņŖżĒģīļĪż, ļ│┤ņĀĢļÉ£ ņ╣╝ņŖśĻ│╝ ņĢīļČĆļ»╝ņØ┤ ņ£ĀņØśĒĢśĻ▓ī ļé«ņĢśļŗż. ļ░śļ®┤ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼Ļ│╝ Ēśłņ▓Ł ņØĖ ļåŹļÅä, ņĢīņ╣╝ļØ╝ņØĖ ĒżņŖżĒīīĒāĆņĢäņĀ£, C-ļ░śņØæņä▒ ļŗ©ļ░▒ņØĆ ļ¦īņä▒ ņĮ®Ēīźļ│æ 3-5ĻĖ░ņŚÉņä£ ņ£ĀņØśĒĢśĻ▓ī ļåÆņĢśļŗż. Ēśłņ▓Ł 25(OH)DļŖö ļ¦īņä▒ ņĮ®Ēīźļ│æ 5ĻĖ░ņŚÉņä£ 10 ng/mL ļ»Ėļ¦īņ£╝ļĪ£ ĒÖĢņØĖļÉśļŖö ņŗ¼ĒĢ£ Ļ▓░ĒĢŹņØä ļ│┤ņØ┤ļŖö ĒÖśņ×ÉĻ░Ć ļ¦ÄņĢśĻ│Ā, ņĀäļ░śņĀüņØĖ 25(OH)DņØś Ļ░ÆņØ┤ ļé«ņĢä ņČöņĀĢ ņé¼ĻĄ¼ņ▓┤ ņŚ¼Ļ│╝ņ£©ņØ┤ 60 mL/min/1.73 m
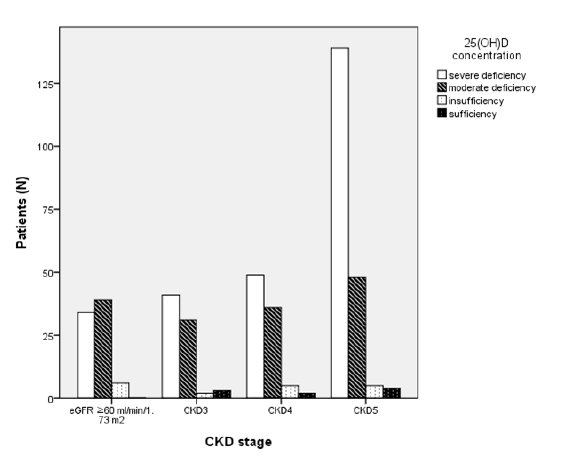
2 ņØ┤ņāüņØĖ ĻĄ░ņŚÉņä£ļÅä ņżæļō▒ļÅäņØś Ļ▓░ĒĢŹņØä ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░Ļ░Ć Ļ░Ćņן ļ¦ÄņĢśļŗż(
Fig. 1). 25(OH)DĻ░Ć 20 ng/mL ņØ┤ņāüņØĖ ĒÖśņ×ÉļŖö ņĀäņ▓┤ņŚÉņä£ 6.1% (27/444)ņ£╝ļĪ£ ĻĘĖ ņłśĻ░Ć ļ¦żņÜ░ ņĀüņŚłļŗż.
ļ¦īņä▒ ņĮ®Ēīźļ│æ 5ĻĖ░ņØś ĒÖśņ×É 196ļ¬ģņŚÉ ļīĆĒĢ┤ņä£ļŖö 25(OH)D ņĖĪņĀĢ ļŗ╣ņŗ£ Ēł¼ņäØ ņŗ£Ē¢ē ņŚ¼ļČĆņÖĆ Ēł¼ņäØņØś ņóģļźśņŚÉ ļö░ļØ╝ ņåīņ¦æļŗ© ļČäņäØņØä ņŗ£Ē¢ēĒĢśņśĆļŗż(
Table 2). Ēł¼ņäØņØä ņŗ£ņ×æĒĢśņ¦Ć ņĢŖņĢśļŹś ĒÖśņ×ÉĻ░Ć 134ļ¬ģ(68.4%)ņØ┤ņŚłĻ│Ā, ļ│Ąļ¦ē Ēł¼ņäØņØä ļ░øĻ│Ā ņ׳ņŚłļŹś Ļ▓ĮņÜ░Ļ░Ć 16ļ¬ģ(8.2%), ĒśłņĢĪĒł¼ņäØņØä ļ░øĻ│Ā ņ׳ņŚłļŹś Ļ▓ĮņÜ░Ļ░Ć 46ļ¬ģ(23.5%)ņśĆļŗż. ļ│Ąļ¦ēĒł¼ņäØĻĄ░ņŚÉņä£ 25(OH)DņØś ĒÅēĻĘĀĻ░ÆņØ┤ ĒśłņĢĪĒł¼ņäØĻĄ░ņØ┤ļéś Ēł¼ņäØņØä ņŗ£ņ×æĒĢśņ¦Ć ņĢŖņØĆ ĒÖśņ×ÉĻĄ░ņŚÉ ļ╣äĒĢśņŚ¼ ļé«ņĢśļŗż(6.7 ┬▒ 3.1 ng/mL vs. 9.1 ┬▒ 5.7 ng/mL [pre-dialysis] vs. 10.1 ┬▒ 6.9 ng/mL [HD]). Ēł¼ņäØņØä ņŗ£ņ×æĒĢśņ¦Ć ņĢŖņØĆ ĒÖśņ×ÉņŚÉņä£ Ēśłņ▓Ł ņ╣╝ņŖśņØĆ ņ£ĀņØśĒĢśĻ▓ī ļé«ņĢśĻ│Ā(8.5 ┬▒ 0.9 mg/dL vs. 9.2 ┬▒ 1.0 mg/dL [PD], 9.3 ┬▒ 1.2 mg/dL [HD]), ņØĖņØĆ ņ£ĀņØśĒĢśĻ▓ī ļåÆņĢśļŗż(5.3 ┬▒ 1.5 mg/dL vs. 4.3 ┬▒ 1.2 mg/dL[PD], 4.6 ┬▒ 1.9 mg/dL [HD],
Table 2).
Ēśłņ▓Ł 25(OH)D Ļ▓░ĒĢŹ, ļČĆņĪ▒ ņāüĒā£ņŚÉ ļö░ļźĖ ņ×äņāüņĀü ĒŖ╣ņ¦Ģ
Ēśłņ▓Ł 25(OH)DņØś Ļ▓░ĒĢŹ ļ░Å ļČĆņĪ▒ ņāüĒā£ļŖö 25(OH)Dļź╝ ņĖĪņĀĢ ļŗ╣ņŗ£ņŚÉ Ēł¼ņäØņØä ĒĢśņ¦Ć ņĢŖļŖö ĒÖśņ×É 371ļ¬ģņØä ļīĆņāüņ£╝ļĪ£ ņĪ░ņé¼ĒĢśņśĆļŗż. 10 ng/mL ļ»Ėļ¦īņØĖ ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹ ĻĄ░ņØĆ 56.9% (211/371)ņ£╝ļĪ£ Ļ░Ćņן ļ¦ÄņĢśĻ│Ā, 10 ng/mL ņØ┤ņāü, 20 ng/mL ļ»Ėļ¦īņØĖ ņżæļō▒ļÅäņØś ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹĻĄ░ņØĆ 36.7% (136/371), 20 ng/mL ņØ┤ņāü 30 ng/mL ļ»Ėļ¦īņØĖ ļ╣äĒāĆļ»╝ D ļČĆņĪ▒ĻĄ░ņØ┤ 4.9% (18/371), 30 ng/mL ņØ┤ņāüņØś ļ╣äĒāĆļ»╝ D ņĀĢņāüĻĄ░ 1.9% (7/371)ņŚÉ ļČłĻ│╝ĒĢśņśĆļŗż.
ļŗ╣ļć©ļ│æņØĆ ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹņØä ļ│┤ņØ┤ļŖö ĒÖśņ×É ņżæ 48.8%(103/211)ņ£╝ļĪ£ ļåÆņØĆ ņ£Āļ│æļźĀņØä ļ│┤ņØ┤Ļ│Ā ņ׳ņŚłĻ│Ā, ņØ┤ļŖö ņżæļō▒ļÅä ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹņØä ļ│┤ņØ┤ļŖö ĒÖśņ×ÉņŚÉņä£ ļŗ╣ļć©ļ│æ ņ£Āļ│æļźĀņØ┤ 29% ņĀäĒøä ņØĖļŹ░ ļ╣äĒĢśņŚ¼ ņ£ĀņØśĒĢśĻ▓ī ļåÆņĢśļŗż(p < 0.001). Ļ┤ĆņāüļÅÖļ¦ź ņ¦łĒÖśņØä Ļ▓ĮĒŚśĒ¢łļŹś ĒÖśņ×ÉļÅä ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹ ĻĄ░ņŚÉņä£ 11.8% (25/211)ņ£╝ļĪ£ 25(OH)DĻ░Ć 10 ng/mL ņØ┤ņāüņØĖ ĻĄ░ņŚÉ ļ╣äĒĢśņŚ¼ ņ£ĀņØśĒĢśĻ▓ī ļåÆņØīņØä ĒÖĢņØĖĒĢĀ ņłś ņ׳ņŚłļŗż(11.8% vs. 4.4%, p = 0.014). Ļ│ĀĒśłņĢĢ, ļćīĒśłĻ┤Ć ņ¦łĒÖś, ļ¦īņä▒ Ļ░äņŚ╝ņØś ņ£Āļ│æļźĀņØĆ ļ╣äĒāĆļ»╝ D Ļ░ü Ļ▓░ĒĢŹ ļ░Å ļČĆņĪ▒ ĻĄ░ņŚÉņä£ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż.
ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹņØ┤ ņŗ¼ĒĢĀņłśļĪØ ņČöņĀĢ ņé¼ĻĄ¼ņ▓┤ ņŚ¼Ļ│╝ņ£©ļĪ£ ĒÖĢņØĖĒĢ£ ņŗĀĻĖ░ļŖź ņŚŁņŗ£ ņ£ĀņØśĒĢśĻ▓ī ļé«ņĢśļŗż. ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹņØä ļ│┤ņØ┤ļŖö ĒÖśņ×ÉņØś 45% (95/211)Ļ░Ć ļ¦īņä▒ ņĮ®Ēīźļ│æ 5ĻĖ░ņØś ĒÖśņ×ÉļōżņØ┤ņŚłĻ│Ā, 25(OH)DĻ░Ć 10 ng/mL ņØ┤ņāüņØś ĒÖśņ×ÉļōżņŚÉņä£ ņČöņĀĢ ņé¼ĻĄ¼ņ▓┤ ņŚ¼Ļ│╝ņ£©ņØ┤ 60 mg/mL/1.73 m2 ņØ┤ņāüņØĖ Ļ▓ĮņÜ░Ļ░Ć ņ£ĀņØśĒĢśĻ▓ī ļ¦ÄņĢśļŗż(16.1% vs. 28.13%, p = 0.07). ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹņØä ļ│┤ņØ┤ļŖö ĒÖśņ×ÉļōżņØ┤ 25(OH)DĻ░Ć 10 ng/mL ņØ┤ņāüņØĖ ĒÖśņ×ÉļōżņŚÉ ļ╣äĒĢśņŚ¼ ĒśłņāēņåīĻ░Ć ņ£ĀņØśĒĢśĻ▓ī ļé«ņĢśĻ│Ā(10.4 ┬▒ 2.4 g/dL vs. 11.4 ┬▒ 2.6 g/mL, p < 0.001), ņĢīļČĆļ»╝ļÅä ņ£ĀņØśĒĢśĻ▓ī ļé«ņĢśļŗż(3.4 ┬▒ 0.8 g/dL vs. 3.9 ┬▒ 0.7 g/dL, p < 0.001). ņ┤Ø ņĮ£ļĀłņŖżĒģīļĪżņØś Ļ▓ĮņÜ░, 175.8 ┬▒ 66.2 mg/dLļĪ£ ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹņØä ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░ņŚÉ ņ£ĀņØśĒĢśĻ▓ī ļåÆņĢśļŗż(vs. 163.5 ┬▒ 49.3 mg/dL, p = 0.042). ņØ┤ ņżæ Ļ│Āļ░ĆļÅä ņ¦Ćņ¦łļŗ©ļ░▒ ņĮ£ļĀłņŖżĒģīļĪżņØĆ ļ╣äĒāĆļ»╝ DņØś Ļ▓░ĒĢŹ ņĀĢļÅäņŚÉ ņ£ĀņØśĒĢ£ ņ░©ņØ┤(43.3 ┬▒ 16.5 mg/dL vs. 45.8 ┬▒ 17.3 mg/dL, p = 0.173)Ļ░Ć ņŚåņŚłĻ│Ā, ņĀĆļ░ĆļÅä ņ¦Ćņ¦ł ļŗ©ļ░▒ ņĮ£ļĀłņŖżĒģīļĪżņØ┤ ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹ ĻĄ░ņŚÉņä£ ļåÆņØĆ Ļ▓ĮĒ¢ź(111.1 ┬▒ 58.9 mg/dL vs. 100.4 ┬▒ 47.1 mg/dL, p = 0.073)ņØä ļ│┤ņśĆļŗż.
ņĢīņ╣╝ļØ╝ņØĖ ĒżņŖżĒīīĒāĆņĢäņĀ£(109.7 ┬▒ 34.1 IU/mL vs. 98.5 ┬▒ 33.4 IU/mL, p = 0.002)ļĪ£ ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹ ĻĄ░ņŚÉņä£ ļŹö ļåÆņĢśņ£╝ļéś ņĀĢņāü ņ░ĖĻ│Āņ╣ś ļ▓öņ£ä ņØ┤ļé┤ņśĆļŗż. Ēśłņ▓Ł ņ╣╝ņŖśņØĆ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹ ņĀĢļÅäņŚÉ Ēü¼Ļ▓ī ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśĻ│Ā, Ēśłņ▓Ł ņØĖņØĆ ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹ ĻĄ░ņŚÉņä£ ļŗżņåī ļåÆņĢśņ£╝ļéś(4.5 ┬▒ 1.5 mg/dL vs. 4.2 ┬▒ 1.2 mg/dL, p = 0.017), ņĀĢņāü ļ▓öņ£ä ņØ┤ļé┤ņśĆļŗż. ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ņØĆ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹ ņĀĢļÅäĻ░Ć ņŗ¼ĒĢĀņłśļĪØ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśĻ▓ī ļåÆņĢśļŗż(148.8 ┬▒ 150.9 pg/mL vs. 93.7 ┬▒ 100.1 pg/mL, p < 0.001).
Ļ┤Ćņ░░ ĻĖ░Ļ░ä ļÅÖņĢł ņé¼ļ¦ØĒĢśĻ▒░ļéś, Ļ┤ĆņāüļÅÖļ¦ź ņ¦łĒÖś, ļćīĒśłĻ┤Ć ņ¦łĒÖś, ļ¦Éņ┤łĒśłĻ┤Ć ņ¦łĒÖśņØ┤ ņāłļĪ£ ļ░£ņāØĒĢ£ ĒÖśņ×ÉļŖö ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹĻĄ░ņŚÉņä£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż(
Table 3).
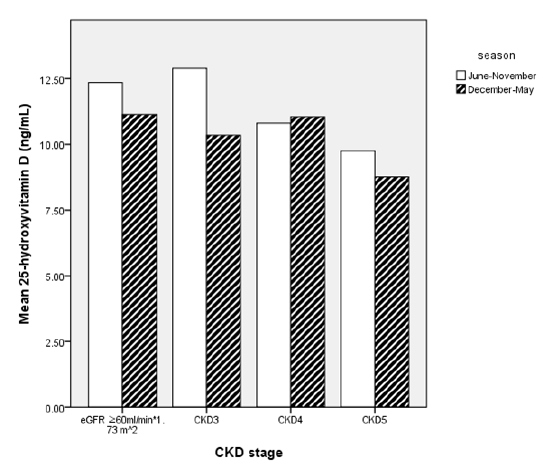
25(OH)DņØś Ēśłņżæ ļåŹļÅäņØś ĒÅēĻĘĀņØä ņĖĪņĀĢĒĢ£ Ļ│äņĀłņØä ĻĖ░ņżĆņ£╝ļĪ£ ņé┤ĒÄ┤ļ│┤ņĢśļŗż. ĒĢśņĀłĻĖ░(5ņøö-11ņøö)ņŚÉ 25(OH)DņØä ņĖĪņĀĢĒ¢łļŹś ĒÖśņ×ÉļōżņØś ĒÅēĻĘĀņØ┤ ļÅÖņĀłĻĖ░(12ņøö-5ņøö)ņŚÉ ļ╣äĒĢśņŚ¼ ņ£ĀņØśĒĢśĻ▓ī ļåÆņĢśļŗż(
Fig. 2).
25(OH)DņÖĆ ļČĆĻ░æņāüņäĀĒśĖļź┤ļ¬¼, ņØĖ, ņ╣╝ņŖśĻ│╝ņØś ņāüĻ┤ĆĻ┤ĆĻ│ä
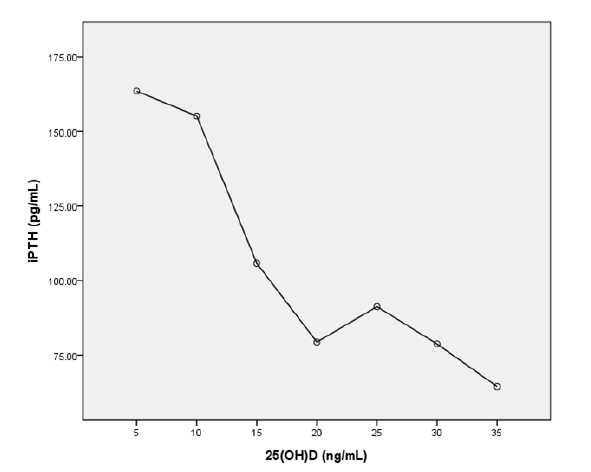
25(OH)D ļåŹļÅäļŖö ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ņŚÉ ņØīņØś ņāüĻ┤ĆĻ┤ĆĻ│ä(
r = -0.221,
p < 0.001)ļź╝ ļ│┤ņØ┤ņ¦Ćļ¦ī ņ╣╝ņŖś(r = 0.063,
p = 0.187), ņØĖ(
r = -0.090,
p = 0.058)ņŚÉņä£ļŖö ņ£ĀņØśĒĢ£ ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż(
Table 4). 25(OH)D ļåŹļÅäņŚÉ ļö░ļØ╝ņä£ 5 ng/mL, 10 ng/mL, 15 ng/mL, 20 ng/mL, 25 ng/mL, 30 ng/mL, 35 ng/mLļĪ£ ļéśļłäĻ│Ā Ļ░üĻ░üņŚÉņä£ ĒÅēĻĘĀ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ņØś ĒÅēĻĘĀņØä ļ╣äĻĄÉĒĢ┤ļ│┤ļ®┤, 25(OH)DĻ░Ć 20 ng/mLņŚÉņä£ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ ņłśņ╣śĻ░Ć ĒśäņĀĆĒ׳ ņāüņŖ╣ĒĢśļŖö Ļ▓āņØä ĒÖĢņØĖĒĢĀ ņłś ņ׳ļŗż(
Fig. 3).
25(OH)DņÖĆ ļČĆĻ░æņāüņäĀĒśĖļź┤ļ¬¼, ņØĖ, ņ╣╝ņŖśĻ│╝ņØś ņāüĻ┤ĆĻ┤ĆĻ│ä
25(OH)D ļåŹļÅäļŖö ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ņŚÉ ņØīņØś ņāüĻ┤ĆĻ┤ĆĻ│ä(r = -0.221,
p < 0.001)ļź╝ ļ│┤ņØ┤ņ¦Ćļ¦ī ņ╣╝ņŖś(r = 0.063,
p = 0.187), ņØĖ(r = -0.090,
p = 0.058)ņŚÉņä£ļŖö ņ£ĀņØśĒĢ£ ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż(
Table 4). 25(OH)D ļåŹļÅäņŚÉ ļö░ļØ╝ņä£ 5 ng/mL, 10 ng/mL, 15 ng/mL, 20 ng/mL, 25 ng/mL, 30 ng/mL, 35 ng/mLļĪ£ ļéśļłäĻ│Ā Ļ░üĻ░üņŚÉņä£ ĒÅēĻĘĀ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ņØś ĒÅēĻĘĀņØä ļ╣äĻĄÉĒĢ┤ļ│┤ļ®┤, 25(OH)DĻ░Ć 20 ng/mLņŚÉņä£ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ ņłśņ╣śĻ░Ć ĒśäņĀĆĒ׳ ņāüņŖ╣ĒĢśļŖö Ļ▓āņØä ĒÖĢņØĖĒĢĀ ņłś ņ׳ļŗż(
Fig. 3).
ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹ(25(OH)D < 10 ng/mL)ņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖö ņØĖņ×É
ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹņØĆ ņČöņĀĢ ņé¼ĻĄ¼ņ▓┤ ņŚ¼Ļ│╝ņ£©ņØ┤ 60 mL/min/ 1.73 m
2 ņØ┤ņāüņØĖ Ļ▓ĮņÜ░ņŚÉ ļ╣äĒĢśņŚ¼, ļ¦īņä▒ ņĮ®Ēīźļ│æ 3ĻĖ░ ņØ┤ņāüņØĖ Ļ▓ĮņÜ░ņŚÉ ņ£äĒŚśļÅäĻ░Ć ņ”ØĻ░ĆĒĢśļŖö Ļ▓āņØä ĒÖĢņØĖĒĢĀ ņłś ņ׳ņŚłļŗż(ļ¦īņä▒ ņĮ®Ēīźļ│æ 3ĻĖ░, OR = 2.10,
p = 0.070; 4ĻĖ░, OR = 1.29,
p = 0.553; 5ĻĖ░, OR = 3.15,
p = 0.004). ļŗżļźĖ ņ£äĒŚśņØĖņ×ÉļĪ£ļŖö ļÅÖņĀłĻĖ░(OR = 2.56,
p = 0.001), ļŗ╣ļć©ļ│æ(OR = 2.76,
p = 0.001), ņĀĆļ░ĆļÅä ņ¦Ćņ¦łļŗ©ļ░▒ņØ┤ 100 mg/dL ņØ┤ņāüņ£╝ļĪ£ ļåÆņØĆ Ļ▓ĮņÜ░(100 mg/dL Ōēż LDL < 130 mg/dL, OR = 1.98,
p = 0.047; LDL Ōēź 130 mg/dL, OR = 1.96,
p = 0.055)Ļ░Ć ņ׳ļŗż(
Table 5).
Ļ│Ā ņ░░
ņČöņĀĢ ņé¼ĻĄ¼ņ▓┤ ņŚ¼Ļ│╝ņ£©ņØ┤ 60 mL/min/1.73 m
2 ņØ┤ņāüņØ┤ņŚłļŹś ĒÖśņ×ÉņØś ĒÅēĻĘĀņŚ░ļĀ╣ņØ┤ 40.2 ┬▒ 17.0ņäĖļĪ£ ļ¦īņä▒ ņĮ®Ēīźļ│æ ĒÖśņ×ÉĻ░Ć ĒÅēĻĘĀ 50ņäĖ ņĀäĒøäņØĖ Ļ▓āņŚÉ ļ╣äĒĢśņŚ¼ ņ£ĀņØśĒĢśĻ▓ī ņĀŖņŚłļŗż. ņØ┤ļŖö Ļ▒┤Ļ░Ģ Ļ▓Ćņ¦äņŚÉņä£ ļŗ©ļ░▒ļć©ļéś Ēśäļ»ĖĻ▓ĮņĀü Ēśłļć©ļź╝ ļ│┤ņŚ¼ ņĪ░ņ¦ü Ļ▓Ćņé¼ Ēøä ņé¼ĻĄ¼ņ▓┤ ņŗĀņŚ╝ ļō▒ņØś ņ¦łĒÖśņ£╝ļĪ£ ņ¦äļŗ© ļ░øņĢä ņČöņĀüĻ┤Ćņ░░ ņżæņØĖ ĒÖśņ×ÉĻ░Ć ĒżĒĢ©ļÉśņŚłĻĖ░ ļĢīļ¼ĖņØ┤ļŗż. ņØ┤ļōż ņżæņŚÉņä£ļÅä 25(OH)DĻ░Ć 30 ng/mL ņØ┤ņāüņ£╝ļĪ£ ņČ®ļČäĒ¢łļŹś ĒÖśņ×ÉļŖö ņŚåņŚłņ£╝ļ®░ 45ņäĖ ļ»Ėļ¦īņØś ņĀŖņØĆ ĒÖśņ×Éļōż ņżæņŚÉņä£ļÅä 25(OH)DĻ░Ć 10 ng/mL ļ»Ėļ¦īņØĖ ņŗ¼ĒĢ£ 25(OH)D Ļ▓░ĒĢŹņØä ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░ļŖö 53.4% (55/103)ņ£╝ļĪ£ ĒÖĢņØĖļÉśņŚłļŗż. ļéśņØ┤Ļ░Ć ļ╣äĒāĆļ»╝ DņØś Ļ▓░ĒĢŹ ļ░Å ļČĆņĪ▒ ņāüĒā£ņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ£╝ļéś[
15,
16], ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż.
ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹņØĆ ņŗĀĻĖ░ļŖź ņĀĆĒĢśĻ░Ć ņŗ¼ĒĢśņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░ņŚÉļÅä ņØ╝ļ░śņĀüņØ┤ņŚłļŗż. ņĄ£ĻĘ╝ ĻĄŁļé┤ņØś ĒĢ£ Ļ▓Ćņ¦äņä╝Ēä░ņŚÉņä£ ņØ╝ļ░śņØĖĻĄ¼ļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢ£ ņŚ░ĻĄ¼ņŚÉņä£ļÅä 25(OH)DņØś ĒÅēĻĘĀĻ░ÆņØ┤ 15.8 ┬▒ 8.2 ng/mLņ£╝ļĪ£ ļ│┤Ļ│ĀļÉ£ ļ░ö ņ׳ļŗż[
13]. ļŹöĻĄ░ļŗżļéś ĒÜīĻĘĆļČäņäØ ļ¬©ļŹĖņŚÉņä£ ļ╣äĒāĆļ»╝ DņØś ņŗ¼ĒĢ£ Ļ▓░ĒĢŹĻ│╝ Ļ┤ĆļĀ©ļÉ£ ņØĖņ×ÉļĪ£ ļ¦īņä▒ ņĮ®Ēīźļ│æ 3ĻĖ░ņØś ĒÖśņ×ÉņØś ņ£äĒŚśļÅäĻ░Ć 2.10ļ░░, ļ¦īņä▒ ņĮ®Ēīźļ│æ 4ĻĖ░ņŚÉņä£ 1.29ļ░░, ļ¦īņä▒ ņĮ®Ēīźļ│æ 5ĻĖ░ņŚÉņä£ 3.15ļ░░ļĪ£ ļåÆņĢä, ņČöņĀĢ ņé¼ĻĄ¼ņ▓┤ ņŚ¼Ļ│╝ņ£©ņØ┤ 60 mL/ min/1.73 m
2 ļ»Ėļ¦īņ£╝ļĪ£ ļ¢©ņ¢┤ņ¦Ćļ®┤, ĻĘĖ ņżæņ”ØļÅäņÖĆ Ļ┤ĆĻ│ä ņŚåņØ┤ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹ ņ£äĒŚśņØä ņ£ĀņØśĒĢśĻ▓ī ņ”ØĻ░Ćņŗ£ĒéżļŖö Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
25(OH)DĻ░Ć 20 ng/mL ņØ┤ņāüņØĖ ĒÖśņ×ÉĻ░Ć ņĀäņ▓┤ņŚÉņä£ 6.1% (27/444)ļĪ£ ĻĘĖ ņłśĻ░Ć ļ¦żņÜ░ ņĀüĻ│Ā, Ēł¼ņäØĒĢśņ¦Ć ņĢŖņØĆ ĒÖśņ×ÉļōżņØś 25(OH)DņØś ĒÅēĻĘĀĻ░ÆņØĆ 10.6 ┬▒ 6.2 ng/mLņ£╝ļĪ£ ļäżļŹ£ļ×Ćļō£ņØś NESCOSAD study groupņØś 18 ┬▒ 11 ng/mL [
17], Ēöäļ×æņŖżņØś NephroTest Study groupņØś 17.6 ng/mL [
5]ļ│┤ļŗż ĒśäņĀĆĒ׳ ļé«ņĢśļŗż. ņØ┤ļĀćĻ▓ī ĻĄŁļé┤ ĒÖśņ×ÉļōżņŚÉņä£ 25(OH)DĻ░Ć ļé«ņØĆ ņØ┤ņ£ĀļŖö ņÜ░ļ”¼ ļéśļØ╝Ļ░Ć ļČüļ░śĻĄ¼ņŚÉ ņåŹĒĢ┤ Ļ▓©ņÜĖņŚÉ ņ×ÉņÖĖņäĀ ļģĖņČ£ļ¤ēņØ┤ ņĀüĻ│Ā ļō▒ĒæĖļźĖ ņāØņäĀ ļō▒ ļ╣äĒāĆļ»╝ Dļź╝ ĒĢ©ņ£ĀĒĢśļŖö ņŗØĒÆłņØś ņäŁņĘ©Ļ░Ć ņĀüņØĆļŹ░ļŗż ņĄ£ĻĘ╝ ņ×ÉņÖĖņäĀ ņ£äĒŚśņŚÉ ļīĆĒĢ£ Ļ▓ĮĻ░üņŗ¼ņ£╝ļĪ£ ņ×ÉņÖĖņäĀ ņ░©ļŗ©ņĀ£ ņé¼ņÜ®ņØ┤ ļŖśņŚłĻĖ░ ļĢīļ¼Ėņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż[
2,
16].
ņĀäņ▓┤ ņĮöĒśĖĒŖĖņŚÉņä£ ĒÅēĻĘĀ ņ▓┤ņ¦łļ¤ē ņ¦ĆņłśļŖö 23.7 ┬▒ 3.6 kg/m
2ļĪ£ ņĀäļ░śņĀüņ£╝ļĪ£ Ļ│╝ņ▓┤ņżæņŚÉ ĒĢ┤ļŗ╣ĒĢśņśĆļŗż. ļ╣äļ¦īņØĆ ņÜ┤ļÅÖ ņĀ£ĒĢ£ņ£╝ļĪ£ Ēā£ņ¢æĻ┤æņØś ļģĖņČ£ ļ╣łļÅäļź╝ Ļ░Éņåīņŗ£ņ╝£, ļ╣äĒāĆļ»╝ DņØś Ļ▓░ĒĢŹņØä ņ£Āļ░£ĒĢśļŖö ņĢīļĀżņ¦ä ņ£äĒŚśņØĖņ×É[
2]ņØ┤ļéś, ņ▓┤ņ¦łļ¤ēņ¦ĆņłśņÖĆ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹņŚÉļŖö ņ£ĀņØśĒĢ£ ņāüĻ┤ĆĻ┤ĆĻ│äļŖö ņŚåņŚłļŗż. ņØ┤ļŖö ņÜ┤ļÅÖņŚÉ ņĀ£ĒĢ£ņØ┤ ņ׳ļŖö ņĀĢļÅäņØś Ļ│ĀļÅä ļ╣äļ¦ī ĒÖśņ×É(BMI > 30 kg/m
2, 5.2% [23/444])Ļ░Ć ņĀüĻĖ░ ļĢīļ¼Ėņ£╝ļĪ£ ņČöņĀĢļÉ£ļŗż.
6ņøöļČĆĒä░ 11ņøöĻ╣īņ¦Ćļź╝ ĒĢśņĀłĻĖ░ļĪ£, 12ņøöļČĆĒä░ 5ņøöĻ╣īņ¦Ćļź╝ ļÅÖņĀłĻĖ░ļĪ£ ļéśļłäņ¢┤ ņé┤ĒÄ┤ļ│Ė 25(OH)DņØś Ēśłņżæ ļåŹļÅäļŖö ĒĢśņĀłĻĖ░Ļ░Ć 11.7 ┬▒ 6.8 ng/mL, ļÅÖņĀłĻĖ░Ļ░Ć 8.8 ┬▒ 4.9 ng/mLļĪ£ ņ£ĀņØśĒĢśĻ▓ī ļÅÖņĀłĻĖ░ņŚÉ Ļ▓Ćņé¼ĒĢ£ ĒÖśņ×ÉļōżņŚÉņä£ 25(OH)DņØś ĒÅēĻĘĀņØ┤ ļé«ņØīņØä ņĢī ņłś ņ׳ņŚłļŗż. ļ░śļ®┤ņŚÉ ņØ╝ņĪ░ĒĢ®ņØś ĒÅēļģäĻ░Æ(1981-2010, ļČĆņé░ņ¦Ćļ░®ĻĖ░ņāüņ▓Ł)ņØĆ ĒĢśņĀłĻĖ░ņŚÉ 186.15 ┬▒ 15.25ņØ╝ļĪ£ ļÅÖņĀłĻĖ░ņØś 201.75 ┬▒ 10.25ņØ╝ļ│┤ļŗż ļŹö ļé«ņĢśļŗż[
18]. ĻĘĖļ┐É ņĢäļŗłļØ╝ ļé©ņ×É ļ│┤ļŗżļŖö ņŚ¼ņ×ÉņŚÉņä£ ļ╣äĒāĆļ»╝ DņØś ņŗ¼ĒĢ£ Ļ▓░ĒĢŹņØä ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄņĢśļŗż. ĻĘĖļלņä£ ņØ╝ņĪ░ļ¤ē ņ×Éņ▓┤ ļ│┤ļŗżļŖö ņÖĖļČĆ ĒÖ£ļÅÖļ¤ēņŚÉ ļö░ļźĖ ņ×ÉņÖĖņäĀ ņĪ░ņé¼ ņŗ£Ļ░äņØś ņ░©ņØ┤Ļ░Ć ļ╣äĒāĆļ»╝ D ĒĢ®ņä▒ņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śļŖö Ļ▓āņ£╝ļĪ£ ņČöņĀĢĒĢĀ ņłś ņ׳ļŗż.
25(OH)DĻ░Ć 10 ng/mL ļ»Ėļ¦īņØś ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹņØä ļ│┤ņØ┤ļŖö ĒÖśņ×É ņżæņŚÉņä£ ņØ┤ņĀäņŚÉ ņŗ¼ĒśłĻ┤Ć ņ¦łĒÖśņØä Ļ▓ĮĒŚśĒ¢łļŹś ĒÖśņ×ÉļŖö 11.8% (25/211)ļĪ£ 25(OH)DĻ░Ć 10 ng/mL ņØ┤ņāüņØĖ ĒÖśņ×ÉļōżņŚÉ ļ╣äĒĢśņŚ¼ ņ£ĀņØśĒĢśĻ▓ī ļ¦ÄņĢśļŗż. ņØ┤ļŖö ļæÉ Ļ░Ćņ¦ĆļĪ£ ņāØĻ░üĒĢ┤ ļ│╝ ņłś ņ׳ļŖöļŹ░, ņÜ░ņäĀ ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹ ĻĄ░ņŚÉņä£ Ļ┤ĆņāüļÅÖļ¦ź ņ¦łĒÖśņØś ņĢīļĀżņ¦ä ņ£äĒŚśņØĖņ×ÉņØĖ ļŗ╣ļć©ļ│æ, ļ¦īņä▒ ņĮ®Ēīźļ│æ ĒÖśņ×ÉĻ░Ć ļŹö ļ¦ÄĻ│Ā, ņ┤Ø ņĮ£ļĀłņŖżĒģīļĪż ņłśņ╣śļÅä ļŹö ļåÆņĢä ļŹö ļ¦ÄņØĆ ņŗ¼ĒśłĻ┤ĆĻ│ä ņ£äĒŚśņØĖņ×Éļź╝ Ļ░Ćņ¦ĆĻĖ░ ļĢīļ¼ĖņØ┤ļŗż. ļ╣äĒāĆļ»╝ DļŖö ļīĆņŗØņäĖĒżĻ░Ć ņĮ£ļĀłņŖżĒģīļĪżņØä ņäŁņĘ©ĒĢśņŚ¼ Ļ▒░ĒÆłņäĖĒż(foam cell)ņØä ĒśĢņä▒ĒĢśļŖö Ļ▓āņØä ļ¦ēņĢä ļÅÖļ¦źĻ▓ĮĒÖöļź╝ ņśłļ░®ĒĢśļŖö ĒÜ©Ļ│╝ļź╝ ļéĖļŗż. ļ¦ÄņØĆ Ļ┤Ćņ░░ņŚ░ĻĄ¼ņŚÉņä£ ļ╣äĒāĆļ»╝ DņØś Ļ▓░ĒĢŹņØ┤ ļīĆļÅÖļ¦źņØś Ļ░Ģņä▒ļÅä(arterial stiffness)ņÖĆ ļé┤ļ¦ēņØś ĻĖ░ļŖź ņØ┤ņāü(endothelial dysfunction)ņØä ņ”ØĻ░Ćņŗ£Ēé©ļŗżĻ│Ā ļ│┤Ļ│ĀĒĢ£ ļ░ö ņ׳ļŗż[
19]. ļ┐Éļ¦ī ņĢäļŗłļØ╝, ļ╣äĒāĆļ»╝ DņÖĆ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ņØś ļīĆņé¼ ņØ┤ņāüĻ│╝ Ļ┤ĆļĀ©ĒĢśņŚ¼ ļŗżņ¢æĒĢ£ Ļ▓ĮļĪ£ļź╝ ĒåĄĒĢśņŚ¼ ņŗ¼ĒśłĻ┤ĆĻ│ä ņ¦łĒÖśņØś ņ£äĒŚśļźĀņØä ļåÆņØĖļŗż. ņ”ē, ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹ ņ×Éņ▓┤Ļ░Ć ļĀłļŗī-ņĢłņ¦ĆņśżĒģÉņŗĀ Ļ│äĒåĄ(reninangiotension system)ņØä ĒÖ£ņä▒ĒÖöņŗ£ĒéżĻ│Ā, ņŚ╝ņ”Øņä▒ ņé¼ņØ┤ĒåĀņ╣┤ņØĖ(inflammatory cytokine)ņØä ĒÖ£ņä▒ĒÖöĒĢśņŚ¼ ņŗ¼ĻĘ╝ņäĖĒżņØś ņä▒ņןņØä ņ┤ēņ¦äĒĢśļŖö ņŚŁĒĢĀņØä ĒĢśļ®░, ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ Ļ│╝ļŗżļŖö ņäĖĒż ļé┤ ņ╣╝ņŖśņØä ņ”ØĻ░Ćņŗ£ĒéżĻ│Ā Ļ│ĀĒśłņĢĢ, ņŗ¼ņן ĒīÉļ¦ēņØś ņäØĒÜīĒÖö, ņóīņŗ¼ņŗż ļ╣äļīĆļź╝ ņ┤łļלĒĢśĻ▓ī ļÉ£ļŗż[
16].
ļ╣äĒāĆļ»╝ DņÖĆ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ņØś Ļ│© ļīĆņé¼ņÖĆ Ļ┤ĆļĀ©ļÉ£ ņ¦ĆĒæ£ņØĖ ņĢīņ╣╝ļØ╝ņØĖ ĒżņŖżĒīīĒāĆņĢäņĀ£ņÖĆ ņ╣╝ņŖś, ņØĖņØĆ ĒåĄĻ│äĒĢÖņĀü ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖĻ▒░ļéś, ņĀĢņāü ņ░ĖĻ│Āņ╣ś ņØ┤ļé┤ņØś Ļ░ÆņØä ļ│┤ņśĆļŗż. ņØ┤ļŖö ļ¦īņä▒ ņĮ®Ēīźļ│æ ĒÖśņ×ÉņŚÉņä£ ņØ┤ņ░©ņä▒ ļČĆĻ░æņāüņäĀ ĻĖ░ļŖź ĒĢŁņ¦äņ”ØņØä ņśłļ░®ĒĢśĻ│Ā, ņĪ░ņĀłĒĢśļĀżļŖö ļģĖļĀźņ£╝ļĪ£ Ļ▓ĮĻĄ¼ ņØĖ Ļ▓░ĒĢ®ņĀ£(phosphate binder)ļéś ņ╣╝ņŖś ņ£Āņé¼ņ▓┤(calcimimetics)ļź╝ ļ│ĄņÜ®ĒĢśĻ│Ā ņ׳ĻĖ░ ļĢīļ¼Ėņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ĒØźļ»ĖļĪ£ņÜ┤ Ļ▓āņØĆ ļ╣äĒāĆļ»╝ DņØś ņŗ¼ĒĢ£ Ļ▓░ĒĢŹņØä ļ│┤ņØ┤ļŖö ĻĄ░ņŚÉņä£ ņ┤Ø ņĮ£ļĀłņŖżĒģīļĪżņØ┤ ņ£ĀņØśĒĢśĻ▓ī ļåÆņĢśĻ│Ā, ĻĘĖ ĻĄ¼ņä▒ņøÉņØĖ ņĀĆļ░ĆļÅä ņ¦Ćņ¦łļŗ©ļ░▒ ņĮ£ļĀłņŖżĒģīļĪżņØĆ ņ£ĀņØśĒĢśĻ▓ī ļåÆņ¦Ćļ¦ī Ļ│Āļ░ĆļÅä ņ¦Ćņ¦łļŗ©ļ░▒ ņĮ£ļĀłņŖżĒģīļĪżņŚÉļŖö ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗżļŖö ņĀÉņØ┤ļŗż. ļ░śļ®┤ ļ¦īņä▒ ņĮ®Ēīźļ│æņØ┤ ņ¦äĒ¢ēĒĢĀņłśļĪØ ņĀĆļ░ĆļÅä ņ¦Ćņ¦łļŗ©ļ░▒ ņĮ£ļĀłņŖżĒģīļĪżĻ│╝ Ļ│Āļ░ĆļÅä ņ¦Ćņ¦łļŗ©ļ░▒ ņĮ£ļĀłņŖżĒģīļĪżņØ┤ ļ¬©ļæÉ Ļ░ÉņåīĒĢśļŖö Ļ▓ĮĒ¢źņØä ļ│┤ņśĆļŗż(
Table 1). ļśÉĒĢ£ ļĪ£ņ¦ĆņŖżĒŗ▒ ĒÜīĻĘĆļČäņäØņŚÉņä£ ņĀĆļ░ĆļÅä ņ¦Ćņ¦łļŗ©ļ░▒ ņĮ£ļĀłņŖżĒģīļĪżņØ┤ ļ╣äĒāĆļ»╝DņØś ņŗ¼ĒĢ£ Ļ▓░ĒĢŹņØś ņ£äĒŚśņØĖņ×ÉļĪ£ ņ×æņÜ®ĒĢśņśĆļŗż. ĻĘĖļ¤¼ļéś ļ╣äĒāĆļ»╝ DĻ░Ć ņ¦Ćņ¦łņØ┤ņāüņ”Ø(Dyslipidemia)ņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖö ĻĖ░ņĀäņØĆ ņĢäņ¦ü ļ░ØĒśĆņ¦Ćņ¦Ć ņĢŖņĢśļŗż. 2008ļģä ĒĢ£ĻĄŁ ĻĄŁļ»╝Ļ▒┤Ļ░Ģ ņśüņ¢æ ņĪ░ņé¼ ņ×ÉļŻīļź╝ ĒåĀļīĆļĪ£ ļīĆņé¼ņ”ØĒøäĻĄ░ņØä ņŚ░ĻĄ¼ĒĢ£ ļģ╝ļ¼ĖņŚÉņä£ļŖö Ļ│Āļ░ĆļÅä ņ¦Ćņ¦łļŗ©ļ░▒ ņĮ£ļĀłņŖżĒģīļĪżņØś Ļ░ÉņåīĻ░Ć 25(OH)D ļåŹļÅäĻ░Ć Ļ░ÉņåīĒĢ©ņŚÉ ļö░ļØ╝ ņ£ĀņØśĒĢśĻ▓ī ņŖ╣ņé░ļ╣ä(Odd ratio)Ļ░Ć ņ”ØĻ░ĆĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀĒĢśņśĆļŗż[
11]. ĒĢ£ ļ®öĒāĆ ļČäņäØņŚÉņä£ļŖö ļŗ©ļ®┤ļČäņäØ(cross-sectional analysis)ņØä ņŗ£Ē¢ēĒĢ£ ļīĆļČĆļČäņØś ņŚ░ĻĄ¼ņŚÉņä£ Ēśłņ▓Ł 25(OH)DĻ░Ć Ēśłņ▓Ł Ļ│Āļ░ĆļÅä ņ¦Ćņ¦łļŗ©ļ░▒ ņĮ£ļĀłņŖżĒģīļĪżĻ│╝ļŖö ņ¢æņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ņ┤Ø ņĮ£ļĀłņŖżĒģīļĪżņØ┤ļéś ņĀĆļ░ĆļÅä ņ¦Ćņ¦łļŗ©ļ░▒ ņĮ£ļĀłņŖżĒģīļĪżĻ│╝ Ļ│Āļ░ĆļÅä ņ¦Ćņ¦łļŗ©ļ░▒ ņĮ£ļĀłņŖżĒģīļĪżņØś ļ╣äņÖĆļŖö ņØīņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ Ļ░Ćņ¦äļŗżĻ│Ā ļ│┤Ļ│ĀĒĢ£ ļ░ö ņ׳ļŗż[
20]. ļö░ļØ╝ņä£ ņĮ£ļĀłņŖżĒģīļĪż ņŚŁņŗ£ ĒśłĻ┤Ćņ¦łĒÖśņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖö ņżæņÜöĒĢ£ ņØĖņ×ÉļĪ£ņä£, ļ╣äĒāĆļ»╝ DĻ░Ć ņĮ£ļĀłņŖżĒģīļĪż ļīĆņé¼ņŚÉ ļ»Ėņ╣śļŖö ĻĖ░ņĀäņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ļŹö ĒĢäņÜöĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ņØ┤ļ▓ł ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹņØś ņ£äĒŚśņØĖņ×ÉļĪ£ Ļ│äņĀł, ļ¦īņä▒ ņĮ®Ēīźļ│æ, ļŗ╣ļć©ļ│æ, ņĀĆļ░ĆļÅä ņ¦Ćņ¦łļŗ©ļ░▒ ņĮ£ļĀłņŖżĒģīļĪżņØ┤ ņØśļ»ĖĻ░Ć ņ׳ņŚłļŗż. ņĄ£ĻĘ╝ ļ░£Ēæ£ļÉ£ ļģ╝ļ¼ĖņŚÉņä£ļŖö Ļ│ĀļĀ╣, ņŗżļé┤ņāØĒÖ£, ņ×ÉņÖĖņäĀ ņ░©ļŗ©ņ¦Ćņłś(sun protection factor) 15 ņ┤łĻ│╝ņØś ņäĀņŖżĒü¼ļ”░ ņé¼ņÜ®, ņŗ¼ĒĢśĻ▓ī ņ░®ņāēļÉ£ Ēö╝ļČĆ, Ļ│ĄĻĖ░ņśżņŚ╝, ļČüļ░śĻĄ¼ Ļ▒░ņŻ╝, ĒØĪņŚ░, ļ╣äļ¦ī, ļ¦īņä▒ ņĮ®Ēīźļ│æ, Ļ░äņ¦łĒÖś, ĒĢŁņĀäĻ░äņĀ£ļéś ĒĢŁ ņØĖĻ░ä ļ®┤ņŚŁĻ▓░ĒĢŹ ļ░öņØ┤ļ¤¼ņŖż ņĀ£ņĀ£ ļ│ĄņÜ®ņØä ņ£äĒŚśņØĖņ×ÉļĪ£ Ļ╝ĮņĢśļŗż[
16]. ĻĘĖļ¤¼ļéś ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹņØ┤ ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ņ¦łĒÖśņØä ņ£Āļ░£ĒĢśļŖö Ļ▓āņØĖņ¦Ć, ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ņ£äĒŚśņØĖņ×Éļź╝ Ļ░Ćņ¦ĆļŖö Ļ▓āņØ┤ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹņØä ņ£Āļ░£ĒĢśļŖö Ļ▓āņØĖņ¦ĆņŚÉ ļīĆĒĢ£ ĻĄ¼ļČäņØĆ ņ¢┤ļĀżņÜ┤ ņØ╝ņØ┤ļŗż. ņÖ£ļāÉĒĢśļ®┤ Ļ▓Ćņé¼ņŗ£ņĀÉņŚÉņä£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹ ņāüĒā£ņśĆļŹś ĒÖśņ×ÉļōżņØ┤ ņØ┤ņĀäņŚÉļÅä ļ╣äĒāĆļ»╝ D ņāüĒā£Ļ░Ć ļČłļ¤ēĒĢśļ®┤ņä£ ņØ┤Ļ▓āņØ┤ ņ£äĒŚśņØĖņ×ÉĻ░Ć ļÉśņ¢┤ ņŗ¼ĒśłĻ┤ĆĻ│ä ņ¦łĒÖśņØä ņ£Āļ░£ĒĢĀ ņłś ņ׳ĻĖ░ ļĢīļ¼ĖņØ┤ļŗż.
ņä£ļĪĀņŚÉņä£ ļģ╝ņØśĒ¢łļŹś Ļ▓āņ▓śļ¤╝, ņĀĢņāü ļ▓öņ£äņØś 25(OH)D Ļ░ÆņØä ņäżņĀĢĒĢśļŖöļŹ░ ņ׳ņ¢┤ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ņØś ņāüņŖ╣Ļ│╝ Ļ│©ļ░ĆņØś Ļ░Éņåī ļ░Å Ļ│ĀĻ┤ĆņĀł Ļ│©ņĀłņØś ļ╣łļÅäņÖĆ Ļ░ÖņØĆ Ļ│© ļīĆņé¼ņÖĆ Ļ┤ĆļĀ©ļÉ£ ļČĆļČäņØ┤ ņżæņÜöĒĢ£ ņŚŁĒĢĀņØä ĒĢśņśĆļŖöļŹ░[
2,
12,
21], ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö 25(OH)DĻ░Ć 20 ng/mLņŚÉņä£ ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ 75-100 pg/mLņ£╝ļĪ£ ĒśäņĀĆĒ׳ ņāüņŖ╣ĒĢśļŖö Ļ▓āņØä Ļ┤Ćņ░░ĒĢĀ ņłś ņ׳ņŚłļŗż. Pilz ļō▒[
22]ņØĆ Ludwigshafen Risk and Cardiovascular Health (LURIC) studyņŚÉ ņ░ĖņŚ¼Ē¢łļŹś ņĮöĒśĖĒŖĖņŚÉņä£ ļ¦īņä▒ ņĮ®Ēīźļ│æ 3-5ĻĖ░ņŚÉ ĒĢ┤ļŗ╣ĒĢśļŖö ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ņé¼ļ¦ØļźĀĻ│╝ 25(OH)DņÖĆņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ņĪ░ņé¼ĒĢśņśĆļŖöļŹ░ 25(OH)DĻ░Ć 20 ng/mL ļ»Ėļ¦īņØĖ ĻĄ░ņŚÉņä£ ņŗ¼ĒśłĻ┤ĆĻ│ä ņ¦łĒÖśņØś ņ£äĒŚśņØ┤ ņ”ØĻ░ĆĒĢśņśĆĻ│Ā, ļČĆņĪ▒(insufficient) ļŗ©Ļ│äņŚÉņä£ļŖö ņ£ĀņØśĒĢśņ¦Ć ņĢŖņØĆ ņ£äĒŚśļÅä ņ”ØĻ░ĆĻ░Ć ņ׳ņŚłņØīņØä ļ│┤Ļ│ĀĒĢśņśĆļŗż. 2008-2009ļģä ĒĢ£ĻĄŁ ņśüņ¢æ ĒÅēĻ░Ć ņ×ÉļŻīļź╝ ĒåĄĒĢśņŚ¼ 50ņäĖ ņØ┤ņāüņØś ņÜ░ļ”¼ļéśļØ╝ ņä▒ņØĖņØä ļīĆņāüņ£╝ļĪ£ ĒĢ£ ņĪ░ņé¼ņŚÉņä£ļŖö25(OH)DĻ░Ć ņĢĮ 10 ng/mL (25 nmol/L) ņØ┤ĒĢśņØĖ ĻĄ░ņØ┤ ņĢĮ 30 ng/mL (75 nmol/L) ņØ┤ņāüņØĖ ĻĄ░ņŚÉ ļ╣äĒĢ┤ ņĢĮ 2ļ░░ Ļ░Ćļ¤ēņØś ņŗ¼ĒśłĻ┤Ć ņ¦łĒÖśņØś ņ£Āļ│æļźĀņØ┤ ļåÆņĢśņØīņØä ļ│┤Ļ│ĀĒĢśņśĆĻ│Ā, 10-20 ng/mL (25-50 nmol/L)ņØĖ ĻĄ░ņŚÉņä£ ņĢĮ 1.6ļ░░ Ļ░Ćļ¤ēņ£╝ļĪ£ ņŗ¼ĒśłĻ┤Ć ņ¦łĒÖśņØś ņ£Āļ│æļźĀņØ┤ ļåÆņĢśļŗż[
23]. ņØ┤ņ▓śļ¤╝ ļ│┤ļŗż ļ¦ÄņØĆ ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢśņŚ¼ ņŗ¼ĒśłĻ┤ĆĻ│ä ņ¦łĒÖśņØś ņ£äĒŚśļÅäĻ░Ć ļåÆņĢäņ¦ĆļŖö ļÅÖņŗ£ņŚÉ Ļ│©ņĀł ļō▒ņØś ĻĘ╝Ļ│©Ļ▓®Ļ│ä ņ¦łĒÖśņØś ņ£äĒŚśļÅäĻ░Ć ļåÆņĢäņ¦ĆļŖö 25(OH)D Ļ░ÆņØä Ļ▓░ņĀĢĒĢ┤ņĢ╝ ĒĢĀ Ļ▓āņØ┤ļŗż.
ļśÉĒĢ£, ņĄ£ĻĘ╝ņŚÉļŖö ĒÜ©Ļ│╝ņĀüņØĖ ļ╣äĒāĆļ»╝ DņØś ļ│┤ņČ® ņÜöļ▓ĢņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼ļÅä ņ¦äĒ¢ēļÉśĻ│Ā ņ׳ļŖöļŹ░, ļ¦īņä▒ ņĮ®Ēīźļ│æ 3-4ĻĖ░ņØś ĒÖśņ×ÉņŚÉņä£ K/DOQI Ļ░ĆņØ┤ļō£ļØ╝ņØĖņŚÉ ļö░ļØ╝ ergocalciferolļĪ£ ņ╣śļŻīĒ¢łņ£╝ļéś, ļČłņČ®ļČäĒĢśņśĆĻ│Ā[
24], paricalcitolņØä ņé¼ņÜ®ĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼ņØś Ļ░Éņåīļéś, 25(OH)DņØś ņāüņŖ╣ņŚÉ ĒÜ©Ļ│╝ņĀüņØ┤ņŚłļŗżļŖö ļ│┤Ļ│ĀļÅä ņ׳ņŚłļŗż[
25]. ĻĘĖļ¤¼ļéś ņĄ£ĻĘ╝ ņĮ®Ēīźļ│æ ĒÖśņ×ÉņŚÉņä£ paricalcitol ļ│┤ņČ® ņÜöļ▓ĢņØ┤ ņŗ¼ĒśłĻ┤ĆĻ│ä ņ£Āļ│æļźĀņØä Ļ░£ņäĀņŗ£Ēéżņ¦Ć ļ¬╗ĒĢ£ļŗżļŖö ņŚ░ĻĄ¼Ļ▓░Ļ│╝Ļ░Ć ļ░£Ēæ£ļÉ£ ļ░ö ņ׳ņ¢┤[
26], ĻĄŁļé┤ņŚÉņä£ļÅä ļ╣äĒāĆļ»╝ D ļ│┤ņČ®ņÜöļ▓ĢĻ│╝ ĒÜ©ņÜ®ņŚÉ ļīĆĒĢ£ ļ│┤ļŗż ļ¦ÄņØĆ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņ£╝ļĪ£ ļ│┤ņØĖļŗż.
ņØ┤ļ▓ł ņŚ░ĻĄ¼ļŖö Ēł¼ņäØ ĒÖśņ×Éļź╝ ĒżĒĢ©ĒĢ£ ļŗ©ņØ╝ĻĖ░Ļ┤ĆņØś ļ¦īņä▒ ņĮ®Ēīźļ│æ ĒÖśņ×ÉļōżņØś ņČöņĀĢ ņé¼ĻĄ¼ņ▓┤ ņŚ¼Ļ│╝ņ£©ņŚÉ ļö░ļźĖ ļ╣äĒāĆļ»╝ D ņāüĒā£ļź╝ ĒīīņĢģĒĢśĻ│Ā 25(OH)D, ļČĆĻ░æņāüņäĀ ĒśĖļź┤ļ¬¼, ņ╣╝ņŖś, ņØĖ, ņĮ£ļĀłņŖżĒģīļĪż ļō▒ ņŚ¼ļ¤¼ ņØĖņ×ÉļōżĻ│╝ņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļČäņäØĒĢśļ®░ ņŗ¼ĒĢ£ ļ╣äĒāĆļ»╝ D Ļ▓░ĒĢŹņŚÉ ņśüĒ¢źņØä ņŻ╝ļŖö ņØĖņ×ÉļōżņŚÉ ļīĆĒĢśņŚ¼ ņĪ░ņé¼ĒĢśņśĆļŗżļŖö ņĀÉņŚÉņä£ ņØśņØśĻ░Ć ņ׳ļŗż. ļśÉĒĢ£ ņØ┤ņ░©ņä▒ ļČĆĻ░æņāüņäĀ ĻĖ░ļŖź ĒĢŁņ¦äņ”ØņØä ņ£Āļ░£ĒĢśļŖö 25(OH)D Ļ░ÆņØä ņČöņĀĢĒĢśĻ│Ā 5ĻĖ░ņØś ļ¦īņä▒ ņĮ®Ēīźļ│æ ĒÖśņ×ÉņŚÉņä£ ļ╣äĒāĆļ»╝ D ņāüĒā£ļź╝ ņŗĀļīĆņ▓┤ ņÜöļ▓ĢņØś ņóģļźśņŚÉ ļö░ļØ╝ņä£ ļ╣äĻĄÉĒĢśņśĆļŹś ņŚ░ĻĄ¼ļŖö ĻĄŁļé┤ ļ│┤Ļ│ĀĻ░Ć ņŚåņ¢┤ ņÜ░ļ”¼ ļéśļØ╝ ĒÖśņ×Éļź╝ ĻĖ░ņ┤łļĪ£ ĒĢ£ ĻĖ░ņ┤ł ņ×ÉļŻīļĪ£ ĒÖ£ņÜ®ĒĢĀ ņłś ņ׳ņØä Ļ▓āņØ┤ļŗż. ĻĘĖļ¤¼ļéś ļ│Ė ņŚ░ĻĄ¼ņØś ņĀ£ĒĢ£ņĀÉņ£╝ļĪ£ Ļ░£Ļ░£ņØĖņØś ņŗØĒÆłņØä ĒåĄĒĢ£ ļ╣äĒāĆļ»╝ D ņäŁņĘ©ļéś Ēā£ņ¢æĻ┤æņäĀņØś ļģĖņČ£ļ¤ēņØä ļ░śņśüĒĢśņ¦Ć ļ¬╗Ē¢łļŹś Ļ▓āņØä ļōż ņłś ņ׳ļŗż. ĻĘĖļ”¼Ļ│Ā ļŗ©ļ░▒ļć© ņĀĢļÅäņŚÉ ļö░ļźĖ ļ╣äĒāĆļ»╝ D ņåīņŗżņØ┤ ļ░śņśüļÉśņ¦Ć ņĢŖņĢä ņŗĀņ”ØĒøäĻĄ░ ļ▓öņ£äņØś ļŗ©ļ░▒ļć© ĒÖśņ×ÉņŚÉņä£ ļéśĒāĆļéĀ ņłś ņ׳ļŖö Ēśłņ▓Ł ņĮ£ļĀłņŖżĒģīļĪż ņāüņŖ╣ņØ┤ļéś ļŗ©ļ░▒ļć©ļź╝ ĒåĄĒĢ£ ļ╣äĒāĆļ»╝ DņØś ņåīņŗżņØä ļ░śņśüĒĢśņ¦Ć ļ¬╗ĒĢśņśĆļŗż. ļ¦łņ¦Ćļ¦ēņ£╝ļĪ£, Ļ┤Ćņ░░ĻĖ░Ļ░äņØ┤ ĒÅēĻĘĀ 317ņØ╝ļĪ£ ņ¦¦ņĢä ņāłļĪ£ņÜ┤ ĒśłĻ┤Ć ņ¦łĒÖśņØś ļ░£ņāØņØ┤ļéś, ņé¼ļ¦ØļźĀņØä ļČäņäØĒĢśĻĖ░ņŚÉ ņ¢┤ļĀżņøĆņØ┤ ņ׳ņŚłļŗż. ĻĘĖļ”¼Ļ│Ā ļ╣äĒāĆļ»╝ D ļ│┤ņČ® ņÜöļ▓ĢņØä ņŗ£Ē¢ēĒĢ£ ĒÖśņ×ÉņÖĆ ĻĘĖļĀćņ¦Ć ņĢŖņØĆ ĒÖśņ×ÉņŚÉņä£ ĻĘĖ Ļ▓ĮĻ│╝ ņ░©ņØ┤ ņŚŁņŗ£ ļ╣äĻĄÉĒĢĀ ņłś ņŚåņŚłļŗż.






 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



