žĄú Ž°†
ÍłįÍīÄžßÄž≤úžčĚžĚÄ ÍłįŽŹĄžĚė ŽßĆžĄĪ žóľž¶ĚÍ≥ľ ÍłįŽŹĄÍ≥ľŽĮľž¶Ě, ÍįĄŪ󟞆ĀžĚłÍłįŽŹĄ žąėž∂ēžĚī ŪäĻžßēžúľŽ°ú, žĚīŪôėŽź† Í≤Ĺžöį ŪôėžěźŽď§žĚė žĚľžÉĀ žÉĚŪôúžóź žÉĀŽčĻŪēú žě•žē†Ž•ľ žīąŽěėŪē† ŽŅź žēĄŽčąŽĚľ ž§Ďž¶ĚžĚė ž≤úžčĚ ŽįúžěϞ̳ Í≤ĹžöįžóźŽäĒ žā¨Žß̞̥ žīąŽěėŪē† žąė žěąŽäĒ žßąŽ≥ĎžĚīŽč§[1-3]. žßÄÍłąÍĻĆžßÄ ž≤úžč̞̥ žĻėŽ£ĆŪēėÍłį žúĄŪēú Žč§žĖĎŪēú žēĹŽ¨ľŽď§žĚī ÍįúŽįúŽźėžĖī žěĄžÉĀžóźžĄú žā¨žö©ŽźėÍ≥† žěąžúľŽ©į, žĶúÍ∑ľ Í∑ł žĻėŽ£Ć Ž∂Ąžēľžóź žěąžĖī ÍįÄžě• ŽąąŽ∂Äžč† Žįúž†ĄžĚī žěąžóąŽćė žßąŪôėžĚė ŪēėŽāėŽ°ú ž≤úžč̞̥ žÜźÍľĹŽäĒŽćį ŽßéžĚÄ ž†ĄŽ¨łÍįĎ吏Ěī ŽŹôžĚėŪēėÍ≥† žěąŽč§. ŪäĻŪěą ŪĚ°žěÖžĄĪ žä§ŪÖĆŽ°úžĚīŽďúž†ú(inhaledcourticosteroid, ICS) ÍłįŽįėžĚė Ūē≠žóľž¶Ěž†ú ŽįŹ žßÄžÜćŪėē Ž≤†ŪÉÄžěźÍ∑ĻŪĚ°žěÖž†ú(long acting beta agonist, LABA)žôÄ žĚī ŽĎėžĚė Ž≥ĶŪē©ž†úÍįÄ ÍįúŽįúŽźėÍ≥† ŽĄźŽ¶¨ Ž≥īͳȎźėŽ©īžĄú, 90% žĚīžÉĀžĚė ž≤úžčĚ ŪôėžěźžóźžĄú Í∑ł ž¶ĚžÉĀžĚĄ Ūö®Í≥ľž†ĀžúľŽ°ú ž°įž†ąŪē† žąė žěąÍ≤Ć ŽźėžóąÍłį ŽēĆŽ¨łžĚīŽč§[4]. Í∑łŽü¨Žāė ŪēúŪéłžúľŽ°úŽäĒ žĚī Í≥ľž†ēžóźžĄú Í≥†žö©ŽüČžĚė ICSžôÄ LABA Ž≥ĶŪē©ž†úŽ•ľ ž†Āž†ąŪēėÍ≤Ć žā¨žö©ŪēėŽäĒŽćįŽŹĄ Ž∂ąÍĶ¨ŪēėÍ≥† ž¶ĚžÉĀ ž°įž†ąžĚī žěė ŽźėžßÄ žēäÍ≥† žßÄžÜ枆ĀžĚł ž≤úžčĚ žēÖŪôĒžôÄ ŪŹźÍłįŽä• ÍįźžÜĆÍįÄ žßĄŪĖČŪēėŽäĒ ŪôėžěźÍĶįžĚī ŽďúŽü¨ŽāėÍ≤Ć ŽźėžóąŽč§[5-8]. žĚī ŪôėžěźÍĶįžĚĄ ž§Ďž¶Ě ž≤úžčĚ(severe asthma) ŪėĻžĚÄ ž§Ďž¶Ě ž†ÄŪē≠žĄĪ ž≤úžčĚ(severe refractory asthma)žúľŽ°ú ŽĒįŽ°ú ÍĶ¨Ž∂ĄŪēėÍ≥† žěąŽč§[9,10].
ž§Ďž¶Ě ž≤úžčĚžĚÄ žĚľŽįėž†ĀžĚł ž≤úžčĚÍ≥ľ Žč¨Ž¶¨ žěĄžÉĀž†ĀžúľŽ°ú ŪĀį Ž¨łž†úÍįÄ ŽźėÍ≥† žěąŽč§. ž§Ďž¶Ě ž≤úžč̞󟞥ú ÍłįŽŹĄžĚė ŽßĆžĄĪ žóľž¶ĚžĚÄ žä§ŪÖĆŽ°úžĚīŽďúž†úžóź ž†ÄŪē≠žĄĪžĚĄ Ž≥īžĚīŽ©į[11], ÍłįŽŹĄ žąėž∂ēžĚÄ žĚľŽ∂Ä ŽĻĄÍįÄžó≠ž†ĀžĚł ŪŹźžáĄŽ°ú žßĄŪĖČŪēėŽäĒ žĖĎžÉĀžĚĄ Ž≥īžĚłŽč§. žĚīŽ°ú žĚłŪēī Í≤įÍĶ≠ ŪėĄžě¨ ž≤úžčĚžĚė ž£ľžöĒ ŽĎź ÍįÄžßÄ ŪēĶžč¨ žēĹŽ¨ľ Ž™®ŽĎźžóź ŽĆÄŪēú žĻėŽ£Ć ž†ÄŪē≠žĄĪžĚĄ Ž≥īžĚīÍ≤Ć ŽźėžĖī ŪėĄžě¨ÍĻĆžßÄŽäĒ ž§Ďž¶Ě ž≤úžčĚ Ūôėžěźžóź ŽĆÄŪēú ŽöúŽ†∑Ūēú žĻėŽ£ĆŽ≤ēžĚī žóÜÍłį ŽēĆŽ¨łžĚīŽč§. ŽĒįŽĚľžĄú ž≤úžčĚ Ž∂ĄžēľžóźžĄú žĚī ž§Ďž¶ĚŽāúžĻėžĄĪ ž≤úžč̞̥ žĖīŽĖĽÍ≤Ć Í∑ĻŽ≥ĶŪē† Í≤ÉžĚīŽÉź ŪēėŽäĒ Í≤ÉžĚī ÍįÄžě• žčúÍłČŪěą ŪēīÍ≤įŪēīžēľ Ūē† žąôž†úÍįÄ ŽźėÍ≥† žěąŽäĒ Í≤ÉžĚī žā¨žč§žĚīŽč§. ŪėĄžě¨ ž§Ďž¶Ě ž≤úžčĚžĚė Í∑ĻŽ≥ĶžĚĄ žúĄŪēī Žč§žĖĎŪēú ŽÖłŽ†•Žď§žĚī žčúŽŹĄŽźėÍ≥† žěąŽäĒŽćį, Í∑ł ž≤ę Žč®Í≥ĄŽ°ú ž§Ďž¶Ě ŽāúžĻėžĄĪ ž≤úžčĚ ŪôėžěźÍĶįžĚĄ Ž™ÖŪôēŪēėÍ≤Ć ž†ēžĚėŪēėŽäĒ Í≤ÉžĚī ŪēĄžąėž†ĀžĚīŽč§.
ž§Ďž¶Ě ž≤úžčĚžĚė ž†ēžĚėÍįÄ Ž¨īžóážĚłžßÄžóź ŽĆÄŪēú Žāīžö©žĚĄ Žč§Ž£®ŽäĒ Žćį žěąžĖī ž≤ę Ž¨łž†úŽäĒ žēĄžßĀ Ž™®Žď† ž†ĄŽ¨łÍįĎ吏Ěī ŽŹôžĚėŪēėŽäĒ ž§Ďž¶Ě ž≤úžčĚžĚė ž†ēžĚėÍįÄ ž†ēŽ¶ĹŽźėžßÄ Ž™ĽŪĖąŽč§ŽäĒ Í≤ÉžĚīŽč§. žó¨Íłįžóź ŽćĒŪēī Ž≥īŽč§ žč§žßąž†ĀžĚł Ž¨łž†úÍįÄ ž°īžě¨ŪēėŽäĒŽćį, žĚī ž§Ďž¶Ě ž≤úžčĚ ŪôėžěźÍĶįžĚī žēĹŽ¨ľ žĻėŽ£Ćžóź žěė ŽįėžĚĎŪēėŽäĒ ž≤úžčĚÍ≥ľ Í∑ł ŽįúžÉĚ Íłįž†Ąžóź žěąžĖīžĄú Í∑ľŽ≥łž†ĀžúľŽ°ú Žč§Ž•ł žßąŪôėžĚłžßÄžóź ŽĆÄŪēú Ž™ÖŪôēŪēú ŪēīŽčĶžĚī žēĄžßĀ žó܎觎äĒ Í≤ÉžĚīŽč§. žĚī žĚīžäąŽäĒ Í≥ß, žĻėŽ£Ćžóź ž†ÄŪē≠žĄĪžĚł ‚Äėž§Ďž¶Ě ž≤úžčĚ‚ÄôžĚĄ ‚ÄėžĻėŽ£Ćžóź ŽįėžĚĎŪēėŽäĒ ž≤úžčĚ‚ÄôÍ≥ľ žÉĀŪėł Žįįž†úž†ĀžúľŽ°ú žĚīžõźŪôĒŪē† žąė žěąŽäĒ ÍįúŽÖźžĚłžßÄžóź ŽĆÄŪēú Í∑ľŽ≥łž†ĀžĚł žĚėŽ¨łÍ≥ľ žóįÍ≥ĄŽźėžĖī žěąžúľŽ©į[12], ž§Ďž¶Ě ž≤úžčĚžĚė ž†ēžĚėÍįÄ ŽēĆŽ°úŽäĒ Ž∂ĄŽ•ė Ž™©ž†Āžóź ŽĒįŽĚľ Žč¨ŽĚľžßą žąė ŽįĖžóź žó܎觎äĒ ž†źžĚĄ žčúžā¨ŪēėÍ≥† žěąŽč§.
Í∑łŽü¨Žāė ŪėĄžč§ž†ĀžúľŽ°ú ž≤úžčĚžĚīŽĚľŽäĒ žßąŪôėžóź žěąžĖī žÜĆžúĄ ŽĮłž∂©ž°Ī žĚėŽ£Ć žąėžöĒ(unmet need)ŽäĒ Í≤įÍĶ≠ ž§Ďž¶Ě ž≤úžčĚžĚīŽ©į, žÉąŽ°úžöī ž≤úžčĚ žēĹž†úžĚė ÍįúŽįúžĚė ž£ľžöĒ Ž™©ŪĎúŽäĒ ž§Ďž¶Ě ž≤úžčĚžĚī ŽźėÍ≥† žěąŽäĒ Í≤ÉžĚī ŪėĄžč§žĚīŽč§[13-18]. ŽĒįŽĚľžĄú ž§Ďž¶Ě ž≤úžčĚ ŪôėžěźÍĶįžĚė ŪäĻžßēž†Ā žĖĎžÉĀ, Ž≥Ϟ̳žóź ŽĆÄŪēú ž†ēžĚėÍįÄ Ž™®ŪėłŪēėŽč§Ž©ī žÉąŽ°úžöī žēĹž†ú ÍįúŽįúžĚė žĄĪÍ≥ĶžĚī žĖīŽ†§žöł žąė ŽįĖžóź žóÜÍ≥†, Í≤įÍĶ≠ žĚīŽ•ľ Í∑ĻŽ≥ĶŪēėÍłį žúĄŪēī žĚī žßąŪôėÍĶįžĚĄ ž†ēŪôēŪěą ž†ēžĚėŪēėŽäĒ Í≤ÉžĚÄ ŪēĄžąėž†ĀžĚł žĄ†Í≤įÍ≥ľž†úŽĚľ ŪēėÍ≤†Žč§.
ž§Ďž¶Ě ž≤úžčĚžĚė ž†ēžĚė
ž§Ďž¶Ě ž≤úžčĚžĚė ž†ēžĚėŽäĒ ÍłįŽ≥łž†ĀžúľŽ°úŽäĒ Žß§žöį Žč®žąúŪēėŽč§. ž¶Č, ŪėĄžě¨ ŪĀį Ž∂ÄžěĎžö©žĚė žúĄŪóė žóÜžĚī žā¨žö© ÍįÄŽä•Ūēú ž≤úžčĚžĚė ž£ľžöĒ žēĹŽ¨ľŽď§žĚĄ ž∂©Ž∂ĄŪěą Í∑łŽ¶¨Í≥† ž†Āž†ąŪěą ŪôėžěźžóźÍ≤Ć ž≤ėŽį©ŪēėÍ≥† žĚīŽ•ľ žā¨žö©ŪēėÍ≤Ć ŪēėŽäĒŽćįŽŹĄ Ž∂ąÍĶ¨ŪēėÍ≥† ž≤úžčĚ ž¶ĚžÉĀžĚī ž°įž†ąŽźėžßÄ žēäŽäĒ Í≤Ĺžöį ž¶Č, ŪēėŽ£®žóźŽŹĄ žó¨Žü¨ Ž≤ą ž≤úžčĚ ž¶ĚžÉĀžĚī žÉĚÍłįÍ≥†, žēľÍįĄ ž≤úžčĚ ž¶ĚžÉĀžĚī žěąžúľŽ©į, ŪŹźÍłįŽä•žĚÄ ž†ēžÉĀžúľŽ°ú žú†žßÄŽźėžßÄ žēäÍ≥†, ž≤úžčĚžĚė ͳȞĄĪ žēÖŪôĒŽŹĄ žěźž£ľ Í≤ĹŪóėŪēúŽč§Ž©ī- žěĄžÉĀž†ĀžúľŽ°ú ž§Ďž¶Ě ž≤úžčĚžúľŽ°ú Ž∂ÄŽ•ľ žąė žěąŽč§[19,20].
Í∑łŽü¨Žāė žē장ú žĖłÍłČŪēú ŽĆÄŽ°ú žč§ž†ú žßĄŽ£ĆŪėĄžě•žóźžĄú žĚėŪēôž†ĀžúľŽ°ú ŪēėŽāėžĚė žßąŪôėžúľŽ°úžĄúžĚė ‚Äėž§Ďž¶Ě ž≤úžčĚ‚ÄôžĚĄ ž†ēŪôēŪěą ž†ēžĚėŪēī ŽāīŽäĒ Í≤ÉžĚÄ Í∑łŽ¶¨ Žč®žąúŪēėžßÄ žēäŽč§. žöįžĄ† Žč®žąúŪēú ž†ēžĚėŽ•ľ ŽįĒŪÉēžúľŽ°ú Ž≥ľ ŽēĆ, ‚Äėž§Ďž¶Ě ž≤úžčĚ‚Äôžóź žč§ž†ú ŽāīžĚłž†ĀžúľŽ°ú žßąŪôėžĚī ž§ĎŪēú žÉĀŪÉú, ž¶Č, žěÖžõźžĚī ŪēĄžöĒŪēú žč¨Ūēú ž≤úžčĚ ŽįúžěĎ ŽįúžÉĚ, ÍłįŽŹĄ ŪŹźžáĄžĚė žßĄŪĖČžúľŽ°ú žě•Íłįž†ĀžĚł žě•žē† žīąŽěėÍįÄ ŽįúžÉĚŪēėŽäĒ ŪôėžěźŽ°úŽ∂ÄŪĄį, žßąŪôė žěźž≤īÍįÄ žč¨ÍįĀŪēú ž†ēŽŹĄŽäĒ žēĄŽčąŽāė Žč®žßÄ ž≤úžčĚžĚė ž¶ĚžÉĀ ž°įž†ąžĚī žôĄž†ĄŪēėžßÄ žēäžĚÄ Í≤ĹžöįÍĻĆžßÄ žÉĀŽčĻŪěą ŽĄďžĚÄ Ž≤ĒžúĄžĚė žěĄžÉĀ žÉĀŪÉúÍįÄ ŪŹ¨Ūē®Žź† žąė žěąÍłį ŽēĆŽ¨łžĚīŽč§[19,21-23]. ŽėźŪēú, žė§Žěė ž†ĄŽ∂ÄŪĄį ž†úžčúŽźėžĖī žė® Í≤Éž≤ėŽüľ, ÍłįÍīÄžßÄž≤úžčĚžĚī ŪēėŽāėžĚė žßąŪôėžĚī žēĄŽčąŽĚľ žĚīŽĮł ŪēėŽāėžĚė žěĄžÉĀž¶ĚŪõĄÍĶįžúľŽ°ú žó¨Í≤®žßÄÍ≥† žěąžĖī, ‚Äėž≤úžčĚ‚ÄôžĚīŽĚľŽäĒ žö©žĖīŽ•ľ Í≥ľÍĪįžóź Žč§Ž•ł žó¨Žü¨ žĘÖŽ•ėžĚė ÍīÄž†ą žßąŪôėŽď§Ž°ú Ž∂ĄŽ•ėŽźėÍłį ž†ĄžĚė ‚ÄėÍīÄž†ąžóľ‚ÄôžĚīŽĚľŽäĒ žö©žĖīžôÄ ŽŹôžĚľŪēú Ž¨īÍ≤ĆŽ•ľ ÍįÄžßÄÍ≥† žĚīŪēīŪēīžēľ ŪēúŽč§ŽäĒ žĶúÍ∑ľžĚė ž£ľžě•žĚī žÉĀŽčĻŪěą žĄ§ŽďĚŽ†•žĚĄ žĖĽÍ≥† žěąÍłį ŽēĆŽ¨łžĚīÍłįŽŹĄ ŪēėŽč§[23]. ŽŅźŽßĆ žēĄŽčąŽĚľ ž≤úžčĚ ž¶ĚžÉĀžĚī ž°įž†ąŽźėžßÄ žēäŽäĒ Í≤ÉžĚÄ Žč®žąúŪěą žēĹŽ¨ľ žĻėŽ£Ćžóź ŽĆÄŪēú ž†ÄŪē≠žĄĪ žĚīžôłžĚė Žč§žĖĎŪēú žĚłžěźŽď§žĚī ÍīÄžó¨Ūē† žąė žěąÍłį ŽēĆŽ¨łžóź Ž≥īŽč§ Žč§ÍįĀŽŹĄžóźžĄú ž§Ďž¶Ě ž≤úžč̞̥ ŪĆĆžēÖŪēīžēľ Ūē† ŪēĄžöĒžĄĪžĚī žěąŽč§[24]. ž¶Č, ‚Äėž§Ďž¶Ě ž≤úžčĚ‚ÄôžĚĄ ž†ēžĚėŽ•ľ žúĄŪēīžĄúŽäĒ ž§Ďž¶Ě ž≤úžčĚ žěźž≤īžĚė žěĄžÉĀž†Ā Žč§žĖĎžĄĪžóź ŽćĒŪēī ž≤úžčĚ ž¶ĚžÉĀ ž°įž†ą žč§ŪĆ®žóź ÍīÄžó¨ŪēėŽäĒ žąė ŽßéžĚÄ žöĒžÜƎ吏̥ Ž™®ŽĎź Í≥†Ž†§Ūēėžó¨žēľ ŪēúŽč§ŽäĒ Žćį Í∑ł ŽčĻžúĄžĄĪžĚī žěąŽč§.
ž§Ďž¶Ě ž≤úžčĚ žßĄŽč® ž†Ąžóź Í≥†Ž†§Ūēīžēľ Ūē† žā¨Ūē≠Žď§
žßĄŽ£Ć ŪėĄžě•žóźžĄú ž≤úžčĚžúľŽ°ú žßĄŽč®ŪēėÍ≥† ž†Āž†ąŪēú žĻėŽ£ĆŽ•ľ ŪēėžėÄžúľŽāė ŪôėžěźžĚė ž¶ĚžÉĀžĚī žěė ž°įž†ąŽźėžßÄ žēäŽäĒŽč§Ž©ī, ÍįÄžě• žöįžĄ†ž†ĀžúľŽ°ú ŪēĄžöĒŪēú Í≤ÉžĚÄ žĚī ŪôėžěźÍįÄ ž≤úžčĚžĚī ŽßěŽäĒžßÄ žě¨žį® ŪôēžĚłŪēėŽäĒ Í≤ÉžĚīŽč§. Žč§žĖĎŪēú žßąŪôėžĚī ÍįĄŪ󟞆ĀžĚł ŪėłŪĚ°Í≥§ŽěÄ, ž≤úŽ™ÖžĚĆ ŽďĪ ž†ĄŪėēž†ĀžĚł ž≤úžčĚ ž¶ĚžÉĀÍ≥ľ žú†žā¨Ūēú ž¶ĚžÉĀžĚĄ ŽāėŪÉÄŽāľ žąė žěąžúľŽ©į, žč§ž†úŽ°ú ž≤úžčĚžúľŽ°ú žĻėŽ£Ć ž§ĎžĚł ŪôėžěźŽď§ žĚľŽ∂ÄŽäĒ Í≤įÍĶ≠ ž≤úžčĚžĚī žēĄŽčĆ Žč§Ž•ł žßąŪôėžúľŽ°ú žßĄŽč®ŽźėÍłįŽŹĄ ŪēúŽč§. ŪäĻŪěą ŽßĆžĄĪŪŹźžáĄžĄĪŪŹźžßąŪôė(COPD) [25,26], obliterative bronchiolitis, žĄĪŽĆÄÍłįŽä•žĚīžÉĀ(vocal cord dysfunction)[27], ÍłįÍīÄžßÄÍ≤įŪēĶ[28], ÍłįŽŹĄ Žāī žĚīŽ¨ľžßą[29], ÍłįŽŹĄžĚė žĘÖžĖĎžĄĪ žßąŪôė, ÍłįÍīÄžßÄŪôēžě•ž¶Ě(bronchiectasis) ŽďĪžĚė žßąŪôėžĚī ž≤úžčĚžúľŽ°ú žė§žĚłŽź† ÍįÄŽä•žĄĪžĚī žěąŽč§. ŽĒįŽĚľžĄú žĻėŽ£Ćžóź ŽįėžĚĎŪēėžßÄ žēäŽäĒ ž≤úžčĚ ŪôėžěźŽ•ľ Žč§Ž£į ŽēĆ, ž§Ďž¶Ě ž≤úžčĚžĚīŽĚľ ŽįĒŽ°ú žßĄŽč®ŪēėÍłįžóź žē장ú ŪŹźÍłįŽä• Í≤Äžā¨, ÍłįŽŹĄÍ≥ľŽĮľž¶Ě ž°īžě¨žĚė ŪôēžĚł, ÍłįŽŹĄ žóľž¶ĚžĚė žßĀž†Ďž†ĀžĚł ŪôēžĚł, ŪõĄŽĎźÍ≤Ĺ Í≤Äžā¨, ÍłįÍīÄžßÄÍ≤Ĺ Í≤Äžā¨, žĽīŪď®ŪĄį Žč®žłĶžī¨žėĀÍ≥ľ ÍįôžĚÄ žėĀžÉĀžĚėŪēôž†Ā Í≤Äžā¨ ŽďĪ Žč§žĖĎŪēú žßĄŽč®ž†Ā Í≤Äžā¨Ž•ľ ŽŹôžõźŪēėžó¨ Ž®ľž†Ä ž≤úžč̞̥ ŪôēžßĄŪēīžēľ ŪēúŽč§.
ž≤ėŽį©Žźú ž≤úžčĚ žēĹŽ¨ľžā¨žö©žóź ŽĆÄŪēú žąúžĚĎŽŹĄ ŽįŹ ŪĚ°žěÖž†ú žā¨žö©žĚė ž†Āž†ąžĄĪ ŽėźŪēú ž§Ďž¶Ě ž≤úžč̞̥ Í≥†Ž†§ŪēėÍłį ž†Ąžóź ŽįėŽďúžčú ŪôēžĚłŪēīžēľ ŪēėŽäĒ žöĒžÜĆžĚīŽč§. ž≤úžčĚ ŪôėžěźŽď§žĚī ž≤ėŽį©ŽįõžĚÄ ŽĆÄŽ°ú žēĹž†úŽ•ľ žěė žā¨žö©ŪēėžßÄ žēäŽäĒ Í≤ĹžöįÍįÄ ŪĚĒŪēėŽ©į, žĚīŽ•ľ žĚėžā¨Žď§žĚī žěė ŪĆĆžēÖŪēėžßÄ Ž™ĽŪēėŽäĒ Í≤ĹžöįŽŹĄ ž†ĀžßÄ žēäŽč§[30-32]. žó¨Íłįžóź ŽćĒŪēī ÍłįÍīÄžßÄž≤úžčĚ žēĹž†úŽď§žĚÄ ŽĆÄŽ∂ÄŽ∂Ą ŪĚ°žěÖž†úž†úŽ°ú ŪĚ°žěÖÍłįŽ•ľ ž†Āž†ąŪēėÍ≤Ć Žč§Ž£®žßÄ Ž™ĽŪēī žēĹžĚī ž†ēŪôēŪēėÍ≤Ć Ūą¨žó¨ŽźėžßÄ Ž™ĽŪēėŽäĒ žąėŽŹĄ ŽßéŽč§[33]. ŽĒįŽĚľžĄú ž§Ďž¶Ě ž≤úžčĚ žßĄŽč®žóź žē장ú žöįžĄ† žēĹž†úŽ•ľ žěė žā¨žö©ŪēėÍ≥† žěąŽäĒžßÄŽ•ľ Ž≥īŽč§ ÍįĚÍīÄž†ĀžĚł Žį©Ž≤ēžúľŽ°ú ŪôēžĚłŪēīžēľ ŪēúŽč§.
ž≤úžčĚ žßĄŽč®žĚī Ūôēžč§ŪēėÍ≥† žēĹž†ú ŽėźŪēú ž†ēŪôēŪěą žěė žā¨žö©ŪēėÍ≥† žěąŽäĒŽćįŽŹĄ Ž∂ąÍĶ¨ŪēėÍ≥† ž≤úžčĚ ž°įž†ąžĚī ŽźėžßÄ žēäŽäĒŽč§Ž©ī, Žč§žĚĆžúľŽ°ú ž≤úžč̞̥ žēÖŪôĒžčúŪā¨ žąė žěąŽäĒ Žč§Ž•ł ŪôėÍ≤Ĺž†Ā žöĒžĚłŽď§žĚī žěąŽäĒžßÄ ŪôēžĚłŪēėŽäĒ Í≤ÉžĚī ŪēĄžöĒŪēėŽč§. ž≤úžčĚ ž¶ĚžÉĀžĚĄ žú†ŽįúŪēėŽäĒ ŪôėÍ≤Ĺžóź žßĀžóÖž†ĀžúľŽ°ú žßÄžÜ枆ĀžúľŽ°ú ŽÖłž∂úŽźėžßÄŽäĒ žēäŽäĒžßÄ, ÍįÄž†ēžóźžĄú žõźžĚł žēĆŽ†ąŽ•īÍ≤źžóź Í≥ĄžÜć ŽÖłž∂úŽźėŽäĒžßÄ[34], ÍĪįž£ľ ŪôėÍ≤ĹžĚī Í≥ĶŪēī, ŽĆÄÍłįžė§žóľžĚī žč¨ŪēėžßÄ žēäŽäĒžßÄ[35,36], žßĀÍįĄž†Ďž†ĀžĚł ŪĚ°žóįžĚĄ žßÄžÜćŪēėÍ≥† žěąŽäĒ Í≤ÉžĚÄ žēĄŽčĆžßÄ ŽďĪ Žč§žĖĎŪēú žöĒžĚłžĚĄ ŪôēžĚłŪēėÍ≥† žĚīŽü¨Ūēú ŪôėÍ≤ĹžĚī ž†Āž†ąŪēėÍ≤Ć ÍīÄŽ¶¨ŽźėŽŹĄŽ°Ě ŪēėŽäĒ Í≤ÉžĚī ž§Ďž¶Ě ž≤úžčĚ žßĄŽč®žóź žē장ú Ūēīžēľ ŪēėŽäĒ žĚľŽď§žĚīŽč§[37-39].
ž°įž†ąŽźėžßÄ žēäŽäĒ ž§Ďž¶Ě ž≤úžčĚžĚė žßĄŽč®žóź žē장ú Žėź Ūēú ÍįÄžßÄ ž§ĎžöĒŪēú Í≤ÉžĚÄ ŽŹôŽįėŽźú ž¶ĚžÉĀžĚė žĻėŽ£ĆÍįÄ ž†Āž†ąŪěą žĚīŽ£®žĖīžßÄÍ≥† žěąŽäĒžßÄŽ•ľŪôēžĚłŪēėŽäĒ Í≤ÉžĚīŽč§[40]. ŪäĻŪěą ŽĻĄŽ∂ÄŽĻĄŽŹôžóľžĚÄ ž≤úžč̞󟞥ú ŪĚĒŪěą ŽŹôŽįėŽźėŽ©į, ž°įž†ąŽźėžßÄ žēäžĚĄ Í≤Ĺžöį ž≤úžčĚžĚė ÍįÄžě• ŪĚĒŪēú žēÖŪôĒ žöĒžĚłžĚī ŽźėŽĮÄŽ°ú ž∂©Ž∂ĄŪēú žēĹŽ¨ľžĻėŽ£ĆŽŅźŽßĆ žēĄŽčąŽĚľ ŪēĄžöĒŪēėŽ©ī žąėžą†ž†ĀžĚł ž≤ėžĻėÍįÄ žöĒÍĶ¨ŽźėÍłįŽŹĄ ŪēúŽč§[41-44]. žúĄžčĚŽŹĄžó≠Ž•ėÍįÄ ž≤úžčĚ ž¶ĚžÉĀ žēÖŪôĒŽ•ľ žßĀž†Ď žĚľžúľŪā§ŽäĒžßÄžóź ŽĆÄŪēīžĄúŽäĒ žēĄžßĀ ŽÖľŽěÄžĚī žěąžúľŽāė[45], ž°įž†ąŽźėžßÄ žēäŽäĒ ž≤úžčĚ ŪôėžěźžóźžĄú žúĄžčĚŽŹĄžó≠Ž•ėÍįÄ ŽŹôŽįėŽźėžĖī žěąŽč§Ž©ī, ž†Āž†ąŪěą žĻėŽ£Ć ŪõĄ ž§Ďž¶Ě ž≤úžčĚ žßĄŽč®žĚĄ Ūôēž†ēžßÄžĖīžēľ ŪēúŽč§[46,47]. ŽĻĄŽßĆ ŽėźŪēú ž°įž†ąŽźėžßÄ žēäŽäĒ ž≤úžčĚ ž¶ĚžÉĀÍ≥ľ ÍīÄŽ†®ŽźėžĖī žěąžĚĄ žąė žěąžúľŽĮÄŽ°ú žĚī ŽėźŪēú ž§Ďž¶Ě ž≤úžčĚ žßĄŽč® ž†Ąžóź žč†ž§ĎŪēėÍ≤Ć Í≥†Ž†§Ūēīžēľ Ūē† žöĒžÜĆžĚīŽč§[48]. ŽďúŽ¨ľžßÄŽßĆ allergic bronchopulmonary aspergillosis (ABPA) žßĄŽč® ÍįÄŽä•žĄĪ ŽėźŪēú ž§Ďž¶Ě ž≤úžčĚÍ≥ľ ÍīÄŽ†®Ūēėžó¨ Í≥†Ž†§Ūēėžó¨žēľ ŪēėÍ≥†, COPDžôÄ ž≤úžčĚžĚī ŽŹôŽįėŽźú ž§Ďž≤©ž¶ĚŪõĄÍĶį(asthma and COPD overlap syndrome)žĚė ž°īžě¨ ÍįÄŽä•žĄĪŽŹĄ ž§Ďž¶Ě ž≤úžčĚ žßĄŽč® žĚīž†Ąžóź ŽįėŽďúžčú Í≥†Ž†§Ūēīžēľ ŪēúŽč§[49].
ž§Ďž¶Ě ž≤úžčĚžĚė ž†ēžĚė ŽįŹ Ž∂ĄŽ•ė
ž§Ďž¶Ě ž≤úžčĚ ŪôėžěźžĚė žßĄŽ£ĆžĚė žěĄžÉĀž†Ā ž§ĎžöĒžĄĪžúľŽ°ú žĚłŪēī Žč§žĖĎŪēú žł°Ž©īžĚė žěĄžÉĀžóįÍĶ¨ÍįÄ žßĄŪĖČŽźėÍ≥† žěąžúľŽ©į žĚīŽ•ľ žúĄŪēī žā¨žö©Žźú ž§Ďž¶Ě ž≤úžčĚžĚė ž†ēžĚėŽď§ ŽėźŪēú Žč§žĖĎŪēúŽćį, žĚīŽď§žĚī Ž™®ŽĎź žĚľžĻėŪēėŽäĒ Í≤ÉžĚÄ žēĄŽčąŽč§. Ž≥ł Í≥†žóźžĄúŽäĒ žěĄžÉĀž†ĀžúľŽ°ú žú†žö©Ūēú Í≤ÉžúľŽ°ú ŪĆźŽč®ŽźėŽäĒ ž†ēžĚė ŽįŹ Ž∂ĄŽ•ė ŽĎź ÍįÄžßÄŽ•ľ žÜĆÍįúŪēėÍ≥†žěź ŪēúŽč§.
ž§Ďž¶Ě ž≤úžč̞̥ ž†ēžĚėŪēėÍłį žúĄŪēī žěĄžÉĀž†ĀžúľŽ°ú ÍįÄžě• ŽĄźŽ¶¨ žā¨žö©ŽźėŽäĒ Í≤ÉžĚÄ ŽĮłÍĶ≠ŪĚČŽ∂ÄŪēôŪöĆ(American Thoracic Society, ATS)žóźžĄú ž†úžčúŪēú Íłįž§ÄžúľŽ°ú žĚīŽ•ľ ŪĎú 1žóź ž†ēŽ¶¨ŪēėžėÄŽč§[19,20]. žĚī Íłįž§Äžóź ŽĒįŽ•īŽ©ī ž≤úžčĚ ž°įž†ą žÉĀŪÉúžĚĄ žĚīŽ£®Íłį žúĄŪēī Í≥†žö©ŽüČžĚė ŪĚ°žěÖžĄĪ žä§ŪÖĆŽ°úžĚīŽďúž†ú ŪėĻžĚÄ Í≤ĹÍĶ¨žö© žä§ŪÖĆŽ°úžĚīŽďúž†úž†úÍįÄ ŽįŹ ÍłįŪÉÄ ž∂ĒÍįÄ žēĹŽ¨ľžĚī ŪēĄžöĒŪēėÍĪįŽāė ŪėĻžĚÄ, žĚīŽü¨Ūēú žĻėŽ£ĆžóźŽŹĄ Ž∂ąÍĶ¨ŪēėÍ≥† ž≤úžčĚžĚė ͳȞĄĪžēÖŪôĒ, žßÄžÜ枆ĀžĚł ÍłįŽŹĄŪŹźžáĄÍįÄ žīąŽěėŽźėŽäĒ žÉĀŪô©žĚĄ ž§Ďž¶ĚŽāúžĻėžĄĪ ž≤úžčĚžúľŽ°ú ž†ēžĚėŪēėÍ≥† žěąŽč§. žĚī ž†ēžĚėŽ•ľ ž†Āžö©ŪēėŽäĒ Žćį žē장† ž†Ąž†úŽäĒ ž≤úžčĚ ŪôėžěźÍįÄ ž≤ėŽį©Žźú žēĹŽ¨ľžĚĄ žßÄžčúžóź ŽĒįŽĚľ žěė Ūą¨žēĹŪēėÍ≥† žěąŽč§ŽäĒ Í≤ÉžĚīŽč§. ŪäĻŪěą ž§Ďž¶Ě ž≤úžčĚ Ūôėžěź ŽĆÄžÉĀžĚė ŽĆÄÍ∑úŽ™®žĚė ž°įžßĀž†ĀžĚł žóįÍĶ¨ŽĚľ Ūē† žąė žěąŽäĒ severe asthma research program (SARP) žóįÍĶ¨žóźžĄúŽŹĄ žĚī žßĄŽč® Íłįž§ÄžĚĄ žā¨žö©ŪēėžėÄžúľŽ©į, žĚīŽ•ľ ŽįĒŪÉēžúľŽ°ú žč§ž†úŽ°ú Žß§žöį Žč§žĖĎŪēú ž§Ďž¶ĚŽāúžĻėžĄĪ ž≤úžčĚ ŽĆÄžÉĀžĚė žěĄžÉĀžóįÍĶ¨ÍįÄ žąėŪĖČŽźėžóąÍ≥† Í∑ł Í≤įÍ≥ľÍįÄ ŽįúŪĎúŽźėžóąŽč§. ATS žõĆŪĀ¨žÉĶ ž†ēžĚėÍįÄ žč§ž†ú žěĄžÉĀ žßĄŽ£Ć ŪėĄžě•žóźžĄú ž§Ďž¶Ě ž≤úžčĚ ŪôėžěźŽ•ľ žįĺžēĄŽāīÍ≥† ž†ēžĚėŪēėŽäĒ Žćį žÉĀŽčĻŪěą žú†žö©Ūēú Íłįž§ÄžĚł Í≤ÉžĚÄ žā¨žč§žĚīŽāė, ŽāīžĚłžĄĪžĚė ž§Ďž¶Ě ž≤úžč̞̥ Ž™ÖŪôēŪěą ÍĶ¨Ž∂ĄŪēī ŽāīÍłį žúĄŪēī ž§ĎžöĒŪēú Í≥†Ž†§ žöĒžÜĆŽĚľ Ūē† žąė žěąŽäĒ žēĹŽ¨ľžĚė žąúžĚĎŽŹĄŽ•ľ Í≤įÍĶ≠ ŪôėžěźžĚė žěźŽįúž†ĀžĚł Ž≥īÍ≥†žóź žĚėž°īŪē† žąė ŽįĖžóź žóÜžĖī Í∑ł žā¨žč§ žó¨Ž∂ÄŽ•ľ Ž™ÖŪôēŪēėÍ≤Ć ŪĆĆžēÖŪēėÍłį žĖīŽ†§žöįŽ©į, ŽŹôŽįė žßąŪôėžóź žĚėŪēú ž≤úžčĚ ž°įž†ą žč§ŪĆ®žĚė ÍįÄŽä•žĄĪ ŽėźŪēú žôĄž†ĄŪěą Žįįž†úŪēėÍłį žĖīŽ†§žöł ÍįÄŽä•žĄĪžĚī žěąŽč§. ŽĒįŽĚľžĄú žē장ú žĖłÍłČŪēú Í≤Éž≤ėŽüľ žßĄŽ£Ć ŪėĄžě•žóźžĄú ž≤úžčĚžĚī žěė ž°įž†ąŽźėžßÄ žēäŽäĒ ŪôėžěźžóźžĄúŽäĒ ŽāīžĚłžĄĪžĚė ž§Ďž¶Ě ž≤úžčĚžĚė žßĄŽč® ÍįÄŽä•žĄĪžĚĄ Í≥†Ž†§ŪēėÍłįžóź žē장ú žąúžĚĎŽŹĄ, ÍįźŽ≥Ą žßĄŽč® ŽďĪ ž≤úžčĚ Ūôėžěź žĻėŽ£ĆžĚė ÍłįŽ≥łžĚĄ Ž®ľž†Ä ž†źÍ≤ÄŪēėŽäĒ Í≤ÉžĚī Žß§žöį ž§ĎžöĒŪēėŽč§.
ŪēúŪéł, žĶúÍ∑ľ WHOžóźžĄúŽäĒ ž§Ďž¶Ě ž≤úžčĚžĚė žā¨ŪöĆž†Ā, Ž≥īÍĪīŪēôž†Ā Ž∂ÄŽčīžĚė ž§ĎžöĒžĄĪžĚĄ žĚłžßÄŪēėÍ≥† Ž≥īŽč§ ŪŹ¨ÍīĄž†ĀžĚł ÍįúŽÖźžĚė ž§Ďž¶Ě ž≤úžčĚ ž†ēžĚėžôÄ Ž∂ĄŽ•ėŽ•ľ ž†úžčúŪēėžėÄŽäĒŽćį žĚīŽ•ľ ŪĎú 2žóź ž†ēŽ¶¨ŪēėžėÄŽč§[50,51]. ÍįÄžě• Žąąžóź ŽĚĄŽäĒ ž†źžĚÄ žĻėŽ£Ć žó¨Ž∂Äžóź ÍīÄÍ≥ĄžóÜžĚī ž°įž†ąŽźėžßÄ žēäŽäĒ ž§ĎŪēú ž≤úžčĚ Ūôėžěź ž†Ąž≤īŽ•ľ ŽĆÄžÉĀžúľŽ°ú ž§Ďž¶Ě ž≤úžč̞̥ ž†ēžĚėŪēėÍ≥† Ž∂ĄŽ•ėŪēėŽäĒ Žį©žčĚžúľŽ°ú ž†ĎÍ∑ľŪĖąŽč§ŽäĒ Í≤ÉžĚīŽč§. Žāīžö©žĚĄ žöĒžēĹŪēėŽ©ī, žöįžĄ† ž§Ďž¶Ě ž≤úžčĚ Ūôėžěź ž§Ď ž≤úžčĚ žĻėŽ£Ć žēĹŽ¨ľ žā¨žö©žĚī Ž∂ąž∂©Ž∂ĄŪēėÍĪįŽāė žĻėŽ£ĆÍįÄ ž†Āž†ąŪēėÍ≤Ć žĚīŽ£®žĖīžßÄžßÄ žēäžēĄ ž≤úžčĚ ž¶ĚžÉĀžĚī ž°įž†ąŽźėžßÄ žēäŽäĒ Í≤ĹžöįŽ•ľ žĻėŽ£ĆŽźėžßÄ žēäŽäĒ ž§Ďž¶Ě ž≤úžčĚ(untreated severe asthma)Ž°ú ŽĒįŽ°ú Ž∂ĄŽ•ėŪēėžó¨ ŪŹ¨Ūē®žčúŪā§Í≥† žěąžúľŽ©į, Žč§žĚĆžúľŽ°ú, ž≤úžčĚ žěźž≤īÍįÄ ŽāīžĚłžĄĪžĚė ž§Ďž¶Ě žßąŪôėžĚī žēĄŽčąŽĚľ Žč§Ž•ł žöĒžĚłŽď§, ž¶Č ŽŹôŽįėŽźú Žč§Ž•ł žßąŪôėŽď§žĚė Ž∂ąž∂©Ž∂ĄŪēú žĻėŽ£Ć, Ž∂ąŽüČŪēú žēĹž†úžóź ŽĆÄŪēú žąúžĚĎŽŹĄ ŽďĪžóź ÍłįžĚłŪēú ž§Ďž¶Ě ž≤úžčĚžúľŽ°ú, ž≤úžčĚ ž°įž†ąžĚĄ ŽāėžĀėÍ≤Ć ŽßĆŽďúŽäĒ žöĒžĚłŽď§žĚī žěė ž°įž†ąŽźúŽč§Ž©ī ž≤úžčĚ ž°įž†ą ŽėźŪēú ž∂©Ž∂ĄŪěą ÍįúžĄ†Žź† žąė žěąŽäĒ žÉĀŪÉúŽ•ľ ŽāúžĻėžĄĪ ž≤úžčĚ(difficult to treat asthma)žúľŽ°ú ŽĒįŽ°ú Ž∂ĄŽ•ėŪēėžėÄŽč§. ŽßąžßÄŽßČžúľŽ°ú WHO ž†ēžĚėžĚė ŪäĻžßēžĚīŽĚľ Ūē† žąė žěąŽäĒ ÍĶźž†ēžĚī ÍįÄŽä•Ūēú Žč§Ž•ł žöĒžĚłžĚī žóÜžĚī ž≤úžčĚ žěźž≤īÍįÄ ž§ĎŪēú ž¶ĚžÉĀžĚĄ ŽāėŪÉÄŽāīŽäĒ žßĄž†ēŪēú žĚėŽĮłžĚė ž§Ďž¶Ě ž≤úžč̞̥ žĻėŽ£Ćž†ÄŪē≠žĄĪ ž§Ďž¶Ě ž≤úžčĚ(treatment resistant severe refractory asthma)žúľŽ°ú Ž≥ĄŽŹĄŽ°ú Ž∂ĄŽ•ėŪēėÍ≥† žěąŽč§. Ūēú ÍįÄžßÄ ŪäĻÍłįŪē† Í≤ÉžĚÄ, žč§ž†úŽ°ú žĚīŽü¨Ūēú ž≤úžčĚžĚė ŽįúžÉĚ ŽĻąŽŹĄŽäĒ ž≤ėžĚĆžóź žēĆŽ†§žßĄ ž§Ďž¶Ě ž≤úžčĚžĚė ŽĻąŽŹĄŽ≥īŽč§ŽäĒ Žß§žöį ŽāģžĚĄ Í≤ÉžúľŽ°ú Ž≥īžĚłŽč§ŽäĒ Í≤ÉžĚīŽč§. Í∑łŽü¨Žāė ŪėĄžč§ž†ĀžúľŽ°ú žĻėŽ£ĆŽ≤ēžĚī ž†ĄŪėÄ žóÜŽäĒ žĚīž§Ďž¶ĚŽāúžĻėžĄĪ ž≤úžčĚÍĶįžóź ŽĆÄŪēú Ž≥īÍĪīžĚėŪēôž†Ā Ž∂ÄŽčīžĚī Žß§žöį ŪĀ¨ŽĮÄŽ°ú, Í∑ł ŽįúŽ≥Ď Íłįž†ĄžĚĄ Ž™ÖŪôēŪěą Í∑úŽ™ÖŪēėÍ≥† žÉąŽ°úžöī žĻėŽ£Ćž†úŽ•ľ ÍįúŽįúŪēīžēľ ŪēėŽäĒ ŪēĄžöĒžĄĪžĚī Žß§žöį ŪĀį žßąŽ≥Ď žÉĀŪÉúŽĚľ Ūē† žąė žěąŽč§.
WHOžóźžĄú ž†úžčúŪēú ž§Ďž¶Ě ž≤úžčĚžĚė ž†ēžĚėŽ•ľ Žč§žčú ŪēúŽ≤ą žöĒžēĹŪēėŽ©ī, žßĄŽ£Ć ŪėĄžě•žóźžĄú ž¶ĚžÉĀžĚī Í≥ĄžÜ掟ėŽäĒ ž≤úžčĚ ŪôėžěźŽ•ľ ŽßĆŽāėÍ≤Ć Žź† ŽēĆ, Ž®ľž†Ä ž≤úžčĚ žĻėŽ£ĆÍįÄ ž†Āž†ąŪēėÍ≤Ć ž†úÍ≥ĶŽźėÍ≥† žěąŽäĒžßÄ, Žč§žĚĆžúľŽ°ú ž≤úžčĚžĚė ž°įž†ąžĚė žč§ŪĆ®Ž•ľ ÍįÄž†łžė¨ žąė žěąŽäĒ Žč§Ž•ł žöĒžĚłŽď§žĚĄ ž†úŽĆÄŽ°ú ŪĆĆžēÖŪēėžėÄŽäĒžßÄ, ŽßąžßÄŽßČžúľŽ°ú žßĄž†ēŪēú žĚėŽĮłžĚė ž§Ďž¶ĚŽāúžĻėžĄĪ ž≤úžčĚžúľŽ°ú žßĄŽč®Ūē† žąė žěąžĚĄ Í≤ɞ̳žßÄŽ•ľ Í≥†Ž†§ŪēėŽĚľŽäĒ Í≤ÉžĚīŽč§. žĚī Ž∂ĄŽ•ėŽäĒ ž§Ďž¶Ě ž≤úžčĚ žßĄŽč®žóźžĄú Žč®Í≥Ąž†ĀžúľŽ°ú ž†ĎÍ∑ľŪēėÍ≥† Í∑ł Ž∂ĄŽ•ėŽ•ľ ž≤īÍ≥Ąž†ĀžúľŽ°ú ž†ēžĚėŪē† žąė žěąÍ≤Ć ŪēėŽäĒ Žćį Žß§žöį ŪĀį ŽŹĄžõÄžĚī ŽźėŽäĒ žú†žö©Ūēú ž†ēžĚėŽĚľ Ūē† žąė žěąŽč§.
žĚīžôłžóźŽŹĄ ž§Ďž¶Ě ž≤úžčĚ ŪôėžěźŽ•ľ ŽĆÄžÉĀžúľŽ°ú ŪēėŽäĒ žěĄžÉĀ žóįÍĶ¨Žď§žĚĄ žąėŪĖČŪēėŽäĒ Žćį žěąžĖī Žč§žĖĎŪēú ž†ēžĚėÍįÄ žā¨žö©ŽźėžĖī žôĒŽč§. žėąŽ•ľ Žď§Ž©ī ‚ÄėÍ≥†žö©ŽüČžĚė ŪĚ°žěÖžĄĪ žä§ŪÖĆŽ°úžĚīŽďúž†úŽ•ľ žā¨žö©ŪēėŽäĒ ŪôėžěźžóźžĄú žĚľŽÖĄžóź Ūēú Ž≤ąžĚīŽĚľŽŹĄ ž≤úžčĚžĚė ͳȞĄĪ žēÖŪôĒŽ•ľ Í≤ĹŪóėŪēú Ūôėžěź‚ÄôŽ•ľ ž§Ďž¶Ě ž≤úžčĚžúľŽ°ú ž†ēžĚėŪēėŽäĒ ŽďĪ ŪŹ¨ÍīĄž†ĀžĚīÍłįŽäĒ ŪēėŽāė Žč§žÜĆ Ž™®ŪėłŪē† žąėŽŹĄ žěąŽäĒ ž†ēžĚėÍįÄ Ž™áŽ™á žóįÍĶ¨žóźžĄú žā¨žö©ŽźėÍłįŽŹĄ ŪēėžėÄŽč§[52-54]. Í∑łŽü¨Žāė ÍįĀ žěĄžÉĀžóįÍĶ¨žĚė Ž™©ž†Āžóź ŽĒįŽĚľ ÍįÄžě• Ūē©ŽčĻŪēú ž†ēžĚėŽ•ľ žĄ†ž†ēŪēėžó¨ žā¨žö©Ūēú Í≤ÉžĚīŽĮÄŽ°ú žĖīŽĖ§ ž†ēžĚėÍįÄ ŽćĒ žöįžõĒŪēú žßÄžóź ŽĆÄŪēī žĄúŽ°ú ŽĻĄÍĶźŪēėÍĪįŽāė žĚīŽ•ľ Ūôēž†ēžßĞ̥ žąė žěąŽäĒ žā¨žēąžĚÄ žēĄŽčąŽč§.
žē장ú ž†úžčúŽźú ž§Ďž¶Ě ž≤úžčĚžĚė ž†ēžĚėÍįÄ Ž™®Žď† Ž©īžóźžĄú žôĄž†ĄŪēú Í≤ÉžĚīŽĚľÍ≥† ŪēėÍłįŽäĒ žĖīŽ†ĶŽč§. Žč§ŽßĆ ŪėĄžě¨žĚė žĻėŽ£Ćž†ú žā¨žö©žóźŽŹĄ Ž∂ąÍĶ¨ŪēėÍ≥† ž§Ďž¶ĚžĚė ž≤úžčĚ ž¶ĚžÉĀžĚī žßÄžÜ掟ėŽäĒ ŪôėžěźÍĶįžĚĄ ŽĒįŽ°ú ÍĶ¨Ž∂ĄŪēī ŽāīŽäĒ žĚľžĚÄ žĚī žßąŪôė žÉĀŪÉúŽ•ľ Í∑ĻŽ≥ĶŪēėÍłį žúĄŪēú ÍįÄžě• ÍłįŽ≥łž†ĀžĚīÍ≥†ŽŹĄ ŪēĄžąė Ž∂ąÍįÄÍ≤įŪēú Í≥ľž†ēžěĄžĚÄ ŽĎźŽßźŪē† ŽāėžúĄÍįÄ žóÜŽč§. ÍĶ¨Ž∂ĄŽźú ŪôėžěźÍĶįžĚÄ ž§Ďž¶Ě ž≤úžčĚžĚė ŪäĻžĄĪžóįÍĶ¨, Ž≥Ϟ̳ Íłįž†Ą žóįÍĶ¨ ŽįŹ žÉąŽ°úžöī žĻėŽ£ĆŽ≤ē ÍįúŽįúžĚĄ žúĄŪēú žóįÍĶ¨žĚė ŽįĒŪÉēžĚī ŽźėÍłį ŽēĆŽ¨łžĚīŽč§. ŽĒįŽĚľžĄú žěĄžÉĀž†ĀžúľŽ°ú ž§Ďž¶Ě ž≤úžčĚ ŪôėžěźŽ•ľ ž†ēžĚėŪēėÍ≥† Ž∂ĄŽ•ėŪēėÍłį žúĄŪēú žú†žö©Ūēú Žį©Ž≤ēžĚĄ žįĺÍ≥†žěź ŪēėŽäĒ ŽÖłŽ†•žĚÄ žßÄžÜ掟ėžĖīžēľ Ūē† Í≤ÉžĚīŽč§
ž§Ďž¶Ě ž≤úžčĚžĚė Žč§žĖĎžĄĪ
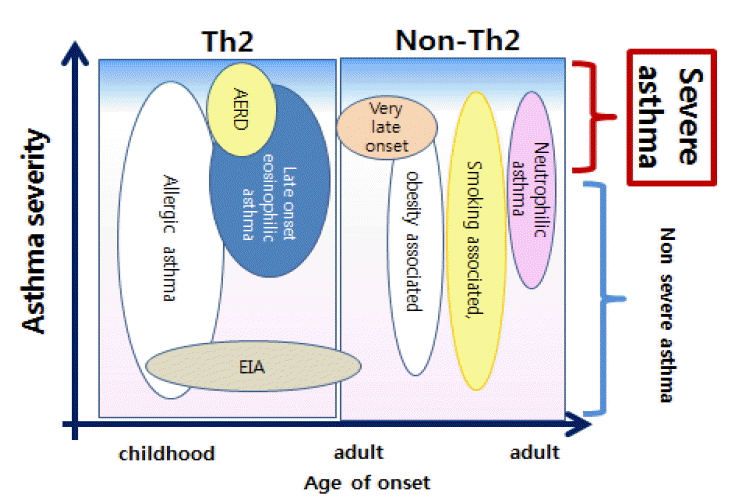
ž§Ďž¶Ě ž≤úžčĚ ž†ēžĚėŽ•ľ Žč§Ž£®ŽäĒ Žćį žěąžĖī Žėź Ūēú ÍįÄžßÄ ŽįėŽďúžčú Í≥†Ž†§Ūēīžēľ Ūē† Í≤ÉžĚÄ ž≤úžčĚžĚė Žč§žĖĎžĄĪžĚīŽč§. ž≤úžčĚžĚīŽĚľŽäĒ žßąŽ≥ĎžĚÄ ŪēėŽāėžĚė žěĄžÉĀž¶ĚŪõĄÍĶįžúľŽ°úžĄú Žč§žĖĎŪēú žßąŪôė ŪėĻžĚÄ žěĄžÉĀŪėē(phenotype)žĚĄ ŪŹ¨Ūē®Ūē† žąė žěąŽäĒŽćį, ž§Ďž¶Ě ž≤úžč̞󟞥úŽŹĄ žĚī žěĄžÉĀž†Ā Žč§žĖĎžĄĪžóź ŽĆÄŪēú žĚīžäąŽäĒ ŽŹôžĚľŪēėÍ≤Ć ž†Āžö©ŽźúŽč§. ž¶Č, žē장ú žĖłÍłČŪēú ž§Ďž¶Ě ž≤úžčĚžĚė ž†ēžĚėŽ•ľ ž†Āžö©Ūēėžó¨ ÍĶ¨Ž∂ĄŽźú ž§Ďž¶Ě ž≤úžčĚ ŪôėžěźÍĶįŽŹĄ Žß§žöį Žč§žĖĎŪēú žěĄžÉĀžĖĎžÉĀžĚĄ Ž≥īžĚłŽč§ŽäĒ Í≤ÉžĚīŽč§[21,23,55,56]. Í≥†žö©ŽüČžĚė ŪĚ°žěÖžĄĪ žä§ŪÖĆŽ°úžĚīŽďúž†ú ŽįŹ ž∂ĒÍįÄž†ĀžĚł žēĹŽ¨ľžĚĄ žā¨žö©ŪēėŽäĒ ž§ĎžóźŽŹĄ, ž£ľŽ°ú ͳȞĄĪ ž≤úžčĚ žēÖŪôĒÍįÄ ŽįėŽ≥ĶŽźėŽäĒ žěĄžÉĀžĖĎžÉĀžĚĄ Ž≥īžĚīÍłįŽŹĄ ŪēėÍ≥†, ŽĻĄÍįÄžó≠ž†Ā ÍłįŽŹĄŪŹźžáĄÍįÄ žßĄŪĖČŽźėÍłįŽŹĄ ŪēėÍ≥†[57], ž°įž†ąžĚĄ žúĄŪēī ž†Ąžč† žä§ŪÖĆŽ°úžĚīŽďúž†úžĚė žßÄžÜ枆ĀžĚł žā¨žö©žĚī ŪēĄžöĒŪēú Í≤ĹžöįŽŹĄ žěąžúľŽ©į, žä§ŪÖĆŽ°úžĚīŽďúž†úžóźŽŹĄ ž†ÄŪē≠žĄĪžĚĄ Ž≥īžĚīŽäĒ ŪôėžěźŽď§, ŽĻĄžä§ŪÖĆŽ°úžĚīŽďúžĄĪ Ūē≠žóľž¶Ěž†ú(non-steroidal anti-infammatory drugs, NSAID)žóź ŽĆÄŪēú žēĹŽ¨ľÍ≥ľŽĮľŽįėžĚĎžĚī ŽŹôŽįėŽźú ž§Ďž¶Ě ž≤úžčĚ ŪôėžěźŽď§, ŪĚ°žóįŽ†•žĚī žěąžúľŽ©īžĄú ž§Ďž¶Ě ž≤úžčĚ žĖĎžÉĀžĚĄ Ž≥īžĚīŽäĒ ŪôėžěźŽď§, Ūėłž§ĎÍĶ¨žĄĪ žóľž¶ĚžĚĄ Ž≥īžĚīŽäĒ ž≤úžčĚ[58], ŪėłžāįÍĶ¨ÍįÄ ž£ľžöĒžĄłŪŹ¨žĚł žóľž¶ĚžĚĄ Ž≥īžĚīŽāė žä§ŪÖĆŽ°úžĚīŽďúž†úžóź ŽĆÄŪēú ŽįėžĚĎžĄĪžĚī ŽĖ®žĖīžßÄŽäĒ ŪôėžěźŽď§, žēĆŽ†ąŽ•īÍłį ž≤úžčĚ žĖĎžÉĀžĚī ÍįēŪēėŽ©īžĄú ž§Ďž¶Ě ž≤úžč̞̥ ŽāėŪÉÄŽāīŽäĒ ŪôėžěźÍĶį ŽďĪ ÍįĀÍįĀ žěĄžÉĀÍ≤ĹÍ≥ľŽāė ŪäĻžßēžĚī Žč§Ž•ł žąėŽßéžĚÄ žěĄžÉĀŪėēžĚė žėąŽ•ľ Žď§ žąė žěąŽč§[23].
ž§Ďž¶Ě ž≤úžčĚžĚė Žč§žĖĎžĄĪžóź Í∑ľÍĪįŪēėžó¨ žěĄžÉĀŪėēžĚĄ Ž∂ĄŽ•ėŪēėÍ≥† Í∑ł ŪäĻžßēŽď§žĚĄ ÍłįŽįėžúľŽ°ú Ūēú žěĄžÉĀŪėēžóź ŽĆÄŪēú ž†ēžĚėŽäĒ ž†Ąž≤ī ž≤úžčĚžĚė Žč§žĖĎžĄĪÍ≥ľ Ž∂ĄŽ¶¨Ūēėžó¨ žÉĚÍįĀŪē† žąė žěąŽäĒ Ž¨łž†úÍįÄ žēĄŽčąŽč§. žė§Ū칎†§ ‚ÄėžĻėŽ£Ćž†úžóź ŽįėžĚĎŪēėŽäĒ ž≤úžčĚ‚ÄôžĚė žěĄžÉĀž†Ā Žč§žĖĎžĄĪžĚė žóįžÜ枥†žÉĀžóźžĄú, ŪēėŽāėžĚė žä§ŪéôŪ䳎üľ žēąžóźžĄúžĚė Žč§žĖĎžĄĪžúľŽ°ú žÜĆžúĄ žĻėŽ£Ćžóź Ž∂ąžĚĎŪēėŽäĒ ‚Äėž§Ďž¶Ě ž≤úžčĚ‚ÄôžĚė Žč§žĖĎžĄĪžĚĄ žĚīŪēīŪēīžēľ Ūē† Í≤ÉžĚīŽč§. žĶúÍ∑ľ žĚīŽü¨Ūēú ž≤úžčĚžĚė Žč§žĖĎžĄĪžĚĄ žĚīŪēīŪēėÍ≥† žěĄžÉĀž†ĀžĚł ŪĎúŪėĄŪėēž†Ā, Ž≥Ϟ̳ Íłįž†Ąž†Ā žł°Ž©īžóźžĄú Ž≥īŽč§ žč§ž†úž†ĀžĚł Ž∂ĄŽ•ėÍįÄ žĚīŽ£®žĖīžßÄÍ≥† žěąžúľŽ©į, žó¨Íłįžóź ž≤úžčĚžĚė ž§Ďž¶ĚŽŹĄ žĚłžěźÍįÄ ŽćĒŪēīž†ł Žč§žĖĎŪēú žł°Ž©īžĚĄ Ž™®ŽĎź ŪŹ¨ÍīĄŪēėŽäĒ ž≤úžčĚ Ž∂ĄŽ•ėÍįÄ ž†úžčúŽźėÍ≥† žěąŽč§[23]. žĶúÍ∑ľ žĚīŽü¨Ūēú ž†ĎÍ∑ľŽ≤ēžóź žĚėŪēú Ž∂ĄŽ•ėŽ•ľ Í∑łŽ¶ľ 1žóź ž†ēŽ¶¨ŪēėžėÄŽč§.
žĚīŽü¨Ūēú Žč§žĖĎŪēú žł°Ž©īžĚĄ Í≥†Ž†§Ūēú ž≤úžčĚžĚė Ž∂ĄŽ•ėŽäĒ ž≤úžčĚ žßąŪôėžóźžĄú ŽĮłŪēīÍ≤į Í≥ľž†úŽ•ľ ŪēīÍ≤įŪēėŽäĒ Žćį Í≤įž†ēž†ĀžúľŽ°ú ž§ĎžöĒŪēėŽč§. žĄúŽ°ú Žč§Ž•ł žěĄžÉĀŪėēžĚÄ ÍįĀÍłį Žč§Ž•ł Ž≥Ϟ̳ͳįž†Ąžóź žĚėŪēī ŽįúžÉĚŪē† Í≤ÉžúľŽ°ú ž∂Ēž†ēŽźėŽ©į[59] ŪäĻŪěą žÉąŽ°úžöī žĻėŽ£Ćž†úÍįÄ ŪēĄžöĒŪēú ž§Ďž¶Ě ž≤úžč̞󟞥ú žěĄžÉĀž†Ā Žč§žĖĎžĄĪžóź Í∑ľÍĪįŪēú ž†ēŪôēŪēú Ž∂ĄŽ•ėžôÄ žĚīžóź ŽĒįŽ•ł Ž≥Ϟ̳ Íłįž†Ą Í∑úŽ™Ö žóįÍĶ¨ŽäĒ ž§Ďž¶Ě ž≤úžč̞̥ Í∑ĻŽ≥ĶŪēėŽäĒ Žćį Í≤įž†ēž†ĀžĚł Žč®žīąŽ•ľ ž†úÍ≥ĶŪē† ÍįÄŽä•žĄĪžĚī ŪĀ¨Íłį ŽēĆŽ¨łžĚīŽč§.
Í≤į Ž°†
ž§Ďž¶Ě ž≤úžčĚžĚė ž†ēžĚėžôÄ ž†ēŪôēŪēú Ž∂ĄŽ•ėŽäĒ žēĄžßĀ žôĄž†ĄŪěą ž†ēŽ¶ĹŽźėžßÄ žēäžēėžúľŽ©į, ŪėĄžě¨ŽŹĄ žßĄŪĖČ ž§ĎžĚł žóįÍĶ¨ Í≥ľž†úŽĚľ Ūē† žąė žěąŽč§. ŽėźŪēú, žĻėŽ£Ćžóź ŽĆÄŪēú ŽįėžĚĎžĄĪžĚīŽĚľŽäĒ žł°Ž©īžóźžĄú ž≤úžč̞̥ ÍĶ¨Ž∂ĄŪē† ŽēĆŽäĒ ž§Ďž¶Ě ž≤úžčĚžĚī ŽāėŽ®łžßÄ ž≤úžčĚ ŪôėžěźÍĶįÍ≥ľ ÍĶ¨Ž∂ĄŽźėŽäĒ ŪēėŽāėžĚė žěĄžÉĀŪėēžĚīÍłįŽäĒ ŪēėŽāė, ž§Ďž¶Ě ž≤úžčĚ ŽėźŪēú Žß§žöį Žč§žĖĎŪēú žěĄžÉĀžĖĎžÉĀžĚĄ Ž≥īžĚīÍ≥† žěąžĖī ‚Äėž§Ďž¶Ě ž≤úžčĚ‚ÄôžĚė ž†ēžĚė ŪôēŽ¶ĹÍ≥ľ ŽćĒŽ∂ąžĖī ÍįĀÍįĀžĚė žěĄžÉĀŪėēžóź ŽĆÄŪēú Ž™ÖŪôēŪēú Ž∂ĄŽ•ėžôÄ ž†ēžĚėÍįÄ ž†ąŽĆÄž†ĀžúľŽ°ú ŪēĄžöĒŪēėŽč§. ŪėĄ žčúž†źžóźžĄú Žėź Ūēú ÍįÄžßÄ žÉĚÍįĀŪēīžēľ Ūē† Í≤ÉžĚÄ ŪėĄžě¨ ž†úžčúŽźėÍ≥† žěąŽäĒ ÍįĀ žěĄžÉĀŪėēžĚī žě•Íłįž†ĀžĚł žěĄžÉĀÍ≤ĹÍ≥ľŽ•ľ Ž≥ľ ŽēĆ žēąž†ēž†ĀžúľŽ°ú žú†žßÄŽźėŽäĒ ŪēėŽāėžĚė ŪôēŽ¶ĹŽźú žěĄžÉĀŪėēžĚī Žź† žąė žěąŽäĒžßÄžóź ŽĆÄŪēú Ž¨łž†úžĚīŽč§. ŪäĻŪěą ž§Ďž¶Ě ž≤úžč̞̥ ž†ēžĚėŪēėŽäĒ Žćį žěąžĖī, žēĄžßĀ ŽįĚŪėÄžßÄžßÄ žēäžĚÄ žĖīŽĖ§ Íłįž†Ąžóź žĚėŪēī žĚľžčúž†ĀžúľŽ°ú ŽāīžĚłžĄĪžĚė ž§Ďž¶Ě ž≤úžčĚžĚė žĖĎžÉĀžĚĄ Ž≥īžĚīŽäĒ Í≤ĹžöįŽ•ľ žč§ž†úŽ°ú žôĄž†ĄŪěą Žįįž†úŪēėÍłįŽäĒ žĖīŽ†ĶÍłį ŽēĆŽ¨łžĚīŽč§.
Í≤įŽ°†ž†ĀžúľŽ°ú, ž§Ďž¶Ě ž≤úžčĚ ž†ēžĚėŽ•ľ ŪôēŽ¶ĹŪēėÍłį žúĄŪēīžĄúŽäĒ ž≤úžčĚžĚė Žč§žĖĎžĄĪžĚĄ žĚīŪēīŪēėŽäĒ Í≥ľž†ēžĚī žĄ†ŪĖČŽźėžĖīžēľ Ūē®žĚī ŪäĻŪěą Íįēž°įŽźėžĖīžēľ Ūē† Í≤ÉžĚīŽ©į, žĚīŽ•ľ ŽįĒŪÉēžúľŽ°ú Žč§žĖĎŪēú žěĄžÉĀžóįÍĶ¨žĚė žąėŪĖČ, ÍįĀ žěĄžÉĀŪėēžĚĄ ÍĶ¨Ž∂ĄŪēī ŽāīÍ≥† Í≤ĹÍ≥ľŽ•ľ žėąžł°Ūē† žąė žěąŽäĒ ŪäĻžĚīž†ĀžĚł ŽįĒžĚīžė§ŽßąžĽ§žĚė ŽįúÍĶī, Ž≥Ϟ̳ Íłįž†ĄžóįÍĶ¨ ŽďĪžĚė ÍłįžīąžóįÍĶ¨Ž•ľ žßĄŪĖČŪēī ÍįÄŽäĒÍ≤ÉžĚī ž§Ďž¶Ě ž≤úžč̞̥ Í∑ĻŽ≥ĶŪē† žąė žěąŽäĒ žĶúžĄ†žĚė ž†ĄŽěĶžĚī Žź† Í≤ÉžĚīŽč§.



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






