žĄú Ž°†
ŪĀ¨Ž°†Ž≥ĎžĚÄ žõźžĚłžĚī Ž∂ąŽ∂ĄŽ™ÖŪēú ŽßĆžĄĪ žóľž¶ĚžĄĪ žě•žßąŪôėžĚė ŪēėŽāėŽ°ú ŽįėŽ≥Ķž†ĀžúľŽ°ú žě¨ŽįúŪēėŽ©į, žĚľŽ∂Ğ󟞥ú ŪĎúž§Äž†ĀžĚł žĻėŽ£Ćžóź Ž∂ąžĚĎŪēėŽ©į Ūē©Ž≥Ďž¶ĚžĚĄ ŽŹôŽįėŪēėÍłįŽŹĄ ŪēúŽč§. InfliximabžĚÄ žĘÖžĖĎÍīīžā¨žĚłžěź žēĆŪĆĆ (tumor necrosis factor-őĪ, TNF-őĪ)žĚė Žč®žĚľ ŪĀīŽ°†žĄĪ Ūē≠ž≤ī žĖĶž†úž†úŽ°ú Ž•ėŽßąŪčįžä§ ÍīÄž†ąžóľ, ž≤ôž∂Ē ÍīÄž†ąžóľ, ŪĀ¨Ž°†Ž≥ĎžĚė žĻėŽ£Ćžóź žā¨žö©ŽźúŽč§. ŪĀ¨Ž°†Ž≥Ď Ūôėžěź ž§Ď Íłįž°īžĚė žĻėŽ£Ćžóź ŽįėžĚĎžĚī žóÜŽäĒ ž§ĎŽďĪŽŹĄ ŽėźŽäĒ ž§Ďž¶Ě ŪôėžěźŽāė ŽąĄÍ≥ĶžĚĄ ŽŹôŽįėŪēú Í≤Ĺžöį infliximabžĚÄ ÍīÄŪēī žú†ŽŹĄ ŽįŹ žä§ŪÖĆŽ°úžĚīŽďú ÍįźŽüČ Ūö®Í≥ľžôÄ ŽćĒŽ∂ąžĖī ŽąĄÍ≥Ķ ŪŹźžáĄ ŽįŹ žú†žßĞ󟎏Ą Ūö®Í≥ľÍįÄ žěąŽč§[1]. ŪēúÍĶ≠žĚłžóźžĄúžĚė ŪĀ¨Ž°†Ž≥Ď žĻėŽ£Ćžóź žěąžĖī infliximabžĚÄ Ž∂ąžĚĎžĄĪ žě•ÍīÄ Žāī Ž≥ĎŽ≥ÄžĚīŽāė ŽąĄÍ≥Ķ Ž≥ĎŽ≥ÄžĚė žĻėŽ£Ćžóź Ūö®Í≥ľž†ĀžĚīŽāė[1], ÍłįŪöĆÍįźžóľ ž§Ď Í≤įŪēĶžĚė ŽįúžÉĚ žúĄŪóėžĚī ŽÜížēĄ[2] Í≤įŪēĶ žú†Ž≥ĎŽ•†Í≥ľ ŽįúŽ≥ĎŽ•†žĚī ŽÜížĚÄ ÍĶ≠ŽāīžóźžĄúŽäĒ Ūą¨žēĹ ž†Ą ŪõĄžóź Í≤įŪēĶ Íįźžóľ žó¨Ž∂ÄŽ•ľ ÍįźžčúŪēėŽäĒ Í≤ÉžĚī ž§ĎžöĒŪēėŽč§. Infliximab žĻėŽ£Ć žĚīŪõĄ žě†Ž≥ĶÍ≤įŪēĶžĚė žě¨ŪôúžĄĪŪôĒžóź ŽĆÄŪēú Ž≥īÍ≥†ŽäĒ ž¶ĚÍįÄŪēėÍ≥† žěąžúľŽāė ŽĻĄžě•Í≤įŪēĶžĚĄ ŪŹ¨Ūē®Ūēú ž§Ďž¶ĚžĚė Žč§ŽįúžĄĪ Í≤įŪēĶžóź ŽĆÄŪēú Ž≥īÍ≥†ŽäĒ ŽďúŽ¨ľŽ©į žēĄžßĀ ÍĶ≠Žāī Ž≥īÍ≥†ŽäĒ žóÜŽč§. ž†ÄžěźŽď§žĚÄ žě•ŪĒľ ŽąĄÍ≥ĶžĚī ŽŹôŽįėŽźėÍ≥† ŪÜĶžÉĀžĚė žĻėŽ£Ćžóź Ž∂ąžĚĎŪēú ž§Ďž¶Ě ŪĀ¨Ž°†Ž≥Ď ŪôėžěźžóźžĄú infliximab Ūą¨žēĹ ŪõĄ ŽįúžÉĚŪēú ž§Ďž¶Ě Žč§ŽįúžĄĪ Í≤įŪēĶ 1žėąŽ•ľ Í≤ĹŪóėŪēėžó¨ Ž¨łŪóĆÍ≥†žįįÍ≥ľ Ūē®ÍĽė Ž≥īÍ≥†ŪēėŽäĒŽįĒžĚīŽč§.
ž¶Ě Ž°Ä
Ūôė žěź: 30žĄł Žā®žěź
ž£ľ žÜĆ: Žįúžóī, ÍłįžĻ®
ŪėĄŽ≥ĎŽ†•: ŪôėžěźŽäĒ 8ŽÖĄ ž†Ą ŪĀ¨Ž°†Ž≥Ď žßĄŽč®ŽįõÍ≥† 7ŽÖĄ ž†Ą Ūē≠Ž¨łž£ľžúĄ ŽąĄÍ≥ĶžúľŽ°ú seton žčúžą† ŽįõžēėžúľŽ©į 6ŽÖĄ ž†Ą Ūē≠Ž¨łž£ľžúĄ ŽÜćžĖĎžúľŽ°ú Žįįžē°žą† žčúŪĖČŽįõžēėŽč§. žĚīŪõĄ 5-aminosalicylate (5-ASA)Ž•ľ Ūą¨žó¨ŪēėŽ©īžĄú žôłŽěėžóźžĄú ž∂Ēž†ĀÍīÄžįį ž§Ď Ūē≠Ž¨łž£ľžúĄžóź ŽąĄÍ≥ĶžĚī žě¨ŽįúŪēėÍ≥† ŪĀ¨Ž°†Ž≥Ď ŪôúžĄĪŽŹĄŽŹĄ žēÖŪôĒŽźėžóąŽč§. Purified protein derivative (PPD) ŪĒľŽ∂Ä ŽįėžĚĎÍ≤Äžā¨ŽäĒ žĚĆžĄĪžĚīžóąÍ≥†, ŪĚČŽ∂Ä X-žĄ† Í≤Äžā¨žóźžĄú ŪäĻžĚī žÜĆÍ≤¨ žóÜŽäĒ žÉĀŪÉúžóźžĄú, Žāīžõź 6ž£ľ ž†ĄÍ≥ľ Žāīžõź 3ž£ľ ž†Ą, žīĚ 2žį®Ž°Ä infliximab (Remicade¬ģ)žĚĄ 200 mg/day (5 mg/kg) ž†ēŽß•Ūą¨žó¨ ŽįõŽćė ž§Ď Žāīžõź 1ž£ľžĚľ ž†ĄŽ∂ÄŪĄį Žįúžóī, ÍłįžĻ®žĚī ŽįúžÉĚŪēėžó¨ ŽāīžõźŪēėžėÄŽč§.
Í≥ľÍĪįŽ†•: ŪäĻžĚīžā¨Ūē≠ žóÜžĚĆ.
žßĀžóÖŽ†•: žßĀžě•žĚł
ÍįÄž°ĪŽ†•: ŪäĻžĚīžā¨Ūē≠ žóÜžĚĆ.
žĚīŪēôž†Ā žÜĆÍ≤¨: Žāīžõź žčú žč†ž≤īŪôúŽ†•žßēŪõĄŽäĒ Ūėąžēē 130/80 mmHg, Žß•Žįēžąė 70ŪöĆ/Ž∂Ą, ŪėłŪĚ°žąė 18ŪöĆ/Ž∂Ą, ž≤īžė®žĚÄ 38.3‚ĄÉžėÄŽč§. ŪôėžěźžĚė ž†Ąžč†žÉĀŪÉúŽäĒ ŽĻĄÍĶźž†Ā ÍĪīÍįēŪēėÍ≤Ć Ž≥īžėÄÍ≥†, žĚėžčĚžĚÄ Ž™ÖŽ£ĆŪēėžėÄŽč§. Í≤įŽßČžĚÄ žįĹŽįĪŪēėžßÄ žēäžēėÍ≥† Í≥ĶŽßČžóź Ūô©Žč¨žĚÄ žóÜžóąŽč§. ŪĚČŽ∂Ä ž≤≠žßĄžÉĀ žč¨žĚĆžĚÄ ž†ēžÉĀžĚīžóąžúľŽāė, žöįžł° ŪĚČŽ∂Äžóź žąėŪŹ¨žĚĆžĚī ž≤≠žßĄŽźėžóąŽč§. Ž≥ĶŽ∂ÄŽäĒ ŪéłŪŹČŪēėÍ≥† Ž∂ÄŽďúŽü¨žõ†žúľŽ©į, ÍįĄžĚīŽāė ŽĻĄžě•žĚė žĘÖŽĆÄŽäĒ žóÜžóąÍ≥†, žĘÖŽ¨ľžĚīŽāė Ž≥ĶŽ∂ÄžĚė žēēŪÜĶžĚÄ žīČžßÄŽźėžßÄ žēäžēėŽč§. ŪäĻŽ≥ĄŪēú žč†Í≤ĹŪēôž†Ā žßēŪõĄŽäĒ žóÜžóąŽč§.
Í≤Äžā¨žč§ žÜĆÍ≤¨: Žßźžīą Ūėąžē° Í≤Äžā¨žóźžĄú ŽįĪŪėąÍĶ¨ 2,150/mm3 (Ūėłž§ĎÍĶ¨ 63.2%), ŪėąžÉČžÜĆ 12.5 g/dL, ŪėąžÜĆŪĆź 276,000/mm3žĚīžóąÍ≥†, PTŽäĒ 16.7žīą(INR 1.34), PTTŽäĒ 42.9žīąžĚīžóąŽč§. žīĚ Žč®ŽįĪžßą 8 g/dL, žēĆŽ∂ÄŽĮľ 4.1 g/dL, žīĚ ŽĻĆŽ¶¨Ž£®ŽĻą 1 mg/dL, AST 54 IU/L, ALT 47 IU/L, ALP 138 IU/L, r-GT 16 IU/L, žīĚ žĹúŽ†ąžä§ŪÖĆŽ°§ 144 mg/dL, calcium 9.4 mg/dL, BUN 9.7 mg/dL, creatinine 1.2 mg/dL, Í≥ĶŽ≥Ķ ŪėąŽčĻžĚÄ 144 mg/dLžĚīžóąŽč§. Ūėąž≤≠ž†ĄŪēīžßą Í≤Äžā¨žÉĀ Na 128 mmol/L, K 3.8 mmol/L, Cl 92 mmol/LžĚīžóąŽč§. ÍįĚŽčīÍ≤Äžā¨žÉĀ AFB smear žĖĎžĄĪžĚīžóąÍ≥† žöĒÍ≤Äžā¨ ŽįŹ ŽĆÄŽ≥ÄÍ≤Äžā¨ŽäĒ ž†ēžÉĀžĚīžóąŽč§.
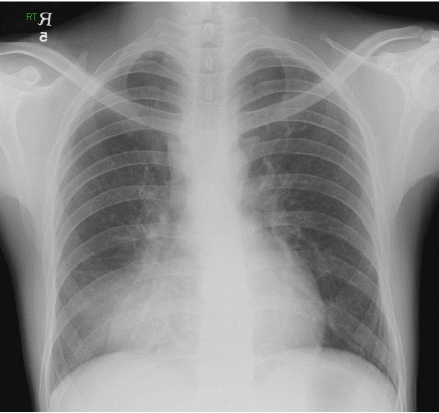
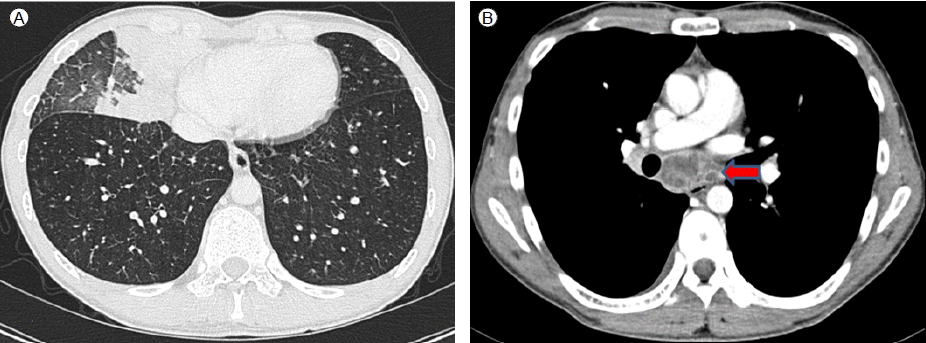
Žį©žā¨žĄ† Í≤Äžā¨: ŪĚČŽ∂Ä X-žĄ† Í≤Äžā¨(Fig. 1) ŽįŹ ŪĚČŽ∂Ä ž†ĄžāįŪôĒŽč®žłĶžī¨žėĀ(Fig. 2)žóźžĄú žöįž§ĎžóĹžóź ŪŹźÍ≤ĹŪôĒ žÜĆÍ≤¨žĚī ÍīÄžįįŽźėžóąžúľŽ©į žĘÖÍ≤©ŽŹô Ž¶ľŪĒĄž†ą žĘÖŽĆÄÍįÄ ÍīÄžįįŽźėžóąŽč§.
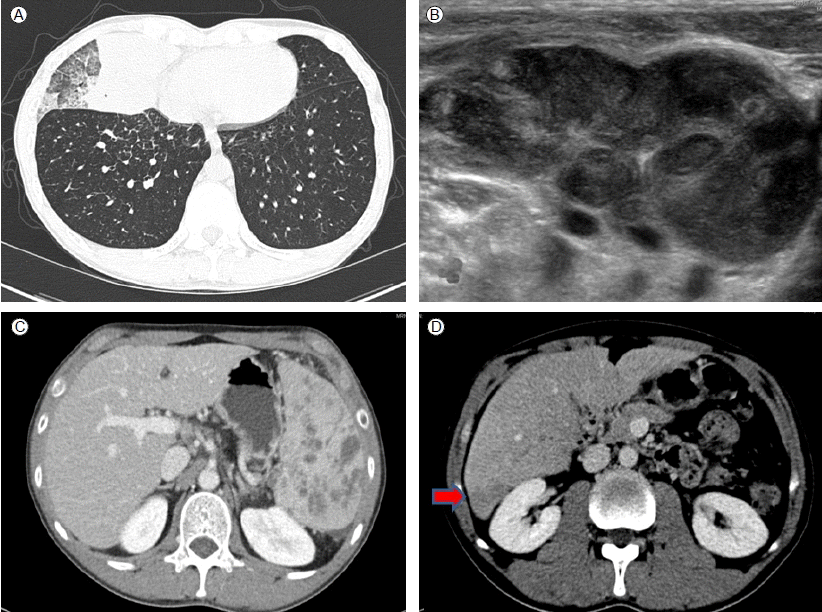
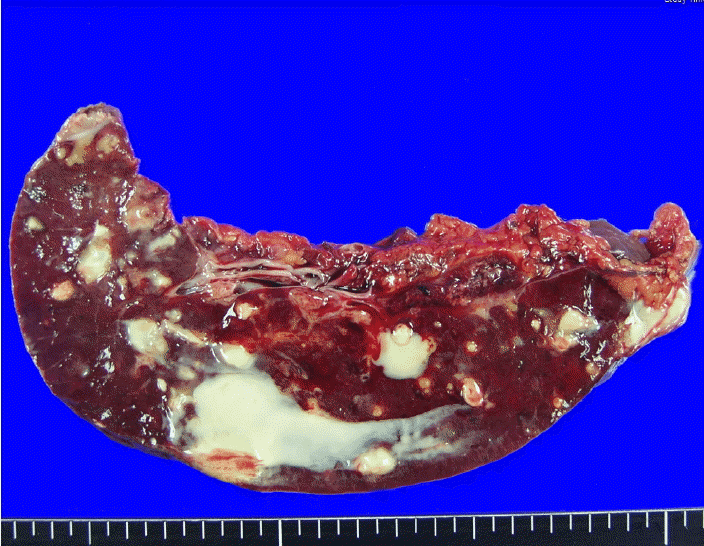
žĻėŽ£Ć ŽįŹ Í≤ĹÍ≥ľ: ŪôėžěźŽäĒ ŪŹźÍ≤įŪēĶ žßĄŽč® ŪõĄ infliximab Ūą¨žó¨Ž•ľ ž§ĎŽč®ŪēėÍ≥† 1žĚľ isoniazid 400 mg, rifampicin 600 mg, pyrazinamide 1,500 mg, ethambutol 1,200 mgžĚė Ūē≠Í≤įŪēĶ ŪĎúž§Ä Žč®Íłį žöĒŽ≤ēžĚĄ žčúžěĎŪēėžėÄŽč§. 3ÍįúžõĒÍįĄ Ūē≠Í≤įŪēĶ žĻėŽ£ĆŽ•ľ ŪēėžėÄžúľŽāė Žįúžóī ŽįŹ ÍłįžĻ®žĚī žēÖŪôĒŽźėÍ≥† ŪĚČŽ∂Ä X-žĄ†žÉĀ Í≤ĹŪôĒžôÄ Í≤ĹŽ∂Ä Ž¶ľŪĒĄž†ą žĘÖŽĆÄÍįÄ žßĄŪĖČŪēėžėÄžúľŽ©į Í∑†ž£ľ ŪėľŪē©žúľŽ°ú žēĹž†ú ÍįźžąėžĄĪ Í≤Äžā¨ÍįÄ Ž∂ąÍįÄŽä•ŪēėžėÄžúľŽāė žěĄžÉĀž†ĀžúľŽ°ú Žč§ž†ú ŽāīžĄĪ Í≤įŪēĶžĚī žĚėžč¨ŽźėžĖī 2žį® Ūē≠Í≤įŪēĶž†ú(1žĚľ cycloserine 500 mg, prothionamide 250 mg, p-aminosalicylic calcium 3.3 g, levofloxacin 500 mg, streptomycin sulfate 6 g)Ž°ú žēĹž†úŽ•ľ Ž≥ÄÍ≤ĹŪēėÍ≥†, Í≤ĹŽ∂Ä Ž¶ľŪĒĄž†ą ŽÜć Žįįžē° ŽįŹ žÜĆŪĆĆžą†žĚĄ žčúŪĖČŪēėžėÄŽč§(Fig. 3A and 3B). 2žį® Ūē≠Í≤įŪēĶž†ú Ūą¨žó¨ 12ÍįúžõĒ ŪõĄ ž¶ĚžÉĀ Ūėłž†ĄŽźėÍ≥† ŪĚČŽ∂Äž†ĄžāįŪôĒ Žč®žłĶ žī¨žėĀžÉĀ Í≤ĹŪôĒ ž†ēŽŹĄžôÄ Ž¶ľŪĒĄž†ą žĘÖŽĆÄ Ūėłž†ĄŽźėÍ≥† Í∑†ŽįįžĖĎ Í≤Äžā¨žÉĀ Í≤įŪēĶÍ∑† žĚĆž†ĄŽźėžĖī žôĄžĻė ŪĆźž†ēŽįõÍ≥† Í≤įŪēĶžēĹ ž§ĎŽč®ŪēėžėÄŽč§. Í≤įŪēĶžēĹ Ūą¨žó¨ ž§ĎŽč® 3ÍįúžõĒ Ží§ ŪôėžěźÍįÄ Ž≥ĶŪÜĶžĚĄ ŪėłžÜĆŪēėžó¨ žčúŪĖČŪēú Ž≥ĶŽ∂Ä ž†ĄžāįŪôĒ Žč®žłĶžī¨žėĀžÉĀ ŽĻĄžě•Í≤įŪēĶ žÜĆÍ≤¨žóź Ūē©ŽčĻŪēėžó¨ (Fig. 3C) ŽĻĄžě•ž†ąž†úžą†žĚĄ žčúŪĖČŪēėžėÄžúľŽ©į(Fig. 4) 2žį® Ūē≠Í≤įŪēĶž†úŽ•ľ žě¨ Ūą¨žó¨ŪēėžėÄŽč§. 3ÍįúžõĒÍįĄ 2žį® Ūē≠Í≤įŪēĶž†ú Ūą¨žó¨ ŪõĄ Ž≥ĶŪÜĶžĚĄ ž£ľžÜĆŽ°ú žčúŪĖČŪēú Ž≥ĶŽ∂Ä ž†ĄžāįŪôĒ Žč®žłĶžī¨žėĀÍ≥ľ ÍįĄ ž°įžßĀÍ≤Äžā¨Ž°ú ÍįĄ Í≤įŪēĶžĚĄ žßĄŽč®ŪēėÍ≥†(Fig. 3D) 1žį® Í≤įŪēĶžēĹ(1žĚľ isoniazid 400 mg, rifampin 600 mg, pyrazinamide 1,500 mg, ethambutol 1,200 mg)žúľŽ°ú žēĹž†ú Ž≥ÄÍ≤ĹŪēėžó¨ Ūą¨žēĹŪēėžėÄžúľŽ©į, 3ÍįúžõĒ ŪõĄ ž∂Ēž†ĀÍīÄžįįŪēú Ž≥ĶŽ∂Ä ž†ĄžāįŪôĒ Žč®žłĶžī¨žėĀžÉĀ ÍįĄ Í≤įŪēĶ Ūėłž†ĄŽźėžĖī Í≥ĄžÜć žôłŽěė ž∂Ēž†ĀÍīÄžįį ž§ĎžĚīŽč§.
Í≥† žįį
ŪĀ¨Ž°†Ž≥ĎžĚÄ ŽąĄÍ≥Ķ ŽįŹ ŪėĎžį©Í≥ľ ÍįôžĚÄ Ūē©Ž≥Ďž¶ĚžĚĄ ŽŹôŽįėŪēėÍ≥† ŽįėŽ≥Ķž†ĀžúľŽ°ú žě¨ŽįúŪēėŽäĒ ŽāúžĻėžĄĪ žßąŪôėžĚīŽč§. ŪĀ¨Ž°†Ž≥ĎžĚė žĻėŽ£ĆŽ°ú 5-aminosalicylate (5-ASA), Ūē≠žÉĚž†ú, žä§ŪÖĆŽ°úžĚīŽďú ŽďĪžĚī žĚľžį®žēĹž†úŽ°ú žā¨žö©ŽźúŽč§. Í∑łŽü¨Žāė ŪĀ¨Ž°†Ž≥ĎžĚė žĻėŽ£Ćžóź žěąžĖī žä§ŪÖĆŽ°úžĚīŽďúžóź Ž∂ąžĚĎžĄĪžĚīÍĪįŽāė žĚėž°īž†ĀžĚł Í≤Ĺžöį, ŽąĄÍ≥Ķ Ž≥ĎŽ≥Ğ̥ ŽŹôŽįėŪēú Í≤Ĺžöįžóź TNF-őĪ Žč®žĚľ ŪĀīŽ°†žĄĪ Ūē≠ž≤ī žĖĶž†úž†úžĚł infliximabžĚī žā¨žö©ŽźėŽ©į, ÍĶ≠Žāīžôłž†ĀžúľŽ°ú žó¨Žü¨ žóįÍĶ¨Žď§žĚĄ ŪÜĶŪēī Ūö®Í≥ľž†ĀžĚł žĻėŽ£Ćž†úžěĄžĚī ž¶ĚŽ™ÖŽźėžóąŽč§[1].
Í∑łŽü¨Žāė infliximabžĚÄ TNFžĚė žěĎžö©žĚĄ žį®Žč®ŪēėÍ≥† T-Ž¶ľŪĒĄÍĶ¨žĚė ž¶ĚÍįÄŽ•ľ žĖĶž†úŪēėžó¨ ÍłįŪöĆÍįźžóľ ž§Ď Í≤įŪēĶžĚĄ ŽĻąŽ≤ąŪēėÍ≤Ć ŽįúžÉĚžčúŪā§Ž©į, žÉąŽ°úžöī Í≤įŪēĶÍ∑†žĚė ÍįźžóľŽ≥īŽč§ŽäĒ žě†Ž≥ĶÍ≤įŪēĶžĚĄ ŪôúžĄĪŪôĒžčúžľú ŽįúŽ≥ĎŪēėÍ≤Ć ŪēúŽč§[2,3]. ŪŹźŪŹ¨ Žāī ž°īžě¨ŪēėŽäĒ ŽĆÄžčĚžĄłŪŹ¨ŽäĒ Í≤įŪēĶÍ∑†žĚĄ ŪÉźžčĚŪēėŽ©ī TNFŽ•ľ žú†Ž¶¨ŪēúŽč§. žú†Ž¶¨Žźú TNFŽäĒ Í≥ľžāįŪôĒŽ¨ľ žÉĚžĄĪžĚĄ žú†ŽŹĄŪēėžó¨ ŽĆÄžčĚžĄłŪŹ¨ Žāī Í≤įŪēĶÍ∑†žĚĄ žā¨Ž©łŪēėÍ≥†, B-Ž¶ľŪĒĄÍĶ¨žôÄ T-Ž¶ľŪĒĄÍĶ¨Ž•ľ ŪôúžĄĪŪôĒŪēėžó¨ žĄłŪŹ¨Ž©īžó≠žĚĄ ŪÜĶŪēī Í≤įŪēĶÍ∑†žĚė žĄłŪŹ¨žā¨Ž©łžĚĄ žú†ŽŹĄŪēėžó¨ žú°žēĄžĘ̥֞ ŪėēžĄĪŪēúŽč§ [3]. InfliximabžĚÄ žú°žēĄžĘ̥֞ ŪėēžĄĪŪēėÍ≥† žú†žßÄŪēėŽäĒ Žćį ŪēĄžąėž†ĀžĚł TNFŽ•ľ ž§ĎŪôĒžčúžľú žĚīŽü¨Ūēú Žį©žĖīÍłįž†ĄžĚĄ žĖĶž†úŪēėÍ≥† T-Ž¶ľŪĒĄÍĶ¨žĚė žÉĚžĄĪžĚĄ ŽßČžĚĆžúľŽ°úžć®, žě†Ž≥ĶÍ≤įŪēĶžĚĄ ÍįĞߥ ŪôėžěźžóźžĄú žú°žēĄžĘÖžĚė Ž¨ľŽ¶¨ž†ĀžĚł Žį©žĖīŽßČ ÍłįŽä•žĚĄ žÉĀžč§žčúžľú Í≤įŪēĶžĚĄ žě¨ŪôúžĄĪŪôĒŪēėÍ≥† ŽĻ†Ž•īÍ≤Ć žßĄŪĖČŪēėÍ≤Ć ŪēúŽč§[3].
ŪĀ¨Ž°†Ž≥ĎžĚė žĻėŽ£Ćž†úŽ°ú infliximabžĚĄ žā¨žö© ŪõĄ Í≤įŪēĶžĚė ŽįúžÉĚŽ•† ŽėźŽäĒ ŽįúŽ≥ĎŽ•†žĚÄ ž†ēŪôēŪěą žēĆ žąė žóÜžúľŽāė Baker ŽďĪ[4]žĚÄ 1998ŽÖĄ žĚīŪõĄ infliximabžĚĄ žā¨žö©Ūēú 17,500Ž™ÖžĚė ŪôėžěźŽď§ ž§Ď 101Ž™ÖžóźžĄú Í≤įŪēĶžĚī ŽįúŽ≥ĎŪēėžėÄžúľŽ©į, žĚī ž§Ď 21Ž™ÖžĚī ŪĀ¨Ž°†Ž≥Ϟ󟞥ú infliximabžĚĄ žā¨žö©Ūēú Í≤ĹžöįŽĚľÍ≥† Ž≥īÍ≥†ŪēėžėÄŽč§. ÍĶ≠ŽāīžĚė Í≤Ĺžöį infliximab Ūą¨žó¨ ŪõĄ ŽįúžÉĚŪēú Í≤įŪēĶžĄĪ ŽáĆžąėŽßČžóľ 1žėąÍįÄ Ž≥īÍ≥†ŽźėžóąžúľŽ©į[5], Ūēú žóįÍĶ¨žóźžĄú 40Ž™ÖžĚė ŪĀ¨Ž°†Ž≥Ď ŪôėžěźžóźžĄú infliximab žā¨žö© ŪõĄ 1Ž™ÖžĚė žÜ掶ŞĄĪ Í≤įŪēĶžĚī ŽįúŽ≥ĎŽźėžóąžúľŽāė[1], ž¶ĚŽ°ÄžôÄ ÍįôžĚī ŪŹź, Ž¶ľŪĒĄž†ą, ŽĻĄžě• ŽįŹ ÍįĄ ŽďĪžóź Žč§ŽįúžĄĪ Í≤įŪēĶžĚī ŽįúžÉĚŪēú žėąŽäĒ Ž≥īÍ≥†ŽźėžßÄ žēäžēėŽč§. InfliximabžĚÄ ŪĀ¨Ž°†Ž≥Ď žĻėŽ£Ć žčú 5 mg/kgžĒ© 2ž£ľ ÍįĄÍ≤©žúľŽ°ú 3ŪöĆ ž†ēŽß•Ūą¨žó¨ŪēėŽ©į, žēĹŪö®ŽäĒ 2ÍįúžõĒÍįĄ žßÄžÜ掟ėÍ≥† žēĹž†úžĚė ž≤ę Ūą¨žěÖŽ∂ÄŪĄį Í≤įŪēĶžĚī ŽįúŽ≥ĎŪēėÍłįÍĻĆžßÄžĚė ÍłįÍįĄžĚÄ ŪŹČÍ∑† 12ž£ľŽ°ú žēĆŽ†§ž†ł žěąŽč§[2,3]. Ž≥ł ž¶ĚŽ°ÄŽäĒ žĚīž†Ąžóź Í≤įŪēĶ Íįźžóľ Ž≥ĎŽ†•žĚī žóÜÍ≥†, infliximab Ūą¨žó¨ ž†Ą žčúŪĖČŪēú ŪĚČŽ∂Ä X-žĄ† žī¨žėĀžÉĀ Í≤įŪēĶžĚė ŽįėŪĚĒžĚī žóÜžóąžúľŽ©į PPD ŪĒľŽ∂ÄŽįėžĚĎÍ≤Äžā¨ žĚĆžĄĪžúľŽ°ú ÍįźžóľÍłįž†ĄžúľŽ°ú žīą ÍįźžóľžĚė ÍįÄŽä•žĄĪžĚĄ Žįįž†úŪē† žąė žóÜžúľŽāė, infliximab Ūą¨žó¨ ŪõĄ 8ž£ľžóź Í≤įŪēĶžĚī ŽįúŽ≥ĎŪēú ž†źžĚĄ Í≥†Ž†§ŪēėŽ©ī Í≤įŪēĶžĚė ŽįúŽ≥ĎžĚī infliximabÍ≥ľ žóįÍīÄŽźėžĖī žěąŽč§Í≥† ž∂Ēž†ēŽźúŽč§. Í≤įŪēĶžĚė Íįźžóľ Í≤ĹŽ°úŽäĒ žÉąŽ°úžöī Í≤įŪēĶÍ∑†žĚė ÍįźžóľÍ≥ľ žě†Ž≥ĶÍ≤įŪēĶžĚė ŪôúžĄĪŪôĒŽ°ú ÍĶ¨Ž∂ĄŽźėŽ©į, žĚī ŽĎėžĚÄ Í≤įŪēĶžĚė Í≥ľÍĪįŽ†•, Í≤įŪēĶ ŪôėžěźžôÄžĚė ž†ĎžīČ žó¨Ž∂Ä, ŪĚČŽ∂Ä žėĀžÉĀ žÜĆÍ≤¨ ŽďĪžúľŽ°ú ÍĶ¨Ž≥ĄŪēī Ž≥ľ žąė žěąžßÄŽßĆ žôĄž†ĄŪēú ÍįźŽ≥ĄžóźŽäĒ ŪēúÍ≥ĄÍįÄ žěąŽč§. ŽĎź Íłįž†Ąžóź ŽĒįŽ•ł ž†ēŪôēŪēú ŽįúŽ≥Ď Ž∂ĄŪŹ¨ŽäĒ Ž≥īÍ≥†Žźú ŽįĒÍįÄ žóÜžúľŽ©į ŽĆÄŽ∂ÄŽ∂Ą Ž¨łŪóƞ󟞥ú žě†Ž≥Ķ Í≤įŪēĶžĚė žě¨ŪôúžĄĪŪôĒžóź žĚėŪēú ŽįúŽ≥ĎžúľŽ°ú ž∂Ēž†ēŪēėÍ≥† žěąŽč§[2,3].
ÍĶ≠ŽāīŽäĒ Í≤įŪēĶžĚė žú†Ž≥ĎŽ•†Í≥ľ ŽįúŽ≥ĎŽ•†žĚī ŽÜíÍ≥†, TNF-őĪ ÍłłŪē≠ž†ú žā¨žö©žĚī ž¶ĚÍįÄŪē®žóź ŽĒįŽĚľ Í≤įŪēĶžĚė ŽįúŽ≥ĎžĚī ž¶ĚÍįÄŪē† žąė žěąžĖī Í≤įŪēĶ žĻėŽ£ĆÍĶįžĚė žĄ†ž†ē, žĻėŽ£Ć, žĄ†Ž≥ĄÍ≤Äžā¨ÍįÄ ž§ĎžöĒŪēėŽč§. Í≤įŪēĶ ÍįźžóľžĚė Í≥†žúĄŪóėÍĶįžĚÄ Í≤įŪēĶ ŽįúŽ≥ĎŽ•†žĚī ŽÜížĚÄ žßÄžó≠žóźžĄú ž∂úžÉĚŪēú žěź, ŽßąžēĹ Ž≥Ķžö©žěź, Í≥†Ž†Ļžěź ŽďĪžĚīŽ©į, Íįźžóľ žčú ŪôúŽŹôžĄĪ Ž≥ĎŽ≥ÄžúľŽ°ú žĚīŪĖČŪēėÍłį žČ¨žöī Í≥†žúĄŪóėÍĶįžĚÄ Ž©īžó≠ Ž∂Äž†Ą ŽįĒžĚīŽü¨žä§ Íįźžóľžěź, Í≥ľÍĪį Í≤įŪēĶ Íįźžóľžěź, Ž©īžó≠ žĖĶž†ú žĻėŽ£ĆŽ•ľ ŽįõŽäĒ žěź, Ž©īžó≠ ž†ÄŪēė žĚłžěź(ŽčĻŽá®, žč†žßąŪôė, žēÖžĄĪžĘÖžĖĎ, žėĀžĖĎ žč§ž°į)Ž•ľ žßÄŽčĆ žěź ŽďĪžĚī žěąŽč§[3]. žĚīŽü¨Ūēú Í≥†žúĄŪóėÍĶįžóźžĄú TNF-őĪ ÍłłŪē≠ž†úŽ•ľ žā¨žö©ŪēėÍłį ž†Ą Í≤įŪēĶžóź ŽĆÄŪēú Ž≥ĎŽ†•žĚĄ ž≤≠ž∑®ŪēėÍ≥†, ŪĚČŽ∂Ä X-žĄ† žī¨žėĀÍ≥ľ tuberculin ŪĒľŽ∂Ä ŽįėžĚĎÍ≤Äžā¨Ž•ľ žčúŪĖČŪēėžó¨ žě†Ž≥ĶÍįźžóľžĚī žĚėžč¨ŽźėŽ©ī žėąŽį©ž†Ā žĻėŽ£ĆŽ•ľ žĄ†ŪĖČŪēėžó¨žēľ ŪēúŽč§[3]. ÍĶ≠ŽāīžóźžĄúŽŹĄ 2004ŽÖĄžóź TNF-őĪ ÍłłŪē≠ž†ú žā¨žö© žčú žě†Ž≥ĶÍ≤įŪēĶžĚė žĻėŽ£Ć žßÄžĻ®žĚĄ Í∑úž†ēŪēėžó¨ žĄ†Ž≥ĄÍ≤Äžā¨Ž°ú PPD Í≤Äžā¨žôÄ ŪĚČŽ∂Ä X-žĄ† Í≤Äžā¨Ž•ľ žčúŪĖČŪēėÍ≥†, ŪēĄžöĒ žčú žėąŽį©ž†Ā Ūē≠Í≤įŪēĶ žĻėŽ£ĆŽ•ľ ŪēėŽŹĄŽ°Ě Í∂Ćžě•ŪēėÍ≥† žěąŽč§[6]. Í∑łŽü¨Žāė ÍĶ≠ŽāīžĚė BCG ž†ĎžĘÖŽ•†žĚī 90% žĚīžÉĀžĚīžĖīžĄú PPD Í≤Äžā¨žĚė žúĄ žĖĎžĄĪ ŽĻąŽŹĄÍįÄ ŽÜíÍ≥†, žóľž¶ĚžĄĪ žě•žßąŪôė, ŪäĻŪěą žä§ŪÖĆŽ°úžĚīŽďúžôÄ Ž©īžó≠ žĖĶž†úž†úŽ•ľ Ž≥Ķžö©ŪēėŽäĒ Í≤ĹžöįŽäĒ žúĄ žĚĆžĄĪžĚė ŽĻąŽŹĄÍįÄ ŽÜížēĄ žě†Ž≥ĶÍ≤įŪēĶ žßĄŽč®žóź žěąžĖī PPD Í≤Äžā¨žĚė Ūö®žö©žĄĪžóźŽäĒ ž†úŪēúž†źžĚī žěąŽč§[7]. žĶúÍ∑ľžóź ÍįúŽįúŽźú interferon-gamma release assay (IGRA)ŽäĒ Í≤įŪēĶÍįźžóľ žßĄŽč® žčú ŪäĻžĚīŽŹĄ ŽįŹ ŽĮľÍįźŽŹĄÍįÄ ŽÜíŽč§ŽäĒ žĚľŽ∂Ä Ž≥īÍ≥†Žď§žĚī žěąžĖī Í∑ł žā¨žö©žĚī ž¶ĚÍįÄŪēėÍ≥† žěąŽč§. žěĄžÉĀž†ĀžúľŽ°ú žě†Ž≥ĶÍ≤įŪēĶžĚī žĚėžč¨žĚī ŽźėŽāė PPD Í≤Äžā¨ÍįÄ žĚĆžĄĪžĚł Í≤Ĺžöį, IGRA Í≤įÍ≥ľŽ•ľ Ūē®ÍĽė Í≥†Ž†§ŪēīžĄú žě†Ž≥ĶÍ≤įŪēĶžĚė žú†Ž¨īŽ•ľ ŪĆźŽč®ŪēėŽäĒ Í≤ÉžĚī ŽŹĄžõÄžĚī Žź† žąė žěąŽč§[8]. Ž≥ł ž¶ĚŽ°ÄžóźžĄúŽŹĄ Í≤įŪēĶžĚė Ž≥ĎŽ†•žĚī žóÜÍ≥†, ŪĚČŽ∂Ä X-žĄ† Í≤Äžā¨žôÄ PPD Í≤Äžā¨žóźžĄú žĚĆžĄĪžĚīžóąžúľŽāė infliximab žĻėŽ£Ć ŪõĄ Žč§ŽįúžĄĪ Í≤įŪēĶžĚī ŽįúžÉĚŪēėžėÄŽč§.
Ž©īžó≠žĖĶž†úž†úŽ•ľ žā¨žö© ŪõĄ ŽįúžÉĚŪēú Í≤įŪēĶžĚÄ žĚľŽįėž†ĀžĚł Í≤ĹžöįŽ≥īŽč§ ŽćĒžöĪ žč¨ŪēėŽ©į ŽĻ®Ž¶¨ žßĄŪĖČŪēėŽäĒ Í≤ÉžĚī žĚľŽįėž†ĀžĚīŽāė Í≤įŪēĶžĻėŽ£ĆŽ•ľ žčúžěĎŪēėŽ©ī žĻėŽ£Ćžóź ŽĆÄŪēú ŽįėžĚĎžĚÄ ž†ēžÉĀžĚłÍ≥ľ ŪĀį žį®žĚīÍįÄ ŽāėžßÄ žēäŽäĒŽč§[2]. Í∑łŽü¨Žāė Ž≥ł ž¶ĚŽ°ÄŽäĒ 1žį® Í≤įŪēĶž†ú žā¨žö© ŪõĄ ž¶ĚžÉĀžĚī žēÖŪôĒŽźėžĖī Žč§ž†ú ŽāīžĄĪ Í≤įŪēĶ žĚėžč¨Ūēėžóź 2žį® Ūē≠Í≤įŪēĶž†úÍĻĆžßÄ žā¨žö©ŪēėžėÄžúľŽāė, žĚīŽäĒ Í≤įŪēĶžĻėŽ£Ć ŪõĄ ŽįúžÉĚŪēú žó≠žĄ§ž†Ā ŽįėžĚĎ(paradoxical reaction)žúľŽ°ú žÉĚÍįĀŽźúŽč§. žó≠žĄ§ž†Ā ŽįėžĚĎžĚīŽěÄ Ūē≠Í≤įŪēĶž†ú Ūą¨žó¨ ŽŹĄž§Ď žěĄžÉĀž†ĀžúľŽ°ú žĻėŽ£Ćžč§ŪĆ®žĚė Žč§Ž•ł žĄ§Ž™Ö ÍįÄŽä•Ūēú žĚīžú† žóÜžĚī žĻėŽ£Ć žčúžěĎ ŽčĻžčúžĚė Ž≥ĎŽ≥ÄžĚī žēÖŪôĒŽźėÍĪįŽāė žÉąŽ°úžöī Ž≥ĎŽ≥ÄžĚī žÉĚÍłįŽäĒ ŪėĄžÉĀžĚĄ ŽßźŪēúŽč§. Garcia ŽďĪ[9]žĚÄ 1999ŽÖĄŽ∂ÄŪĄį 2003ŽÖĄÍĻĆžßÄ infliximabžĚĄ Ūą¨žó¨ŽįõžĚÄ 284Ž™ÖžĚĄ 42ÍįúžõĒ ŽŹôžēą ž∂Ēž†ĀÍīÄžįįŪēú Í≤įÍ≥ľ žĚī ž§Ď 6Ž™Ö(2.1%)žĚė ŪôėžěźžóźžĄú Í≤įŪēĶžĚī ŽįúžÉĚŪēėžėÄžúľŽ©į, 6Ž™Ö ž§Ď 4Ž™ÖžĚė(67%)žĚė ŪôėžěźžóźžĄú žó≠žĄ§ž†Ā ŽįėžĚĎžĚī ÍīÄžįįŽźėžóąžĚƞ̥ Ž≥īÍ≥†ŪēėžėÄŽč§.
TNF-őĪ ÍłłŪē≠ž†ú žā¨žö© ŪõĄ Í≤įŪēĶ ŽįúžÉĚžĚė 97%ÍįÄ 7ÍįúžõĒ Žāīžóź žßĄŽč®ŽźėžóąÍ≥†, žėąŽį©ž†ĀžúľŽ°ú žĻėŽ£ĆŪēú Í≤Ĺžöį žēĹ 4ÍįúžõĒ Žāīžóź Í≤įŪēĶžĚī ŽįúžÉĚŪēėžėÄŽč§[10]. ÍĶ≠ŽāīžóźžĄú Ž≥īÍ≥†Žźú ž¶ĚŽ°ÄžóźžĄúŽŹĄ 1ŽÖĄ žĚīŽāīžóź Í≤įŪēĶžĚī ŽįúŽ≥ĎŪēėžėÄŽč§[1,5]. ŽĒįŽĚľžĄú TNF-őĪ ÍłłŪē≠ž†ú žā¨žö© ŪõĄ žĄłŽįÄŪēėÍ≥† ž£ľÍłįž†ĀžĚł ÍīÄžįįžĚī ŪēĄžöĒŪēėŽ©į, ŪäĻŪěą 1ŽÖĄ Žāīžóź Í≤įŪēĶ ŽįúŽ≥Ď ÍįÄŽä•žĄĪžóź ŽĆÄŪēėžó¨ ž£ľžĚė ÍĻäžĚÄ ÍīÄžįįžĚī ŪēĄžöĒŪēėŽč§.



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






