증 례
환 자: 여자, 77세
주 소: 호흡 곤란, 어지럼증
현병력: 일주일 전부터 전신쇠약감이 있어 왔고 내원 당일 호흡곤란과 어지러움이 발생하여 응급실 내원하였다.
과거력: 5년 전 고혈압 진단받고 Olmesartan 12.5 mg 1회/1일, Hydrochlorothiazide 12.5 mg 1회/1일 투약 중이었나 최근 한달 전 25 mg로 증량하였다. 이외에 다른 과거력은 없었다.
사회력: 특이 사항 없었다.
가족력: 특이 사항 없었다.
신체 검사 소견: 내원 당시 활력징후는 혈압 160/90 mmHg, 맥박 42회/분, 체온 36.6℃, 호흡수 22회/분이었으며, 급성병색이었고 의식은 명료하였다. 신체검사에서 흉부 청진상 심음은 규칙적이었으며 잡음은 청진되지 않았다. 호흡음은 깨끗하였다. 혀가 말라 있었고 피부 긴장도는 떨어져 있었다. 복부에서 간이나 비장의 종대소견은 없었다. 사지에서 부종도 없었다.
검사실 소견: 병원 내원 당시 시행한 검사상 백혈구 10,030/mm3, 혈색소 10.7 g/dL, 헤마토크릿 29.1%, 혈소판 255,000/mm3이었고, 혈청 포도당 111 mg/dL, Na 118 mEq/L, K 4.5 mEq/L, 혈청 삼투압 252 mOsm/kg, 소변 삼투압 256 mOsm/kg, 소변 나트륨 31 mEq/L, 혈중요소질소 13.7 g/dL, 크레아티닌 0.86 mg/dL이었으며, CPK 222 IU/L, CK-MB 5.3 ng/mL, 응급 Tropnin t test는 음성이었다. Cholesterol 132 mg/dL, CRP 0.52 mg/dL이었다. 동맥혈 가스 검사에서 pH 7.47, pCO2 41.3 mmHg, pO2 66.0 mmHg, HCO3 19.0이었다. 갑상선 기능 검사인 free T4 1.24 ng/dL, T3 0.98 ng/mL, Thyroid stimulating hormone 1.450 uIU.mL으로 정상이었으며 부신피질기능검사 또한 정상이었다.
방사선 검사: 약간의 심비대를 보였고 폐울혈 소견은 보이지 않았다.
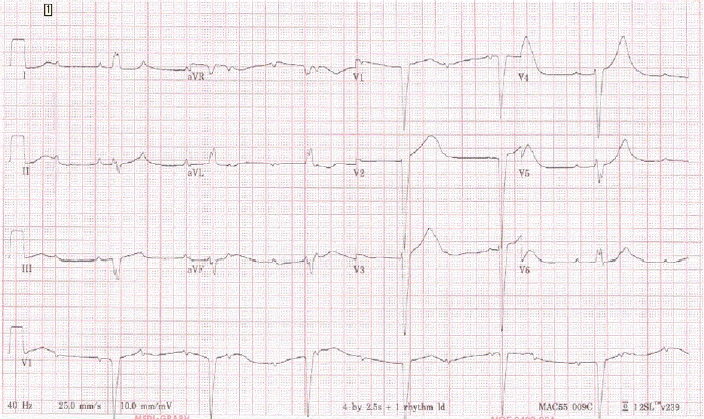
심전도 소견: 표준 12 유도 심전도상 분당 41회의 완전방실차단 소견이 보였다(Fig. 1).
심초음파 소견: 약간의 심비대를 보였고 경증의 승모판역류증이 관찰되었으나 심실수축기능은 정상이었으며 심실의 국소 벽운동 장애는 보이지 않았다.
관상동맥조영술 소견: 관상동맥에 유의한 협착소견은 보이지 않았다.
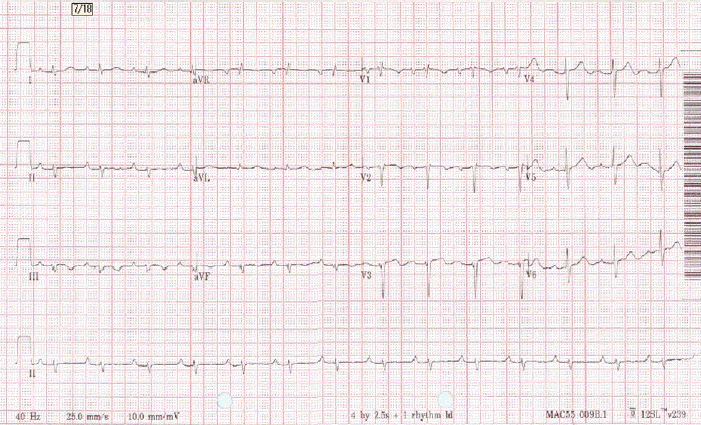
치료 경과: 환자의 혈압과 의식은 안정적이었으나 맥박수가 30-40회/분로 지속되어 임시형 심박동기를 삽입하였다. 전해질 검사상 혈청 나트륨이 118 mEq/L로 감소되어 있어 3% NaCl로 교정을 시작하였다. 심혈관계 중환자실에서 24시간 심전도 모니터링하에 관찰하였고 다음날 혈청 나트륨 126 mEq/L로 교정되었으며 임시형 심박동기의 작동을 멈추었을 때 방실전도를 회복하였다(Fig. 2). 제3병일째까지 방실 전도 회복이 유지되어 임시형 심박동기는 제거하였다. 혈청 나트륨 수치는 정상까지 회복되었다. 감염증으로 인한 백혈구 증가증을 감별하기 위해 응급실 내원시 시행한 혈액배양 검사는 음성이었으며 입원일 다음날 시행한 혈액검사상 백혈구 수치는 7,880/mm3로 회복되었다. 입원 이후 심장 효소수치 등의 혈액검사는 혈청 나트륨 수치 외에 모두 정상이었다. 방실전도와 혈청 나트륨 수치가 정상으로 유지되어 퇴원 후 3개월째 완전방실차단의 재발 없이 외래 추적관찰 중이다.
고 찰
저나트륨혈증의 원인으로는 이뇨제 등의 약물, 구역과 구토, 항이뇨 호르몬 분비 이상 증후군(SIADH), 간부전, 신부전, 심부전, 갑상선 기능 저하, 부신 피질 기능 저하, 일차성 번갈 다음증 등으로 다양하며, 하나 이상의 원인이 복합된 경우도 흔하다[6]. 저나트륨혈증의 주된 발생 원인은 Thiazide 이뇨제였으며 Thiazide 유발 저나트륨혈증은 여성, 고령환자에서 통계적으로 의미있게 발생 빈도가 높아서 위험인자로 간주할 수 있다[7]. 본 환자의 경우 최근 한 달 전 hydrochlorithiazide계 이뇨제를 증량하였다. 저삼투성 저나트륨혈증이었으며 소변 삼투압은 100 mOsm/kg 이상이었고, 혀가 말라있었고, 피부 긴장도가 떨어진 것으로 보아 세포외액의 부피는 감소되어 있었다. 소변 나트륨 농도도 20 mEq/L 이상이었다. 고령의 여성으로 위험인자도 갖고 있었다. 종합해 볼 때 thiazide계 이뇨제로 인한 저나트륨혈증이 합당하다고 판단되었다.
전해질 이상으로 인한 완전방실차단은 주로 고칼륨혈증이 원인이며 그것은 휴지막 전위가 감소하고 활동 전위의 지속 기간이 감소하며 전도속도가 감소하기 때문이다[8]. 하지만 본 증례에서는 완전방실차단의 원인이 저나트륨혈증과 관련된 것으로 판단하였다. 분리된 동물심장에 저농도의 나트륨수액을 주입하여 저나트륨혈증을 만든 상태에서 박동수, 흥분성, 전도속도가 감소하며 방실 해리가 발생하는 것을 보고하였다[9]. 돼지를 이용한 실험에서 나트륨 농도가 떨어질수록 PQ 간격, 방실차단 빈도가 늘어나며 QRS 군의 확장이 발생하여 그로 인해 방실간이나 심실간의 전도장애가 발생하였음을 보고하였다[10]. 개에서 QRS 군의 확장을 유도하기 위해 고칼륨혈증을 만든 상태에서 고농도의 나트륨수액을 주입한 결과 QRS군의 감소가 발생하였으며[11,12] 토끼심장에 칼슘길항제인 verapamil로 2:1 전도비의 2도 방실차단을 만든 상태에서 고농도의 나트륨수액을 주입함으로써 1:1 전도를 회복한 연구도 보고되었다[13]. 이런 연구들은 나트륨의 농도가 심장 전도의 변화에 영향을 미칠 수 있다는 증거일 것이다. 하지만 나트륨농도의 변화가 인체의 심전도계에 미치는 영향에 대한 연구는 드물다. 인체에 대한 연구 중에 QRS군의 확장이 있는 고칼륨혈증, 저나트륨혈증 환자 4명에 대한 보고가 있었다. 이들에게 고농도의 나트륨수액을 주입함으로써 심전도에서 QRS 군이 정상적으로 회복되는 것을 관찰하였다[14].
또 한 연구에서는 정신분열증 환자 중 지나친 수분섭취로 인한 저나트륨혈증 환자를 대상으로 한 연구에서 유의하게 심실전도속도가 느려짐을 보고하였다[15]. 이런 보고는 저나트륨혈증이 심장의 전도계에 영향을 미쳐 전도장애를 일으킬 수 있다는 증거가 될 것이다. 본 환자는 항고혈압제로 Olmesartan 12.5 mg 1회/1일, Hydrochlorothiazide 25 mg 1회/1일을 복용 중이었고 그 외 특별한 약물복용력이 없었으며 상기 약제도 방실전도에 영향을 끼치지 않는다. 혈액검사에서 저나트륨혈증 외에 이상소견도 발견되지 않았다. 또한, 저나트륨혈증 교정 후에 방실전도를 회복하였고, 이 시간적 상관관계는 저나트륨혈증과 완전방실차단 발생간의 연관성을 시사한다고 할 수 있다. 본 환자에서 심초음파상 유의한 기저 심질환을 발견하지는 못하였고 관상동맥조영술상 또한 유의한 협착소견은 없었다. 그러나 경증이지만 승모판 역류증이 있었으며 방실전도 회복 후 심전도상 1도 방실차단소견은 지속된 것으로 보아 약간의 방실결절 기능부전이 동반되어 있을 가능성을 고려해 볼 수 있을 것이다. 방실결절 기능부전이 동반된 상태에서 심각한 저나트륨혈증이 발생하면서 완전방실차단이 발생하였을 것으로 판단된다. 이에 고농도의 나트륨수액을 주입함으로써 심전도의 회복이 된 본 증례도 상기 연구결과들의 증거를 뒷받침할 수 있을 것이다. 그렇지만 아직까지는 저나트륨혈증과 완전방실차단의 연관성에 대해 명확히 확립되지 않았다. 추후 많은 임상적 경험과 연구가 이루어진다면 이런 현상의 기전에 대해 좀 더 이해할 수 있을 것이다.



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






