 |
 |
| Korean J Med > Volume 83(1); 2012 > Article |
|
Abstract
The etiology of chronic pancreatitis varies greatly as demonstrated in the TIGAR-O classification. However, due to the lack of correlation and reproducibility between the etiologic factors and the presentation of the disease, it is presumed that individual sensitivity such as genetic predisposition would play an important role in its pathogenesis. Although our understanding on the pathophysiology of chronic pancreatitis is still far from being adequate, we are gaining more insights on its underlying mechanism through active researches related to pancreatic stellate cells, and molecular/genetic studies. Since the clinical manifestations of chronic pancreatitis show significant variation according to its cause, stages of the disease, and presence of local complications, controversy still remains regarding the natural course of chronic pancreatitis and warrants further study. At present, it is generally agreed that acute pancreatitis, recurrent acute pancreatitis, and chronic pancreatitis lie on the same spectrum of the disease. (Korean J Med 2012;83:1-17)
ļ¦īņä▒ņĘīņןņŚ╝ņØĆ ņĘīņן ņÖĖļČäļ╣ä ņŗżņ¦łņØś ĒīīĻ┤┤ņÖĆ ņä¼ņ£ĀĒÖöļĪ£ ņØĖĒĢ£ ņĘīņן ņÖĖļČäļ╣ä ĻĖ░ļŖźņØś Ļ░Éņåī ļ░Å ĻČüĻĘ╣ņĀüņ£╝ļĪ£ ļé┤ļČäļ╣ä ņŗżņ¦łņØś ĒīīĻ┤┤Ļ╣īņ¦Ć ļÅÖļ░śĒĢśļŖö ļ╣äĻ░ĆņŚŁņĀüņØĖ ņĘīņןņØś ļ¦īņä▒ ņŚ╝ņ”Øņä▒ ņ¦łĒÖśņØ┤ļŗż[1]. ņØ┤ļ¤¼ĒĢ£ ļ│ĆĒÖöļĪ£ ņØĖĒĢśņŚ¼ ņ×¼ļ░£ņä▒ ļśÉļŖö ņ¦ĆņåŹņĀüņØĖ ļ│ĄĒåĄņØ┤ ņ£Āļ░£ļÉśĻ│Ā, ĒØĪņłśņןņĢĀ ļ░Å ļŗ╣ļć©Ļ░Ć ņ┤łļלļÉ£ļŗż. ņĪ░ņ¦ü ļ│æļ”¼ĒĢÖņĀüņ£╝ļĪ£ļŖö ļ╣äĻ░ĆņŚŁņĀü ĒĢ┤ļČĆĒĢÖņĀü ņĘīņןņØś ņåÉņāüņØä ņłśļ░śĒĢśļŖö ņŚ╝ņ”Øņä▒ ņ¦łĒÖśņØ┤ļ®░ ļ╣äĻ░ĆņŚŁņĀü ņĘīņןņåÉņāüņØĆ ņĘīņäĀļ░®ņäĖĒż(acinar cell)ņØś ņåīņŗż, ņä¼ņ£ĀĒÖö, tubular complexņØś ĒśĢņä▒ ļō▒ņØś ĒŖ╣ņä▒ņØä Ļ░¢ļŖöļŗż. ĻĖēņä▒ņĘīņןņŚ╝ņØĆ ņĘīņןĻĖ░ļŖźĻ│╝ ņĪ░ņ¦üĒĢÖņĀü ņåÉņāüņØ┤ ļīĆļČĆļČä ņĀĢņāüņ£╝ļĪ£ ĒÜīļ│ĄļÉśļéś ļ¦īņä▒ņĘīņןņŚ╝ņŚÉņä£ļŖö ņĘīņןņåÉņāüņØ┤ ņśüĻĄ¼ņĀüņ£╝ļĪ£ ļé©ĻĖ░ ļĢīļ¼ĖņŚÉ ņĀäĒåĄņĀüņ£╝ļĪ£ ĻĖēņä▒ņĘīņןņŚ╝Ļ│╝ ļ¦īņä▒ņĘīņןņŚ╝ņØĆ ļ│äĻ░£ņØś ņ¦łĒÖśņ£╝ļĪ£ ņŚ¼Ļ▓©ņĀĖ ņÖöļŗż. ĒĢśņ¦Ćļ¦ī ņ×äņāüņĀüņ£╝ļĪ£ ļ¦ÄņØĆ Ļ▓ĮņÜ░ ĻĖēņä▒ņĘīņןņŚ╝Ļ│╝ ļ¦īņä▒ņĘīņןņŚ╝ņØä ļ¬ģĒÖĢĒĢśĻ▓ī ĻĄ¼ļČäĒĢśĻĖ░ ņ¢┤ļĀżņÜ░ļ®░ ņŗżņĀ£ļĪ£ ņĢäņ¦üĻ╣īņ¦Ć ņĘīņןņŚ╝ņØś ļČäļźśņŚÉļÅä ļ¦ÄņØĆ Ēś╝ļ×ĆņØ┤ ņ׳ļŗż[1]. ņØ┤ļ¤¼ĒĢ£ ņ¦łļ│æ ļČäļźś ļ░Å ņĀĢņØśņØś Ēś╝ļ×ĆņØĆ ņĘīņןņØś ĒĢ┤ļČĆĒĢÖņĀü ņ£äņ╣śļĪ£ ņØĖĒĢśņŚ¼ ņĪ░ņ¦ü ņ¦äļŗ©ņØ┤ ļīĆļČĆļČä ņØ┤ļŻ©ņ¢┤ņ¦Ćņ¦Ć ņĢŖĻ│Ā ņ׳ņ£╝ļ®░ ņĘīņןņŚ╝ņØś ņĪ░ĻĖ░ ņśüņāüĒĢÖņĀü ņ¦äļŗ©ņØ┤ ļ¬©ĒśĖĒĢśĻ│Ā ļ░®ņé¼ņäĀ ņśüņāüĻ│╝ ņĪ░ņ¦ü ļ│ĆĒÖöņØś ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ļ░ØĒśĆņĀĖ ņ׳ņ¦Ć ņĢŖļŖöļŹ░ ĻĖ░ņØĖĒĢ£ļŗż. ĻĘĖļ¤¼ļéś ĻĖēņä▒ņĘīņןņŚ╝ņØ┤ Ļ│äņåŹĒĢ┤ņä£ ņ×¼ļ░£ĒĢśļ®┤ ļ¦īņä▒ņĘīņןņŚ╝ņ£╝ļĪ£ ņ¦äĒ¢ēļÉĀ ņłś ņ׳Ļ│Ā, ĻĖēņä▒ņĘīņןņŚ╝Ļ│╝ ļ¦īņä▒ņĘīņןņŚ╝ņØś ļ░£ļ│æ ņøÉņØĖņØ┤ ņāüļŗ╣ļČĆļČä Ļ▓╣ņ╣śĻ│Ā, Ļ░ÖņØĆ ņŗżĒŚśļ¬©ļŹĖņŚÉņä£ ĒöäļĪ£ĒåĀņĮ£ņØä ņłśņĀĢĒĢśļ®┤ Ļ░üĻ░üņØś ņāüĒā£Ļ░Ć ņ£Āļ░£ļÉĀ ņłś ņ׳ņ£╝ļ®░ ĻĖēņä▒ņŚ╝ņ”Øņŗ£ņØś ņ×äņāüņ¢æņāüĻ│╝ Ēśłņ▓ŁĒĢÖņĀü ļ│ĆĒÖöĻ░Ć ļ╣äņŖĘĒĢśĻĖ░ ļĢīļ¼ĖņŚÉ Ēśäņ×¼ļŖö ĻĖēņä▒ņĘīņןņŚ╝, ņ×¼ļ░£ņä▒ ĻĖēņä▒ņĘīņןņŚ╝, ĻĘĖļ”¼Ļ│Ā ļ¦īņä▒ņĘīņןņŚ╝ņØä Ļ░ÖņØĆ ņ¦łļ│æņØś ņŚ░ņåŹņäĀņāüņŚÉ ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ļ│┤ļŖö Ļ▓āņØ┤ ĒāĆļŗ╣ĒĢśļŗżĻ│Ā ņŚ¼Ļ▓©ņ¦ĆĻ│Ā ņ׳ļŗż[2-5].
ļ¦īņä▒ņĘīņןņŚ╝ņØś ļ│æņØĖņ£╝ļĪ£ļŖö ļ¦īņä▒ ņĢīņĮöņś¼ ņäŁņĘ©, ļČĆĻ░æņāüņäĀĻĖ░ļŖźĒĢŁņ¦äņ”Ø, ļŗ┤ņäØ ļō▒ņØś ļŗ┤Ļ┤ĆĻ│ä ņ¦łĒÖś, ņÖĖņāü, ņĘīņןņä¼ņ£Āņóģ, ņĘīņןĻĖ░ĒśĢ ļō▒ņØ┤ ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░, ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņØś 30-40%ļŖö ĒŖ╣ļ│äĒĢ£ ņøÉņØĖņØä ļ░£Ļ▓¼ĒĢĀ ņłś ņŚåļŖö ĒŖ╣ļ░£ņä▒ņØĖ Ļ▓ĮņÜ░ņØ┤ļŗż[1]. Whitcomb ļō▒ņØĆ ļ¦īņä▒ņĘīņןņŚ╝ ļ░£ņāØņŚÉ Ļ┤ĆļĀ©ņØ┤ ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ņČöņĀĢļÉśļŖö ņøÉņØĖļōżņØś ņ▓½ ĻĖĆņ×Éļź╝ ļö░ņä£ TIGAR-O ļČäļźś(Toxic-metabolic, Idiopathic, Genetic, Autoimmune, Recurrent and severe acute pancreatitis associated chronic pancreatitis, Obstructive chronic pancreatitis)ļź╝ ņĀ£ņŗ£ĒĢśņśĆļŗż(Table 1) [6]. Ļ░ü ņøÉņØĖņŚÉ ņØśĒĢ£ ņĀĢĒÖĢĒĢ£ ļ░£ļ│æ ĻĖ░ņĀäņØĆ ņĢäņ¦ü ĻĘ£ļ¬ģļÉśņ¦Ć ņĢŖĻ│Ā ņ׳ņ¦Ćļ¦ī, ņĄ£ĻĘ╝ ņĘīņןņä¼ņ£ĀĒÖö ņāØņä▒ Ļ│╝ņĀĢņØś ņŚ░ĻĄ¼ņŚÉ ņ׳ņ¢┤ Ļ┤äļ¬®ĒĢĀ ļ¦īĒĢ£ ņ¦äļ│┤ņÖĆ ņ£ĀņĀäĒĢÖņĀü ļČäņ×É ņāØļ¼╝ĒĢÖņĀü ņŚ░ĻĄ¼ņØś ņ¦äņĀäņ£╝ļĪ£ ļ¦īņä▒ņĘīņןņŚ╝ņØś ļ│æņØĖļĪĀņØ┤ ņāłļĪŁĻ▓ī ņØĖņŗØļÉśĻ│Ā ņ׳ļŗż.
ļ│Ė Ļ│ĀņŚÉņä£ļŖö ļ©╝ņĀĆ TIGAR-O ļČäļźśņŚÉ ļö░ļźĖ ļ¦īņä▒ņĘīņןņŚ╝ņØś ļ│æņØĖļĪĀņŚÉ Ļ┤ĆĒĢśņŚ¼ ņĢīņĢäļ│┤Ļ│Ā, ļ¦īņä▒ņĘīņןņŚ╝ņŚÉņä£ ņä¼ņ£ĀĒÖöņØś ņ¦äĒ¢ēņŚÉ ļīĆĒĢ£ ņĄ£ņŗĀ ņ¦ĆĻ▓¼Ļ│╝ ļ│æņØĖļĪĀ ņżæņŚÉņä£ Ļ░Ćņן ĒØöĒĢ£ ņĢīņĮöņś¼ņä▒ ņĘīņןņŚ╝ņØś ļ░£ļ│æĻĖ░ņĀäņØä ņé┤ĒÄ┤ļ│Ė Ēøä ļ¦īņä▒ņĘīņןņŚ╝ņØś ņ×ÉņŚ░Ļ▓ĮĻ│╝ņŚÉ ļīĆĒĢśņŚ¼ ĻĖ░ņłĀĒĢśĻ│Āņ×É ĒĢ£ļŗż.
ņĢīņĮöņś¼ņØĆ ņśżļ×½ļÅÖņĢł ļ¦īņä▒ņĘīņןņŚ╝ņØś Ļ░Ćņן ĒØöĒĢ£ ņøÉņØĖņ£╝ļĪ£ ņĢīļĀżņĀĖ ņÖöĻ│Ā ņØ┤ļŖö ņä£ņ¢æļ┐Éļ¦ī ņĢäļŗłļØ╝ ĒśĖņŻ╝, ĻĘĖļ”¼Ļ│Ā ņÜ░ļ”¼ļéśļØ╝ņÖĆ ņØ╝ļ│ĖņØä ĒżĒĢ©ĒĢ£ ļÅÖņ¢æņØś ņŚ¼ļ¤¼ ļéśļØ╝ņŚÉņä£ļÅä ņŻ╝ņÜö ļ░£ļ│æ ņøÉņØĖņØ┤ļŗż[7]. ņĄ£ĻĘ╝ ļ¦īņä▒ņĘīņןņŚ╝ņŚÉ Ļ┤ĆĒĢśņŚ¼ ņØ┤Ēā£ļ”¼ņŚÉņä£ ņŗ£Ē¢ēĒĢ£ ļŗżĻĖ░Ļ┤Ć ņäżļ¼ĖņĪ░ņé¼ņŚÉ ņØśĒĢśļ®┤ ņĢīņĮöņś¼ņØ┤ ņøÉņØĖņØ┤ņŚłļŹś Ļ▓ĮņÜ░Ļ░Ć 34% ļ░¢ņŚÉ ļÉśņ¦Ć ņĢŖņĢśĻ│Ā[8], ļ»ĖĻĄŁņŚÉņä£ ņŗ£Ē¢ēļÉ£ North American Pancreatitis Study 2 (NAPS2)ņŚÉņä£ļÅä ņĢīņĮöņś¼ņØ┤ ļ¦īņä▒ņĘīņןņŚ╝ņØś ņøÉņØĖņØ┤ņŚłļŹś Ļ▓ĮņÜ░ļŖö 45%ļĪ£ ļé«ņØĆ ļ╣äņ£©ņØä ņ░©ņ¦ĆĒĢśĻĖ┤ Ē¢łņ¦Ćļ¦ī[9], ņĢäņ¦üĻ╣īņ¦ĆļÅä ņä£ĻĄ¼ņŚÉņä£ ļ¦īņä▒ņĘīņןņŚ╝ņØś Ļ░Ćņן ĒØöĒĢ£ ņøÉņØĖņØ┤ ņĢīņĮöņś¼ņØ┤ļØ╝ļŖö ņĀÉņŚÉ ļīĆĒĢ┤ņä£ ņØ┤Ļ▓¼ņØ┤ ņŚåļŗż. ņĢīņĮöņś¼ļĪ£ ņØĖĒĢ£ ļ¦īņä▒ņĘīņןņŚ╝ņØĆ ļīĆĻ░£ ĒĢśļŻ©ņŚÉ 150 gņØś ņĢīņĮöņś¼(ņåīņŻ╝ 2ļ│æ)ņØä 10-15ļģä ļÅÖņĢł ļ¦żņØ╝ ļ│ĄņÜ®ĒĢśļŖö Ļ▓ĮņÜ░ ļ░£ņāØĒĢĀ ņłś ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ£╝ļéś[10], ņĢīņĮöņś¼ņŚÉ ņØśĒĢ£ ļ¦īņä▒ņĘīņןņŚ╝ ļ░£ņāØņŚÉ ļīĆĒĢ£ ļ│æĒā£ ņāØļ”¼ĒĢÖņĀü ņØ┤ĒĢ┤ļŖö ļ¦żņÜ░ ļČĆņĪ▒ĒĢ£ ņŗżņĀĢņØ┤ļŗż. ņØ┤ļŖö ļ¦īņä▒ņØīņŻ╝ņ×ÉņØś 10% ļ»Ėļ¦īņŚÉņä£ ļ¦īņä▒ņĘīņןņŚ╝ņØ┤ ļ░£ņāØĒĢśļ®░ ņĢīņĮöņś¼ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņØś ņĢĮ 30%ņØś Ļ▓ĮņÜ░ļŖö ņĢīņĮöņś¼ņØś ņäŁņĘ©ļ¤ēņØ┤ ļ╣äĻĄÉņĀü Ļ▓Įļ»ĖĒĢśņŚ¼ ņøÉņØĖ Ļ▓░Ļ│╝ņØś ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ļåÆņ¦Ć ņĢŖņĢä ļ¦īņä▒ņĘīņןņŚ╝ņØś ļ░£ņāØņŚÉ ņĢīņĮöņś¼ ņØ┤ņÖĖ ĒÖśĻ▓Įņ£ĀņĀäĒĢÖņĀü ņÜöņØĖņØ┤ ņ×æņÜ®ĒĢĀ Ļ▓āņØ┤ļØ╝ļŖö ņé¼ņŗżĻ│╝ ĒĢ©Ļ╗ś ņ×äņāüņĀüņ£╝ļĪ£ ĒĢ®ļŗ╣ĒĢ£ ņŗżĒŚśņĀü ņĢīņĮöņś¼ņĘīņןņŚ╝ ļÅÖļ¼╝ļ¬©ļŹĖņØ┤ ņŚåļŗżļŖö ņé¼ņŗżņŚÉ ĻĖ░ņØĖĒĢ£ļŗż[11-13].
ĒØĪņŚ░Ļ│╝ ĻĖēņä▒ņĘīņןņŚ╝ ĻĘĖļ”¼Ļ│Ā ļ¦īņä▒ņĘīņןņŚ╝ņØś ņŚ░Ļ┤Ćņä▒ņŚÉ ļīĆĒĢ┤ņä£ļŖö ņŚ¼ļ¤¼ ņ░©ļĪĆ ļ│┤Ļ│ĀĻ░Ć ļÉśņŚłĻ│Ā Ēśäņ×¼ ĒØĪņŚ░ņØĆ ļ¦īņä▒ņĘīņןņŚ╝ņ£╝ļĪ£ņØś ņ¦äĒ¢ēņØä ņ┤ēņ¦äĒĢśļŖö ņ¢æņØś ņāüĻ┤ĆĻ┤ĆĻ│ä(dose-dependent)ļź╝ ļ│┤ņØ┤ļŖö ļÅģļ”ĮņĀüņØĖ ņ£äĒŚśņØĖņ×ÉļĪ£ ņŚ¼Ļ▓©ņ¦ĆĻ│Ā ņ׳ļŗż[9,11,14]. ĻĘĖ ĻĖ░ņĀäņØĆ ņĢäņ¦ü ĻĘ£ļ¬ģļÉśņ¦Ć ņĢŖņĢśņ£╝ļéś ĒØĪņŚ░ ņŗ£ ņĘīņןņØś ņżæĒāäņé░ņŚ╝ ļČäļ╣äņØś ņĀĆĒĢśņÖĆ Ēśłņżæ ĒŖĖļ”ĮņŗĀ ņ¢ĄņĀ£ļŖź, ĻĘĖļ”¼Ļ│Ā ╬▒1-antitrypsinņ╣śņØś Ļ░ÉņåīĻ░Ć Ļ┤ĆņŚ¼ĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉśĻ│Ā ņ׳ļŗż.
ņĢīņĮöņś¼ņØ┤ ņøÉņØĖņØ┤ ņĢäļŗī ļ¦īņä▒ņĘīņןņŚ╝ņØś ņāüļŗ╣ņłś(30-40%)ļŖö ĒŖ╣ļ░£ņä▒(idiopathic) ļ¦īņä▒ņĘīņןņŚ╝ņ£╝ļĪ£ ļČäļźśļÉ£ļŗż[1]. ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņŚÉņä£ ļīĆĻ░£ņØś Ļ▓ĮņÜ░ ņøÉņØĖņØ┤ ļ░ØĒśĆņ¦Ćņ¦ĆļŖö ņĢŖņ£╝ļéś ņØ╝ļČĆļŖö ņĢīņĮöņś¼ņŚÉ ļīĆĒĢ£ Ļ│╝ļ»╝ļ░śņØæ, ļ¬©ļź┤Ļ│Ā ņ¦ĆļéśĻ░ĆĻ▒░ļéś ļ│┤Ļ│ĀļÉśņ¦Ć ņĢŖņØĆ ņĘīņןņÖĖņāü, ņ£ĀņĀäņĀü ņÜöņØĖ ļō▒ņØ┤ ņøÉņØĖņØ╝ Ļ░ĆļŖźņä▒ņØ┤ ņ׳ļŗż. ņØĖļÅäņÖĆ ņżæĻĄŁņØś Ļ▓ĮņÜ░ņŚÉļŖö ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņØś 60-70%, ņÜ░ļ”¼ļéśļØ╝ļŖö 20-59%, ĻĘĖļ”¼Ļ│Ā ņØ╝ļ│ĖņØĆ 35% ņĀĢļÅäĻ░Ć ĒŖ╣ļ░£ņä▒ņØĖ Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[7,15]. ĒŖ╣ļ░£ņä▒ ņĘīņןņŚ╝ņØĆ ņ▓ŁņåīļģäĒśĢ(juvenile ļśÉļŖö early onset)Ļ│╝ ļģĖņØĖĒśĢ(senile ļśÉļŖö late onset)ņ£╝ļĪ£ ļéśļēśļŖöļŹ░, ņ▓ŁņåīļģäĒśĢņØĆ 20ņäĖ ņĀäĒøäņŚÉ ĒśĖļ░£ĒĢśļ®░ ļÅÖĒåĄņØ┤ ņŗ¼ĒĢśņ¦Ćļ¦ī ņÖĖļČäļ╣ä ĻĖ░ļŖźņØ┤ ņóŗĻ│Ā ņäØĒÜīĒÖöļÅä ņŗ¼ĒĢśņ¦Ć ņĢŖņØĆ ļ░śļ®┤ ļģĖņØĖĒśĢņØĆ 60ņäĖ ņĀäĒøä(ļīĆĻ░£ļŖö 50-70ņäĖ)ņŚÉ ņל ļ░£ņāØĒĢśĻ│Ā ļÅÖĒåĄņØĆ ņŗ¼ĒĢśņ¦Ć ņĢŖņ£╝ļéś ņäØĒÜīĒÖöĻ░Ć ņŗ¼ĒĢśļŗż[16,17].
ņŚ┤ļīĆņä▒ ņĘīņןņŚ╝(tropical pancreatitis)ņØĆ ĒŖ╣ļ░£ņä▒ ņĘīņןņŚ╝ņØś ĒĢ£ ĒśĢĒā£ļĪ£ ņŻ╝ļĪ£ ņĀŖņØĆ ņé¼ļ×īņŚÉĻ▓ī ļ░£ņāØĒĢśĻ│Ā ļŗ╣ļć©ņØś ĒśĖļ░£Ļ│╝ ļæÉļō£ļ¤¼ņ¦ä ņĘīņןņØś ņäØĒÜīĒÖöĻ░Ć ĒŖ╣ņ¦ĢņĀüņØ┤ļŗż[18]. ņŚ┤ļīĆņä▒ ņĘīņןņŚ╝ņØĆ ņśüņ¢æņŗżņĪ░Ļ░Ć ņŗ¼Ļ░üĒĢśĻ│Ā ņ╣┤ņé¼ļ░ö(cassava)ļØ╝ļŖö ņŗØņÜ® ļ┐īļ”¼ļź╝ ņŻ╝ņŗØņ£╝ļĪ£ ĒĢśļŖö ļé©ļČĆ ņØĖļÅäļź╝ ĒżĒĢ©ĒĢ£ ņĢäņŗ£ņĢä, ņĢäĒöäļ”¼ņ╣┤, ĻĘĖļ”¼Ļ│Ā ņżæņĢÖ ņĢäļ®öļ”¼ņ╣┤ ļō▒ņØś ņŚ┤ļīĆ ņ¦ĆņŚŁņŚÉ ņ£äņ╣śĒĢ£ Ļ░£ļ░£ļÅäņāüĻĄŁņŚÉņä£ ņŻ╝ļĪ£ ļ░£ņāØĒĢśĻĖ░ ļĢīļ¼ĖņŚÉ ņ╣┤ņé¼ļ░öĻ░Ć ĻĘĖ ņøÉņØĖņ£╝ļĪ£ ņāØĻ░üļÉśņŚłņŚłļŗż. ĻĘĖļ¤¼ļéś ņ╣┤ņé¼ļ░öĻ░Ć ļ¦īņä▒ņĘīņןņŚ╝ņØä ņØ╝ņ£╝Ēé©ļŗżļŖö ņŗżĒŚśņĀü ļśÉļŖö ņ×äņāüņĀü ņ”ØĻ▒░ļŖö ņŚåņ£╝ļ®░, Ļ▓īļŗżĻ░Ć ļé©ļČĆ ņØĖļÅäņŚÉņä£ ņ╣┤ņé¼ļ░öņØś ņäŁņĘ©Ļ░Ć ņżäņ¢┤ļōżņ¦Ć ņĢŖņĢśņØīņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ņŗ£Ļ░äņØ┤ ņ¦Ćļé©ņŚÉ ļö░ļØ╝ ņŚ┤ļīĆņä▒ ņĘīņןņŚ╝ņØ┤ Ļ│äņåŹĒĢ┤ņä£ Ļ░ÉņåīĒĢśņśĆļŗżļŖö Ļ▓āņØĆ ņ╣┤ņé¼ļ░öĻ░Ć ņøÉņØĖņØ┤ļØ╝Ļ│Ā ļ│┤ļŖöļŹ░ ļ¼┤ļ”¼Ļ░Ć ņ׳ņØīņØä ņŗ£ņé¼ĒĢ£ļŗż[19]. Ļ│ĄĻĄÉļĪŁĻ▓īļÅä ņØ┤ ņ¦ĆņŚŁņŚÉņä£ ņŚ┤ļīĆņä▒ ņĘīņןņŚ╝ņØś Ļ░ÉņåīļŖö ļō▒ņ£Ā(kerosene) ļīĆņŗĀņŚÉ ņĀäĻĖ░ņØś ņé¼ņÜ®ņØ┤ ņ”ØĻ░ĆĒĢ£ Ļ▓āĻ│╝ ļ¦×ļ¼╝ļĀż ņ׳ĻĖ░ņŚÉ ļō▒ņ£ĀņŚÉņä£ ļéśņś© ļÅģņä▒ļ¼╝ņ¦łņØ┤ ļ¦īņä▒ņĘīņןņŚ╝ņØä ņØ╝ņ£╝ņ╝░ļŗżĻ│Ā ļ│┤ļŖö Ļ▓āņØ┤ ļŹö ņäżļōØļĀźņØ┤ ņ׳ļŗżĻ│Ā ļ│┤Ļ│Ā ņ׳ļŗż. Ēśäņ×¼ ļ¦īņä▒ņĘīņןņŚ╝ņØś ņøÉņØĖņ£╝ļĪ£ ņØĖļÅäņŚÉņä£ ņŚ┤ļīĆņä▒ ņĘīņןņŚ╝ņØ┤ ņ░©ņ¦ĆĒĢśļŖö ļ╣äņ£©ņØĆ 3.8%ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[20]. ņ░ĖĻ│ĀļĪ£ ņŚ┤ļīĆņä▒ ņĘīņןņŚ╝ ĒÖśņ×ÉņØś 20-55%ņŚÉņä£ SPINK1 (serine protease inhibitor, Kazal type 1) ņ£ĀņĀäņ×É ļ│ĆņØ┤Ļ░Ć Ļ┤Ćņ░░ļÉśĻ│Ā CFTR (cystic fibrosis transmembrane conductance regulator) ņ£ĀņĀäņ×É ļ│ĆņØ┤ļÅä 50% ņĀĢļÅäņŚÉņä£ Ļ┤Ćņ░░ļÉśņ¢┤ ņä£ĻĄ¼ņØś ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ņŚÉņä£ ļ│┤ņØ┤ļŖö ņ£ĀņĀäņ×É ļ│ĆņØ┤ ņåīĻ▓¼Ļ│╝ ļ╣äņŖĘĒĢśļŗżļŖö Ļ▓āņØĆ ĒØźļ»ĖļĪ£ņÜ┤ ņØ╝ņØ┤ļŗż[21].
ņ£ĀņĀäņä▒ ņĘīņןņŚ╝(hereditary pancreatitis)ņØĆ 1952ļģä Comfort ļō▒ņŚÉ ņØśĒĢ┤ņä£ ņāüņŚ╝ņāēņ▓┤ ņÜ░ņä▒(autosomal dominant)ņ£╝ļĪ£ ņ£ĀņĀäļÉśļŖöņ¦łĒÖśņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśņŚłĻ│Ā 80% ņĀĢļÅäņØś ļ░£Ēśäņ£©ņØä ļéśĒāĆļéĖļŗż[22].ņ£ĀņĀäņä▒ ņĘīņןņŚ╝ņØĆ ļÅÖņØ╝ Ļ░ĆĻ│ä ļé┤ņŚÉņä£ ĻĖēņä▒ ļ░śļ│Ąņä▒ ļśÉļŖö ļ¦īņä▒ņĘīņןņŚ╝ņØ┤ 2ņäĖļīĆ ņØ┤ņāüņŚÉ Ļ▒Ėņ│Éņä£ 3ļ¬ģ ņØ┤ņāüņØ┤ ņ׳ļŖö Ļ▓ĮņÜ░ ņ¦äļŗ©ļÉĀ ņłś ņ׳ļŖöļŹ░, ņ”ØņāüņØĆ ļīĆļČĆļČä 20ņäĖ ņØ┤ĒĢśņŚÉņä£ ņŗ£ņ×æļÉ£ļŗż. ņØ┤ļ¤¼ĒĢ£ ņĘīņןņŚ╝ņØś Ļ░ĆņĪ▒ļĀźņØĆ ņ׳ņ£╝ļéś ņĢ×ņŚÉņä£ ņ¢ĖĻĖēĒĢ£ ņ¦äļŗ© ĻĖ░ņżĆņØä ļ¦īņĪ▒ņŗ£Ēéżņ¦Ć ļ¬╗ĒĢśļŖö Ļ▓ĮņÜ░ Ļ░ĆņĪ▒ņä▒ ņĘīņןņŚ╝(familial pancreatitis)ņØ┤ļØ╝Ļ│Ā ļČĆļźĖļŗż. ņ£ĀņĀäņä▒ ņĘīņןņŚ╝ņØś ņøÉņØĖ ņ£ĀņĀäņ×É ļ│ĆņØ┤Ļ░Ć 1996ļģä ņ▓śņØī ļ░£Ļ▓¼ļÉ£ ņØ┤ļל ņłśĻ░£ņØś cationic trypsinogen (PRSS1; protease, serine, 1) ņ£ĀņĀäņ×É ļÅīņŚ░ļ│ĆņØ┤Ļ░Ć ļ░£Ļ▓¼ļÉśņŚłļŗż. ļśÉĒĢ£ ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņŚÉņä£ CFTR ņ£ĀņĀäņ×ÉņØś ļÅīņŚ░ļ│ĆņØ┤ņÖĆ SPINK1 ņ£ĀņĀäņ×ÉņØś ņØ┤ņāüņØ┤ ļŗżņłś ļ░£Ļ▓¼ļÉśņŚłĻ│Ā, ņØ┤ņ¢┤ņä£ calcium-sensing receptor (CASR), anionic trypsinogen (PRSS2; protease, serine, 2), ĻĘĖļ”¼Ļ│Ā chymotrypsinogen C (CTRC) ņ£ĀņĀäņ×ÉļÅä ļ¦īņä▒ņĘīņןņŚ╝ņØś ļ░£ņāØ ĻĖ░ņĀäņŚÉ Ļ┤ĆņŚ¼ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ£ĀņĀäņ×É ļÅīņŚ░ļ│ĆņØ┤ņØś ņŚŁĒĢĀņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼Ļ░Ć Ļ│äņåŹĒĢ┤ņä£ ĒÖ£ļ░£Ē׳ ņØ┤ļŻ©ņ¢┤ņ¦ĆĻ│Ā ņ׳ļŗż(Table 2) (Fig. 1) [23].
1996ļģä Whitcomb ļō▒ņØĆ ņ£ĀņĀäņä▒ ņĘīņןņŚ╝ Ļ░ĆĻ│äņŚÉņä£ cationic trypsinogenņØä ļ¦īļōżņ¢┤ļé┤ļŖö PRSS1 ņ£ĀņĀäņ×ÉņŚÉ ļ│ĆņØ┤Ļ░Ć ņØ╝ņ¢┤ļéśņä£ ņĘīņןņŚ╝ņØ┤ ļ░£ņāØĒĢ£ļŗżļŖö Ļ▓āņØä ļ░ØĒśĆļāłļŗż[24,25]. ņ▓½ ļ▓łņ¦Ė ļ░£Ļ▓¼ļÉ£ ļ│ĆņØ┤ļŖö codon 122ņŚÉņä£ arginine (Arg, R)ņØ┤ histidine (His, H)ņ£╝ļĪ£ ņ╣śĒÖśļÉ£ R122H ļ│ĆņØ┤ņØ┤ļ®░, ņØ┤Ēøä N29I, A16V, K23R, N29T, R122C, D19A, D22G ļ│ĆņØ┤ ļō▒ņØ┤ ļ│┤Ļ│ĀļÉśņŚłļŗż.
ņĀĢņāüņĀüņ£╝ļĪ£ļŖö ĒŖĖļ”Įņŗ£ļģĖĻ▓É(trypsinogen)ņØ┤ ņĘīņןņŚÉņä£ ļ¦īļōżņ¢┤ņĀĖ ņŗŁņØ┤ņ¦Ćņןņ£╝ļĪ£ ļČäļ╣äļÉ£ ņØ┤ĒøäņŚÉņĢ╝ ĒŖĖļ”ĮņŗĀ(trypsin)ņ£╝ļĪ£ ļ│ĆĒÖśļÉśņ¢┤ ĒÖ£ņä▒ĒÖöļÉ£ļŗż. ļ¦īņĢĮ ņĘīņäĀļ░® ņäĖĒż ļé┤ņŚÉņä£ ĒŖĖļ”Įņŗ£ļģĖĻ▓ÉņØ┤ ļ╣äņĀĢņāüņĀüņ£╝ļĪ£ ĒÖ£ņä▒ĒÖöļÉśņ¢┤ ĒŖĖļ”ĮņŗĀņ£╝ļĪ£ ļ░öļĆīļ®┤ ņØ┤ņŚÉ ļīĆĒĢ£ ļ░®ņ¢┤ĻĖ░ņĀäņ£╝ļĪ£ ĒŖĖļ”ĮņŗĀņØ┤ ņŖżņŖżļĪ£ ļŗżļźĖ ĒŖĖļ”ĮņŗĀņØä ļČäĒĢ┤ņŗ£ņ╝£ ļ╣äĒÖ£ņä▒ĒÖö ĒĢ£ļŗż. ĒĢśņ¦Ćļ¦ī cationic trypsinogen ņ£ĀņĀäņ×ÉņØś ļīĆĒæ£ņĀüņØĖ ĻĖ░ļŖź ĒÜŹļōØņä▒ ļ│ĆņØ┤(gain-of-function mutation)ņØĖ R122Hļ│ĆņØ┤Ļ░Ć ļ░£ņāØĒĢśļ®┤ ĒŖĖļ”ĮņŗĀņŚÉ ņØśĒĢ┤ ņØĖņ¦ĆļÉśļŖö ļČĆņ£äņØś ĻĄ¼ņĪ░Ļ░Ć ļ│ĆĻ▓ĮļÉśņ¢┤ ĒŖĖļ”ĮņŗĀņŚÉ ņØśĒĢ£ ļČäĒĢ┤ņŚÉ ņĀĆĒĢŁņä▒ņØä Ļ░¢ļŖö ļ╣äņĀĢņāüņĀüņØĖ ĒŖĖļ”ĮņŗĀņØ┤ ĒśĢņä▒ļÉ£ļŗż. ĻĘĖļ”¼ĒĢśņŚ¼ ņØ┤ ļ╣äņĀĢņāüņĀüņØĖ ĒŖĖļ”ĮņŗĀņØ┤ ĒĢ£ļ▓ł ĒÖ£ņä▒ĒÖöĻ░Ć ļÉśļ®┤ ļČäĒĢ┤Ļ░Ć ļÉśņ¦Ć ņĢŖĻĖ░ ļĢīļ¼ĖņŚÉ Ļ│äņåŹĒĢ┤ņä£ ņĘīņןņŚ╝ņØä ņ£Āļ░£ĒĢśĻ▓ī ļÉ£ļŗż[24-26]. ļŗżņ¢æĒĢ£ ņ£ĀņĀäņ×ÉļōżņØ┤ ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ņøÉņØĖņ£╝ļĪ£ ņØĖĒĢ£ ļ¦īņä▒ņĘīņןņŚ╝Ļ│╝ ļŗżņåī Ļ┤ĆļĀ©ņØ┤ ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ£╝ļéś PRSS1 ņ£ĀņĀäņ×É ļÅīņŚ░ļ│ĆņØ┤ņØś Ļ▓ĮņÜ░ņŚÉļŖö ņĢīņĮöņś¼ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ņØ┤ļéś ņŚ┤ļīĆņä▒ ļ¦īņä▒ņĘīņןņŚ╝Ļ│╝ ņŚ░Ļ┤ĆņØ┤ ņŚåļŗżĻ│Ā ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[23].
ļéŁņä▒ņä¼ņ£Āņ”Ø(cystic fibrosis)ņØĆ CFTR ņ£ĀņĀäņ×É ļÅīņŚ░ļ│ĆņØ┤ņŚÉ ņØśĒĢ£ ņāüņŚ╝ņāēņ▓┤ ņŚ┤ņä▒ ņ£ĀņĀäņ¦łĒÖśņ£╝ļĪ£ ņĘīņןņŚÉņä£ļŖö ņĘīĻ┤ĆņäĖĒż(ductular cell)ņÖĆ ņĘīņäĀļ░®ņäĖĒżņØś ļČäļ╣ä ņןņĢĀļź╝ ņØ╝ņ£╝ņ╝£ ņ¦ĆņåŹņĀüņØĖ ņåÉņāüņØä ņ£Āļ░£ĒĢ£ļŗż[27]. ļéŁņä▒ņä¼ņ£Āņ”ØņØä ņØ╝ņ£╝ĒéżļŖö CFTR ņ£ĀņĀäņ×É ļÅīņŚ░ļ│ĆņØ┤ļŖö ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņŚÉĻ▓īņä£ļÅä ļ░£Ļ▓¼ņØ┤ ļÉśļŖöļŹ░, ņØ┤ļōżņØĆ ņ×äņāüņĀüņ£╝ļĪ£ ņĀäĒśĢņĀüņØĖ ļéŁņä▒ņä¼ņ£Āņ”ØņØ┤ ņŚåļŖö Ļ▓ĮņÜ░ļÅä ļ¦ÄņĢśļŗż[28,29]. CFTR ņ£ĀņĀäņ×ÉļŖö cAMPņŚÉ ņØśĒĢ┤ ĒÖ£ņä▒ĒÖöļÉśļŖö ņāüĒö╝ņäĖĒż Ēæ£ļ®┤ņØś ļéśĒŖĖļź©-ņŚ╝ņåī ņłśņåĪļŗ©ļ░▒ņ¦łņØä ļ¦īļōżĻ│Ā ņŚ¼ļ¤¼ ņłśņåĪļŗ©ļ░▒ņ¦łņØś ņĪ░ņĀłņŚÉ Ļ┤ĆņŚ¼ĒĢ£ļŗż. ņĘīņןņŚÉņä£ļŖö cAMP ļ¦żĻ░£ņŚÉ ņØśĒĢ£ ņżæĒāäņé░ņŚ╝ņØś ļČäļ╣äļź╝ ņĪ░ņĀłĒĢśļŖöļŹ░, ņØ┤Ļ▓āņØś ņŻ╝ņÜö ĻĖ░ļŖźņØĆ ļŗ©ļ░▒ņ¦łņØ┤ ĒÆŹļČĆĒĢ£ ņĘīņä▒ļ░®ņäĖĒżņØś ļČäļ╣äļ¼╝ņØä ĒؼņäØņŗ£ĒéżĻ│Ā ņĢīņ╣╝ļ”¼ĒÖöĒĢśņŚ¼ ņĘīņןņŚÉ ņåÉņāüņØä ņżä ņłś ņ׳ļŖö ļŗ©ļ░▒ņĀä(protein plug)ņØś ĒśĢņä▒ņØä ņśłļ░®ĒĢśļŖö Ļ▓āņØ┤ļŗż[23]. ņĀĢņāüņĀüņ£╝ļĪ£ CFTRņØĆ ņĘīņäĀļ░®ņäĖĒżņŚÉņä£ Ļ┤ĆĻ░Ģļé┤ļĪ£ Ē¢źĒĢśļŖö Ēæ£ļ®┤ņŚÉ ņĪ┤ņ×¼ĒĢśļéś ļ¦īņä▒ņĘīņןņŚ╝ņŚÉņä£ļŖö ļ╣äņĀĢņāüņĀüņ£╝ļĪ£ ņäĖĒżņ¦ł ļé┤ņŚÉ ņ£äņ╣śĒĢśĻ▓ī ļÉ£ļŗż. ņ×ÉĻ░Ćļ®┤ņŚŁņä▒ ņĘīņןņŚ╝ņŚÉņä£ļŖö ņØ┤ļ¤¼ĒĢ£ CFTRņØś ļ╣äņĀĢņāüņĀüņØĖ ļČäĒżĻ░Ć ņŖżĒģīļĪ£ņØ┤ļō£ņŚÉ ņØśĒĢ┤ ņĀĢņāüĒÖöļÉśņ¢┤ Ļ▓░Ļ│╝ņĀüņ£╝ļĪ£ ņŚ╝ņ”ØņØ┤ Ļ░ÉņåīĒĢśĻ│Ā, ņĘīņןņØś ļČäļ╣äĻĖ░ļŖźņØ┤ ĒÜīļ│ĄļÉśļ®░, ņĘīņäĀļ░®ņäĖĒżĻ░Ć ņ×¼ņāØļÉśļŖö Ļ▓āņ£╝ļĪ£ ļ░ØĒśĆņĪīļŗż[30].
SPINK1ņØĆ pancreatic secretory trypsin inhibitor (PSTI)ļĪ£ļÅä ļČłļ”¼ļ®░, ņĘīņן ļé┤ņŚÉņä£ ĒŖĖļ”Įņŗ£ļģĖĻ▓ÉņØ┤ ņĪ░ĻĖ░ņŚÉ ļśÉļŖö ļ╣äņĀĢņāüņĀüņ£╝ļĪ£ ĒŖĖļ”ĮņŗĀņ£╝ļĪ£ ĒÖ£ņä▒ĒÖöļÉśļ®┤ ĒÖ£ņä▒ĒÖöļÉ£ ĒŖĖļ”ĮņŗĀņŚÉ ļČĆņ░®ļÉśņ¢┤ ĒŖĖļ”ĮņŗĀņØś ņ×æņÜ®ņØä ņ¢ĄņĀ£ĒĢśļŖö ļ░®ņ¢┤ ņŚŁĒĢĀņØä ļŗ┤ļŗ╣ĒĢ£ļŗż[31,32]. SPINK1ņØĆ N34S, P55S ļō▒ņØś ļ│ĆņØ┤ņŚÉ ņØśĒĢ┤ņä£ ĻĘĖ ĻĖ░ļŖźņØä ņāüņŗżĒĢśņŚ¼ ĻĖ░ļŖź ņåīņŗżņä▒ ļ│ĆņØ┤(loss-of-function mutation)Ļ░Ć ņ£Āļ░£ļÉśļŖöļŹ░, ņØ┤Ļ▓āņØĆ ĒŖ╣ļ░£ņä▒ ņĘīņןņŚ╝Ļ│╝ Ļ╣ŖņØĆ ņŚ░Ļ┤ĆņØ┤ ņ׳ļŗż[23]. SPINK1 ņ£ĀņĀäņ×É ļÅīņŚ░ļ│ĆņØ┤ļŖö ĒŖ╣ļ░£ņä▒ ņĘīņןņŚ╝ļ┐Éļ¦ī ņĢäļŗłļØ╝ ņ£ĀņĀäņä▒ ņĘīņןņŚ╝Ļ│╝ ņĢīņĮöņś¼ņä▒ ņĘīņןņŚ╝ņŚÉņä£ļÅä Ļ┤Ćņ░░ļÉśļŖöļŹ░, ņØ┤ ļ│ĆņØ┤ ļŗ©ļÅģņ£╝ļĪ£ļŖö ņĘīņןņŚ╝ņØ┤ ņל ļ░£ņāØĒĢśņ¦Ć ņĢŖĻĖ░ ļĢīļ¼ĖņŚÉ ņĢ×ņŚÉņä£ ņ¢ĖĻĖēĒĢ£ ņĘīņןņŚ╝ņØś ņ¦üņĀæņĀüņØĖ ņøÉņØĖņ£╝ļĪ£ Ļ░äņŻ╝ĒĢśĻĖ░ ļ│┤ļŗżļŖö ņ£Āļ░£ņØĖņ×É(predisposing factor) ļśÉļŖö ĻĖ░ņŚ¼ņØĖņ×É(contributing factor)ļĪ£ ļ│┤ļŖö Ļ▓¼ĒĢ┤Ļ░Ć ņ¦Ćļ░░ņĀüņØ┤ļŗż[23].
ņ×ÉĻ░Ćļ®┤ņŚŁņä▒ ņĘīņןņŚ╝(autoimmune pancreatitis)ņØĆ ņ×ÉĻ░Ćļ®┤ņŚŁĻĖ░ņĀäņŚÉ ņØśĒĢ£ ņĘīņןņØś ļ¦īņä▒ ņŚ╝ņ”Ø ņ¦łĒÖśņ£╝ļĪ£ ņĀäņ▓┤ ļ¦īņä▒ņĘīņןņŚ╝ņØś 2-4%ļź╝ ņ░©ņ¦ĆĒĢśļ®░, ņĪ░ņ¦üĒĢÖņĀü, ņśüņāüĒĢÖņĀü, ņŗżĒŚśņŗżĻ▓Ćņé¼ ļ░Å ņ×äņāüņåīĻ▓¼ņŚÉņä£ ļŗżļźĖ ļ¦īņä▒ņĘīņןņŚ╝Ļ│╝ ĻĄ¼ļ│äļÉśļŖö ĒŖ╣ņ¦ĢņĀüņØĖ ņ¢æņāüņØä ļ│┤ņØĖļŗż[33]. ņ×ÉĻ░Ćļ®┤ņŚŁņä▒ ņĘīņןņŚ╝ņØĆ type 1Ļ│╝ type 2ļĪ£ ļéśļē£ļŗż (Table 3) [34,35]. Type 1 ņ×ÉĻ░Ćļ®┤ņŚŁņä▒ ņĘīņןņŚ╝ņØĆ ņĘīņןļ┐É ņĢäļŗłļØ╝ ņĀäņŗĀņØä ņ╣©ļ▓öĒĢśņŚ¼ ļŗ┤Ļ┤Ć, Ēøäļ│Ąļ¦ē, ņ×äĒīīņäĀ, ņŗĀņן, ļłłļ¼╝ņāś, ņ╣©ņāś, Ļ░æņāüņäĀ, Ļ░ä ļō▒ņŚÉļÅä ņä¼ņ£ĀĒÖö ņŚ╝ņ”ØņØä ņ£Āļ░£ĒĢĀ ņłś ņ׳ņ£╝ļ®░, ņØ┤ņÖĆ Ļ░ÖņØĆ ņĀäņŗĀņןĻĖ░ ņ╣©ļ▓öņŚÉ ļ®┤ņŚŁĻĖĆļĪ£ļČłļ”░G4Ļ░Ć ņżæņÜöĒĢ£ ņŚŁĒĢĀņØä ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż. ļö░ļØ╝ņä£ type 1 ņ×ÉĻ░Ćļ®┤ņŚŁņä▒ ņĘīņןņŚ╝ņØĆ ļ®┤ņŚŁĻĖĆļĪ£ļČłļ”░G4ņŚ░Ļ┤Ćņä▒ ņĀäņŗĀņ¦łĒÖś(immunoglobulin G4-associated systemic disease)ņØ┤ ņĘīņןņŚÉņä£ ļ░£ĒśäļÉ£ Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│Ā ņ׳ļŗż. Type 2 ņ×ÉĻ░Ćļ®┤ņŚŁņä▒ ņĘīņןņŚ╝ņØĆ ļīĆļČĆļČäņØś Ļ▓ĮņÜ░ ņĘīņןņŚÉļ¦ī ņŚ╝ņ”ØņØ┤ ĻĄŁĒĢ£ļÉśĻ│Ā ļŗżļźĖ ņןĻĖ░ņØś ņ╣©ļ▓öņØ┤ ļō£ļ¼╝ņ¦Ćļ¦ī ņŚ╝ņ”Øņä▒ ņןņ¦łĒÖśĻ│╝ņØś ņŚ░Ļ┤Ćņä▒ņØĆ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż.
Type 1 ņ×ÉĻ░Ćļ®┤ņŚŁņä▒ ņĘīņןņŚ╝ņØĆ ļ”╝ĒöäĒśĢņ¦łņäĖĒż ņ╣©ņ£ż Ļ▓ĮĒÖöņä▒ ņĘīņןņŚ╝(lymphoplasmacytic sclerosing pancreatitis, LPSP)ņØ┤ļØ╝Ļ│ĀļÅä ļČĆļź┤ļ®░, ņĪ░ņ¦üĒĢÖņĀüņ£╝ļĪ£ ņĘīĻ┤ĆņŻ╝ņ£ä ļ”╝ĒöäĻĄ¼ ļ░Å ĒśĢņ¦łņäĖĒżņØś ņ╣©ņ£ż(periductal lymphoplasmacytic infiltrate), ņåīņÜ®ļÅīņØ┤ ļ¬©ņ¢æ Ēś╣ņØĆ ļéśņäĀĒśĢņØś ņä¼ņ£ĀĒÖö(swirling or storiform fibrosis), ņØ┤ņÖĆ ļÅÖļ░śļÉ£ ĒÅÉņćäņä▒ ņåīņĀĢļ¦źņŚ╝(obliterative venulitis), ĻĘĖļ”¼Ļ│Ā ņĘīņןļé┤ ļ®┤ņŚŁĻĖĆļĪ£ļČłļ”░ G4 ņ¢æņä▒ ĒśĢņ¦łņäĖĒżņØś ņ╣©ņ£ż(abundant IgG4 immunostainig) (> 10 cells/HPF)ņØä ĒŖ╣ņ¦Ģņ£╝ļĪ£ ĒĢ£ļŗż. ļśÉĒĢ£ ĒŖ╣ņ¦ĢņĀüņ£╝ļĪ£ Ēśłņ▓Ł ļ®┤ņŚŁĻĖĆļĪ£ļČłļ”░G4ņØś ņāüņŖ╣ņØä ļÅÖļ░śĒĢ£ļŗż. Type 2 ņ×ÉĻ░Ćļ®┤ņŚŁņä▒ ņĘīņןņŚ╝ņØĆ ļ╣äņĢīņĮöņś¼ņä▒ ņĘīĻ┤Ć ĒīīĻ┤┤ņä▒ ņĘīņןņŚ╝(non-alcoholic ductdestructive pancreatitis) ļśÉļŖö Ļ│╝ļ”ĮĻĄ¼ ņāüĒö╝ ļ│æļ│Ć(granulocyte epithelial lesion, GEL) ņ¢æņä▒ ņĘīņןņŚ╝ņ£╝ļĪ£ļÅä ļČłļ”¼ļ®░, ņĪ░ņ¦üĒĢÖņĀüņ£╝ļĪ£ ņżæņä▒ĻĄ¼ņØś ņĘīĻ┤Ćļ▓Į ņ╣©ņ£żĻ│╝ ĻĘĖļĪ£ ņØĖĒĢ£ ņĘīĻ┤Ćļ▓Į ņāüĒö╝ņØś ĒīīĻ┤┤ļź╝ ĒŖ╣ņ¦Ģņ£╝ļĪ£ ĒĢ£ļŗż. ņØ┤ Ļ▓ĮņÜ░ Ēśłņ▓Ł ļ®┤ņŚŁĻĖĆļĪ£ļČłļ”░G4ļŖö ņĀĢņāüņØ┤Ļ│Ā ļ®┤ņŚŁĻĖĆļĪ£ļČłļ”░G4ņØś ņĘīņן ņ╣©ņ£żļÅä Ļ▒░ņØś ņŚåļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż.
ņĢäņ¦ü ņĀä ņäĖĻ│äņĀüņ£╝ļĪ£ Ļ│ĄĒåĄļÉ£ ņ¦äļŗ©ĻĖ░ņżĆņØĆ ņŚåļŖö ņāüĒā£ņØ┤ļéś ņ¦ĆĻĖłĻ╣īņ¦Ć ļéśņś© ļ¬©ļōĀ ņ¦äļŗ©ĻĖ░ņżĆļōżņØĆ type 1 ņ×ÉĻ░Ćļ®┤ņŚŁņä▒ ņĘīņןņŚ╝ņØä ņ¦äļŗ©ĒĢśļŖöļŹ░ ņ┤łņĀÉņØ┤ ļ¦×ņČöņ¢┤ņĀĖ ņ׳Ļ│Ā, type 2 ņ×ÉĻ░Ćļ®┤ņŚŁņä▒ ņĘīņןņŚ╝ņØä ņ¦äļŗ©ĒĢśĻĖ░ ņ£äĒĢ┤ņä£ Ēśäņ×¼ļĪ£ļŖö ņĪ░ņ¦üĒĢÖņĀü Ļ▓Ćņé¼Ļ░Ć ĒĢäņłś ņé¼ĒĢŁņØ┤ļŗż. ņ×ÉĻ░Ćļ®┤ņŚŁņä▒ ņĘīņןņŚ╝ņØĆ ņ×äņāüņĀüņ£╝ļĪ£ ņĘīņןņĢöĻ│╝ ĻĄ¼ļČäĒĢśĻĖ░ ĒלļōżĻ│Ā ņ£Āņé¼ĒĢ£ ņ”ØņāüņØä ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░Ļ░Ć ņ׳ĻĖ░ ļĢīļ¼ĖņŚÉ ņŻ╝ņØśļź╝ ņÜöĒĢ£ļŗż. ņ╣śļŻīļŖö ņŖżĒģīļĪ£ņØ┤ļō£ņØś Ļ▓ĮĻĄ¼ ļ│ĄņÜ®ņØä ĻĘ╝Ļ░äņ£╝ļĪ£ ņØ┤ļŻ©ņ¢┤ņ¦Ćļ®░, ņĢ×ņŚÉņä£ ņ¢ĖĻĖēĒ¢łļō»ņØ┤ ņäĖĒżņ¦ł ļé┤ļĪ£ ļ╣äņĀĢņāüņĀüņ£╝ļĪ£ ļČäĒżļÉśņŚłļŹś CFTRņØ┤ ņŖżĒģīļĪ£ņØ┤ļō£ņŚÉ ņØśĒĢ┤ ņĀĢņāüņĀüņ£╝ļĪ£ ņĘīņäĀļ░®ņäĖĒżņŚÉņä£ Ļ┤ĆĻ░Ģ ļé┤ļĪ£ Ē¢źĒĢśļŖö Ēæ£ļ®┤ņŚÉ ņ×¼ļČäĒżļÉśļŖö Ļ▓āņØ┤ ņŻ╝ņÜö ĻĖ░ņĀäņ£╝ļĪ£ ņāØĻ░üļÉśĻ│Ā ņ׳ļŗż[30].
ĻĖēņä▒ņĘīņןņŚ╝ņØĆ ĒĢŁņāü ņĀĢņāüņ£╝ļĪ£ ĒÜīļ│ĄļÉśļŖö Ļ▓āņØĆ ņĢäļŗłļ®░, ņĢäņ¦üĻ╣īņ¦ĆļŖö ļģ╝ļ×ĆņØś ņŚ¼ņ¦ĆĻ░Ć ņ׳ņ£╝ļéś ņ×¼ļ░£ņä▒ ĻĖēņä▒ņĘīņןņŚ╝Ļ│╝ ļ¦īņä▒ņĘīņןņŚ╝ņØś Ļ┤ĆĻ│äļŖö ņŚ¼ļ¤¼ ņŚ░ĻĄ¼ņÖĆ ņŗżĒŚś, ĒŖ╣Ē׳ ņ£ĀņĀäņä▒ ņĘīņןņŚ╝ņŚÉ Ļ┤ĆĒĢ£ ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢ┤ņä£ ļŹöņÜ▒ ĒÖĢņŗżĒĢ┤ņ¦ĆĻ│Ā ņ׳ļŗż[6]. Whitcomb ļō▒ņØĆ ļ¦īņä▒ņĘīņןņŚ╝ņØś ļ░£ļ│æĻĖ░ņĀäņ£╝ļĪ£ PRSS1 ņ£ĀņĀäņ×É ļ░Å SPINK1 ņ£ĀņĀäņ×É ļÅīņŚ░ļ│ĆņØ┤ņŚÉ ņØśĒĢ£ ņĘīņäĀļ░®ņäĖĒżļé┤ ĒŖĖļ”ĮņŗĀņØś ņ×ÉĻ░ĆĒÖ£ņä▒ĒÖöņŚÉ ļö░ļźĖ ļ░śļ│ĄņĀüņØĖ ĻĖēņä▒ņĘīņןņŚ╝ ļśÉļŖö ņĢīņĮöņś¼ņŚÉ ņØśĒĢ£ ļ░śļ│ĄņĀüņØĖ ņĘīņäĖĒżņØś ņåÉņāüņØ┤ ņ┤łļלļÉśĻ│Ā ņØ┤ņŚÉ ņłśļ░śļÉ£ ņŚ╝ņ”ØņäĖĒżņØś ņ╣©ņ£żĻ│╝ ņŚ╝ņ”ØņäĖĒżņŚÉņä£ņØś ņŚ╝ņ”Øņä▒ ņé¼ņØ┤ĒåĀņ╣┤ņØĖņØä ņāØņä▒ņØ┤ ņ£ĀļÅäļÉśĻ│Ā ņØ┤ņŚÉ ļö░ļźĖ ņĘīņä▒ņāüņäĖĒżņØś ĒÖ£ņä▒ĒÖöĻ░Ć ņØ┤ļŻ©ņ¢┤ņ¦Ćļ®┤ Ļ▓░Ļ│╝ņĀüņ£╝ļĪ£ ņĘīņןļé┤ ņä¼ņ£ĀĒÖöĻ░Ć ņ¦äĒ¢ēļÉśņ¢┤ ļ¦īņä▒ņĘīņןņŚ╝ņŚÉ ĻĘĆņ░®ļÉ£ļŗżļŖö ņØ┤ļźĖļ░ö SAPE (sentinel acute pancreatitis event) Ļ░ĆņäżņØä ņĀ£ņŗ£ĒĢśņśĆļŗż[25]. ņØ┤ņÖĆĻ░ÖņØ┤ ņĢīņĮöņś¼Ļ│╝ ņ£ĀņĀäņä▒ ņĘīņןņŚ╝ ņØ┤ņÖĖņŚÉļÅä ņŚ¼ļ¤¼ ņĢĮņĀ£, ĒØĪņŚ░, Ļ│Āņ¦ĆĒśłņ”Ø, Ļ│Āņ╣╝ņŖśĒśłņ”Ø, ļŗ┤ņäØ ļō▒ ĻĖēņä▒ņĘīņןņŚ╝ņØä ņ£Āļ░£ņŗ£Ēé¼ ņłś ņ׳ļŖö ļ¬©ļōĀ ņøÉņØĖņØĆ ņ×¼ļ░£ņä▒ ĻĖēņä▒ņĘīņןņŚ╝ņØś ņøÉņØĖņØ┤ ļÉĀ ņłś ņ׳ņ£╝ļ®░, Ļ▓░ĻĄŁņŚÉļŖö ļ¦īņä▒ņĘīņןņŚ╝ņ£╝ļĪ£ ņ¦äĒ¢ēļÉĀ ņłś ņ׳ļŗż.
ĒÅÉņćäņä▒ ļ¦īņä▒ņĘīņןņŚ╝ņØĆ ĒÅÉņćä ļśÉļŖö Ēśæņ░® ĻĘ╝ņ£äļČĆņØś ņĘīĻ┤Ć ĒÖĢņן, ņĘīņäĀļ░®ņäĖĒż ņ£äņČĢ, ĻĘĖļ”¼Ļ│Ā ņĘīņŗżņ¦łņØś ļ»Ėļ¦īņä▒ ņä¼ņ£ĀĒÖöļØ╝ļŖö ĒśĢĒā£ĒĢÖņĀü ĒŖ╣ņ¦ĢņØä Ļ░¢ļŖöļŗż[36]. ņĘīĻ┤ĆņØś ĒÅÉņćä ļśÉļŖö Ēśæņ░®ņØś ņøÉņØĖņ£╝ļĪ£ļŖö Ļ░Ćņä▒ļéŁņóģĻ│╝ Ļ░ÖņØĆ ĻĖēņä▒ņĘīņןņŚ╝ņØś ĒĢ®ļ│æņ”Ø, ņÖĖņāü, ņóģņ¢æ, ņśżļööņö© Ļ┤äņĢĮĻĘ╝ ņØ┤ņāü, ļČäĒĢĀ ņĘīņן ļō▒ņØ┤ ņ׳ļŗż[6]. ņśżļööņö© Ļ┤äņĢĮĻĘ╝ ņØ┤ņāüņØ┤ ļ¦īņä▒ņĘīņןņŚ╝ņØä ņØ╝ņ£╝ĒéżļŖöĻ░ĆņŚÉ ļīĆĒĢ┤ņä£ļŖö ļŹö ļ¦ÄņØĆ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢśņ¦Ćļ¦ī, ĒĢ£ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņśżļööņö© Ļ┤äņĢĮĻĘ╝ ņØ┤ņāüņØ┤ ņŚåļŖö ņé¼ļ×īņŚÉ ļ╣äĒĢ┤ ņ׳ļŖö ņé¼ļ×īņŚÉĻ▓īņä£ ļ¦īņä▒ņĘīņןņŚ╝ņØ┤ ļÅÖļ░śļÉĀ ĒÖĢļźĀņØ┤ 4.6ļ░░ ņ”ØĻ░ĆĒĢ£ļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż[37]. ļČäĒĢĀ ņĘīņןĻ│╝ ļ¦īņä▒ņĘīņןņŚ╝ņØś Ļ┤ĆĻ│äļŖö ņĢäņ¦ü ļģ╝ļ×ĆņØś ņŚ¼ņ¦ĆĻ░Ć ņ׳ĻĖ░ ļĢīļ¼ĖņŚÉ ļ¦īņä▒ņĘīņןņŚ╝ņ£╝ļĪ£ņØś ņ¦äĒ¢ēņśłļ░®ņØä ņ£äĒĢ£ ļČĆņ£ĀļæÉ Ļ┤äņĢĮĻĘ╝ ņĀłĻ░£ņłĀ(minor papilla sphincterotomy)ņØś ņŗ£Ē¢ēņŚ¼ļČĆļŖö ņŗĀņżæņØä ņÜöĒĢ£ļŗż. ņĘīĻ┤Ć ĒÅÉņćäļź╝ ņĪ░ĻĖ░ņŚÉ ĻĄÉņĀĢĒĢ┤ ņżä Ļ▓ĮņÜ░ ņĪ░ņ¦üĒĢÖņĀü ĻĘĖļ”¼Ļ│Ā ĻĖ░ļŖźņĀü ļ│ĆĒÖöļź╝ ņ¢┤ļŖÉ ņĀĢļÅä ĒÜīļ│Ąņŗ£Ēé¼ ņłś ņ׳ņ£╝ļéś ņĘīņןņåÉņāüņØ┤ ņśüĻĄ¼ņĀüņ£╝ļĪ£ ļé©ĻĖ░ļÅäĒĢ£ļŗż.
ļ¦īņä▒ņĘīņןņŚ╝ņØś ļ│æļ”¼ĒĢÖņĀü ņåīĻ▓¼ņŚÉņä£ ņä¼ņ£ĀĒÖöļŖö ļ¦īņä▒ņĘīņןņŚ╝ņØä ĻĖēņä▒ņĘīņןņŚ╝Ļ│╝ ĻĄ¼ļČä ņ¦ōļŖö ņżæņÜöĒĢ£ ļ│æļ”¼ ņåīĻ▓¼ņØ┤ļŗż. ņĘīņןņØś ņä¼ņ£ĀĒÖöļŖö Ļ░äņØś ņä¼ņ£ĀĒÖöņŚÉ Ļ┤ĆņŚ¼ĒĢśļŖö ņä▒ņāüņäĖĒż(stellate cell)ņÖĆ Ļ░ÖņØĆ ņ£ĀĒśĢņØś ņäĖĒżĻ░Ć ņĘīņן ļé┤ņŚÉņä£ ĻĘ£ļ¬ģļÉśĻ│Ā ņäĖĒżņØś ņäĖĒżņāØļ¼╝ĒĢÖņĀü ņä▒ņāüņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ņ¦äĒ¢ē ļÉśļ®┤ņä£ ļ¦ÄņØĆ ļČĆļČäņØ┤ ĻĘ£ļ¬ģļÉśĻ│Ā ņ׳ļŗż. ņĘīņä▒ņāüņäĖĒżņØś ņĪ┤ņ×¼ļŖö ņØ╝ņ░ŹņØ┤ 1982ļģä Watari ļō▒ņØ┤ ņāØņźÉņŚÉņä£ ĻĘĖ ņĪ┤ņ×¼ļź╝ ļ│┤Ļ│ĀĒĢśņśĆļŗż[38]. 1990ļģäņŚÉļŖö Ikejiri ļō▒ņØ┤ ņĀäņ×ÉĒśäļ»ĖĻ▓Į ļ░Å ĒÄĖĻ┤æĒśäļ»ĖĻ▓ĮņØä ĒåĄĒĢ£ ņŚ░ĻĄ¼ņŚÉņä£ ņĘīņä▒ņāüņäĖĒżĻ░Ć ĒśłĻ┤Ć ņŻ╝ņ£ä ļ░Å ņäĀļ░®ņäĖĒż ņé¼ņØ┤ņŚÉ ņĪ┤ņ×¼ĒĢśļ®░ ņäĖĒżņ¦łļé┤ ĒśäņĀĆĒĢ£ ņ¦Ćļ░®Ļ│╝ļ”Į(lipid droplet)ņØä ĒĢ©ņ£ĀĒĢśļŖö Ļ▓ā ļō▒ņØś ņäĖĒżĒĢÖņĀü ĒŖ╣ņä▒ņØä Ļ░¢ļŖöļŗżĻ│Ā ĻĘ£ļ¬ģĒĢśņśĆļŗż[39]. ņĄ£ĻĘ╝ ApteņÖĆ Bachem ļō▒ņŚÉ ņØśĒĢ┤ ļ░▒ņä£ņÖĆ ņé¼ļ×īņŚÉņä£ ņä▒ņāüņäĖĒżĻ░Ć ļČäļ”¼ ļÅÖņĀĢ, ļ░░ņ¢æļÉ©ņŚÉ ļö░ļØ╝ ņäĖĒżņØś ņĪ░ņ¦ü ĒÖöĒĢÖņĀü ĒŖ╣ņä▒Ļ│╝ ņäĖĒżņāØļ¼╝ĒĢÖņĀü ĻĖ░ļŖźņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ĒÖ£ļ░£ĒĢ┤ņ¦ĆĻ│Ā ņ׳ļŗż[40,41]. ņĘīņä▒ņāüņäĖĒżļŖö ļ╣äĒÖ£ļÅÖĻĖ░ņŚÉļŖö ņäĖĒżņ¦łļé┤ ņżæņŗ¼ņŚÉ ĒĢĄņØä Ļ░¢Ļ│Ā ņ׳Ļ│Ā UVĻ┤æņŚÉ ļģ╣ņāēņØś ĒśĢĻ┤æņ£╝ļĪ£ ļ│┤ņØ┤ļŖö ļ╣äĒāĆļ»╝ AĻ░Ć ļŗżļ¤ē ĒĢ©ņ£ĀļÉ£ Ļ│ĄĒżļź╝ ņäĖĒżņ¦łņŚÉ Ļ░¢Ļ│Ā ņ׳ļŖö ņäĖĒżļĪ£ ņĘīņן ļé┤ņŚÉ ņĪ┤ņ×¼ĒĢ£ļŗż. ņØ┤ ņäĖĒżļź╝ ļČäļ”¼, ļÅÖņĀĢĒĢśņŚ¼ ņØ╝ņĀĢĻĖ░Ļ░ä ļ░░ņ¢æņØä ĒĢśļ®┤ ņäĖĒżņ¦łļé┤ ļ╣äĒāĆļ»╝A Ļ│╝ļ”ĮņØĆ ņåīņŗżļÉśĻ│Ā ╬▒-smooth muscle actin (╬▒-SMA)ņŚÉ ņŚ╝ņāēļÉśļŖö ņäĖĒżļĪ£ Ēæ£ĒśäĒśĢņØ┤ ļ│ĆĒÖöĒĢśĻ▓ī ļÉśņ¢┤ ļ¦łņ╣ś myofibroblastņ¢æ ņäĖĒżļĪ£ ņĀäĒÖśļÉśĻ▓ī ļÉ£ļŗż[40,41]. ņĘīņä▒ņāüņäĖĒżņØś ļ®┤ņŚŁĒÖöĒĢÖņĀü ņŚ░ĻĄ¼ņŚÉņä£ ņä▒ņāüņäĖĒżļŖö collagen type IĻ│╝ type IV, fibronectin, lamininĻ│╝ Ļ░ÖņØĆ ņäĖĒżĻ░äņ¦łļ¼╝ņ¦ł(extracelluar matrix, ECM)ņØä ĒĢ®ņä▒ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļ░ØĒśĆņĀĖ ņä¼ņ£ĀĒÖöņŚÉ ņżæņÜöĒĢ£ ĻĖ░ļŖźņØä ĒĢśļŖö ņäĖĒżļĪ£ ļ░øņĢäļōżņŚ¼ņ¦ĆĻ│Ā ņ׳ļŗż[41,42]. ņĘīņןļ┐É ņĢäļŗłļØ╝ ņŚ¼ļ¤¼ ņĪ░ņ¦üņØś ņä¼ņ£ĀĒÖö Ļ│╝ņĀĢņØĆ ECMņØś ĒĢ®ņä▒Ļ│╝ ļČäĒĢ┤ņØś ļČĆņĪ░ĒÖö ņ”ē ĒĢ®ņä▒ņØś ņ”ØĻ░ĆņÖĆ ļČäĒĢ┤ņØś ņĀĆĒĢśņŚÉ ņØśĒĢśņŚ¼ ņä¼ņ£ĀņØś ņ╣©ņ░®ņŚÉ ņØśĒĢ┤ ļ░£ņāØļÉ£ļŗż. ļö░ļØ╝ņä£ ņĘīņן ņä¼ņ£ĀĒÖöņŚÉ ņ׳ņ¢┤ņä£ ņĘīņä▒ņāüņäĖĒżņŚÉ ņØśĒĢ£ ECMņØś ņāØņä▒ļ┐Éļ¦ī ņĢäļŗłļØ╝ ECMņØś ļČäĒĢ┤ņŚÉ ņ׳ņ¢┤ ņĘīņä▒ņāüņäĖĒżņØś ņŚŁĒĢĀņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ļ¦ÄņØ┤ ņ¦äĒ¢ēļÉśĻ│Ā ņ׳ļŗż. ECMņØś ļČäĒĢ┤ņŚÉļŖö ņØ╝ļĀ©ņØś matrix metalloproteinase (MMPs)Ļ░Ć Ļ┤ĆņŚ¼ĒĢ£ļŗż. MMPsņØś ĒÖ£ņä▒ņØĆ TIMPs (tissue inhibitor of metaloproteinase)ņŚÉ ņØśĒĢśņŚ¼ ĻĖĖĒĢŁ ļÉśļŖöļŹ░ ņĢĮ 4Ļ░£ņØś ņĢäĒśĢņØ┤ ņĪ┤ņ×¼ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż. ņĘīņäĀļ░®ņäĖĒżņŚÉņä£ņØś MMP2ņØś ņĪ┤ņ×¼ ļ░Å TIMP1, TIMP2ņØś ņĪ┤ņ×¼Ļ░Ć ļ░ØĒśĆņĀĖ Ļ░äņä▒ņāüņäĖĒżņÖĆ Ļ░ÖņØ┤ ņĘīņןņØś ECMņØś ļČäĒĢ┤ļÅä ņä▒ņāüņäĖĒżĻ░Ć Ļ┤ĆņŚ¼ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļ░ØĒśĆņ¦ĆĻ│Ā ņ׳ļŗż[43]. ļśÉĒĢ£ ņĘīņä▒ņāüņäĖĒżļŖö ņä¼ņ£ĀņøÉņäĖĒżņÖĆ ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ņØ┤ļÅÖ ļŖźļĀźņØ┤ ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ĻĘ£ļ¬ģļÉśĻ│Ā ņ׳ļŗż[44]. ņŗżņĀ£ ņé¼ļ×īņØś ļ¦īņä▒ņĘīņןņŚ╝Ļ│╝ TNBS (trinitrobezene sulfonic acid) ļ░Å dibutyltin chloride ļō▒ņØś ņĢĮļ¼╝ņŚÉ ņØśĒĢ£ ļ¦īņä▒ņĘīņןņŚ╝ ļ¬©ļŹĖ, ņ×Éļ░£ņä▒ ņĘīņןņŚ╝ ļÅÖļ¼╝ļ¬©ļŹĖ(WBN/Kob rat), TGF╬▓1ņŚÉņä£ ņĘīņןņØś ņä¼ņ£ĀĒÖöņŚÉ ņä▒ņāüņäĖĒżņØś ņŚŁĒĢĀņØ┤ ņ”Øļ¬ģļÉśĻ│Ā ņ׳ļŗż[45-47]. ņ”ē ņä¼ņ£ĀĒÖöĻ░Ć ņØ╝ņ¢┤ļé£ Ļ││ņŚÉņä£ ĒÖ£ņä▒ ņä▒ņāüņäĖĒżĻ░Ć Ļ┤Ćņ░░ļÉśļ®░ in situ hybridisationĻĖ░ļ▓Ģņ£╝ļĪ£ ╬▒-SMAņ¢æņä▒ ņäĖĒżņŚÉņä£ procollagen mRNAĻ░Ć Ļ▓ĆņČ£ļÉ©ņ£╝ļĪ£ņŹ© collagen ņāØņä▒ņØ┤ ņä▒ņāüņäĖĒżņŚÉņä£ ņØ┤ļŻ©ņ¢┤ņ¦ĆļŖö Ļ▓āņ£╝ļĪ£ ņ”Øļ¬ģļÉśĻ│Ā ņ׳ļŗż[45].
ņĘīņןņŚÉņä£ņØś ņä¼ņ£ĀĒÖöļŖö ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ļÅģņä▒ ļ¼╝ņ¦łņŚÉ ņØśĒĢ┤ņä£ ļśÉļŖö ņĘīņן ņåÉņāüņŚÉ ņØśĒĢ┤ ņĘīņןņ£╝ļĪ£ļČĆĒä░ ņāØņä▒ļÉśļŖö ļ¼╝ņ¦łņŚÉ ņØśĒĢśņŚ¼ ņĘīņä▒ņāüņäĖĒżĻ░Ć ĒÖ£ņä▒ĒÖö ļÉśļ®░ ĒÖ£ņä▒ĒÖöļÉ£ ņä▒ņāüņäĖĒżņŚÉņä£ ECMņØś ņāØņä▒ņØ┤ ņ”ØĻ░Ć ļÉ©ņ£╝ļĪ£ņŹ© ņä¼ņ£ĀĒÖöĻ░Ć ļ░£ņāØĒĢ£ļŗż. ļ¦īņä▒ņĘīņןņŚ╝ņØś Ļ░Ćņן ĒØöĒĢ£ ņ£Āļ░£ņÜöņØĖņØĆ ņĢīņĮöņś¼ņØ┤ļŗż. Apte ļō▒ņØĆ ļ░░ņ¢æļÉ£ ņä▒ņāüņäĖĒżņŚÉ ņØ╝ņĀĢ ļåŹļÅäņØś ņŚÉĒāäņś¼ ļśÉļŖö ņĢäņäĖĒŖĖņĢīļŹ░ĒĢśņØ┤ļō£ļź╝ Ēł¼ņŚ¼ĒĢśļ®┤ ņä▒ņāüņäĖĒżņŚÉņä£ ╬▒-SMAņØś ļ░£ĒśäņØ┤ ņ”ØĻ░Ć ĒĢśļ®░ ņĮ£ļØ╝Ļ▓ÉņØś ņāØņä▒ņØ┤ ņ”ØĻ░Ć ļÉ©ņØä Ļ┤Ćņ░░ĒĢśņśĆņ£╝ļ®░ ļ░░ņ¦ĆņŚÉ ņŚÉĒāäņś¼ņØś ņé░ĒÖöĻ│╝ņĀĢņØä ņ¢ĄņĀ£ĒĢśļŖö 4-methylpyrazoleņØä Ēł¼ņŚ¼ ĒĢśļ®┤ ņĢäņäĖĒŖĖņĢīļŹ░ĒĢśņØ┤ļō£ņØś ņāØņä▒ ņ¢ĄņĀ£ņÖĆ ļŹöļČłņ¢┤ ņä▒ņāüņäĖĒżņØś ĒÖ£ņä▒ĒÖöĻ░Ć ņ¢ĄņĀ£ ļÉ©ņØä ļ│┤Ļ│ĀĒĢśĻ│Ā ņ׳ļŗż[48]. ļśÉĒĢ£ ņĢäņäĖĒŖĖņĢīļŹ░ĒĢśņØ┤ļō£ļŖö malondiadehydeņÖĆ Ļ░ÖņØĆ ņ£Āļ”¼ņé░ĒÖöĻĖ░ļź╝ ņ”ØĻ░Ćņŗ£ņ╝£ ņäĖĒż ļÅģņä▒ņØä ļéśĒāĆļé┤ļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░ ĒĢŁņé░ĒÖöņĀ£ņØś ņØ╝ņóģņØĖ ļ╣äĒāĆļ»╝ EņØś Ēł¼ņŚ¼ ņŗ£ ņŚÉĒāäņś¼ ļ░Å ņĢäņäĖĒŖĖņĢīļŹ░ĒĢśņØ┤ļō£ņŚÉ ņØśĒĢ£ ņä▒ņāüņäĖĒżņØś ĒÖ£ņä▒ĒÖöĻ░Ć ņ¢ĄņĀ£ ļÉ©ņØä ļ│┤Ļ│ĀĒĢśĻ│Ā ņ׳ļŗż[48]. ļö░ļØ╝ņä£ ņŚÉĒāäņś¼ ļśÉļŖö ņŚÉĒāäņś¼ ļīĆņé¼ ļ¼╝ņ¦łņØĖ ņĢäņäĖĒŖĖņĢīļŹ░ĒĢśņØ┤ļō£ņŚÉ ņØśĒĢśņŚ¼ ņĘīņä▒ņāüņäĖĒżĻ░Ć ņ¦üņĀæņĀüņ£╝ļĪ£ ĒÖ£ņä▒ĒÖöļÉśņ¢┤ ņĮ£ļØ╝Ļ▓É ļō▒ņØś ņä¼ņ£ĀĒÖöļź╝ ļ░£ņāØņŗ£ĒéżļŖö Ļ▓āņ£╝ļĪ£ ņŻ╝ņןļÉśĻ│Āņ׳ļŗż. ļśÉĒĢ£ ņĄ£ĻĘ╝ ņŚÉĒāäņś¼ ļ░Å ņĢäņäĖĒŖĖņĢīļŹ░ĒĢśņØ┤ļō£ļŖö ņĘīņä▒ņāüņäĖĒżņŚÉņä£ ERK1/2, JNK, p38 kinase ļō▒ņØś MAP kinaseņØś ĒÖ£ņä▒ĒÖöņØś ņäĖĒżļé┤ ņŗĀĒśĖņĀäļŗ¼ ļ¼╝ņ¦łņØ┤ ņä▒ņāüņäĖĒżņŚÉņä£ņØś collagenņØś ĒĢ®ņä▒ņŚÉ Ļ┤ĆņŚ¼ ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļ░ØĒśĆņ¦ĆĻ│Ā ņ׳ļŗż[49].
Ēśäņ×¼Ļ╣īņ¦Ć ņĢīņĮöņś¼ņØ┤ ņĘīņןņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņŚÉ ļīĆĒĢ£ ļ¦ÄņØĆ ņŚ░ĻĄ¼Ļ░Ć ņ¦äĒ¢ēļÉśņ¢┤ ņÖöņ£╝ļ®░ Ļ░äļץĒ׳ Ēśäņ×¼Ļ╣īņ¦Ć ļ│┤Ļ│ĀļÉ£ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļź╝ ĻĖ░ņłĀĒĢśĻ│Āņ×É ĒĢ£ļŗż.
ņŚÉĒāäņś¼ņØĆ ņĘīĻ┤Ć ļé┤ņĢĢņØä ņ”ØĻ░Ćņŗ£ĒéżļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż. ņĘīĻ┤Ć ļé┤ņĢĢņØś ņāüņŖ╣ņØĆ ņĘīņן Ļ░äņ¦łļé┤ļĪ£ņØś ņĘīņĢĪņØś ņŚŁļźśļź╝ ņ┤łļלĒĢśņŚ¼ ņĘīņןņåīĒÖöĒÜ©ņåīņŚÉ ņØśĒĢ£ ņĘīņןņØś ņ×ÉĻ░ĆņåīĒÖöļź╝ ņ£Āļ░£ĒĢśĻ│Ā ĻĖ░ĒāĆļÅģņä▒ļ¼╝ņ¦łņØś ņĘīņן ļé┤ļĪ£ņØś ņĀæĻĘ╝ņØä ņÜ®ņØ┤ĒĢśĻ▓ī ĒĢśņŚ¼ ņĘīņןņåÉņāüņØä ņ┤łļלĒĢĀ ņłś ņ׳ĻĖ░ ļĢīļ¼ĖņŚÉ ņĘīņןņŚ╝ ļ░£ņāØņŚÉ ļ¦żņÜ░ ņżæņÜöĒĢ£ ņØĖņ×ÉņØ┤ļŗż. ņĘīĻ┤ĆņØś ļé┤ņĢĢņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śļŖö ņÜöņØĖņ£╝ļĪ£ļŖö ņĘīņĢĪņØś ļČäļ╣äļ¤ē ļ░Å ņĘīņĢĪņØś ņĀÉļÅä ļ░Å ņśżļööņö© Ļ┤äņĢĮĻĘ╝ņØś ņĢĢļĀź ļ│ĆĒÖö ļō▒ņØ┤ ņ׳ļŗż. ņĢīņĮöņś¼ņØ┤ ņśżļööņö© Ļ┤äņĢĮĻĘ╝ņØś ĻĖ░ņĀĆņĢĢņØä ņ”ØĻ░Ćņŗ£ĒéżļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ņ£╝ļéś ņśżļööņö© Ļ┤äņĢĮĻĘ╝ņØś ņĢĢļĀź ļ│ĆĒÖöņÖĆ ņĘīņןņŚ╝ņØś ļ░£ņāØĻ│╝ņØś ņŚ░Ļ┤Ćņä▒ņØĆ ņĢäņ¦ü ĒÖĢņŗżĒ׳ ĻĘ£ļ¬ģļÉśĻ│Ā ņ׳ņ¦Ć ļ¬╗ĒĢśļŗż[50,51]. ņĘīĻ┤Ć ļé┤Ēö╝ ņäĖĒżĻ░äņØś ņäĖĒżĻ▓░ĒĢ®ņØĆ ņäĀļ░®ņäĖĒżņŚÉņä£ ļČäļ╣äļÉ£ ņĘīņåīĒÖö ĒÜ©ņåīņØś ņĘīĻ░äņ¦łļé┤ļĪ£ņØś ņØ┤ļÅÖņØä ļ░®ņ¦ĆĒĢśļŖö ĻĖ░ļŖźņØä Ļ░¢Ļ│Ā ņ׳ļŗż. ņĄ£ĻĘ╝ņØś ņŚ░ĻĄ¼ņŚÉ ņØśĒĢśļ®┤ ņŚÉĒāäņś¼ņØĆ ņĘīĻ┤Ćļé┤Ēö╝ņäĖĒżĻ░äņØś ņäĖĒż Ļ▓░ĒĢ®ņØä ļŖÉņŖ©ĒĢśĻ▓ī ĒĢśņŚ¼ ņĘīĻ┤Ć ļé┤ņØś ņĘīņĢĪņØ┤ Ļ░äņ¦łļĪ£ņØś ņŚŁļźśļź╝ ņ”ØĻ░Ćņŗ£ĒéżļŖö Ļ▓āņ£╝ļĪ£ ļ░ØĒśĆņ¦ĆĻ│Ā ņ׳ļŗż[52]. ņĘīņĢĪņØś ņĘīĻ░äņ¦ł ļé┤ļĪ£ņØś ņ╣©Ēł¼ļŖö Ļ│¦ ņĘīņןņØś ņåīĒÖöņåÉņāüņØä ņ£Āļ░£ĒĢśņŚ¼ ņĘīņןņŚ╝ņØś ļ░£ņāØņØä ņ┤łļלĒĢśĻ▓ī ļÉ£ļŗż. ĻĘĖļ¤¼ļéś ņĘīĻ┤ĆņØś Ēł¼Ļ│╝ļĀź ņ”ØĻ░Ć ļ¦īņ£╝ļĪ£ļŖö ņĘīņןņŚ╝ņØä ņ£Āļ░£ĒĢśņ¦Ć ņĢŖļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ņ¢┤ ļŗżļźĖ ĻĖ░ņĀäņØ┤ ļ│ĄĒĢ®ņĀüņ£╝ļĪ£ ņ×æņÜ®ĒĢśņŚ¼ ņĘīņןņŚ╝ņØä ņ£Āļ░£ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņČöņĀĢļÉśĻ│Ā ņ׳ļŗż.
ņĢīņĮöņś¼ņØś ņäŁņĘ©ļŖö ņŗżĒŚśļÅÖļ¼╝ņŚÉņä£ ņĘīņןņÖĖļČäļ╣äņŚÉ ļīĆĒĢśņŚ¼ ĒĢŁņ¦ä ļśÉļŖö ņ¢ĄņĀ£ĒĢśļŖö ĻĖ░ļŖźņØä ļ│┤ņØ┤ļŖö ņāüļ░śļÉ£ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝Ļ░Ć ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż. ņ”ē ņĀĢņāüņØĖņŚÉņä£ ņĢīņĮöņś¼ņØś ņäŁņĘ©ļŖö ņĘīņןļČäļ╣äļź╝ ņ¢ĄņĀ£ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņ¦ĆĻ│Ā ņ׳ņ£╝ļéś ļ¦īņä▒ ņĢīņĮöņś¼ ņżæļÅģņ×ÉņØś Ļ▓ĮņÜ░ ņĢīņĮöņś¼ņØĆ ņĘīņןļČäļ╣äļź╝ ĒĢŁņ¦ä ņŗ£ĒéżļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[53].
ņĘīņĢĪņØś ļŗ©ļ░▒ņ¦ł ļåŹļÅäļŖö ļ¦īņä▒ņĘīņןņŚ╝ņØ┤ ņŚåļŖö ļ¦īņä▒ ņØīņŻ╝ņ×ÉņŚÉņä£ ņ”ØĻ░Ć ļÉśļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŖöļŹ░ ņØ┤ļŖö ņĘīņןņåīĒÖöĒÜ©ņåīņØś ļČäļ╣ä ņ”ØĻ░ĆņÖĆ ņĘīņןņØś ņżæĒāäņé░ ļČäļ╣äņĢĪņØś Ļ░ÉņåīņŚÉ ĻĖ░ņØĖĒĢ£ļŗż[54]. ņØ┤ļ¤¼ĒĢ£ ņĘīņĢĪļé┤ ļŗ©ļ░▒ņ¦łļåŹļÅäņØś ņ”ØĻ░ĆļŖö ņĘīņןņĢĪņØś ņĀÉņä▒ņØä ņ”ØĻ░Ćņŗ£ĒéżĻ│Ā ņØ┤Ļ▓āņØĆ ņĘīņĢĪļé┤ ļŗ©ļ░▒ņĀäņØś ĒśĢņä▒ņØä ņĪ░ņןĒĢśĻ│Ā ļ¦Éņ┤ł ņĘīĻ┤ĆņØś ĒÅÉņāēņØä ņ£Āļ░£ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░ ņØ┤ļ¤¼ĒĢ£ ņĘīĻ┤ĆņØś ĒÅÉņćäļŖö ļ¦īņä▒ņĘīņןņŚ╝ņØä ņ┤łļל ĒĢĀ ņłś ņ׳ļŖö ņżæņÜöĒĢ£ ĻĖ░ņĀäņØś ĒĢśļéśļĪ£ ņØĖņŗØļÉśĻ│Ā ņ׳ļŗż[55].
ĻĘĖļ¤¼ļéś ņĢīņĮöņś¼ņØ┤ ņśżļööņö© Ļ┤äņĢĮĻĘ╝ņØś ņĢĢļĀź ņ”ØĻ░Ć, ņĘīĻ┤ĆņäĖĒżņØś ņĢĮĒÖöļĪ£ ņØĖĒĢ£ ņĘīĻ┤Ć Ēł¼Ļ│╝ļĀźņØś ņ”ØĻ░Ć, ņĘīņĢĪņØś ļŗ©ļ░▒ņ¦ł ļåŹļÅäņØś ņ”ØĻ░ĆņŚÉ ļö░ļźĖ ņĀÉļÅäņØś ļ│ĆĒÖöņŚÉ ļö░ļØ╝ ņĘīĻ┤Ć ļé┤ņĢĢņØś ņāüņŖ╣ņØ┤ ņ¢┤ļ¢╗Ļ▓ī ļ¦īņä▒ņĘīņןņŚ╝ņØä ņ£Āļ░£ĒĢśĻ▓ī ļÉśļŖöĻ░ĆņŚÉ ļīĆĒĢ£ ĻĖ░ņĀäņØĆ ņĢäņ¦ü ļČłļČäļ¬ģĒĢ£ ņāüĒā£ņØ┤ļŗż.
ļÅÖļ¼╝ņŗżĒŚśņŚÉņä£ ņĢīņĮöņś¼ņØś ņäŁņĘ©ļŖö ņĘīņןņŚÉņä£ ĒŖĖļ”Įņŗ£ļģĖĻ▓ÉĻ│╝ ņ╣┤ņØ┤ļ¬©ĒŖĖļ”ĮņŗĀņØś ĒĢ®ņä▒ņØĆ ņ”ØĻ░Ćņŗ£ĒéżļŖöļŹ░ ļ░śĒĢ┤ ĒĢŁĒŖĖļ”ĮņŗĀ ņ¢ĄņĀ£ņ×¼ņØś ĒĢ®ņä▒ ļČäļ╣äļŖö Ļ░Éņåīņŗ£ĒéżļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[56-58]. ļśÉĒĢ£ ļØ╝ņØ┤ņĪ░ņóĆĒÜ©ņåīļĪ£ ĒŖĖļ”ĮņŗĀļģĖĻ▓ÉņØś ĒÖ£ņä▒ĒÖöņÖĆ ņŚ░Ļ┤ĆņØ┤ ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņ¦ä cathepsin BņØś ĒĢ®ņä▒ņØä ņ”ØĻ░Ćņŗ£ĒéżļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż. ņØ╝ļ░śņĀüņ£╝ļĪ£ ņĘīņןņŚÉņä£ ĒĢ®ņä▒ ļÉśļŖö ĒĢŁĒŖĖļ”ĮņŗĀ ņ¢ĄņĀ£ļ¼╝ņ¦łņØĆ ņĘīņןņŚÉņä£ ņāØņä▒ļÉśļŖö ĒŖĖļ”ĮņŗĀņØś ņĢĮ 10% ņĀĢļÅäļź╝ ņ¢ĄņĀ£ĒĢĀ ņłś ņ׳ļŖö ņ¢æņØ┤ ĒĢ®ņä▒ļÉśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņ¦ĆĻ│Ā ņ׳ļŖöļŹ░ ņĢīņĮöņś¼ ņäŁņĘ©ņŚÉ ņØśĒĢśņŚ¼ ņāüļīĆņĀüņ£╝ļĪ£ ĒŖĖļ”ĮņŗĀņØś ĒĢ®ņä▒ ļČäļ╣äļ¤ēņØ┤ ņ”ØĻ░ĆļÉśļ®┤ņä£ ņĘīņןļé┤ ņåīĒÖöĒÜ©ņåīņØś ņ×ÉĻ░ĆĒÖ£ņä▒ĒÖöņØś Ļ░ĆļŖźņä▒ņØ┤ ļåÆņĢä ņĘīņןņŚ╝ņØś ļ░£ņāØĻ░ĆļŖźņä▒ļÅä ļåÆļŗżĻ│Ā ĒĢĀ ņłś ņ׳ļŗż.
ņĘīņןņØś ĒŚłĒśł-ņ×¼Ļ┤ĆļźśņåÉņāüĻ│╝ ņé░ĒÖöļ¼╝ņ¦łņØĆ ĻĖēņä▒ņĘīņןņŚ╝ņØś ņżæņÜöĒĢ£ ļ░£ņāØ ĻĖ░ņĀä ņżæ ĒĢśļéśņØ┤ļŗż. ņĢīņĮöņś¼ņØĆ ņĘīņןņØś ĒśłņĢĪ ņł£ĒÖśļ¤ēņØä Ļ░Éņåīņŗ£ĒéżĻ│Ā ņØ┤ņŚÉ ļö░ļźĖ ņĘīņןņØś ĒŚłĒśłņåÉņāüņØ┤ ņ┤łļלļÉśļ®░ ņØ┤Ļ▓āņØ┤ ņĘīņןļé┤ ĒŖĖļ”ĮņŗĀņØś ņ×ÉĻ░Ć ĒÖ£ņä▒ĒÖöņÖĆ ņŚ░Ļ┤Ć ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[59]. ņĢīņĮöņś¼ņØĆ ņĘīņןņØś ņ£Āļ”¼ ņé░ņåīĻĖ░ņØś ņāØņä▒ņØä ņ”ØĻ░Ćņŗ£ĒéżļŖö Ļ▓āņ£╝ļĪ£ ļÅÖļ¼╝ ņŗżĒŚśņŚÉņä£ ņ”Øļ¬ģļÉśĻ│Ā ņ׳ļŖöļŹ░ ņØ┤ņÖĆ Ļ░ÖņØĆ ĒŚłĒśłĻ│╝ ņ£Āļ”¼ ņé░ņåīĻĖ░ņØś ņ”ØĻ░ĆĻ░Ć ņĢīņĮöņś¼ņŚÉ ņØśĒĢ£ ņĘī ņåÉņāüņØś ņżæņÜöĒĢ£ ĻĖ░ņĀäņ£╝ļĪ£ ņ×æņÜ®ĒĢĀ Ļ░ĆļŖźņä▒ņØ┤ ļ¦żņÜ░ ļåÆļŗż.
ņŚÉĒāäņś¼ņØĆ ņäĖĒżļ¦ēņØä ņĢĮĒÖöņŗ£ņ╝£ ņäĖĒżļé┤ ņåīĻĖ░Ļ┤ĆņØä ļČłņĢłņĀĢĒĢśĻ▓ī ļ¦īļōĀļŗż. ņāØņ▓┤ļ¦ēņØś ļČłņĢłņĀĢĒÖöļĪ£ ņØĖĒĢśņŚ¼ ņĘīņäĀļ░®ņäĖĒżļé┤ ļØ╝ņØ┤ņĪ░ņóĆņ£╝ļĪ£ļČĆĒä░ ļØ╝ņØ┤ņĪ░ņóĆ ĒÜ©ņåīņØĖ cathepsin BņØś ņ£ĀņČ£ņØä ņ£Āļ░£ĒĢśĻ│Ā ņØ┤ļĪ£ ņØĖĒĢ£ ņĘīņןļé┤ ņåīĒÖöĒÜ©ņåīņØś ņ×ÉĻ░ĆĒÖ£ņä▒ĒÖöĻ░Ć ņ£Āļ░£ļÉĀ ņłś ņ׳ļŗż. ņŚÉĒāäņś¼ņØś ņāØņ▓┤ļ¦ē ļČłņĢłņĀĢĒÖö ņ×æņÜ®ņØĆ ņŚÉĒāäņś¼ņØ┤ļéś ņŚÉĒāäņś¼ņØś ļīĆņé¼ ļ¼╝ņ¦łņØĖ ņĢäņäĖĒŖĖņĢīļŹ░ĒĢśņØ┤ļō£ņØś ņ¦üņĀæ ņ×æņÜ®ņØ┤ ņĢäļŗłļØ╝ ņŚÉĒāäņś¼ņŚÉ ņØśĒĢ£ ņĮ£ļĀłņŖżĒģīļĪżņŚÉņŖżĒä░ņØś ņČĢņĀü ļśÉļŖö ĒżņŖżĒżļ”¼ĒīīņĀ£ A2ņØś ĒÖ£ņä▒ņŚÉ ļö░ļźĖ Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[60,61]. ņŚÉĒāäņś¼ņØĆ ĒĢĄņé░ ļ░Å ņ╣╝ņŖś ņŗĀĒśĖ ņĀäļŗ¼Ļ│äņØś ĒÖ£ņä▒ĒÖöļź╝ ņ£ĀļÅäĒĢśĻ│Ā ņØ╝ļ░śņĀüņ£╝ļĪ£ Ļ│ĀļåŹļÅä(> 500 mM)ņŚÉņä£ Ļ┤Ćņ░░ļÉśļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[62]. ņ”ē Ļ│ĀļÅÖļÅäņØś ņŚÉĒāäņś¼ņØĆ adenylate cyclaseņØä ĒÖ£ņä▒ĒÖöņŗ£ĒéżĻ│Ā ņäĖĒżļé┤ ņ╣╝ņŖśļåŹļÅäļź╝ ņ”ØĻ░Ćņŗ£ņ╝£ ĒżņŖżĒżļ”¼ĒīīņĀ£ C ļō▒ņØä ĒÖ£ņä▒ĒÖöņŗ£ĒéżĻĖ░ ļĢīļ¼ĖņŚÉ ņäĖĒż ļé┤ņŚÉņä£ ĒÜ©ņåīņøÉ(zymogen)ņØś ĒÖ£ņä▒ĒÖöļŖö ņĘīņןņŚ╝ņØś ļ░£ļ│æĻĖ░ņĀäņ£╝ļĪ£ ļäÉļ”¼ ļ░øņĢäļōżņŚ¼ņ¦ĆĻ│Ā ņ׳ņ¦Ćļ¦ī ĒÜ©ņåīņøÉņØś ņ×ÉĻ░Ć ĒÖ£ņä▒ĒÖöņŚÉ ļīĆĒĢ£ ņĀĢĒÖĢĒĢ£ ņäĖĒżļé┤ ĻĖ░ņĀäņØĆ ņĢäņ¦ü ĻĘ£ļ¬ģļÉśņ¦Ć ņĢŖĻ│Ā ņ׳ļŗż. ĻĖēņä▒ņĘīņןņŚ╝ņØś ņŗżĒŚśļÅÖļ¼╝ļ¬©ļŹĖņŚÉņä£ CCKņØś Ļ│╝ļÅäĒĢ£ ņ×ÉĻĘ╣ņŚÉ ņØśĒĢ┤ ĒÜ©ņåīņøÉņØ┤ ņäĖĒżļé┤ ņ×ÉĻ░Ć ĒÖ£ņä▒ĒÖöĻ░Ć ņØ┤ļŻ©ņ¢┤ņ¦ĆļŖöļŹ░ ņŚÉĒāäņś¼ņØĆ ņØ┤ļ¤¼ĒĢ£ CCKņŚÉ ļīĆĒĢ£ Ļ░Éņłśņä▒ņØä ņ”ØĻ░Ćņŗ£ņ╝£ ņāØļ”¼ņĀüņØĖ ļåŹļÅäņØś CCKņŚÉ ņØśĒĢ┤ņä£ļÅä ĒÜ©ņåīņøÉņØś ĒÖ£ņä▒ĒÖöĻ░Ć ņØ┤ļŻ©ņ¢┤ņ¦ĆĻ▓ī ĒĢ£ļŗż[63]. ļśÉĒĢ£ ņŚÉĒāäņś¼ņØĆ ņŗŁņØ┤ņ¦ĆņןņŚÉņä£ CCKņØś ļČäļ╣äļź╝ ņ┤ēņ¦äņŗ£ĒéżļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ¢┤ ļæÉ Ļ░Ćņ¦Ć ĻĖ░ņĀäņŚÉ ņØśĒĢśņŚ¼ ņĘīņäĀļ░®ņäĖĒżļé┤ ņĘīņןĒÜ©ņåīņ×ÉĻ░ĆĒÖ£ņä▒ĒÖöļź╝ ņĪ░ņןņŗ£ĒéżļŖö Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ņĢīņĮöņś¼ņØś ņĘīņן ļ░Å ņĘīņןņäĀļ░®ņäĖĒżņŚÉ ļīĆĒĢ£ ņäĖĒż ņāØļ¼╝ĒĢÖņĀü ņ×æņÜ®ņØĆ ņŗżĒŚś ļÅÖļ¼╝Ļ│╝ ņé¼ņÜ®ļåŹļÅä ļō▒ņŚÉ ļö░ļØ╝ ļŗżņ¢æĒĢśĻ▓ī Ļ┤Ćņ░░ļÉśļ»ĆļĪ£ ņĢäņ¦ü ļÜ£ļĀĘĒĢśĻ▓ī ņĀĢļ”ĮļÉśņ¦ĆļŖö ļ¬╗ĒĢśĻ│Ā ņ׳ļŗż.
ņĢ×ņä£ ĻĖ░ņłĀĒĢ£ ļ░öņÖĆ Ļ░ÖņØ┤ ņŚÉĒāäņś¼ņØĆ ņĘīņןņŚÉņä£ ņĘīņן ņåīĒÖöĒÜ©ņåīņØś ĒĢ®ņä▒Ļ│╝ ļØ╝ņØ┤ņĪ░ņóĆņØś cathepsin BņØś ĒĢ®ņä▒ņØä ņ”ØĻ░Ćņŗ£ĒéżļŖö ļ░śļ®┤ ĒŖĖļ”ĮņŗĀ ņ¢ĄņĀ£ļ¼╝ņ¦łņØś ņāüļīĆņĀü ĒĢ®ņä▒ņØä Ļ░Éņåīņŗ£ĒéżĻ│Ā ņäĖĒżļ¦ē ļ░Å ņäĖĒżļé┤ ņåīĻĖ░Ļ┤ĆņØś ņāØņ▓┤ļ¦ēņØś ļČłņĢłņĀĢņŗ£ņ╝£ ņäĖĒżļé┤ ņåīĒÖöĒÜ©ņåīņØś ņ×ÉĻ░ĆĒÖ£ņä▒ĒÖöļź╝ ņĪ░ņן ņŗ£ĒéżļŖö Ļ▓āņ£╝ļĪ£ ļ░ØĒśĆņ¦ĆĻ│Ā ņ׳ļŗż. ļö░ļØ╝ņä£ ļ░śļ│ĄņĀüņØĖ ņØīņŻ╝ņŚÉ ņØśĒĢ£ ļ░śļ│ĄņĀüņØĖ ņĘīņäĖĒżņØś ņåÉņāüņØ┤, ņØ┤ļźĖļ░ö Ļ┤┤ņé¼-ņä¼ņ£ĀĒÖöņäżņŚÉņä£ ņŻ╝ņןĒĢśļŖö Ļ▓āĻ│╝ Ļ░ÖņØ┤, ņĘīņäĀļ░®ņäĖĒżņØś ņåÉņāü ļ░Å ĻĘĖņŚÉ ļö░ļźĖ ņŚ╝ņ”ØņäĖĒżņØś ņ╣©ņ░®ņŚÉ ņØśĒĢśņŚ¼ ņĘīņä▒ņāüņäĖĒżņØś ĒÖ£ņä▒ĒÖöļź╝ ņ┤łļלĒĢĀ ņłś ņ׳ļŗż. ņŗżņĀ£ļĪ£ ņŗżĒŚśņĀü ņŚ░ĻĄ¼ņŚÉ ņØśĒĢśļ®┤, ņĘīņןņŚ╝ ļ¬©ļŹĖņŚÉņä£ ņĘīņןļé┤ ņ╣©ņ£żļÉ£ ņŚ╝ņ”ØņäĖĒż ļ░Å ņäĀļ░®ņäĖĒżļĪ£ļČĆĒä░ ļŗżņ¢æĒĢ£ ņŚ╝ņ”Øņä▒ ņé¼ņØ┤ĒåĀņ╣┤ņØĖņØś ņāØņä▒ņØ┤ ņ”ØĻ░ĆļÉ£ļŗżļŖö Ļ▓āņØ┤ ņ×ģņ”ØļÉśņŚłļŗż. ļśÉĒĢ£ ņŗżĒŚśņĀüņ£╝ļĪ£ ņĘīņäĀļ░®ņäĖĒżļź╝ TNF-╬▒, interleukin-1 ļśÉļŖö interleukin-6 ļō▒ņØś ņŚ╝ņ”Øņä▒ ņé¼ņØ┤ĒåĀņ╣┤ņØĖņ£╝ļĪ£ ņ▓śļ”¼ĒĢśļ®┤ ņäĀļ░®ņäĖĒżņØś ĒÖ£ņä▒ĒÖöņÖĆ ņä¼ņ£ĀņåīņØś ņāØņä▒ņØ┤ ņ”ØĻ░ĆļÉśļŖö Ļ▓āņ£╝ļĪ£ ļ░ØĒśĆņ¦ĆĻ│Ā ņ׳ļŗż. ĒŖ╣Ē׳ TGF╬▓1Ļ│╝ PDGF (platelet derived growth factor) ļō▒ņØĆ ņĘīņä▒ņāüņäĖĒżņØś ĒÖ£ņä▒ĒÖöņÖĆ ņ”ØņŗØ ņä¼ņ£ĀņåīņØś ņāØņä▒ņØä ņ£Āļ░£ņŗ£ĒéżļŖö ņżæņÜöĒĢ£ ņé¼ņØ┤ĒåĀņ╣┤ņØĖņ£╝ļĪ£ ĻĘ£ļ¬ģļÉśĻ│Ā ņ׳ļŗż. ņóģĒĢ®ĒĢśļ®┤ ņĢīņĮöņś¼ņŚÉ ņØśĒĢ£ ņĘīņןņØś ņä¼ņ£ĀĒÖöļŖö ņŚÉĒāäņś¼ ļ░Å ĻĘĖ ļīĆņé¼ ļ¼╝ņ¦łņØĖ ņĢäņäĖĒŖĖņĢīļŹ░ĒĢśņØ┤ļō£ņŚÉ ņØśĒĢ£ ņ¦üņĀæņĀüņØĖ ņĘīņä▒ņāüņäĖĒżņØś ĒÖ£ņä▒ĒÖö ļ░Å ņŚÉĒāäņś¼ņŚÉ ņØśĒĢ£ ņĘīņןļé┤ ņåīĒÖöĒÜ©ņåīņØś ņ×ÉĻ░ĆĒÖ£ņä▒ĒÖöņŚÉ ļö░ļźĖ ņĘīņäĖĒż ņåÉņāü ļ░Å ņŚ╝ņ”ØņäĖĒżņØś ņ╣©ņ£żņŚÉ ļö░ļź┤ļŖö ņŚ╝ņ”Øņä▒ ņé¼ņØ┤ĒåĀņ╣┤ņØĖņØś ņāØņä▒Ļ│╝ ņØ┤ļ¤░ ņé¼ņØ┤ĒåĀņ╣┤ņØĖņŚÉ ņØśĒĢ£ ņØ┤ņ░©ņĀüņØĖ ņĘīņä▒ņāüņäĖĒżņØś ĒÖ£ņä▒ĒÖöņØś ņØ┤ņżæņĀüņØĖ ĻĖ░ņĀäņŚÉ ņØśĒĢśņŚ¼ ņ¦äĒ¢ēļÉśļŖö Ļ▓āņ£╝ļĪ£ ņČöņĀĢļÉśĻ│Ā ņ׳ļŗż(Fig. 2). ĻĘĖļ¤¼ļéś ņØ┤ļōż Ļ░ĆņäżņØĆ ļīĆļČĆļČä ņŗżĒŚśĻ┤Ćļé┤ ļśÉļŖö ļÅÖļ¼╝ ņŗżĒŚśņŚÉ ĻĘ╝Ļ▒░ĒĢ©ņ£╝ļĪ£ ļŹöņÜ▒ ļŹö ļ¦ÄņØĆ ņŚ░ĻĄ¼Ļ░Ć ņ¦äĒ¢ēļÉśņ¢┤ņĢ╝ ĒĢĀ Ļ▓āņØ┤ļŗż.
ļ¦īņä▒ņĘīņןņŚ╝ņØĆ ņøÉņØĖ, ņ¦łļ│æņØś ļŗ©Ļ│ä, ĻĄŁņåī ĒĢ®ļ│æņ”Ø ņ£Āļ¼┤ņŚÉ ļö░ļØ╝ ļŗżņ¢æĒĢ£ ņ×äņāüņ¢æņāüņØä ļ│┤ņØ┤ļ»ĆļĪ£ ņ×ÉņŚ░Ļ▓ĮĻ│╝ļź╝ ĒīīņĢģĒĢśĻĖ░Ļ░Ć ņēĮņ¦Ć ņĢŖĻ│Ā, ņØ┤ņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼ ļśÉĒĢ£ ņāüļīĆņĀüņ£╝ļĪ£ ļČĆņĪ▒ĒĢśļ®░, ņä£ļĪ£ ņāüļ░śļÉ£ Ļ▓░Ļ│╝ļōżļĪ£ ļģ╝ņ¤üņØ┤ ņ׳ņ¢┤ ņÖöļŗż[64]. ļö░ļØ╝ņä£ ļ│Ė Ļ│ĀņŚÉņä£ļŖö ņĢīņĮöņś¼Ļ│╝ ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ņŚÉ ļīĆĒĢ┤ Ēśäņ×¼Ļ╣īņ¦Ć ļ░£Ēæ£ļÉ£ ļīĆĻĘ£ļ¬©ņØś ņĀäĒ¢źņĀü ņĮöĒśĖĒŖĖ ņŚ░ĻĄ¼ļōżņØä ņżæņŗ¼ņ£╝ļĪ£, ņøÉņØĖņŚÉ ļö░ļźĖ ļ¦īņä▒ņĘīņןņŚ╝ņØś ņ×ÉņŚ░Ļ▓ĮĻ│╝ņŚÉ ļīĆĒĢśņŚ¼ Ļ│Āņ░░ĒĢ┤ļ│┤Ļ│Āņ×É ĒĢ£ļŗż.
ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņŚÉĻ▓ī Ļ░Ćņן Ēü░ ņ×äņāüņĀü ļ¼ĖņĀ£ļź╝ ņØ╝ņ£╝ĒéżļŖö Ļ▓āņØ┤ ĒåĄņ”ØņØ┤ļ®░, ļīĆļČĆļČä ĒÖśņ×ÉļŖö ņØ╝ņāüņāØĒÖ£ņŚÉ ņ¦ĆņןņØä ņ┤łļלĒĢĀ ņĀĢļÅäņØś ņŗ¼ĒĢ£ ĒåĄņ”ØņØä Ļ▓ĮĒŚśĒĢ£ļŗż. ņØ┤ļ¤¼ĒĢ£ ĒåĄņ”ØņŚÉ ļīĆĒĢ┤ ņ£Āļ│æĻĖ░Ļ░ä, ņĘīņן ļé┤ŃåŹņÖĖļČäļ╣ä ĻĖ░ļŖź ļČĆņĀäņØś ņ¦äĒ¢ē ņĀĢļÅä, ņĘīņןļé┤ ņäØĒÜīĒÖö Ēś╣ņØĆ ņĘīĻ┤Ć ļ│ĆĒśĢ ļō▒ņØś ĒśĢĒā£ ļ│ĆĒÖöņÖĆ ņŚ░Ļ┤ĆļÉ£ ļ¦ÄņØĆ ņ×äņāü ņŚ░ĻĄ¼ļōżņØ┤ ņ׳ļŗż. ĒĢśņ¦Ćļ¦ī ļ¦īņä▒ņĘīņןņŚ╝ņŚÉņä£ņØś ĒåĄņ”ØņØĆ ņĘīĻ┤Ć Ēś╣ņØĆ ņĘīņן ņŗżņ¦ł ņĢĢļĀź ņāüņŖ╣ ņÖĖņŚÉļÅä ņĘīņןņŚÉ ļČäĒżĒĢśļŖö ņŻ╝ņ£ä ņŗĀĻ▓ĮņØś ņŚ╝ņ”Ø, ņĘīņן ņÖĖņĀüņØĖ ņÜöņåī ļō▒ ļŗżņ¢æĒĢ£ ĒåĄņ”Ø ņ£Āļ░£ ĻĖ░ņĀäņØ┤ ņĢīļĀżņĀĖ ņ׳ņ¢┤, ĒåĄņ”ØņØś ņ×äņāüĻ▓ĮĻ│╝ļź╝ ļŗ©ņł£Ē׳ ņĀĢĒśĢĒÖöĒĢśņŚ¼ ņäżļ¬ģĒĢśļŖö Ļ▓āņØĆ ļČłĻ░ĆļŖźĒĢśļŗż[65].
Ammann ļō▒ņØĆ 207ļ¬ģņØś ņĢīņĮöņś¼ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×Éļź╝ ĒÅēĻĘĀ 17ļģäĻ░ä ņČöņĀüĻ┤Ćņ░░ĒĢ£ ņĀäĒ¢źņĀü ņĮöĒśĖĒŖĖ ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢ┤ ļæÉ Ļ░Ćņ¦ĆņØś ĒŖ╣ņ¦ĢņĀüņØĖ ĒåĄņ”Ø ņ¢æņāüņØ┤ ņ׳ņØīņØä ņĀ£ņĢłĒĢśņśĆļŗż[66]. AĒśĢ ĒåĄņ”ØņØĆ ņ×¼ļ░£ņä▒ ĻĖēņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņŚÉņä£ ĒØöĒ׳ Ļ┤Ćņ░░ļÉśļŖö Ļ▓āņ£╝ļĪ£ ĒåĄņ”Ø ņ¦ĆņåŹņŗ£Ļ░äņØ┤ ļ╣äĻĄÉņĀü ņ¦¦Ļ│Ā, 10ņØ╝ņØä ļäśĻĖ░ņ¦Ć ņĢŖņ£╝ļ®░ ņłś Ļ░£ņøöņŚÉņä£ ņłś ļģäņŚÉ ņØ┤ļź┤ļŖö ĒåĄņ”Øņåīņŗż Ē£┤ņ¦ĆĻĖ░Ļ░Ć ņĪ┤ņ×¼ĒĢ£ļŗż. ņØ┤ļ¤¼ĒĢ£ Ļ░äĒŚÉņĀü ņ¢æņāüņØä ļ│┤ņØ┤ļŖö AĒśĢ ĒåĄņ”ØņØĆ ļ¦īņä▒ņĘīņןņŚ╝ ņ×Éņ▓┤ņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņāØĻ░üĒĢ£ļŗż. ļ░śļ®┤ņŚÉ BĒśĢ ĒåĄņ”ØņØĆ ļ¦żņØ╝ ņ¦ĆņåŹļÉśļŖö ĒåĄņ”ØņØ┤ ņśżļ×£ ĻĖ░Ļ░ä ļéśĒāĆļéśĻ▒░ļéś ņżæņ”ØņØś ņ×¼ļ░£ņä▒ ĒåĄņ”ØņØ┤ ņŚ░ņåŹĒĢ┤ņä£ ļéśĒāĆļéśļŖö Ļ▓āņØ┤ ĒŖ╣ņ¦ĢņØ┤ļŗż. BĒśĢ ĒåĄņ”ØņØä ļ│┤ņØ┤ļŖö ĒÖśņ×ÉļŖö ņØ╝ņŻ╝ņØ╝ņŚÉ 2ņØ╝ ņØ┤ņāü, ņĀüņ¢┤ļÅä 2Ļ░£ņøö ļÅÖņĢł ņŗ¼ĒĢ£ ĒåĄņ”ØņØä ĒśĖņåīĒĢśļ®░, ņØ┤ļŖö Ļ░Ćņä▒ļéŁņóģ, ļŗ┤ņ”ÖņÜĖĒśł, ņĘīĻ┤Ć ņĢĢļĀźņØś ņāüņŖ╣Ļ│╝ Ļ░ÖņØĆ ņĘīņןņŚ╝ņØś ĻĄŁņåī ĒĢ®ļ│æņ”Øņ£╝ļĪ£ ņØĖĒĢ┤ ņĢ╝ĻĖ░ļÉśļŖö Ļ▓āņ£╝ļĪ£ ņāØĻ░üĒĢ£ļŗż. ņØ┤ļ¤¼ĒĢ£ ļæÉ Ļ░Ćņ¦Ć ĒåĄņ”ØņØś ņ¢æņāüņØ┤ ļŗżļźĖ ņŚ░ĻĄ¼ņ×ÉļōżņŚÉ ņØśĒĢ┤ ĒÖĢņØĖļÉśņ¦Ć ļ¬╗Ē¢łļŗżļŖö Ļ▓āņØ┤ ņØ┤ ņŚ░ĻĄ¼ņØś Ļ░Ćņן Ēü░ ņĢĮņĀÉņØ┤ņ¦Ćļ¦ī ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņŚÉņä£ ĒåĄņ”ØņØś ņ£ĀĒśĢņŚÉ ļö░ļØ╝ ļŗżļźĖ ņ×äņāüĻ▓ĮĻ│╝Ļ░Ć ņ׳Ļ│Ā, ĻĘĖņŚÉ ļö░ļØ╝ ņ╣śļŻīļÅä ļŗżļźĖ ļ░®ļ▓ĢņØä ņäĀĒāØĒĢ┤ņĢ╝ ĒĢ£ļŗżļŖö ņŗżļ¦łļ”¼ļź╝ ņżĆļŗżļŖö ņĀÉņŚÉņä£ ņØśņØśļź╝ Ļ░Ćņ¦ł ļ¦ī ĒĢśļŗż[65]. ņ”ē, AĒśĢ ĒåĄņ”ØņØĆ ļ│┤ņĪ┤ņĀüņ£╝ļĪ£ ņ╣śļŻīĒĢśļ®░ Ļ▓ĮĻ│╝ļź╝ ņé┤ĒÄ┤ļ│╝ ņłś ņ׳ņ¦Ćļ¦ī BĒśĢ ĒåĄņ”ØņØĆ ĻĄŁņåī ĒĢ®ļ│æņ”ØĻ│╝ Ļ┤ĆļĀ©ļÉśļ»ĆļĪ£ ļ░░ņĢĪļ▓ĢĻ│╝ Ļ░ÖņØĆ ņłśņłĀņĀü ļ░®ļ▓Ģņ£╝ļĪ£ ņ╣śļŻīĒĢ┤ņĢ╝ ĒĢ£ļŗżļŖö Ļ▓āņØ┤ ņØ┤ļōżņØś ņŻ╝ņןņØ┤ņŚłļŗż[64].
ļ¦īņä▒ņĘīņןņŚ╝ņØś ņ¦äĒ¢ēņŚÉ ļö░ļØ╝ ņĀÉņ¦äņĀüņØĖ ņĘīņן ņŗżņ¦łņØś ĒīīĻ┤┤ļĪ£ ĒåĄņ”ØņØ┤ ņåīņŗżļÉ£ļŗżļŖö ŌĆ£burn-outŌĆØĻ░ĆņäżņØĆ ņśżļל ņĀäļČĆĒä░ ļģ╝ļ×ĆņØ┤ ņ׳ņ¢┤ ņÖöļŗż[65]. ĒĢ£ ļ│┤Ļ│ĀņŚÉ ļö░ļź┤ļ®┤ ņ£Āļ│æĻĖ░Ļ░äņØ┤ ĻĖĖņ¢┤ņ¦ÉņŚÉ ļö░ļØ╝ ĒĢ®ļ│æņ”ØņØ┤ ņŚåļŖö ļ¦ÉĻĖ░ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņŚÉņä£ļŖö ņ×ÉņŚ░ņĀüņ£╝ļĪ£ ĒåĄņ”ØņØ┤ ņåīņŗżļÉśļ®░, ĻĄŁņåī ĒĢ®ļ│æņ”ØņØ┤ ļéśĒāĆļé¼ņØä ļĢī ņłśņłĀņĀü ļ░®ļ▓Ģņ£╝ļĪ£ ĒĢ┤Ļ▓░ĒĢ£ ĒÖśņ×ÉļōżņŚÉņä£ļÅä ļ│æņØś ņ¦äĒ¢ēņŚÉ ļö░ļØ╝ ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ĒåĄņ”ØņØ┤ ņåīņŗżļÉśņ¢┤, Ļ▓░ĻĄŁ ĒåĄņ”Ø ņ¢æņāüņŚÉ ņżĆĒĢ┤ ņĀüņĀłĒĢ£ ņ╣śļŻī ņäĀĒāØņØä Ē¢łņØä ļĢī ļ¬©ļōĀ ĒÖśņ×ÉļōżņØ┤ 6ļģä ņØ┤ļé┤ņŚÉ 50%, 10ļģä ņØ┤ļé┤ņŚÉ 80% ņØ┤ņāüņŚÉņä£ ĒåĄņ”ØņØ┤ ĒĢ┤ņåīļÉśņŚłļŗż[66]. ļśÉĒĢ£ 249ļ¬ģņØś ĒÖśņ×Éļź╝ 14.6-18.1ļģäĻ░ä ņČöņĀüĻ┤Ćņ░░ĒĢśņśĆņØä ļĢī ĒÅēĻĘĀ 15ļģä ņØ┤ļé┤ņŚÉ 77%ņŚÉņä£ ĒåĄņ”ØņØś Ļ░Éņåīļéś ņåīņŗżņØ┤ ņ׳ņŚłļŗż[67]. ĒĢśņ¦Ćļ¦ī ņØ┤ņÖĆ ļŗżļź┤Ļ▓ī Lankish ļō▒ņØĆ 335ļ¬ģņØś ĒÖśņ×Éļź╝ 10ļģä ņØ┤ņāü ņČöņĀüĻ┤Ćņ░░ĒĢśņśĆņØä ļĢī 65%ņŚÉņä£ ņŚ¼ņĀäĒ׳ ļ░śļ│ĄņĀüņØĖ ĒåĄņ”ØņØ┤ ļéśĒāĆļé©ņØä ļ│┤Ļ│ĀĒĢśņśĆļŗż[68]. Ļ▓░ĻĄŁ ņŗ£Ļ░äņØś Ļ▓ĮĻ│╝ņŚÉ ļö░ļØ╝ ņØ╝ļČĆ ĒÖśņ×ÉĻĄ░ņŚÉņä£ ĒåĄņ”ØņØś ĒśĖņĀäņØ┤ļéś ņåīņŗżņØ┤ ļéśĒāĆļéĀ ņłś ņ׳ņ£╝ļéś, ņØ┤ļŖö Ļ░£Ļ░£ņØĖņŚÉ ņ׳ņ¢┤ ņśłņĖĪņØ┤ ļČłĻ░ĆļŖźĒĢśļ»ĆļĪ£ ļ»ĖļלņŚÉ ņ׳ņØä ĒåĄņ”ØņØś ĒśĖņĀäņØä ņśłņāüĒĢśĻ│Ā ļ│┤ņĪ┤ņĀüņØĖ ņ╣śļŻīļ¦īņØä ņ£Āņ¦ĆĒĢśļŖö Ļ▓āņØĆ ļ¦łņĢĮņä▒ ņ¦äĒåĄņĀ£ņŚÉ ļīĆĒĢ£ ņżæļÅģ Ļ░ĆļŖźņä▒ ļō▒ņØä ņāØĻ░üĒ¢łņØä ļĢī ļ░öļ×īņ¦üĒĢ£ ļ░®ļ▓ĢņØ┤ ņĢäļŗłļŗż[65].
ņĘīņן ņÖĖļČäļ╣ä ļ░Å ļé┤ļČäļ╣ä ĻĖ░ļŖź Ļ░ÉņåīņŚÉ ļö░ļØ╝ ĒåĄņ”ØņØ┤ Ļ░ÉņåīĒĢśļŖöĻ░ĆņŚÉ ļīĆĒĢ£ Ļ▓āļÅä ņ£äņØś ļ¼ĖņĀ£ņÖĆ ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ņāüļ░śļÉ£ ņŚ░ĻĄ¼Ļ▓░Ļ│╝ļōżņØ┤ ņ׳ļŗż. ņŖżņ£äņŖżņØś ņŚ░ĻĄ¼ļōżņØĆ ņ£Āļ│æĻĖ░Ļ░äņØś ņ”ØĻ░ĆņŚÉ ļö░ļźĖ ņĘīņןļé┤ŃåŹņÖĖļČäļ╣ä ĻĖ░ļŖźņØś Ļ░ÉņåīņÖĆ ņŚ░Ļ┤ĆļÉśļŖö ĒåĄņ”ØņØś Ļ░Éņåīļź╝ ņ¦ĆņåŹņĀüņ£╝ļĪ£ ņŻ╝ņןĒĢśņśĆļŗż[66,69]. ĒĢśņ¦Ćļ¦ī ņä£ņ¢æņØś ļŗżļźĖ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņŗ¼ĒĢ£ ņÖĖļČäļ╣ä ĻĖ░ļŖź ļČĆņĀäņØ┤ ņ׳ļŖö ĒÖśņ×Éļōż ņżæ 57%, ņØĖņŖÉļ”░ ņ╣śļŻīĻ░Ć ĒĢäņÜöĒĢ£ ņŗ¼ĒĢ£ ļŗ╣ļć©ļ│æņØä ņĢōĻ│Ā ņ׳ļŖö ĒÖśņ×Éļōż ņżæ 59%ņŚÉņä£ ĒåĄņ”ØņØ┤ ņ¦ĆņåŹļÉśĻ│Ā ņ׳ņØīņØä ņ¦ĆņĀüĒĢśņśĆļŗż[68]. Ļ▓░ĻĄŁ ņĘīņן ļé┤ŃåŹņÖĖļČäļ╣ä ĻĖ░ļŖź ļČĆņĀäņØś ņ¦äĒ¢ēņØ┤ ĒåĄņ”ØņØś Ļ▓ĮĻ│╝ņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņØĆ ņ£Āļ│æĻĖ░Ļ░äĻ│╝ ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ņĀ£ĒĢ£ņĀüņØ┤ļØ╝Ļ│Ā ĒĢĀ ņłś ņ׳Ļ▓Āļŗż.
ņĘīņןņØś ņäØĒÜīĒÖöļŖö ņĢīņĮöņś¼ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ņØś ņ×ÉņŚ░Ļ▓ĮĻ│╝ ņżæ Ēøäļ░śņŚÉ ļéśĒāĆļéśļ®░, ņ¦äļŗ© Ēøä 5.5-8.7ļģäņŚÉ ļ░£ņāØĒĢ£ļŗżļŖö ņĀÉņŚÉņä£ ņ¦äĒ¢ēļÉ£ ļ¦īņä▒ņĘīņןņŚ╝ņØä ņŗ£ņé¼ĒĢ£ļŗżĻ│Ā ĒĢĀ ņłś ņ׳ļŗż[67,69]. ĒĢśņ¦Ćļ¦ī ņĘīņןņØś ņäØĒÜīĒÖöļŖö Ļ│ĀņĀĢņĀüņØĖ Ļ▓āņØ┤ ņĢäļŗłļØ╝ ļÅÖņĀüņØĖ Ļ▓ĮĻ│╝ļź╝ Ļ░Ćņ¦ĆļŖöļŹ░, ļ¦īņä▒ņĘīņןņŚ╝ņØś ņ¦äĒ¢ēņŚÉ ļö░ļźĖ ņäØĒÜīĒÖöņØś ņĪ┤ņ×¼ņÖĆ ĻĘĖņŚÉ ļö░ļźĖ ĒåĄņ”ØņØś ņåīņŗż(85%)ņØä ļ░£Ēæ£Ē¢łļŹś ĒĢ£ ņŚ░ĻĄ¼ļŖö ņØ┤Ēøä Ļ┤Ćņ░░ĻĖ░Ļ░äņØ┤ ĻĖĖņ¢┤ņ¦ÉņŚÉ ļö░ļØ╝ 1/3ņĀĢļÅäņŚÉņä£ ņäØĒÜīĒÖöĻ░Ć ņåīņŗżļÉśĻ▒░ļéś Ļ░ÉņåīĒĢśļŖöĻ▓āņØä ļŗżņŗ£ ļ│┤Ļ│ĀĒĢśņśĆļŗż[69,70]. ļŗżļźĖ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ĒåĄņ”ØņØś ņåīņŗżņØ┤ ņäØĒÜīĒÖöĻ░Ć ņĪ┤ņ×¼ĒĢśļŖö ņĘīņןņŚ╝ ĻĄ░ņŚÉņä£ ļŹöņÜ▒ ļåÆņĢśņ¦Ćļ¦ī, ņäØĒÜīĒÖöĻĄ░ļÅä 56%ņŚÉņä£ ņ×¼ļ░£ļÉśļŖö ĒåĄņ”ØņØ┤ ņŚ¼ņĀäĒ׳ ņĪ┤ņ×¼ĒĢśņśĆļŗż[68]. ļö░ļØ╝ņä£ ņäØĒÜīĒÖöņØś ņ£Āļ¼┤ļ¦īņØä Ļ░Ćņ¦ĆĻ│Ā ĒåĄņ”ØņØś ņĀüĻ│Ā ļ¦ÄņØīņØä ņŻ╝ņןĒĢĀ ņłśļŖö ņŚåļŗż.
ņŻ╝ņĘīĻ┤ĆņØä ĒżĒĢ©ĒĢ£ ņĘīĻ┤ĆņØś ļ│ĆĒśĢ ņĀĢļÅäņÖĆ ĒåĄņ”ØĻ░äņØś ņāüĻ┤ĆĻ┤ĆĻ│äļÅä ļÜ£ļĀĘĒĢśņ¦Ć ņĢŖļŗż. ņØ┤ļŖö ļ¦īņä▒ņĘīņןņŚ╝ņŚÉņä£ ĒåĄņ”Ø ļ░£ņāØņØ┤ ņĘīĻ┤ĆņØś ļ│ĆĒśĢņ£╝ļĪ£ ļīĆĒæ£ļÉśļŖö ņĘīĻ┤Ć ņĢĢļĀź ņāüņŖ╣ ļĢīļ¼ĖņØ┤ļØ╝ļŖö ĻĖ░ņĀä ņØ┤ņÖĖņŚÉļÅä ļŗżņ¢æĒĢ£ ņøÉņØĖņØä Ļ░Ćņ¦ĆĻ│Ā ņ׳ņØīņŚÉņä£ ņĢī ņłś ņ׳ļō»ņØ┤ ņŚ¼ļ¤¼ ņ×äņāüņŚ░ĻĄ¼ļōżņŚÉņä£ ņĘīĻ┤ĆņØś ļ│ĆĒśĢĻ│╝ ĒåĄņ”Ø ļ░£ņāØ ņé¼ņØ┤ņŚÉ ņØ╝ņĀĢĒĢ£ ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļ│┤ņŚ¼ņŻ╝ņ¦Ć ļ¬╗Ē¢łļŗż[65]. 64ļ¬ģņØś ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņŚÉņä£ ĒåĄņ”ØņØś ņĀĢļÅäņÖĆ ERCP, CTņāüņØś ņżæņ”ØļÅäļŖö ņØśļ»Ė ņ׳ļŖö ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ņŚåņŚłĻ│Ā, ERCPņāü ņ¦äĒ¢ēļÉ£ ņżæņ”ØņØś ņĘīĻ┤Ć ļ│ĆĒÖöļź╝ ļ│┤ņØ┤ļŖö ĒÖśņ×ÉņØś ļŗ©ņ¦Ć 62%ņŚÉņä£ļ¦ī ņŗ¼ĒĢ£ ĒåĄņ”ØņØä ĒśĖņåīĒĢśņśĆļŗż[71]. ļŗżļźĖ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ERCPņāü ņĀĢņāü ņĘīĻ┤ĆņØä ļ│┤ņØ┤ļŖö ĒÖśņ×ÉņØś 71%ņŚÉņä£ ņśżĒ׳ļĀż ņ¦ĆņåŹņĀüņØĖ ĒåĄņ”ØņØä ĒśĖņåīĒĢśĻ│Ā ņ׳ņ¢┤ ņŚŁņŗ£ ņØ╝ņĀĢĒĢ£ ņŚ░Ļ┤Ćņä▒ņØ┤ ņŚåņŚłļŗż[68].
Ļ▓░ĻĄŁ ņĘīņןņØś ņäØĒÜīĒÖöļéś ņĘīĻ┤ĆņØś ļ│ĆĒśĢ Ļ░ÖņØĆ ĒśĢĒā£ĒĢÖņĀü ļ│ĆĒÖöļŖö ļ¦īņä▒ņĘīņןņŚ╝ņØś ņĀäļ░śņĀüņØĖ ņśłĒøäļéś ĒåĄņ”ØņØś Ļ▓ĮĻ│╝ļź╝ ņśłņĖĪĒĢśļŖö ļŹ░ ņ׳ņ¢┤ ņóŗņØĆ ņ¦ĆĒæ£Ļ░Ć ņĢäļŗłļŗż.
Ļ░£Ļ░£ņØĖ ĒÖśņ×ÉņŚÉ ņ׳ņ¢┤ ĒåĄņ”ØņØś Ļ▓ĮĻ│╝ņŚÉ ļīĆĒĢ£ ņĀäļ░śņĀüņØĖ ņśłņĖĪņØĆ ļČłĻ░ĆļŖźĒĢśļ®░ ņĘīņן ļé┤ŃåŹņÖĖļČäļ╣ä ĻĖ░ļŖźņØś Ļ░Éņåīļéś ņĘīņןņØś ĒśĢĒā£ļ│ĆĒÖöļĪ£ ĒåĄņ”ØņØś Ļ▓ĮĻ│╝ļź╝ ņśłņĖĪĒĢśĻĖ░ļŖö Ēלļōżļŗż. ĒĢśņ¦Ćļ¦ī ņ£Āļ│æĻĖ░Ļ░äņØ┤ ĻĖĖņ¢┤ņ¦łņłśļĪØ ĒåĄņ”ØņØś ņ×ÉņŚ░ņĀü ņåīņŗżņØ┤ ņØ╝ņ¢┤ļéśļŖö ĻĄ░ņØ┤ ņ׳ļŗżļŖö Ļ▓āņØĆ ņé¼ņŗżņØ┤ļ®░, ļ│┤ļŗż ņ¦ĆņåŹņĀüņØĖ ĒåĄņ”ØņØś ĒśĖņåīļŖö ĻĄŁņåī ĒĢ®ļ│æņ”ØņØś ļ░£ņāØņØä ņŗ£ņé¼ĒĢśļ»ĆļĪ£ ļ│┤ļŗż ņĀüĻĘ╣ņĀüņØĖ ņ¦äļŗ©Ļ│╝ ņ╣śļŻīĻ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņØ┤ļŗż.
ņל ņĢīļĀżņ¦ä Ļ▓āņ▓śļ¤╝ ņĘīņןņØĆ ņāüļŗ╣ĒĢ£ ņÖĖļČäļ╣ä ĻĖ░ļŖźņØś ņśłļ╣äļĀźņØä Ļ░Ćņ¦ĆĻ│Ā ņ׳ņ¢┤ņä£ ņ×öļźś ņÖĖļČäļ╣äĻĖ░ļŖźņØ┤ 10% ļ»Ėļ¦īņ£╝ļĪ£ Ļ░ÉņåīĒĢśņ¦Ć ņĢŖļŖö ĒĢ£ ņ¦Ćļ░®ļ│ĆņØĆ ļ░£ņāØĒĢśņ¦Ć ņĢŖņ£╝ļ®░[72], ļŹöņÜ▒ņØ┤ ņÜ░ļ”¼ļéśļØ╝ņØś Ļ▓ĮņÜ░ ļé┤ļČäļ╣ä ĻĖ░ļŖź ņĀĆĒĢśļĪ£ ļŗ╣ļć©Ļ░Ć ņ┤łļלļÉśņŚłņØīņŚÉļÅä ņ¦Ćļ░®ļ│ĆņØä ĒśĖņåīĒĢśļŖö ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉļōżņØĆ Ļ▒░ņØś ņŚåļŗż[15]. Ļ░Ćļüö ņŗ¼ĒĢ£ ņ¦Ćļ░®ļ│Ć ļĢīļ¼ĖņŚÉ ņ▓┤ņżæĻ░Éņåīļéś Ļ░ÉņŚ╝ņØ┤ ļ¼ĖņĀ£Ļ░Ć ļÉśļŖö Ļ▓ĮņÜ░ļŖö ņ׳ņ¦Ćļ¦ī ņØ┤ļ¤¼ĒĢ£ ņÖĖļČäļ╣ä ĻĖ░ļŖź ņןņĢĀļŖö ļ¦īņä▒ņĘīņןņŚ╝ņØś Ļ▓ĮĻ│╝ļéś ņśłĒøäņŚÉ Ēü░ ņśüĒ¢źņØä ņŻ╝ņ¦ĆļŖö ļ¬╗ĒĢ£ļŗż[73].
ņĘīņןņØś ņÖĖļČäļ╣ä ĻĖ░ļŖźņØ┤ ļ¦īņä▒ņĘīņןņŚ╝ņØś ņ¦äĒ¢ē Ļ▓ĮĻ│╝ņŚÉ ļö░ļØ╝ ņĢģĒÖöļÉśļŖöņ¦Ć ļśÉĒĢ£ ļģ╝ļ×ĆņØ┤ ņ׳ļŗż. ņĀÉņ¦äņĀüņØĖ ņÖĖļČäļ╣ä ĻĖ░ļŖźņØś Ļ░ÉņåīĻ░Ć ĒÅēĻĘĀ 5.6ļģä ĒøäņŚÉ 87%ņŚÉņä£ ņØ╝ņ¢┤ļéśĻĖ░ļÅä ĒĢśņ¦Ćļ¦ī ĒÅēĻĘĀ 13.1ļģäņØś ļŹö ĻĖ┤ ņŗ£Ļ░äņØ┤ Ļ▒Ėļ”¼ļŖö Ļ▓ĮņÜ░ļÅä ņ׳ņŚłļŗż[67,69]. ĒĢśņ¦Ćļ¦ī ļÅģņØ╝ņØś ļ│┤Ļ│ĀņŚÉņä£ļŖö 3.5-6.5ļģäņØś ĻĖ░Ļ░ä ļÅÖņĢł ļīĆņāüĒÖśņ×ÉņØś 46%ņŚÉņä£ļŖö ņÖĖļČäļ╣ä ĻĖ░ļŖźņØś ņĀĆĒĢśĻ░Ć ņŚåņŚłĻ│Ā, 43%ņŚÉņä£ļ¦ī ĻĖ░ļŖźņØś ņĀĆĒĢśĻ░Ć ņ¦äĒ¢ēļÉśņŚłņ£╝ļ®░, 11%ņŚÉņä£ļŖö ņśżĒ׳ļĀż ĻĖ░ļŖź ĒśĖņĀäņØ┤ ļéśĒāĆļé¼ļŗż[68]. Ļ▓░ĻĄŁ ņÖĖļČäļ╣äņןņĢĀ ĒÅēĻ░ĆņØś ļŗżņ¢æĒĢ£ ļ░®ļ▓ĢļōżĻ│╝ Ļ░üĻĖ░ ļŗżļźĖ ņČöņĀüĻ┤Ćņ░░ ĻĖ░Ļ░äņŚÉ ļö░ļźĖ ļģ╝ļ×ĆņØ┤ ņ׳ņ£╝ļéś, ļ│æņØś ņ¦äĒ¢ēņŚÉ ļö░ļØ╝ ņÖĖļČäļ╣äĻĖ░ļŖźņØś ņןņĢĀļŖö 50-80% ņĀĢļÅäņŚÉņä£ ļ░£ņāØĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üĒĢ£ļŗż[72].
ļŗ╣ļć©ļ│æņØĆ ļ¦īņä▒ņĘīņןņŚ╝ņØś ņŻ╝ņÜö ĒøäĻĖ░ ĒĢ®ļ│æņ”Øņ£╝ļĪ£ ņéČņØś ņ¦łņŚÉ ņśüĒ¢źņØä ņżä ļ┐Éļ¦ī ņĢäļŗłļØ╝ ņĘīņןņŚ╝ ĒÖśņ×ÉņØś ņé¼ļ¦ØņŚÉ ĻĖ░ņŚ¼ĒĢśļŖö ļÅģļ”ĮņĀüņØĖ ņ£äĒŚśņØĖņ×ÉļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[74]. ņĘīņן ņÖĖļČäļ╣ä ĻĖ░ļŖź ļČĆņĀäĻ│╝ļŖö ļŗ¼ļ”¼ ņżæņ”Ø ņĀĆĒśłļŗ╣ Ļ░ÖņØĆ ņāØļ¬ģņØä ņ£äĒśæĒĢśļŖö ļ│æļ░£ņ”ØņØä ņĢ╝ĻĖ░ĒĢśĻ│Ā, ļŗżļźĖ ļŗ╣ļć©ļ│æ ĒÖśņ×ÉņŚÉņä£ņÖĆ ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ļ»ĖņäĖ ļ░Å ļīĆ ĒśłĻ┤ĆĒĢ®ļ│æņ”ØņØ┤ ļ░£ņāØĒĢśļ®░[75], ņ×ÉņŚ░Ē׳ ļ¦īņä▒ņĘīņןņŚ╝ ņ£Āļ│æĻĖ░Ļ░ä Ēś╣ņØĆ Ļ┤Ćņ░░ ĻĖ░Ļ░äņØ┤ ĻĖĖņłśļĪØ ļŗ╣ļć© ĒĢ®ļ│æņ”ØļÅä ļ¦ÄņĢäņ¦äļŗż[73].
500ļ¬ģņØś ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉļōżņØä ņĘīņןņłśņłĀĻĄ░Ļ│╝ ļ╣äņłśņłĀĻĄ░ņ£╝ļĪ£ ļéśļłäņ¢┤ ņĢĮ 7ļģäĻ░ä ņČöņĀüĻ┤Ćņ░░ĒĢśņśĆņØä ļĢī ļŗ╣ļć©ļ│æņØś ļ░£ņāØņ£äĒŚśņØ┤ ņĘīņןņłśņłĀĻĄ░ņØ┤ ņłśņłĀĒĢśņ¦Ć ņĢŖņØĆ ĻĄ░ņŚÉ ļ╣äĒĢ┤ ņ”ØĻ░ĆĒĢśņ¦ĆļŖö ņĢŖņĢśņ£╝ļéś, ņĘīņן ņøÉņ£äļČĆ ņĀłņĀ£ņłĀņØä ļ░øņØĆ ĻĄ░ņØĆ ņĘīņŗŁņØ┤ņ¦Ćņן ņĀłņĀ£ņłĀ, ņĘīņן ļ░░ņĢĪņłĀ Ēś╣ņØĆ ļéŁņóģ ļ░░ņĢĪņłĀ ļō▒ņØś ņłśņłĀņØä ļ░øņØĆ ĒÖśņ×Éļ│┤ļŗż ļŗ╣ļć©ļ│æ ļ░£ļ│æņØ┤ ļåÆņĢśļŗż. ņĘīņן ļ░░ņĢĪ ļ¬®ņĀüņØś ņłśņłĀņØ┤ ļŗ╣ļć©ļ│æņØś ļ░£ņāØņØä ņśłļ░®ĒĢśņ¦ĆļŖö ļ¬╗Ē¢łĻ│Ā, ļŗ╣ļć©ņØś ļ░£ņāØņ£äĒŚśņØĆ ņĘīņןņŚ╝ņØ┤ ņ¦äĒ¢ēĒĢĀņłśļĪØ ņ”ØĻ░ĆĒĢśņŚ¼, ņĘīņן ņäØĒÜīĒÖöĻ░Ć ņŗ£ņ×æļÉśļ®┤ 3ļ░░ ņØ┤ņāüņØś ņ£äĒŚśļÅäļź╝ ļ│┤ņśĆļŗż[74].
ļ¦īņä▒ņĘīņןņŚ╝ņØś ņ¦äĒ¢ē Ļ▓ĮĻ│╝ņŚÉ ļö░ļźĖ ļé┤ļČäļ╣ä ĻĖ░ļŖźņØś ņĢģĒÖöļŖö ļīĆņ▓┤ņĀüņ£╝ļĪ£ ļ¬©ļōĀ ņĀäĒ¢źņĀü ņŚ░ĻĄ¼ņŚÉņä£ ņØ╝ņ╣śĒĢśļŖö Ļ▓░Ļ│╝ļź╝ ļ│┤ņśĆļŗż. 335ļ¬ģņØś ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×Éļź╝ ņĢĮ 10ļģäĻ░ä ņČöņĀüĻ┤Ćņ░░ĒĢśņśĆņØä ļĢī ņ┤łĻĖ░ņŚÉļŖö ņżæļō▒ļÅä Ēś╣ņØĆ ņżæņ”ØņØś ļŗ╣ļć©ļ│æņØ┤ 8%ņŚÉ ļČłĻ│╝ĒĢśņśĆņ£╝ļéś 10ļģä ĒøäņŚÉļŖö ņŚ░ĻĄ¼ ņ┤łĻĖ░ņØś ņĢĮ 10ļ░░ņŚÉ ņØ┤ļź┤ļŖö 78%ņØś ĒÖśņ×ÉņŚÉņä£ ņżæļō▒ļÅä Ēś╣ņØĆ ņżæņ”ØņØś ļŗ╣ļć©ļ│æņ£╝ļĪ£ ļ░£ņĀäĒĢśņśĆļŗż[68]. ļŗżļźĖ ņŚ░ĻĄ¼ļōżņŚÉņä£ļÅä ņĢīņĮöņś¼ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņŚÉņä£ ļŗ╣ļć©ļ│æņØś ļ░£ņāØĻ╣īņ¦Ć Ļ░üĻ░ü 6-10ļģä, 19.8ļģäņ£╝ļĪ£ ĻĖ░Ļ░äņØś ņ░©ņØ┤ļŖö ņ׳ņŚłņ¦Ćļ¦ī ņĘīņןņŚ╝ņØś ņ¦äĒ¢ēņŚÉ ļö░ļźĖ ļé┤ļČäļ╣ä ĻĖ░ļŖźņØś ņĢģĒÖöļŖö ļÅÖņØ╝ĒĢśĻ▓ī ļéśĒāĆļé¼ļŗż[66,67,69].
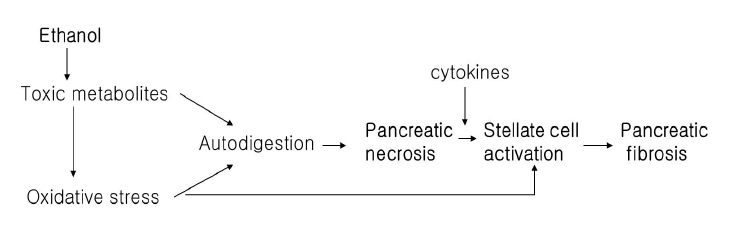
Ļ│╝Ļ▒░ņŚÉļŖö ņĢīņĮöņś¼ņä▒ ĻĖēņä▒ņĘīņןņŚ╝ņØ┤ ļ¦īņä▒ņĘīņןņŚ╝ņØä ĻĖ░ņĀĆņ¦łĒÖśņ£╝ļĪ£ Ļ░Ćņ¦ĆĻ│Ā ņ׳ļŖö ĒÖśņ×ÉņŚÉņä£ ļ░£ņāØĒĢ£ļŗżĻ│Ā ņāØĻ░üĒĢśņśĆļŗż. ņØ┤ļ¤¼ĒĢ£ Ļ░ĆņäżņØĆ ņ▓śņØī ņĘīņןņŚ╝ņØ┤ ļ░£ņāØĒĢ£ ĒÖśņ×ÉņŚÉņä£ ļ¦īņä▒ņĘīņןņŚ╝ņØś ņĪ░ņ¦üĒĢÖņĀü, ļ░®ņé¼ņäĀĒĢÖņĀü ņ”ØĻ▒░Ļ░Ć ņĪ┤ņ×¼ĒĢ£ļŗżļŖö ņŚ░ĻĄ¼ļōżņØä ĻĘ╝Ļ▒░ļĪ£ ĒĢśņśĆļŗż[76]. ĒĢśņ¦Ćļ¦ī ņĄ£ĻĘ╝ņØś ņŚ¼ļ¤¼ ņ×äņāü ļ░Å ņŗżĒŚśņŚ░ĻĄ¼ļź╝ ļ░öĒāĢņ£╝ļĪ£ ļ¦īņä▒ņĘīņןņŚ╝ņØś ņ¦äĒ¢ēņŚÉ ļīĆĒĢ┤ņä£ļŖö ŌĆ£Ļ┤┤ņé¼-ņä¼ņ£ĀĒÖö(necrosis-fibrosis)ŌĆØ Ļ░ĆņäżņØ┤ ļ│┤ļŗż ņŗĀļ╣Öņä▒ ņ׳Ļ▓ī ļ░øņĢäļōżņŚ¼ņ¦ĆĻ│Ā ņ׳ļŖöļŹ░, ņØ┤ļŖö ļ░śļ│ĄņĀüņØĖ ĻĖēņä▒ņĘīņןņŚ╝ņØś ļ░£ņāØņØ┤ ņĘīņןņĪ░ņ¦üņŚÉ Ļ│äņåŹņĀüņØĖ ņåÉņāüņØä ņŻ╝Ļ│Ā, Ļ▓░ĻĄŁ ļ╣äĻ░ĆņŚŁņĀüņØĖ ņä¼ņ£ĀĒÖöļź╝ ņ┤łļלĒĢ£ļŗżļŖö Ļ▓āņØ┤ļŗż[76,77]. ņĘīņןņØś ņä¼ņ£ĀĒÖöļŖö ņĘīņןĻĖ░ļŖźņØś ņĀÉņ¦äņĀüņØĖ Ļ░ÉņåīņÖĆ ņŚ░Ļ┤ĆņØ┤ ņ׳ņŚłĻ│Ā, ĻĖēņä▒ņŚÉņä£ ļ¦īņä▒ņĘīņןņŚ╝ņ£╝ļĪ£ņØś ņØ┤Ē¢ēņØĆ ĻĖēņä▒ņĘīņןņŚ╝ņØś ļ╣łļÅä ļ░Å ņżæņ”ØļÅäņÖĆ ļ░ĆņĀæĒĢ£ Ļ┤ĆĻ│äĻ░Ć ņ׳ņŚłļŗż[78,79]. ļÅÖļ¼╝ ņŗżĒŚśņŚÉņä£ļŖö ļ░śļ│ĄņĀüņØĖ ĻĖēņä▒ ĻČżņé¼ņä▒ ņŚ╝ņ”ØņØä ņ£ĀļÅäĒĢśņśĆņØä ļĢī ņĘīņןņØś ņä¼ņ£ĀĒÖöĻ░Ć ļ░£ņāØĒĢ©ņØä ļ│┤ņŚ¼ņŻ╝ņŚłļŗż[80].
ņØ┤ļ¤¼ĒĢ£ Ļ┤┤ņé¼-ņä¼ņ£ĀĒÖö Ļ░ĆņäżĻ│╝ ļ¦īņä▒ņĘīņןņŚ╝ņØś ņ£Āļ│æĻĖ░Ļ░äņŚÉ ļö░ļźĖ ņĀÉņ¦äņĀüņØĖ ĻĖ░ļŖźņĀĆĒĢśņÖĆ ĒåĄņ”ØņåīņŗżņØä ļ│┤ņŚ¼ņŻ╝ņŚłļŹś ņŚ░ĻĄ¼ļōżņØä ĻĘ╝Ļ░äņ£╝ļĪ£ ĒĢśņŚ¼, ņ×äņāüņŚÉņä£ Ļ▓¬Ļ▓ī ļÉśļŖö ļŗżņ¢æĒĢ£ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉļōżņØś Ļ┤Ćļ”¼ņŚÉ ņØ╝ņĀĢĒĢ£ ņ¦Ćņ╣©ņØä ņŻ╝ĻĖ░ ņ£äĒĢ┤ ļ¦īņä▒ņĘīņןņŚ╝ņØś ņ×äņāüĻ▓ĮĻ│╝ļź╝ ļŗ©Ļ│äļ│äļĪ£ ņĀĢĒśĢĒÖöĒĢśņŚ¼ ļéśļłäņ¢┤ļ│┤ļĀżļŖö ņŗ£ļÅäļōżņØ┤ ņ׳ņ¢┤ņÖöļŗż(Fig. 3) [75,81-83]. ņĢ×ņä£ ņé┤ĒÄ┤ļ│┤ņĢśļō»ņØ┤ ņ£Āļ│æĻĖ░Ļ░äņŚÉ ļö░ļźĖ ĒåĄņ”ØņØś ņåīņŗż, ĒåĄņ”ØĻ│╝ ņĘīņןņØś ĻĖ░ļŖźņĀü, ĒśĢĒā£ĒĢÖņĀü ļ│ĆĒÖöņÖĆņØś ņŚ░Ļ┤Ć Ļ┤ĆĻ│ä, ĻĘĖļ”¼Ļ│Ā ņĘīņןĻĖ░ļŖźņØś ņĀÉņ¦äņĀüņØĖ ņĀĆĒĢś ļō▒ņŚÉ ļīĆĒĢ┤ņä£ ļģ╝ļ×ĆņØ┤ ņ׳Ļ│Ā ļ¬©ļōĀ ĒÖśņ×ÉļōżņØä ņØ┤ņÖĆ Ļ░ÖņØĆ ņ×äņāüļŗ©Ļ│äņŚÉ ņĀüņÜ®ņŗ£Ēé¼ ņłśļŖö ņŚåņ¦Ćļ¦ī, ņØ┤ļ¤¼ĒĢ£ ņ×äņāü ļŗ©Ļ│äņØś ĻĄ¼ļČäņØĆ ņŗżņĀ£ļĪ£ ĒÖśņ×ÉņØś ņ”ØņāüņØä Ļ│Āļ»╝ĒĢśĻ│Ā ņ╣śļŻīĒĢśļŖö ņ×äņāüņØśņŚÉĻ▓ī ņØ╝ņĀĢĒĢ£ ņŗżļ¦łļ”¼ļź╝ ņĀ£Ļ│ĄĒĢĀ ņłś ņ׳ņ£╝ļ®░, ĻĘĖ ņĀĢņØśņŚÉņä£ ļ╣äĻ░ĆņŚŁņä▒ņØä ļé┤ĒżĒĢśļŖö ļ¦īņä▒ņĘīņןņŚ╝ņØś Ļ░£ļģÉņŚÉ ņŚŁņäżņĀüņØ┤Ļ▓īļÅä Ļ░ĆņŚŁņĀüņØĖ ņ×äņāü ļŗ©Ļ│äĻ░Ć ņ׳ņØīņØä ņĀ£ņŗ£ĒĢśĻ│Ā ņ׳ļŗżļŖö ņĀÉņŚÉņä£ ņØśņØśĻ░Ć ņ׳ļŗżĻ│Ā ĒĢĀ ņłś ņ׳ļŗż.
ļ¦īņä▒ņĘīņןņŚ╝ņØś ļ│æņØĖņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼ņŚÉ ļö░ļØ╝ ņāłļĪ£ņÜ┤ ņ£ĀņĀäņĀü, ĒÖśĻ▓ĮņĀü, ļīĆņé¼ņä▒ ņøÉņØĖļōżņØ┤ ļ░ØĒśĆņ¦Ćļ®┤ņä£ ņØ┤ņĀäņŚÉ ĒŖ╣ļ░£ņä▒ņ£╝ļĪ£ ļČäļźśļÉśļŹś Ļ▓āļōżņØś ļ╣äņżæņØ┤ Ļ░ÉņåīĒĢśĻ│Ā ņ׳ņ¦Ćļ¦ī ņŚ¼ņĀäĒ׳ 10-30%ņŚÉņä£ļŖö ņøÉņØĖņØä ņĀĢĒÖĢĒ׳ ņĢī ņłś ņŚåļŗż[6,75]. ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ņØĆ ļ░£ļ│æļéśņØ┤ņŚÉ ļö░ļźĖ ĒĢśņ£ä ņ¦æļŗ©ņØ┤ ņĪ┤ņ×¼ĒĢśļ®░ ņØ┤ļōżņØĆ ņĢīņĮöņś¼ņä▒ ļ¦īņä▒ņĘīņןņŚ╝Ļ│╝ļŖö ļŗżļźĖ ņ×ÉņŚ░Ļ▓ĮĻ│╝ļź╝ Ļ░Ćņ¦äļŗżļŖö Ļ▓āņØ┤ ņ▓śņØīņ£╝ļĪ£ ļ│┤Ļ│ĀļÉ£ ņØ┤Ēøä[84], Layer ļō▒ņØĆ ĒŖ╣ļ░£ņä▒ņŚÉ ļīĆĒĢ┤ ļ│┤ļŗż ņŚäĻ▓®ĒĢ£ ņ¦äļŗ©ĻĖ░ņżĆņØä ņĀüņÜ®ĒĢśņŚ¼ Ļ░üĻ░ü ļŗżļźĖ Ļ▓ĮĻ│╝ļź╝ ļ│┤ņØ┤ļŖö ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ņØś ĒĢśņ£ä ņ¦æļŗ©ņØä ĒÖĢņØĖĒĢśņśĆļŗż[67]. ņØ┤ļōżņØĆ ņ¢æļ®┤ļČäĒżņØś ĒśĖļ░£ ņŚ░ļĀ╣ļīĆļź╝ ļ│┤ņØ┤ļ®░ ļ░£ļ│æļéśņØ┤ņŚÉ ļö░ļØ╝ ļæÉ Ļ░Ćņ¦ĆļĪ£ ļéśļēśņ¢┤ņ¦äļŗż.
ņØ┤ļōżņØś ļ░£ļ│æ ĒÅēĻĘĀļéśņØ┤ļŖö 19ņäĖļĪ£ 20ļīĆļź╝ ņĀäĒøäĒĢśņŚ¼ ļéśĒāĆļé£ļŗż. ļé©ņä▒ņŚÉņä£ ņŻ╝ļĪ£ ļéśĒāĆļéśļŖö ņĢīņĮöņś¼ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ņŚÉ ļ╣äĒĢ┤ ļé©ļģĆ ņ░©Ļ░Ć ņŚåņ£╝ļ®░, ņ¦äļŗ© ņ▓śņØīļČĆĒä░ ļīĆļČĆļČäņØś ĒÖśņ×ÉņŚÉĻ▓ī ņŗ¼ĒĢ£ ĒåĄņ”ØņØ┤ ļéśĒāĆļéśļŖö Ļ▓āņØ┤ ņĢīņĮöņś¼ņä▒ ļ░Å ĒøäĻĖ░ ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ņĘīņןņŚ╝Ļ│╝ ĻĄ¼ļČäļÉśļŖö ĒŖ╣ņ¦ĢņØ┤ļŗż. ĒĢśņ¦Ćļ¦ī ņĘīņןņØś ņäØĒÜīĒÖö, ņĘīņן ļé┤ŃåŹņÖĖļČäļ╣ä ĻĖ░ļŖźņØś ņĀĆĒĢśļŖö ņ¦äļŗ© ļŗ╣ņŗ£ņŚÉļŖö ļ¦żņÜ░ ļō£ļ¼╝Ļ│Ā(< 10%), ņ£Āļ│æĻĖ░Ļ░äņŚÉ ļö░ļźĖ ņĘīņןņŚ╝ņØś ĒśĢĒā£ĒĢÖņĀü, ĻĖ░ļŖźņĀü ļ│ĆĒÖöļÅä ļ¦żņÜ░ ļŖÉļ”¼Ļ▓ī ņ¦äĒ¢ēļÉ£ļŗż. ņĘīņןņØś ņäØĒÜīĒÖö ļ░£ņāØĻ╣īņ¦Ć ĒÅēĻĘĀ ņŗ£Ļ░äņØ┤ ņĢīņĮöņś¼ņä▒ ņĘīņןņŚ╝ņØś Ļ▓ĮņÜ░ļŖö 8.7ļģäņØĖļŹ░ ļ╣äĒĢ┤, ĒøäĻĖ░ ĒŖ╣ļ░£ņä▒, ņĪ░ĻĖ░ ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ņØĆ Ļ░üĻ░ü 19.4ļģä, 24.9ļģäņØä ļ│┤ņśĆļŗż. ļśÉĒĢ£, ņĘīņן ņÖĖļČäļ╣äĻĖ░ļŖź ļČĆņĀäĻ│╝ ļŗ╣ļć©ļ│æņØś ļ░£ņāØ ĻĖ░Ļ░äļÅä ņĢīņĮöņś¼ņä▒ ņĘīņןņŚ╝ņØś Ļ▓ĮņÜ░ļŖö Ļ░üĻ░ü 13.1ļģä, 19.8ļģäņØĖļŹ░ ļ╣äĒĢ┤, ĒøäĻĖ░ ĒŖ╣ļ░£ņä▒ ņĘīņןņŚ╝ņØĆ 16.9ļģä, 11.9ļģäņ£╝ļĪ£, ņĪ░ĻĖ░ ĒŖ╣ļ░£ņä▒ ņĘīņןņŚ╝ņØĆ 26.3ļģä, 27.5ļģäņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśņŚłļŗż[67].
ņØ┤ļōżņØĆ ĒÅēĻĘĀ 56ņäĖņŚÉ ļ░£ļ│æĒĢśļ®░ ņĪ░ĻĖ░ĒśĢĻ│╝ ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ļé©ļģĆĻ░äņØś ļ░£ņāØļźĀ ņ░©ņØ┤ļŖö ņŚåļŗż. ņĢīņĮöņś¼ņä▒, ņĪ░ĻĖ░ ĒŖ╣ļ░£ņä▒ņŚÉ ļ╣äĒĢ┤ ļ¦ÄņØĆ ņłśņŚÉņä£ ĒåĄņ”ØņØ┤ ņŚåļŖö Ļ▓ĮĻ│╝ļź╝ Ļ░Ćņ¦ĆļŖö Ļ▓āņØ┤ Ļ░Ćņן ĒŖ╣ņ¦ĢņĀüņØ┤ļŗż. ņĄ£ņóģņĀüņ£╝ļĪ£ļŖö 76%ņØś ĒÖśņ×ÉņŚÉņä£ ĒåĄņ”ØņØä Ļ▓ĮĒŚśĒĢśņ¦Ćļ¦ī ņ¦äļŗ© ļŗ╣ņŗ£ ĒåĄņ”ØņØä ĒśĖņåīĒĢśļŖö Ļ▓ĮņÜ░ļŖö ļŗ©ņ¦Ć 54%ņŚÉ ļČłĻ│╝ĒĢśņśĆļŗż. ņØ┤ļŖö ņĢīņĮöņś¼ņä▒ ļ¦īņä▒ņĘīņןņŚ╝Ļ│╝ ņĪ░ĻĖ░ ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ Ļ░üĻ░ü 77%, 96%ņŚÉņä£ ņ¦äļŗ© ļŗ╣ņŗ£ ĒåĄņ”ØņØä ĒśĖņåīĒĢśļŖö Ļ▓āņŚÉ ļ╣äĻĄÉĒĢśļ®┤ ĻĘĖ ļ╣łļÅäļéś ņżæņ”ØļÅä ļ®┤ņŚÉņä£ ņāüļīĆņĀüņ£╝ļĪ£ Ļ│ĀĒåĄ ņŚåļŖö Ļ▓ĮĻ│╝ļź╝ ļ│┤ņØĖļŗżĻ│Ā ĒĢĀ ņłś ņ׳ļŗż[67].
ņÜöņĢĮĒĢśņ×Éļ®┤, ņĢīņĮöņś¼ņä▒ ļ¦īņä▒ņĘīņןņŚ╝Ļ│╝ ņ×ÉņŚ░Ļ▓ĮĻ│╝ļź╝ ļŗ¼ļ”¼ĒĢśļŖö ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ņØ┤ ņĪ┤ņ×¼ĒĢśĻ│Ā, ņØ┤ļōżņØĆ ļ░£ļ│æņŚ░ļĀ╣ņŚÉ ļö░ļØ╝ 2Ļ░Ćņ¦Ć ĒĢśņ£ä ņ¦æļŗ©ņ£╝ļĪ£ ļéśļłäņ¢┤ ņ¦Ćļ®░, ņØ┤ļōż ļśÉĒĢ£ Ļ░üĻĖ░ ļŗżļźĖ ņ×ÉņŚ░Ļ▓ĮĻ│╝ļź╝ ņĘ©ĒĢśļŖöļŹ░, ņĪ░ĻĖ░ĒśĢņØś Ļ▓ĮņÜ░ ņåīņĢäļéś ņ▓ŁņåīļģäĻĖ░ņŚÉ ņŗ£ņ×æĒĢśņŚ¼ ņŗ¼ĒĢ£ ĒåĄņ”ØņØ┤ ĒŖ╣ņ¦ĢņØ┤ņ¦Ćļ¦ī ļ╣äĻĄÉņĀü ņĘīņן ĻĖ░ļŖźņØ┤ ļ│┤ņĪ┤ļÉśĻ│Ā ņäØĒÜīĒÖöņØś ļ░£ņāØņØ┤ ļŖ”Ļ▓ī ļéśĒāĆļéśļ®░, ĒøäĻĖ░ĒśĢņØś Ļ▓ĮņÜ░ 50ļīĆ ņØ┤ĒøäņŚÉ ļ░£ļ│æĒĢśņ¦Ćļ¦ī ņāüļīĆņĀüņ£╝ļĪ£ ĒåĄņ”ØņØ┤ ņĀüņØĆ ņ¢æņāüņØä ļ│┤ņØĖļŗżĻ│Ā ĒĢĀ ņłś ņ׳ļŗż.
ņ¦ĆņåŹņĀüņØĖ ņĢīņĮöņś¼ ņäŁņĘ©Ļ░Ć ņØ┤ļ»Ė ņ¦äļŗ©ļÉ£ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņØś ņśłĒøäņŚÉ ņ׳ņ¢┤ņä£ Ļ│äņåŹņĀüņØĖ ņĢģņśüĒ¢źņØä ņŻ╝ļ”¼ļØ╝ļŖö Ļ▓āņŚÉļŖö ņØ┤Ļ▓¼ņØ┤ ņŚåņ£╝ļ®░[85], ņłĀņØä ļüŖĻ▒░ļéś ņżäņØĖ ĒÖśņ×ÉņŚÉ ļ╣äĒĢ┤ ņ¦ĆņåŹņĀüņ£╝ļĪ£ ņłĀņØä ļ¦łņŗĀ ĒÖśņ×ÉļōżņŚÉņä£ ņé¼ļ¦ØļźĀĻ│╝ ņŗĀņ▓┤ņåÉņāüņ£╝ļĪ£ ņØĖĒĢ£ ņŗżņŚģļźĀņØ┤ 3ļ░░ņØ┤ņāü ļåÆņĢśļŗż[66]. ĒĢśņ¦Ćļ¦ī ĻĖłņŻ╝Ļ░Ć ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņØś ņ”ØņāüņØ┤ļéś ņןĻĖ░ņśłĒøäņŚÉ ņ¢╝ļ¦łļéś ĻĖŹņĀĢņĀüņØĖ ņśüĒ¢źņØä ņŻ╝ļŖöĻ░ĆņŚÉ ļīĆĒĢ┤ņä£ļŖö ņŚ░ĻĄ¼Ļ▓░Ļ│╝Ļ░Ć ļŗżņ¢æĒĢśļŗż. 32ļ¬ģņØś ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ņČöņĀüĻ┤Ćņ░░ĒĢśņśĆņØä ļĢī ĻĖłņŻ╝ ņØ┤ĒøäņŚÉļÅä ņĘīņןņØś ĻĖ░ļŖź ņĀĆĒĢśļŖö Ļ│äņåŹņĀüņ£╝ļĪ£ ņ¦äĒ¢ēĒĢśņ¦Ćļ¦ī ļŹö ļŖÉļ”¼Ļ│Ā Ļ▓ĮĒĢ£ Ļ▓ĮĻ│╝ļź╝ ļ│┤ņśĆĻ│Ā[86], ļŗżļźĖ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ĻĖłņŻ╝Ļ░Ć ĒåĄņ”ØņØ┤ļéś ņĘīņןņØś ņÖĖļČäļ╣äĻĖ░ļŖźņŚÉ ņ׳ņ¢┤ ļ¬ģļ░▒ĒĢ£ ĒśĖņĀäņØä ņŻ╝ņ¦Ć ļ¬╗ĒĢśņ¦Ćļ¦ī ņĘīņןņØś ļé┤ļČäļ╣äĻĖ░ļŖźņØä ĒśĖņĀäņŗ£ĒéżļŖö ĒÜ©Ļ│╝Ļ░Ć ņ׳ņŚłļŗż[68], ļśÉĒĢ£ ņä£ņ¢æņØś ņŚ¼ļ¤¼ ļ│┤Ļ│ĀņŚÉ ņØśĒĢśļ®┤ ĻĖłņŻ╝ļĪ£ 50-75%ņØś ĒÖśņ×ÉņŚÉņä£ ĒåĄņ”ØņØ┤ ņåīņŗżļÉśņŚłļŗż[73]. ņØ╝ļ│ĖņØś ļ│┤Ļ│ĀņŚÉ ļö░ļź┤ļ®┤ ņłĀņØä ļüŖĻ▒░ļéś ņżäņØĖ ĒÖśņ×ÉļŖö 60%ņŚÉņä£ ĒåĄņ”ØņØ┤ ĒśĖņĀäļÉśņŚłņ£╝ļéś ņ¦ĆņåŹņĀüņØĖ ņØīņŻ╝ļź╝ ĒĢ£ ĒÖśņ×ÉļŖö ĒåĄņ”ØņØś ņ×ÉņŚ░ ņåīņŗżņØ┤ 26% ļ░¢ņŚÉ ļÉśņ¦Ć ņĢŖņĢśļŗż[87]. ĒĢśņ¦Ćļ¦ī ņä£ņ¢æņØś ĒĢ£ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņ×Éļ░£ņĀüņØĖ ĻĖłņŻ╝ĻĄ░ņŚÉņä£ ļŗ©ņ¦Ć 52%ņŚÉņä£ļ¦ī ĒåĄņ”ØņØś ņåīņŗżņØ┤ ļ│┤ņśĆņ£╝ļéś, ņ¦ĆņåŹņĀüņØĖ ņØīņŻ╝ĻĄ░ņŚÉņä£ļÅä 37%ņŚÉņä£ļéś ņ×Éļ░£ņĀüņØĖ ĒåĄņ”ØņØś ņåīņŗżņØ┤ ņ׳ņŚłļŗż[68]. ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ņØ┤ļ»Ė ĒÖśņ×ÉĻ░Ć ļ¦ÉĻĖ░ņØś ļ¦īņä▒ņĘīņןņŚ╝ņŚÉ ņÖĆ ņ׳ļŗżļ®┤ ņØīņŻ╝ņŚ¼ļČĆĻ░Ć ĒÖśņ×ÉņØś ĒåĄņ”ØņŚÉ ļ│ä ņśüĒ¢źņØä ņŻ╝ņ¦Ć ļ¬╗ĒĢśņśĆļŗż[66]. ļö░ļØ╝ņä£ ĻĖłņŻ╝Ļ░Ć ļ¬©ļōĀ ĒÖśņ×ÉņŚÉņä£ ĒåĄņ”ØņØś ņåīņŗżņØ┤ļéś ņĘīņן ĻĖ░ļŖźņØś ĒśĖņĀäņØä ļ│┤ņןĒĢ┤ ņŻ╝ņ¦ĆļŖö ļ¬╗ĒĢśņ¦Ćļ¦ī, ĻĖłņŻ╝ļź╝ ĒĢśļ®┤ ņĀüņ¢┤ļÅä ļ░ś ņĀĢļÅäņØś ĒÖśņ×ÉņŚÉņä£ļŖö ĒåĄņ”ØņØś ĒśĖņĀäņØä ĻĖ░ļīĆĒĢĀ ņłś ņ׳Ļ│Ā, ņĘīņן ĻĖ░ļŖźņĀĆĒĢśņØś ņ¦ĆņŚ░ņØä Ļ░ĆņĀĖņś¼ ņłś ņ׳ņ£╝ļ®░ ņ¦ĆņåŹņĀüņØĖ ņØīņŻ╝Ļ░Ć ļ¦īņä▒ņĘīņןņŚ╝ņØś ņśłĒøäņŚÉ ņĢģņśüĒ¢źņØä ņŻ╝ļŖö Ļ▓āņØĆ ļ¬ģļ░▒ĒĢśļ»ĆļĪ£ ļ░śļō£ņŗ£ ļ¬©ļōĀ ĒÖśņ×ÉņŚÉĻ▓ī ĻĖłņŻ╝ļź╝ ĻČīĒĢ┤ņĢ╝ ĒĢĀ Ļ▓āņØ┤ļŗż.
ĒØĪņŚ░ņØĆ ņØ┤ņĀ£ ļ¦īņä▒ņĘīņןņŚ╝ ļ░£ņāØ ļ░Å ņ¦äĒ¢ēņØś ļÅģļ”ĮņĀü ņ£äĒŚśņØĖņ×ÉļĪ£ ņāØĻ░üĒĢ£ļŗż[88]. ļīĆļČĆļČäņØś ļ¦īņä▒ ņØīņŻ╝ņ×ÉļōżņØ┤ ļŗ┤ļ░░ļź╝ Ēö╝ņÜ░ļ»ĆļĪ£ ņĢīņĮöņś¼Ļ│╝ ĒØĪņŚ░ņØś ņśüĒ¢źņØä ļö░ļĪ£ ļČäļ”¼ĒĢśļŖö Ļ▓āņŚÉ ņ¢┤ļĀżņøĆņØ┤ ņ׳ņŚłņ¦Ćļ¦ī, Talamini ļō▒ņØĆ ņĢīņĮöņś¼ņä▒ ņĘīņןņŚ╝ ĒÖśņ×ÉņŚÉņä£ ĒØĪņŚ░ņØ┤ ļÅģļ”ĮņĀüņØĖ ņ£äĒŚśņÜöņØĖņ×äņØä ņ”Øļ¬ģĒĢśņśĆĻ│Ā[89], ļ╣ä ņĢīņĮöņś¼ņä▒ ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢ£ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņäØĒÜīĒÖöņÖĆ ļŗ╣ļć©ļ│æņØś ļ░£ĒśäņØä ņ¦łļ│æņØś ņ¦äĒ¢ēņ£╝ļĪ£ ĒīÉļŗ©ĒĢśņśĆņØä ļĢī ĒØĪņŚ░ņ×ÉļōżņŚÉĻ▓īņä£ ļåÆņØĆ ņ£äĒŚśļÅäļź╝ ļ│┤ņŚ¼ ĒØĪņŚ░ņØ┤ ļ¦īņä▒ņĘīņןņŚ╝ ņ¦łļ│æĻ▓ĮĻ│╝ļź╝ ļŹöņÜ▒ ļ╣Āļź┤Ļ▓ī ņ¦äĒ¢ēņŗ£Ēé┤ņØä ļ│┤ņŚ¼ņŻ╝ņŚłļŗż[90]. ļśÉĒĢ£ ĒØĪņŚ░ņØĆ ļŗłņĮöĒŗ┤ ņä▒ļČäņØä ĒåĄĒĢ┤ ņĘīņןĒÜ©ņåī ļČäļ╣ä Ēī©Ēä┤ņŚÉ ņśüĒ¢źņØä ņżä ļ┐É ņĢäļŗłļØ╝ ņŚ╝ņ”Øļ░śņØæņØä ņĢ╝ĻĖ░ĒĢśĻ│Ā ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ņä▒ļČäļōżņØä ĒåĄĒĢ┤ ļ░£ņĢöĒÜ©Ļ│╝ļź╝ ļéśĒāĆļéĖļŗż[91]. Ļ▓░ĻĄŁ ĒØĪņŚ░ņØ┤ ņĢīņĮöņś¼ļĪ£ ņĢ╝ĻĖ░ļÉ£ ņĘīņן ņåÉņāüņØä ļŹöņÜ▒ ņĢģĒÖöņŗ£ĒéżĻ│Ā ļ¦īņä▒ņĘīņןņŚ╝ ļ░£ņāØĻ│╝ ņ¦äĒ¢ēņØä Ļ░ĆņåŹĒÖöĒĢĀ ļ┐É ņĢäļŗłļØ╝ ņĘīņןņĢö ļ░£ņāØņŚÉļÅä ĻĖ░ņŚ¼ĒĢśļŖö Ļ▓āņØĆ ļČäļ¬ģĒĢśļ»ĆļĪ£ ņØīņŻ╝ņÖĆ ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ļ¬©ļōĀ ĒÖśņ×ÉļōżņŚÉĻ▓ī ĻĖłņŚ░ņØä ĻČīĒĢ┤ņĢ╝ ĒĢĀ Ļ▓āņØ┤ļŗż.
ļé┤ņŗ£Ļ▓Į ņ╣śļŻīļź╝ ĒżĒĢ©ĒĢ£ ļ│┤ņĪ┤ņĀüņØĖ ņ╣śļŻīļéś ņłśņłĀ ņ╣śļŻīĻ░Ć ļ¦īņä▒ņĘīņןņŚ╝ņØś ņ×ÉņŚ░Ļ▓ĮĻ│╝ļéś ņśłĒøäņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņØĆ ļ»Ėļ»ĖĒĢśļŗż. ņØ┤ļŖö ļīĆļČĆļČäņØś ļé┤ņŗ£Ļ▓Į ļ░Å ņłśņłĀ ņ╣śļŻīĻ░Ć ņØ┤ļ»Ė ņ¦äĒ¢ēļÉ£ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉļōżņØś ĒåĄņ”Ø ņĪ░ņĀł ņĖĪļ®┤ņŚÉņä£ļ¦ī ļŗżļŻ©ņ¢┤ņĪīĻĖ░ ļĢīļ¼ĖņØ┤ļ®░, ļŗ©ņ¦Ć ĒåĄņ”ØņØś ņĪ░ņĀłņØ┤ļØ╝ļŖö Ļ┤ĆņĀÉņŚÉņä£ļ¦ī ļ░öļØ╝ļ│Ėļŗżļ®┤ ļé┤ņŗ£Ļ▓Į ņ╣śļŻīņÖĆ ņłśņłĀ ņ╣śļŻī ņä▒ņĀüņŚÉ ļīĆĒĢ┤ņä£ļŖö ļŗżņ¢æĒĢ£ ņŚ░ĻĄ¼Ļ▓░Ļ│╝Ļ░Ć ņ׳ļŗż. Ļ░Ćņן ņĄ£ĻĘ╝Ļ╣īņ¦ĆņØś ņĀäĒ¢źņĀü ņŚ░ĻĄ¼ņä▒Ļ│╝ļōżņØä ļ╣äĻĄÉĒĢ£ļŗżļ®┤ ņłśņłĀ ņ╣śļŻīĻ░Ć ĒåĄņ”ØņØś ņןĻĖ░ ņĪ░ņĀłņŚÉ ņ׳ņ¢┤ņä£ ļé┤ņŗ£Ļ▓Į ņ╣śļŻīļ│┤ļŗż ņÜ░ņ£äņŚÉ ņ׳ļŖöĻ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉ£ļŗż[92-94].
ļ¦īņä▒ņĘīņןņŚ╝ņØś ĒĢ®ļ│æņ”ØņØĆ ņĘīņןņØś Ļ░Ćņä▒ļéŁņóģĻ│╝ ļåŹņ¢æ, ņ┤Øļŗ┤Ļ┤Ć ļ░Å ņŗŁņØ┤ņ¦ĆņןņØś Ēśæņ░®, ļ│ĄņłśņÖĆ ļŖæļ¦ēņé╝ņČ£, ļ╣äņןņĀĢļ¦ź ĒśłņĀäņ”ØņŚÉ ņØśĒĢ£ ļ¼Ėļ¦źņĢĢĒĢŁņ¦äņ”Ø ļō▒ ļ¦żņÜ░ ļŗżņ¢æĒĢśĻ│Ā, ņØ┤ļ¤¼ĒĢ£ ļ¬©ļōĀ ĒĢ®ļ│æņ”ØļōżņØĆ ĒÖśņ×ÉņØś ņśłĒøäņŚÉ ļéśņü£ ņśüĒ¢źņØä ņŻ╝ļŖö Ļ▓āņØĆ ĒŗĆļ”╝ņØ┤ ņŚåļŗż. ĒĢśņ¦Ćļ¦ī ņØ┤ņŚÉ ļīĆĒĢ£ ļīĆĻĘ£ļ¬© ņ×äņāü ņŚ░ĻĄ¼Ļ░Ć ņŚåĻĖ░ ļĢīļ¼ĖņŚÉ Ēśäņ×¼Ļ╣īņ¦Ć ļ¦īņä▒ņĘīņןņŚ╝ Ļ▓ĮĻ│╝ņŚÉ ņĀĢĒÖĢĒ׳ ņ¢┤ļ¢ż ņśüĒ¢źņØä ņŻ╝ļŖöņ¦ĆļŖö ļČłļ¬ģĒÖĢĒĢśļŗż[73].
ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņŚÉņä£ ņĘīņןņĢöņØś ļ░£ņāØļźĀņØĆ 1.4-2.7%Ļ╣īņ¦Ć ļŗżņ¢æĒĢśĻ▓ī ļ│┤Ļ│ĀļÉśņŚłļŗż[68,69,73]. ĒĢ£ ņĮöĒśĖĒŖĖ ņŚ░ĻĄ¼ņŚÉ ņØśĒĢśļ®┤ ņĘīņןņĢöņØś ļłäņĀüļ░£ņāØņ£äĒŚśļÅäļŖö ņĘīņןņŚ╝ ņ¦äļŗ© 2ļģäņ¦ĖļČĆĒä░ ĒÖĢņŗżĒ׳ ņ”ØĻ░ĆĒĢśĻĖ░ ņŗ£ņ×æĒĢśļ®░ ņ¦äļŗ© Ēøä 10ļģä, 20ļģäņ¦ĖņØś ņ£äĒŚśļÅäļŖö Ļ░üĻ░ü 1.8%ņÖĆ 4%ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[95]. ļö░ļØ╝ņä£ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņŚÉņä£ ņĘīņןņĢöņØś ņ£äĒŚśņØĆ ļČäļ¬ģĒ׳ ņ”ØĻ░ĆĒĢśļ®░ ļ¦īņä▒ņĘīņןņŚ╝ņØĆ ņĀäņĢö ļŗ©Ļ│äļĪ£ ņāØĻ░üĒĢĀ ņłś ņ׳ļŗż. ĒĢśņ¦Ćļ¦ī ņĢäņ¦üĻ╣īņ¦ĆļÅä ņĘīņןņĢöņØś ņ¦äļŗ© ņ×Éņ▓┤Ļ░Ć ņēĮņ¦Ć ņĢŖĻ│Ā, ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņŚÉņä£ ņĘīņןņĢöņØś ņĪ░ĻĖ░ņ¦äļŗ©ņØä ņ£äĒĢ£ ļ░®ļ▓ĢņØĆ ņĀĢļ”ĮļÉśņ¢┤ ņ׳ņ¦Ć ņĢŖļŗż.
ņØīņŻ╝Ļ░Ć ļ¦īņä▒ņĘīņןņŚ╝ņØś ņŻ╝ļÉ£ ņøÉņØĖņØ┤Ļ│Ā, ņØīņŻ╝ņ×É ņżæņŚÉ ĒØĪņŚ░ņ×ÉĻ░Ć ļ¦Äņ£╝ļ»ĆļĪ£ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×É ņżæ ĻĄ¼Ļ░Ģ, ņØĖĒøä ļ░Å ĒÅÉņĢö ļō▒ ņāüļČĆĒśĖĒØĪĻĖ░ ņĢöņØś ļ░£ņāØļ╣łļÅäĻ░Ć ļåÆļŗż. ņØ┤ļōż ņĢöņØä ĒżĒĢ©ĒĢśņŚ¼ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņŚÉņä£ ņĘīņן ņÖĖ ņĢöņØś ļ░£ņāØ ļ╣łļÅäļŖö 3.9-12.5%ļĪ£ ļåÆĻ▓ī ļ│┤Ļ│ĀļÉ£ļŗż[73].
ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņØś ņé¼ļ¦ØļźĀņŚÉ ļīĆĒĢ£ ņ×ÉļŻī ĒĢ┤ņäØņØĆ ņ×äņāü ņŚ░ĻĄ¼ņŚÉ ļö░ļØ╝ ņøÉņØĖĻ│╝ Ļ┤Ćņ░░ ĻĖ░Ļ░äņØś ņ░©ņØ┤Ļ░Ć ļŗżņ¢æĒĢśļ»ĆļĪ£ ņ¢┤ļĀĄļŗż. ļ╣äĻĄÉņĀü ļ╣äņŖĘĒĢ£ Ļ┤Ćņ░░ĻĖ░Ļ░ä(6.3-9.8ļģä)ņØä Ļ░Ćņ¦ĆļŖö 3Ļ░£ņØś ņ×äņāü ņĮöĒśĖĒŖĖ ņŚ░ĻĄ¼ņŚÉ ņØśĒĢśļ®┤ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņØś ņØ╝ļ░ś ņé¼ļ¦ØļźĀņØĆ 28.8-35%ņØ┤ņ¦Ćļ¦ī, ņØ┤ ņżæ ņĘīņןņĢöņØä ĒżĒĢ©ĒĢśņŚ¼ ļ¦īņä▒ņĘīņןņŚ╝ņØś ĒĢ®ļ│æņ”ØĻ│╝ ņŚ░Ļ┤ĆļÉ£ ņé¼ļ¦ØļźĀņØĆ ļŗ©ņ¦Ć 12.8-19.8%ņśĆļŗż[68,69,87]. ļ¦ÄņØĆ ĒÖśņ×ÉļōżņØś ņé¼ļ¦ØņøÉņØĖņØĆ ņĘīņן ņÖĖ ņ¦łĒÖś, ņ”ē ņĘīņןņØä ņĀ£ņÖĖĒĢ£ ļŗżļźĖ ņןĻĖ░ņĢö, ņŗ¼ĒśłĻ┤ĆĻ│ä ņ¦łĒÖś, ņżæņ”Ø Ļ░ÉņŚ╝ņ”Ø ļō▒Ļ│╝ Ļ┤ĆĻ│äĻ░Ć ņ׳ņŚłļŗż[17,69]. ļśÉĒĢ£ ņøÉņØĖņŚÉ ļö░ļØ╝ ņé¼ļ¦ØļźĀņØś ņ░©ņØ┤Ļ░Ć ļéśĒāĆļéśļŖöļŹ░, ņ”ē ĒŖ╣ļ░£ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ņŚÉ ļ╣äĒĢ┤ ņĢīņĮöņś¼ņä▒ ļ¦īņä▒ņĘīņןņŚ╝ņŚÉņä£ ņé¼ļ¦ØļźĀņØ┤ ļŹö ļåÆļŗż[67,68].
ļ¦īņä▒ņĘīņןņŚ╝ņØś ņé¼ļ¦ØļźĀņŚÉ ļīĆĒĢ£ ļīĆĻĘ£ļ¬© ļŗżĻĖ░Ļ┤Ć ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉĻ░Ć ņĘīņןņŚ╝ņØ┤ ņŚåļŖö ņé¼ļ×īļ│┤ļŗż 3.6ļ░░ņØś ņé¼ļ¦ØļźĀņØä ļ│┤ņśĆļŗż. ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņØś 10ļģä, 20ļģä ņāØņĪ┤ņ£©ņØĆ Ļ░üĻ░ü 70%, 45%ļĪ£ ņĀĢņāü ļīĆņĪ░ĻĄ░ņØś 93%, 65%ļ│┤ļŗż ļé«ņĢśļŗż. ļŗżļ│Ćļ¤ē ļČäņäØņŚÉņä£ ļÅģļ”ĮņĀüņØĖ ņé¼ļ¦ØņØś ņŻ╝ņÜö ņ£äĒŚśņÜöņåīļĪ£ļŖö ņ¦äļŗ© ļŗ╣ņŗ£ņØś ļ¦ÄņØĆ ļéśņØ┤(ĻĄÉņ░©ļ╣ä 2.3-6.3), ņ¦ĆņåŹņĀüņØĖ ņØīņŻ╝(1.6), ĒØĪņŚ░(1.4), Ļ░äĻ▓Įļ│ĆņØś ļÅÖļ░ś(2.5)ņØ┤ ņ׳ņŚłĻ│Ā, ņä▒ļ│äņØ┤ļéś ņłśņłĀņŚ¼ļČĆļŖö ņśłĒøäņÖĆ ļ¼┤Ļ┤ĆĒĢśņśĆļŗż[95].
ļ¦īņä▒ņĘīņןņŚ╝ņØĆ TIGAR-O ļČäļźśĒæ£ņŚÉņä£ ņĀ£ņŗ£ĒĢ£ ļ░öņÖĆ Ļ░ÖņØ┤ ļ¦żņÜ░ ļŗżņ¢æĒĢ£ ņøÉņØĖ ņØĖņ×ÉņŚÉ ņØśĒĢ┤ ļ░£ļ│æļÉśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ£╝ļéś ņøÉņØĖĻ│╝ ņ¦łļ│æņØś ņāüĻ┤ĆĻ┤ĆĻ│äņØś ņ×¼Ēśäņä▒ņØĆ ĻĘĖļŗżņ¦Ć ļåÆņ¦Ć ņĢŖņĢä Ļ░£ņØĖņĀü ĒÖśĻ▓Į ļ░Å ņ£ĀņĀäņĀü Ļ░Éņłśņä▒ņØ┤ ļ│æņØś ļ░£ņāØņŚÉ Ēü¼Ļ▓ī Ļ┤ĆņŚ¼ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņČöņĖĪļÉśĻ│Ā ņ׳ļŗż. ņØ┤ļ¤¼ĒĢ£ Ļ░£ņØĖņĀü Ļ░Éņłśņä▒ņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼ļĪ£ ņ£ĀņĀäņ×Éļ│ĆņØ┤ ļō▒ņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ĒÖ£ļ░£ĒĢ┤ņ¦ĆĻ│Ā ņ׳ņ£╝ļéś ņĢäņ¦üĻ╣īņ¦ĆļŖö ļ░£Ļ▓¼ļÉ£ ņ£ĀņĀäņ×É ļÅīņŚ░ļ│ĆņØ┤ņÖĆ ļ¦īņä▒ņĘīņןņŚ╝ņØś ļ░£ņāØņØś ņāüĻ┤ĆĻ┤ĆĻ│äņŚÉ ļīĆĒĢ£ ņĀĢĒÖĢĒĢ£ ĻĖ░ņĀäņØ┤ ļ░ØĒśĆņ¦Ćņ¦Ć ņĢŖņĢśļŗż. ļ¦īņä▒ņĘīņןņŚ╝ņØś ļ│æļ”¼ ņåīĻ▓¼ņØĖ ņĘīņäĀļ░®ņäĖĒżņØś ņåīņŗż, ņŚ╝ņ”ØņäĖĒżņØś ņ╣©ņ£ż, ņä¼ņ£ĀĒÖöņŚÉ ļö░ļźĖ ĒĢ┤ļČĆĒĢÖņĀü ļ│ĆņØ┤Ļ░Ć ņ┤łļל ļÉśļŖö ĻĖ░ņĀäņØĆ ņĢäņ¦ü ļ¬ģĒÖĢĒĢśņ¦Ć ņĢŖņ£╝ļéś ņĄ£ĻĘ╝ ņĘīņן ņä¼ņ£ĀĒÖöņØś ĒĢĄņŗ¼ņĀüņØĖ ņäĖĒżļĪ£ņä£ ņĘīņä▒ņāüņäĖĒżņØś ļČäļ”¼ ļ░░ņ¢æņØ┤ Ļ░ĆļŖźĒĢ┤ņ¦ĆĻ│Ā ņäĖĒżņāØļ¼╝ĒĢÖņĀü ĻĖ░ļŖźņØ┤ ļ░ØĒśĆņ¦ÉņŚÉ ļö░ļØ╝ ņä¼ņ£ĀĒÖö ĻĖ░ņĀäņŚÉ ļīĆĒĢśņŚ¼ļŖö ļ│┤ļŗż Ļ╣ŖņØĆ ņØ┤ĒĢ┤Ļ░Ć ņ¦äĒ¢ēļÉśĻ│Ā ņ׳ļŗż. ĻĘĖļ¤¼ļéś ņĢäņ¦ü ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ņøÉņØĖņØĖņ×ÉĻ░Ć ņ┤łĻĖ░ņŚÉ ņĘīņäĀļ░® ņäĖĒżņØś ņåīņŗż ļ░Å ņĘīņä▒ņāüņäĖĒżņØś ĒÖ£ņä▒ĒÖöļź╝ ņ¢┤ļ¢╗Ļ▓ī ņ£ĀļÅäĒĢśļŖöņ¦ĆņŚÉ ļīĆĒĢ£ ņØ┤ĒĢ┤ļŖö ļČĆņĪ▒ĒĢ£ ļŗ©Ļ│äņØ┤ļŗż. Ē¢źĒøä ņ×äņāüņĀüņ£╝ļĪ£ ĒĢ®ļŗ╣ĒĢ£ ļÅÖļ¼╝ļ¬©ļŹĖņØś Ļ░£ļ░£, ļČäņ×É ņ£ĀņĀäĒĢÖņĀü ĻĖ░ņłĀņØś ļ░£ņĀä, ļ¦īņä▒ņĘīņןņŚ╝ņØś ņ¦äļŗ©ļ░®ļ▓ĢņØś Ļ░£ņäĀņØä ĒåĄĒĢśņŚ¼, ļ¦īņä▒ņĘīņןņŚ╝ņØś ņĀä ņ×äņāüļŗ©Ļ│äņŚÉņä£ņØś ņĪ░ĻĖ░ņ¦äļŗ© ļō▒ņØ┤ Ļ░ĆļŖźĒĢśĻ▓ī ļÉ£ļŗżļ®┤ ļ¦īņä▒ņĘīņןņŚ╝ņØś ļ░£ņāØ ĻĖ░ņĀäņŚÉ ļīĆĒĢ£ ņØ┤ĒĢ┤Ļ░Ć ņ¦äņĀäļÉĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ņ¦äĒ¢ēļÉ£ ļ¦īņä▒ņĘīņןņŚ╝ņØś Ļ▓ĮņÜ░ ņśłĒøäĻ░Ć ņāüļŗ╣Ē׳ ļČłļ¤ēĒĢśĻ│Ā ņ╣śļŻīĻ░Ć ņ×ÉņŚ░Ļ▓ĮĻ│╝ņŚÉ ļ»Ėņ╣śļŖö ņśüĒ¢źņØĆ ļ»Ėļ»ĖĒĢśļ»ĆļĪ£ ņĪ░ĻĖ░ņŚÉ ļ¦īņä▒ņĘīņןņŚ╝ņØä ņ¦äļŗ©ĒĢśļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśļŗż. ļ╣äļĪØ ļ¦īņä▒ņĘīņןņŚ╝ņØś ņĀĢņØśĻ░Ć ļ╣äĻ░ĆņŚŁņä▒ņØä ļé┤ĒżĒĢśņ¦Ćļ¦ī ņ×ÉņŚ░Ļ▓ĮĻ│╝ ņżæ Ļ░ĆņŚŁņĀüņØĖ ļŗ©Ļ│äĻ░Ć ļČäļ¬ģĒ׳ ņĪ┤ņ×¼ĒĢśļ»ĆļĪ£ ņØ┤ļź╝ ņ░ŠņĢäļé┤ņ¢┤ ļ╣äĻ░ĆņŚŁņĀüņØĖ ļ¦īņä▒ņĘīņןņŚ╝ņ£╝ļĪ£ņØś ņ¦äĒ¢ē ļ░Å ņĘīņןņĢöņØś ļ░£ļ│æņØä ņśłļ░®ĒĢśļŖö Ļ▓āņØ┤ ņĢ×ņ£╝ļĪ£ ņ¦äĒ¢ēļÉĀ ņŚ░ĻĄ¼ņŚÉ Ļ░Ćņן ņżæņÜöĒĢ£ ĒÖöļæÉĻ░Ć ļÉĀ Ļ▓āņØ┤ļŗż.
ņØ┤ļ»Ė ņ¦äļŗ©ļÉ£ ļ¦īņä▒ņĘīņןņŚ╝ ĒÖśņ×ÉņØś ĒåĄņ”ØņØ┤ļéś ļé┤ŃåŹņÖĖļČäļ╣ä ĻĖ░ļŖź ļČĆņĀäņØś ņ╣śļŻīļź╝ ņĀĢĒśĢĒÖöĒĢśļŖö Ļ▓āņØĆ ļČłĻ░ĆļŖźĒĢśņ¦Ćļ¦ī ņØ┤ņŚÉ ļīĆĒĢ£ ļ¬ć Ļ░Ćņ¦Ć ņŚ░ĻĄ¼ņä▒Ļ│╝ļōżņØĆ ņŗżņĀ£ ņ¦äļŻīņŚÉ ņ׳ņ¢┤ ĒĢśļéśņØś ņ¦Ćņ╣©ņØä ņżä ņłś ņ׳ņ£╝ļ®░ Ļ░Ćņן ļ©╝ņĀĆ ĻĖłņŚ░, ĻĖłņŻ╝ļź╝ ĻČīĒĢśļŖö Ļ▓āņØ┤ ņżæņÜöĒĢśļŗż.
REFERENCES
2. Wallig MA. Xenobiotic metabolism, oxidant stress and chronic pancreatitis: focus on glutathione. Digestion 1998;59(Suppl 4):S13ŌĆōS24.


3. Whitcomb DC. Mechanisms of disease: Advances in understanding the mechanisms leading to chronic pancreatitis. Nat Clin Pract Gastroenterol Hepatol 2004;1:46ŌĆō52.


4. Ammann RW. Diagnosis and management of chronic pancreatitis: current knowledge. Swiss Med Wkly 2006;136:166ŌĆō174.


6. Etemad B, Whitcomb DC. Chronic pancreatitis: diagnosis, classification, and new genetic developments. Gastroenterology 2001;120:682ŌĆō707.


7. Garg PK, Tandon RK. Survey on chronic pancreatitis in the Asia-Pacific region. J Gastroenterol Hepatol 2004;19:998ŌĆō1004.


8. Frulloni L, Gabbrielli A, Pezzilli R, et al. Chronic pancreatitis: report from a multicenter Italian survey (PanCroInfAISP) on 893 patients. Dig Liver Dis 2009;41:311ŌĆō317.


9. Cot├® GA, Yadav D, Slivka A, et al. Alcohol and smoking as risk factors in an epidemiology study of patients with chronic pancreatitis. Clin Gastroenterol Hepatol 2011;9:266ŌĆō273.



10. Apte MV, Wilson JS. Alcohol-induced pancreatic injury. Best Pract Res Clin Gastroenterol 2003;17:593ŌĆō612.


11. Yadav D, Whitcomb DC. The role of alcohol and smoking in pancreatitis. Nat Rev Gastroenterol Hepatol 2010;7:131ŌĆō145.


12. Dufour MC, Adamson MD. The epidemiology of alcoholinduced pancreatitis. Pancreas 2003;27:286ŌĆō290.


13. Whitcomb DC. Genetic predisposition to alcoholic chronic pancreatitis. Pancreas 2003;27:321ŌĆō326.


14. Maisonneuve P, Lowenfels AB, M├╝llhaupt B, et al. Cigarette smoking accelerates progression of alcoholic chronic pancreatitis. Gut 2005;54:510ŌĆō514.



15. Lee DK. Epidemiology, etiology, and treatment of chronic pancreatitis in Korea. Korean J Gastroenterol 2002;39:315ŌĆō323.
17. M├╝llhaupt B, Truninger K, Ammann R. Impact of etiology on the painful early stage of chronic pancreatitis: a longterm prospective study. Z Gastroenterol 2005;43:1293ŌĆō1301.


18. Barman KK, Premalatha G, Mohan V. Tropical chronic pancreatitis. Postgrad Med J 2003;79:606ŌĆō615.



19. Balakrishnan V. Tropical pancreatitis-epidemiology, pathogenesis and etiology. In: Balakrishnan V, ed. Chronic Pancreatitis in India. Trivandrum: St Joseph's Press, 1987:81ŌĆō85.
20. Balakrishnan V, Unnikrishnan AG, Thomas V, et al. Chronic pancreatitis: a prospective nationwide study of 1,086 subjects from India. JOP 2008;9:593ŌĆō600.

22. Comfort MW, Steinberg AG. Pedigree of a family with hereditary chronic relapsing pancreatitis. Gastroenterology 1952;21:54ŌĆō63.


23. Chen JM, F├®rec C. Chronic pancreatitis: genetics and pathogenesis. Annu Rev Genomics Hum Genet 2009;10:63ŌĆō87.


24. Whitcomb DC, Gorry MC, Preston RA, et al. Hereditary pancreatitis is caused by a mutation in the cationic trypsinogen gene. Nat Genet 1996;14:141ŌĆō145.


25. Whitcomb DC. Hereditary pancreatitis: new insights into acute and chronic pancreatitis. Gut 1999;45:317ŌĆō322.



26. Sahin-T├│th M, T├│th M. Gain-of-function mutations associated with hereditary pancreatitis enhance autoactivation of human cationic trypsinogen. Biochem Biophys Res Commun 2000;278:286ŌĆō289.


27. Kopelman H, Corey M, Gaskin K, Durie P, Weizman Z, Forstner G. Impaired chloride secretion, as well as bicarbonate secretion, underlies the fluid secretory defect in the cystic fibrosis pancreas. Gastroenterology 1988;95:349ŌĆō355.


28. Cohn JA, Bornstein JD, Jowell PS. Cystic fibrosis mutations and genetic predisposition to idiopathic chronic pancreatitis. Med Clin North Am 2000;84:621ŌĆō631.


29. Sharer N, Schwarz M, Malone G, et al. Mutations of the cystic fibrosis gene in patients with chronic pancreatitis. N Engl J Med 1998;339:645ŌĆō652.


30. Ko SB, Mizuno N, Yatabe Y, et al. Corticosteroids correct aberrant CFTR localization in the duct and regenerate acinar cells in autoimmune pancreatitis. Gastroenterology 2010;138:1988ŌĆō1996.



31. Pf├╝tzer RH, Barmada MM, Brunskill AP, et al. SPINK1/PSTI polymorphisms act as disease modifiers in familial and idiopathic chronic pancreatitis. Gastroenterology 2000;119:615ŌĆō623.


32. Witt H, Luck W, Hennies HC, et al. Mutations in the gene encoding the serine protease inhibitor, Kazal type 1 are associated with chronic pancreatitis. Nat Genet 2000;25:213ŌĆō216.


33. Pezzilli R. Etiology of chronic pancreatitis: has it changed in the last decade? World J Gastroenterol 2009;15:4737ŌĆō4740.



36. Sarles H. Etiopathogenesis and definition of chronic pancreatitis. Dig Dis Sci 1986;31(9 Suppl):S91ŌĆōS107.


37. Tarnasky PR, Hoffman B, Aabakken L, et al. Sphincter of Oddi dysfunction is associated with chronic pancreatitis. Am J Gastroenterol 1997;92:1125ŌĆō1129.

38. Watari N, Hotta Y, Mabuchi Y. Morphological studies on a vitamin A-storing cell and its complex with macrophage observed in mouse pancreatic tissues following excess vitamin A administration. Okajimas Folia Anat Jpn 1982;58:837ŌĆō858.


39. Ikejiri N. The vitamin A-storing cells in the human and rat pancreas. Kurume Med J 1990;37:67ŌĆō81.


40. Apte MV, Haber PS, Applegate TL, et al. Periacinar stellate shaped cells in rat pancreas: identification, isolation, and culture. Gut 1998;43:128ŌĆō133.



41. Bachem MG, Schneider E, Gross H, et al. Identification, culture, and characterization of pancreatic stellate cells in rats and humans. Gastroenterology 1998;115:421ŌĆō432.


42. Apte MV, Haber PS, Darby SJ, et al. Pancreatic stellate cells are activated by proinflammatory cytokines: implications for pancreatic fibrogenesis. Gut 1999;44:534ŌĆō541.



43. Phillips PA, McCarroll JA, Park S, et al. Rat pancreatic stellate cells secrete matrix metalloproteinases: implications for extracellular matrix turnover. Gut 2003;52:275ŌĆō282.



44. Phillips PA, Wu MJ, Kumar RK, et al. Cell migration: a novel aspect of pancreatic stellate cell biology. Gut 2003;52:677ŌĆō682.



45. Haber PS, Keogh GW, Apte MV, et al. Activation of pancreatic stellate cells in human and experimental pancreatic fibrosis. Am J Pathol 1999;155:1087ŌĆō1095.



46. Sparmann G, Merkord J, J├ż
schke A, et al. Pancreatic fibrosis in experimental pancreatitis induced by dibutyltin dichloride. Gastroenterology 1997;112:1664ŌĆō1672.


47. Vogelmann R, Ruf D, Wagner M, Adler G, Menke A. Effects of fibrogenic mediators on the development of pancreatic fibrosis in a TGF-beta1 transgenic mouse model. Am J Physiol Gastrointest Liver Physiol 2001;280:G164ŌĆōG172.

48. Apte MV, Phillips PA, Fahmy RG, et al. Does alcohol directly stimulate pancreatic fibrogenesis? Studies with rat pancreatic stellate cells. Gastroenterology 2000;118:780ŌĆō794.


49. McCarroll JA, Phillips PA, Park S, et al. Pancreatic stellate cell activation by ethanol and acetaldehyde: is it mediated by the mitogen-activated protein kinase signaling pathway? Pancreas 2003;27:150ŌĆō160.


50. Goff JS. The effect of ethanol on the pancreatic duct sphincter of Oddi. Am J Gastroenterol 1993;88:656ŌĆō660.

51. Okazaki K, Yamamoto Y, Kagiyama S, et al. Pressure of papillary sphincter zone and pancreatic main duct in patients with alcoholic and idiopathic chronic pancreatitis. Int J Pancreatol 1988;3:457ŌĆō468.


52. Yamamoto A, Ishiguro H, Ko SBH, et al. Ethanol induces fluid hypersecretion from guinea-pig pancreatic duct cells. J Physiol 2003;551:917ŌĆō926.



53. Planche NE, Palasciano G, Meullenet J, Laugier R, Sarles H. Effects of intravenous alcohol on pancreatic and biliary secretion in man. Dig Dis Sci 1982;27:449ŌĆō453.


54. Bousti├©re C, Sarles H, Lohse J, Durbec JP, Sahel J. Citrate and calcium secretion in the pure human pancreatic juice of alcoholic and nonalcoholic men and of chronic pancreatitis patients. Digestion 1985;32:1ŌĆō9.


55. Guy O, Robles-Diaz G, Adrich Z, Sahel J, Sarles H. Protein content of precipitates present in pancreatic juice of alcoholic subjects and patients with chronic calcifying pancreatitis. Gastroenterology 1983;84:102ŌĆō107.


56. Singh M. Effect of chronic ethanol feeding on factors leading to inappropriate intrapancreatic activation of zymogens in the rat pancreas. Digestion 1992;53:114ŌĆō120.


57. Ponnappa BC, Hoek JB, Jubinski L, Rubin E. Effect of chronic ethanol ingestion on pancreatic protein synthesis. Biochim Biophys Acta 1988;966:390ŌĆō402.


58. Renner IG, Rinderknecht H, Valenzuela JE, Douglas AP. Studies of pure pancreatic secretions in chronic alcoholic subjects without pancreatic insufficiency. Scand J Gastroenterol 1980;15:241ŌĆō244.


59. Friedman HS, Lowery R, Shaughnessy E, Scorza J. The effects of ethanol on pancreatic blood flow in awake and anesthetized dogs. Proc Soc Exp Biol Med 1983;174:377ŌĆō382.


60. Haber PS, Wilson JS, Apte MV, Pirola RC. Fatty acid ethyl esters increase rat pancreatic lysosomal fragility. J Lab Clin Med 1993;121:759ŌĆō764.

61. Letko G, Siech M. Effect of phospholipase A2 and ethanol on the survival of acinar cells isolated from the rat pancreas. Digestion 1992;51:193ŌĆō197.


62. Hajnal F, Flores MC, Radley S, Valenzuela JE. Effect of alcohol and alcoholic beverages on meal-stimulated pancreatic secretion in humans. Gastroenterology 1990;98:191ŌĆō196.


63. Katz M, Carangelo R, Miller LJ, Gorelick F. Effect of ethanol on cholecystokinin-stimulated zymogen conversion in pancreatic acinar cells. Am J Physiol 1996;270(1 Pt 1):G171ŌĆōG175.


65. Sakorafas GH, Tsiotou AG, Peros G. Mechanisms and natural history of pain in chronic pancreatitis: a surgical perspective. J Clin Gastroenterol 2007;41:689ŌĆō699.


66. Ammann RW, Muellhaupt B. The natural history of pain in alcoholic chronic pancreatitis. Gastroenterology 1999;116:1132ŌĆō1140.


67. Layer P, Yamamoto H, Kalthoff L, Clain JE, Bakken LJ, DiMagno EP. The different courses of early- and late-onset idiopathic and alcoholic chronic pancreatitis. Gastroenterology 1994;107:1481ŌĆō1487.


68. Lankisch PG, L├Čhr-Happe A, Otto J, Creutzfeldt W. Natural course in chronic pancreatitis: pain, exocrine and endocrine pancreatic insufficiency and prognosis of the disease. Digestion 1993;54:148ŌĆō155.


69. Ammann RW, Akovbiantz A, Largiader F, Schueler G. Course and outcome of chronic pancreatitis. Longitudinal study of a mixed medical-surgical series of 245 patients. Gastroenterology 1984;86(5 Pt 1):820ŌĆō828.

70. Ammann RW, Muench R, Otto R, Buehler H, Freiburghaus AU, Siegenthaler W. Evolution and regression of pancreatic calcification in chronic pancreatitis: a prospective long-term study of 107 patients. Gastroenterology 1988;95:1018ŌĆō1028.


71. Malfertheiner P, B├╝chler M, Stanescu A, Ditschuneit H. Pancreatic morphology and function in relationship to pain in chronic pancreatitis. Int J Pancreatol 1987;2:59ŌĆō66.


72. Sleisenger MH, Feldman M, Friedman LS, Brandt LJ. Sleisenger & Fordtran's gastrointestinal and liver disease: pathophysiology, diagnosis, management. 8th ed. Philadelphia: Saunders Elsevier, 2006.
74. Malka D, Hammel P, Sauvanet A, et al. Risk factors for diabetes mellitus in chronic pancreatitis. Gastroenterology 2000;119:1324ŌĆō1332.


75. Otsuki M. Chronic pancreatitis in Japan: epidemiology, prognosis, diagnostic criteria, and future problems. J Gastroenterol 2003;38:315ŌĆō326.


76. Witt H, Apte MV, Keim V, Wilson JS. Chronic pancreatitis: challenges and advances in pathogenesis, genetics, diagnosis, and therapy. Gastroenterology 2007;132:1557ŌĆō1573.


77. Ahmed SA, Wray C, Rilo HL, et al. Chronic pancreatitis: recent advances and ongoing challenges. Curr Probl Surg 2006;43:127ŌĆō238.


78. Ammann RW, Heitz PU, Kl├Čppel G. Course of alcoholic chronic pancreatitis: a prospective clinicomorphological long-term study. Gastroenterology 1996;111:224ŌĆō231.


79. Ammann RW, Muellhaupt B. Progression of alcoholic acute to chronic pancreatitis. Gut 1994;35:552ŌĆō556.



80. Perides G, Tao X, West N, Sharma A, Steer ML. A mouse model of ethanol dependent pancreatic fibrosis. Gut 2005;54:1461ŌĆō1467.



81. Chari ST, Singer MV. The problem of classification and staging of chronic pancreatitis. Proposals based on current knowledge of its natural history. Scand J Gastroenterol 1994;29:949ŌĆō960.


82. Ammann RW. A clinically based classification system for alcoholic chronic pancreatitis: summary of an international workshop on chronic pancreatitis. Pancreas 1997;14:215ŌĆō221.


83. Otsuki M. Chronic pancreatitis. The problems of diagnostic criteria. Pancreatology 2004;4:28ŌĆō41.


84. Ammann RW, Buehler H, Muench R, Freiburghaus AW, Siegenthaler W. Differences in the natural history of idiopathic (nonalcoholic) and alcoholic chronic pancreatitis: a comparative long-term study of 287 patients. Pancreas 1987;2:368ŌĆō377.


85. Strate T, Yekebas E, Knoefel WT, Bloechle C, Izbicki JR. Pathogenesis and the natural course of chronic pancreatitis. Eur J Gastroenterol Hepatol 2002;14:929ŌĆō934.


86. Gullo L, Barbara L, Lab├▓ G. Effect of cessation of alcohol use on the course of pancreatic dysfunction in alcoholic pancreatitis. Gastroenterology 1988;95:1063ŌĆō1068.


87. Miyake H, Harada H, Kunichika K, Ochi K, Kimura I. Clinical course and prognosis of chronic pancreatitis. Pancreas 1987;2:378ŌĆō385.


89. Talamini G, Bassi C, Falconi M, et al. Cigarette smoking: an independent risk factor in alcoholic pancreatitis. Pancreas 1996;12:131ŌĆō137.


90. Maisonneuve P, Frulloni L, M├╝llhaupt B, et al. Impact of smoking on patients with idiopathic chronic pancreatitis. Pancreas 2006;33:163ŌĆō168.


91. Malfertheiner P, Sch├╝tte K. Smoking: a trigger for chronic inflammation and cancer development in the pancreas. Am J Gastroenterol 2006;101:160ŌĆō162.


92. D├Łte P, Ruzicka M, Zboril V, Novotn├Į I. A prospective, randomized trial comparing endoscopic and surgical therapy for chronic pancreatitis. Endoscopy 2003;35:553ŌĆō558.


93. Cahen DL, Gouma DJ, Nio Y, et al. Endoscopic versus surgical drainage of the pancreatic duct in chronic pancreatitis. N Engl J Med 2007;356:676ŌĆō684.


A global view of the contributions of the five chronic pancreatitis associated genes to the various forms of chronic pancreatitis.
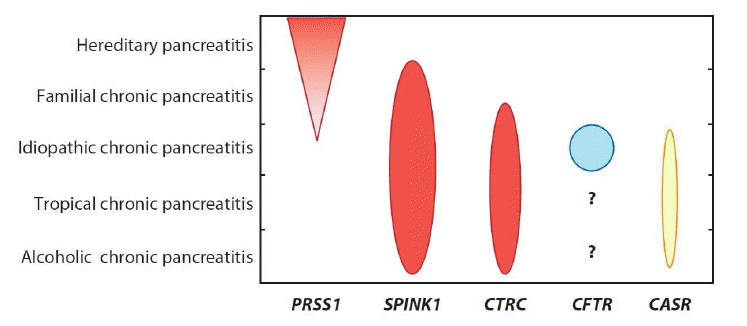
Figure┬Ā1.
Figure 3. Clinical stage and course of morphological and functional changes in alcoholic chronic pancreatitis.
1) Pre-clinical or latent stage: absent or uncharacteristic symptom.
2) Compensatory (early) stage: recurrent acute episodes of pancreatitis without definite signs of CP.
3) Transitional stage: further recurrent episodes with intermittent or constant pain in between and signs of CP such as duct dilatation and pancreatic calcification on imaging.
4) Non-compensatory (advanced) stage: final stage, mostly without acute flares and absence or decreased frequency of pain, possibly associated with evidence of endocrine and exocrine insufficiency (burn-out).
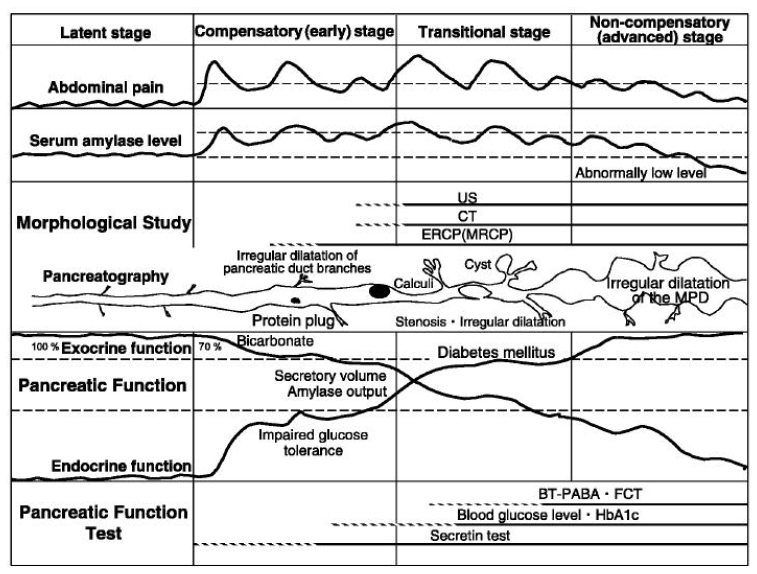
Figure┬Ā3.
Table┬Ā1.
Etiologic risk factors associated with chronic pancreatitis: TIGAR-O classification system (Version 1.0)
Table┬Ā2.
Chronic pancreatitis associated genes
Table┬Ā3.
Comparison of type 1 and type 2 autoimmune pancreatitis
-
METRICS

-
- 1 Crossref
- 0 Scopus
- 10,321 View
- 173 Download



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



