 |
 |
| Korean J Med > Volume 82(5); 2012 > Article |
|
Abstract
Numerous medications have the potential to induce acute pancreatitis. However, isoniazid-induced acute pancreatitis is extremely rare. Drug-induced acute pancreatitis can be diagnosed by improvement after stopping the drug and recurrence of pancreatitis when rechallenged. We present a case of severe acute pancreatitis accompanied by multiple large pseudocysts after isoniazid treatment for pulmonary tuberculosis. We confirmed that isoniazid induced pancreatitis by rechallenging after treatment cessation. Most previous reports of isoniazid-induced pancreatitis have been clinically mild forms, and the patient fully recovered with supportive management. However, this case presents severe and permanent pancreatic damage that developed with 5 weeks of isoniazid treatment. When a patient presents with manifestations of pancreatitis during treatment of tuberculosis that includes isoniazid, the physician should consider isoniazid-induced pancreatitis. (Korean J Med 2012;82:594-598)
м•Ҫм ңм—җ мқҳн•ҙ мң л°ңлҗҳлҠ” м·ҢмһҘм—јмқҖ м „мІҙ кёүм„ұм·ҢмһҘм—ј нҷҳмһҗ мӨ‘м—җм„ң 0.1-2%лЎң ліҙкі лҗ м •лҸ„лЎң л§Өмҡ° л“ңл¬јлӢӨ[1]. м·ҢмһҘм—јмқ„ мң л°ңн• мҲҳ мһҲлҠ” м•Ҫм ңлЎңлҠ” 100м—¬ к°Җм§Җк°Җ л„ҳлҠ” кІғмңјлЎң ліҙкі лҗҳкі мһҲмңјлӮҳ[2] isoniazidм—җ мқҳн•ң м·ҢмһҘм—јмқҳ кІҪмҡ°лҠ” к·№нһҲ л“ңл¬ё кІҪмҡ°лЎң көӯмҷём—җм„ңлҠ” 9мҳҲ[3-10], көӯлӮҙм—җм„ңлҠ” 1мҳҲ[11]к°Җ ліҙкі лҗң м Ғмқҙ мһҲлӢӨ. м Җмһҗл“ӨмқҖ нҸҗкІ°н•ө м№ҳлЈҢ лҸ„мӨ‘ isoniazidм—җ мқҳн•ҙ л°ңмғқн•ң к°Җм„ұлӮӯмў…мқ„ лҸҷл°ҳн•ң мӨ‘мҰқмқҳ кёүм„ұм·ҢмһҘм—ј мҰқлЎҖлҘј кІҪн—ҳн•ҳмҳҖкё°м—җ ліҙкі н•ңлӢӨ.
нҷҳ мһҗ: лӮЁмһҗ, 40м„ё
мЈј мҶҢ: нҳҲмІӯ м•„л°Җлқјм•„м ң, лҰ¬нҢҢм•„м ң мғҒмҠ№
нҳ„лі‘л Ҙ: нҷҳмһҗлҠ” лӮҙмӣҗ 3к°ңмӣ” м „ кі м—ҙлЎң мқён•ҳм—¬ ліёмӣҗ нҳёнқЎкё°лӮҙкіјм—җ лӮҙмӣҗн•ҳм—¬ нқүл¶Җ X-м„ кІҖмӮ¬м—җм„ң нқүмҲҳ мҶҢкІ¬мқҙ ліҙм—¬ нқүмҲҳмІңмһҗ, к°қлӢҙ лҸ„л§җ, л°°м–‘кІҖмӮ¬ нӣ„ кІ°н•өмңјлЎң 진лӢЁ л°ӣкі н•ӯкІ°н•өм ң нҲ¬м—¬ кІ°м •н•ҳл ӨлҚҳ мӨ‘ нҷҳмһҗмҷҖ ліҙнҳёмһҗк°Җ нғҖ лі‘мӣҗмқ„ мӣҗн•ҳм—¬ м „мӣҗ мЎ°м№ҳлҗҳм—ҲлӢӨ. м „мӣҗн•ҳм—¬ н•ӯкІ°н•өм ң нҲ¬м—¬ нӣ„ 5мЈј кІҪкіј л’Ө к·№мӢ¬н•ң ліөнҶөкіј н•Ёк»ҳ нҳҲмІӯ м•„л°Җлқјм•„м ң, лҰ¬нҢҢм•„м ң мғҒмҠ№, ліөл¶Җ м»ҙн“Ён„° лӢЁмёө мҙ¬мҳҒмғҒ м·ҢмһҘ мў…лҢҖ, к°Җм„ұлӮӯмў… л“ұмқҳ мҶҢкІ¬мқ„ ліҙм—¬ н•ӯкІ°н•өм ң нҲ¬м—¬лҘј мӨ‘лӢЁн•ҳкІҢ лҗҳм—ҲлӢӨ. мқҙнӣ„ кІҪкіјкҙҖм°° мӨ‘ м—°кі м§Җ кҙҖкі„лЎң лӢӨмӢң ліёмӣҗмңјлЎң м „мӣҗлҗҳм–ҙ мқ‘кёүмӢӨмқ„ нҶөн•ҙ ліёмӣҗ мӢ мһҘлӮҙкіјм—җ мһ…мӣҗн•ҳкІҢ лҗҳм—Ҳмңјл©° лҸҷмӢңм—җ м·ҢмһҘм—јмқҳ м Ғм Ҳн•ң м№ҳлЈҢмҷҖ мӣҗмқё к°җлі„мқ„ мң„н•ҳм—¬ мҶҢнҷ”кё°лӮҙкіјм—җ нҳ‘진мқҙ мқҳлў°лҗҳм—ҲлӢӨ.
кіјкұ°л Ҙ: нҷҳмһҗлҠ” 20м—¬ л…„ м „ кі нҳҲм•• 진лӢЁ нӣ„ н•ӯкі нҳҲм••м ңлҘј ліөмҡ© мӨ‘мқҙм—Ҳмңјл©° 9л…„ м „ л§җкё°мӢ л¶Җм „мҰқмңјлЎң 진лӢЁ нӣ„ м •кё°м Ғмқё нҳҲм•ЎнҲ¬м„қмқ„ л°ӣкі мһҲм—ҲлҚҳ мӨ‘, лӮҙмӣҗ 5к°ңмӣ” м „ мӮ¬мІҙкё°мҰқ мӢ мһҘмқҙмӢқмҲ мқ„ л°ӣм•ҳмңјлӮҳ 7мқј л’Ө кёүм„ұ кұ°л¶Җ л°ҳмқ‘мңјлЎң лӢӨмӢң мЈј 3нҡҢ нҳҲм•ЎнҲ¬м„қмқ„ мӢңмһ‘н•ҙ нҳ„мһ¬к№Ңм§Җ м§ҖмҶҚн•ҳкі мһҲлӢӨ. к°қлӢҙл°°м–‘ кІҖмӮ¬м—җм„ң нҸҗкІ°н•өмңјлЎң 진лӢЁлҗң нӣ„ 5мЈјк°„ н•ӯкІ°н•өм ңлҘј ліөмҡ©н•ҳмҳҖмңјл©° м·ҢмһҘм—ј л°ңмғқ мқҙнӣ„ лӮҙмӣҗ лӢ№мӢңк№Ңм§Җ 2мЈј лҸҷм•Ҳ мӨ‘лӢЁн•ң мғҒнғңмҳҖлӢӨ.
м·ҢмһҘм—ј л°ңмғқ лӢ№мӢң нҷҳмһҗк°Җ ліөмҡ©н•ң м•Ҫл¬јмқҖ amlodipine 10 mg, carvedilol 50 mg, valsartan 80 mg, pantoprazol 20 mg qd, sucralfate 1,000 mg tid, prednisolon 15 mg, tacrolimus 4 mg, ferrous sulfate 256 mgмқ„ ліөмҡ©н•ҳкі мһҲм—Ҳмңјл©° Darbepoietin alfa 40 mcg мЈј 1нҡҢ н”јн•ҳмЈјмӮ¬ мӨ‘мқҙм—ҲлӢӨ.
5мЈјк°„ ліөмҡ©н–ҲлҚҳ н•ӯкІ°н•өм ңлҠ” isoniazid 300 mg, rifampicin 600 mg, pyridoxine 50 mgмқ„ л§Өмқј нҲ¬м—¬н•ҳмҳҖкі ethambutol 1,200 mg, pyrazinamide 1,500 mgмқҖ мЈј 3нҡҢ кІ©мқјлЎң нҲ¬м—¬н•ҳмҳҖмңјл©° лӮҙмӣҗ 2мЈј м „ мӨ‘лӢЁн•ң мғҒнғңмҳҖлӢӨ.
мқҙн•ҷм Ғ мҶҢкІ¬: лӮҙмӣҗ лӢ№мӢң нҷҳмһҗлҠ” нҷңл Ҙ징нӣ„лҠ” нҳҲм•• 150/100 mmHg, л§Ҙл°• 95нҡҢ/분, нҳёнқЎмҲҳ 16нҡҢ/분, мІҙмҳЁ 36.6в„ғлЎң м•Ҳм •м Ғмқҙм—ҲлӢӨ. нқүл¶ҖмІӯ진мғҒ мҡ°нҸҗм•јм—җ нҳёнқЎмқҢмқҙ к°җмҶҢлҗҳм–ҙ л“Өл ёкі ліөл¶Җ кІҖ진мғҒ ліөл¶Җк°Җ м•Ҫк°„ нҢҪм°Ҫлҗң лҠҗлӮҢмқҙм—ҲмңјлӮҳ м••нҶөмқҙлӮҳ л°ҳл°ңнҶөмқҖ м—Ҷм—ҲлӢӨ.
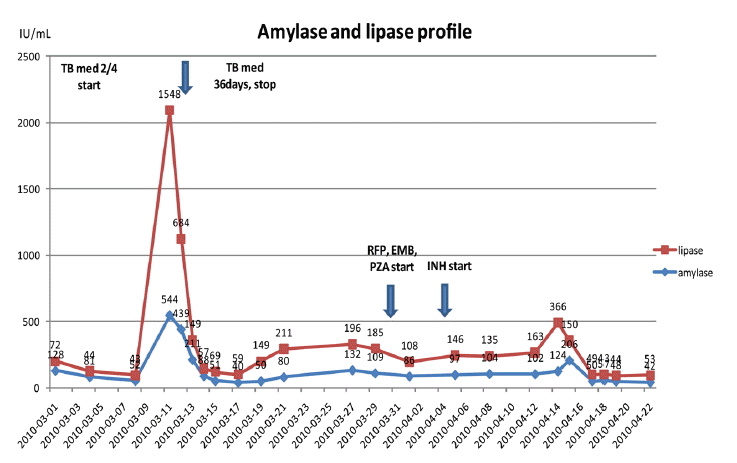
кІҖмӮ¬мӢӨ мҶҢкІ¬: л°ұнҳҲкө¬ 4,630/uL, нҳҲмғүмҶҢ 9.9 g/dL, нҳҲмҶҢнҢҗ 97,000/uL, мҙқ л№ҢлҰ¬лЈЁл№Ҳ 2.57 mg/dL, м•Ңм№јлҰ¬нҸ¬мҠӨнҢҢнғҖм ң 181 IU/L, AST/ALT 41/14 IU/L, м•„л°Җлқјм ң 132 IU/L, лҰ¬нҢҢм•„м ң 196 IU/L (Fig. 1), мӨ‘м„ұм§Җл°© 367 mg/dL, мқҙмҳЁнҷ”м№јмҠҳ 1.45 mmol/L, IgG4 0.1 g/LлЎң ліҙкі лҗҳм—ҲлӢӨ. лӮҙмӣҗ мӢң APACHE II score [12,13]лҠ” 13м җмқҙм—ҲлӢӨ.
мҳҒмғҒмқҳн•ҷм Ғ мҶҢкІ¬: нғҖ лі‘мӣҗм—җм„ң м·ҢмһҘм—ј 진лӢЁ мӢң мҙ¬мҳҒн•ң ліөл¶Җм»ҙн“Ён„°лӢЁмёөмҙ¬мҳҒмғҒ м·ҢмһҘмқҳ л№„к· м§Ҳн•ң мқҢмҳҒкіј л¶Җмў…мқҙ ліҙмҳҖмңјл©° м·ҢмһҘ мЈјмң„ л‘җ кө°лҚ° мқҙмғҒм—җм„ң ліөк°•лӮҙ мІҙм•Ўм ҖлҘҳ мҶҢкІ¬мқ„ нҷ•мқён• мҲҳ мһҲм–ҙ CT severity score [14] 3м җмқё мӨ‘мҰқмқҳ м·ҢмһҘм—јмңјлЎң 진лӢЁн• мҲҳ мһҲм—ҲлӢӨ(Fig. 2A and 2B).
кІҪкіј л°Ҹ м№ҳлЈҢ: мһ…мӣҗ нӣ„ 3мқј л’Ө нҳҲмІӯ м•„л°Җлқјм ң, лҰ¬нҢҢм•„м ңк°Җ м •мғҒнҷ”лҗң нӣ„ л°ҳліөм ҒмңјлЎң нҳҲм•ЎкІҖмӮ¬лҘј мӢңн–үн•ҳл©ҙм„ң isoniazidлҘј м ңмҷён•ң rifampicin, ethambutol, pyrazinamideлҘј нҲ¬м—¬н•ҳмҳҖкі , 1мЈјмқј л’Ө isoniazid 300 mgмқ„ мһ¬нҲ¬м—¬н•ҳмҳҖлӢӨ. IsoniazidлҘј лӢӨмӢң нҲ¬м—¬н•ң м§Җ 10мқјм§ё, нҷҳмһҗлҠ” м—ҙкіј н•Ёк»ҳ ліөнҶөмқ„ нҳёмҶҢн•ҳм—¬ м·ҢмһҘм—јмқҳ мһ¬л°ңмқ„ мқҳмӢ¬н•ҳм—¬ нҳҲм•Ў кІҖмӮ¬мҷҖ ліөл¶Җм»ҙн“Ён„°мҙ¬мҳҒмқ„ лӢӨмӢң мӢңн–үн•ҳмҳҖлӢӨ. кІҖмӮ¬мӢӨ мҶҢкІ¬м—җ isoniazid мһ¬нҲ¬м—¬ лӢ№мӢң 97 IU/L, 146 IU/Lмқҙм—ҲлҚҳ м•„л°Җлқјм ң, лҰ¬нҢҢм•„м ң мҲҳм№ҳк°Җ 206 IU/L, 366 IU/LлЎң мғҒмҠ№н•ҳмҳҖмқҢмқ„ нҷ•мқён•ҳмҳҖлӢӨ(Fig. 1). ліөл¶Җм»ҙн“Ён„°лӢЁмёөмҙ¬мҳҒ кІ°кіјм—җм„ңлҠ” нҒ¬кё°к°Җ мҰқк°Җлҗң к°Җм„ұлӮӯмў… лӮҙл¶Җм—җ лҸҷл§ҘлҘҳк°Җ л°ңкІ¬лҗҳм—Ҳмңјл©° лӮӯмў…лӮҙ м¶ңнҳҲмқ„ мқҳмӢ¬н• мҲҳ мһҲлҠ” мЎ°мҳҒмҰқк°• л¶Җмң„к°Җ нҷ•мқёлҗҳм—ҲлӢӨ(Fig. 2C and 2D).
нҷҳмһҗлҠ” isoniazid мӨ‘лӢЁ, кёҲмӢқкіј мҲҳм•Ў м№ҳлЈҢ, нҶөмҰқм—җ лҢҖн•ң лҢҖмҰқ м№ҳлЈҢ нӣ„ нҳҲмІӯ м•„л°Җлқјм ң, лҰ¬нҢҢм•„м ңлҠ” м •мғҒнҷ”лҗҳм—ҲмңјлӮҳ м•Ҫл¬јнҲ¬м—¬м—җлҸ„ нҳём „лҗҳм§Җ м•ҠлҠ” м§ҖмҶҚм Ғмқё ліөл¶ҖнҢҪл§Ңк°җкіј ліөнҶөмқ„ нҳёмҶҢн•ҳм—¬ кІҪн”јм Ғ к°Җм„ұлӮӯмў… л°°м•ЎмҲ мқ„ мӢңн–үн•ҳмҳҖкі , кІҖл¶үмқҖ мғүмқҳ м•ЎмІҙмҷҖ мқ‘кі лҗң нҳҲм•Ў лҚ©м–ҙлҰ¬л“Өмқҙ л°°м•Ўлҗҳм—ҲлӢӨ. мӢңмҲ нӣ„ нҶөмҰқмқҙ кІҪк°җлҗҳм—Ҳмңјл©° мҡ°л Өн–ҲлҚҳ кёүм„ұм¶ңнҳҲмқҖ мқјм–ҙлӮҳм§Җ м•Ҡм•ҳлӢӨ. 1мЈјк°„ л°°м•ЎкҙҖ мң м§Җ нӣ„ кІҪкіјкҙҖм°°мқ„ мң„н•ҙ мӢңн–үн•ң ліөл¶Җ м»ҙн“Ён„°лӢЁмёөмҙ¬мҳҒм—җм„ң к°Җм„ұлӮӯмў… нҒ¬кё°лҠ” к°җмҶҢлҗҳм—ҲлӢӨ. мқҙнӣ„ 추к°Җ л°°м•Ўмқ„ мң„н•ҙл°°м•ЎкҙҖмқ„ 1-2мЈј лҚ” мң м§Җн•ҳл Ө н–ҲмңјлӮҳ л°°м•Ў нӣ„ мқјмӢңм ҒмңјлЎң нҳём „лҗҳм—ҲлҚҳ л°ңм—ҙмқҙ лӢӨмӢң л°ңмғқн•ҳкі н•ӯмғқм ң ліҖкІҪ нҲ¬м—¬м—җлҸ„ нҳём „мқҙ м—Ҷм–ҙ л°°м•ЎкҙҖмқ„ нҶөн•ң к°җм—ј л•Ңл¬ёмқё кІғмңјлЎң мғқк°Ғн•ҳм—¬ л°°м•ЎкҙҖмқ„ м ңкұ°н•ҳмҳҖлӢӨ. нҷҳмһҗлҠ” isoniazidлҘј м ңмҷён•ң н•ӯкІ°н•өм ң 3м ң(rifampicin, ethambutol, pyrazinamide)лЎң кІ°н•өм№ҳлЈҢлҘј мң м§Җн•ҳмҳҖкі мқҙнӣ„ лҚ” мқҙмғҒмқҳ ліөнҶөкіј м·ҢмһҘ м•„л°Җлқјм ң, лҰ¬нҢҢм•„м ңмқҳ мғҒмҠ№мқҖ м—Ҷм—ҲлӢӨ. мқҙнӣ„ 1к°ңмӣ” л’Ө мӢңн–үн•ң ліөл¶Җм»ҙн“Ён„°лӢЁмёөмҙ¬мҳҒм—җм„ңлҸ„ м·ҢмһҘкіј к°Җм„ұлӮӯмў…м—җ нҒ° ліҖнҷ”к°Җ м—Ҷм—ҲлӢӨ.
м•Ҫм ңм—җ мқҳн•ң кёүм„ұ м·ҢмһҘм—јмқҖ м „мІҙ кёүм„ұ м·ҢмһҘм—јмқҳ 0.1-2% [1]лЎң л“ңл¬јкІҢ ліҙкі лҗҳкі мһҲмңјлӮҳ кёүм„ұ м·ҢмһҘм—јмңјлЎң 진лӢЁлҗң нҷҳмһҗ мӨ‘м—җм„ң м•ҢмҪңмқҙлӮҳ лӢҙм„қмҰқ, мһҗк°Җл©ҙм—ӯм„ұ м·ҢмһҘм—ј нҳ№мқҖ мҷёмғҒ, кі м№јмҠҳнҳҲмҰқмқҙлӮҳ кі мӨ‘м„ұм§Җл°©нҳҲмҰқ л“ұ лӢӨлҘё мӣҗмқёл“Өмқҙ лӘЁл‘җ л°°м ңлҗң нӣ„м—җлҸ„ к·ё мӣҗмқёмқ„ м•Ң мҲҳ м—ҶлҠ” кІҪмҡ° л°ҳл“ңмӢң кі л Өн•ҙ ліҙм•„м•ј н•ңлӢӨ[1,2,15]. м·ҢмһҘм—јмқ„ мқјмңјнӮ¬ мҲҳ мһҲлҠ” кІғмңјлЎң ліҙкі лҗң м•Ҫм ңл“ӨмқҖ л§Өмҡ° лӢӨм–‘н•ҳл©° Trivedi л“ұмқҖ ліҙкі лҗң мҰқлЎҖмқҳ л№ҲлҸ„м—җ л”°лқјм„ң м„ё к°Җм§Җ кө°мңјлЎң лӮҳлҲ„м–ҙ ліҙкі н•ң м Ғмқҙ мһҲлӢӨ[2].
м•Ҫм ң мң л°ңм„ұ м·ҢмһҘм—јмқ„ 진лӢЁн•ҳкё° мң„н•ҙм„ңлҠ” мқјлӢЁ м•һм—җм„ң м–ёкёүн•ң мЈјмҡ” мӣҗмқёл“Өмқҙ л°°м ңлҗң мқҙнӣ„ мқҳмӢ¬лҗҳлҠ” м•Ҫм ңмқҳ мӨ‘лӢЁм—җ л”°лҘё мҰқмғҒкіј кІҖмӮ¬мӢӨ мҶҢкІ¬мқҳ нҳём „мқ„ нҷ•мқён•ң нӣ„ лҸҷмқјн•ң м•Ҫм ңмқҳ мһ¬нҲ¬м—¬ мӢң лӢӨмӢң м·ҢмһҘм—јмқҙ мң л°ңлҗҳлҠ” мһ„мғҒм Ғ кІҪкіјлҘј нҷ•мқён•ҳм—¬ 진лӢЁн• мҲҳ мһҲлӢӨ[2].
IsoniazidлҠ” 50м—¬ л…„ м „л¶Җн„° мөңк·јк№Ңм§Җ л„җлҰ¬ мӮ¬мҡ©лҗҳлҠ” 1м°Ё н•ӯкІ°н•өм•Ҫм ңлЎң к·ё л¶Җмһ‘мҡ©мңјлЎңлҠ” мң„мһҘкҙҖкі„ л¶Җмһ‘мҡ©кіј к°„лҸ…м„ұ, мӢ кІҪкі„ л¶Җмһ‘мҡ©, н”јл¶Җкіјм Ғ мқҙмғҒ, нҳҲм•Ўн•ҷм Ғ мқҙмғҒ л“ұм—җ лҢҖн•ҙм„ңлҠ” мһҳ м•Ңл Өм ё мһҲмңјл©° л“ңл¬јкІҢ лЈЁн‘ёмҠӨм–‘ л°ҳмқ‘, мһ„нҢҢм„ мў…лҢҖ, мӢңмӢ кІҪм—ј л“ұмқҙ ліҙкі лҗңлӢӨ[16]. н•ҳм§Җл§Ң м•Ҫм ң мң л°ңм„ұ м·ҢмһҘм—јм—җ лҢҖн•ҙм„ңлҠ” көӯлӮҙм—җм„ң 1мҳҲ, көӯмҷём—җм„ң 9мҳҲк°Җ ліҙкі лҗ м •лҸ„лЎң к·№нһҲ л“ңл¬јлӢӨ. Isoniazid нҳ№мқҖ лӢӨлҘё м•Ҫм ңл“Өмқҙ м·ҢмһҘм—јмқ„ мқјмңјнӮӨлҠ” лі‘лҰ¬ кё°м „м—җ лҢҖн•ҙм„ңлҠ” мқҙм „мқҳ лӘҮлӘҮ м—°кө¬м—җм„ң rifampicinкіј isoniazidлҘј нҸ¬н•Ён•ң м•Ҫм ңл“Өмқҳ кіјлҜјм„ұ л°ҳмқ‘мқ„ кё°м „мңјлЎң м ңмӢңн•ң л°”к°Җ мһҲмңјлӮҳ м•„м§Ғ лӘ…нҷ•нһҲ л°қнҳҖм§Җм§Җ м•Ҡм•ҳлӢӨ[5].
көӯмҷём—җм„ң ліҙкі лҗң мҰқлЎҖлҘј ліҙл©ҙ isoniazidм—җ мқҳн•ҙ мң л°ңлҗҳлҠ” м·ҢмһҘм—јм—җм„ң м—°л №лҢҖлҠ” 25м„ём—җм„ң 80м„ёк№Ңм§ҖмҳҖмңјл©° лҢҖмІҙлЎң isoniazid мҙҲкё° нҲ¬м—¬ нӣ„ мң л°ңлҗҳлҠ” кё°к°„мқҖ 0.5мқјм—җм„ң 21мқјк№Ңм§Җ, мӨ‘лӢЁн•ң л’Ө мһ¬нҲ¬м—¬ нӣ„ мһ¬л°ңлҗҳлҠ” кё°к°„мқҖ 2мӢңк°„л¶Җн„° 21мқјк№Ңм§ҖлЎң лӢӨм–‘н•ҳкІҢ лӮҳнғҖлӮ¬лӢӨ. н•ӯкІ°н•өм№ҳлЈҢ лӢӨмһ¬мҡ”лІ•мңјлЎң нҲ¬м—¬н•ң кІҪмҡ° мҷём—җ isoniazid лӢЁлҸ…мңјлЎң м№ҳлЈҢн•ң кІҪмҡ°лҸ„ ліҙкі лҗҳм–ҙ мһҲлӢӨ[3].
мқҙл“Ө лҢҖл¶Җ분мқҳ мҰқлЎҖм—җм„ңлҠ” мЈјлЎң м·ҢмһҘ м•„л°Җлқјм ңмҷҖ лҰ¬нҢҢм•„м ңмқҳ мғҒмҠ№мңјлЎң 진лӢЁлҗҳм—Ҳмңјл©° лҢҖмІҙлЎң кІҪмҰқмқҳ м·ҢмһҘм—јмңјлЎң к·ё кІҪкіјлҸ„ нҒ° н•©лі‘мҰқ мҶҢкІ¬мқҙ м—Ҷмқҙ нҳём „лҗҳлҠ” кІҪмҡ°к°Җ л§Һм•ҳлӢӨ.
көӯлӮҙм—җм„ңлҸ„ нҸҗкІ°н•өмңјлЎң 진лӢЁ нӣ„ н•ӯкІ°н•өм ң нҲ¬м—¬ 18мқјм§ё нҳҲмІӯ м•„л°Җлқјм ң, лҰ¬нҢҢм•„м ңмқҳ мғҒмҠ№мңјлЎң м·ҢмһҘм—јмқ„ нҷ•мқён•ҳкі мһ¬нҲ¬м—¬ 13мқј л’Ө лӢӨмӢң кІҖмӮ¬мӢӨ мҶҢкІ¬мқҳ мғҒмҠ№мңјлЎң isoniazidм—җ мқҳн•ң м·ҢмһҘм—јмқ„ 진лӢЁн•ҳмҳҖмңјл©° isoniazidмқҳ мӨ‘лӢЁ мқҙнӣ„ лҚ” мқҙмғҒмқҳ н•©лі‘мҰқмқҙлӮҳ м·ҢмһҘм—јмқҳ мһ¬л°ң м—Ҷмқҙ ліҙмЎҙм Ғ мҡ”лІ•л§ҢмңјлЎң м№ҳлЈҢк°Җ лҗң кІҪмҰқмқҳ м·ҢмһҘм—ј 1мҳҲлҘј Chung л“ұ[11]мқҙ ліҙкі н•ң л°”к°Җ мһҲлӢӨ.
к·ёлҹ¬лӮҳ көӯмҷёмҷҖ көӯлӮҙмқҳ мҰқлЎҖл“Өмқҙ кІҪмҰқмқҳ м·ҢмһҘм—јмңјлЎң isoniazidмқҳ мӨ‘лӢЁкіј ліҙмЎҙм Ғ мҡ”лІ•л§ҢмңјлЎң м •мғҒм—җ к°Җк№қкІҢ нҳём „мқҙ лҗң кІҪмҡ°л“Өмқҙ лҢҖл¶Җ분мқҙм—ҲмңјлӮҳ мқҙлІҲ мҰқлЎҖмІҳлҹј мӨ‘мҰқмқҳ м·ҢмһҘм—јмқҙ мң л°ңлҗҳм–ҙ м·ҢмһҘ к°Җм„ұлӮӯмў…мқҙлӮҳ лӮӯмў…лӮҙ лҸҷл§ҘлҘҳлҘј нҳ•м„ұн• м •лҸ„лЎң мӨ‘мҰқлҸ„к°Җ мӢ¬н•ң кІҪмҡ°лҠ” м—Ҷм—ҲлӢӨ. мқҙлІҲ мҰқлЎҖмқҳ кІҪмҡ° м·ҢмһҘм—ј 진лӢЁ лӢ№мӢңм—җ Atlanta 분лҘҳ[17]м—җ мқҳн•ң мӨ‘мҰқлҸ„ 분лҘҳм—җм„ң мӨ‘мҰқмңјлЎң 분лҘҳлҗҳм—Ҳмңјл©° APACHE score, CT severity score л“ұмқ„ кё°мӨҖмңјлЎң н–Ҳмқ„л•Ңм—җлҸ„ мӨ‘мҰқмңјлЎң нҢҗм •лҗҳм—ҲлӢӨ. лҳҗн•ң мһ„мғҒкІҪкіјлҸ„ мҳҒкө¬м Ғмқё м·ҢмһҘмқҳ мҶҗмғҒмқ„ мҙҲлһҳн•ҳм—¬ ліҙмЎҙм Ғ м№ҳлЈҢм—җ нҳём „лҗҳм§Җ м•Ҡм•ҳлҚҳ кІҪмҡ°лЎң нҳ„мһ¬к№Ңм§Җ ліҙкі лҗң көӯлӮҙ, көӯмҷёмқҳ мҰқлЎҖл“Өм—җ 비н•ҙ нӣЁм”¬ мӨ‘мҰқмқҳ м·ҢмһҘм—јмқҙ isoniazid нҲ¬м—¬ 5мЈјл§Ңм—җ л°ңмғқлҗҳм—ҲлӢӨлҠ” м җм—җм„ң лҳҗ лӢӨлҘё мқҳмқҳк°Җ мһҲлӢӨкі н• мҲҳ мһҲлӢӨ.
мқҙлІҲ мҰқлЎҖм—җм„ңлҠ” нҸҗкІ°н•өмңјлЎң н•ӯкІ°н•өм№ҳлЈҢ лҸ„мӨ‘ isoniazidм—җ мқҳн•ң к°Җм„ұлӮӯмў…мқ„ лҸҷл°ҳн•ң мӨ‘мҰқмқҳ кёүм„ұм·ҢмһҘм—јмқҙ мң л°ңлҗҳм—Ҳмңјл©° м•Ҫм ң мӨ‘лӢЁм—җ мқҳн•ҙ нҳём „лҗҳм—ҲлӢӨк°Җ isoniazid мһ¬нҲ¬м—¬ 10мқј нӣ„ лӢӨмӢң м•…нҷ”лҗң кІҪмҡ°лЎң лӢӨлҘё м·ҢмһҘм—јмқ„ мң л°ңн• мҲҳ мһҲлҠ” к°җ별진лӢЁмқ„ л°°м ңн•ң л’Ө isoniazidм—җ мң л°ңлҗң кёүм„ұм·ҢмһҘм—јмңјлЎң 진лӢЁлҗҳм—Ҳкё°м—җ л¬ён—Ңкі м°°кіј н•Ёк»ҳ ліҙкі н•ңлӢӨ.
REFERENCES
1. Balani AR, Grendell JH. Drug-induced pancreatitis: incidence, management and prevention. Drug Saf 2008;31:823вҖ“837.


2. Trivedi CD, Pitchumoni CS. Drug-induced pancreatitis: an update. J Clin Gastroenterol 2005;39:709вҖ“716.


3. Chow KM, Szeto CC, Leung CB, Li PK. Recurrent acute pancreatitis after isoniazid. Neth J Med 2004;62:172вҖ“174.

4. Briongos-Figuero LS, Bachiller-Luque P, Pons-Renedo F, Eiros-Bouza JM. Isoniazid-induced acute pancreatitis. Enferm Infecc Microbiol Clin 2007;25:217вҖ“218.


5. Izzedine H, Launay-Vacher V, Storme T, Deray G. Acute pancreatitis induced by isoniazid. Am J Gastroenterol 2001;96:3208вҖ“3209.


6. Jin CF, Sable R. Isoniazid-induced acute hepatitis and acute pancreatitis in a patient during chemoprophylaxis. J Clin Gastroenterol 2002;35:100вҖ“101.


7. Kvale PA, Parks RD. Letter: acute abdomen: an unusual reaction to isoniazid. Chest 1975;68:271вҖ“272.


8. Mendoza JL, Larrubia JR, Lana R, EspinГіs D, DГӯaz-Rubio M. Acute pancreatitis induced by isoniazid, a casual association. An Med Interna 1998;15:588вҖ“590.

9. Rabassa AA, Trey G, Shukla U, Samo T, Anand BS. Isoniazid-induced acute pancreatitis. Ann Intern Med 1994;121:433вҖ“434.


10. Stephenson I, Wiselka MJ, Qualie MJ. Acute pancreatitis induced by isoniazid in the treatment of tuberculosis. Am J Gastroenterol 2001;96:2271вҖ“2272.


11. Chung BH, Nam HS, Kwon JH, et al. A case of isoniazid induced acute pancreatitis. Tuberc Respir Dis 2004;56:411вҖ“414.

12. Knaus WA, Draper EA, Wagner DP, Zimmerman JE. APACHE II: a severity of disease classification system. Crit Care Med 1985;13:818вҖ“829.


13. Ho KM, Dobb GJ, Knuiman M, Finn J, Lee KY, Webb SA. A comparison of admission and worst 24-hour acute physiology and chronic health evaluation II scores in predicting hospital mortality: a retrospective cohort study. Crit Care 2006;10:R4.



14. Balthazar EJ, Robinson DL, Megibow AJ, Ranson JH. Acute pancreatitis: value of CT in establishing prognosis. Radiology 1990;174:331вҖ“336.


15. Banerjee AK, Patel KJ, Grainger SL. Drug-induced acute pancreatitis: a critical review. Med Toxicol Adverse Drug Exp 1989;4:186вҖ“198.


16. American Thoracic Society; CDC; Infectious Diseases Society of America. Treatment of tuberculosis. MMWR Recomm Rep 2003;52(RR-11):1вҖ“77.
-
METRICS

-
- 1 Crossref
- 0 Scopus
- 7,455 View
- 67 Download




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



