ýä£ Ùíá
ÛÁ¼ýù¡(nausea)ýØÇ ÝåáÝòá Û▓â Û░ÖýØÇ ÙÂêý¥îÝò£ ýú╝Û┤Çýáü ÙèÉÙéîýØ┤Ù®░, ÛÁ¼Ýåá(vomiting)Ùèö ý×ÑÛ┤ÇÛ│╝ ÝØëÙ▓¢ Ù░Å Ù│ÁÙ▓¢ ÛÀ╝ý£í ýêÿýÂòý£╝Ùí£ ýØ©Ýò┤ ýâüÙÂÇý£äý×ÑÛ┤Ç Ùé┤ýܮټ╝ýØ┤ Û░òýá£Ùí£ ý×àýØä ÝåÁÝò┤ Ù░░ý£ÙÉÿÙèö Û▓âýØä ÙºÉÝò£Ùïñ. ýØ┤Ùèö ý£ä Ùé┤ýܮټ╝ýØ┤ Ý×ÿÙôñýØ┤ýºÇ ýòèÛ│á ý×àý£╝Ùí£ Ùäÿýû┤ýÿñÙèö ýù¡ÙÑÿ(regurgitation)ýÖÇÙèö ÛÁ¼ÙÂäÙÉÿýû┤ýò╝ Ýò£Ùïñ. ÙÉÿýâêÛ╣Ç(rumination)ýØÇ Ù░ÿÙ│ÁÙÉÿÙèö ýù¡ÙÑÿÙí£, ýù¡ÙÑÿÙÉ£ Ùé┤ýܮټ╝ýØä Ùïñýï£ ýö╣ýû┤ ýé╝ÝéñÙèö Û│╝ýáòýØ┤ ÙÅÖÙ░ÿÙÉÿÙ®░ ÛÁ¼ýù¡ýØÇ ÙÅÖÙ░ÿÙÉÿýºÇ ýòèÙèö Ýè╣ýºòýØ┤ ý×êýû┤ ÛÁ¼ÙÂäÙÉ£Ùïñ.
Û©░ÙèÑýä▒ ÛÁ¼ýù¡Û│╝ ÛÁ¼ÝåáÙèö Ù®┤Ù░ÇÝò£ Û▓Çýé¼ýùÉÙÅä ÙÂêÛÁ¼ÝòÿÛ│á ÙÜ£ÙáÀÝò£ ýøÉýØ© ýùåýØ┤ Ùºîýä▒ýáüý£╝Ùí£ Ù░ÿÙ│ÁÙÉÿÙèö ÛÁ¼ýù¡Û│╝ ÛÁ¼ÝåáÙÑ╝ ý╣¡ÝòÿÙèö ÝÅ¡ÙäôÛ▓î ýé¼ýÜ®ÙÉÿÙèö ýÜ®ýû┤ýØ┤Ùïñ[1]. Ù»©ÛÁ¡ýØÿ ýØ©ÛÁ¼ Û©░Ù░ÿ ýù░ÛÁ¼ýùÉýä£Ùèö ýØ©ÛÁ¼ýØÿ 3%Û░Ç ýú╝ 1ÝÜîýØÿ ÛÁ¼ýù¡ýØä Û▓¢ÝùÿÝòÿýÿÇÛ│á, ýÁ£ýåî Ýò£ Ùï¼ýùÉ Ýò£ Ù▓êýØÇ ÛÁ¼Ýåá ýªØýâüýØ┤ ý×êýùêÙïñÛ│á Ù│┤Û│áÝòÿýÿÇÙïñ[2]. ýÿêýáäýùÉÙèö ÙÜ£ÙáÀÝò£ ýøÉýØ©ýØ┤ ýùåÙèö Ùºîýä▒ ÛÁ¼ýù¡Û│╝ ÛÁ¼ÝåáÙÑ╝ ýï¼ýØ©ýä▒ ÛÁ¼Ýåá(psychogenic vomiting)Ùí£ Ýæ£ÝÿäÝòÿýÿÇý£╝Ùéÿ, ýØ┤Ùƒ¼Ýò£ ýªØýâüÛ│╝ ýáòýïá ýºêÝÖÿýØÿ Û┤ÇÙá¿ýä▒ýØä Ù│┤ýØ┤Ùèö ýªØÛ▒░Û░Ç Ù¬àÙ░▒ÝòÿýºÇ ýòèýòä ýØ┤Ùƒ¼Ýò£ Ýæ£ÝÿäýØÇ ýé¼ýÜ®ÝòÿýºÇ ýòèÛ│á ý×êÙïñ[3].
Û©░ÙèÑýä▒ ÛÁ¼ýù¡Û│╝ ÛÁ¼ÝåáýùÉ ýØÿÝò£ ýáòýØÿÛ░Ç 2006Ùàä Ùí£ÙºêÛ©░ýñÇ IIIýùÉ ýØÿÝò┤ ýâêÙí¡Û▓î ýáòýØÿÙÉÿýùêÙïñ(Table 1). Ùí£ÙºêÛ©░ýñÇ IIIýùÉ ýØÿÝòÿÙ®┤, Û©░ÙèÑýä▒ ÛÁ¼ýù¡Û│╝ ÛÁ¼ÝåáÙèö Ùºîýä▒ Ýè╣Ù░£ýä▒ ÛÁ¼ýù¡(chronic idiopathic nausea, CIN), Û©░ÙèÑýä▒ ÛÁ¼Ýåá(functional vomiting, FV) Ù░Å ýú╝Û©░ýáü ÛÁ¼Ýåá ýªØÝøäÛÁ░(cyclic vomiting syndrome, CVS)ýØÿ ýä© Û░ÇýºÇ ýä£Ùí£ ÙïñÙÑ© ýºêÙ│æý£╝Ùí£ ÛÁ¼ÙÂäÝòÿÛ│á ý×êÙïñ[1]. ýòäýºü ýØ┤Ùôñ ýºêÝÖÿýùÉ ÙîÇÝò£ ýØ┤Ýò┤ ÙÂÇýí▒Û│╝ Ù¬àÝÖòÝò£ ýºäÙï¿ Ù░®Ù▓òýØ┤ ýùåýû┤ Ù░£ýâØÙ╣êÙÅäÙÑ╝ Ù╣äÙí»Ýò£ ýºêÝÖÿÛ│╝ Û┤ÇÙá¿ÙÉ£ ýù░ÛÁ¼Ùèö ÙºñýÜ░ ýá£Ýò£ýáüýØ┤Û©░Ùèö ÝòÿÙéÿ, CINÛ│╝ FVýùÉ Ù╣äÝò┤ CVSýùÉ ÙîÇÝò£ ýù░ÛÁ¼Ùèö ýªØÛ░ÇÝòÿÛ│á ý×êÙèö ýÂöýä©ýØ┤Ùïñ. Ù│© Û│áýùÉýä£Ùèö ýØ┤Ùôñ ýºêÝÖÿÙôñýùÉ ÙîÇÝò£ ýºäÙï¿ Ù░Å ý╣ÿÙúîýáü ýáæÛÀ╝ýØä ýñæýï¼ý£╝Ùí£ ýáòÙª¼Ýò┤ Ù│┤Û│áý×É Ýò£Ùïñ.
Ù│© Ùíá
ý×äýâüýûæýâü
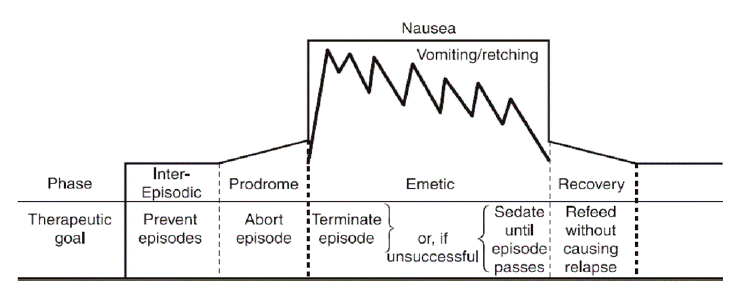
CINýØÇ Û©░ýºêýáü ýºêÝÖÿ ýùåýØ┤ Ùºñýú╝ ýêÿ ý░¿ÙíÇ Ù░£ýâØÝòÿÙèö ÛÁ¼ýù¡ýØä Ýè╣ýºòý£╝Ùí£ ÝòÿÙ®░, ÙîÇÛ░£ ÛÁ¼ÝåáÙèö ÙÅÖÙ░ÿÙÉÿýºÇ ýòèÙèöÙïñ. FVÙèö ýäñÙ¬àÝòá ýêÿ ýùåÙèö Ù░ÿÙ│ÁýáüýØ© ÛÁ¼ÝåáÛ░Ç ýáüýû┤ÙÅä ýú╝ 1ÝÜî Ù░£ýâØÝò£Ùïñ. CVSýÖÇÙèö Ùï¼Ùª¼ FVÙèö ýØ╝ýáò ýú╝Û©░ÙÑ╝ Û░ûýºÇ ýòèÙèöÙïñ. ý×Éýä©Ýò£ Ù│æÙáÑÛ│╝ ýáüýáêÝò£ Û▓Çýé¼Ùí£ Ù░ÿÙ│ÁýáüýØ© ÛÁ¼ÝåáÙÑ╝ ý£áÙ░£Ýòá ýêÿ ý×êÙèö Û©░ýºêýáü ýºêÝÖÿýØä Ù░░ýá£Ýò┤ýò╝ ÝòÿÙ®░, ÙîÇÙºê(cannabis)Ùí£ ýØ©Ýò£ Ùºîýä▒ ÛÁ¼Ýåá, ÙÉÿýâêÛ╣Ç ýªØÝøäÛÁ░ Ù░Å ÝÅ¡ýïØýªØ(bulimia)Û│╝ Û▒░ýïØýªØ(anorexia nervosa) Û░ÖýØÇ ýïØýØ┤ ý×ÑýòáÙÑ╝ Ù░░ýá£ÝòÿÙèö Û▓âýØ┤ ýñæýÜöÝòÿÙïñ[4]. FVÙèö ýáèýØÇ ýù¼ýä▒ýùÉýä£ Ùìö ÝØöÝ×ê Ù░£ýâØÝòÿÙ®░, ÛÁ¼ÝåáÙèö ýïØÝøä Ù░öÙí£ Ù░£ýâØÝòÿÙèö ýûæýâüýØ┤ Û░Çý×Ñ ÝØöÝòÿÙïñ[5]. CVSýØÇ ýÿñýï¼, ÛÁ¼ýù¡Û│╝ Ù│ÁÝåÁýØä ÙÅÖÙ░ÿÝòÿÙèö ÛÁ¼ÝåáÙÑ╝ Ù│┤ýØ©Ùïñ. ÙîÇÙÂÇÙÂä ýªØýâüýØÇ ýÿêý©íýØ┤ ÙÂêÛ░ÇÙèÑÝòÿÛ▓î Û░æý×ÉÛ©░ Ù░£ýâØÝòÿýºÇÙºî, Ýè╣ýáò ý£áÙ░£ýØ©ý×ÉýùÉ ýØÿÝò┤ Ù░£ýâØÝòÿÛ©░ÙÅä Ýò£Ùïñ. ÝØöÝò£ ý£áÙ░£ýØ©ý×ÉÙèö ýáòýïáýáü ýèñÝè©Ùáêýèñ, ÝØÑÙÂä, Ù®ÇÙ»©, ýêÿÙ®┤ÙÂÇýí▒, Û░Éýù╝, Ýâêýºä ýâüÝâ£, Ýè╣ýáò ýØîýïØ(ý┤êý¢£Ùª┐, ý╣ÿýªê, ÝÖöÝòÖ ýí░Ù»©Ùúî) Ùô▒ýØ┤Ù®░, ýù¼ýä▒ýØÿ Û▓¢ýÜ░ ýâØÙª¼ýú╝Û©░ýùÉ ýØÿÝò┤ Ù░£ýâØÝòÿÛ©░ÙÅä Ýò£Ùïñ. ÝÅëÛÀá ýºäÙï¿ ýù░Ùá╣ýØÇ 31ýä©Ùí£ ýªØýâü Ù░£Ýÿä Ýøä ýºäÙï¿ÝòÿÛ©░Û╣îýºÇ ýò¢ 8-21ÙàäýØ┤ ýåîýÜöÙÉ£Ùïñ. ýºäÙï¿ýØ┤ Ùèªýû┤ýºÇÙèö Û▓âýØÇ ÝÖÿý×ÉÛ░Ç ý┤êÛ©░ýùÉ ýØæÛ©ëýïñÙí£ Ùé┤ýøÉÝòÿÙèö Û▓¢ýÜ░Û░Ç ýתÛ│á, Ùé┤ýøÉ ýï£ÙºêÙïñ ÙïñÙÑ© ýØÿýé¼ýØÿ ýºäÙúîÙÑ╝ Ù░øÛ│á Ýÿ©ýáäÙÉÿýû┤ Ýç┤ýøÉÝòÿÙèö Û▓¢ýÜ░Û░Ç Ù░ÿÙ│ÁÙÉÿÛ©░ ÙòîÙ¼©ý£╝Ùí£ ýâØÛ░üÙÉ£Ùïñ. CVSýØÇ ýØ╝Ù░ÿýáüý£╝Ùí£ Ùäñ Û░ÇýºÇ ÙïñÙÑ© Ýè╣ýºòý×êÙèö ýú╝Û©░ÙÑ╝ Û░ÇýºäÙïñ. ýòêýáòÛ©░(well phase, interepisodic phase), ýáäÛÁ¼Û©░(prodromal phase), ÛÁ¼ÝåáÛ©░(emetic phase)ýÖÇ ÝÜîÙ│ÁÛ©░(recovery phase)ÙÑ╝ Û▒░ý╣ÿÛ▓î ÙÉÿÙ®░ ýú╝Û©░ýùÉ Ùö░ÙØ╝ ýáüýáêÝò£ ý╣ÿÙúîÛ░Ç ÝòäýÜöÝòÿÙïñ(Fig. 1) [6]. ýòêýáòÛ©░Ùèö ÝÖÿý×É ýªØýâüýØ┤ ýùåý£╝Ù®░, ýáäÛÁ¼Û©░Ùèö ÙïñýûæÝò£ ýáòÙÅäýØÿ ÛÁ¼ýù¡ ýªØýâüýØ┤ ÙéÿÝâÇÙéÿÙèö ýï£Û©░Ùí£ ý░¢Ù░▒Ýò¿, Ù░£Ýò£, Ù¼┤Û©░ÙáÑÝò¿, Ù│ÁÝåÁ Ùô▒ýØ┤ ÙÅÖÙ░ÿÙÉá ýêÿ ý×êý£╝Ù®░, ýêÿÙÂäýùÉýä£ ýêÿ ýï£Û░ä ýºÇýåìÙÉ£Ùïñ. ÛÁ¼ÝåáÛ©░Ùèö ýï¼Ýò£ ÛÁ¼ýù¡ ýªØýâüýØ┤ ýºÇýåìÙÉÿÛ│á ÛÁ¼ÝåáÛ░Ç Ù░ÿÙ│ÁÙÉÿÙ®░ ýï¼Ýò£ Û▓¢ýÜ░ 20-30ÝÜîÛ╣îýºÇ Ù░ÿÙ│ÁÙÉÿÙèö ýï£Û©░Ùí£, Û©░Û░äýØÇ ÙîÇÛ░£ 1-4ýØ╝ ýáòÙÅäýØ┤Ùéÿ 1ýú╝ýØ╝Û╣îýºÇ ýºÇýåìÙÉÿÛ©░ÙÅä Ýò£Ùïñ. ý░¢Ù░▒Ýò¿, ýï¼Ýò£ ÝâêýºäÛ│╝ Ù│ÁÝåÁ Ùô▒ýØÿ ýªØýâüýØ┤ ÙÅÖÙ░ÿÙÉÿÛ©░ÙÅä Ýò£Ùïñ. ÝÜîÙ│ÁÛ©░Ùèö ÛÁ¼ÝåáÛ░Ç Û░ÉýåîÙÉÿýû┤ Ù®êýÂöÙèö ýï£Û©░Ùí£ ÛÁ¼ýù¡ ýªØýâüÙÅä Ýÿ©ýáäÙÉÿÙ®░, ÝÖÿý×ÉÙèö ÛÁ¼Û░ò ýä¡ýÀ¿Û░Ç Û░ÇÙèÑÝò┤ýºÇÛ│á ÝÖ£Û©░ÙÑ╝ ý░¥Û▓î ÙÉ£Ùïñ[6,7].
Ù░£ýâØÛ©░ýáä
CINÛ│╝ FVýØÿ Û©░ýáäýØÇ ýòäýºü ý×ÿ ýòîÙáñýá© ý×êýºÇ ýòèÙïñ. Û©░ÙèÑýä▒ ý£äý×ÑÛ┤Ç ýºêÝÖÿýØÿ ýøÉýØ©ý£╝Ùí£ ýòîÙáñýá© ý×êÙèö ý£áýáäýáü ýåîýØ©, ÝÖÿÛ▓¢ýáüýØ© ý£áÙ░£, Ùé┤ý×ÑÛ│╝Ù»╝ýä▒ýØÿ ýªØÛ░Ç, ý×ÑÛ┤Ç ýù╝ýªØ Ùô▒ýØ┤ Û┤Çýù¼Ýòá Û▓âý£╝Ùí£ ýâØÛ░üÙÉ£Ùïñ[4]. ýÁ£ÛÀ╝ FV ÝÖÿý×ÉÛ░Ç ý£ä ýÜ┤ÙÅÖý×ÑýòáýÖÇ ý£ä Û│╝Ù»╝ýä▒ýØä Ù│┤ýØ┤Ùèö Û▓¢ýÜ░Û░Ç ÙºÄÙïñÙèö ýù░ÛÁ¼Û▓░Û│╝Û░Ç Ù│┤Û│áÙÉÿýùêÙïñ[5].
CVSÙèö ýù¼Ùƒ¼ Û░ÇÙèÑÝò£ Û©░ýáäÙôñýØ┤ ýá£ýï£ÙÉÿÛ│á ý×êÙïñ. ý▓½ýº©, ýáòýïáýáü Ýÿ╣ýØÇ Û░Éýù╝ýä▒ ýØ©ý×ÉýùÉ ýØÿÝò┤ ýï£ýâüÝòÿÙÂÇ-ÙçîÝòÿýêÿý▓┤-ÙÂÇýïá ýÂòýØ┤ ÝÖ£ýä▒ÝÖöÙÉÿÙ®░, Ýè╣Ý×ê ý¢öÙÑ┤Ýï░ý¢öÝè©Ùí£ÝòÇ ÙÂäÙ╣ä ýØ©ý×É ýïáÝÿ© ýáäÙï¼ý▓┤Û│äÛ░Ç Û░Éýù╝, ýáòýïáýáü ý×ÉÛÀ╣, ýùÉÙäêýºÇ ÙÂÇýí▒ Ùô▒ ýèñÝè©Ùáêýèñ ý£áÙ░£ ýâüÝÖ®ýùÉ ýØÿÝò┤ ÝÖ£ýä▒ÝÖöÙÉÿýû┤ ý×Éý£¿ýïáÛ▓¢Û│äýØÿ Ù│ÇÝÖöÙÑ╝ ýØ╝ý£╝ý╝£ ý×ÑÛ┤Ç ýÜ┤ÙÅÖýØä Ù│ÇÝÖöýï£Ýé¿Ùïñ. Ùæÿýº©, ý×Éý£¿ýïáÛ▓¢Û│ä Û©░ÙèÑ ýØ┤ýâüýØ┤ Û┤Çýù¼Ýòá Û▓âý£╝Ùí£ ýâØÛ░üÙÉÿÙ®░, ýÁ£ÛÀ╝ ÙæÉ ýù░ÛÁ¼ýùÉýä£ Û░üÛ░ü CVS ÝÖÿý×ÉýØÿ 90%ýÖÇ 48%ýùÉýä£ ý×Éý£¿ýïáÛ▓¢Û│ä Û©░ÙèÑ ýØ┤ýâüýØ┤ Û┤Çý░░ÙÉÿýùêÛ│á, ýØ┤Ùƒ¼Ýò£ ýØ┤ý£áÙí£ ÝÖÿý×ÉÛ░Ç ýñæýï¼ýä▒ ÛÁ¼Ýåá ýïáÝÿ© ý▓┤Û│äýùÉ Ùìö Ù»╝Û░ÉÝòÿÛ▓î Ù░ÿýØæÝòá Û▓âý£╝Ùí£ ýâØÛ░üÙÉ£Ùïñ[7-9]. ÙºêýºÇÙºëý£╝Ùí£, Ù»©Ýåáý¢ÿÙô£Ùª¼ýòä Û©░ÙèÑ ýØ┤ýâüýØ┤ ýä©ÝżýØÿ ýùÉÙäêýºÇ ÙÂÇýí▒ýØä ý┤êÙ×ÿÝòÿÛ│á ý×Éý£¿ýïáÛ▓¢Û│ä Û©░ÙèÑ ýØ┤ýâüýØä ý£áÙ░£Ýòá Û▓âý£╝Ùí£ ýÂöý©íÙÉÿÛ│á ý×êý£╝Ù®░, ýØ┤ýùÉ ÙîÇÝò£ ýù░ÛÁ¼Û░Ç ýºäÝûë ýñæýØ┤Ùïñ.
ýºäÙï¿
ýáòÝÖòÝò£ ýºäÙï¿ýØä ý£äÝò┤ýä£Ùèö ý×Éýä©Ýò£ Ù│æÙáÑ ý▓¡ýÀ¿ýÖÇ ýáüýáêÝò£ Û▓Çýé¼ÙÑ╝ ÝåÁÝò┤ ý£áýé¼Ýò£ ýªØýâüýØä Ù│┤ýØ╝ ýêÿ ý×êÙèö ÙïñÙÑ© ýºêÝÖÿýØä Ù░░ýá£ÝòÿÙèö Û▓âýØ┤ ýñæýÜöÝòÿÙ®░ Û░ÉÙ│ä ýºäÙï¿ýØ┤ ÝòäýÜöÝò£ ÙîÇÝæ£ýáüýØ© ýºêÝÖÿýØÇ Ýæ£ 2ýÖÇ Û░ÖÙïñ[6]. ýØ┤Ùôñ ýºêÝÖÿýØä ýºäÙï¿Ýòá ýêÿ ý×êÙèö Ýè╣Ù│äÝò£ ýºäÙï¿Ù▓òýØÇ ýùåýºÇÙºî, ýØ╝Ù░ÿÝÿêýòíÛ▓Çýé¼(complete blood count and differential, ÝÿêÙï╣, ýáäÝò┤ýºê, Û░äÛ©░ÙèÑ Û▓Çýé¼, ýÀîý×ÑÝÜ¿ýåî Û▓Çýé¼, ý×äýïáÙ░ÿýØæ Û▓Çýé¼), ýåîÙ│Ç Û▓Çýé¼, Ùï¿ýê£ Ù│ÁÙÂÇ X-ýäá ý┤¼ýÿüýØä ýï£ÝûëÝòÿýù¼ ÙïñÙÑ© Û©░ýºêýáü ýºêÝÖÿýØä Ù░░ýá£Ýò┤ýò╝ Ýò£Ùïñ. ÝÖÿý×ÉýØÿ Ù│æÙáÑ, ýïáý▓┤ýºäý░░ ýåîÛ▓¼, Û▓¢Û│á ýºòÝøä Ùô▒ýØä Û│áÙáñÝòÿýù¼ ÝòäýÜöÝòá Û▓¢ýÜ░ ý£ä Ùé┤ýï£Û▓¢, Ù│ÁÙÂÇ ý┤êýØîÝîî Ýÿ╣ýØÇ ýáäýé░ÝÖö Ùï¿ý©Á ý┤¼ýÿü, ý£äÙ░░ý£ Û▓Çýé¼, Ùçîý×ÉÛ©░Û│ÁÙ¬àý┤¼ýÿü, Ýÿ©ÙÑ┤Ù¬¼ Û▓Çýé¼ Ùô▒ýØä ýÂöÛ░ÇÙí£ ýï£ÝûëÝò£Ùïñ[4,6].
ý╣ÿÙúî
Ùºîýä▒ Ýè╣Ù░£ýä▒ ÛÁ¼ýù¡
CINýØÿ ý╣ÿÙúîÙèö ýòäýºü ýáòÙª¢ÙÉÿýºÇ ýòèýòÿÙïñ. ÝÖÿý×ÉýØÿ ýªØýâüÛ│╝ ÙÅÖÙ░ÿ ýºêÝÖÿýØä Û│áÙáñÝòÿýù¼ Û░£Û░£ýØ©ýùÉ Ùº×Û▓î ýò¢ýá£ÙÑ╝ ýäáÝâØÝòÿýù¼ ý▓ÿÙ░®ÝòÿÙèö Û▓âýØ┤ ýØ╝Ù░ÿýáüýØ© Ù░®Ù▓òýØ┤Ùïñ. ý┤êÛ©░ ý╣ÿÙúîÙí£Ùèö domperidone, metoclopramideýÖÇ Û░ÖýØÇ ý£äý×ÑÛ┤Ç ýÜ┤ÙÅÖý┤ëýºäýá£Û░Ç ýú╝Ùí£ ýé¼ýÜ®ÙÉÿÙ®░, ýØ┤Ùôñ ýò¢ýá£ýùÉ Ù░ÿýØæÝòÿýºÇ ýòèÙèö Û▓¢ýÜ░Ùèö ondansetronýØä Ù╣äÙí»Ýò£ ÙïñÙÑ© 5-HT3 ýêÿýÜ®ý▓┤ Û©©Ýò¡ýá£Û░Ç ÙÅäýøÇýØ┤ ÙÉÿÛ©░ÙÅä Ýò£Ùïñ[10]. Ýò¡ÛÁ¼Ýåáýá£ýùÉ Ù░ÿýØæÝòÿýºÇ ýòèÛ│á ýªØýâüýí░ýáêýØ┤ ý×ÿ ÙÉÿýºÇ ýòèÙèö Û▓¢ýÜ░Ùèö ýé╝ÝÖÿÛ│ä Ýò¡ýÜ░ýÜ©ýá£(tricyclic antidepressant, TCA), prochlorperazine Ýÿ╣ýØÇ promethazine Ùô▒ýØä Û│áÙáñÝò┤ Ù│╝ ýêÿ ý×êÙïñ.
Û©░ÙèÑýä▒ ÛÁ¼Ýåá
FVýØä ý╣ÿÙúîÝòÿÛ©░ ý£äÝò┤ýä£Ùèö ÝÖÿý×ÉýØÿ ÙÂêýòêýØä Û░ÇÙØ╝ýòëÝ×êÛ│á ýÿüýûæýâüÝâ£ÙÑ╝ ý£áýºÇýï£ÝéñÙ®░ ýáòýïá ýé¼ÝÜîýáüý£╝Ùí£ ÙÅäýøÇýØä ýú╝Ùèö Û▓âýØ┤ ÙºñýÜ░ ýñæýÜöÝòÿÙïñ. ýØ╝ÙÂÇ TCAÛ░Ç ÙÅäýøÇýØä ýñÇÙïñÙèö Ù│┤Û│áÛ░Ç ý×êý£╝Ùéÿ ýòäýºü ÛÀ© ÝÜ¿Û│╝Û░Ç ý×àýªØÙÉÿýºÇÙèö ýòèýòÿÙïñ. Ýò¡ÛÁ¼Ýåáýá£Ùèö ÙîÇÛ░£ ÝÜ¿Û│╝Û░Ç ýùåý£╝Ù®░, ÛÁ¼ÝåáÛ░Ç Ù░£ýâØÝòá Û▓â Û░ÖýØÇ ý®ÙÅÖýØä ÝÖÿý×É ýèñýèñÙí£ ýáÉÛ▓ÇÝòÿÛ│á ýûÁýá£ÝòÿÙèö Û▓âýØ┤ ÝÜ¿Û│╝ýáüýØ╝ ýêÿ ý×êÙïñÙèö ýØ╝ÙÂÇ Ù│┤Û│áÛ░Ç ý×êÙïñ[11]. FVýØÿ ý╣ÿÙúîýùÉ ý×êýû┤ýä£ Û░Çý×Ñ ýñæýÜöÝò£ Û▓âýØÇ ÝÖÿý×ÉÙÑ╝ ýòêýï¼ýï£ÝéñÛ│á ýØÿýé¼-ÝÖÿý×ÉýÖÇýØÿ Û┤ÇÛ│äÙÑ╝ ý£áýºÇÝòÿÙèö Û▓âýØ┤Ùïñ.
ýú╝Û©░ýáü ÛÁ¼Ýåá ýªØÝøäÛÁ░
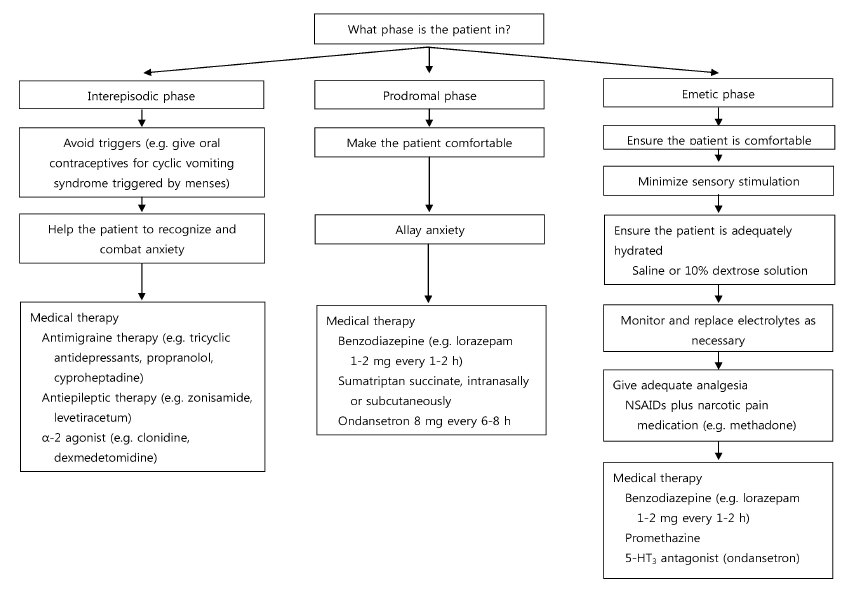
CVSýØÿ ý╣ÿÙúîÙèö ýòäýºü ÙÜ£ÙáÀÝò£ ýºêÙ│æ Û©░ýáäýØ┤ Ù░ØÝÿÇýºÇýºÇ ýòèýòÿÛ│á ýù░ÛÁ¼ Û▓░Û│╝Û░Ç ÙÂêý®ÙÂäÝòÿýù¼ ýú╝Ùí£ Û▓¢ÝùÿýùÉ ýØÿýí┤ÝòÿÛ│á ý×êý£╝Ù®░, ýºêÙ│æýØÿ ýú╝Û©░ýùÉ Ùö░ÙØ╝ ýáüýáêÝò£ ý╣ÿÙúî Ù░®Ù▓òýØä Û│áÙáñÝò┤ýò╝ Ýò£Ùïñ(Fig. 2) [4]. ýØ╝Ù░ÿýáüý£╝Ùí£ ý£áÙ░£ýØ©ý×ÉÙÑ╝ Ýö╝ÝòÿÛ│á, ý×¼Ù░£ Ù░®ýºÇÙÑ╝ ý£äÝò£ ýÿêÙ░®ýáü ýò¢ýᣠÝê¼ýù¼, Û©ëýä▒ Ù░£ÝÿäýØä ÙºëÙèö ý╣ÿÙúî Ýÿ╣ýØÇ Û░£ýäáýï£ÝéñÛ©░ ý£äÝò£ ýØÿÙúîýºÇýøÉ Ù░Å ÝÖÿý×ÉýÖÇ Û░Çýí▒ýùÉ ÙîÇÝò£ ýáòýïáýï¼Ùª¼ ý╣ÿÙúîÛ░Ç ÝòäýÜöÝòÿÙïñ[6]. ýØ╝ÙÂÇ ýù░ÛÁ¼ýùÉýä£Ùèö ý×Éýä©Ýò£ ýâüÙï┤Ùºîý£╝Ùí£ÙÅä ýò¢ 70% ýáòÙÅäýØÿ ý£äýò¢ ÝÜ¿Û│╝ÙÑ╝ Ù│┤Û│áÝòÿÛ│á ý×êýû┤ ýáòýïá ýï¼Ùª¼ ý╣ÿÙúîÛ░Ç ýñæýÜöÝò¿ýØä ýòî ýêÿ ý×êÙïñ[12].
ýâØÝÖ£ýèÁÛ┤Ç ÛÁÉýáò
ýâØÝÖ£ýèÁÛ┤Ç ÛÁÉýáòýØÇ ýªØýâüýØ┤ ýåîýïñÙÉ£ ýòêýáòÛ©░ýùÉ ýï£ý×æÝò£Ùïñ. ý£áÙ░£ýØ©ý×ÉýØ© ýáòýä£ýáü ýèñÝè©Ùáêýèñ, ýùÉÙäêýºÇ ÙÂÇýí▒ ýâüÝâ£(ýêÿÙ®┤ÙÂÇýí▒, Û©êýïØ, Û░Éýù╝ Ùô▒) Ù░Å ýªØýâüýØä ý£áÙ░£Ýòá ýêÿ ý×êÙèö ÙïñýûæÝò£ ýØîýïØÙôñ(ýÿêÙÑ╝ Ùôñýû┤, ý┤êý¢£Ùª┐, ý╣ÿýªê, ÝÖöÝòÖ ýí░Ù»©Ùúî, ýáüÝżÙÅäýú╝ Ùô▒)ýØä Ýö╝Ýò┤ýò╝ Ýò£Ùïñ. ÝÄ©ÙæÉÝåÁÛ│╝ ÙÅÖÙ░ÿÙÉÿýû┤ ÙéÿÝâÇÙéÿÙèö Û▓¢ýÜ░Ùèö ý╣┤ÝÄÿýØ© ýä¡ýÀ¿ÙÑ╝ ýá£Ýò£ÝòÿÙèö Û▓âýØ┤ ÙÅäýøÇýØ┤ ÙÉá ýêÿ ý×êÙïñ[7].
ýòêýáòÛ©░ýØÿ ýÿêÙ░®ýáü ý╣ÿÙúî
Ýò£ Ùï¼ýùÉ 1ÝÜî ýØ┤ýâü ÙåÆýØÇ Ù╣êÙÅäÙÑ╝ Ù│┤ýØ┤Û▒░Ùéÿ Ù░ÿÙ│ÁÙÉÿÙèö ýØæÛ©ëýïñ Ù░®Ù¼©Û│╝ ý×àýøÉý£╝Ùí£ ýØ╝ýâü ýâØÝÖ£ýùÉ ýá£ýò¢ýØ┤ Ù░£ýâØÝòÿÙèö ÝÖÿý×ÉÙôñýØÿ Û▓¢ýÜ░Ùèö ýÿêÙ░® Ù¬®ýáüý£╝Ùí£ ýò¢ýá£ÙÑ╝ Ýê¼ýò¢ÝòÿÙèö Û▓âýØ┤ Ù░öÙ×îýºüÝòÿÙ®░, TCAÛ░Ç Û░Çý×Ñ ÝØöÝ×ê ýé¼ýÜ®ÙÉÿÛ│á ý×êÙïñ. TCAÙèö CVS Ù░£Ýÿä ýÿêÙ░®Û│╝ Ýò¿Û╗ÿ ÝÄ©ÙæÉÝåÁ, ýÜ░ýÜ©, ÙÂêýòê, Ù│ÁÝåÁýØä ýÿêÙ░®ýùÉÙÅä ý×æýÜ®Ýò£Ùïñ. TCAÙèö ÙÂÇý×æýÜ®ýØä ýñäýØ┤Û©░ ý£äÝò┤ Ùé«ýØÇ ýܮكëý£╝Ùí£ ýï£ý×æÝòÿýù¼ ý╣ÿÙúî ÝÜ¿Û│╝ÙÑ╝ Ù│┤ýØ╝ ÙòîÛ╣îýºÇ ýä£ýä£Ý×ê ýܮكëýØä ýªØÛ░Çýï£Ýé¿Ùïñ. ý╣ÿÙúî ýܮكëýØÇ ýØ╝ýØ╝ 1-2 mg/kg ýáòÙÅäýØ┤Ù®░, ÙîÇÛ░£ ýÀ¿ý╣¿ ýáä amitriptyline 10 mgý£╝Ùí£ Ýê¼ýò¢ýØä ýï£ý×æÝòÿýù¼ 2-3ýú╝ Û░äÛ▓®ý£╝Ùí£ 10 mgýö® ýªØÙƒëÝòÿÙ®┤ýä£ ý╣ÿÙúîÝÜ¿Û│╝ÙÑ╝ Ù│┤ýØ┤Ùèö ýÁ£ýåîýØÿ ýܮكëý£╝Ùí£ ýé¼ýÜ®ÝòÿÛ▓î ÙÉ£Ùïñ. ýò¢ 80% ýØ┤ýâüýùÉýä£ ÝÜ¿Û│╝ÙÑ╝ Ù│┤ýù¼ ýªØýâüýØÿ Û©░Û░äÛ│╝ Ù╣êÙÅä, ýØæÛ©ëýïñ Ù░®Ù¼© Ù░Å ý×àýøÉýØä Ýü¼Û▓î Û░Éýåîýï£Ýé¿Ùïñ. ÝÖÿý×ÉýØÿ ýò¢ 1/3ýùÉýä£ ýò¢ Ù│ÁýÜ® Ýøä ý×àÙºêÙªä, ýí©Ùª╝, Ù│ÇÙ╣ä, Û©░Ùª¢ýä▒ ýáÇÝÿêýòò, Ùºîýä▒ Ýö╝Ùí£, ýï£ýò╝Û░Ç ÝØÉÙáñýºÇÙèö Ùô▒ýØÿ ÙÂÇý×æýÜ®ýØä Ýÿ©ýåîÝòÿýºÇÙºî ÙîÇÙÂÇÙÂä Ù│ä Ù¼©ýá£ýùåýØ┤ ýé¼ýÜ®Ýòá ýêÿ ý×êÙïñ[13]. Amitriptylineý£╝Ùí£ ýØ©Ýò£ ÙÂÇý×æýÜ®ýØä Ù│┤ýØ┤Ùèö Û▓¢ýÜ░Ùèö nortriptyline, imipramine, desipramineÛ│╝ Û░ÖýØÇ ÙÂÇý×æýÜ®ýØ┤ Ùé«ýØÇ ýò¢ýá£ÙÑ╝ ýï£ÙÅäÝò┤ Ù│╝ ýêÿ ý×êÙïñ. ÝÄ©ÙæÉÝåÁÛ│╝ Û┤ÇÙá¿ÙÉÿýû┤ CVSýØä Ù│┤ýØ┤Ùèö Û▓¢ýÜ░Ùèö ╬▓-adrenoreceptor antagonistýØ© propranololÛ│╝ histamine (H1)/ serotonin receptor antagonistýØ© cyproheptadineýØä Ùï¿ÙÅà Ýÿ╣ýØÇTCAýÖÇ Ù│æÝò®Ýòÿýù¼ ýé¼ýÜ®Ýò£Ùïñ[7]. ÙÿÉÝò£ ÝÄ©ÙæÉÝåÁýØä ýÿêÙ░®ÝòÿÛ©░ ý£äÝò┤ topiramate 20-100 mg/dayÙÑ╝ Ýò¿Û╗ÿ ýé¼ýÜ®Ýòá Û▓âýØä ÛÂîÛ│áÝòÿÛ©░ÙÅä Ýò£Ùïñ[6]. ÙÂêýòêÛ│╝ Û│ÁÝÖ®ýâüÝâ£Û░Ç ÙÅÖÙ░ÿÙÉ£ Û▓¢ýÜ░Ùèö ýáÇýܮكë benzodiazepine (lorazepam 1 mgýØä 1ýØ╝ 3-4ÝÜî Ù│ÁýÜ®)ýØ┤ ÙÅäýøÇýØ┤ ÙÉÿÙ®░, Û│╝Ù»╝ýä▒ ý×ÑýªØÝøäÛÁ░Û│╝ Û┤ÇÙá¿ÙÉÿýû┤ ý£äÙ░░ý£ýØ┤ Ù╣áÙÑ┤Û│á ý£ä-ÙîÇý×ÑÙ░ÿýé¼Û░Ç Ýò¡ýºäÙÉ£ ÝÖÿý×ÉýùÉýä£ Ù│ÁÝåÁýØ┤ ý×êÙèö Û▓¢ýÜ░Ùèö dicyclomineÛ│╝ Û░ÖýØÇ ýºäÛ▓¢ýá£Û░Ç ÝÜ¿Û│╝ýáüýØ┤Ùïñ. ÛÁ¼Ýåá Ýøä ý£äýïØÙÅä ýù¡ÙÑÿ ýªØýâüýØ┤ ýí┤ý×¼ÝòÿÙèö Û▓¢ýÜ░Ùèö ÝöäÙí£Ýåñ ÝÄîÝöä ýûÁýá£ýá£ÙÑ╝ 1-2Û░£ýøö ýáòÙÅä ýé¼ýÜ®ÝòÿÙ®┤ýä£ ýä£ýä£Ý×ê Û░ÉÙƒëÝòÿÛ│á ÛÁ¼ýù¡ ýªØýâüýØ┤ Ùé¿ýòä ý×êÙèö Û▓¢ýÜ░Ùèö Ýò¡ÛÁ¼Ýåáýá£Û░Ç ÝòäýÜöÝòÿÙïñ. Ù│ÁÝåÁýØ┤ Ùé¿ýòä ý×êÙèö Û▓¢ýÜ░Ùèö tramadol, ketorolacÛ│╝ Û░ÖýØÇ Ù╣äÙºêýò¢ýä▒ ýºäÝåÁýá£ÙÑ╝ Ýê¼ýù¼ÝòÿÙ®░, ýØ┤ ýï£Û©░ýùÉ Ùºêýò¢ýä▒ ýºäÝåÁýá£Û░Ç ÝòäýÜöÝò£ Û▓¢ýÜ░Ùèö Ùô£Ù¼╝Ùïñ. ýï¼Û░üÝò£ ýÜ░ýÜ©ýªØýØ┤ ý×êÙèö Û▓¢ýÜ░Ùèö ýáòýïáÛ│╝ ýØÿýé¼ýÖÇ ÝÿæýºäÝòÿÙèö Û▓âýØ┤ Ù░öÙ×îýºüÝòÿÙïñ[4,7].
ýáäÛÁ¼Û©░ýØÿ ý╣ÿÙúî
ýáäÛÁ¼Û©░ýùÉÙèö ýªØýâüýØ┤ Ù░£ÝÿäÙÉÿýºÇ ýòèÙÅäÙíØ ýñæÙï¿ýï£ÝéñÙèö ýï£ÙÅäýÖÇ Ýò¿Û╗ÿ ÝÖÿý×ÉÛ░Ç ýòêýáòýØä ý░¥Û│á ÙÂêýòêÛ░ÉýØä Û░ÇÙØ╝ýòëÝ×É ýêÿ ý×êÙÅäÙíØ Ýò┤ýò╝ Ýò£Ùïñ. ýáäÛÁ¼Û©░Ùèö 15-30ÙÂä ýáòÙÅäÙí£ ýººÛ│á ÝÖÿý×ÉÛ░Ç ÛÁ¼Ýåá Û▓¢ÝûÑý£╝Ùí£ ýØ©Ýò┤ Û▓¢ÛÁ¼Ýê¼ýù¼ÙÑ╝ Û║╝Ùª¼Û©░ ÙòîÙ¼©ýùÉ Û▓¢ÛÁ¼ ýò¢ýá£ýØÿ ÝÜ¿Û│╝ÙÑ╝ Û©░ÙîÇÝòÿÛ©░Ùèö Ý×ÿÙôñÙïñ. ýú╝Ùí£ lorazepamÛ│╝ Û░ÖýØÇ benzodiazepine 1-2 mgýØä ýªØýâüýØ┤ ýò¢Ýò┤ýºê ÙòîÛ╣îýºÇ 1-2ýï£Û░ä Û░äÛ▓®ý£╝Ùí£ ýáòÙºÑ ýú╝ýé¼ÝòÿÙèö Û▓âýØ┤ ÙÅäýøÇýØ┤ ÙÉ£Ùïñ. 5-HT1 agonistýØ© sumatriptan succinateýØÇ Ýè╣Ý×ê ÝÄ©ÙæÉÝåÁÛ│╝ Û┤ÇÙá¿ÙÉÿýû┤ ÙéÿÝâÇÙéÿÙèö Û▓¢ýÜ░ýùÉ ÝÜ¿Û│╝ýáüýØ© ýò¢ýá£Ùí£ Ýö╝Ýòÿ Ýÿ╣ýØÇ Ù╣äÛ░ò Ùé┤Ùí£ Ýê¼ýù¼ Ýøä 30ÙÂä Ùé┤ýºÇ 2ýï£Û░ä ýáòÙÅä ýØ┤Ùé┤ýùÉ ýò¢ Ù░ÿ ýêÿýØÿ ÝÖÿý×ÉýùÉýä£ ÝÜ¿Û│╝ÙÑ╝ Ù│┤ýØ╝ ýêÿ ý×êýºÇÙºî ýú╝Ùí£ ýåîýòäýùÉýä£ ÝÜ¿Û│╝ÙÑ╝ Ù│┤Û│áÝòÿÛ│á ý×êý£╝Ù®░, ýä▒ýØ©ýùÉýä£ýØÿ ýù░ÛÁ¼Ùèö ýòäýºü ÙÂÇýí▒ÝòÿÙïñ[14]. 6-8ýï£Û░äÙºêÙïñ Û│áýܮكëýØÿ ondansetron 8 mgýØä benzodiazepineÛ│╝ Ýò¿Û╗ÿ Ýê¼ýò¢ÝòÿÙ®┤ ÝÜ¿Û│╝ýáüý£╝Ùí£ ýªØýâüýØ┤ ýí░ýáêÙÉÿÛ©░ÙÅä Ýò£Ùïñ[15].
ÛÁ¼ÝåáÛ©░ýØÿ ý╣ÿÙúî
ÛÁ¼ÝåáÛ©░ ÙÅÖýòêýùÉÙèö ÝâêýêÿÙÑ╝ ÙºëÛ│á, ÛÁ¼ýù¡Û│╝ ÛÁ¼ÝåáÙÑ╝ ýñæÙï¿ýï£ÝéñÛ©░ ý£äÝò┤ ýêÿÙÂäýØä Û│ÁÛ©ëÝòÿÛ│á, Ýò¡ÛÁ¼Ýåáýá£, Ýò¡ÙÂêýòêýᣠÝÿ╣ýØÇ ýºäÝåÁýá£ÙÑ╝ ýé¼ýÜ®Ýò£Ùïñ. ÝâêýêÿÙÑ╝ ÙºëÛ©░ ý£äÝò┤ýä£Ùèö ýêÿýòí Û│ÁÛ©ëýØ┤ ÝòäýÜöÝò£Ùì░, ýâØÙª¼ýïØýù╝ýêÿÙ│┤ÙïñÙèö 5-10% ÝżÙÅäÙï╣ ýÜ®ýòíýØ┤ ÝÜ¿Û│╝ýáüýØ┤Ù®░, ýáäÝò┤ýºê Ýè╣Ý×ê ý╣╝ÙÑ¿ Ù│┤ý®ýØ┤ ÝòäýÜöÝòÿÙïñ. Ýò¡ÛÁ¼ÝåáýᣠÝÜ¿Û│╝Û░Ç ý×êÙèö promethazine, diphenhydramine, ondansetronÛ│╝ Û░ÖýØÇ 5-HT3 ýêÿýÜ®ý▓┤ Û©©Ýò¡ýá£Û░Ç ÛÁ¼ÝåáÙÑ╝ Ýÿ©ýáäýï£ÝéñÙ®░, Ýè╣Ý×ê Û│áýܮكëý£╝Ùí£ ýáòÙºÑ ýú╝ýé¼Ýò£ Û▓¢ýÜ░ ÝÜ¿Û│╝ýáüýØ┤Ùïñ. ý×àýøÉýØ┤ ÝòäýÜöÝò£ ýï¼Ýò£ Û▓¢ýÜ░Ùèö Û╣èýØÇ ýºäýáò Ýÿ╣ýØÇ ýêÿÙ®┤ýØä ý£áÙÅäÝòÿýù¼ ÝÖÿý×ÉÛ░Ç Ù│©ýØ©ýØÿ ýªØýâüýØä ýØÿýïØÝòÿýºÇ Ù¬╗ÝòÿÛ▓î ÝòÿÙèö Û▓âýØ┤ Û░Çý×Ñ ÝÜ¿Û│╝ýáüýØ┤Ù®░, benzodiazepines (1-2ýï£Û░ä Û░äÛ▓®ý£╝Ùí£ lorazepam 1-2 mg ýáòÙºÑ ýú╝ýé¼)ýØä Ýê¼ýù¼ÝòÿÙ®┤ ÛÁ¼ýù¡Û│╝ Ýò¿Û╗ÿ ýºêÙ│æÛ│╝ ýù░Û┤ÇÙÉ£ ÙÂêýòêýØä ýí░ýáêÝòá ýêÿ ý×êÛ│á ÙÂêÝòäýÜöÝò£ ýºäÝåÁýá£ýÖÇ Ýò¡ÛÁ¼Ýåáýá£ýØÿ ýé¼ýÜ®ýØä ýñäýØ╝ ýêÿ ý×êÙïñ[6]. ÙÿÉÝò£, ketolacÛ│╝ Û░ÖýØÇ Ù╣äýèñÝàîÙí£ýØ┤Ùô£ýä▒ ýåîýù╝ýºäÝåÁýᣠÝÿ╣ýØÇ Ùºêýò¢ýä▒ ýºäÝåÁýá£ÙÑ╝ ýáòÙºÑ ýú╝ýé¼Ýòÿýù¼ ÝåÁýªØýØä ýáüýáêÝòÿÛ▓î ýí░ýáêÝòÿÙèö Û▓âýØ┤ ÝòäýÜöÝòá ýêÿ ý×êÙïñ. ýØ┤Ùƒ¼Ýò£ ýò¢Ù¼╝ ý╣ÿÙúîýÖÇ Ýò¿Û╗ÿ ýû┤ÙæíÛ│á ýí░ýÜ®Ýò£ ÝÖÿÛ▓¢ýØä ýí░ýä▒Ýòÿýù¼ Û░ÉÛ░ü ý×ÉÛÀ╣ýØä ýÁ£ýåîÝÖöýï£ÝéñÙèö Û▓âýØ┤ ÙÅäýøÇýØ┤ ÙÉ£Ùïñ[4].
Û▓░ Ùíá
Û©░ÙèÑýä▒ ÛÁ¼ýù¡Û│╝ ÛÁ¼ÝåáÙèö ý×Éýä©Ýò£ Ù│æÙáÑ ý▓¡ýÀ¿ýÖÇ ýáüýáêÝò£ Û▓Çýé¼ÙÑ╝ ÝåÁÝòÿýù¼ ýªØýâüýØä ý£áÙ░£Ýòá ýêÿ ý×êÙèö ÙïñÙÑ© ýºêÝÖÿýØä Ù░░ýá£Ýò£ Ýøä ýºäÙï¿ Û©░ýñÇýØä Û│áÙáñÝòÿýù¼ ýïáýñæÝ×ê ýºäÙï¿Ýò┤ýò╝ Ýò£Ùïñ. Ùô£Ù¼© ýºêÝÖÿýØ┤Û©░Ùèö ÝòÿýºÇÙºî, ÝÖÿý×ÉýùÉÛ▓î ý░©Û©░ Ý×ÿÙôá Û│áÝåÁýØä ýú╝Û│á ýØ╝ýâüýâØÝÖ£ýùÉ ý×ÑýòáÙÑ╝ ý┤êÙ×ÿÝòá ýêÿ ý×êý£╝Ù»ÇÙí£ ýØ┤Ùôñ ýºêÝÖÿýØ┤ ýØÿýï¼ÙÉÿÙèö Û▓¢ýÜ░Ùèö Ù│┤Ùïñ ýáüÛÀ╣ýáüýØ© ýºäÙï¿Û│╝ ý╣ÿÙúîýáü ýáæÛÀ╝ýØ┤ ÝòäýÜöÝòÿÙïñ. CVSýùÉ ÙîÇÝò£ ýù░ÛÁ¼ Ù│┤Û│áÛ░Ç ýªØÛ░ÇÝòÿÛ│áÙèö ý×êýºÇÙºî, ýØ┤Ùôñ ýºêÝÖÿýØÇ Ù╣êÙÅäÛ░Ç ÙºñýÜ░ Ùé«ýòä ýù░ÛÁ¼ýùÉ ýá£Ýò£ýØ┤ ý×êý£╝Ù®░, ýØ┤Ùƒ¼Ýò£ ýØ┤ý£áÙí£ ý╣ÿÙúîÙèö ýú╝Ùí£ Û▓¢Ýùÿýáüý£╝Ùí£ ÝûëÝò┤ýºÇÛ│á ý×êÙïñ. ý£áÙ░£ýØ©ý×ÉÛ░Ç ý×êÙèöýºÇÙÑ╝ ÝÖòýØ©ÝòÿÛ│á ýØ┤ÙÑ╝ Ýö╝Ýò┤ýò╝ ÝòÿÙ®░, ý╣ÿÙúî ýò¢ýá£Ùí£Ùèö TCAÛ░Ç Û░Çý×Ñ ý£áýÜ®ÝòÿÛ▓î ýé¼ýÜ®ÙÉÿÛ│á ý×êÙïñ. TCAÙèö Ùé«ýØÇ ýܮكëý£╝Ùí£ ýï£ý×æÝòÿýù¼ ýªØýâüýØ┤ ýí░ýáêÙÉÿÙèö ýÁ£ýåî ýܮكëýØä ýé¼ýÜ®Ýò¿ý£╝Ùí£ýì¿ ÙÂÇý×æýÜ®ýØä ýÁ£ýåîÝÖöÝò┤ýò╝ Ýò£Ùïñ. ýòäýºü ý╣ÿÙúî Û©░Û░äýØÇ ýáòÝò┤ýá© ý×êýºÇ ýòèýºÇÙºî Û▓¢Ýùÿýáüý£╝Ùí£ 3-6Û░£ýøö ýé¼ýÜ® Ýøä ýä£ýä£Ý×ê ýò¢ýá£ÙÑ╝ Û░ÉÙƒëÝòÿÙ®┤ýä£ ÝÖÿý×ÉýØÿ ýªØýâüýØä Û┤Çý░░ÝòÿÛ▓î ÙÉ£Ùïñ. ÝÖÿý×ÉýØÿ ýªØýâüýùÉ Ùö░ÙØ╝ benzodiazepine, Ýò¡ÛÁ¼ÝåáýᣠÙô▒ýØä Ýê¼ýù¼ÝòÿÙèö Û▓âýØ┤ ÙÅäýøÇýØ┤ ÙÉá ýêÿ ý×êý£╝Ù®░, ý×¼Ù░£ Ù░®ýºÇÙÑ╝ ý£äÝò┤ Ùà©ÙáÑÝò┤ýò╝ Ýò£Ùïñ. ýØ┤ÙÑ╝ ý£äÝò┤ýä£ ÙïñýûæÝò£ ÙÂäýò╝ýØÿ ýáäÙ¼©Û░ÇýÖÇýØÿ ÝÿæýºäýØä Û│áÙáñÝòÿÛ│á Ù¼┤ýùçÙ│┤ÙïñÙÅä ÝÖÿý×ÉýÖÇ ýØÿýé¼ Û┤ÇÛ│äÙÑ╝ ý×ÿ ýáòÙª¢Ýòÿýù¼ ýáòýïá ýï¼Ùª¼ýáü ÙÅäýøÇýØä ýú╝Ùèö Û▓âýØ┤ ÝòäýÜöÝòÿÛ▓áÙïñ.



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






