žĄú Ž°†
žčĚŽŹĄžóź ŽįúžÉĚŪēėŽäĒ Íįźžóľ žßąŪôėžĚÄ ž†ēžÉĀž†ĀžĚł Ž©īžó≠Ž†•žĚĄ ÍįĞߥ žā¨Žěƞ󟞥úŽäĒ Žß§žöį ŽďúŽ¨ľÍ≥†, ŽĆÄŽ∂ÄŽ∂Ą žąôž£ľžĚė Ž©īžó≠ žÉĀŪÉúÍįÄ ž†ÄŪēėŽźėžóąžĚĄ ŽēĆ ŽįúžÉĚŪēúŽč§. žā¨ŽěĆŽ©īžó≠Í≤įŪēć ŽįĒžĚīŽü¨žä§(human immunodeficiency virus, HIV) Íįźžóľ ŪôėžěźžóźžĄú ŽįúžÉĚŪēėŽäĒ žčĚŽŹĄžßąŪôėžĚė ÍįÄžě• ŪĚĒŪēú žõźžĚłžĚÄ žĻłŽĒĒŽč§(Candida), ÍĪįŽĆÄžĄłŪŹ¨ŽįĒžĚīŽü¨žä§(Cytomegalovirus, CMV), Žč®žąúŪ󧎕īŪéėžä§ŽįĒžĚīŽü¨žä§(Herpes simplex virus, HSV) ŽďĪžóź žĚėŪēú ÍįźžóľžĄĪ žčĚŽŹĄžóľžĚīŽ©į, žĚīžôłžóź žēĄŪĒĄŪÉÄžĄĪ Í∂§žĖĎ, žúĄžčĚŽŹĄ žó≠Ž•ėžßąŪôė, žĻīŪŹ¨žčú žú°žĘÖ(Kaposi‚Äôs sarcoma)Í≥ľ Ž¶ľŪĒĄžĘÖ ŽďĪžĚī ŽįúžÉĚŪē† žąė žěąŽč§[1]. žĚī ž§Ď žčĚŽŹĄ žĻłŽĒĒŽč§ž¶Ě(esophageal candidiasis)žĚÄ ÍĶ¨Íįē žĻłŽĒĒŽč§ž¶ĚžĚĄ ŪŹ¨Ūē®Ūēėžó¨ ÍĶ≠Žāī HIV Íįźžóľ ŪôėžěźžóźžĄú ÍįÄžě• ŪĚĒŪēėÍ≤Ć ŽįúžÉĚŪēėŽäĒ ÍłįŪöĆÍįźžóľ žßąŪôė ž§ĎžĚė ŪēėŽāėŽ°ú Ž≥īÍ≥†ŽźėÍ≥† žěąŽč§[2].
žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚė žĚľžį® žĻėŽ£ĆžēĹž†úŽäĒ Í≤ĹÍĶ¨ fluconazoleŽ°úžĄú ŽĆÄŽ∂ÄŽ∂ĄžĚė ŪôėžěźžóźžĄú Žč®ÍłįÍįĄ Ūą¨žó¨Ž°ú Ūėłž†ĄŽźėžßÄŽßĆ, HIV Íįźžóľ ŪôėžěźžĚė žēĹ 4-5%žóźžĄúŽäĒ fluconazoležĚĄ ŪŹ¨Ūē®Ūēú azole Í≥ĄžóīžĚė Ūē≠žßĄÍ∑†ž†úžóź Ž∂ąžĚĎžĄĪžĚł žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚī ŽįúžÉĚŪēėÍłįŽŹĄ ŪēúŽč§. Azole Í≥ĄžóīžĚė Ūē≠žßĄÍ∑†ž†úžóź Ž∂ąžĚĎžĄĪžĚł žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚė Í≤ĹžöįžóźŽäĒ fluconazoležĚĄ žě•Íłįž†ĀžúľŽ°ú Ūą¨žó¨ŪēėÍĪįŽāė, voriconazoležĚīŽāė posaconazoleÍ≥ľ ÍįôžĚÄ žÉąŽ°úžöī Í≥ĄžóīžĚė azole Ūē≠žßĄÍ∑†ž†ú, caspofungin, ŽėźŽäĒ amphotericin BŽ°ú Ž≥ÄÍ≤ĹŪēėžó¨ Ūą¨žó¨ŪēėŽäĒ Í≤ÉžĚī Ūö®Í≥ľž†ĀžĚľ žąė žěąŽč§[3]. ŪēėžßÄŽßĆ azole Í≥ĄžóīžĚė Ūē≠žßĄÍ∑†ž†úžóź Ž∂ąžĚĎžĄĪžĚł Í≤ĹžöįžóźŽŹĄ HIV Íįźžóľ ŪôėžěźžóźžĄú ŽįúžÉĚŪēú žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚÄ ŽĆÄŽ∂ÄŽ∂Ą Ūē©Ž≥Ďž¶ĚžĚī ŽįúžÉĚŪēėžßÄ žēäÍ≥† Ūėłž†ĄŽźėŽ©į, žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžúľŽ°ú žĚłŪēėžó¨ žčĚŽŹĄ ŪėĎžį©žĚī ŽįúžÉĚŪēėŽäĒ Í≤ĹžöįŽäĒ Žß§žöį ŽďúŽ¨ľŽč§[4]. ŽėźŪēú, ŪėĄžě¨ÍĻĆžßÄ HIV Íįźžóľ ŪôėžěźžóźžĄú žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚĄ ŪŹ¨Ūē®Ūēėžó¨ žĻ®žäĶžĄĪ žĻłŽĒĒŽč§ Íįźžóľ ŪõĄžóź Ž©īžó≠žě¨ÍĶ¨žĄĪžóľž¶Ěž¶ĚŪõĄÍĶį(immune reconstitution inflammatory syndrome, IRIS)žĚī ŽįúžÉĚŽźėžóąŽč§ŽäĒ Ž≥īÍ≥†ŽŹĄ žóÜŽč§.
ž†ÄžěźŽď§žĚÄ Ž©īžó≠Í≤įŪēćžÉĀŪÉúžĚė HIV Íįźžóľ ŪôėžěźžóźžĄú ŽįúžÉĚŪēú žč¨Ūēú žčĚŽŹĄ žĻłŽĒĒŽč§ž¶Ěžóź ŽĆÄŪēėžó¨ Ūē≠žßĄÍ∑†ž†úžôÄ Í≥†ÍįēŽŹĄ Ūē≠Ž†ąŪ䳎°úŽįĒžĚīŽü¨žä§ žĻėŽ£ĆŽ•ľ žčúŪĖČŪēú ŪõĄ žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚÄ Ūėłž†ĄŽźėžóąžßÄŽßĆ ŽįėŽ≥Ķž†ĀžĚł žčĚŽŹĄŪėĎžį©ž¶ĚžĚī ŽįúžÉĚŪēú 1žėąŽ•ľ Í≤ĹŪóėŪēėžėÄÍłįžóź Ž≥īÍ≥†ŪēėŽäĒ ŽįĒžĚīŽč§.
ž¶Ě Ž°Ä
Ūôė žěź: Žā®žěź, 49žĄł
ž£ľž¶ĚžÉĀ: 6ÍįúžõĒ ž†ĄŽ∂ÄŪĄį žčúžěĎŽźú žĚłŪõĄŽĎźŽ∂Ä ŪÜĶž¶Ě ŽįŹ žóįŪēėŪÜĶ
ŪėĄŽ≥ĎŽ†•: 6ÍįúžõĒ ž†ĄŽ∂ÄŪĄį žĚłŪõĄŽĎźŽ∂Ä ŪÜĶž¶ĚžĚī ŽįúžÉĚŪēėžó¨ 1ÍįúžõĒ ž†Ą ŪÉÄ Ž≥ĎžõźžóźžĄú žčúŪĖČŪēú žÉĀŽ∂ÄŽāīžčúÍ≤Ĺ Í≤Äžā¨žóźžĄú žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚĄ žßĄŽč®ŽįõÍ≥† fluconazole (50 mg/žĚľ)žĚĄ 2ž£ľ ŽŹôžēą Ž≥Ķžö©ŪēėžėÄžßÄŽßĆ ž¶ĚžÉĀžĚī Ūėłž†ĄŽźėžßÄ žēäžēĄ Ž≥łžõźžóź ŽāīžõźŪēėžėÄŽč§.
Í≥ľÍĪįŽ†• ŽįŹ ÍįÄž°ĪŽ†•: ŪäĻžĚīžā¨Ūē≠ žóÜžóąŽč§.
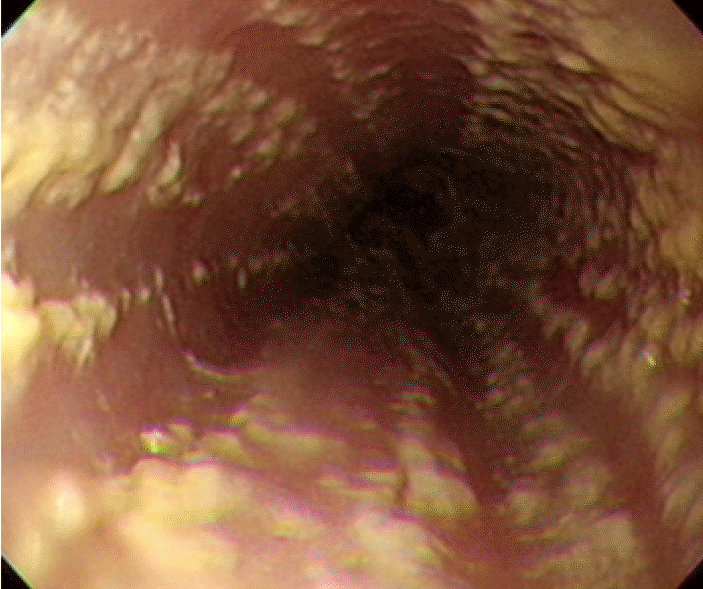
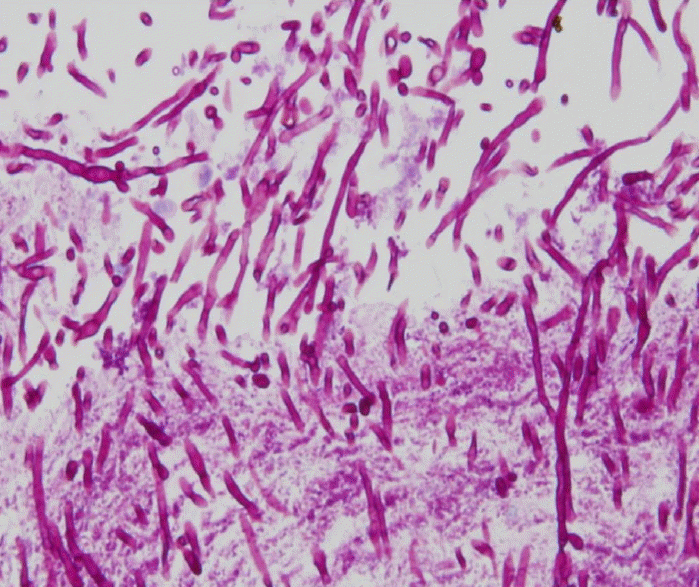
ŽāīžčúÍ≤Ĺ žÜĆÍ≤¨ ŽįŹ Ž≥ĎŽ¶¨ž°įžßĀ žÜĆÍ≤¨: Ž≥łžõźžóźžĄú žčúŪĖČŪēú žÉĀŽ∂ÄŽāīžčúÍ≤Ĺ Í≤Äžā¨žóźžĄú žčĚŽŹĄ ž†Ąž≤īžóź ÍĪłž≥ź Žč§žąėžĚė ŪĚįžÉČ Žįėž†ź ŽįŹ žĄ†žÉĀžĚė žāľž∂úŽ¨ľžĚī ÍīÄžįįŽźėžóąžúľŽ©į(Fig. 1), Ž≥ĎŽ¶¨ž°įžßĀÍ≤Äžā¨žóźžĄú ŽßéžĚÄ žļĒŽĒĒŽč§ ÍĪįžßďÍ∑†žā¨(pseudohyphae)ÍįÄ ÍīÄžįįŽźėžĖī žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚĄ ŪôēžßĄŪēėžėÄžúľŽ©į, ÍĪįŽĆÄžĄłŪŹ¨ŽįĒžĚīŽü¨žä§žôÄ Žč®žąúŪŹ¨žßĄŽįĒžĚīŽü¨žä§žôÄ ÍįôžĚÄ žĻłŽĒĒŽč§ž¶Ě žôłžĚė Žč§Ž•ł ÍłįŪöĆ ÍįźžóľžĚĄ žú†ŽįúŪēú Ž≥Ďžõźž≤īŽäĒ ŽįúÍ≤¨ŽźėžßÄ žēäžēėÍ≥†, Í∂§žĖĎžĄĪ žčĚŽŹĄžóľ(peptic esophagitis)Í≥ľ ÍįôžĚÄ ŽĻĄÍįźžóľžĄĪ žčĚŽŹĄžóľžĚė žÜĆÍ≤¨ŽŹĄ ÍīÄžįįŽźėžßÄ žēäžēėŽč§(Fig. 2).
Í≤Äžā¨žč§ žÜĆÍ≤¨: ŽßźžīąŪėąžē°Í≤Äžā¨ ŽįŹ Ūėąž≤≠ ŪôĒŪēôÍ≤Äžā¨žóźžĄú ŪäĻŽ≥ĄŪēú žĚīžÉĀžÜĆÍ≤¨žĚÄ ÍīÄžįįŽźėžßÄ žēäžēėžúľŽ©į, žč¨Ūēú žčĚŽŹĄ žĻłŽĒĒŽč§ž¶Ě žÜĆÍ≤¨žĚī žßÄžÜ掟ėžĖī Ž©īžó≠ž†ÄŪēėžÉĀŪÉúŽ•ľ ŪôēžĚłŪēėÍłį žúĄŪēėžó¨ žčúŪĖČŪēú Í≤Äžā¨ Í≤įÍ≥ľ western blotžĚĄ ŪÜĶŪēėžó¨ HIV ÍįźžóľžĚī ŪôēžĚłŽźėžóąŽč§. žĚī ŽčĻžčú CD4 žĖĎžĄĪ T Ž¶ľŪĒĄÍĶ¨ žąėŽäĒ 150Íįú/mm3, HIV-RNA Ūėąž§Ď ŽÜ掏ĄŽäĒ 1.21 √ó 106copies/mLžĚīžóąŽč§
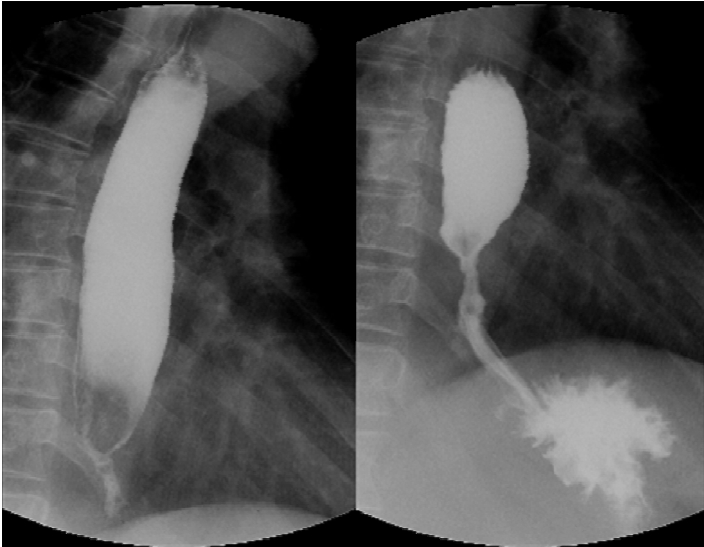
žěĄžÉĀÍ≤ĹÍ≥ľ: žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚī Ūėłž†ĄŽźėžßÄ žēäžēĄ fluconazoležĚĄ 100 mg/žĚľŽ°ú ž¶ĚŽüČŪēėžó¨ Ūą¨žó¨ŪēėÍ≥†, 2ž£ľ ŪõĄ zidovudine, lamivudine, efavirenzŽ•ľ žĚīžö©Ūēú Í≥†ÍįēŽŹĄ Ūē≠Ž†ąŪ䳎°úŽįĒžĚīŽü¨žä§ žĻėŽ£ĆŽ•ľ žčúžěĎŪēėžėÄŽč§. Fluconazole Ūą¨žó¨Ž•ľ žú†žßÄŪēėÍ≥† Í≥†ÍįēŽŹĄ Ūē≠Ž†ąŪ䳎°úŽįĒžĚīŽü¨žä§ žĻėŽ£ĆŽ•ľ žčúŪĖČŪēėŽ©īžĄú 2ÍįúžõĒ ŽŹôžēą ž†źžßĄž†ĀžúľŽ°ú ŪôėžěźžĚė žóįŪēėŪÜĶ ŽįŹ žóįŪēėÍ≥§ŽěÄžĚÄ žôĄž†ĄŪēėÍ≤Ć Ūėłž†ĄŽźėžóąŽč§. Í≥†ÍįēŽŹĄ Ūē≠Ž†ąŪ䳎°úŽįĒžĚīŽü¨žä§ žĻėŽ£ĆŽ•ľ 3ÍįúžõĒ ŽŹôžēą žčúŪĖČŪēú ŪõĄ CD4 žĖĎžĄĪ T Ž¶ľŪĒĄÍĶ¨ žąėŽäĒ 324Íįú/mm3Ž°ú ÍłČÍ≤©ŪēėÍ≤Ć ž¶ĚÍįÄŽźėžóąžúľŽ©į, Ūėąž§Ď HIV-RNA ŽÜ掏ĄŽäĒ Í≤Äž∂ú ŪēúÍ≥Ą ŽĮłŽßĆ(< 40 copies/mL)žúľŽ°ú ŽĻ†Ž•īÍ≤Ć žĖĶž†úŽźėžĖī Í≥†ÍįēŽŹĄ Ūē≠Ž†ąŪ䳎°úŽįĒžĚīŽü¨žä§ žĻėŽ£Ćžóź ŽĆÄŪēú ŽįĒžĚīŽü¨žä§ž†Ā ŽįŹ Ž©īžó≠Ūēôž†Ā žĻėŽ£Ć ŽįėžĚĎžĚī Žß§žöį žöįžąėŪēėžėÄŽč§(Fig. 3). Í∑łŽü¨Žāė Í≥†ÍįēŽŹĄ Ūē≠Ž†ąŪ䳎°úŽįĒžĚīŽü¨žä§ žĻėŽ£ĆŽ•ľ žčúžěĎŪēúžßÄ 4ÍįúžõĒžßł ŪôėžěźžĚė žóįŪēėŪÜĶ ŽįŹ žóįŪēėÍ≥§ŽěÄžĚī ÍįĎžěźÍłį žēÖŪôĒŽźėžĖī žõźžĚłžĚĄ ŪôēžĚłŪēėÍłį žúĄŪēėžó¨ ž∂Ēž†Ā žÉĀŽ∂ÄŽāīžčúÍ≤Ş̥ žčúŪĖČŪēėžėÄŽč§. žÉĀŽ∂ÄŽāīžčúÍ≤Ĺ žčúŪĖČ Í≤įÍ≥ľ žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚÄ Ž™®ŽĎź Ūėłž†ĄŽźėžóąžßÄŽßĆ žčĚŽŹĄ žõźžúĄŽ∂Ä(žÉĀž†ąžĻėŽ°úŽ∂ÄŪĄį 43 cm ŪēėŽį©)žóź žč¨Ūēú ŪėĎžį© žÜĆÍ≤¨žĚī ÍīÄžįįŽźėžóąÍ≥†, žĚīŽ°ú žĚłŪēī scopeÍįÄ ŪÜĶÍ≥ľŽźėžßÄ žēäžēėžúľŽ©į ŪėĎžį© ž†ēŽŹĄŽ•ľ ŪĆźŽč®ŪēėÍłį žúĄŪēī žčúŪĖČŪēú žčĚŽŹĄž°įžėĀžą†žóźžĄúŽŹĄ ŽŹôžĚľŪēú žÜĆÍ≤¨žĚī ÍīÄžįįŽźėžóąŽč§(Figs. 4 and 5). ŪôėžěźŽäĒ 3žĚľÍįĄ žīĚ 3žį®Ž°Ä žčĚŽŹĄ Ūí枥† Ūôēžě•žą†(TTS ballooning)žĚĄ žčúŪĖČ ŽįõÍ≥† žóįŪēėÍ≥§ŽěÄžĚī Ūėłž†ĄŽźėžóąžßÄŽßĆ 3ž£ľ ŪõĄžóź Žč§žčú žóįŪēėÍ≥§ŽěÄžĚī žēÖŪôĒŽźėžĖī žčĚŽŹĄŪėĎžį© ž£ľžúĄžóź triamcinolon Ūą¨žó¨ ŽįŹ žčĚŽŹĄ Ūí枥† Ūôēžě•žą†žĚĄ ž∂ĒÍįÄž†ĀžúľŽ°ú 4žį®Ž°Ä žčúŪĖČ ŽįõžēėŽč§. ŪôėžěźŽäĒ žóįŪēėÍ≥§ŽěÄžĚī žąė žį®Ž°Ä Ūėłž†ĄÍ≥ľ žēÖŪôĒŽ•ľ ŽįėŽ≥ĶŪēėžėÄžĚƞ󟎏Ą Ž∂ąÍĶ¨ŪēėÍ≥† žĻėŽ£Ć žąúžĚĎŽŹĄÍįÄ žĖĎŪėłŪēėžó¨ Ūē≠Ž†ąŪ䳎°úŽįĒžĚīŽü¨žä§ žēĹž†úŽď§žĚĄ Ž™®ŽĎź žßÄžÜ枆ĀžúľŽ°ú Ž≥Ķžö©ŪēėžėÄžúľŽ©į, Í∑ł Í≤įÍ≥ľ CD4 žĖĎžĄĪ T Ž¶ľŪĒĄÍĶ¨ žąėŽäĒ ž¶ĚÍįÄŽźėÍ≥† Ūėąž§Ď HIV-RNA ŽÜ掏ĄŽŹĄ Í≤Äž∂ú ŪēúÍ≥Ą ŽĮłŽßĆžúľŽ°ú Í≥ĄžÜć žú†žßÄŽźėžóąŽč§(Fig. 3). 2ÍįúžõĒ ŪõĄžóź Žč§žčú žčĚŽŹĄŪėĎžį©žĚī ŽįúžÉĚŪēėžó¨ žä§ŪÖźŪäł(Niti-S stent, anti-reflux covered, 6 cm) žāĹžě̥֞ žčúŪĖČ ŽįõžēėŽč§. žä§ŪÖźŪäł žāĹžěÖ žĚīŪõĄ žó≠Ž•ėžĄĪ žčĚŽŹĄžóľžĚī ŽįúžÉĚŪēėžėÄžßÄŽßĆ žóįŪēėŪÜĶ ŽįŹ žóįŪēėÍ≥§ŽěÄžĚÄ Ūėłž†ĄŽźėžóąÍ≥† ŪĒĄŽ°úŪܧ ŪéĆŪĒĄ žĖĶž†úž†ú(proton pump inhibitor)žôÄ Í≥†ÍįēŽŹĄ Ūē≠Ž†ąŪ䳎°úŽįĒžĚīŽü¨žä§ žĻėŽ£ĆŽ•ľ žú†žßÄŪēėŽ©īžĄú ŪėĄžě¨ žôłŽěė ž∂Ēž†ĀÍīÄžįį ž§ĎžĚīŽč§.
Í≥† žįį
ÍłįŪöĆÍįźžóľžĚÄ Íįźžóľžěź ž≤īŽāīžóź žě†žě¨ŽźėžĖī žěąŽäĒ ŽĮłžÉĚŽ¨ľŽŅźŽßĆ žēĄŽčąŽĚľ, žôłŽ∂Ä ŪôėÍ≤ĹžúľŽ°úŽ∂ÄŪĄį žĻ®žěÖŪēėŽäĒ ŽĮłžÉĚŽ¨ľžóź žĚėŪēī žú†ŽįúŽźėÍłį ŽēĆŽ¨łžóź HIV Íįźžóľ ŪôėžěźžóźžĄú ŪĚĒŪēėÍ≤Ć ŽįúžÉĚŪēėŽäĒ ÍłįŪöĆÍįźžóľžĚė žĘÖŽ•ėžôÄ ŽĻąŽŹĄŽäĒ žßÄžó≠Í≥ľ ÍĶ≠ÍįÄ, žĚłžĘÖ, Í∑łŽ¶¨Í≥† ŪôėÍ≤Ĺžóź ŽĒįŽĚľ ŽßéžĚÄ žį®žĚīŽ•ľ Ž≥īžĚłŽč§. žöįŽ¶¨ŽāėŽĚľžóźžĄú ÍįÄžě• ŪĚĒŪēú ÍłįŪöĆÍįźžóľž¶ĚžĚÄ žĻłŽĒĒŽč§ž¶ĚžĚīŽ©į, Í∑ł Žč§žĚĆžúľŽ°ú ž£ľŪŹźŪŹ¨žěźž∂© ŪŹźŽ†ī, Í≤įŪēĶ, ÍĪįŽĆÄžĄłŪŹ¨ŽįĒžĚīŽü¨žä§ ÍįźžóľžĚī ŪĚĒŪēėÍ≤Ć ŽįúžÉĚŪēėŽäĒ Í≤ÉžúľŽ°ú Ž≥īÍ≥†ŽźėÍ≥† žěąŽč§[5].
žĻłŽĒĒŽč§ŽäĒ ÍĶ¨Íįē, žÜĆŪôĒÍłįÍīÄ, žó¨žĄĪ žßąŽāīžóź ž†ēžÉĀž†ĀžúľŽ°ú ž°īžě¨ŪēėŽäĒ žÉĀžě¨Í∑†žúľŽ°ú ÍĪīÍįēžĚłžĚė žēĹ 25%žóźžĄú žčĚŽŹĄžóź ž†ēžÉĀž†ĀžúľŽ°ú žßĎŽĚŞ̥ ŪėēžĄĪŪēėÍ≥† žěąžúľŽ©į ŪõĄž≤úžĄĪŽ©īžó≠Í≤įŪē架ĚŪõĄÍĶį, ŽįĪŪėąŽ≥Ď, žēÖžĄĪžĘÖžĖĎ, ŽčĻŽá®, Ž©īžó≠žĖĶž†úž†ú ŽėźŽäĒ žä§ŪÖĆŽ°úžĚīŽďú žĻėŽ£Ć, ÍīĎŽ≤ĒžúĄ Ūē≠žÉĚž†ú žā¨žö© ŽďĪžúľŽ°ú žĚłŪēī žąôž£ľžĚė Žį©žĖīÍłįž†ĄžĚī žÜźžÉĀŽźėžóąžĚĄ ŽēĆ žĻ®žäĶžĄĪ ÍįźžóľžĚĄ žĚľžúľŪā®Žč§[6]. žĚī ž§Ď žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚÄ ÍĶ¨Íįē žĻłŽĒĒŽč§ž¶ĚžĚī ž°īžě¨ŪēėÍ≥† CD4 žĖĎžĄĪ T Ž¶ľŪĒĄÍĶ¨ žąėÍįÄ 200Íįú/mm3ŽĮłŽßƞ̳ Í≤Ĺžöį ŪĚĒŪēėÍ≤Ć ŽįúžÉĚŪēúŽč§[2]. HIV Íįźžóľ ŪôėžěźžóźžĄú žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚÄ ŽĆÄŽ∂ÄŽ∂Ą Ūē©Ž≥Ďž¶Ě žóÜžĚī žĻėŽ£ĆŽźėŽ©į, HIV Íįźžóľ ŪôėžěźŽ•ľ ŪŹ¨Ūē®Ūēú Ž©īžó≠ž†ÄŪēėžÉĀŪÉúžĚė ŪôėžěźžóźžĄú žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžúľŽ°ú žĚłŪēī žčĚŽŹĄŪėĎžį©žĚī ŽįúžÉĚŪēėŽäĒ Í≤ĹžöįŽäĒ Žß§žöį ŽďúŽ¨ľÍ≥†, HIV Íįźžóľ ŪôėžěźžóźžĄú žĻłŽĒĒŽč§ ÍįźžóľžúľŽ°ú žĚłŪēėžó¨ Ž©īžó≠žě¨ÍĶ¨žĄĪžóľž¶Ěž¶ĚŪõĄÍĶįžĚī ŽįúžÉĚŪēėžėĎ觎äĒ Ž≥īÍ≥†ŽŹĄ žóÜŽč§.
žÉĀÍłį ŪôėžěźŽäĒ Ž≥łžõźžóź ŽāīžõźŪēėÍłį 6ÍįúžõĒ ž†ĄŽ∂ÄŪĄį žĚłŪõĄŽĎźŽ∂Ä ŪÜĶž¶ĚžĚī žěąžóąžúľŽāė Ž≥łžõźžóź ŽāīžõźŪēėÍłį 1ÍįúžõĒ ž†Ąžóź ž≤ėžĚĆžúľŽ°ú žÉĀŽ∂ÄŽāīžčúÍ≤Ĺ Í≤Äžā¨Ž•ľ žčúŪĖČ ŽįõÍ≥† ŽčĻžčú žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚĄ žßĄŽč®ŽįõžēėŽč§. ŽĒįŽĚľžĄú Ž≥ł ŪôėžěźŽäĒ Ž≥łžõźžóźžĄú HIV ÍįźžóľžĚĄ žßĄŽč®ŽįõÍłį žĶúžÜĆ 6ÍįúžõĒ ž†ĄŽ∂ÄŪĄį žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚī žěąžóąžĚĄ Í≤ÉžúľŽ°ú ŪĆźŽč®ŽźėŽ©į, žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚė žßĄŽč®žĚī Žä¶žĖīžßĄ Í≤įÍ≥ľ Ž≥łžõźžóźžĄú ž≤ėžĚĆ žÉĀŽ∂ÄŽāīžčúÍ≤Ş̥ žčúŪĖČŪēėžėĞ̥ ŽēĆ žĚīŽĮł žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚī Žß§žöį žč¨ŪēėÍ≤Ć ÍīÄžįįŽźėžóąŽč§. ŪôėžěźŽäĒ žĚīŽü¨Ūēú žÉĀŪÉúžóźžĄú Ūē≠žßĄÍ∑†ž†ú žĻėŽ£ĆŽ•ľ žčúžěĎŪēėžėÄžúľŽ©į, ŪõĄž≤úžĄĪŽ©īžó≠Í≤įŪē架̞Ěė Ž©īžó≠žĖĶž†ú žÉĀŪÉúžóźžĄú žīąÍłįžóź ž†Äžö©ŽüČ(50 mg/žĚľ)žĚė fluconazoležĚĄ Ž≥Ķžö©ŪēėžėÄÍłį ŽēĆŽ¨łžóź žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚī ŽĻ†Ž•ł žčúÍįĄ Žāīžóź Ūėłž†ĄŽźėžßÄ žēäžēėŽćė Í≤ÉžúľŽ°ú žÉĚÍįĀŽźúŽč§. Ž≥łžõźžóźžĄú fluconazoležĚĄ 100 mg/žĚľŽ°ú ž¶ĚŽüČŪēėÍ≥† Í≥†ÍįēŽŹĄ Ūē≠Ž†ąŪ䳎°úŽįĒžĚīŽü¨žä§ žĻėŽ£ĆŽ•ľ Ž≥Ďžö©Ūēú Í≤įÍ≥ľ žě•ÍłįÍįĄžóź ÍĪłž≥ź žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚī Ūėłž†ĄŽźėžóąŽč§. Ž≥ł ž¶ĚŽ°ÄžóźžĄúŽäĒ žÉĀŽ∂ÄŽāīžčúÍ≤Ĺ ŽįŹ Ž≥ĎŽ¶¨ž°įžßĀÍ≤Äžā¨žóźžĄú ž†ĄŪėēž†ĀžĚł žčĚŽŹĄ žĻłŽĒĒŽč§ž¶Ě žÜĆÍ≤¨žĚī ÍīÄžįįŽźėžĖī ž°įžßĀÍ≤Äžā¨ Í≤Äž≤īŽ°ú žßĄÍ∑† ŽįįžĖϞ̥ žčúŪĖČŪēėžßÄ žēäžēėÍ≥†, žčĚŽŹĄ žĻłŽč§Žč§ž¶ĚžĚĄ žú†ŽįúŪēú žĻłŽč§Žč§ Í∑†žĘÖžĚī fluconazoležóź ŽāīžĄĪžĚłžßÄŽ•ľ ŪôēžĚłŪēėÍłį žúĄŪēú ÍįźžąėžĄĪ Í≤Äžā¨ŽäĒ žčúŪĖČŪēėžßÄ Ž™ĽŪēėžėÄŽč§. ŪēėžßÄŽßĆ ŪôėžěźžĚė žěĄžÉĀ Í≤ĹÍ≥ľŽ•ľ žĘÖŪē©Ūēī Ž≥īžēėžĚĄ ŽēĆ fluconazoležĚĄ 100 mg/žĚľŽ°ú ž¶ĚŽüČŪēėžó¨ žě•ÍłįÍįĄ Ūą¨žó¨ŪēėÍ≥† Í≥†ÍįēŽŹĄ Ūē≠Ž†ąŪ䳎°úŽįĒžĚīŽü¨žä§ žĻėŽ£ĆŽ•ľ Ž≥Ďžö©ŪēėŽ©īžĄú žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚī Ūėłž†ĄŽźėžóąžúľŽĮÄŽ°ú azole Í≥ĄžóīžĚė Ūē≠žßĄÍ∑†ž†úžóź Ž∂ąžĚĎžĄĪžĚł žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚľ ÍįÄŽä•žĄĪžĚÄ Žß§žöį ŽāģžĚĄ Í≤ÉžúľŽ°ú žÉĚÍįĀŪēúŽč§. žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚī fluconazole Ūē≠žßĄÍ∑†ž†ú žĻėŽ£ĆŽ°ú Ūėłž†ĄŽźėŽäĒŽćį žě•ÍłįÍįĄžĚė žčúÍįĄžĚī žÜĆžöĒŽźú Í≤ÉžĚÄ Ž©īžó≠ž†ÄŪēėžÉĀŪÉúžôÄ Žä¶Í≤Ć žßĄŽč®Žźú žč¨Ūēú žčĚŽŹĄ žĻłŽĒĒŽč§ž¶Ě ŽēĆŽ¨łžĚľ Í≤ÉžĚīŽč§.
Ž©īžó≠žě¨ÍĶ¨žĄĪžóľž¶Ěž¶ĚŪõĄÍĶįžĚÄ žĚľŽįėž†ĀžúľŽ°ú HIV Íįźžóľ ŪôėžěźžóźžĄú Í≥†ÍįēŽŹĄ Ūē≠Ž†ąŪ䳎°úŽįĒžĚīŽü¨žä§ žĻėŽ£Ćžóź žĚėŪēėžó¨ ŪôėžěźžĚė Ž©īžó≠ž≤īÍ≥ĄÍįÄ ŪöĆŽ≥ĶŽźėŽ©īžĄú žó≠žĄ§ž†ĀžúľŽ°ú Í≥†ÍįēŽŹĄ Ūē≠Ž†ąŪ䳎°úŽįĒžĚīŽü¨žä§ žĻėŽ£Ć žčúžěĎ ž†Ąžóź ŽįúžÉĚŪēú ÍłįŪöĆÍįźžóľžóź ŽĆÄŪēú žóľž¶ĚŽįėžĚĎžĚī ž¶ĚÍįÄŽźėžĖī ÍłįŪöĆÍįźžóľžóź ŽĆÄŪēú žěĄžÉĀžÉĀŪÉúÍįÄ žēÖŪôĒŽźėŽäĒ Í≤ɞ̥ žĚľžĽęŽäĒ žö©žĖīŽ°úžĄú, Í≤įŪēĶ ÍįźžóľžóźžĄú ÍįÄžě• ŪĚĒŪēėÍ≤Ć ŽįúžÉĚŪēėŽäĒ Í≤ÉžúľŽ°ú Ž≥īÍ≥†ŽźėžĖī žěąŽč§[7]. žĚīžôłžóź ŪĀ¨Ž¶ĹŪ܆žĹĒžŅ†žä§(Cryptococcus), ÍĪįŽĆÄžĄłŪŹ¨ŽįĒžĚīŽü¨žä§, ž£ľŪŹźŪŹ¨žěźž∂©(Pneumocystis jirovecii), JC ŽįĒžĚīŽü¨žä§, Žč®žąúŪ󧎕īŪéėžä§ ÍįźžóľžĚī ŽŹôŽįėŽźú Í≤Ĺžöįžóź Ž©īžó≠žě¨ÍĶ¨žĄĪžóľž¶Ěž¶ĚŪõĄÍĶįžĚī ŽįúžÉĚŽźú žėąÍįÄ Ž≥īÍ≥†ŽźėžóąžßÄŽßĆ žēĄžßĀÍĻĆžßÄ žĻłŽĒĒŽč§ Íįźžóľžóź žĚėŪēėžó¨ Ž©īžó≠žě¨ÍĶ¨žĄĪžóľž¶Ěž¶ĚŪõĄÍĶįžĚī ŽįúžÉĚŪēėžėĎ觎äĒ Ž≥īÍ≥†ŽäĒ žóÜŽč§[8].
žÉĀÍłį ŪôėžěźŽäĒ Í≥†ÍįēŽŹĄ Ūē≠Ž†ąŪ䳎°úŽįĒžĚīŽü¨žä§ žĻėŽ£Ćžóź ŽĆÄŪēú ŽįĒžĚīŽü¨žä§ž†Ā, Ž©īžó≠Ūēôž†Ā ŽįėžĚĎžĚī Žß§žöį žöįžąėŪēėžėÄÍłį ŽēĆŽ¨łžóź Ž©īžó≠žě¨ÍĶ¨žĄĪžóľž¶Ěž¶ĚŪõĄÍĶįžóź žĚėŪēú žčĚŽŹĄ ŪėĎžį©ž¶ĚŽŹĄ ÍįÄŽä•Ūēú žßąŽ≥Ď Í≤ĹÍ≥ľžĚľ Í≤ÉžĚīŽč§. Í∑łŽü¨Žāė žÉĀÍłį ŪôėžěźžóźžĄú fluconazole (100 mg/žĚľ) Ūē≠žßĄÍ∑†ž†ú žĻėŽ£ĆžôÄ Í≥†ÍįēŽŹĄ Ūē≠Ž†ąŪ䳎°úŽįĒžĚīŽü¨žä§ žĻėŽ£ĆŽ•ľ žčúžěĎŪēú ŪõĄ 2ÍįúžõĒžóź ÍĪłž≥ź žĄúžĄúŪěą ž¶ĚžÉĀžĚī Ūėłž†ĄŽźėŽäĒ ŽŹôžēą ž∂Ēž†Ā žÉĀŽ∂ÄŽāīžčúÍ≤Ş̥ žčúŪĖČŪēėžßÄ žēäžēėÍłį ŽēĆŽ¨łžóź žčĚŽŹĄ žĻłŽĒĒŽč§ž¶Ěžóź žĚėŪēú žóľž¶Ě žÜĆÍ≤¨žĚī ŽāīžčúÍ≤Ĺž†Ā, ž°įžßĀŪēôž†ĀžúľŽ°ú žēÖŪôĒŽźėÍ≥† žěąžóąŽäĒžßÄŽ•ľ ÍįĚÍīÄž†ĀžúľŽ°ú ŪôēžĚłŪē† žąė žóÜžóąÍ≥†, ŽėźŪēú Žč§Ž•ł Ž≥ĎžõźÍ∑†žóź žĚėŪēú ž∂ĒÍįÄž†ĀžĚł ÍłįŪöĆÍįźžóľž¶ĚžĚī ŽįúžÉĚŪēėžėÄŽäĒžßÄŽŹĄ ŪôēžĚłŪē† žąė žóÜžóąŽč§. žĚīŽü¨Ūēú Í≤Äžā¨Žď§žĚī žčúŪĖČŽźėžóąŽč§Ž©ī žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚÍ≥ľ Ž©īžó≠žě¨ÍĶ¨žĄĪžóľž¶Ěž¶ĚŪõĄÍĶį žā¨žĚīžĚė žĚłÍ≥ľÍīÄÍ≥ĄŽ•ľ žěÖž¶ĚŪē† žąė žěąžóąžĚĄ Í≤ÉžĚīŽč§. ž†ÄžěźŽď§žĚÄ Ž©īžó≠Í≤įŪēćžÉĀŪÉúžĚė HIV Íįźžóľ ŪôėžěźžóźžĄú žč¨Ūēú žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžúľŽ°ú fluconazole Ūē≠žßĄÍ∑†ž†ú žĻėŽ£ĆžôÄ Í≥†ÍįēŽŹĄ Ūē≠Ž†ąŪ䳎°úŽįĒžĚīŽü¨žä§ žĻėŽ£ĆŽ•ľ žčúŪĖČŪēú ŪõĄ žčĚŽŹĄ žĻłŽĒĒŽč§ž¶ĚžĚÄ Ūėłž†ĄŽźėžóąžßÄŽßĆ ŽįėŽ≥Ķž†ĀžĚł žčĚŽŹĄŪėĎžį©ž¶ĚžĚī ŽįúžÉĚŪēú 1žėąŽ•ľ Í≤ĹŪóėŪēėžėÄÍłįžóź Ž≥īÍ≥†ŪēėŽäĒ ŽįĒžĚīŽč§.




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






