항갑상선제 치료 중 빈혈과 혈소판감소증으로 발현된 전신성홍반성낭창
A Case of Systemic Lupus Erythematosus Manifested as Anemia and Thrombocytopenia during Antithyroid Drug Treatment
Article information
Abstract
저자들은 항갑상선제 치료 중 빈혈과 혈소판감소증으로 발현된 전신성홍반성낭창을 경험하였다. 그레이브스병이 있는 39세 여자 환자가 빈혈과 혈소판감소증으로 입원하였다. 환자는 안티로이드로 치료하다 입원 한 달 전 메티마졸로 변경하였다. 가능한 여러 원인에 대해 검사하였고 환자는 신장 이상, 혈액 이상, 항인지질항체와 항핵항체 양성인 것이 발견되었다. 환자는 그레이브스병에 동반된 전신성홍반성낭창으로 진단되었고 스테로이드 치료에 좋은 반응을 보였다.
Trans Abstract
We encountered a patient with systemic lupus erythematosus that manifested as anemia and thrombocytopenia during antithyroid drug treatment. A 39-year-old woman with Graves’ disease was admitted with anemia and thrombocytopenia. She had been treated with propylthiouracil, but had switched to methimazole one month prior to admission. We evaluated many possible causes and found that the patient had renal disorder and hematologic disorder, and was positive for antiphospholipid and antinuclear antibodies. She was diagnosed with systemic lupus erythematosus associated with Graves’ disease and was successfully treated with corticosteroids. (Korean J Med 2012;82:232-235)
서 론
보통 자가면역 질환은 동일한 환자에서 함께 존재하는 경향이 있다[1]. 자가면역 질환 중 대표적인 전신성홍반성낭창에서 그레이브스병의 유병률은 저자에 따라 다소 차이를 보이나 외국 문헌에서 0-8.9% 가량으로 보고되고 있으며, 국내에서도 4.8%로 보고된 연구가 있다[2,3]. 그레이브스병에서 전신성홍반성낭창의 유병률은 연구된 바가 거의 없으나 최근 연구에 따르면 그레이브스병의 9.67% 가량이 다른 자가면역 질환과 동반되며, 그중 전신성홍반성낭창은 전체 그레이브스병의 0.54%에서 동반된다[1].
항갑상선제는 그레이브스병 치료에 50년 이상 사용되어 왔으며 간혹 무과립구증이나 중독성 간염 등의 치명적인 부작용이 있는 경우를 제외하고는 대체로 안전하다[4]. 하지만 드물게 재생불량성 빈혈, 혈소판감소증 등이 나타날 수 있는데 이런 혈액학적 이상은 이에 동반된 자가면역 질환에 의해서도 나타날 수 있으므로 초기에는 항갑상선제에 의한 부작용인지 아니면 동반된 자가면역 질환에 의한 증상인지 감별이 어려울 수 있어 주의가 필요하다.
저자들은 그레이브스병으로 항갑상선제 치료 중 빈혈과 혈소판감소증으로 발현된 전신성홍반성낭창 1예를 경험하였기에 문헌고찰과 함께 보고하는 바이다.
증 례
환 자: 고○○, 여자, 39세
주 소: 호흡곤란, 어지러움
현병력: 간헐적인 가슴 두근거림으로 1년 전 개인의원에서 그레이브스병 진단받고 안티로이드 1일 300 mg 복용하던 중 연고지 관계로 본원 내분비내과 내원하여 메티마졸 1일 10 mg으로 변경 2주 뒤부터 호흡곤란, 어지러움 있었으며 변경 한 달 뒤 시행한 혈액 검사상 빈혈과 혈소판감소증 소견 보여 입원하였다.
과거력: 2회 유산한 과거력 외 특이사항 없었다.
가족력: 특이사항 없었다.
신체 검사 소견: 입원 당시 혈압 132/83 mmHg, 맥박수 89 회/분, 호흡수 14회/분, 체온은 37.2℃였다. 급성병색을 보였으며 의식은 명료하였다. 결막은 창백하였고 공막의 황달은 없었다. 경부에서 갑상선은 촉진상 약간 커져있었으며 안구돌출은 없었다. 흉부 청진상 호흡음은 정상이었고, 심음은 규칙적이었으며 심잡음은 들리지 않았다. 복부 검진상 압통 및 반사통은 없었고 간과 비장은 만져지지 않았고 양 하지에 함요부종은 없었다.
방사선학적 소견: 흉부 단순 촬영상 정상이었다.
혈액 검사 소견: 입원 당시 말초혈액 검사에서 백혈구 6,740/μL (다형백혈구 66%), 헤마토크리트 19.8%, 혈색소 6.6 g/dL, 혈소판 10,000/μL, 망상적혈구 23.5%였고, 프로트롬빈 시간은 10.8초(100%), 활성화 부분트롬보플라스틴 시간은 30.6초였다. 혈청 생화학 검사에서 총 단백 7.1 g/dL, 알부민 4.3 g/dL, 총 빌리루빈 2.3 mL/dL, 직접 빌리루빈 0.7 mg/dL, AST/ALT 95/30 IU/L, BUN/Cr 17.8/0.9 mg/dL, Na/K/Cl/tCO2 137/4.3/100/22 mmol/L였다. LDH는 1630 IU/L로 증가해 있었으며 합토글로빈은 < 10 mg/dL로 감소해 있었다. 비타민 B12 888 pg/mL, 엽산 7.17 ng/mL였고, 혈청 철 251 μg/dL, 총철결합능 282 μg/dL, 페리틴 468.5 ng/mL였다. 직접 coombs 검사, PNH 검사 모두 음성이었으며 C3 62.7 mg/dL, C4 13.67 mg/dL였다.
소변 검사 소견: 임의뇨 소변 검사상 비중 1.021, pH 6.0, 단백질(2+), 적혈구(3+), 백혈구(-)였으며 24시간 소변 검사상 요단백 배설량은 1,015 mg/일로 증가해있었다.
면역화학 검사 소견: 항핵항체는 1:160으로 양성(homogenous)이었으며 항DNA항체, 항RNP항체, 항Sm항체, 항Ro항체, 항La항체 음성, 항beta2GP1 IgG 양성(54.6), 항beta2GP1 IgM 음성이었으며 P-ANCA, C-ANCA 모두 음성이었다.
내분비기능 검사 소견: 처음 본원 내분비내과 내원 당시 T3 2.87 ng/mL, free T4 1.47 ng/dL, TSH < 0.025 mIU/L, 항 TSH 수용체항체 26.95 IU/L, 항갑상선글로불린항체 < 10 IU/mL, 항마이크로솜항체 < 5 IU/mL였으며 입원 당시 T3 1.76 ng/mL, free T4 1.40 ng/dL, TSH < 0.025 mIU/L였다.
골수 검사 소견: 말초혈액 도말 소견에서는 큰적혈구성 저색소성 빈혈 및 분열적혈구(3+) 소견 보였다. 골수의 조직검사상 세포충실도가 증가해 있었으며 거대핵세포가 증가해있어 빈혈은 말초에 의한 것으로 보였다.
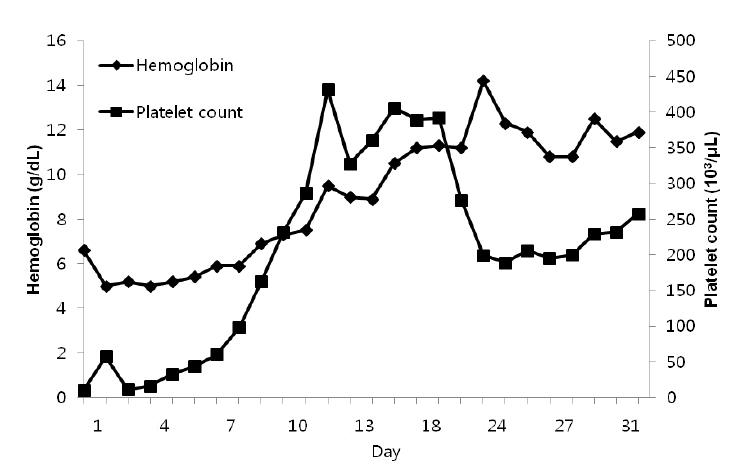
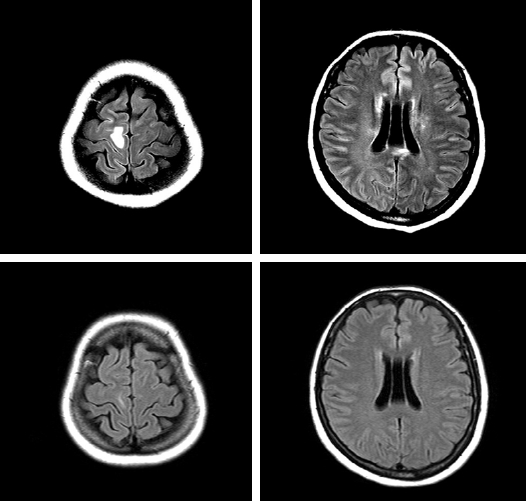
치료 및 경과: 입원 당시 메티마졸 부작용으로 인한 빈혈과 혈소판감소증 고려하였으나 용혈성 빈혈 소견 보여 다른 자가면역 질환 동반 가능성 있어 자가항체 및 골수 검사 시행하였으며 메티마졸은 중단하고 혈소판 수혈하였다. 입원 3일째부터 덱사메타손 1일 20 mg 정주 시작하였고, 빈혈과 혈소판감소증은 점차 호전되기 시작하였다(Fig. 1). 환자는 전신성홍반성낭창으로 인한 빈혈과 혈소판감소증으로 판단되어 입원 9일째부터 프레드니솔론 1일 60 mg으로 변경 유지하였으나 다시 혈소판 감소 소견 보이며 입원 23일째 갑자기 양하지 무력감 호소하여 시행한 뇌 자기공명영상 검사상신경계 루푸스 소견 보여 입원 24일째부터 3일간 메틸프레드니솔론 충격요법(1일 1,000 mg)을 실시하였고, 입원 27일째부터 한 달 간격으로 싸이클로포스파미드 충격요법(750 mg/m2)을 시작하였다(Fig. 2). 이후 양하지 무력감은 호전되었고 혈소판 수치는 회복, 유지되었다. 그레이브스병에 대해서는 다시 안티로이드 1일 100 mg 복용 시작하였으며 전신성홍반성낭창에 대해 스테로이드 유지, NASIDs, hydroxychloroquine 투여하며 안정화된 상태로 퇴원하여 현재 외래 추적관찰 중이다.
고 찰
전신성홍반성낭창은 자가항체 및 면역 복합체에 의해 신체의 여러 조직 및 세포들이 손상을 받는 대표적인 자가면역 질환으로 다른 여러 자가면역 질환과 동반할 수 있다. 전신성홍반성낭창에서 갑상선 질환이 동반되는 경우는 흔하며 많은 임상연구에서 전신성홍반성낭창 환자에서 갑상선에 대한 자가항체의 빈도가 높은 것을 보여주었다[2,3,5]. 또한 대부분의 연구에서 그레이브스병보다는 하시모토갑상선염이 더 많이 동반되는 것을 보여주었다. 한편 갑상선 질환에서 다른 자가면역 질환이 동반되는 빈도를 연구한 것은 많지 않다. 최근 영국에서 3,286명의 갑상선 질환 환자를 대상으로 한 연구에서는 2,791명의 그레이브스병 환자에서 9.76%, 495명의 하시모토갑상선염 환자에서 14.3%가 다른 자가면역 질환을 동반하였고 그중에서 류마티스 관절염이 가장 많은 비율(각각, 3.15%, 4.24%)을 차지했다[1]. 이 연구에서 전신성홍반성낭창이 차지하는 비율은 그레이브스병 환자에서 0.54%, 하시모토갑상선염 환자에서 0.61%로 일반인구(0.027%)에 비해 상대위험도가 10배 이상 높았다.
항갑상선제의 혈액학적인 부작용은 무과립구증, 재생불량성 빈혈, 혈소판감소증 등이 있다. 무과립구증은 가장 치명적인 부작용으로 안티로이드 투여 환자에서 0.37%, 메티마졸 투여 환자에서 0.35% 정도 발생한다[6]. 이에 비해 재생불량성 빈혈과 혈소판감소증은 매우 드물다[4]. 재생불량성 빈혈은 지금까지 30여 건이 보고되었는데 메티마졸에 의한 것이 32건, 안티로이드에 의한 것이 2건이다[7]. 모두 무과립구증을 함께 동반하였으며 골수줄기세포에 대한 자가체액면역반응에 의한 것으로 보고 있다[8]. 용혈성 빈혈이 나타나는 경우는 극히 드물지만 그레이브스병과 관련하여 자가면역성 용혈성 빈혈과 특발성 혈소판 감소성 자반병이 동반되는 에반스 증후군(EVANS syndrome)이 보고되고 있다[9]. 그러나 본 증례의 환자는 직접 coombs 검사 음성이었으며 전신성홍반성낭창이라는 기저 질환이 발견되었다. 전신성홍반성낭창에 동반되는 혈액 질환으로 용혈성 빈혈이나 혈소판감소증, 백혈구 감소가 있을 수 있고, 전혈구 감소가 동반되는 경우가 있으나 재생불량성 빈혈이 동반되는 경우는 드문 편이다[10]. 본 증례의 환자처럼 그레이브스병이 있는 환자에서 전신성홍반성낭창이 혈액 질환으로 발현할 때 초기에는 항갑상선제 사용으로 인한 부작용으로 간과할 수 있기 때문에 감별에 대한 주의가 필요하다.
전신성홍반성낭창의 진단기준에 해당하는 질환들로 피부병변이나 관절질환, 심장, 신장, 신경계 등의 장기 손상과 혈액, 면역계 등의 이상소견이 흔히 관찰되며 다수의 병변이 동시에 관찰되기도 한다. 본 증례의 환자는 진단기준에 해당하는 것으로 하루 단백뇨 500 mg 이상의 신장 이상, 용혈성 빈혈과 혈소판감소증의 혈액 이상, 항beta2GP1 IgG 양성으로 항인지질항체 양성, 항핵항체 양성이었으며 이상 네 가지 기준을 만족하여 전신성홍반성낭창으로 진단을 하였다.
전신성홍반성낭창과 그레이브스병이 함께 존재하는 메커니즘은 잘 알려져 있지 않다. 아마도 전신성홍반성낭창에서 다클론성 B세포의 활성화 결과 다양한 자가항체들이 생성되며, 그 결과 갑상선을 자극하는 항체가 생성되어 그레이브스병을 유발할 것으로 생각되고, 또한, 다양한 유전적, 환경적 요인이 작용할 것으로 보인다[3]. 그리고 본 증례처럼 그레이브스병이 전신성홍반성낭창보다 먼저 발생하는 경우도 있고, 일부는 항갑상선제 자체가 약물 유발성 전신성홍반성낭창을 일으키기도 하고 약물에 의해 전신성홍반성낭창의 증상이 악화되기도 한다. 약물 유발성 전신성홍반성낭창은 원인 약물을 대개 수개월에서 수년 복용 시 발생하며 항핵항체 양성과 함께 발열, 관절염, 근육통, 장막염의 증상이 흔하고 신장이나 뇌를 거의 침범하지 않으며 혈액학적 이상을 보이는 경우는 드물다. 본 증례의 경우 전신성홍반성낭창의 진단기준을 만족하며 혈액학적 이상을 보이고 신경계 루프스 소견을 보였기 때문에 약물 유발성 전신성홍반성낭창보다는 그레이브스병에 동반된 전신성홍반성낭창에 합당하다.
비록 갑상선 항체나 갑상선 질환이 전신성홍반성낭창의 진단기준에는 포함되지 않으나 전신성홍반성낭창 환자에서 갑상선기능 검사와 갑상선초음파 검사를 권장한다[5]. 그레이브스병에서도 전신성홍반성낭창이 동반될 수 있으며 본 증례에서처럼 그레이브스병을 가진 환자가 새롭거나 비특이적인 증상을 보이면 다른 자가면역 질환이 동반되었을 가능성에 대해 고려해야 한다. 그리고 앞으로 더 많은 환자들에서 그레이브스병에서 전신성홍반성낭창의 유병률과 예후를 포함한 임상적 연구가 더 진행되어야 할 것이다.
본 증례의 환자는 그레이브스병으로 항갑상선제 투여 중 빈혈과 혈소판감소증으로 입원하여 항갑상선제의 드문 부작용 가능성에 대해 생각하였으나 검사 결과 전신홍반성낭창으로 인한 빈혈과 혈소판감소증으로 스테로이드 치료에 좋은 반응을 보였으며 이에 문헌고찰과 함께 보고하는 바이다.