ьДЬ ыба
ьХЕьД▒ ьвЕьЦСьЭА ьЮДьЛаьЭШ ьХ╜ 0.1%ьЧРьДЬ ы░Ьъ▓мыРШыКФыН░ ъ▓░эШ╝ъ│╝ ьЮДьЛаьЭШ эПЙъ╖аыВШьЭ┤ъ░А ьжЭъ░АэХШыКФ эШДьЛдьЭД ъ│аыадэХа ыХМ ьЭ┤ ы░ЬьГЭыеаьЭА ьаРь░и ыНФ ьжЭъ░АэХа ъ▓ГьЬ╝ыбЬ эМРыЛиыРЬыЛд[1]. ьЮДьЛаэХЬ ьЧмьД▒ьЧРьДЬьЭШ эПРьХФ ы░ЬьГЭьЭА ыздьЪ░ ыУЬым╝ьЦ┤ ьаАьЮРыУдьЭ┤ ъ▓АьГЙэХЬ ы░ФьЧР ьЭШэХШый┤ ьзАъ╕Иъ╣МьзА ьаДьД╕ъ│ДьаБьЬ╝ыбЬ 44ьШИъ░А ы│┤ъ│аыРШьЧИъ│а, ъ╡ныВ┤ьЧРьДЬыКФ 1ьШИызМьЭ┤ ы│┤ъ│аыРЬ ы░Ф ьЮИыЛд[2]. ъ╡ныВ┤ ьЧмьД▒ьЧРьДЬ эПРьХФ ы░ЬьГЭыеаьЭА ьаДь▓┤ ьХЕьД▒ ьзИэЩШ ьдС 5ы▓Иьз╕ые╝ ь░иьзАэХШъ│а ьЮИьЬ╝ый░ ьВмызЭыеаьЭА 2ьЬДьЧР эХ┤ыЛ╣ эХЬыЛд[3]. ьжЭъ░АэХШыКФ ьЧмьД▒ эЭбьЧ░ ьЭ╕ъ╡мьЧР ы╣Дь╢ФьЦ┤ ы│╝ ыХМ, ьХЮьЬ╝ыбЬ ьЧмьД▒ьЧРьДЬьЭШ эПРьХФьЭА ьжЭъ░АэХа ъ▓ГьЭ┤ый░ ьЮДьЛаэХЬ ьЧмьД▒ьЧРьДЬьЭШ эПРьХФ ьЧньЛЬ ьжЭъ░АэХа ъ▓ГьЬ╝ыбЬ ьГЭъ░БыРЬыЛд. ыМАы╢Аы╢ДьЭШ эПРьХФьЭА ьЮРъ░Б ьжЭьГБьЭ┤ ыКжьЦ┤ ьзДэЦЙыРЬ ьГБэГЬьЧРьДЬ ы░Ьъ▓мыРШый░ ьЭ┤ыбЬ ьЭ╕эХ┤ ьИШьИаьаБ ь╣ШыгМы│┤ыЛдыКФ ы│╡эХйэХньХФэЩФэХЩьЪФы▓ХьЬ╝ыбЬ ь╣ШыгМэХШъ▓М ыРШыКФыН░, ьЮДьВ░ы╢АьЧРьДЬьЭШ эПРьХФьЭАX-ьДа ь┤мьШБ ыУ▒ьЭШ ы░йьВмьДаэХЩьаБ ъ▓АьВмъ░А ьЪйьЭ┤эХШьзА ьХКьХД эК╣эЮИ ьзДыЛиьЭ┤ ыКжьЦ┤ьзАыКФ ъ▓╜ьЪ░ъ░А ызОыЛд. ьаАьЮРыУдьЭА 36ьД╕ ь┤ИьЮДы╢АьЧРьДЬ ы░ЬьГЭэХЬ эПРьХФ 1ьШИые╝ ъ▓╜эЧШэХШьШАъ╕░ьЧР ым╕эЧМъ│аь░░ъ│╝ эХиъ╗Ш ьЭ┤ые╝ ы│┤ъ│аэХШъ│аьЮР эХЬыЛд.
ьжЭ ыбА
эЩШ ьЮР: ьЧмьЮР, 36ьД╕
ьг╝ ьЖМ: 3ьЭ╝ъ░Д ьзАьЖНыРЬ ъ╕░ь╣и
эШДы│Сыае: эЩШьЮРыКФ ь┤ИьЮДы╢АыбЬ ьЮДьЛа ьдС эК╣ьЭ┤ ьжЭьГБ ьЧЖыЛдъ░А ьЮДьЛа 29ьг╝ьЧР 3ьЭ╝ъ░Д ьзАьЖНыРЬ ъ╕░ь╣иъ│╝ ьЪ░ь╕б ъ▓╜ы╢А ьвЕъ┤┤ые╝ ьг╝ьЖМыбЬ ыВ┤ьЫРэХШьШАыЛд.
ъ│╝ъ▒░ыае, ъ░Аьб▒ыае ы░П ьВмэЪМыае: ъ▓░эХ╡ьЭШ ъ│╝ъ▒░ыаеьЭА ьЧЖьЧИьЬ╝ый░, ы╢Аыки эШХьаЬ ьдСьЧР ьХЕьД▒ьвЕьЦСьЭШ ы│СыаеьЭА ьЧЖьЧИъ│а эЭбьЧ░ыае ыШРэХЬ ьЧЖьЧИыЛд.
ьЭ┤эХЩьаБ ьЖМъ▓м: ыВ┤ьЫР ыЛ╣ьЛЬ ызМьД▒ ы│СьГЙьЭД ыЭДъ│а ьЮИьЧИьЬ╝ый░ эШИьХХ 110/80 mmHg, ызеы░Х 95эЪМ/ы╢Д, эШ╕эЭбьИШ 30эЪМ/ы╢Д, ь▓┤ьШи 38тДГьШАыЛд. ьЪ░ьГБы╢АьЭШ ъ▒░ь╣Ь эШ╕эЭбьЭМ ы░П ьИШэПмьЭМьЭ┤ ь▓ньзДыРШьЧИьЬ╝ый░ ьЪ░ь╕б ы╣ЧьЮе ьЬД ыж╝эФДьаИ ы░П ьвМь╕б ъ▓╜ы╢А эЫДьЬДьЧР 2 cm ъ░АыЯЙьЭШ ыЛиыЛиэХШый░ ыИДыжД эЖ╡ьжЭьЭ┤ ьЧЖыКФ ьвЕъ┤┤ъ░А ь┤ЙьзАыРШьЧИыЛд.
ъ▓АьВмьЛд ьЖМъ▓м: ызРь┤ИэШИьХб ъ▓АьВмьГБ ы░▒эШИъ╡м 16,500/uL эШИьГЙьЖМ 10.9 g/dL эШИьЖМэМР 301,000/uLьЭ┤ьЧИъ│а ьГЭэЩФэХЩъ▓АьВмьЧРьДЬыКФ ыЭ╜эК╕ьВ░эГИьИШьЖМэЪиьЖМ 556 IU/L, ьХМь╣┤ыжмьД▒ ьЭ╕ьВ░ы╢ДэХ┤эЪиьЖМ 334 IU/LыбЬ ьжЭъ░АэХЬ ьЖМъ▓м ьЩ╕ьЧР эК╣ьЭ┤ ьЖМъ▓м ьЧЖьЧИыЛд. ъ░ЭыЛ┤ ьД╕ъ╖а ы░░ьЦС ы░П ъ░ЭыЛ┤ эХньВ░ъ╖а ыПДызР ъ▓АьВмыКФ ьЭМьД▒ьЭ┤ьЧИыЛд.
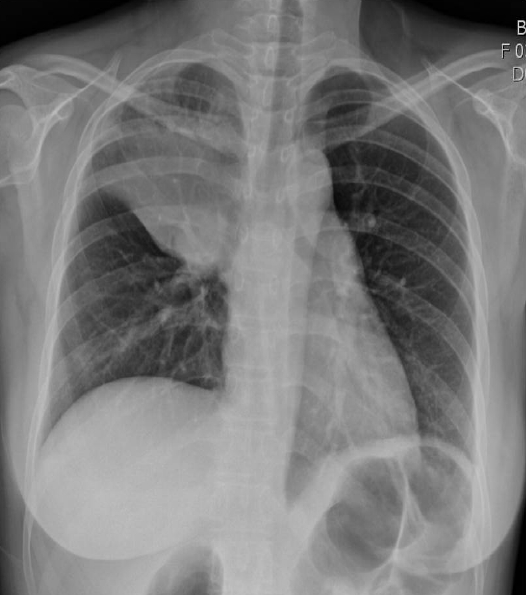
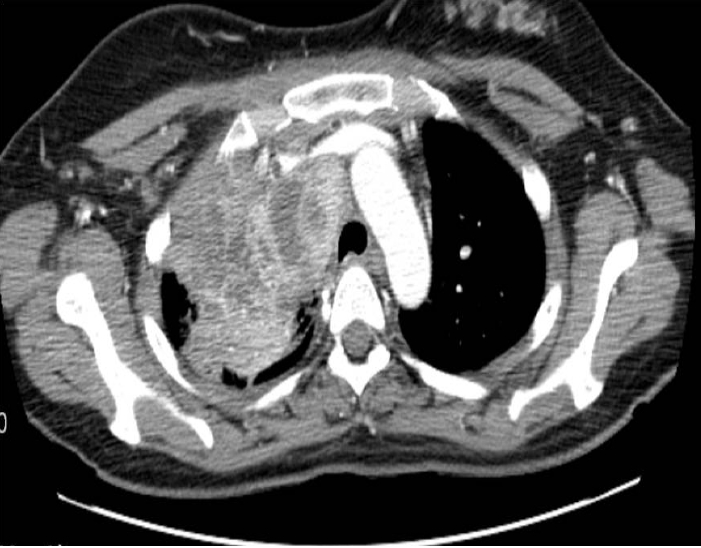
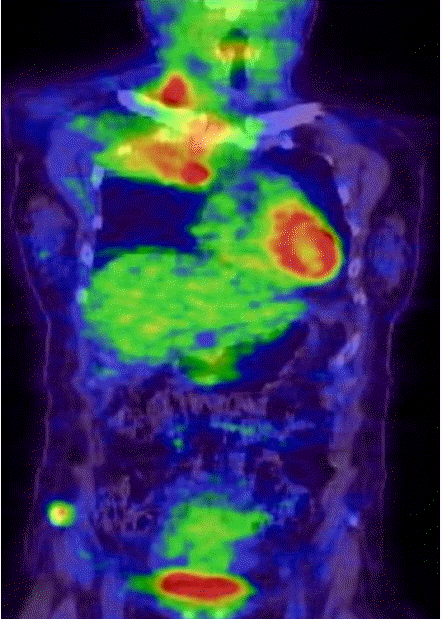
ы░йьВмьДаэХЩьаБ ьЖМъ▓м: эЭЙы╢А ьЧСьКдьДаьГБ ьЪ░ьГБы╢АьЭШ ьвЕъ┤┤ ы░П ым┤ъ╕░эПРъ░А ъ┤Аь░░(Fig. 1)ыРШьЧИъ│а эЭЙы╢А ь╗┤эУиэД░ыЛиь╕╡ь┤мьШБ(computed tomography, CT)ьЧРьДЬыКФ ьЪ░ьГБьЧ╜ьЧР 7.5 cmьЭШ ьвЕъ┤┤ьЩА ьЭ┤ыбЬ ьЭ╕эХЬ ым┤ъ╕░эПРъ░А ъ┤Аь░░ыРШьЧИыЛд. ьЭ┤ ьвЕъ┤┤ыКФ ьГБыМАьаХызеъ│╝ ьвЕъ▓йэЭЙызЙьЭД ь╣иы▓ФэХШъ│а ьЮИьЧИьЬ╝ый░ ьЪ░ь╕б ы╣ЧьЮе ьЬД ыж╝эФДьаИъ│╝ ъ▓╜ы╢А эЫДьЬД ыж╝эФДьаИьЭШ ьвЕыМАъ░А ъ┤Аь░░ыРШьЧИыЛд(Fig. 2). ыЗМ ьЮРъ╕░ъ│╡ыкЕьШБьГБьЧРьДЬ ьб░ьШБ ьжЭъ░ХыРШыКФ ыЛдьИШьЭШ ьаДьЭ┤ ъ▓░ьаИьЭ┤ ъ┤Аь░░ыРШьЧИьЬ╝ый░, ь╢ЬьВ░ эЫД ьЛЬэЦЙэХЬ ьЦСьаДьЮРы░йь╢ЬыЛиь╕╡(positron emission tomography, PET) ь┤мьШБьГБ эПР ьЪ░ьГБьЧ╜ьЭШ ьвЕъ┤┤ьЩА ыЛдьИШьЭШ ыж╝эФДьаИ ы░П ъ│и ьаДьЭ┤ ьЖМъ▓мьЭ┤ ъ┤Аь░░ыРШьЦ┤ ы│Съ╕░ыКФ T4N3M1bьЧР эХ┤ыЛ╣ыРШьЧИыЛд(Fig. 3).
ъ╕░ъ┤АьзА ыВ┤ьЛЬъ▓╜ ъ▓АьВм ьЖМъ▓м: ьЪ░ь╕б ьг╝ъ╕░ъ┤АьзА ьЫРьЬДы╢АьЧР ъ╕░ъ┤АьзА ьЩ╕ы╢АьЧРьДЬ ыИМыадьДЬ ы░ЬьГЭэХШыКФ ьаРызЙ ьГБьК╣ьЭ┤ ъ┤Аь░░ыРШьЧИыЛд. ьЪ░ьГБьЧ╜ ъ╕░ъ┤АьзА ъ╕░ьЛЬы╢АьЧР эЩХьЛдэХЬ ъ╕░ъ┤АьзА ыВ┤ ьвЕъ┤┤ыКФ ъ┤Аь░░ыРШьзА ьХКьХШьЬ╝ыВШ ьЪ░ьГБьЧ╜ ъ╕░ъ┤АьзА ьаДь▓┤ъ░А ъ╕░ъ┤АьзА ьЩ╕ы╢АьЭШ ьвЕъ┤┤ьЧР ьЭШэХ┤ ыИМыадьДЬ ьЩДьаД эПРьЗДыРШьЦ┤ ьЮИьЧИыЛд.
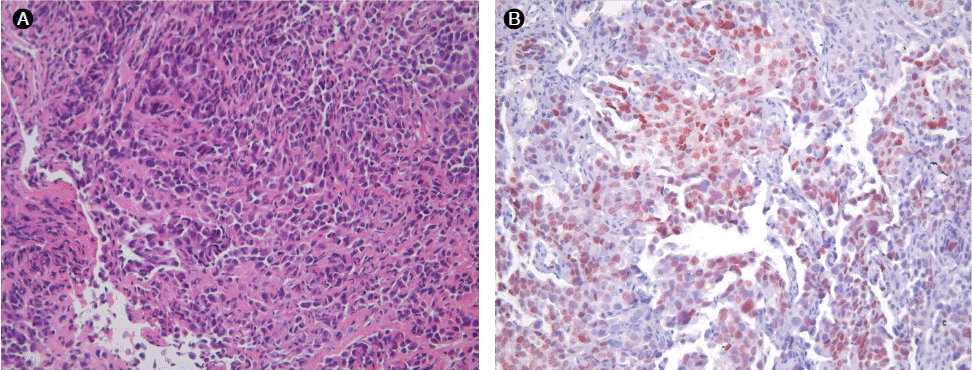
ы│Сыжм ьб░ьзБэХЩ ьЖМъ▓м: ъ▓╜ъ╕░ъ┤АьзАэПРьГЭъ▓АьЧРьДЬ ьвЕьЦСьЭА ьДаьД╕эПмьХФ ьЖМъ▓мьЭД ы│┤ьЭ┤ъ│а ьЮИьЧИьЬ╝ый░ ый┤ьЧнэЩФэХЩьЧ╝ьГЙьГБ creatine kinase-7 ы░П thyroid transcription factor-1 ьЦСьД▒ьЬ╝ыбЬ ьЫРы░ЬьД▒ эПРьХФьЧР эХйыЛ╣эХШьШАыЛд(Fig. 4). ьГБэФ╝ьД╕эПмьД▒ьЮеьЭ╕ьЮР ьИШьЪйь▓┤(epidermal growth factorreceptor, EGFR) ы│АьЭ┤ыКФ ьЧСьЖР 18, 19, 20, 21ьЧРьДЬ ыкиыСР ьЭМьД▒ьЭ┤ьЧИыЛд.
ъ▓╜ ъ│╝: Cefoperazoneъ│╝ sulbactam эИмьЧм эЫД ы░ЬьЧ┤ ьжЭьД╕ъ░А ьЖМьЛдыРШъ│а ы░▒эШИъ╡м ьжЭъ░АьжЭьЭ┤ ъ░РьЖМэХШый┤ьДЬ эЩШьЮРьЭШ ьГБэГЬыКФ ьХИьаХэЩФыРШьЧИыЛд. ьГБыМАьаХызе ьжЭэЫДъ╡░ьЭ┤ыВШ ыЗМьаДьЭ┤ыбЬ ьЭ╕эХЬ ьЛаъ▓╜эХЩьаБ ьжЭьД╕ыКФ ьЧЖьЧИьзАызМ эПРьХФ 4ъ╕░ ы░П эПРыа┤ ьЮмы░Ь ыУ▒ьЭД ъ│аыадэХШьЧм ьжЙъ░БьаБьЭ╕ ь╢ЬьВ░ ы░П эХньХФ ь╣ШыгМые╝ ьЛЬьЮСэХШыКФ ы░йьХИьЧР ыМАэХ┤ ьВ░ы╢АьЭ╕ъ│╝ ы░П ьЖМьХДъ│╝ эШСьзДьЭД ьЛЬэЦЙэХШьШАьЬ╝ый░ эЩШьЮР ы░П ы│┤эШ╕ьЮРьЩА ьГБьЭШэХШьШАыЛд. эХШьзАызМ эЩШьЮРъ░А эГЬьХДьЭШ эПРьД▒ьИЩьЭ┤ ьЩДыгМыРШыКФ ьЮДьЛа 34ьг╝ъ╣МьзА ьЮДьЛаьЭД ьЬаьзАэХШъ╕░ые╝ ъ░ХыаеэЮИ эЭмызЭэХШьЧм ьЭСъ╕Й ьГБэЩй ы░ЬьГЭ ьЛЬ ьаЬьЩХьаИъ░ЬьИаьЭШ ъ░АыКеьД▒ьЭД эЩШьЮР ы░П ы│┤эШ╕ьЮРьЩА ыЕ╝ьЭШэХЬ эЫД ьВ░ыкиые╝ ый┤ы░АэЮИ ъ┤Аь░░эХШый░ ьЮДьЛа 34ьг╝ьЧР ьШИьаХьаЬьЩХьаИъ░ЬьИаьЭД ьЛЬэЦЙэХШъ╕░ыбЬ ьШИьаХэХШьШАыЛд. ъ╖╕ыЯмыВШ эЩШьЮРыКФ ьЮДьЛа 30ьг╝ьЧР ьаАьВ░ьЖМьжЭ ьЖМъ▓мьЭД ы│┤ьЭ┤ый┤ьДЬ ы╣ДьИШь╢Хъ▓АьВмьГБ эГЬьХДъ│дыЮА эШДьГБьЭ┤ ъ┤Аь░░ыРШьЦ┤ ьЭСъ╕Й ьаЬьЩХьаИъ░ЬьИаьЭД ьЛЬэЦЙэХШьШАыЛд. ьЭСъ╕Й ьаЬьЩХьаИъ░ЬьИа ьЛЬэЦЙ эЫД эГЬьЦ┤ыВЬ ьХДъ╕░ьЭШ ьХДэФДъ░А(Apgar) ьаРьИШыКФ 4ьаР, 6ьаРьЭ┤ьЧИъ│а, ьаАьВ░ьЖМьжЭ ьжЭьД╕ые╝ ы│┤ьЧм ьЛаьГЭьХД ьдСэЩШьЮРьЛдыбЬ ьШоъ▓иьа╕ ь╣ШыгМы░ЫьХШыЛд. эГЬьХДыКФ ь╢ЬьВ░ 2ьг╝ эЫД эМиэШИьжЭ ьжЭьД╕ъ░А ъ┤Аь░░ыРШьЦ┤ ъ╕░ъ┤АыВ┤ьВ╜ъ┤А ы░П эХньГЭьаЬ ь╣ШыгМ ыУ▒ьЭД ьЛЬэЦЙ ы░ЫьХШьЬ╝ый░ ь╢ЬьВ░ 3ъ░ЬьЫФ эЫД ьаХьГБьаБьЭ╕ ьГБэГЬыбЬ эЗ┤ьЫРэХШьШАъ│а эШДьЮм эГАы│СьЫР ьЖМьХДъ│╝ьЧРьДЬ ь╢ФьаБъ┤Аь░░ ьдСьЭ┤ыЛд. ьЮДьГБьаБьЬ╝ыбЬ ьВ░ыкиыбЬы╢АэД░ эПРьХФьЭШ ьаДьЭ┤ъ░А ьЭШьЛмыРШыКФ ьЖМъ▓мьЭА ьЧЖьЧИыЛд.
эЩШьЮРыКФ 2ьг╝ъ░Д ыЗМ ьаДьЭ┤ьЧР ыМАэХЬ ы░йьВмьДа ь╣ШыгМ(300 cGy ├Ч 10эЪМ; ь┤Э 3,000 cGy)ые╝ ьЛЬэЦЙэЦИьЬ╝ый░ ъ╖╕ эЫД 1ь░и ьХ╜ьаЬыбЬ cisplatin-pemetrexedьЭД эИмьЧмэХШьШАыЛд. 1ь░и эХньХФ ь╣ШыгМ 1эЪМ ьЛЬэЦЙэХЬ эЫД ьдСьД▒ъ╡м ъ░РьЖМьжЭы░П ьЧ┤ьЭ┤ ы░ЬьГЭэХШьЧм ъ╖╕ ьЭ┤эЫДьЧРыКФ pemetrexed ыЛиыПЕьЬ╝ыбЬ 2эЪМ ыНФ эИмьЧмэХШьШАыЛд. ы░ШьЭСэПЙъ░АыбЬ ьЛЬэЦЙэХЬ эЭЙы╢А CTьГБ эПРьХФьЭ┤ ьзДэЦЙэХШьЧм 2ь░и ьХ╜ьаЬыбЬ gefitinibьЭД эИмьЧмэХШьШАьЬ╝ыВШ эПРьХФьЭА ьаРь░и ьзДэЦЙэХШьШАъ│а эПРыа┤, ъ╕ЙьД▒ ьЛаы╢АьаД ыУ▒ьЭ┤ ы░ЬьГЭэХШьЧм ьзДыЛи 95ьЭ╝ьз╕ ьВмызЭэХШьШАыЛд.
ъ│а ь░░
ьЮДьЛа ьдС ы░ЬьГЭэХШыКФ эПРьХФьЭШ ьжЭьГБьЭА ьаХьГБьЭ╕ьЭШ эПРьХФъ│╝ эБмъ▓М ыЛдые┤ьзА ьХКыЛд. ьжЭьГБ ы░П ьзХэЫДыКФ ьЫРы░ЬьД▒ ьвЕьЦС ы░П ьаДьЭ┤ьХФьЬ╝ыбЬ ьЭ╕эХ┤ ы░ЬьГЭэХа ьИШ ьЮИьЬ╝ый░ ьжЭьГБьЭШ ы╣ДэК╣ьЭ┤ьД▒ъ│╝ ьЮДьЛаьЬ╝ыбЬ ьЭ╕эХЬ ы░йьВмьДаэХЩьаБ ъ▓АьВмьЧР ыМАэХЬ ыСРыадьЫАьЬ╝ыбЬ ьЭ╕эХ┤ ьзДыЛиьЭ┤ ыКжьЦ┤ьзАыКФ ъ▓╜ьЪ░ъ░А ызОыЛд. ы│╕ эЩШьЮРьЭШ ъ▓╜ьЪ░ьЧРыПД ьЮЕьЫР 3ьг╝ ьаД ъ│и ьаДьЭ┤ыбЬ ьЭ╕эХЬ эЧИыжмэЖ╡ьжЭьЬ╝ыбЬ ьаХэШХьЩ╕ъ│╝ ьзДыгМые╝ ы░ЫьХШьЬ╝ыВШ ьЮДьЛа ы░П ь▓┤ьдС ьжЭъ░АыбЬ ьЭ╕эХЬ эЖ╡ьжЭьЬ╝ыбЬ эМРыЛиэХШьШАъ│а ь╢Фъ░АьаБьЭ╕ ы░йьВмьДаэХЩьаБ ъ▓АьВмыКФ ьЮДьЛа ьдСьЭ┤ыЭ╝ ьЛЬэЦЙэХШьзА ьХКьХШыЛд.
ьЮДьЛаэХЬ ьЧмьД▒ьЧРьДЬ ъ░АьЮе ь╢Фь▓ЬыРШыКФ эПРьХФ ьзДыЛи ы░йы▓ХьЭА ьЮРъ╕░ъ│╡ыкЕьШБьГБьЬ╝ыбЬ эЭЙы╢А ьЧСьКдьДаьЧР ы╣ДэХ┤ ып╝ъ░РыПДъ░А ыЖТъ│а эЭЙы╢А CTьЧР ы╣ДэХ┤ ьХИьаДэХШъ▓М ьЛЬэЦЙэХа ьИШ ьЮИыЛд. PET ы░П ъ│иьКдь║ФьЭШ ъ▓╜ьЪ░, эГЬьХДьЧРъ▓М ы░йьВмьДа ым╝ьзИьЭ┤ ьаДыЛмыРа ъ░АыКеьД▒ьЭ┤ ьЮИьЦ┤ ьЮДьЛа ьдСьЧРыКФ эФ╝эХа ъ▓ГьЭД ъ╢МьЬаэХЬыЛд[4]. ьб░ьзБ ъ▓АьВмьЭШ ъ▓╜ьЪ░ ь┤ИьЭМэММыВШ ъ╕░ъ┤АьзА ыВ┤ьЛЬъ▓╜ ъ▓АьВмые╝ эЖ╡эХ┤ ьЛЬэЦЙ ъ░АыКеэХШыВШ, ъ╕░ъ┤АьзА ыВ┤ьЛЬъ▓╜ьЭШ ъ▓╜ьЪ░ ьХИьаДьД▒ьЭ┤ ы╢ИыкЕэЩХэХШъ╕░ ыХМым╕ьЧР ьЮДьЛа эЫДъ╕░ьЧР эГЬьХДьЧР ыМАэХЬ ьХИыЕХ ъ░РьЛЬые╝ ъ░ЩьЭ┤ эХШый┤ьДЬ ьЛЬэЦЙэХШыКФ ъ▓ГьЭ┤ ы░ФыЮМьзБэХШыЛд[5].
эПРьХФьЭА ы╣аые┤ъ▓М ьзДэЦЙэХШыКФ ьзИэЩШьЬ╝ыбЬ ы░Ьъ▓м ыЛ╣ьЛЬ ьзДэЦЙыРЬ ьГБэГЬьЭ╕ ъ▓╜ьЪ░ъ░А эЭФэХШыЛд. ьЭ╝ы░ШьЭ╕ьЧРъ▓МыКФ ы│╡эХйэХньХФэЩФэХЩьЪФы▓ХьЭ┤ ьЭ╝ы░ШьаБьЭ╕ ь╣ШыгМ ы░йы▓ХьЭ┤ыВШ, ьВ░ыкиьЭ╕ ъ▓╜ьЪ░ьЧРыКФ эХньХФьаЬ ы░П ы░йьВмьДа ь╣ШыгМьЧР ьЭШэХЬ ъ╕░эШХы░ЬьГЭ ъ░АыКеьД▒ ыУ▒ьЬ╝ыбЬ ьЭ╕эХ┤ ьГБыЛ╣эХЬ ьЭШэХЩьаБ, ьЬдыжмьаБ ым╕ьаЬъ░А ьб┤ьЮмэХШый░ эХ┤ыЛ╣ ьВ░ыкиыКФ ъ╖╣ьЛмэХЬ ьЛмыжмьаБ ъ│аыЗМые╝ ызЮьЭ┤эХШъ▓М ыРЬыЛд[6]. эШДьЮмъ╣МьзА ьХМыадьзД ы░ФьЧР ьЭШэХШый┤ ьЮДьЛа 1ъ╕░ьЭШ ъ▓╜ьЪ░, эХньХФэЩФэХЩьЪФы▓ХьЭА ьЬаьВ░ ы░П ъ╕░эШХ ы░ЬьГЭъ│╝ ьЧ░ъ┤АьД▒ьЭ┤ ыЖТьЬ╝ый░ ьЮДьЛа 2, 3ъ╕░ьЭШ ъ▓╜ьЪ░, ьЭ╝ы░Ш ьЭ╕ъ╡мьЩА ьЬДэЧШыПДъ░А эБмъ▓М ыЛдые┤ьзА ьХКьЬ╝ыВШ ьЮДьЛа 30ьг╝ ьЭ┤ьГБьЭШ ы╣ДьЖМьД╕эПмэПРьХФьЭШ ъ▓╜ьЪ░, 32-34ьг╝ьЧР ь╢ЬьВ░ьЭД эХЬ эЫД ь╣ШыгМые╝ эХШыПДыбЭ ъ╢МьЬаэХШъ│а ьЮИыЛд[1]. ы░▒ъ╕ИьЧР ъ╕░ь┤ИэХЬ эХньХФьаЬ(cisplatin, carboplatin)ьЭШ ъ▓╜ьЪ░, ьЮДьЛаэХЬ ыВЬьЖМьХФ ы░П ьЮРъ╢Бъ▓╜ы╢АьХФ эЩШьЮРьЧРъ▓М эИмьЧмые╝ эХШъ│а ьЮИьЬ╝ый░ carboplatinьЭ┤ ыНФ ьХИьаДэХЬ ъ▓ГьЬ╝ыбЬ эМРыЛиыРЬыЛд. Etoposide, vinorelbine, paclitaxel, docetaxel, gemcitabine, pemetrexedьЧР ыМАэХЬ ы│┤ъ│аъ░А ызОьзАыКФ ьХКьЬ╝ыВШ, vinorelbineъ│╝ taxaneьЭА ьЮДьЛаэХЬ ьЬаы░йьХФ эЩШьЮРьЧРьДЬ ьЮДьЛа ы░П эГЬьХДьЩА ъ┤АыаиыРЬ ьЭ┤ьГБ ьзХэЫД ьЧЖьЭ┤ ьВмьЪйыРШъ│а ьЮИьЬ╝ый░, gemcitabineъ│╝ pemetrexedыКФ эХньХФьД▒ ыМАьВмьЦ╡ьаЬьаЬыбЬ ъ╕░эШХ ьЬаы░Ь ъ░АыКеьД▒ьЭ┤ ыЖТыЛд[6,7]. ыФ░ыЭ╝ьДЬ ьжЭыбА эЩШьЮРьЭШ ъ▓╜ьЪ░, ьЮДьЛаэХЬ ьГБэГЬьЧРьДЬ 2ьвЕ эХньХФэЩФэХЩьЪФы▓Х(carboplatin-paclitaxel)ьЭД ьЛЬэЦЙэХа ьИШ ьЮИьЧИьЬ╝ыВШ ьЭ┤ып╕ эПРьХФ 4ъ╕░ьЭ┤ъ│а ьзДыЛи 4ьг╝ эЫДьЧР эГЬьХДьЭШ эПР ьД▒ьИЩьЭ┤ ьЩДыгМыРЬыЛдыКФ ьаРьЧРьДЬ эЩШьЮР ы░П ы│┤эШ╕ьЮРъ░А ьЮДьЛа ьдС эХньХФэЩФэХЩьЪФы▓ХьЭД ъ▒░ы╢АэХШьШАьЬ╝ый░ ьВ░ы╢АьЭ╕ъ│╝ ы░П ьЖМьХДъ│╝ьЩАьЭШ эШСьЭШ ы░П ым╕эЧМъ│аь░░ эЫД эПР ьД▒ьИЩьЭ┤ ьЩДыгМыРШыКФ ьЮДьЛа 34ьг╝ьЧР ьаЬьЩХьаИъ░ЬьИаьЭД ьЛЬэЦЙэХШъ│а ы│╡эХйэХньХФэЩФэХЩьЪФы▓ХьЭД ьЛЬэЦЙэХШъ╕░ыбЬ ъ▓░ьаХэХШьШАыЛд[1].
Bevacizumab, cetuximab, erlotinib, gefitinibъ│╝ ъ░ЩьЭА эСЬьаБ ь╣ШыгМьаЬыКФ ь╡Ьъ╖╝ ыУдьЦ┤ ы╣ДьЖМьД╕эПмэПРьХФьЭШ ь╣ШыгМьЧР ызОьЭ┤ ьВмьЪйыРШъ│а ьЮИьЬ╝ыВШ эГЬьХД ьХИьаХьД▒ьЭ┤ ьЮЕьжЭыРШьзА ьХКьХШъ│а ьЮДьЛа ь┤Иъ╕░ьЧРьДЬ эИмьЧмэХЬ ъ╕░ыбЭьЭА erlotinib 1ьШИ ы░ЦьЧР ьЧЖьЦ┤ ьХИьаДьД▒ьЭ┤ ьЮЕьжЭыРа ыХМъ╣МьзА эСЬьаБ ь╣ШыгМьаЬьЭШ ьВмьЪйьЭА ьзАьЦСыРШьЦ┤ьХ╝ эХа ъ▓ГьЬ╝ыбЬ эМРыЛиыРЬыЛд[8].
ьЮДьЛа ьдС ьЛЬэЦЙэХШыКФ ы░йьВмьДа ь╣ШыгМьЭШ ъ▓╜ьЪ░, ьаХьЛа ьзАь▓┤ ы░П ьЮеъ╕░ ъ╕░эШХьЭД ьЬаы░ЬэХа ьИШ ьЮИыЛд. ъ╖╕ыЯмыВШ ьЭ┤ыЯмэХЬ ы╢АьЮСьЪйьЭА 0.1-0.2 GyьЧР ыЕ╕ь╢ЬыРа ъ▓╜ьЪ░ьЧР ы░ЬьГЭэХШый░, эГЬьХДьЩА ь╢йы╢ДэЮИ ыЦиьЦ┤ьа╕ ьЮИъ│а ь░иэПР ьЮеь╣Шые╝ ьВмьЪйэХа ъ▓╜ьЪ░ьЧРыКФ ъ│аьЪйыЯЙ ы░йьВмьДа ь╣ШыгМые╝ ьЛЬэЦЙэХ┤ыПД ьЭ┤ ъ░ТьЧР ыПДыЛмэХШьзА ьХКъ▓М ыРЬыЛд. ьЮДьВ░ы╢АьЭШ ыЗМ ьаДьЭ┤ьЧР ыМАэХЬ ы░йьВмьДаэХЩьаБ ь╣ШыгМыКФ ь░иэПР ьЮеь╣Шые╝ ьВмьЪйэХШьШАьЭД ъ▓╜ьЪ░ьЧР ьХИьаДэХЬ ъ▓ГьЬ╝ыбЬ эМРыЛиыРЬыЛд. ъ╖╕ыЯмыВШ ьЮДьВ░ы╢АьЭШ ы░йьВмьДаэХЩьаБ ь╣ШыгМыКФ ьЭСъ╕Й ьГБэЩйьЧРьДЬызМ ьЛЬэЦЙэХа ъ▓ГьЭД ъ╢МьЬаэХШъ│а ьЮИыЛд[6,9]. ы│╕ эЩШьЮРьЭШ ъ▓╜ьЪ░, ы╣ДыбЭ ьЛаъ▓╜эХЩьаБ ьжЭьГБьЭ┤ ы░ЬьГЭэХШьзА ьХКьХШыНФыЭ╝ъ│а ыЗМ ьаДьЭ┤ьЧР ыМАэХЬ ы░йьВмьДа ь╣ШыгМъ░А эХДьЪФэХШыЛдъ│а эМРыЛиэХШьШАьЬ╝ыВШ, эЩШьЮРъ░А ьЮДьЛа ьдСьЭШ ы░йьВмьДа ь╣ШыгМые╝ ьЩДъ░ХэЮИ ъ▒░ы╢АэХШьЧм ь╢ЬьВ░ эЫД ь╣ШыгМэХШыКФ ъ▓ГьЬ╝ыбЬ ъ│ДэЪНэХШьШАыЛд.
ызОьЭА ьЧмьД▒ыУдьЭ┤ ыКжъ▓М ь╢ЬьВ░эХиьЧР ыФ░ыЭ╝, ьЮДьЛаъ│╝ ьЧ░ъ┤АыРЬ ьХЕьД▒ ьвЕьЦСьЭШ ы░ЬьГЭыеаьЭА ьаРь░и ьжЭъ░АэХШъ│а ьЮИъ│а ьЭ┤ьЧР ыМАэХЬ ьЬдыжмьаБ ъ│аып╝ьЭ┤ ыНФьЪ▒ эЭФэХ┤ьзАъ│а ьЮИыЛд. ьЮДьЛа ьдС ы░Ьъ▓мыРЬ эПРьХФьЭШ ъ▓╜ьЪ░, ьЮДьЛаьЭД ьД▒ъ│╡ьаБьЭ╕ ь╢ЬьВ░ьЬ╝ыбЬ ьЭ┤ьЦ┤ъ░АыКФ ъ▓Гъ│╝ ьВ░ыкиьЭШ ь╣ШыгМ ъ░ДьЧР ьЬдыжмьаБ ь╢йыПМьЭ┤ ьЮИьЭД ьИШ ы░ЦьЧР ьЧЖьЬ╝ый░ эЩШьЮР ъ░Ьь▓┤ъ░А ыСШьЭ┤ыЭ╝ыКФ ьаРьЭД эХньГБ ъ│аыадэХШьЧмьХ╝ эХЬыЛд[10]. ыМАы╢Аы╢ДьЭШ ъ▓╜ьЪ░, ьВ░ыкиъ░А ы│╕ьЭ╕ьЭШ ь╣ШыгМ ы░йь╣иьЭД ъ▓░ьаХэХШъ▓М ыРШыВШ, ьаХэЩХэХШъ│а эО╕ьдСыРШьзА ьХКьЭА ьЭШэХЩ ьаХы│┤ые╝ ьаЬъ│╡ы░Ыъ╕░ъ░А ьЙ╜ьзА ьХКыЛд. ыФ░ыЭ╝ьДЬ ыЛдьЦСэХЬ ьЛЬъ░Б ы░П ьаДым╕ьаБ ы╢Дъ│╝ ьаСъ╖╝ьЭ┤ эХДьЪФэХШый░ ьЭШьВмыКФ эЩШьЮРьЧРъ▓М ьЛды│┤ыЛдыКФ ыУЭьЭД ъ░ЦыЛд ьдАыЛдыКФ ьЬдыжмьаБ ъ╕░ьдАьЧР ъ╕░ь┤ИэХ┤ьДЬ ьаХы│┤ые╝ ьаЬъ│╡эХ┤ьХ╝ эХЬыЛд[6,10]. ьЮДьЛаэХЬ ьЧмьД▒ьЭШ ъ▓╜ьЪ░, эГЬьХДые╝ ы│┤эШ╕эХШъ╕░ ьЬДэХ┤ ы│╕ьЭ╕ьЭД эЭмьГЭэХШыКФ ь╣ШыгМые╝ ьДаэГЭэХа ьИШ ьЮИьЬ╝ый░, ьЭ┤ыКФ ьХФ эЩШьЮРьЭШ ь╣ШыгМые╝ ъ░АьЮе ьдСьЪФьЛЬэХ┤ьХ╝ эХШыКФ ыЛ┤ыЛ╣ ьЭШьВмьЧРъ▓М ьЬдыжмьаБ ъ│аып╝ъ▒░ыжмые╝ ьХИъ▓М эХЬыЛд. ьЮДьЛа ь┤Иъ╕░ьЭШ ъ▓╜ьЪ░, ьЮДьЛа ьдСьаИьЭ┤ эХЬ ы░йэО╕ьЭ╝ ьИШ ьЮИьЬ╝ый░ьЭШьВмыКФ ым┤ьЭШьЛЭьаБьЬ╝ыбЬ ьЭ┤ые╝ ьвЕьЪйэХа ьИШ ьЮИыЛд. ьХФьЭ┤ ьзДэЦЙэХа ъ▓╜ьЪ░, ьВ░ыкиьЭШ ьВмызЭьЬ╝ыбЬ ьЭ╕эХ┤ ьХДъ╕░ъ░А эХЬ ыкЕьЭШ ы╢АыкиызМ ъ░Цъ▓М ыРЬыЛдыКФ ъ▓ГыПД ым┤ьЛЬэХа ьИШ ьЧЖыКФ ы╢Аы╢ДьЭ┤ыЛд. ъ╖╕ыЯмыВШ ьЮДьЛа ьдСьаИьЭ┤ ь╣ШыгМьЬиьЭД ыЖТьЭ╕ыЛдыКФ эЩХъ│аэХЬ ьжЭъ▒░ыКФ ьЧЖьЬ╝ый░ ьзИэЩШьЭШ ьдСэХиьЬ╝ыбЬ ьЭ╕эХ┤ ыЛдьЛЬ ьИШэГЬэХа ъ░АыКеьД▒ьЭ┤ ъ▒░ьЭШ ьЧЖъ│а, ь┤Иъ╕░ ьЮДьЛа эЩШьЮРьЧРьДЬ ьХИьаДэХШъ▓М ьДаэГЭэХа ьИШ ьЮИыКФ эХньХФьаЬъ░А ьаРь░и ыКШъ│а ьЮИыКФ ь╢ФьД╕ьЭ┤ыЛд. ьВ░ыкиьЧРъ▓М ь╣ШыгМьЭШ ьЮРьЬиьД▒ьЭ┤ ьЮИыКФ ызМэБ╝, ыкиыУа ъ▓░ьаХьЭА ьЭШьВмыУдыбЬы╢АэД░ ыЛдэХЩьаЬьаБьЬ╝ыбЬ ьаХы│┤ые╝ ьаЬъ│╡ы░ЫьЭА ьВ░ыкиъ░А ь╡ЬьвЕьаБьЬ╝ыбЬ ыВ┤ыадьХ╝ эХШый░, ьЭШьВмъ░А ьЦ┤ыЦд ъ▓░ьаХьЭД ьвЕьЪйэХШьЧмьДЬыКФ ьХИ ыРЬыЛд[1,6]. ьЮДьЛа 3ъ╕░ьЧР ы╣ДьЖМьД╕эПмэПРьХФьЭ┤ ьзДыЛиыРЬ ъ▓╜ьЪ░, эГЬьХДьЭШ эПР ьД▒ьИЩьЭ┤ ьЩДыгМыРШыКФ 34ьг╝ьЧР ьаЬьЩХьаИъ░ЬьИаьЭД эЖ╡эХЬ ь╢ЬьВ░ьЭД ьЛЬэЦЙэХШъ│а эХньХФ ь╣ШыгМые╝ ьЛЬэЦЙэХШыКФ ъ▓ГьЭД ъ│аыадэХа ьИШ ьЮИъ▓аьЬ╝ый░ эПРьХФьЭШ ьХДыЛМ ьЬаы░йьХФьЭ┤ыВШ ыж╝эФДьвЕьЧРьДЬыПД эГЬьХДьЭШ эПР ьД▒ьИЩьЭД ьЬДэХ┤ ъ╕░ыЛдыж░ ьШИъ░А ьЮИыЛд[1]. ы│╕ ьжЭыбАьЭШ ъ▓╜ьЪ░ьЧРыПД ьВ░ы╢АьЭ╕ъ│╝ьЩА эШСьзДьЭД эЖ╡эХ┤ ьВ░ыкиьЩА ы│┤эШ╕ьЮРыУдъ│╝ ьГБьЭШэХШьШАьЬ╝ый░, ьЫРы░ЬьД▒ эПРьХФ 4ъ╕░ьЭ┤ыВШ ьЭСъ╕ЙэХЬ ьжЭьГБьЭ┤ ьЧЖьЧИыНШ ьаР, ьзДыЛи ьЛЬ эГЬьХДьЭШ эПР ьД▒ьИЩъ╣МьзА ъ╕░ъ░ДьЭ┤ ьХ╜ 4ьг╝ ьаХыПД ыВиьХШыЛдыКФ ьВмьЛд ыУ▒ьЭД ъ│аыадэХШьЧм эЩШьЮРьЩА ы│┤эШ╕ьЮРыУдьЭ┤ 4ьг╝ые╝ ъ╕░ыЛдыж░ эЫДьЧР ьаЬьЩХьаИъ░ЬьИаьЭД ьЛЬэЦЙэХШъ│а эХньХФ ь╣ШыгМые╝ эХШъ╕░ыбЬ ъ▓░ьаХэХШьШАыЛд. ъ╖╕ыЯмыВШ ьЮДьЛа 30ьг╝ьЧР ьВ░ыкиьЭШ ьаАьВ░ьЖМьжЭьЬ╝ыбЬ ьЭ╕эХ┤ эГЬьХДьЭШ ьХИыЕХьЭ┤ ьаАэХШыРШьЦ┤ ьЭСъ╕Й ьаЬьЩХьаИъ░ЬьИаьЭД ьЛЬэЦЙэХШьШАъ│а ъ╖╕ эЫДьЧР ь╢Фъ░АьаБьЭ╕ ьзДыЛи ъ▓АьВм ы░П ы│╡эХйэХньХФьЪФы▓ХьЭД ьЛЬэЦЙэХШъ▓М ыРШьЧИыЛд.



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






